01.08.2018
Кровь на инфаркт. Острая аневризма сердца. Нарушения ритма сердца
Инфаркт миокарда сопровождается последовательным выбросом в кровь определенных белков, что имеет большое диагностическое значение.
Через 4-8 ч после окклюзии коронарной артерии начинает расти активность КФК . Она достигает пика к 24 ч и возвращается к норме через 48-72 ч. На фоне тромболизиса этот пик бывает выше и возникает раньше (до 12 ч). Повышение общей КФК не специфично для инфаркта миокарда, оно наблюдается также при повреждении скелетных мышц, после в/м инъекций и при гипотиреозе.
Непереносимость глюкозы и «сахарный диабет». Непереносимость глюкозы и сахарный диабет являются важными факторами риска сердечно-сосудистых заболеваний. К сожалению, контроль диабета не показал благоприятного влияния на пациентов с коронарной болезнью. Физическая активность может помочь контролировать гипергликемию, особенно в сочетании с уменьшением веса. 22 Физическая активность выгодна для гликемического контроля у пациентов с коронарной болезнью.
Ожирение является независимым фактором риска развития ишемической болезни. 23 Ожирение также связано с гипертонией, непереносимостью глюкозы и измененными профилями липидов 24. Исследования показали, что пациенты, проходящие программу упражнений, или программа упражнений и психологическое консультирование, имели лучшее качество жизни по сравнению с контрольными группами. Кроме того, было зафиксировано, что физическая подготовка уменьшает депрессию у пациентов после инфаркта 28.
Повышение активности МВ-фракции КФК более специфично для инфаркта миокарда. При повреждении скелетных мышц она меняется мало, поскольку содержание этого изофермента во внесердечных тканях невелико. Активность МВ-фракции КФК начинает повышаться и достигает пика раньше, чем общая КФК, и возвращается к норме через 36- 72 ч. Этот показатель бывает также повышен при миокардите, после неоднократной кардиоверсии, после операций на сердце, при гипотиреозе, однако в этих случаях не бывает характерной для инфаркта динамики. Обычно при инфаркте миокарда активность МВ-фракции КФК превышает 2,5% общей КФК. Активность КФК и ее МВ-фракции определяют при поступлении больного, через 12 ч и через 24 ч.
В этих анализах не было показано снижение нефатальных событий. Кроме того, не был оценен вклад физической подготовки в выживание коронарных пациентов после шунтирования коронарной артерии или ангиопластики. Таким образом, результаты показывают, что регулярное физическое упражнение является одним из немногих вмешательств, которые доказали, что увеличивают выживаемость после инфаркта миокарда.
Тем не менее, сообщалось, значительное снижение расходов на медицинское обслуживание пациентов, которые решили принять участие в кардиологических реабилитационных программах по сравнению с теми, кто не участвовал 33. В другом исследовании пациентов, перенесших сердечный реабилитации после коронарной ангиопластики было меньше повторных госпитализаций и сокращение медицинских расходов в по сравнению с не реабилитированными пациентами. 34 Эти предварительные результаты показывают, что финансовые выгоды от сердечной реабилитации выше, чем их денежные затраты.
МВ-фракция КФК существует в крови в виде изоформ — МВ1 и МВ2. Отношение МВ2/МВ1 — очень чувствительный признак инфаркта миокарда: более чем у 90% больных через 4-6 ч после окклюзии коронарной артерии оно превышает 1,5.
Чувствительный и высокоспецифичный признак инфаркта — повышение уровня сердечных тропонинов Т и I . Их уровень начинает расти через 3 ч после окклюзии и остается повышенным несколько дней, что позволяет поставить диагноз у больных, поступивших более чем через 48 ч после появления боли в груди. Многие клиники отдают предпочтение именно этому методу. Более того, уровень сердечных тропонинов позволяет судить о прогнозе: согласно исследованиям, чем выше уровень тропонина I и чем раньше становится положительным экспресс-анализ на тропонин Т, тем хуже ближайший прогноз.
Первоначальная оценка сосредоточена на сердечно-сосудистом состоянии пациента, а также на общем клиническом и ортопедическом состоянии. Дополнительная оценка, если клинически указано, направлена на определение патофизиологических аномалий, включая дисфункцию левого желудочка, ишемию миокарда или сердечную аритмию. Выявленные аномалии можно затем лечить клинически или хирургически, прежде чем начать программу упражнений.
Пациенты, идентифицированные как высокий риск развития сердечно-сосудистых осложнений во время физических упражнений включают с нестабильной стенокардией, тяжелым аортальным стенозом, сердечными аритмиями, неконтролируемой, декомпенсированной застойной сердечной недостаточностью или другими заболеваниями, которые могут усугубляться упражнениями 36. Этих пациенты должны отложить обучение упражнения пока их условия не стабилизируются.
При повреждении миокарда в кровь попадает миоглобин . его можно обнаружить уже через 2 ч после окклюзии коронарной артерии. Однако миоглобин быстро выводится почками; кроме того, специфичность этого признака невелика.
Через 24-48 ч после окклюзии коронарной артерии начинается подъем активности ЛДГ . Она достигает пика на 3- 5-е сутки и возвращается к норме через 7-10 суток. Раньше активность ЛДГ определяли прежде всего у больных, госпитализированных через 2-3 дня после появления боли, когда активность КФК уже возвращается к норме; теперь в таких случаях чаще определяют уровень тропонинов.
Упражнения, особенно с точки зрения интенсивности и степени контроля и наблюдения, также основаны на начальной клинической и функциональной оценке. Повторная оценка должна проводиться периодически или если есть клиническое указание. Обычно это происходит через два-три месяца после начала программы, а затем по крайней мере ежегодно 36. Важно оценить физиологические изменения, связанные с программой упражнений, в дополнение к возможности прогрессирования заболевания.
Упражнения для пациентов с коронарным сердцем включают в себя мероприятия, выполняемые в формальных программах упражнений, а также в повседневной деятельности. Поэтому в дополнение к формальным упражнениям поощряется повседневная повседневная деятельность.
Существует 5 изоферментов ЛДГ, для миокарда наиболее специфична ЛДГ1. Если ее активность превышает активность ЛДГ2, вероятен инфаркт миокарда.
Проф. Д.Нобель
«Анализ крови при инфаркте, биохимические изменения» статья из раздела Кардиология
Дополнительная информация:
Инфаркт миокарда: лабораторные исследования
Биохимические изменения при инфаркте миокарда. При инфаркте миокарда из кардиомиоцитов в больших количествах высвобождаются специфические белки. Скорость поступления этих белков в кровоток зависит от их расположения в клетке, молекулярной массы и локального кровообращения и лимфообращения. Сроки появления тех или иных белков, конечно, важны для диагностики, но определить показания к восстановлению перфузии нужно немедленно, поэтому диагноз инфаркта миокарда надо поставить до получения ответа из лаборатории — по клиническим данным и ЭКГ.
Программа упражнений для пациентов с болезнями коронарной артерии основана на традиционном назначении для получения эффекта тренировки у здоровых людей. 39 Однако она модифицируется в соответствии с общим и сердечно-сосудистым состоянием пациента. Непрерывные упражнения, включающие большие группы мышц, такие как ходьба, бег трусцой, езда на велосипеде, плавание, аэробика и гребля, подходят для лечения сердечно-сосудистой резистентности. Упражнения верхних конечностей со специальными эргометрами также могут использоваться у людей, которые не переносят упражнения нижних конечностей по ортопедическим причинам или другим, а также у тех, чья профессиональная или досуговая деятельность связана преимущественно с работой верхних конечностей.
Появилась возможность прикроватного определения этих белков в крови, что должно облегчить диагностику, особенно при сомнительной ЭКГ. Активность КФК повышается через 4-8 ч после окклюзии коронарной артерии, а через 48-72 ч обычно нормализуется, но если полагаться только на общую активность КФК. это может привести к гипердиагностике инфаркта миокарда: даже в/м инъекция может повысить ее в 2-3 раза, а инъекции анальгетиков часто делают при боли в груди.
Силовое обучение также полезно для выбранных пациентов. 40. Перекрестное обучение также может уменьшить проблемы с ортопедией и увеличить сцепление. Минимальная частота составляет три последовательных дня в неделю. Некоторые пациенты предпочитают проводить ежедневные занятия. Однако по мере увеличения частоты также снижается риск возникновения мышечно-скелетных травм 42.
Последний тип может быть особенно полезен для пациентов с заболеваниями периферических сосудов и прерывистой хромотой. Индекс восприятия усилия или шкала Борга также можно использовать для контроля интенсивности упражнений, чтобы сохранить его на умеренном уровне. Интенсивность усилий должна быть ниже уровня, который вызывает ишемию миокарда, основные аритмии или симптомы непереносимости усилий, согласно предыдущей оценке стресс-тестом.
Другие причины повышения общей активности КФК. поражение скелетных мышц (миопатии. полимиозит. травмы, судороги. длительный постельный режим), электрическая кардиоверсия, катетеризация сердца, гипотиреоз. инсульт. операции. Вне сердца МВ-фракции КФК содержится мало, поэтому повышение ее активности более специфично. Однако это повышение происходит не только при инфаркте миокарда, но и при операциях на сердце. миокардитах. электрической кардиоверсии. Если активность МВ-фракции больше или равна 2,5% общей активности КФК, то скорее поврежден миокард, а не скелетные мышцы, но когда общая активность КФК резко повышена из-за повреждения мышц или, напротив, нормальная, этот критерий ненадежен.
Рекомендуемая интенсивность обучения зависит от степени наблюдения и уровня риска пациента. Нижняя интенсивность указана для пациентов с высоким риском, особенно при осуществлении внеурочных программ или без непрерывного электрокардиографического мониторинга.
Любая программа упражнений для пациентов с коронарной болезнью сердца должна включать медленное и постепенное начальное прогрессирование продолжительности и интенсивности. Наблюдение за пациентом предполагает непосредственное наблюдение за пациентом и мониторинг частоты сердечных сокращений и ритма. Измерение артериального давления обычно делается, когда указано. Характер и степень надзора и мониторинга зависят от риска пациента представить осложнения с упражнением, а также интенсивности. Надзор и мониторинг должны быть более строгими при лечении пациентов с высоким риском.
Гораздо существеннее не абсолютные значения общей активности КФК и ее МВ-фракции, а их динамика в первые сутки. При повреждении скелетных мышц активность МВ-фракции обычно образует плато, а при инфаркте миокарда она достигает пика примерно через 20 ч после окклюзии коронарной артерии. В крови от сердечной изоформы МВ-фракции (МВ2) карбоксипептидаза отщепляет лизин, и образуется изоформа МВ1, отделяемая при электрофорезе от МВ2.
Пациенты, которые осуществляют без медицинского наблюдения и без мониторинга, должны делать это при низкой интенсивности. Основными сердечно-сосудистыми осложнениями во время физических нагрузок у пациентов с ишемической болезнью сердца являются острый инфаркт миокарда, остановка сердечно-сосудистой системы и внезапная смерть. Оценки частоты сердечно-сосудистых осложнений в контролируемых программах сердечной реабилитации являются: острым инфарктом миокарда у пациентов на каждые 000-часовой остановку сердца пациентов, 000 на каждый час и для каждых 000 пациентов, умирающих часы 43.
Отношение МВ2/МВ1 больше 1,5 — чувствительный признак инфаркта миокарда, особенно в первые 4-6 ч после окклюзии. Сердечные тропонин Т и тропонин I отличаются от мышечных по аминокислотному составу, что позволяет определять их количественно с помощью высокоспецифичных моноклональных антител. В норме тропонины не определяются, а при инфаркте миокарда их уровень становится в 20 раз выше максимального уровня погрешности исследования. Метод особенно ценен, когда наряду с инфарктом миокарда имеется травма скелетных мышц или когда есть основания подозревать небольшой инфаркт, а общая активность КФК и ее МВ-фракции в норме.
Более 80% пациентов, перенесших сердечно-легочный арест в контролируемых программах сердечной реабилитации, были успешно реанимированы с немедленной дефибрилляцией 43. Позиция Американского колледжа спортивной медицины заключается в том, что большинство пациентов с болезнью коронарной артерии должны участвовать в индивидуальных программах упражнений для достижения оптимального физического и психического здоровья. Рекомендуется, чтобы такие программы включали полную предварительную медицинскую оценку, включая максимальный тест на упражнения и индивидуальный рецепт упражнения.
Повышенный уровень тропонина I сохраняется 7-10 сут, тропонина Т — 10-14 сут, поэтому при подозрении на инфаркт миокарда давностью более 24-48 ч лучше определять тропонины, а не ЛДГ с ее изоферментами.
Уровень миоглобина при инфаркте миокарда повышается одним из первых, но специфичность этого исследования низка. Миоглобин поступает в кровь лишь в течение нескольких часов и быстро выводится с мочой, так что в течение 24 ч после окклюзии его уровень приходит в норму.
Соответствующие программы упражнений для пациентов с ишемической болезнью сердца предлагают несколько документальных преимуществ, которые могут быть достигнуты с высоким уровнем безопасности. Эти преимущества включают улучшение функциональных возможностей; уменьшение симптомов ишемии миокарда и, как следствие, снижение смертности от болезней коронарной артерии; улучшение профиля липидов, контроль веса и артериального давления; и у пациентов с диабетом - толерантность к глюкозе. Может произойти еще лучшая перфузия миокарда, прекращение курения и психологические преимущества.
Во многих клиниках уже перешли на определение тропонинов вместо МВ-фракции КФК. но приемлемы оба способа диагностики. Применять их одновременно у всех подряд слишком дорого, но при стойком повышении уровня тропонинов (более 1 нед) и возобновлении боли в груди лучше для исключения повторного инфаркта миокарда измерять более динамичные показатели — активность МВ- фракции КФК и уровень миоглобина.
Корректирующие изменения в динамических упражнениях и эффектах физической тренировки у нормальных субъектов и у пациентов с ишемической болезнью сердца. Сравнение результатов и воспроизводимости проверок мышц и ног у мужчин с стенокардией. Влияние положения тела на ангинальный порог во время тренировки ноги.
Циркадная вариация физической работоспособности у пациентов с вариационной ангиной Принцметала: роль судорожного спазма коронарной артерии. Упражнение на пациентах, перенесших инфаркт миокарда: сравнение результатов с пациентами с коронарным и пост-обходным риском высокого риска.
Вообще, чем больше белка поступает в кровь, тем обширнее инфаркт, но максимальный уровень белка мало о чем говорит. Восстановление перфузии (спонтанный или медикаментозный тромболизис, баллонная коронарная ангиопластика) в первые часы, после окклюзии ведет к раннему (пик — через 8-12 ч после восстановления перфузии) и более выраженному подъему активности сердечных изоферментов и других кардиоспецифических белков.
Преимущества и риски тренировок для пациентов с хронической болезнью коронарных артерий. Человеческое кровообращение: регулирование во время физического стресса. Сердечное редкое и артериальное давление во время тренировки у пациентов со стенокардией: эффекты тренировки и нитроглицерина.
Обучение тренировкам и коронарное коллатеральное кровообращение. Снижение атеросклероза коронарных артерий умеренно выраженным у обезьян при атерогенной диете. Рандомизированное исследование упражнений для пациентов с ишемической болезнью сердца. Значение снижения холестерина после инфаркта миокарда.
Чувствительность перечисленных методов очень высока. При нестабильной стенокардии общая активность КФК и ее МВ-фракции обычно не меняется, но у 30% таких больных повышен уровень сердечных тропонинов. что, вероятно, указывает на то, что у них все-таки развился мелкоочаговый инфаркт.
Высокий уровень тропонинов даже при нормальной активности КФК и ее МВ-фракции — неблагоприятный прогностический признак, в таких случаях надо ставить диагноз инфаркта миокарда и лечить больного соответствующим образом.
Снижение внезапной смерти с помощью многофакторной программы вмешательства после острого инфаркта миокарда. Эффекты тренировки тренировки на уровнях липидов и липопротеинов в сыворотке крови у пациентов после М1. Влияние курения сигарет на прогноз после первого инфаркта миокарда.
Какие ферменты оценивают?
Прекращение курения после острого инфаркта миокарда: последствия тренировки. Артериальное давление и выживание после инфаркта миокарда: исследование Фремингема. Все причины смертности в программе обнаружения гипертензии и последующего наблюдения. Упражнения и гипертония.
Неспецифическая реакция на повреждение миокарда включает нейтрофильный лейкоцитоз (появляется через несколько часов после окклюзии и длится 3-7 сут, число лейкоцитов достигает 12000-15000 в мкл). СОЭ повышается медленнее, достигает пика в 1-ю неделю и часто остается повышенной в течение 1-2 нед.
Диагностика инфаркта миокарда у человека
С точки зрения статистики инфаркт миокарда занимает первые места среди заболеваний, ведущих к смерти. По данным всемирной организации здравоохранения половина из тех, кого поразил инфаркт, умирают сразу, так и не доехав до поликлиники. Еще 30% умирает в больнице из-за различных осложнений, вызванных этой коварной патологией.
Определение кардиоспецифических маркеров
Пациенты с сахарным диабетом. В: Упражнения в современной медицине. Ожирение как независимый фактор сердечно-сосудистых заболеваний: 26-летнее наблюдение за участниками исследования сердца Фремингема. Национальная консенсусная конференция по ожирению.
Изменения в факторах риска среди участников программы реабилитации долгосрочных упражнений. Контролируемое испытание физической культуры после инфаркта миокарда. Контролируемое рандомизированное исследование ранней сердечной реабилитации: профиль воздействия болезни в качестве инструмента оценки.
Тем, кому посчастливилось выжить после него, имеют на своем сердце след от перенесенного заболевания. Так как кислородное голодание вызванное инфарктом убивает часть миокарда. В результате человек стает инвалидом и получает существенные ограничения в работе. Важно каждому понимать, в чем заключается диагностика инфаркта миокарда у человека. Так как своевременные методы диагностики заболевания помогут человеку как минимум сохранить жизнь.
Диагностика заболевания
Так как у этого заболевания на ранней стадии симптомы очень похожи на другие болезни, очень сложно выявить у человека инфаркт. Речь идет о нестабильной стенокардии. Как показала практика, пациент в обоих случаях может ощущать жжение и сдавливающую боль в области груди. Иногда она может отдавать в руки, плечи или спину. Однако есть и отличия в стенокардии. Например, при инфаркте у человека даже в состоянии покоя болевые ощущения не проходят. Даже при троекратном приеме Нитроглицерина они тоже не стихают.
Чтобы правильно диагностировать это заболевание специалисту следует узнать точные ответы на такие вопросы:
Когда начался приступ и сколько времени он продолжался;
В случае приема препаратов был ли хоть какой-то эффект;
Был это один приступ или несколько и как часто они повторялись;
Как повлияло на болевые ощущения состояние покоя пациента, а также изменение положения его тела, например, лежа, сидя или стоя.
Честные ответы на такие вопросы помогут врачу определить наличие этого заболевания. Потому что симптомы не всегда ярко выражаются. Например, у человека страдающего сахарным диабетом начало сердечного приступа может быть связано с наличием сердечной недостаточности и одышки во время ходьбы. Чтобы получить более точную информацию человеку, заметившему у себя первые признаки инфаркта миокарда, следует немедленно отправиться в поликлинику или обратиться в скорую помощь.
Электрокардиография
Электрокардиографическое исследование предоставляет наиболее полную картину того что происходит с сердцем. Для специалистов не составит труда точно определить, что у человека отмирают клетки сердечной мышцы по различным важным показателям, в том числе и по высоте остроконечных т-зубцов. Чтобы правильно оценить состояние пациента, ЭКГ проводят несколько раз с шагом в 30 мин. Каждый раз дается оценка динамике развития заболевания.
Общий и биохимический анализ крови
Чтобы правильно диагностировать инфаркт миокарда следует провести анализ крови, результаты которого могут подтвердить наличие этого заболевания. Например, в первый день развития инфаркта у человека увеличивается в крови уровень СОЭ и одновременно с этим резко повышается количество нейтрофильных лейкоцитов. В тоже время в крови пациента врач обнаружит маркеры, которые могут подтвердить некроз миокарда. Это указывает, что на сердечной мышце образуется рубец. Еще один показатель это наличие в крови глобулярного белка тропонина. Когда с организмом человека все в порядке его в составе крови нет, но он появляется при развитии этого заболевания и является дополнительным указателем наличия инфаркта миокарда.
Эхокардиография
Одним из дополнительных методов диагностики считается эхокардиография. Ее проводят только в тех случаях, когда ЭКГ показывает неясную картину. Кроме того это исследование поможет определить наличие других заболеваний к примеру ишемической болезни. С другой стороны оно помогает исключить стенокардию или инфаркт.
Рентгенография
Часто человеку, подозревающему у себя инфаркт, могут назначить рентгенографию. По снимку специалисты могут увидеть, что в легких есть застой и это один из признаков, указывающих на развитие этого смертельного заболевания.
В том случае если врачи с помощью диагностики все же определили наличие инфаркта человеку срочно нужно отправляться на лечение в стационар. Только в этом месте врачам получиться предпринять меры для спасения человека и сохранения его здоровья.
Диагностика инфаркта миокарда — это такой момент, к которому должны подойти ответственно обе стороны. Лечащему врачу необходимо внимательно соблюдать все диагностические моменты, а пациенту — дать ему как можно больше информации о состоянии своего здоровья.
Не стоит игнорировать на первый взгляд незначимыми симптомами. Как раз-таки они могут заставить врача заподозрить атипично протекающий инфаркт миокарда.
1 Основные этапы диагностики инфаркта миокарда
В диагностике инфаркта существует 4 группы диагностических методов, благодаря которым заболевание может быть выявлено.
2 Жалобы пациента

Это один из самых важных моментов, на которые стоит обратить внимание. Для болевого приступа при инфаркте миокарда характерно изменение симптомов, которые наблюдались у пациента при стенокардии.
- Боль — она принимает колющий, режущий, жгучий характер.
- Ее интенсивность превышает такую при обычном приступе стенокардии, а продолжительность составляет более 15-20 минут.
- Зона распространения боли шире, чем при обычном приступе стенокардии. Боли могут отдавать не только в левую половину грудной клетки, но и распростаняться на правые ее отделы.
- Характерна волнообразность болевых ощущений.
- Приступ не проходит после приема нитроглицерина.

Болевой приступ могут сопровождать следующие новые симптомы:
- одышка
- головокружение
- нарушение ритма сердца
- выраженная общая слабость, потливость
- сердцебиение, ощущение перебоев в работе сердца
- чувство страха смерти, возбуждение
- тошнота, рвота
- повышение артериального давления
- повышение температуры тела
Однако следует учитывать, что болевой приступ может быть нетипичным, локализоваться в области желудка, в левом плече или запястье по типу «браслета». Сам характер болей может быть неинтенсивным. Такой вариант приступа может наблюдаться у пожилых людей, при сахарном диабете, при повторном инфаркте.
3 Электрокардиографическое исследование — ЭКГ
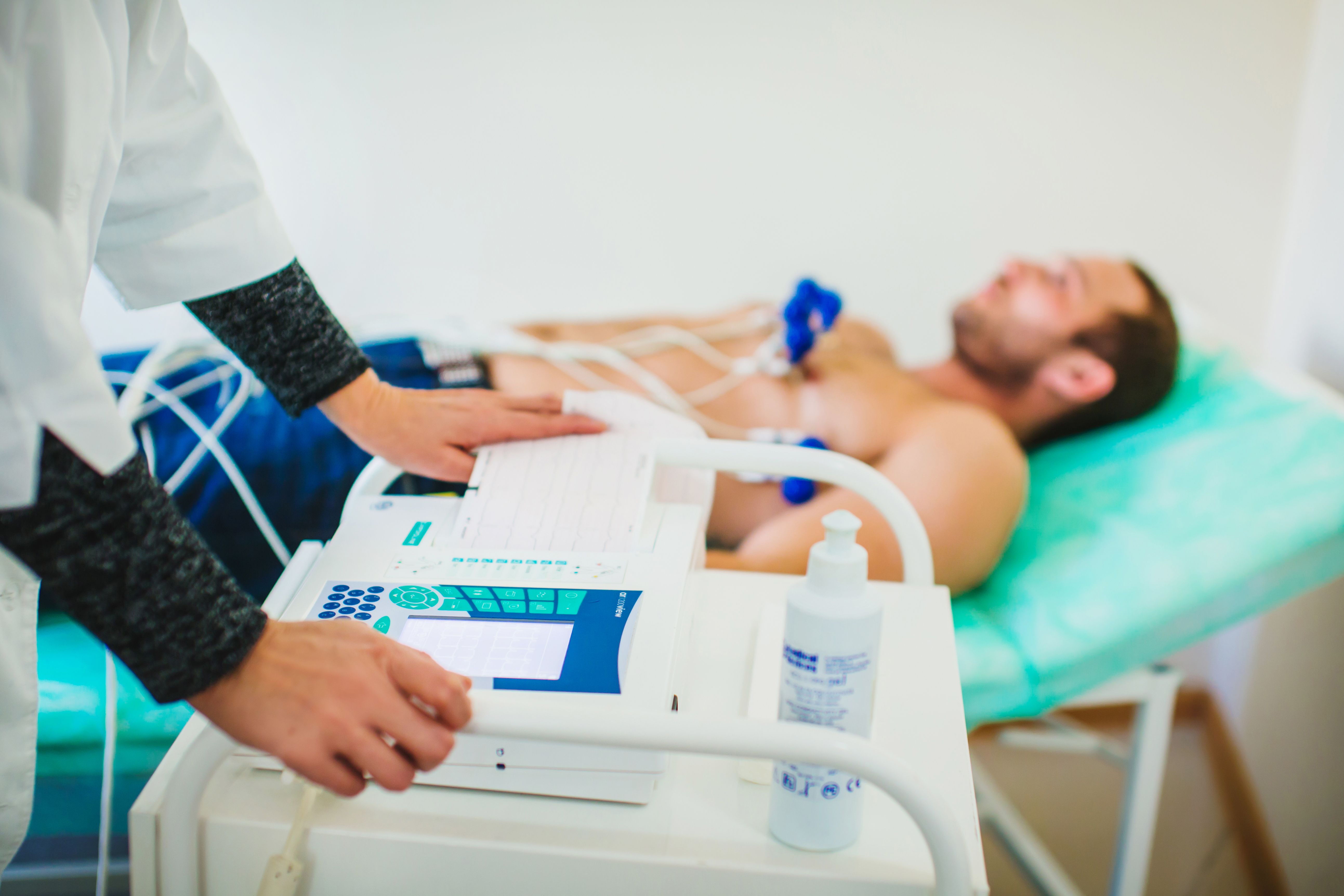
ЭКГ — доступный метод диагностики, который позволяет выявить повреждение сердечной мышцы и определиться с тактикой лечения. ЭКГ при инфаркте всегда смотрится в динамике, т.е. это исследование повторяется через определенные промежутки времени с целью оценки течения заболевания. Метод позволяет оценить распространенность повреждения, выявить осложнения инфаркта в виде различных нарушений ритма, формирования аневризмы сердца.
4 Лабораторная диагностика
Лабораторная диагностика инфаркта миокарда включает исследование крови на маркеры инфаркта миокарда, а также общий и биохимический анализы крови. Диагностика инфаркта с целью определения ферментов является обязательной и важной в постановке диагноза.
5 Определение кардиоспецифических маркеров

Диагностика инфаркта методом определения кардиоспецифических маркеров получила в последнее время широкое распространение. Кардиоспецифичными эти вещества называются потому, что они входят в состав сердечной мышцы. Поэтому при ее разрушении наблюдается выход их в кровь. К специфическим ферментам сердечной мышцы относятся следующие соединения:
- Тропонины Т и I
- Миоглобин
- Креатинфосфокиназа-МВ (КФК-МВ)
- Лактатдегидрогеназа-1 (ЛДГ-1)
Анализы (тесты) на кардиоспецифические маркеры являются обязательными в диагностике инфаркта миокарда. В настоящее время применяются следующие лабораторные тесты:
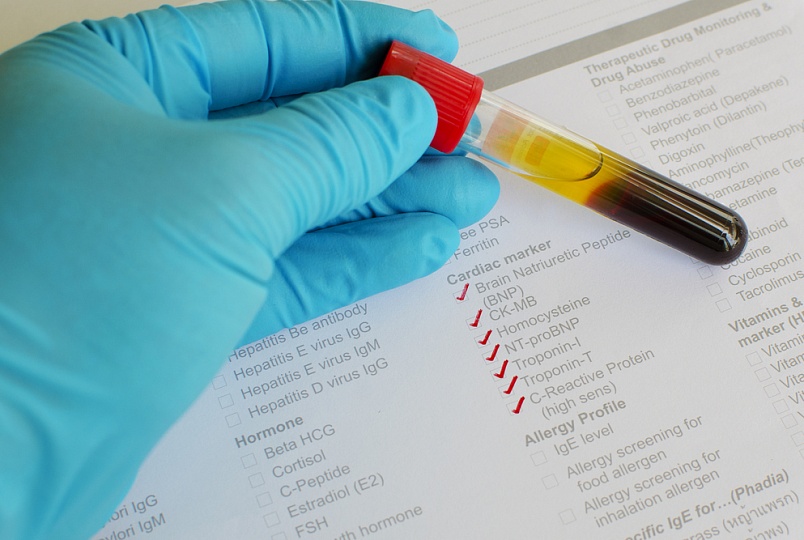
1. Тропониновый тест
В последнее время особое внимание уделяется именно этому тесту. Этот тест наиболее чувствительный в диагностике острого инфаркта, хотя его уровень может повышаться и при других патологических процессах в организме. Повышение уровня ферментов наблюдается через 3-4 часа от начала приступа и достигает максимальных величин к 2-м суткам. Повышенный уровень тропонинов держится до 10 (I) и 15 (Т) суток.
Уровень концентрации отражает размеры очага некроза. Чем обширнее инфаркт, тем выше содержание этих веществ в крови. Эти вещества могут иметь разные показатели нормы в зависимости от реактива, который используется в лаборатории.
2. Миоглобиновый тест — определение содержания миоглобина. Фермент начинает повышаться через 2-3 часа и достигает максимальной концентрации к 10-му часу от начала инфаркта. Повышенный уровень этого фермента может наблюдаться до 3 суток. Уровень миоглобина может повышаться в 10-20 раз в сравнении с нормой.
Нормальным содержанием миоглобина в крови у мужчин считается 22-66 мкг/л, у женщин — 21-49 мкг/л или 50-85 нг/мл.

3. Креатинфосфокиназный тест (КФК-МВ-тест) — определение МВ фракции этого фермента в крови. Повышение уровня фермента наблюдается через 4-8 часов от начала приступа и достигает максимума к 24-му часу. Уже к 3 суткам уровень возвращается к исходному.
Нормальные показатели МВ-КФК составляют 0-24 МЕ/л или 6% от общей активности КФК
4. Лактатдегидрогеназный тест — определение содержания в крови ЛДГ-1. Он начинает повышаться через 8 часов и достигает максимума на 2-3 сутки. Повышенный уровень фермента держится до 12 суток.
5. Аспартатаминотрансферазный тест (АСТ-тест). АСТ — фермент, который кроме миокарда, содержится и в других органах и тканях организма. Поэтому он не совсем является кардиоспецифичным. Однако его концентрация может быть определена с помощью биохимического анализа крови. При ИМ его уровень повышается через 6-8 часов, достигая макимальных значений к 36 часу. На таком повышенном уровне фермент может держаться до 6 дней. Его содержание в крови при остром инфаркте повышается в 5-20 раз.
6 Общий и биохимический анализы крови
Общий и биохимический анализы дополняют диагностику инфаркта миокарда, подтверждая наличие в организме воспалительных процессов.
- Общий анализ крови:
- через 3-4 часа повышается содержание лейкоцитов, которое в таких значениях может сохраняться до недели. Количество лейкоцитов может достигать 12-15х109/л
- увеличение СОЭ наблюдается со 2-3 дня и достигает максимальных значений к концу 2-й недели. Затем постепенно этот показатель снижается, и через 3-4 недели уровень его возвращается к исходному
- Биохимический анализ крови:
- Повышаются показатели белков «острой фазы», отражающие наличие воспалительного процесса в организме: фибриногена, серомукоида, гаптоглобина, сиаловых кислот,а2-глобулина, гамма-глобулина, С-реактивного белка.
Общий и биохимический анализы крови не являются ведущими в постановке диагноза, однако они учитываются в отношении прогноза заболевания и качества проводимой терапии.
7 Эхокардиография или УЗИ сердца – метод, играющий важную роль в диагностике ИМ
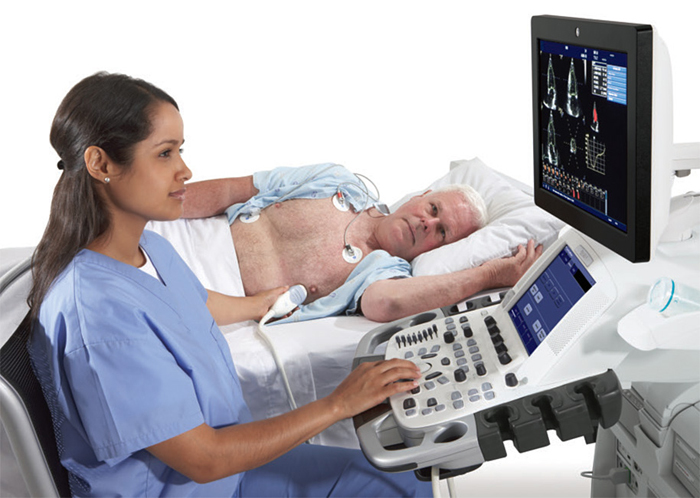
Благодаря этому исследованию можно выявить нарушение сократимости сердечной мышцы в определенном участке, определиться с локализацией инфаркта. Этот метод также помогает отличить инфаркт от других неотложных состояний, которые проявляются подобными симптомами, но тактика ведения таких пациентов совсем другая.
Итак, жалобы пациента, результаты ЭКГ в динамике, УЗИ сердца, анализы на кардиомаркеры — основные составляющие в постановке диагноза острого инфаркта.
8 Другие методы исследования
Кроме этих основных исследований в диагностике инфаркта миокарда используются и другие дополнительные методы исследования:
- Сцинтиграфия миокарда — метод диагностики, при котором в организм поступает радиоизотопное вещество. Оно имеет свойство накапливаться в зоне повреждения.
- Позитронная эмиссионная томография — дополнительный метод диагностики, выявляющий участки сниженного кровоснабжения миокарда.
- Магниторезонансная томография позволяет оценить состояние сердечной мышцы на наличие гипертрофии, участков недостаточного кровоснабжения.
- Компьютерная томография — метод рентгенологической диагностики, с помощью которого оцениваются размеры сердца, его камер, наличие гипертрофии и тромбов.


