11.08.2019
Течением крови развитием воспалительного процесса. Острое воспаление кожи: виды, диагностика, лечение, фото. Изменения эпителиального отдела кожи
Острое воспаление кожи начинается с расширения кровеносных сосудов, переполнения их эритроцитами с несколько повышенной примесью лейкоцитов. Очень скоро присоединяется набухание выстилающего стенки сосудов эндотелия и выход в околососудистую ткань жидких и форменных элементов крови. В силу просачивания жидких составных частей крови развивается на большем или меньшем пространстве воспалительный отек, характерными признаками которого является разрежение волокнистой стромы кожи, набухание и ослабление способности к окрашиванию волокон соединительной ткани. Что касается выхода из кровяного русла клеточных элементов при остром воспалении, то здесь дело идет о лейкоцитах и в первую очередь о полиморфноядерных лейкоцитах. Среди полиморфноядерных лейкоцитов различают:
Экспериментальные исследования на животных продемонстрировали, что локально применяемые синтетические гистатины могут значительно снизить кровоизлияние и прогрессирование гингивита7. Хотя гистатины все еще находятся под клиническим тестированием, воспаление десен, поскольку они являются естественным компонентом слюны человека без какого-либо видимого неблагоприятного воздействия на ткань хозяина 8. Локализованные антибиотикотерапии, вводимые с использованием новых устройств, также могут быть использованы для контроля расширенного периодонтита и прекращения острых инфекций Например, было показано, что миноциклин, нанесенный локально микросферами в периодонтальных карманах, значительно уменьшает глубину периодонтального кармана при использовании в сочетании с скейлингом и выскабливанием корневого цемента.
базофилы;
ацидофилы (или эозинофилы);
нейтрофилы.
Последних среди полиморфноядерных лейкоцитов больше всего. Поврежденные стенки капилляров при остром воспалении нередко разрываются, и в окружающую их ткань изливается кровь - получаются большей или меньшей величины кровоизлияния. В области островоспаленной ткани мы встречаемся и с другими клетками, но их сравнительно меньше. Это - лимфоциты, фибробласты, полибласты, изредка тучные клетки Эрлиха и плазматические клетки Унны. Фибробласты особенно нарастают в числе в заключительной стадии острого воспаления, в период, когда начинается восстановление поврежденной воспалением стромы кожи. Полибласты, носящие еще название макрофагов (Мечников) или гистиоцитов, являются клетками активной мезенхимы, поглощающими патологические продукты воспаленной ткани: обрывки распавшейся ткани, кусочки эластических волокон, капли жира и т. д.
Параллельно воспалительный характер периодонтита указывает на то, что можно было бы уменьшить разрушение тканей пародонта, блокируя воспалительные пути и модулируя реакции хозяина с помощью фармакологического лечения. исследования, исследования показали, что местное применение ингибиторов циклооксигеназы значительно снижает скорость потери альвеолярной кости по сравнению с плацебо в экспериментальных исследованиях у животных.
Связь между здоровьем полости рта и общим здоровьем
Уже давно признано, что общие болезни могут способствовать развитию заболеваний периодонта - нарушения обмена веществ, дисфункция крови, аутоиммунные заболевания, беременность и половое созревание - все это увеличивает заболеваемость периодонтальной болезнью 1. В последние годы все большее число доказательств подтвердило концепцию о том, что связь между общим здоровьем и здоровьем полости рта носит двунаправленный характер. Многочисленные исследования продемонстрировали связь между периодонтитом и его влиянием на преждевременные роды, а также на новорожденных с низким весом при рождении. 3 Исследования также показали, что заболевание пародонта может увеличить риск сердечно-сосудистых заболеваний, респираторных заболеваний и остеопороза и ускорить прогрессирование диабета.
Участие стромы кожи в островоспалительном процессе далеко не всегда ограничивается лишь развитием в ней вышеописанного воспалительного отека. Очень нередко, при воздействии более или менее энергичного вредного агента дело доходит до перерождения, растворения и полного уничтожения на том или ином участке всех тканей кожи, включительно до волосяных мешков, сальных и потовых желез. В таких случаях получается полость, выполненная огромным подчас количеством нейтрофилов, абсцесс.
Общий механизм, лежащий в основе общего влияния периодонтита на здоровье, частично связан с генерализованным воспалительным ответом, вызванным липополисахаридами и бактериями в ротовой полости. Они опосредуют высвобождение двух типов цитокинов, интерлейкина-6 и фактора некроза опухоли альфа 10. Понимание и управление эффектами оральных инфекций для общего состояния здоровья представляет собой проблему для периодонтальной медицины 10.
Например, идентификация и валидация общих маркеров для периодонтит предоставит мощные инструменты для диагностики, лечения и наблюдения за пациентами с периодонтитом. В последние годы повышенное внимание уделяется воспалению полости рта из-за его важной связи с заболеваниями пародонта и фактора риска для общих заболеваний. Больше не возможно рассматривать гингивит как предвестник периодонтита; его следует рассматривать как пероральное воспаление, которое должно контролироваться и устраняться для общего благополучия человека.
![]()
Хроническое воспаление кожи
Хроническое воспаление кожи также начинается с расширения кровеносных и лимфатических сосудов, с набухания эндотелия, отека окружающей ткани и выхода в нее форменных элементов крови. Но уже скоро это начальное сходство с картиной острого воспаления сменяется целым рядом своеобразных изменений. Эндотелий сосудов часто подвергается более или менее значительной пролиферации, подчас весьма выраженной. Из сосудов выходят по преимуществу лимфоциты, а не нейтрофилы. Они накапливаются в воспалительной ткани, в значительном количестве и совместно с размножающимися фибробластами дают начало воспалительному инфильтрату. Последний может достигать значительной густоты и своим давлением способствовать уничтожению или атрофии в той или иной степени стромы кожи, претерпевшей к тому же воспалительные и отечные изменения. Инфильтрат в одних случаях удерживается в ближайшей окружности кровеносных сосудов, окружая их в виде муфты, тогда мы говорим о периваскулярном инфильтрате. В других - он скапливается в виде более или менее ограниченных гнезд - гнездный инфильтрат, он может, наконец, пронизывать кожу на значительном пространстве непрерывно, сплошь, это - диффузная инфильтрация.
Любая новая терапевтическая стратегия, которая может помочь контролировать гингивит, должна оказывать благотворное влияние на здоровье полости рта, а также на общее состояние здоровья. Ингибирование экспериментального гингивита у собак с актуальными слияниями гистатина. Гистатин: антимикробные пептиды с терапевтическим потенциалом. Клиническая значимость дополнительных микросфер миноциклина у пациентов с хроническим периодонтитом. Периодонтальная медицина: появление новой ветви пародонтологии. Периодонтальное заболевание как фактор риска неблагоприятных исходов беременности. Более высокий риск преждевременных родов и низкий вес при рождении у женщин с периодонтальной болезнью.
- Влияние новых технологий на диагностику и лечение периодонтальной болезни.
- Диагностика и лечение периодонтальной болезни: захватывающее будущее.
- Эффект триклозана на медиаторы воспаления десны.
Состав клеточных элементов инфильтрата при хроническом воспалении значительно разнообразнее, чем при остром. В нем встречаются прежде всего лимфоциты, вполне аналогичные лимфоцитам крови, затем полибласты - крупные клетки полигональной формы, с большим количеством сетчатой протоплазмы, с большим круглым или овальным ядром, хорошо воспринимающим основные краски. Часто в полибластах заметны вакуоли, содержащие различные включения: капли жира, пигментные зерна, обломки погибших клеток. Далее, оригинальны морфологически плазматические клетки (Plasmazellen) Унны и тучные (Mastzellen) Эрлиха. Первые представляются разной величины и разнообразной формы - круглой, полигональной, овальной клетками с большей частью эксцентрически расположенным, большим, шарообразным или овальным ядром с оригинальным расположением в нем хроматина: он часто расположен по периферии ядра в виде более или менее крупных зерен. В центре же ядра лежит ядрышко, если соединить мысленными линиями зерна хроматина с ядрышком, получается иногда фигура спиц колеса. Базофильная протоплазма этих клеток представляется комковатой, по Унна-Паппенгейму окрашивается пиронином в малиново-красный цвет, а полихромной метиленовой синькой - в насыщенно синий.
Только тогда новорожденный полностью готов к жизни за пределами матки. Иногда, однако, ребенок рождается раньше, чем ожидалось. Это может скрыть множество рисков, но хорошей новостью является то, что в наши дни медицина достигла действительно высокого уровня, и младенцы, родившиеся ранее, могут быть спасены.
Чем более продвинутый ребенок рождается, тем более зрелым его тело, и тем больше у него шансов иметь дело с жизнью вне матки матери. Тем не менее, недоношенные дети нуждаются в особой заботе, квалифицированных медицинских специалистах и современном оборудовании, чтобы обеспечить им лучшее развитие.

Тучные клетки Эрлиха весьма разнообразны по форме, часто вытянуты, нередко снабжены более или менее длинными отростками. Протоплазма их крупнозерниста, причем зерна ее полихромной метиленовой синькой окрашиваются мегахроматически в фиолетово-красный цвет. Ядра тучных клеток то напоминают собой ядра плазматических, то весьма похожи на удлиненно-овальные ядра фибробластов. Фибробласты, частая составная часть воспалительного инфильтрата, имеют удлиненное тело, переходящее в длинные лентовидные отростки волокна, й весьма интенсивно окрашивающиеся веретенообразные ядра.
Некоторые дети проводят месяцы в больнице, пока не достигнут необходимого размера и развития. отправляйтесь домой без медицинской помощи. Как родители, мы никогда не готовы к такой ситуации. Вы столкнулись с огромным вызовом, который вместо радостной эйфории от внешнего вида вашего ребенка противостоит вам с болезненной реальностью, в которой вы начинаете считать каждую минуту, каждый пройденный грамм, каждую маленькую победу вашего ребенка. И с большим нетерпением ждать момента завета, в котором вы можете вернуться домой все вместе.
Основные причины преждевременных родов. Одной из наиболее распространенных причин преждевременных родов являются вагинальные инфекции, такие как хламидиоз, трихомонад, микоплазма, токсоплазмоз, бактериальный вагиноз и т.д. нормальная матка нормальная, но любой воспалительный процесс делает стены незавершенными, поэтому беременность продолжается до тех пор, пока стенка матки не растянется, а затем тело попытается избавиться от плода.
Реже, однако, довольно часто, в инфильтрате встречаются эпителиоидные клетки, названные так за их внешнее сходство с эпителием (по форме, свойствам ядра, взаимному расположению и отношению к красящим веществам). В отличие от эпителия они не имеют протоплазматических волокон, их протоплазма представляете грубозернистой, крошковатой. Ядро имеет вид пузырька, расположенного преимущественно в центре клетки, окрашивается оно несколько интенсивнее ядер эпителия. Вопрос о происхождении эпителиоидных клеток остается до сих пор открытым. По-видимому, весьма близки генетически к эпителиоидным гигантские клетки. В инфильтрате хронического воспаления они имеют форму яйцевидных крупных образований, иногда удлиненных четырехугольников с закругленными углами, иногда совершенно неправильную. Ядра их, очень похожие на ядра эпителиоидных клеток, располагаются большей частью по периферии, пристеночно. Протоплазма, мелкозернистая или гомогенная, окрашивается несколько сильнее, чем в эпителиоидных элементах. Нередко в ней видны вакуоли и различные включения.
Краснуха, цитомегаловирус, герпес, грипп, аденовирусная инфекция. Плацентарная фиксация аберранта. Они представляют риск преждевременных родов, даже если есть даже случаи близнецов. Рождение недоношенного младенца может произойти у 75% женщин, которые впервые стали матерями, и 45% рожденных женщин. Это связано с тем, что, поскольку он более растянут, чем обычно, матка становится легче. При входе в седьмой месяц исследования должны проводиться чаще, экзамены должны быть более 15 дней, а беременная женщина должна отдыхать максимум.
Если у беременной женщины есть такие заболевания, как гипертония, сердечно-сосудистые заболевания, анемия, легкие или заболевания печени и т.д. Обязательно требуется дородовая помощь и строгое наблюдение специалиста. Особо осторожными должны быть женщины с хроническими и острыми воспалительными процессами матки; эндометрий; те, у кого есть аборты, и те, у кого был выкидыш. При наличии воспалительного процесса его следует излечить своевременно.
Количественные взаимоотношения перечисленных клеточных элементов хронического воспалительного инфильтрата далеко не одинаковы, не все они также всегда бывают налицо. Иногда, впрочем, состав и расположение клеточного инфильтрата в связи с другими симптомами (например, состоянием кровеносных сосудов, характером эволюции его) представляются в известной мере типичным для того или другого страдания кожи. Так, например, многочисленные гигантские клетки в соединении с гнездами эпителиоидных часто встречаются при туберкулезном процессе. Инфильтрат, состоящий из больших скоплений почти исключительно плазматических клеток, - частое явление при папулезных сифилидах (чистая плазмома).
Инсульт, травма, чрезмерная физическая нагрузка. Это также факторы, которые могут способствовать преждевременному рождению. Иммуно-цервикальная недостаточность. Второй наиболее распространенной причиной преждевременных родов является астма-шейная недостаточность.
Развитие может быть вызвано травмой брюшной полости из-за использования металлических инструментов. Это также может быть связано с разрывом шейки матки при предыдущих родах, грубым расширением матки в матке. В результате внутреннее отверстие шейки матки не удерживает растущий плод, открывается шейка матки и возникают спонтанные аборты или преждевременные роды.
Изменения эпителиального отдела кожи
Изменения в эпидермисе обусловливаются поражением эпителиальных клеток с незаконченной дифференцировкой, т. е. клеток мальпигиева слоя. Клетки, вполне дифференцированные как клетки рогового слоя, не способны ни к каким дальнейшим превращениям в порядке биологического процесса, но могут подвергаться различным превращениям под влиянием химических, физических и прочих агентов по тому типу, как это бывает в реакциях с мертвой тканью. Патологически измененные клетки мальпигиева слоя продолжают свое развитие ненормальным путем, что выявляется аномалией структуры эпидермиса. Изменения эпидермиса в целом и отдельных элементов его чрезвычайно разнообразны. Слабое воздействие на эпидермис действует стимулирующе, вызывая пролиферацию его. Гистологически это проявляется усиленным размножением клеток базального слоя, доказательством чего являются многочисленные митозы. Результат пролиферации - утолщение мальпигиева слоя - равномерное (диффузное) или в виде тяжей, вдающихся в собственно кожу (акантоз). Утолщение рогового слоя (гиперкератоз) сопутствует обычно чрезмерному развитию зернистого слоя. Неправильность ороговения может сказываться в том, что клетки теряют способность к выработке кератогиалина. Уплощаясь и недостаточно ороговевая, они сохраняют ядра (на разрезе палочковидной формы). Это явление носит название паракератоза.
Преэклампсия характеризуется высоким кровяным давлением, отеком и отеком рук, лодыжек и лица, быстрым увеличением массы тела и нарушениями сна. На самом деле, однако, это только видимые признаки того, что что-то не так в теле женщины. Характерной особенностью преэклампсии является также повышенный уровень белка в почках в моче и сильная головная боль. Также известный как «токсемия», преэклампсия обычно возникает в течение последнего триместра беременности и развивается очень быстро.
Почечная функция нарушена, и белки крови переносятся в мочу. Некоторые другие жизненно важные органы, включая печень, легкие, сердце и свертывание крови, также страдают от ухудшения состояния. Это вызывает опасные осложнения, такие как эклампсия, кровоизлияние в мозг, отек легких, повреждение печени и истончение крови. К счастью, эти осложнения встречаются редко.
Реакция эпидермиса на вредное воздействие может выявляться также увеличением объема эпителиальных клеток, более слабой окрашиваемостыо их, нечеткостью структуры, исчезновением межклеточных промежутков, тесным соприкосновением соседних пораженных клеток. Это явление принято называть мутным набуханием, или паренхиматозным отеком.
В преэклампсии кровоснабжение плаценты может ухудшиться. Это опасно, потому что, если у плаценты недостаточно крови, у ребенка не будет достаточного количества кислорода и питательных веществ. Это может быть причиной снижения веса при рождении и других проблем для ребенка.
Гестационный диабет является одним из наиболее распространенных метаболических заболеваний, возникающих во время беременности. Это вызвано повышенным уровнем сахара в крови и может иметь серьезные краткосрочные и долгосрочные неблагоприятные последствия для матери и ребенка. Большая часть беременных женщин с этим заболеванием рожает здоровых, изнашиваемых детей. Побочные эффекты могут быть уменьшены за счет надлежащего ухода - своевременной диагностики и надлежащего лечения, диетической и физической активности, а также надлежащего послеродового и послеродового поведения.
Образование в клетках мальпигиева слоя вакуолей в виде узкого ободка около ядра или в виде крупной полости, занявшей почти всю клетку и оттеснившей пикнотическое полулунной формы ядро и остатки протоплазмы к оболочке клетки, известно под названием вакуольная дегенерация (alteration cavitaire).
Межклеточный отек или спонгиоз, т. е. скопление в межклеточных промежутках серозной жидкости в количестве, превышающем норму, также может обнаруживаться при патологическом состоянии клеток. Увеличенное количество жидкости при межклеточном отеке обусловливает расширение промежутков между клетками и удлинение межклеточных мостиков, вследствие чего пораженный участок приобретает сходство с губкой, откуда и название «спонгиоз». При значительном скоплении жидкости происходит разрыв межклеточных мостиков и образование пузырьков. При этом отдельные клетки или группы их отделяются от остального эпителия и подвергаются дегенерации.
Плохо контролируемый уровень сахара в крови может привести к серьезным последствиям. Воспалительные заболевания сердца - это заболевания, вызванные инфекционными, бактериальными, токсическими, метаболическими нарушениями или болезненными процессами, возникающими в результате различных изменений в составе внутренней среды. Воспаление может быть внезапным и тяжелым, или развивается медленно и имеет хронический характер.
Инфекционная болезнь сердца может влиять на ткани сердечной мышцы, интерстициальной ткани, сосудов или перикарда. Инфекционные агенты повреждают сердечную мышцу тремя способами.
- Непосредственно инфильтрирует и уничтожает клетки.
- Производит и выделяет токсические вещества для них.
- Стимулирует иммунный ответ.
Пузырьки в эпидермисе образуются также вследствие диссоциации эпителиальных клеток в результате своеобразной дегенерации, сопровождающейся исчезновением межклеточных мостиков и превращением Свободно лежащих в полости пузыря клеток в гомогенные шаровидные образования (так называемая баллонирующая дегенерация). При таком поражении иногда наблюдается прямое деление ядра и образование гигантских эпителиальных клеток.
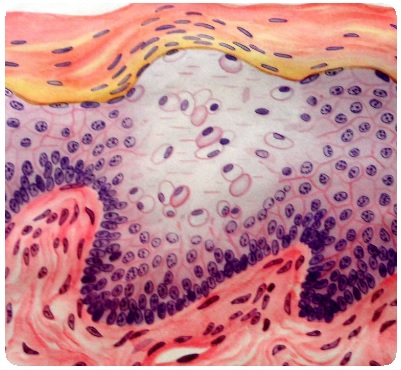
Кроме изменения клеточных элементов мальпигиева слоя и пропотевания жидкости (экзосероз), происходит и проникновение в эпидермис клеток инфильтрата (экзоцитоз), одиночных или в виде мелких скоплений (милиарные гнойники). Примесь нейтрофилов к содержимому серозных пузырьков обусловливает превращение серозных пузырьков в серозно-гнойные или гнойные (пустулы).
Образования пузырьков в роговом слое не происходит, но пузырьки, находящиеся в мальпигиевом слое, постепенно отодвигаются кнаружи по мере развития подлежащего эпидермиса и при ороговении последнего оказываются в роговом слое, где подвергаются изменению и входят в состав чешуйки, корочки.
Воспаление – типовой патологический процесс, сформировавшийся в эволюции как защитно-приспособительная реакция организма на воздействие патогенных (флогогенных) факторов, направленная на локализацию, уничтожение и удаление флогогенного агента, а также на устранение последствий его действия и характеризующийся альтерацией, экссудацией и пролиферацией.
Этиология воспаления:
Воспаление возникает как реакция организма на патогенный раздражитель и на вызываемое им повреждение. Патогенные, называемые в данном случае флогогенными, раздражители, т.е. причины воспаления, могут быть разнообразные: биологические, физические, химические как экзогенного, так и эндогенного происхождения.
Этиогенные факторы: Тромб, эмбол, отложение солей, кровоизлияние, опухоль
Экзогенные факторы: механические, физические, химические, биологические.
Главная роль - рефлекторного механизма.
Классификация:
Различают три основных формы воспаления:
1) интерстициальное диффузное;
2) гранулематозное;
3) воспалительные гиперпластические (гиперрегенераторные) разрастания.
При систематизации видов воспаления наряду с клинико-анатомическими особенностями учитывают:
1) временную характеристику процесса (острое и хроническое);
2) морфофункциональные особенности воспаления;
3) патогенетическую специфику воспаления (иммунное воспаление).
Процесс считают острым, если длительность его до 4-6 недель, однако в большинстве случаев он заканчивается в течение 1,5-2 недель.
В зависимости от характера доминирующего местного процесса (альтерация, экссудация или пролиферация) различают три вида В. В случае преобладания альтеративных процессов, дистрофии, некроза развивается альтеративное (некротическое) воспаление . Оно наблюдается чаще всего в паренхиматозных органах при инфекционных заболеваниях, протекающих с выраженной интоксикацией. Различают также экссудативный и пролиферативный типы В. в соответствии с выраженностью того или иного процесса.
Экссудативное В. характеризуется выраженным нарушением кровообращения с явлениями экссудации и эмиграции лейкоцитов. По характеру экссудата различают серозное, гнойное, геморрагическое, фибринозное, смешанное В. Кроме того, при развитии В. слизистых оболочек, когда к экссудату примешивается слизь, говорят о катаральном В., которое обычно сочетается с экссудативным В. других видов (серозно-катаральное, гнойно-катаральное и др.).
Пролиферативное и продуктивное В. характеризуется доминирующим размножением клеток гематогенного и гистогенного происхождения. В зоне В. возникают клеточные инфильтраты, которые в зависимости от характера скопившихся клеток на круглоклеточные (лимфоциты, гистиоциты), плазмоклеточные, эозинофильноклеточные, эпителиоидно-клеточные, макрофагальные инфильтраты.
ЗНАЧЕНИЕ ВОСПАЛЕНИЯ ДЛЯ ОРГАНИЗМА
Как и при других типических процессах, вредное и полезное сочетается в неразрывной связи. В нем сочетается и мобилизация защитных сил организма, и явления повреждения, “полома”. Организм защищается от воздействия чуждых и вредных ему факторов путем отграничения воспалительного очага от всего организма, формирования вокруг очага В. своеобразного барьера с односторонней проницаемостью. Локализация очага В. препятствует распространению инфекции. За счет экссудации снижается концентрация токсических веществ в самом очаге В. Воспаленная зона не только фиксирует, но и поглощает токсические вещества, обеспечивает их детоксикацию. В очаге В. создаются также и неблагоприятные условия для жизни м/о.
Вторая противоположная заключается в том, что В. являясь эволюционно выработанным защитным процессом, в то же самое время оказывает повреждающее влияние на организм, всегда несет в себе элемент разрушения. Борьба с “агрессором” в зоне В. неизбежно сочетается с гибелью собственных клеток. В некоторых случаях начинает преобладать альтерация, что приводит к гибели ткани или целого органа. Экссудация может вызвать нарушение питания ткани, ее ферментативное расплавление, гипоксию и общую интоксикацию.
К воспалительным заболеваниям челюстно-лицевой области, и в частности, тяжелыми формами одонтогенных воспалительных процессов являются периодонтиты, периостит, остеомиелит челюстей и флегмоны окружающих мягких тканей.
Особенности возникновения и течения воспалительных реакций в тканях ротовой полости:
Для воспалительных процессов челюстно-лицевой области характерно гранулематозное воспаление, которое характеризуется ограниченным очагом продуктивного, продуктивно-эксудативного воспаления, образованием отграниченных инфильтратов. В основе такового воспаления лежат первичные разрастания грануляционной ткани, инфильтрированной полинуклеарами, лимфоцитами, плазмоцитами в различных соотношениях. Примером такого воспаления является гранулема зубная – опухолевидное образование около верхушки зуба из грануляционной ткани, окруженное фиброзной капсулой, возникающее в результате хронического воспаления при инфицировании перодонта из канала зуба. В случаях развития воспалительных процессов челюстно-лицевой области необходимо помнить об особенностях венозной системы. Отсутствие в венах лица клапанной системы обуславливает возможность быстрой миграции тромба в восходящем направлении и возникновения тромбоза пецеристого синуса с крайне опасным для жизни больных прогнозом.
Местные и общие проявления воспаления, механизмы их развития. Характеристика понятия «ответ острой фазы», белки острой фазы, их клиническое значение.
МЕСТНЫЕ СИМПТОМЫ
Местная реакция при острой гнойной инфекции проявляется симптомами, характеризующими развитие воспалительной реакции: ruber (краснота), calor (местный жар), tumor (припухлость), dolor (боль), functio laesa (нарушение функции).
Краснота легко определяется при осмотре. Она отражает расширение сосудов (артериол, венул и капилляров), затем наступает замедление кровотока вплоть до его почти полной остановки - стаза. Такие изменения связаны с воздействием на сосуды гистамина и резкими ацидотическими сдвигами в зоне воспаления. Иначе описанные изменения называют термином «гиперемия».
Местный жар связан с усилением катаболических реакций с высвобождением энергии. Определяют местное повышение температуры обычно тыльной стороной ладони, сравнивая полученные при этом ощущения с ощущениями при пальпации вне болезненного очага.
Припухлость тканей обусловлена изменением проницаемости стенки сосудов для плазмы и форменных элементов крови, а также повышенным гидростатическим давлением в капиллярах. Повышенная проницаемость сосудистой стенки касается в основном капилляров и мелких вен. Пропотевающая из сосудов жидкая часть плазмы вместе с мигрирующими лейкоцитами, а нередко и вышедшими путем диапедеза эритроцитами образуют воспалительный экссудат. Основную массу его составляют нейтрофильные лейкоциты. Определяют припухлость обычно визуально. В сомнительных случаях производят измерения (окружности конечности, например).
Боль. Наличие боли и болезненности при пальпации в зоне очага является характерным признаком гнойных заболеваний. Следует помнить, что пальпацию нужно проводить достаточно осторожно, чтобы не вызывать у пациента негативных ощущений.
Нарушение функции. связано как с развитием болевого синдрома, так и с отеком. В наибольшей степени оно выражено при локализации воспалительного процесса на конечности, особенно в области сустава.
Основными клиническими проявлениями общей реакции при гнойных заболеваниях являются симптомы интоксикации, выраженные в той или иной степени.
а) Клинические проявления интоксикации - обычно больные жалуются на чувство жара, озноб, головную боль, общее недомогание, разбитость, слабость, плохой аппетит, иногда задержку стула. У них отмечается повышение температуры тела (иногда до 40°С и выше), тахикардия, одышка. Больные часто покрыты потом, заторможены. Характерным является изменение температуры в течение суток более чем на 1, 5-2°С - температура утром нормальная или субфебрильная, а вечером достигает высокого уровня (до 39-40°С). Иногда у больных увеличиваются селезенка и печень, появляется желтушная окраска склер. При сильно выраженной общей реакции организма на хирургическую инфекцию все перечисленные изменения проявляются в резкой форме.
б) Изменения лабораторных данных.
Изменения в клиническом анализе крови- для всех гнойных хирургических заболеваний характерно наличие лейкоцитоза, сдвига лейкоцитарной формулы влево, повышение СОЭ. Под сдвигом формулы влево понимают нейтрофилез (увеличение процентного содержания нейтрофилов), а также превышение нормального уровня палочкоядерных лейкоцитов (более 5-7%) и появление в периферической крови незрелых (молодых) форм лейкоцитов (юные, миелоциты). При этом обычно отмечается относительное снижение количества лимфоцитов и моноцитов. Абсолютное снижение лимфоцитов и моноцитов является неблагоприятным признаком и свидетельствует об истощении защитных механизмов. Повышение СОЭ обычно отмечается через 1-2 суток от начала заболевания, а восстанавливается через 7-10 дней после купирования острых воспалительных явлений. Нормализация СОЭ свидетельствует обычно о полной ликвидации активности воспалительного процесса. При длительных тяжелых гнойных процессах отмечается анемия.
Изменения в биохимическом анализе крови. Возможно повышение азотистых показателей (креатинин, мочевина), свидетельствующее о преобладании катаболических процессов и недостаточной функции почек. В сложных и тяжелых случаях определяют содержание в крови уровня белков острой фазы (С-реактивный белок, церулоплазмин, гаптоглобин и др.).При длительных процессах отмечаются измпения в составе белковых фракций (относительное увеличение количества глобулинов, в основном за счет у-глобулинов).Важно также следить за уровнем глюкозы крови, так как гнойные заболевания часто развиваются на фоне сахарного диабета.
Посев крови на стерильность Обычно производится на высоте лихорадки и помогает диагностировать сепсис (бактериемию).
Изменения в анализах мочи Изменения в анализах мочи развиваются лишь при крайне выраженной интоксикации и получили название «токсическая почка». Отмечают протеинурию, цилиндрурию, иногда лейкоцитурию.
Белки острой фазы
- это иммуномодуляторы, протеины с прямым или опосредованным бактерицидным и (или) бактериостатическим действием, медиаторы воспаления, хемоаттрактанты и неспецифические опсонины, ингибиторы первичной альтерации, синтез которых растет в печени в острый период воспаления после определенного распространения его очага в пределах здоровых тканей. К ним относят белки, мигрирующие при электрофорезе в геле в его области альфа-1 и альфа-2: альфа-1-антитрипсин, альфа-1 кислый гликопротеин, амилоиды А и Р, антитромбин III, С-реактивный белок, ингибитор С-1-эстеразы, фракцию комплемента СЗ, церуллоплазмин, трансферрин, гаптоглобулин, оросомукоид, плазминоген.
Рост концентрации белков острой фазы в циркулирующей крови представляет собой маркер острого воспаления. При этом наиболее чувствительна к острому воспалению концентрация в плазме крови С-реактивного белка, которая за первые несколько часов воспаления может возрасти в 10-100 раз.
Ответ острой фазы – это изменения в тканях, органах и системах целого организма, развивающиеся в результате дистантного эффекта медиаторов воспаления, в первую очередь ЦК. В поврежденной ткани активируются про и противовоспалительные цитокины.
К провоспалительной группе ЦК относят ИЛ1α, β , ИЛ6, ИЛ8, ФНОα, β , ИФα, β, гранулоцитарный и моноцитарный колониестимулирующие факторы (г,мКСФ) и некоторые другие. Эти медиаторы способствуют развитию воспалительного процесса.
Противовоспалительные ЦК (ИЛ4, ИЛ5, ИЛ10, ИЛ13, ИЛ18, трансформирующие факторы ростаα, β (ТФРα, β) противодействуют провоспалительным, ограничивают повреждения и способствуют репарации ткани, оптимизируют иммунный статус организма.
Альтерация
Первичная альтерация – это совокупность изменений обмена веществ, физико-химических свойств, структуры и функции клеток и тканей под влиянием прямого воздействия этиологического фактора В. Первичная альтерация как результат взаимодействия этиологического фактора с организмом сохраняется и служит причиной воспаления и после прекращения этого взаимодействия. Реакция первичной альтерации как бы пролонгирует действие причины В. Сам причинный фактор уже может не контактировать с организмом.
Вторичная альтерация – возникает под воздействием флогогенного раздражителя, так и факторов первичной альтерации. Если первичная альтерация является результатом непосредственного действия воспалительного агента, то вторичная не зависит от него и может продолжаться и тогда, когда этот агент уже не оказывает влияния (например, при лучевом воздействии). Этиологический фактор явился инициатором, пусковым механизмом процесса, а далее В. будет протекать по законам, свойственным ткани, органу, организму в целом.
Действие флогогенного агента проявляется прежде всего на клеточных мембранах, в том числе на лизосомах. При повреждении лизосом освобождаются ферменты (кислые гидролазы), способные расщеплять различные вещества, входящие в состав клетки (белки, нуклеиновые кислоты, углеводы, липиды). Далее эти ферменты, при наличии этиологического фактора или уже без него, продолжают процесс альтерации, а также деструкции, в результате чего образуются продукты ограниченного – медиаторы воспаления. Высвобождаясь под воздействием повреждающего агента, медиаторы изменяют самые разнообразные процессы происходящие в тканях – тонус сосудов, проницаемость их стенок, эмиграцию лейкоцитов и других форменных элементов крови, их адгезию и фагоцитарную активность, вызывают боль и т.д.
Комплекс физико-химических изменений включает в себя ацидоз (вследствие нарушения тканевого окисления и накопления в тканях недоокисленных продуктов. Сначала он компенсируется буферными механизмами, затем становится декомпенсированным. В результате рН экссудата снижается. Наряду с повышенной кислотностью в воспаленной ткани повышается осмотическое давлениеми), гиперионию (накопления в очаге В. ионов К + , Cl - , НРО 4 из гибнущих клеток), дисионию (изменения соотношения между отдельными ионами, например, увеличение К + /Са 2+ коэффициента), гиперосмию, гиперонкию (обусловлена увеличением концентрации белка, его дисперсности и гидрофильности).
Транспорт жидкости в ткани зависит от физико-химических изменений, происходящих по обе стороны сосудистой стенки. В связи с выходом белка из сосудистого русла, его количество вне сосудов увеличивается, что способствует повышению онкотического давления в тканях. При этом в очаге В. происходит под влиянием лизосомальных гидролаз расширение белковых и других крупных молекул на более мелкие. Гиперонкия и гиперосмия в очаге альтерации создают приток жидкости в воспаленную ткань. Этому способствует и повышение внутрисосудистого гидростатического давления в связи с изменениями кровообращения в очаге В.
23. Динамика сосудистых реакций и изменения кровообращения при развитии В. стереотипа: вначале возникает кратковременный рефлекторный спазм ортериол и прекапилляров с замедлением кровотока, затем, сменяя друг друга, развивается артериальная и венозная гиперемия, престаз и стаз – остановка кровотока.
Артериальная гипереми я является результатом образования в очаге В. большого количества вазоактивных веществ – медиаторов В., которые подавляя автоматию гладкомышечных элементов стенки артериол и прекапилляров, вызывают их расслабление. Это приводит к увеличение притока артериальной крови, ускоряет ее движение, открывает ранее не функционировавшие капилляры, повышает в них давление. Кроме того, приводящие сосуды расширяются в результате “паралича” вазоконстрикторов и доминирования парасимпатических влияний на стенку сосудов, ацидоза, гиперкалийионии, снижения эластичности окружающей сосуды соединительной ткани.
Венозная гиперемия возникает вследствие действия ряда факторов, которые можно разделить на три группы: 1) факторы крови, 2) факторы сосудистой стенки, 3) факторы окружающих тканей. К факторам, связанным с кровью, относится краевое расположение лейкоцитов, набухание эритроцитов, выход жидкой части крови в воспаленную ткань и сгущение крови, образование микротромбов вследствие активации фактора Хагемана и уменьшении содержания гепарина.
Влияние факторов сосудистой стенки на венозную гиперемию проявляется набуханием эндотелия, в результате чего просвет мелких сосудов еще больше суживается. Измененные венулы теряют эластичность и становятся более податливыми сдавливающему действию инфильтрата. И, наконец, проявление тканевого факторов состоит в том, сто отечная ткань, сдавливая вены и лимфатические сосуды, способствует развитию венозной гиперемии.
С развитием престатического состояния наблюдается маятникообразное движение крови – во время систолы она движется от артерий к венам, во время дистолы – в противоположном направлении. Наконец, движение крови может полностью прекратиться и развивается стаз , следствием которого могут быть необратимые изменения клеток крови и тканей.
Выход жидкой части крови в интерстиций очага В. – собственно экссудация происходит вследствие резкого повышения проницаемости гистогематического барьера и как следствие усиления процесса фильтрации и микровезикулярного транспорта. Выход жидкости и растворенных в ней веществ осуществляется в местах соприкосновения эндотелиальных клеток. Щели между ними могут увеличиваться при расширении сосудов, при сокращении контрактильных структур и округлении эндотелиальных клеток. Кроме того, клетки эндотелия способны “заглатывать” мельчайшие капельки жидкости (микропиноцитоз), переправлять их на противоположную сторону и выбрасывать в близлежащую среду (экструзия).
Эмиграция лейкоцитов (лейкодиапедез) – выход лейкоцитов из просвета сосудов ч/з сосудистую стенку в окружающую ткань. Этот процесс совершается и в норме, но при В. приобретает гораздо большие масштабы. Смысл эмиграции состоит в том, чтобы в очаге В. скопилось достаточное число клеток, играющих роль в развитии В. (фагоцитоз и т.д.).


