13.11.2017
Тахикардия диагностика. Чем опасна тахикардия желудочков? Нарушения мозгового кровообращения
Заболевания
Желудочковая тахикардия является опасной для жизни аритмией. Высокий темп сердечных сокращений в нижних камерах сердца сокращает интервал времени необходимый для достаточного наполнения камер. В результате сердце не качает эффективно кровь. Сердечная мышца, мозг и другие части тела не получают необходимого количества крови. Желудочковая тахикардия приводит к тяжелому обмороку и даже гибели людей. Большинство внезапных сердечных смертей, вызваны желудочковой тахикардией, и их количество составляет около 300 000 смертей в год, или приблизительно, половина случаев сердечной смертности.
Желудочковая тахикардия является быстрым, регулярным ритмом сердца в нижних камерах сердца. Частота импульсов превышает показатели от 120 до 200 ударов.
Желудочковая тахикардия возникают чаще всего у людей с поврежденной мышцей сердца и ишемической болезнью сердца. Другие возможные причины связаны с изменениями клапанов или с кардиомиопатией. Редко желудочковая тахикардия развивается в структурно нормальным сердцем.
В лечении используют имплантируемый дефибриллятор. Он является чрезвычайно эффективным в лечении. Используется для выявления и прекращения желудочковой тахикардии. Это электронное устройство, которое имплантируется под кожу чуть ниже ключицы, и контролирует сердечный ритм.
Желудочковая тахикардия
В широком смысле слова, аритмии – это изменение нормальной регулярности, частоты, источника сердечного возбуждения, расстройство проведения импульса, а также нарушение последовательности между возбуждением желудочков и предсердий.
- ненормальная координация сокращений участков миокарда, отделов сердца
- сердечные циклынеодинаковой продолжительности
- учащение, а может и урежение сердечных сокращений
Желудочковая тахикардия представляет собой приступ сердцебиения, при котором импульсы ритмичны и исходят из эктопического очага. При ней наблюдается резкое увеличение частоты сердечных сокращений (более 140 сердцебиений в минуту).
Причины желудочковой тахикардии
- Сдвиги нервной, эндокринной регуляции, которые изменяют в клетках сердца течение электрических процессов
- Болезни сердечной мышцы (миокарда), ее аномалии, наследственные и врожденные дефекты с повреждениями мембран, разрушением клеточных структур
- Смешанные функционально-органические сердечные заболевания.
Для сердца очень важно, чтобы имелась и сохранялась синхронность возбуждения его структур, то есть электрическая гомогенность. Асинхронизм рефрактерности (невозбудимости)и возбудимости в отдельных участках миокарда – важнейший фактор развития аритмий, в том числе желудочковой тахикардии. Отметим, что эти участки миокарда появляются на фоне инфарктов миокарда, миокардитов; ими также могут стать очаги миокардитического, постинфарктного кардиосклероза, гипертрофированная камера сердца, расположенные аномально хорды, митральный клапан с пролапсом и другие.
Основной механизм реализации большинства аритмий (например, пароксизмальной тахикардии) на таком патологическом фоне – механизм повторного входа возбуждения, или re-entry, когда тот же сердечный импульс начинает круговое движение, возвращаясь к его месту возникновения, затем вызывает повторное возбуждение мышцы сердца. Например, в стенке правого желудочка есть очаг постинфарктного кардиосклероза. Возбудимость этого участка сниженная, а его период невозбудимости удлинен. Поэтому волна возбуждения охватывает здоровые участки миокарда в первую очередь, огибая такой участок со сниженной возбудимостью. В это время здоровые участки сердечной мышцы успевают не только возбудиться, а также выйти из состояния невозбудимости, то есть рефрактерности. И в это время приходит запоздалый импульс патологического участка миокарда, вызывая внеочередные сокращения желудочка. Возникнет экстрасистолия.
В сердце волны re-entry формируются в местах впадения в левое предсердие легочных вен, у устья полых вен, в области пучков Венкебаха, Бахмана, Тореля, при наличии дополнительных аномальных путей проведения Кента и Махайма. По такому механизму возникает пароксизмальная желудочковая тахикардия.
При желудочковой тахикардии образуются волны возбуждения по механизмуre-entry. При этом водителем ритма на какое-то время становится гетеротопный очаг. Желудочковая тахикардия является потоком экстрасистол, ритмично следующих одна за другой.
Симптомы желудочковой такикардии
Жалобы больных самые различные, что зависит от характера основного заболевания: беспокоит сердцебиение, которое сопровождается головокружением, слабостью, одышкой, болями в области сердца, перебоями, паузами в сокращениях сердца, обмороками, эпизодами спутанности сознания.
Основное место в клинической картине аритмий занимает нарушение гемодинамики по ишемическому или застойному типу. Они создают угрозу эмболии важных органов, провоцируют возникновение более тяжелых аритмий, например, фибрилляции желудочков, являющейся главной причиной смерти больных с кардиомиопатиями, ИБС и другими заболеваниями сердца.
Наиболее характерны для желудочковой тахикардии:
- резкое сердцебиение
- чувство стеснения в груди
- общая слабость
- бледность кожных покровов
- пульсация яремных вен
- при затягивании приступапоявляются признаки сердечной недостаточности (одышка, кашель, отеки и другие).
Диагностика желудочковой такикардии в Израиле
У постели больного доктор располагает возможностями как для выявления аритмий, так и для выяснения природы некоторых из них, что достигается тщательным сбором анамнеза жизни и заболевания, осмотром, пальпацией артериального пульса, аускультацией (выслушиванием) сердца.
У большинства из больных при сборе анамнеза находят различные заболевания миокарда. При объективном обследовании данные зависят от формы аритмии. Большую информацию дают пальпация пульса, аускультация сердца :
- При аускультации на верхушке сердца усилен I тон сердца вследствие малого наполнения желудочков, а II тон ослаблен над аортой из-за снижения АД.
Но самое большое значение имеет ЭКГ (электрокардиография):
- Электрокардиограмма представляет собой серию желудочковых экстрасистол, которые следуют с большой частотой (от 140 до 180 количеств в 1 мин)друг за другом. При этом отсутствует зубец Р, или периодически может наслаиваться на комплекс QRS, который расширен, деформирован, с дискордантно расположенными после него сегментомSТ и зубцом Т.
Из дополнительных методов используется ЭКГ с нагрузочными пробами (например, чреспищеводная электрокардиостимуляция, велоэргометрия, лекарственные пробы). Особенно важное значение имеет холтеровское мониторирование . то есть запись ЭКГ за длительный промежуток времени.
Лечение желудочковой такикардии в Израиле
Назначаются антиаритмические препараты . наиболее эффективными из которых являются:
- Лидокаин
- Прокаинамид
- Мекселитин
- Амиодарон
- Магния сульфат
- Бретилиятозилат
Препараты вводятся внутривенно. В тяжелых случаях необходимо проведение электроимпульсной терапии и сердечно-легочной реанимации .
Профилактика желудочковой такикардии
Желудочковая тахикардия
Желудочковая тахикардия
Желудочковая тахикардия – учащенное сокращение желудочков, которые часто возникают и прекращаются внезапно. Данная патология является одним из наиболее тяжелых видов нарушения ритма, возникающего при остром инфаркте миокарда. Желудочковая тахикардия может представлять угрозу жизни человека, поэтому требует немедленного медицинского вмешательства.
Причины возникновения
Причин желудочковой тахикардии может быть много. При идиопатической желудочковой тахикардии у больного не обнаруживается никаких заболеваний сердца, а также не отмечается генетической предрасположенности.
Известными причинами желудочковой тахикардии могут быть:
· ишемическая болезнь сердца;
· миокардиты;
· кардиомиопатии;
· врожденные пороки сердца;
· аритмогенная дисплазия правого желудочка;
· следствие хирургических операций на сердце;
· прием некоторых лекарственных препаратов. В частности, приступы желудочковой тахикардии могут развиться при передозировке антиаритмическими препаратами, бета-адреноблокаторами и гликозидами;
· электролитные нарушения;
Симптомы
Основными симптомами желудочковой тахикардии являются:
· ощущение учащенного сердцебиения;
· ощущение комка в горле;
· головокружение, резкая слабость (вплоть до потери сознания);
· ощущение страха;
· бледность кожных покровов.
Иногда желудочковая тахикардия протекает бессимптомно.
Диагностика
На первом этапе проводится анализ жалоб пациента и сбор анамнеза заболевания. При физикальном осмотре проводится осмотр кожных покровов, измеряется артериальное давление и пульс, выслушиваются тона сердца.
· электрофизиологическое исследование сердца;
· суточное мониторирование электрокардиограммы;
· нагрузочные тесты;
· мультиспиральная компьютерная томография;
· магнитно-резонансная томография;
· радионуклидные методы исследования;
· коронароангиография;
· другие методы исследования (на усмотрение врача).
Виды заболевания
Желудочковая тахикардия бывает мономорфной и полиморфной. При мономорфной желудочковой тахикардии имеется один источник возникновения учащенного сердцебиения. Как правило, данная форма заболевания развивается при наличии поражения сердца.
Полиморфная желудочковая тахикардия характеризуется наличием нескольких источников тахикардии. Данная форма заболевания может встречаться при передозировках некоторых лекарственных препаратов, а также при некоторых наследственных заболеваниях.
По течению желудочковая тахикардия бывает пароксизмальной неустойчивой, пароксизмальной устойчивой, а также хронической.
Пароксизмальные неустойчивые желудочковые тахикардии характеризуются длительностью приступов менее 30 секунд. Подобные обострения (пароксизмы) не оказывают существенного влияния на гемодинамику, однако повышают вероятность развития фибрилляции.
Пароксизмальные устойчивые желудочковые тахикардии характеризуются длительностью приступов более 30 секунд. При данной форме желудочковой тахикардии отмечается выраженной нарушение гемодинамики.
Хроническая желудочковая тахикардия характеризуется повторяющимися относительно короткими тахикардитическими приступами. При данном варианте желудочковой тахикардии гемодинамические нарушение нарастают медленно.
Действия пациента
При данной патологии больному необходима консультация врача-кардиолога.
Лечение
Необходимо лечение основного заболевания. Для восстановления ритма в момент обострения проводится электроимпульсная терапия, больному назначаются антиаритмические препараты.
Для предупреждения приступов желудочковой тахикардии больному могут назначаться бета-адреноблокаторы, антиаритмические препараты, блокаторы кальциевых каналов, омега-3-полиненасыщенные кислоты.
Хирургическое лечение желудочковой тахикардии предусматривает радиочастотную абляцию (разрушение источника тахикардии) или имплантацию кардиовертера-дефибриллятора.
Осложнения
· Фибрилляция желудочков.
· Сердечная недостаточность.
· Внезапная сердечная смерть.
Профилактика
· Профилактика заболеваний, вызывающих желудочковую тахикардию.
· Избегание стрессов.
· Отказ от вредных привычек (курения и приема спиртных напитков).
Из этой статьи вы узнаете: как работает сердце при желудочковой тахикардии, почему она возникает, какими симптомами проявляется, в чем ее опасность. Виды, изменения на ЭКГ, методы диагностики и схема лечения.
Желудочковая тахикардия (сокращенно ЖТ) – один из самых неблагоприятных и опасных видов аритмии. Это не самостоятельное заболевание, а проявление или следствие серьезной патологии сердечной мышцы. Характеризуется учащением сокращений желудочков больше 100 ударов в минуту. При этом источником электрического возбуждения является не синусовый узел, как физиологически положено, а очаг в мышце желудочка, который генерирует патологические, очень часто возникающие электроимпульсы.
Патологический импульс при желудочковой тахикардии
Краткая сводка фактов о данной патологии:
- Такая тахикардия часто начинается и прекращается внезапно.
- Приводит к значительному нарушению сердечного и общего тока крови.
- Выраженность клинических проявлений связана с продолжительностью и степенью тяжести желудочковой тахикардии.
- Характерную для нее симптоматику нередко наблюдают кардиологи при ишемической болезни сердца и инфаркте миокарда.
- Это нарушение ритма сердца крайне опасно развитием коллапса – резким падением артериального давления с ухудшением кровоснабжения жизненно важных органов – и внезапной смертью. Поэтому требует незамедлительного оказания медицинской помощи.
Такое нарушение ритма полностью не вылечивается, но крайне важно как можно быстрее купировать приступы тахикардии, чтобы избежать летального исхода от остановки сердца.
Диагностикой и лечением патологии занимается врач-кардиолог. В специализированных центрах крупных городов можно обратиться к аритмологу.
Механизм развития желудочковой тахикардии
Тахикардия – увеличение числа сердечных сокращений чаще 80 ударов в мин. Частый пульс может быть вариантом нормы при стрессе, физической перегрузке, лихорадке, беге, после употребления крепкого кофе и т. п. В этих случаях электрические импульсы возникают в синусовом узле, после чего распространяются с предсердий на желудочки. Этот процесс физиологически правильный. Ритм нормализуется спустя короткое время.
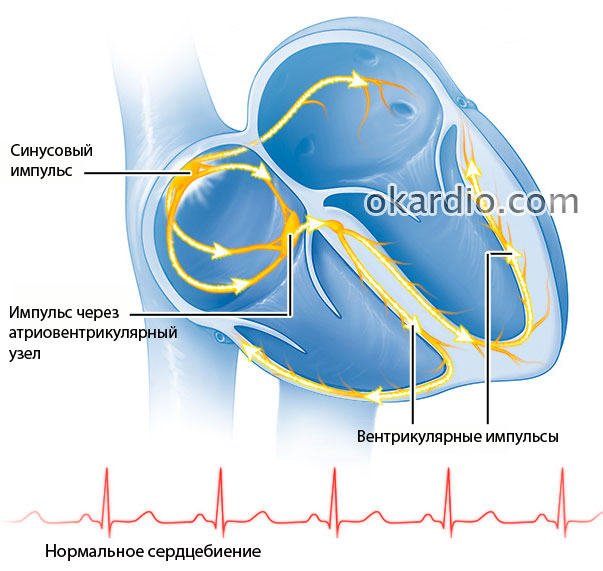 Передача электрического импульса в здоровом сердце
Передача электрического импульса в здоровом сердце
Желудочковая тахикардия никогда не бывает нормой – это грозный сигнал о проблеме в сердечной мышце, требующий экстренной помощи. Желудочки начинают сокращаться самостоятельно, процесс их возбуждения происходит в обратном порядке – без импульсов от синусового узла, которые блокируются. Клетки миокарда имеют особенность: в отличие от обычных мышечных клеток они способны к автоматизму, т. е. к автоматическому возникновению возбуждения. Благодаря этому в критических ситуациях сердце бьется до последнего, сохраняя человеку жизнь. При непароксизмальной желудочковой тахикардии частота сокращений доходит до 130, а при пароксизмальной до 220 ударов в мин и больше.
При слишком частых сердечных сокращениях желудочки не успевают полноценно наполняться кровью. В результате снижается объем выброса крови, артериальное давление падает, органы и ткани недостаточно кровоснабжаются, поэтому недополучают кислород и питательные вещества, нарушается выведение токсинов и продуктов распада.
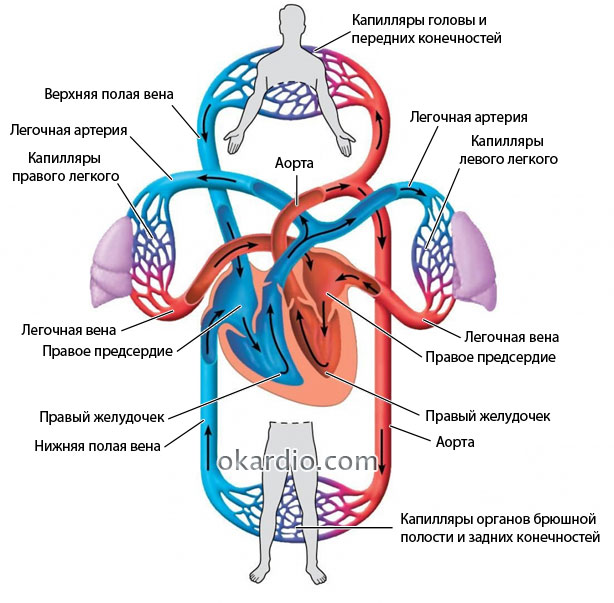 Кровеносная система человека. Нажмите на фото для увеличения
Кровеносная система человека. Нажмите на фото для увеличения
Патологический очаг сокращений, называемый в медицине эктопическим, чаще появляется в миокарде левого желудочка.
Причины развития желудочковой тахикардии
Самой частой причиной подобного рода нарушения сердечного ритма являются патологии сердца. Среди них:
- Острый инфаркт миокарда. В 90% случаев провоцирует развитие желудочковой тахикардии.
- Ишемическая болезнь сердца с недостатком кровообращения в ишемизированном участке сердечной мышцы.
- Ревматизм или воспалительные заболевания сердца. Например, миокардит – воспаление миокарда чаще инфекционной природы.
- Различные виды кардиомиопатии – поражение сердечной мышцы с развитием в ней дистрофических и склеротических процессов.
- Аневризма, особенно в области левого желудочка, – выбухание стенки крупной артерии или аорты с возможным ее разрывом.
- Врожденные дефекты развития сердца, к примеру, пороки – необратимые изменения структур сердца.
- Аритмогенная дисплазия правого желудочка – прогрессирующее постепенное замещение мышечной ткани на соединительную или жировую.
Другие причины:
- Оперативное вмешательство на сердце.
- Нарушение эндокринной или нервной регуляции приводит к изменению в сердечной ткани течения электрических процессов.
- Сдвиг электролитного баланса – уменьшение содержания калия, магния и других электролитов, участвующих в обменных процессах организма.
- Передозировка определенных лекарств – сердечных гликозидов, бета-адреноблокаторов, антиаритмических средств.
- Интоксикация от чрезмерного количества алкоголя либо употребление суррогата, а также от наркотических веществ, особенно кокаина.
- Наследственные патологии. Среди них , при котором высок риск – частого хаотичного сокращения их разных участков. На электрокардиограмме есть специфические изменения, свидетельствующие о наличии такой генетической болезни.
Если у пациента отсутствуют приобретенные заболевания сердца и врожденные аномалии его развития, но есть желудочковая тахикардия, причина которой непонятна, то ее считают идиопатической.
Виды желудочковой тахикардии
| Категории | Виды с кратким определением |
|---|---|
| По времени возникновения | Пароксизмальная – приступ начинается внезапно, сердечные сокращения достигают 130 ударов в минуту и больше. Требуется незамедлительная медицинская помощь.
Непароксизмальная – проявляется чаще групповыми экстрасистолами. Не имеет приступообразного характера. Экстренных мер не требует, но с лечением тянуть нельзя. |
| По форме | Мономорфная – с 1 патологическим источником ритма, в большинстве случаев является следствием поражения сердца.
Полиморфная – имеет несколько очагов продуцирования импульсов в миокарде. Часто развивается при генетических болезнях или передозировке лекарств. |
| По течению | Пароксизмальная устойчивая – характеризуется регистрацией на ЭКГ нескольких эктопических комплексов на протяжении более 30 сек. Пульс достигает 200 ударов в мин. Существенно влияет на гемодинамику и повышает риск летального исхода.
Пароксизмальная ЖТ неустойчивого типа – специфические изменения на электрокардиограмме фиксируются в течение 30 сек. Хроническая – течение длительное, иногда несколько месяцев, на протяжении которых у пациента неоднократно повторяются относительно короткие приступы желудочковой тахикардии. При непрерывно рецидивирующем течении нарушения кровообращения нарастают постепенно. |
Симптомы патологии
Вначале недуг протекает бессимптомно. Его выявляют лишь при обследовании пациента, конкретно во время проведения суточного мониторирования по Холтеру, при возникновении у него жалоб на сердце. ЖТ у больных проявляется по-разному, в зависимости от тяжести основного сердечного заболевания.
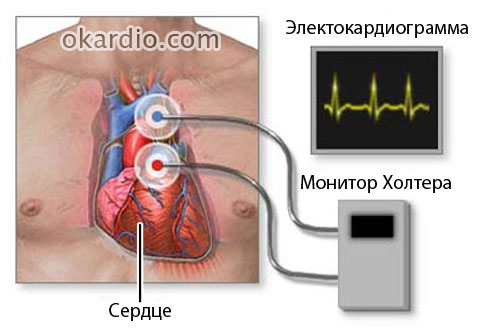 Суточное мониторирование по Холтеру
Суточное мониторирование по Холтеру
О начале приступа желудочковой тахикардии свидетельствуют следующие признаки:
- , по ощущениям напоминающее частое трепыхание сердца. Пациент чувствует, как оно работает.
- Появление «кома» в горле, «дурноты».
- Одышка.
- Сдавление или резь за грудиной.
- Головокружение, вплоть до предобморочного состояния или потери сознания.
- Резкая слабость.
- Побледнение кожных покровов, холодный пот.
- Ухудшение зрения: двоение, расплывание предметов, появление «мушек» или «черных кругов» перед глазами.
- Чувство паники и страха.
Диагностика
Диагноз устанавливает кардиолог после комплексной диагностики, включающей:
- Выяснение и анализирование жалоб пациента.
- История болезни. Опрос по поводу наличия или отсутствия наследственной предрасположенности или имеющихся генетических болезней, а также возможного перенесения инфаркта миокарда. Врач выясняет, какие лекарства принимает пациент и т. д.
- Физикальное обследование заключается в нескольких манипуляциях, помогающих доктору объективно судить об общем состоянии обследуемого и конкретно о работе его сердца. Кардиолог проводит внешний осмотр кожных покровов и слизистых, измеряет артериальное давление, подсчитывает число сердечных сокращений, слушает тоны сердца фонендоскопом. Но при ЖТ, если нет приступа, такое обследование мало результативно. Поэтому обязательны следующие исследования.
| Инструментальные методы | Лабораторная диагностика |
|---|---|
| Электрокардиограмма – основной метод обнаружения ЖТ. Необходима для выявления отклонений в работе сердца, наличия блокады пучка Гиса и других изменений, свидетельствующих о самой желудочковой тахикардии или причине ее возникновения. | Общий анализ крови – необходим для исключения воспалительного процесса и выявления возможной причины нарушения сердечного ритма. |
| Холтеровское мониторирование ЭКГ – второй по диагностической значимости метод определения ЖТ. Непрерывное снятие ЭКГ в течение суток не только способно подтвердить наличие такой тахикардии, но и понять условия ее возникновения, сколько было приступов, какова продолжительность каждого, где расположен очаг ритма. | Биохимический анализ – необходим для определения болезни, приведшей к появлению желудочковой тахикардии. Важны показатели холестерина, липопротеидов, триглицеридов, калия, сахара и другие. |
| Эхокардиография – изучение структур сердца с помощью ультразвуковых волн, отраженных от тканей органа. Необходимо для обнаружения причины ЖТ. Помогает оценить сократительную способность миокарда, состояние клапанного аппарата и других сердечных структур. | |
| Обычная компьютерная томография или мультиспиральная. Отличие последней от первой в том, что излучатель электромагнитных волн находится в движении, поворачиваясь по кругу вдоль тела пациента. Выявляет болезни, спровоцировавшие тахикардию. | |
| Коронароангиография – рентгеноконтрастная методика оценки состояния сосудов сердца. | |
| Вентрикулография – исследование желудочков сердца с помощью рентгена и контрастного вещества, введенного в вену перед процедурой. |
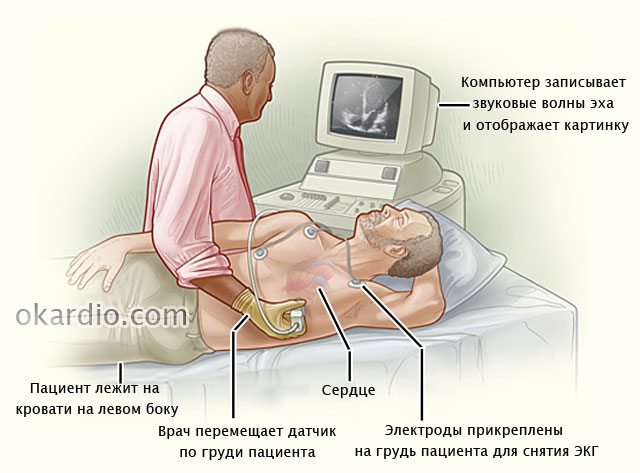
Кроме вышеперечисленных обследований в диагностике ЖТ информативны нагрузочные тесты. Один из них – велоэргометрия – изучение работы сердца на фоне постепенно возрастающей нагрузки. Пациент сидит на велоэргометре (особом велотренажере) и крутит педали, имитируя езду на велосипеде. Одновременно проводится запись электрокардиограммы.
Желудочковая тахикардия: изменения на ЭКГ
Желудочковая тахикардия на ЭКГ проявляется определенными критериями:
- Частота сердечных сокращений превышает 100–140 ударов в мин и может доходить до 300.
- Отклонение влево электрической оси сердца (ЭОС).
- Расширение комплекса QRS 0,14–0,16 сек.
- Деформация комплексов, отражающих сокращения желудочков. Изменение их формы наблюдается не при всех видах ЖТ. По этому признаку врач может определить форму тахикардии. При полиморфном типе ЖТ на ЭКГ отмечаются значительные изменения QRS из цикла в цикл. При двунаправленной тахикардии меняется в каждом цикле не только этот комплекс, но и ЭОС.
Лечение
Желудочковую тахикардию полностью вылечить невозможно. В этом случае стоит вопрос о скорейшем восстановлении нормального ритма при приступе и об уменьшении частоты их возникновения. Медикаментозную терапию проводить обязательно, причем при пароксизмальной устойчивой тахикардии медицинская помощь должна быть оказана незамедлительно. Нормализовать пульс можно электрическим импульсом при проведении электроимпульсной терапии.
Основные задачи терапии
- Лечение основной болезни, вызывающей желудочковую тахикардию.
- Своевременная и грамотная помощь при приступах пароксизмальной тахикардии для восстановления правильных сердечных сокращений.
- Предупреждение повторных эпизодов ЖТ.
Медикаментозная терапия
- Антиаритмические средства. Восстанавливают и поддерживают правильный сердечный ритм.
- Бета-адреноблокаторы – урежают частоту пульса, снижают А/Д.
- Антагонисты кальция. Ослабляют силу сокращений сердца, нормализуют ритм, расширяют сосуды, понижают артериальное давление.
При начале фибрилляции желудочков единственный незамедлительный способ восстановить ритм – провести дефибрилляцию электрическим зарядом. Но делать это нужно очень быстро, т. к. за считанные минуты пациент может умереть.
Хирургическое лечение
- Имплантация кардиовертера-дефибриллятора, восстанавливающего ритм сокращений сердца. Это оптимальный вариант при частых приступах устойчивой пароксизмальной тахикардии.
- Радиочастотная абляция – операция направлена на разрушение радиочастотным импульсом патологического источника ритма, в тех случаях когда точно установлена его локализация.
- Вживление искусственного водителя ритма – электрокардиостимулятора – небольшого прибора, который вшивают под кожу в районе левой подмышки, с зондом-электродом, фиксируемым в правом желудочке либо предсердии. Аппарат навязывает сердцу правильный ритм и помогает с него не сбиться.
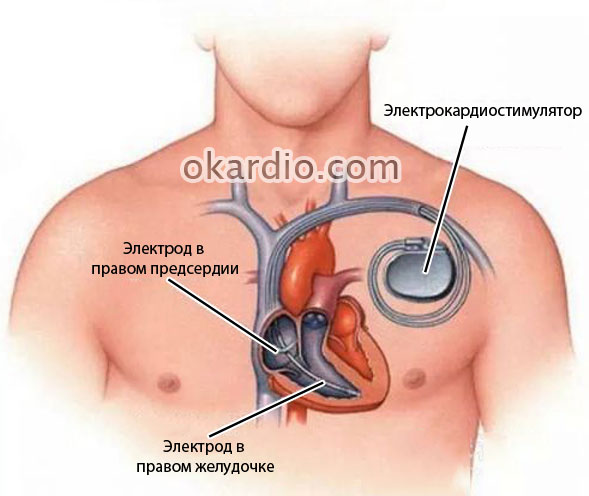 Вживление электрокардиостимулятора
Вживление электрокардиостимулятора
Возможные осложнения ЖТ
- Фибрилляция желудочков – беспорядочное очень частое и нерегулярное сокращение разных волокон желудочков.
- Сердечная недостаточность – состояние, развивающееся при длительном течении ЖТ и вызванное постепенным ослаблением сократительной способности сердечной мышцы.
- Легочные проблемы: одышка, отек легких.
- Внезапная смерть из-за остановки сердца.
Прогноз
Без лечения прогностические данные при ЖТ крайне неблагоприятные. Пациенты умирают от фибрилляции желудочков, острой недостаточности или остановки сердца. Адекватное, своевременно начатое лечение значительно улучшает прогноз. Если пароксизмы вовремя купируются, сократительная функция миокарда не снижена, сердечная недостаточность отсутствует, то больные живут привычной жизнью многие годы.
Поэтому при первых признаках появления частого беспорядочного пульса, тем более если диагноз «желудочковая тахикардия» уже установлен, жизненно важно незамедлительно обратиться к кардиологу и сразу начать прописанное им лечение.
Как устроено Ваше сердце
Сердце — это уникальный мышечный орган, расположенный в середине грудной клетки. Cердце перекачивает кровь по всему организму, насыщая клетки кислородом и питательными веществами. Мышечная перегородка делит сердце продольно на левую и правую половины. Клапаны разделяют каждую половину на две камеры: верхнюю (предсердие) и нижнюю (желудочек).
Сокращаясь, сердечная мышца проталкивает кровь сначала через предсердия, а затем через желудочки. В легких кровь насыщается кислородом и через легочные вены поступает в левое предсердие, потом в левый желудочек и из него через аорту и ответвляющиеся от нее артериальные сосуды разносится по всему телу. Отдав кислород, кровь собирается в полые вены, а через них в правое предсердие и правый желудочек. Оттуда через легочную артерию кровь попадает в легкие, где вновь обогащается кислородом. Основным показателем работы сердца является то количество крови, которое оно должно перекачивать за 1 мин. Обычно для взрослого человека это не менее 5.0 л (300 л в час, 7200 л в сутки). Сердце сокращается более 100 000 раз в день, перегоняя кровь по 20 000 км вен и артерий, составляющих кровеносную систему человека.
Когда взрослый человек находится в состоянии покоя, сердце совершает от 60 до 80 сокращений в минуту. При физической нагрузке, в момент стресса или возбуждения частота сокращений сердца может возрастать до 200 ударов в минуту.
Нарушения сердечного ритма и проводимости
Нормальный сердечный ритм называется синусовым ритмом.
Сердце имеет свою собственную электрическую (проводящую) систему, состоящую из генератора электрических импульсов - главного водителя ритма - и проводящих путей, соединяющих всю электрическую цепь. Главный водитель ритма, расположенный в правом предсердии, генерирует регулярные электрические импульсы с определенной частотой, вроде метронома. В ответ на каждый импульс происходит сокращение камер сердца в строгой последовательности.
Сначала волна электрического возбуждения охватывает предсердия, в результате чего они одновременно сокращаются, выбрасывая кровь в желудочки. Пройдя по предсердиям, волна не сразу переходит на желудочки, поскольку от предсердий их отделяет ткань, неспособная проводить электрические импульсы. Только в одном маленьком участке через эту ткань проходит единственный «пучок проводов», по которому после небольшой задержки электрический импульс может перейти на желудочки и вызвать такое же волнообразное их сокращение, как и в предсердиях. Этот пучок называется предсердно-желудочковым соединением (АV - узел), а задержка между сокращением предсердий и желудочков необходима для того, чтобы предсердия успели «протолкнуть» кровь в желудочки до того, как последние начнут сокращаться.
В норме предсердно-желудочковое соединение - единственное место в сердце, где происходит переход электрического возбуждения на желудочки. После этого электрический импульс распространяется по обоим желудочкам, вызывая их сокращение. При этом кровь из них выталкивается в артерии, обеспечивая кровоснабжение всех органов тела и самого сердца.
Таким образом, нормальный сердечный ритм отличается от аномального двумя основными чертами: регулярностью и определенной частотой. Любое нарушение сердечного ритма всегда является следствием нарушений функционирования проводящей системы.
Что такое аритмия?
Аритмией или нарушением ритма называют такое состояние, при котором нарушаются одна или обе главные характеристики нормального ритма - регулярности и частоты. Условно все нарушения ритма делят на брадиаритмии (слишком редкие сокращения сердца) и тахиаритмии (слишком частые сокращения сердца), а в зависимости от того, где располагается аномалия - на желудочковые и наджелудочковые.
Брадикардия. Медленный ритм сердца
Ритм Вашего сердца обычно бьется с частотой между 60 и 80 ударами в минуту.
Показатель ниже 60 ударов минуту называется брадикардией. У многих людей с хорошей физической формой или если такой ритм возникает во время отдыха и сна, то такой ритм является нормальный. Отличительной особенностью такой брадикардии является то, что при увеличении физической нагрузки сердечный ритм начинает ускоряться, покрывая своей частотой потребность организма.
О брадикардии как о болезни мы говорим тогда, когда ритм имеет очень маленькую частоту, не реагирует увеличением частоты на физическую нагрузку или в ритмичном сокращении возникают большие паузы, которые могут достигать и даже превышать более 2 -х секунд. Такие нарушения приводят к усталости, головокружению и потери сознания.
Наиболее частой причиной медленного ритма сердца:
- Дисфункция синусового узла (CУ).
- Нарушение проведения через атрио-вентрикулярный узел (AV) электрического сигнала из предсердий в желудочки.
Когда брадикардия подтверждена диагностически и такой ритм является единственным проявлением, то такой ритм эффективно корректируется кардиостимулятором. ИКД также может применяться при брадикардиях, но при условии, если к имплантации ИКД есть соответствующие показания (опасные для жизни нарушения ритма сердца).
Тахикардия
Если ваш пульс превышает 100 ударов в минуту, это называется тахикардией. Тахикардия может быть синусовой и относиться к нормальной, физиологической тахикардии. Тахикардии с большой частотой, которые превышают 180 ударов в минуту, возникающие в связи с частой, групповой экстрасистолией, дополнительных путей проведения относятся в группу не нормального быстрого сердечного ритма.
Физическая нагрузка, эмоциональный стресс, некоторые заболевания могут быть причиной ускоренного сердечного ритма, который превышает 100 ударов в минуту.
Когда ритм вашего сердца очень частый или сердцебиение возникает без причины с большой частотой и нерегулярно, это называется тахиаритмией.
Патологическая тахикардия вредна по нескольким причинам. Во-первых, при частом сердцебиении снижается эффективность работы сердца, поскольку желудочки не успевают наполниться кровью, в результате чего понижается артериальное давление и уменьшается приток крови к органам. Во-вторых, ухудшаются условия кровоснабжения самого сердца, поскольку оно совершает большую работу в единицу времени и требует больше кислорода, а плохие условия кровоснабжения сердца увеличивают риск ишемической болезни и последующего инфаркта.
Тахикардия — это не болезнь, а симптом, поскольку она может возникать как проявление многих различных заболеваний. Наиболее частыми причинами тахикардии служат нарушения вегетативной нервной системы, нарушения эндокринной системы, нарушения гемодинамики и различные формы аритмии.
Тахиаритмия
Это патологически быстрый сердечный ритм (обычно от 100 до 400 ударов в минуту, который возникает либо в верхних камерах сердца (фибрилляция предсердий, наджелудочковая тахикардия) или в нижних (фибрилляция желудочков, желудочковая тахикардия)).
Причины тахиаритмии:
- Заболевания сердца, такие, как высокое кровяное давление, заболевание коронарных артерий (атеросклероз), заболевания клапанов сердца, сердечная недостаточность, кардиомиопатия, опухоли и инфекции.
- Другие заболевания, например, заболевания щитовидной железы, некоторые заболевания лёгких, электролитический дисбаланс, а также злоупотребление алкоголем и наркотиками.
- Вызванные аномальными дополнительными путями проведения или экстрасистолией.
Тахиаритмии происходят в случае, когда импульс сокращающий сердечную мышцу поступает раньше, чем предполагает нормальный сердечный ритм. Тахиаритмии могут начинаться в верхних или нижних сердечных камерах.
Тахиаритмия включает в себя различные типы аритмий сердца:
- Наджелудочковая тахикардия.
- Желудочковая тахикардия (ЖТ).
- Фибрилляция желудочков (ФЖ).
Наджелудочковые тахиаритмии
Нарушения ритма, в которых участвуют предсердия, называют наджелудочковыми (суправентрикулярными) аритмиями. Эта группа нарушений ритма является наиболее распространенной, и с ней врачам и пациентам приходится сталкиваться наиболее часто. Существует 5 основных типов наджелудочковых аритмий:
- атриовентрикулярная узловая тахикардия;
- синдром Вольфа-Паркинсона-Уайта;
- внутрипредсердная тахикардия;
- трепетание предсердий;
- фибрилляция предсердий.
Фибрилляция предсердий (ФП)
Фибрилляция предсердий — наиболее распространенная аритмия, обычно являющаяся проявлением других заболеваний сердца (ишемической болезни сердца, клапанных пороков, миокардита и пр.) или нарушений обмена (тиреотоксикоз, электролитный дисбаланс и пр.). Иногда она возникает без очевидной причины, и тогда ее называют идиопатической.
Механизмы развития фибрилляции предсердий до сих пор полностью не изучены. У некоторых пациентов она возникает вследствие наличия множества хаотических круговых волн электрического возбуждения в предсердиях.
Фибрилляцию предсердий обычно лечат лекарствами, которые поддерживают нормальный ритм или предотвращают слишком большую частоту сердечного ритма. Обязательным условием при мерцательной аритмии является прием антикоагулянтной терапии. Ее применяют для разжижения крови, чтобы предотвратить образование кровяных сгустков.
Для хирургического лечения мерцательной аритмии применяются метод радиочастотной абляции (РЧА), которую применяют для урежения сердечного ритма (РЧА АВ соединения) или выполняют РЧА «изоляцию легочных вен» для восстановления синусового ритма.
Желудочковая тахикардия (ЖТ)
ЖТ относится к ненормальному учащенному сердцебиению. Источником такого ритма может быть эктопический очаг в миокарде правого или левого желудочка. Обычно причиной возникновения желудочковых аномальных водителей ритма являются заболевания сердечной мышцы (ишемическая болезнь сердца, аритмогенная дисплазия правого желудочка и пр.). При ЖТ, сердце перекачивает кровь не столь эффективно, как при нормальном синусовом ритме. Быстрый ритм сокращений препятствует полному заполнению желудочков между отдельными сердцебиениями. В результате - снижается объем циркуляции крови в организме.
При ЖТ возникают такие симптомы, как головокружение, обмороки, предобморочные состояния, потеря сознания. Для большинства пациентов ЖТ считается очень опасным ритмом, которая может повлечь смерть больного.
Фибрилляция желудочков (ФЖ)
ФЖ - это очень быстрый, нерегулярный сердечный ритм, возникающий в правом или левом желудочке сердца. ФЖ - более серьезная патология, нежели ЖТ, поскольку электрическая система сердца и цикл сердечного сокращения являются полностью дезорганизованными. Происходит дрожание желудочков и организм получает лишь небольшое количество перекачиваемой крови или вообще ее не получает.
Когда сердце не перекачивает кровь, организм быстро начинает испытывать кислородное голодание и возникает внезапная остановка сердца.
Симптомы развиваются немедленно: сначала исчезает пульс, затем - сознание, затем - способность дышать. Если возникает внезапная остановка сердца, необходима сердечно-легочная реанимация (СЛР), которая способна поддержать циркуляцию крови до момента, когда можно будет применить наружный дефибриллятор для восстановления сердечного ритма. Выполнить дефибрилляцию может врач или медицинский персонал скорой медицинской помощи при помощи наружного дефибриллятора разрядом электрического тока через пластины расположенные на грудной клетке. Если у пациента имплантирован ИКД, дефибрилляция будет выполнена автоматически через несколько секунд начала приступа ФЖ.
Симптомы, причины и лечение гипертрофии миокарда левого желудочка
Причины
Причины, по которым увеличивается нагрузка на левый желудочек сердца, могут быть как врожденными, так и приобретенными. В первом случае подразумеваются пороки клапанов или наследственные нарушения строения сердца:
Приобретенная гипертрофия чаще всего связана со следующими патологическими состояниями:
- Гипертоническая болезнь занимает первое место среди причин приобретенного увеличения массы миокарда. За счет того, что сердце постоянно работает в усиленном режиме и должно поддерживать более высокий уровень системного давления, постепенно происходит увеличение в объеме мышечных клеток.
- Атеросклероз аорты и ее клапана сопровождается отложением холестериновых бляшек, которые со временем кальцинируются. В связи с этим основная артерия человека и створки клапана становятся менее эластичным и податливыми. Поэтому увеличивается сопротивление току крови и ткань левого желудочка сердца испытывает повышенную нагрузку.
В 90% случаев гипертрофия левого желудочка связана с гипертонической болезнью.
Гипертрофия левого желудочка у спортсменов является физиологической и развивается в ответ на постоянную нагрузку. Наряду с увеличением массы сердца, у этой категории людей отмечается уменьшение частоты сердечных сокращений, а иногда и небольшое снижение артериального давления в покое. Назвать это состояние патологическим нельзя, потому что оно не приводит к появлению неблагоприятных последствий.
Если же у спортсмена увеличение массы левого желудочка настолько выражено, что препятствует поступлению крови в большой круг, следует искать другие причины таких изменений.
Классификация
В зависимости от того, увеличен в объеме весь левый желудочек или только какая-то его часть, выделяют несколько типов:
- Концентрическая, или симметричная, гипертрофия характеризуется равномерным увеличением толщины стенок желудочка.
- Эксцентрическая гипертрофия обычно поражает межжелудочковую перегородку, но иногда могут вовлекаться область верхушки или боковой стенки.
Причины тахикардии: перебои в работе сердца
 Как правило, тахикардия вызвана перебоями в подаче электрических импульсов, которые контролируют ритм прокачки крови в сердце, то есть сердечный ритм. Таким образом, тахикардия представляет собой учащенное сердцебиение.
Как правило, тахикардия вызвана перебоями в подаче электрических импульсов, которые контролируют ритм прокачки крови в сердце, то есть сердечный ритм. Таким образом, тахикардия представляет собой учащенное сердцебиение.
Иногда точную причину тахикардии установить не удается.
Желудочковые аритмии - основная причина внезапной смерти. Считается, что почти половина смертей от сердечно-сосудистых заболеваний происходит внезапно. Таким образом, желудочковые аритмии - причина почти половины всех смертей от сердечно-сосудистых заболеваний.
Желудочковая тахикардия - это три или более комплекса QRS желудочкового происхождения с частотой более 100 в минуту.
Проявления желудочковой тахикардии могут быть разнообразными, они зависят от состояния больного, ЧСС, наличия органического поражения сердца и сопутствующей патологии. У одних больных желудочковая тахикардия протекает бессимптомно, у других же вызывает обмороки и внезапную смерть.
Нарушение нормальной последовательности сокращения предсердий и желудочков может вызывать симптомы при исходно нарушенной функции сердца. При ЧСС менее 150 мин -1 короткие пароксизмы желудочковой тахикардии переносятся на удивление хорошо, даже при имеющемся органическом поражении сердца. Если функция левого желудочка снижена, пароксизмы желудочковой тахикардии с такой ЧСС, продолжающиеся дольше нескольких часов, обычно вызывают сердечную недостаточность, тогда как при нормальной функции левого желудочка эти пароксизмы могут переноситься хорошо в течение очень длительного времени. При ЧСС от 150 до 200 мин -1 переносимость может быть разной, она зависит от факторов, указанных выше. При ЧСС выше 200 мин -1 жалобы появляются почти у всех больных.
Пароксизмы желудочковой тахикардии продолжительностью менее 30 с называются неустойчивыми. Для желудочковой тахикардии характерны правильный ритм и комплексы одинаковой формы, тем не менее возможна полиморфная желудочковая тахикардия, ритм может быть слегка неправильным и могут отмечаться сливные и захваченные комплексы QRS.
Дифференциальный диагноз
Желудочковую тахикардию следует отличать от наджелудочковых тахикардий с аберрантным проведением и блокадой ножек пучка Гиса, а также с расширением комплексов QRS, обусловленным метаболическими нарушениями и ЭКС.
Отличить желудочковую тахикардию от наджелудочковой с аберрантным проведением - задача непростая. Поэтому для простоты любую тахикардию с широкими комплексами у больного с ИБС следует считать желудочковой, если не доказано обратное. По некоторым данным, более 80% тахикардий с широкими комплексами у больных с ИБС - желудочковые. Для дифференциального диагноза между этими двумя тахикардиями у больных без предшествующей блокады ножек пучка Гиса используют критерии Бругады, они обладают высокой чувствительностью (99%) и специфичностью (96,5%). Далее приводится пошаговый алгоритм.
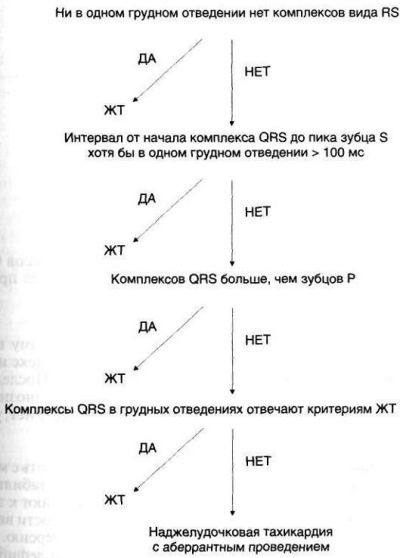
Рисунок : Критерии Бругады для дифференциальной диагностики между желудочковой тахикардией (ЖТ) и наджелудочковой тахикардией с аберрантным проведением.
Сперва изучают грудные отведения на предмет комплекса формы RS. Если ни в одном отведении такого комплекса нет, тахикардию считают желудочковой.
Если комплекс RS есть хотя бы в одном отведении, переходят ко второму шагу: измеряют интервал от начала комплекса QRS до самой глубокой точки зубца S.
Если это расстояние превышает 100 мс хотя бы в одном грудном отведении, тахикардию считают желудочковой.
В противном случае переходят к третьему шагу: поиску АВ-диссоциации.
Если комплексов QRS больше, чем зубцов Р, тахикардию считают желудочковой.
Если нет, переходят к четвертому шагу: изучению формы комплекса QRS в V 1 и V 6 .
Тахикардию считают желудочковой, если форма комплекса удовлетворяет критериям, приведенным на следующем рисунке, в противном случае это наджелудочковая тахикардия с аберрантным проведением.

Рисунок: критерии желудочкового происхождения комплексов QRS. БЛНПГ - блокада левой ножки пучка Гиса, БПНПГ - блокада правой ножки пучка Гиса.
Для дифференциального диагноза между желудочковой тахикардией и антидромной тахикардии были разработаны дополнительные критерии. Алгоритм их пошагового применения изображен на следующем рисунке.
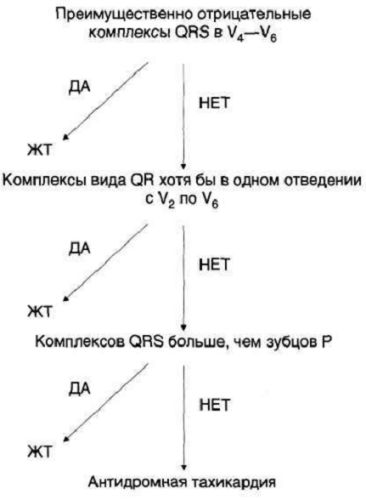
Рисунок
: Критерии Бругады для дифференциальной диагностики желудочковой тахикардии (ЖТ) и антидромной тахикардии с участием дополнительных путей проведения.
Его используют после предыдущего алгоритма. Он позволяет выявить желудочковую (и исключить антидромную) тахикардию с чувствительностью 75% и со специфичностью 100%. Сначала изучают комплекс QRS в отведениях V 4 -V 6: если он преимущественно отрицательный, тахикардию считают желудочковой.
В противном случае переходят ко второму шагу: если хотя бы в одном отведении с V 2 по V 6 комплекс имеет вид QR, тахикардию считают желудочковой. Последний шаг: выявление АВ-диссоциации. Ее наличие однозначно указывает на желудочковую тахикардию. Если ее нет, устанавливают диагноз антидромной тахикардии.
Лечение
Тактика
При стабильном состоянии можно начать с медикаментозного лечения. Если же состояние нестабильное, то, как и при других тахикардиях, сразу прибегают к электрической кардиоверсии. При ее неэффективности вводят лекарственные средства и повторяют кардиоверсию. При желудочковой тахикардии без пульса проводят дефибрилляцию. В соответствии с современными рекомендациями по реанимации, дефибрилляцию следует провести как можно скорее, затем ввести препараты и при необходимости дефибрилляцию повторить.
Медикаментозное лечение
Для купирования тахикардии можно использовать лидокаин или прокаинамид в/в. Затем начинают в/в введение амиодарона, особенно если вышеназванные средства не купировали тахикардию. Обязательно ищут обратимые причины желудочковой тахикардии: важно устранить ишемию и электролитные нарушения.
Желудочковые экстрасистолы и желудочковая тахикардия могут возникать на фоне брадикардии. В этом случае используют средства и приемы, направленные на поддержание высокой ЧСС. Устраняют артериальную гипотонию, лечат сердечную недостаточность. Препараты, которые могут провоцировать нарушения ритма, отменяют, а в случае интоксикации или передозировки назначают их антидоты.
Электрическая кардиоверсия
При нестабильной гемодинамике выполняют экстренную электрическую кардиоверсию разрядом 100 Дж. При желудочковой тахикардии без пульса начинают с дефибрилляции несинхронизированным разрядом 200 Дж. Если больной в сознании, но состояние его тяжелое, используют синхронизированную кардиоверсию.
Профилактика
После исследования CAST на смену препаратам класса I для профилактики желудочковых тахикардий пришли препараты класса III . Разработка эндоваскулярных и хирургических методов лечения аритмий уменьшила роль антиаритмических средств в профилактике желудочковых тахикардий. Особенно это касается больных без органических поражений сердца, поскольку у них очень эффективна катетерная деструкция. Тем не менее антиаритмические средства широко используются, особенно при кардиомиопатиях. Наибольшего снижения числа внезапных смертей удалось достичь с помощью имплантируемых дефибрилляторов. По данным исследования MUSTT, у больных с ИБС, фракцией выброса менее 40% и пароксизмами неустойчивой желудочковой тахикардии прогноз хуже, если при ЭФИ у них можно вызвать устойчивую желудочковую тахикардию.
Медикаментозное лечение
Роль антиаритмических средств в профилактике желудочковых тахикардий и внезапной смерти уменьшилась, но тем не менее остается достаточно заметной. В исследовании ESVEM сравнивали 7 антиаритмических средств (имипрамин, мексилетин, пирменол, прокаинамид, пропафенон, хинидин и соталол) для профилактики устойчивых желудочковых тахикардий, подбор средств осуществлялся под контролем ЭФИ. Наиболее эффективен оказался соталол, но на его фоне тахикардии возникали у очень большого числа больных. В исследованиях ЕМIАТ и CAMIAT изучался амиодарон для профилактики желудочковых тахикардий после инфаркта миокарда. В обоих исследованиях смертность от аритмий уменьшилась, но достоверного влияния на общую смертность получено не было. Таким образом, роль антиаритмических средств в профилактике желудочковых тахикардий остается спорной, и в качестве единственной профилактической меры их, по-видимому, рассматривать не следует.
Сочетанная тактика
Антиаритмические средства используют в качестве дополнения к имплантируемым дефибрилляторам у больных с высоким риском внезапной смерти. Почти половина больных с имплантируемыми дефибрилляторами получают антиаритмические средства. Это делается для профилактики предсердных и желудочковых тахикардий и тем самым для уменьшения частоты срабатывания дефибриллятора.
Антагонисты кальция верапамил и дилтиазем
Соталол вызывает пируэтную тахикардию у 2-5% больных. Ибутилид - новое антиаритмическое средство для лечения наджелудочковых аритмий, он вызывает пируэтную тахикардию не реже, чем соталол. К другим средствам, вызывающим удлинение интервала QT, относятся фенотиазины, галоперидол и трициклические антидепрессанты. Пируэтную тахикардию могут вызывать антибиотики, в частности эритромицин и другие макролиды, а также триметоприм/сульфаметоксазол. Макролиды особенно часто вызывают пируэтную тахикардию при их сочетании с такими Н 1 -блокаторами, как астемизол и терфенадин. Эти Н 1 -блокаторы могут вызывать пируэтную тахикардию при сочетании с некоторыми азолами, например кетоконазолом. Ионные рентгеноконтрастные средства и прокинетические средства (например, цизаприд) также могут вызывать пируэтную тахикардию.
Препараты, способствующие удлинению интервала QT, перечислены на сайте torsades.org , который поддерживает Университет штата Аризона
Возникновению пируэтной тахикардии при удлинении интервала QT способствует брадикардия, но служит ли она непосредственной причиной пируэтной тахикардии, неясно. Пароксизм пируэтной тахикардии обычно начинается после чередования интервалов RR вида «короткий-длинный-короткий».
Электролитные нарушения
Наиболее четко показана связь пируэтной тахикардии с гипокалиемией. Гипомагниемия считается возможной причиной пируэтной тахикардии, поскольку магний позволяет ее купировать, но прямых доказательств этой связи нет. Гипокальциемия может вызывать удлинение интервала QT, но имеются лишь единичные описания пируэтной тахикардии на фоне гипокалыциемии. Пируэтная тахикардия после ранней желудочковой экстрасистолы. Для этой тахикардии характерен нормальный интервал QT, а запускается она после ранней желудочковой экстрасистолы (интервал сцепления менее 400 мс).
"R нa T"
При попадании импульса ЭКС или разряда дефибриллятора на зубец Т может возникнуть полиморфная желудочковая тахикардия.
Нарушения мозгового кровообращения
Нарушения мозгового кровообращения, особенно субарахноидальное кровоизлияние, могут вызвать пируэтную тахикардию. Удлинение интервала QT, отмечающееся при внутричерепных кровотечениях, носит преходящий характер и исчезает в течение нескольких недель.
Лечение пируэтной тахикардии
При устойчивых пароксизмах пируэтной тахикардии или нарушении гемодинамики показана электрическая кардиоверсия . Обычно начинают с разряда 50 или 100 Дж, при необходимости энергию увеличивают до 360 Дж.
Проводят коррекцию электролитных нарушений - гипокалиемии, гипомагниемии и гипокальциемии. Сульфат магния вводят струйно в дозе 1-2 г, за 10-15 мин можно ввести 2-4 г. В 75% случаев эффект наступает в течение 5 мин, в течение 15 мин пируэтные тахикардии прекращаются почти у всех больных.
Брадикардию можно устранить инфузией изопреналина или временной эндокардиальной ЭКС. Поскольку изопреналин вызывает осложнения (усугубление ишемии и артериальной гипертонии), временная ЭКС предпочтительна. Отменяют все средства, вызывающие удлинение интервала QT. Тут могут быть эффективны бета-адреноблокаторы и лидокаин, хотя последний помогает совсем не всегда. Есть данные о том, что при неподдающейся лечению пируэтной тахикардии эффективен амиодарон.
Синдром Бругады
Это синдром, который может приводить к внезапной смерти в отсутствие органических заболеваний сердца. Для синдрома Бругады характерна блокада правой ножки пучка Гиса с подъемом сегмента ST в отведениях V 1 - V 3 . Синдром Бругады наследуется аутосомно-доминантно с различной экспрессивностью, его следует заподозрить при описанных изменениях ЭКГ и эпизодах фибрилляции желудочков, пароксизмах полиморфной желудочковой тахикардии,а также при подъеме сегмента ST, обмороках или внезапной смерти в семейном анамнезе. Медикаментозного лечения не разработано, используются имплантируемые дефибрилляторы.
Сотрясение сердца
Сотрясение сердца - это внезапная смерть в отсутствие заболеваний сердца после тупой травмы грудной клетки. Удар, нанесенный в область сердца в уязвимый период реполяризации (перед вершиной зубца Т), может вызвать полиморфную желудочковую тахикардию. Недавно опубликованы данные, согласно которым после сотрясения сердца выживают лишь 15% больных, но при этом у выживших не остается каких-либо последствий.
Литература:
Б.Гриффин, Э.Тополь «Кардиология» Москва, 2008
Сердечно-сосудистые заболевания представляют большую опасность для людей. К сожалению, сейчас больные зачастую пренебрегают лечением и предпочитают не обращаться в поликлиники. Также распространены случаи, когда люди просто прибегают к самолечению, используют всевозможные народные рецепты, пьют отвары и различные настои. В конечном итоге все эти действия могут привести к тяжелейшим последствиям. Когда человек применяет сомнительные методики, а настоящим лечением не занимается, болезнь продолжает прогрессировать. А желудочковая тахикардия является серьезным недугом, который может привести к инфаркту, летальному исходу.
В данной статье мы подробно рассмотрим патогенез, симптоматику и основные способы лечения желудочковой тахикардии. Отдельное внимание уделим различным типам тахикардии желудочков. У каждого вида есть свои особенности, ключевые симптомы, приемы лечения, купирования приступов тахикардии тоже отличаются. Крайне важно хорошо ориентироваться в признаках, чтобы потом своевременно среагировать на тревожные сигналы организма, незамедлительно купировать приступ, начать лечение.
Следует обязательно обращаться в поликлинику, ориентироваться на рекомендации профессиональных врачей с большим опытом. Желудочковая тахикардия на ЭКГ хорошо прослеживаются, заметны ее нюансы и течение. Опытный кардиолог достаточно быстро сумеет определить патогенез, выписать соответствующие препараты для эффективной медикаментозной терапии. В отдельных случаях приходится прибегать и к хирургическому лечению.
Тахикардия – один из распространенных типов аллергии. Он элементарно диагностируется на аппарате ЭКГ. Когда говорят о желудочковой тахикардии, подразумевают патологический процесс, протекающий непосредственно в одном из желудочков.
Обычно желудочковую тахикардию провоцируют всевозможные органические поражения, появляющиеся в сердечно-сосудистой системе. Зачастую недуг достаточно быстро начинает сигнализировать о себе различными симптомами. Однако в 0,2% случаев, в соответствии со статистикой, болезнь может протекать, прогрессировать вообще без характерных признаков. Это как раз отрицательное явление, поскольку люди не подозревают о своей болезни и не принимают вовремя меры, не лечатся.
Также распространены случаи, когда тахикардия начинает развиваться после перенесенных хронических, острых заболеваний: организм ослабляется в целом, а на сердечно-сосудистую систему нагрузка возрастает. Когда в миокарде идут патологические процессы, нарушается строение волокон, это и становится основным предрасполагающим фактором для развития желудочковой тахикардии.
Если выявлена желудочковая тахикардия у детей, необходимо экстренно обращаться в медицинское учреждение. Только квалифицированная помощь способна предотвратить тяжелые последствия, устранить угрозу для жизни. Ребенок более подвержен стремительному развитию патологий сердца, в частности, это связано с ростом, изменениями системы кровообращения.
Пароксизм – приступ тахикардии
При желудочковой тахикардии могут наблюдаться приступы. Тогда врачи говорят о пароксизме тахикардии. Частота сердечных сокращений резко возрастает. При этом приступ сопровождается эктопическими импульсами, частота которых достигает двухсот ударов за одну минуту. Пароксизм желудочковой тахикардии зарождается именно в желудочке, из-за чего так и называется данное патологическое состояние. Стартует оно с разветвлений ножек Гиса.
Особенно опасно, когда пароксизм переходит в фибрилляцию, возникающую в предсердиях. Если в такой опаснейший момент не оказать своевременно медицинскую помощь, больной может погибнуть из-за остановки сердца. Именно пароксизмальная желудочковая тахикардия признана наиболее опасным для жизни больного проявлением сбоев сердечного ритма. Лечение должно быть проведено экстренно, иначе вероятен летальный исход.
Также при пароксизмах наблюдается так называемая фасцикулярная левожелудочковая тахикардия, которая зачастую выявляется у молодых людей, а гораздо реже – у больных в пожилом возрасте. Когда наблюдается аритмия левого желудочка, признаки чаще всего не проявляются. Важно вовремя диагностировать недуг и начать лечение, но это сложно сделать без регулярных обследований.
Совет. Необходимо помнить серьезную информацию. При любом типе аритмии, вне зависимости от возраста, причины и симптоматики, серьезности течения, вполне может быть внезапная смерть. Тахикардия желудочков – ключевой фактор риска для остановки сердца.
Причины тахикардии желудочкового типа
Следует помнить: желудочковая тахикардия – это не самостоятельное заболевание. У больных всегда имеется несколько связанных друг с другом органических нарушений. Чаще всего тахикардия становится дополнением к какому-либо основному недугу. Рассмотрим ключевые причины возникновения желудочковой тахикардии.
- Гипертрофическая, идиопатическая кардиомиопатия.
- Ишемические заболевания сердца, сердечная недостаточность.
- Аневризма сердечной мышцы. Чаще всего это характерно именно для аневризмы левого желудочка.
- Вторичные, первичные кардиомиопатии.
- Острый инфаркт миокарда, для которого характерно развитие тахикардии на протяжении суток, когда приступ уже наступил.
- Повышенное артериальное давление, а также различные легкие формы патологий сердца.
- Ревматизм, всевозможные воспалительные процессы, протекающие в сердечной мышце.
Обратите внимание! Желудочковая тахикардия вполне может возникнуть на фоне передозировки лекарствами. Несмотря но то, что процент подобных случаев невелик, людям необходимо помнить и о такой вероятности. Опасность представляют лекарственные препараты, содержащие глюкозоиды.
Клиническая картина, симптоматика желудочковой тахикардии
Клиническая картина данного недуга напоминает симптоматику, характерную для всех типов аритмии. Сердце сбивается с нормального ритма, начинает биться учащенно. На ЭКГ специалист уже может определить, что наблюдается именно тахикардия желудочкового типа. К огромному сожалению, на первоначальной стадии болезнь протекает вообще без симптомов. Тахикардия желудочка выявляется в следующих случаях:
- больной ощущает, что сердце работает неправильно и обращается к специалисту, снимает ЭКГ;
- человек регулярно посещает врача, проходит обследование в профилактических целях.
Таким образом, можно сделать важный вывод: надо обязательно внимательно относиться к своему здоровью, не игнорировать тревожные сигналы, которые подает организм. Оптимальное решение – регулярно проходить обследование в целях профилактики.
Признаки
Типичная симптоматика тахикардии желудочкового типа такова:
- Сердцебиение учащается, человек начинает четко чувствовать свое сердце.
- Повышается потливость.
- Больной страдает из-за переутомления, резкого упадка сил. Постоянно ощущается слабость, нет сил выполнять даже простую привычную работу.
- В области грудной клетки возникают неприятные ощущения.
- Наблюдаются нарушения дыхания: человек страдает из-за ощущения сдавливания в области груди, появляется сильная одышка.
- Может неожиданно ухудшится зрение. Перед глазами летают «мушки», идет помутнение, предметы становятся трудноразличимыми.
- Характерны мозговые нарушения: больные падают в обморок, ощущают спутанность сознания, теряют ориентацию, мучаются из-за головокружения.
Обратите внимание! Мы представили спектр симптомов, который характерен для практически любого типа аритмии. Самостоятельное диагностирование при сбоях сердечного ритма проводить невозможно, категорически запрещено. Необходимо незамедлительно обращаться к врачу. Только квалифицированная помощь, медикаментозное лечение, проведение соответствующих процедур и помещение в стационар позволят предотвратить развитие болезни, избежать осложнений и минимизировать риск для жизни больного.
Когда тахикардия развивается вместе с другими патологиями органического типа, которые уже существовали ранее, возрастает риск летального исхода. Также могут проявиться фатальные аритмии. В некоторых случаях развивается острый инфаркт миокарда, что тоже ставит жизнь больного под угрозу. Еще один смертельно опасный фактор – развитие кардиогенного шока, что характерно при тахикардии, развивающейся без соответствующего медикаментозного лечения. Крайне важно помнить: терапия должна обязательно проводиться квалифицированно, в полном соответствии с рекомендациями профессионального кардиолога.

Стойкая, нестойкая тахикардия
Тахикардия желудочков может быть стойкой и нестойкой. Для стойкой тахикардии характерна аритмия, возникающая на фоне ишемии сердца. При этом неустойчивая желудочковая тахикардия представляет собой фазу между экстрасистолами и тахикардией. Она может протекать практически без симптомов. Выявить ее можно только на ЭКГ. Именно поэтому важно проводить профилактику, регулярно обследоваться. Когда укрепляется стойкая тахикардия, решающим фактором является ишемическая болезнь сердца. Как раз она и провоцирует развитие тахикардии.
Отличительные черты стойкой и нестойкой аритмии.
| Стойкая тахикардия | Нестойкая тахикардия |
| Выраженная симптоматика, может сопровождаться ишемией сердца. | Характерно течение без признаков. |
| Частота сокращений сердца может достигать двухсот ударов в течение минуты. | Крайних повышений ритма практически не бывает. |
| Зачастую заканчивается остановкой сердца. | Достаточно хорошо поддается медикаментозной терапии, быстрее устраняется. |
Могут наблюдаться так называемые пробежки желудочковой тахикардии, когда аритмия идет короткими прерывающимися эпизодами. Подобные патологические сердечные сокращения иногда протекают без признаков, поскольку они не оказывают заметного влияния на коронарный кровоток, уровень артериального давления и гемодинамику. Однако мониторное ЭКГ отражает пробежки. В таком случае могут быть назначены адреноблокаторы.
Важная информация! Помните, что риск для жизни пациента при нестойкой и стойкой терапии практически равен. Отличаются только основные симптомы. Лечение разных типов аритмии отличается методами и используемыми лекарствами.
Купирование пароксизмов тахикардии
Остановимся на важном методе лечения пароксизмов тахикардии. От правильности выполнения терапии во многом зависит ее результат и сохранение жизни больного.
Когда наблюдается стабильная гемодинамика, купирование желудочной тахикардии начинают с введения лидокаина. За пять минут необходимо ввести струйным методом 200 мг. Если эффекта не наблюдается, используют новокаинамид. Его нужно вводить не более одного грамма, на протяжении 20-ти минут.
Если симптоматика нестабильной гемодинамики выражена умеренно, надо вводить амиодарон в течение десяти минут. Доза составляет 150 мг. Потом препарат продолжают вводить в количестве еще трехсот миллиграмм, но уже на протяжении двух часов. Если результата достичь так и не удалось, показана ЭИТ.
Тяжелые сбои гемодинамики требует экстренного проведения ЭИТ.
Иногда систолическое артериальное давление начинает снижаться ниже границы в 100 мм. В таком случае введение лидокаина сочетают с мезатоном.
Сейчас широко используется метопролол. Данный кардиоселективный?1 –адреноблокатор достаточно эффективен. Именно метопролол снимает аритмию, может купировать приступ тахикардии.
ЭИТ – экстренная мера, когда другая терапия не дает нужных результатов.
Особенности разных типов тахикардии: симптоматика, лечение
Рассмотрим основные типы, разновидности желудочковой тахикардии. Уделим внимание ключевым признакам, клинической картине, а также методам лечения.
Мономорфная тахикардия
Распространена мономорфная желудочковая тахикардия. Больные страдают от нарушений зрения и головокружений, резкой слабости и переутомления. Нередко наблюдаются потери сознания, характерна одышка и учащение сердечного ритма. При этом краткий пароксизм может пройти без симптомов. Давление обычно падает, возникает чрезмерная потливость, мозговой кровоток снижается.
Струйно вводят лидокаин, новокаинамид. Капельницы ставят с амиодароном. Дозировка определяется индивидуально. Самолечение строго запрещено. Когда начинается приступ жедудочковой тахикардии, его купируют с помощью электрической кардиоверсии.
Тахикардия веретонообразная
Веретенообразная желудочная тахикардия представляет собой патологические сердечные сокращения, при которых полярность комплексов QRS постепенно меняется от отрицательных к положительным, наоборот. Выявить такую аритмию достаточно сложно, потому что даже на ЭКГ она видна не всегда. Специалисты отмечают, что иногда возникает тахикардия данного типа на фоне приема некоторых медикаментов, например, введения амиодарона. Лечение проводится исключительно в условиях стационара.
Пируэтная аритмия желудочкового типа
Многие больные страдают именно от пируэтной желудочковой тахикардии, разновидности полиморфной аритмии. Для нее характерны приступы с желудочковой экстрасистолией, учащение сокращений желудочков с нерегулярным ритмом. Полиморфная желудочковая тахикардия имеет неустойчивый тип и часто вызывает рецидивы с постепенным ухудшением состоянием больного. Именно желудочковая тахикардия, протекающая по типу пируэт, может представлять серьезную угрозу для здоровья, поскольку при ней приступы повторяются, постепенно учащаются.
Когда наблюдается желудочковая тахикардия без пульса, экстренно проводится электрическая кардиоверсия. При купировании пароксизмов вводится лидокаин, амиодарон, соталол и прокаинамид. Медикаментозная терапия в целом проводится практически так же, как и при других типах аритмии.
Необходимо помнить один ключевой момент: желудочковая тахикардия представляет серьезную угрозу для жизни. Именно поэтому необходимо незамедлительно обращаться к врачу для проведения медикаментозной терапии. Самолечение недопустимо.


