05.01.2018
Показания к экстренной кардиоверсии. Эит или электроимпульсная терапия.
Многочисленные вопросы относительно электроимпульсного лечения побудили меня оформить имеющуюся информацию по этому вопросу в виде данной статьи. Заранее прошу прощения у читателя относительно развернутости изложения по тем или иным вопросам, изложенным в этой статье, но, как мне кажется, понимание некоторых существенных моментов необходимо для правильного подхода к применению данного вида лечения в клинической практике.
Итак, к электроимпульсной терапии (ЭИТ) относятся дефибрилляция и кардиоверсия. Эти два вида ЭИТ при всей их похожести, имеют существенные различия. Дефибрилляция представляет собой процедуру купирования фибрилляции желудочков посредством нанесения электрического разряда, она является важнейшим реанимационным мероприятием и должна проводиться даже средним медицинским персоналом. Кардиоверсия - способ лечения тахиаритмий, основанный на прекращении циркуляции возбуждения в миокарде путем нанесения электрического разряда в определенную фазу сердечного цикла. Кардиоверсия бывает плановой - восстановление ритма при стабильной гемодинамике, при неэффективности других способов лечения, проводится врачом, и экстренной - проводится при пароксизмах тахиаритмий с нестабильной гемодинамикой и резистентных к другим способам терапии, а также при т. н. желудочковой тахикардии без пульса (в последнем случае она проводится без синхронизации и тем самым приравнивается к дефибрилляции). Учитывая, что последняя клиническая ситуация приравнивается к остановке кровообращения, кардиоверсия в этом случае как жизнеспасающая манипуляция также может быть выполнена фельдшером. Кардиоверсия требует синхронизации - нанесения импульса в момент регистрации зубца R, так как в противном случае нанесение разряда в другую фазу сердечного цикла может привести к неэффективности процедуры и даже к развитию фибрилляции желудочков.
Я думаю, понятно, что в этой статье мы будем говорить только о наружной дефибрилляции и кардиоверсии, оставив внутреннюю для специалистов-кардиохирургов, работающих на открытом сердце.
История вопроса
Электрические методы лечения аритмий и блокад сердца, берут свое начало уже со второй половины 18 века. История их появления и развития весьма интересна. Первый официально документированный случай применения электрических импульсов для оказания помощи при внезапной смерти относится к 16 июля 1774 г, когда мистер Сквайерс (Squires), житель лондонского района Сохо, попытался помочь упавшей с первого этажа трехлетней девочке, используя разряды электричества лейденских банок. Когда он начал наносить электрические разряды по различным участкам тела девочки, с момента ее падения уже прошло минут двадцать, но, несмотря на это, после нескольких электрических разрядов в области грудной клетки мистер Сквайерс все-таки ощутил еле уловимую пульсацию у пострадавшей. Вскоре, хоть и с большим трудом, девочка начала дышать. На протяжении последующих нескольких дней у девочки наблюдался ступор, но приблизительно через неделю она уже была абсолютно здорова.
В последующем дефибрилляцию, так или иначе, изучали Луиджи Гальвани, Чарльз Кайт, Джон Сноу, Жан-Луи Прево и Фредерик Бателли и другие ученые. В 1947 г. американский хирург Клод Бек провел успешную дефибрилляцию во время оперативного вмешательства на сердце у четырнадцатилетнего мальчика. Разработанный Клодом Беком дефибриллятор работал от переменного тока и позволял проводить только открытую дефибрилляцию.
 Заложение научных основ для понимания ЭИТ, а также первые серьезные эксперименты в этой области были произведены Полом Золлом. Изучая кардиостимуляцию, он предположил, что применение сильного наружного электрического разряда может прерывать фибрилляцию желудочков, и уже в 1956 г. Золл совместно со своими коллегами провел первую клиническую демонстрацию успешной трансторакальной дефибрилляции.
Заложение научных основ для понимания ЭИТ, а также первые серьезные эксперименты в этой области были произведены Полом Золлом. Изучая кардиостимуляцию, он предположил, что применение сильного наружного электрического разряда может прерывать фибрилляцию желудочков, и уже в 1956 г. Золл совместно со своими коллегами провел первую клиническую демонстрацию успешной трансторакальной дефибрилляции.
В своих исследованиях он использовал собственноручно сконструированный дефибриллятор, который генерировал переменный ток.
В 1960 г. Бернард Лаун разработал свой первый дефибриллятор постоянного тока. Этот дефибриллятор стал первым в линии современных приборов подобного типа. Лауном же был предложен и метод кардиоверсии – использование синхронизированных с сердечным циклом электрических разрядов для лечения тахиаритмий.
Электрофизиологические механизмы ЭИТ
Существует много гипотез, которые пытаются объяснить механизм действия дефибрилляции:
- гипотеза критической массы;
- гипотеза верхнего порога уязвимости;
- гипотеза критической точки;
- гипотеза прогрессирующей деполяризации;
- гипотеза виртуальных электродов.
Как вам уже понятно, такое количество гипотез говорит только об одном - ни одна из них не объясняет механизм дефибрилляции в полной мере. Рассмотрение всех этих гипотез займет массу времени, да это и не входит в задачи данной статьи, так что если у вас будет желание, то мы можем обсудить их на форуме. Пока же оставим для себя тот постулат, что основной целью дефибрилляционного импульса является восстановление синхронизации сокращений кардиомиоцитов путем их резкой и одновременной деполяризации. Возникает так называемая «перезарядка», которая в условиях сохранности водителя ритма приводит к его восстановлению.
Здесь мы вплотную подходим к обсуждению значения формы волны дефибриллирующего импульса для успешной дефибрилляции. Следует понимать, что нам необходимо применение разряда такой формы и величины, чтобы одновременно получить дефибриллирующий эффект (помним, что разряд слишком малой величины наоборот обладает аритмогенным эффектом) и при этом нанести как можно меньшее повреждение миокарду. Различают однофазный и бифазный импульсы.
Однофазный импульс - это монополярный импульс (ток имеет только одно направление). Он реализован в подавляющем большинстве старых моделей дефибрилляторов. Для получения должного эффекта при проведении дефибрилляции монофазным импульсом требуется значительная энергия разряда, что увеличивает повреждение миокарда. С 2005 года выпуск монофазных дефибрилляторов прекращен.
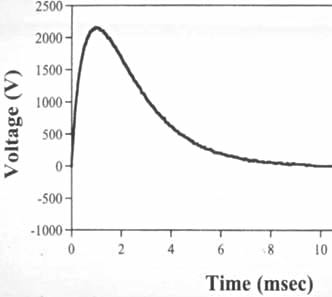
Двухфазный импульс - это биполярный импульс (ток проходит через миокард, а затем меняет направление и проходит еще раз). При этом для прекращения циркуляции возбуждения оказываются достаточными меньшие значения энергии, что уменьшает повреждающее действие тока на миокард. Сейчас однозначно считается, что бифазная дефибрилляция относительно низкими разрядами (менее 200 Дж) безопасна и более эффективна для купирования фибрилляции желудочков, чем высокоэнергетические нарастающие однофазные разряды.
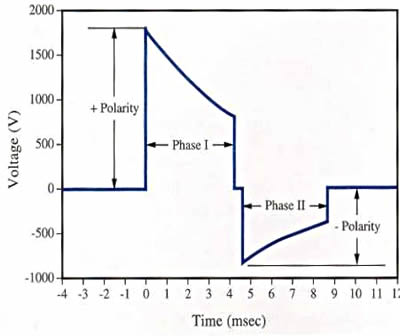
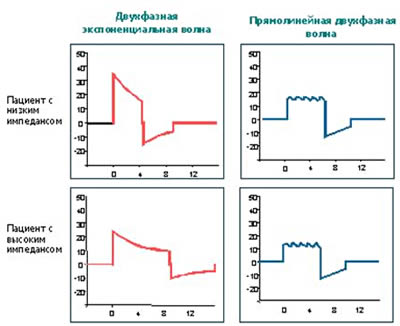 В биполярной волне, кроме, собственно, полярности, большое значение имеет также ее форма. Доказано, что дефибрилляция прямолинейным двухфазным импульсом более эффективна, нежели двухфазным экспоненциальным.
В биполярной волне, кроме, собственно, полярности, большое значение имеет также ее форма. Доказано, что дефибрилляция прямолинейным двухфазным импульсом более эффективна, нежели двухфазным экспоненциальным.
Несколько слов о сопротивлении грудной стенки, так называемом трансторакальном импедансе. Устранение фибрилляции происходит при прохождении через область сердца тока достаточной силы. В связи с этим эффективность дефибрилляции во многом зависит от трансторакального импеданса пациента. Трансторакальный импеданс при его высоких значениях может снижать эффективность дефибрилляции вследствие уменьшения силы тока, проходящего через сердце. У взрослого человека среднего телосложения трансторакальный импеданс составляет в среднем 70-80 Ом. На этот показатель может влиять целый ряд факторов: значение величины заряда; размер грудной клетки и её волосяной покров; размер и расположение электродов, сила их прижатия к грудной клетке; токопроводящий (контактный) материал между электродами и кожей больного; фаза дыхания; количество наносимых разрядов; перенесенные ранее пациентом хирургические вмешательства на грудной клетке и т. д. В целом явление трансторакального импеданса имеет важное клиническое значение, так как именно оно объясняет разницу между набираемой на шкале аппарата энергией и энергией, реально получаемой миокардом. Если при ЭИТ имеют место факторы, существенно повышающие трансторакальный импеданс, то вполне вероятно, что при установленной на шкале дефибриллятора энергии 360 Дж её реальное значение может составить на миокарде в лучшем случае 10-20%, т.е. 30-60 Дж, а это уже существенно снизит успех дефибрилляции. Современные дефибрилляторы имеют опцию автоматической компенсации трансторакального импеданса, что позволяет нанести на область сердца разряд, близкий к заданному. Особенно хорошо эта функция развита в дефибрилляторах фирмы Zoll.
Аппаратура
Для проведения ЭИТ используются различные модели дефибрилляторов. Первые из них имели совершенно непотребный для ДГЭ вес и размер, но техника не стоит на месте и современные модели дефибрилляторов, кроме достаточно скромных размеров и веса, могут похвастаться наличием в них массы полезных опций, таких как кардиомонитор, пульсоксиметр, измеритель НИАД, капнограф и кардиостимулятор. Современные модели дефибрилляторов отличаются также хорошим зарядом батареи, а некоторые из них имеют противоударную конструкцию и специально предназначены для ДГЭ. В качестве примера рассмотрим несколько современных моделей.
Дефибриллятор ZOLL E-Series

Основные характеристики:
- ударопрочность;
- биполярный импульс с автоматической компенсацией трансторакального импеданса;
- дисплей с 3-мя режимами отображения, обеспечивающий 100% видимость в любых условиях;
- сконструирован согласно пользовательским требованиям СМП;
- литиево-ионный аккумулятор на 4 часа мониторирования с полным отсутствием эффекта памяти;
- бортовые крепления;
- интегрированный Bluetooth;
- GPS-часы;
- Sp02 и НИАД;
- EtC02;
- кардиостимулятор.
Скажу честно: от знакомства с этим дефибриллятором у меня остались самые лучшие впечатления.
Дефибриллятор LIFEPAK 20
Основные характеристики:
- дефибриллятор / монитор;
- никель-металлгидридные аккумуляторные батареи;
- двухфазный импульс до 360 Дж;
- синхронизированная кардиоверсия;
- 3-х канальная ЭКГ;
- SpO2 и фотоплетизмограмма.
Дефибриллятор Schiller MINIDEF 3

Основные характеристики:
- очень легкий (до 4 кг);
- удобен и прост в эксплуатации;
- по умолчанию предназначен только для дефибрилляции;
- для проведения синхронизации разряда требует подключения к внешнему монитору.
Дефибриллятор ДКИ -Н-08

Основные характеристики:
- биполярный импульс до 360 Дж;
- синхронизация разряда;
- встроенный монитор;
- детские электроды;
- регистрация ЭКГ по 3-м отведениям;
- определение ЧСС.
Практические аспекты
Мы вначале остановимся на общей технике проведения ЭИТ, а затем разберем отдельно дефибрилляцию и кардиоверсию.
Итак, показания определены, принято решение проводить ЭИТ. Рассмотрим алгоритм действий.
- Из помещения, если это возможно, удаляются все посторонние (родственники, соседи и т.д.), так как наблюдение за ЭИТ способно произвести на медицински необразованного человека весьма сильное впечатление.
- Готовят к работе дефибриллятор, что в экстренной ситуации должно занимать не более 10 секунд.
- Пациент лежит на твердой поверхности, передняя поверхность грудной клетки полностью обнажена.
- При проведении дефибрилляции сейчас используется преимущественно переднее или стандартное расположение электродов, когда один электрод с маркировкой «Apex», или красного цвета (положительный заряд), располагают точно над верхушкой сердца или ниже левого соска; другой электрод с маркировкой «Sternum», или черного цвета (отрицательный заряд), располагают сразу под правой ключицей. Используют также переднезаднее расположение электродов - одна пластина электрода находится в правой подлопаточной области, другая - спереди над левым предсердием. Существует еще и задне-правое подлопаточное расположение электродов. Выбор расположения электродов производят в зависимости от конкретной ситуации; не доказана польза или вред какого-либо из описанных расположений.
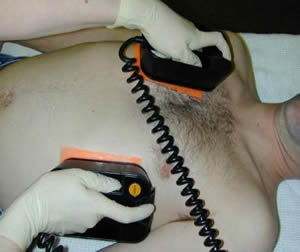
Используют также клейкие электроды:
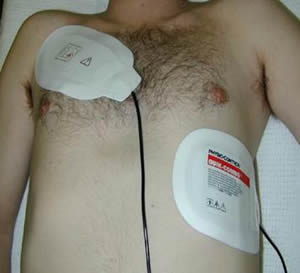
- Электроды обязательно смазывают специальным токопроводящим гелем, причем следует следить, чтобы он не растекался по поверхности грудной клетки между электродами. Допускается использование салфеток, смоченных физиологическим раствором.
- Набирают заряд.
- Электроды прижимают к грудной клетке с силой около 10 кг.
- Перед проведением разряда убеждаются, что никто не прикасается к больному или к кровати, на которой он лежит. Современная контрольно-диагностическая аппаратура защищена от импульсов дефибриллятора, но если вы в этом не уверены, то ее лучше отключить. Позаботьтесь об электроизоляции носилок, расположенных в салоне машины.
- Командуют «Разряд!» и производят дефибрилляцию.
- В момент нанесения разряда изменяются показания монитора и отмечается реакция пациента - сокращение мышц, вздрагивание, иногда вскрик.
- Категорически запрещается прикасаться к больному или к контактирующим с ним предметам в момент нанесения разряда, так как это опасно для персонала.
- После произведенного разряда оценивают показания монитора и при необходимости решают вопрос о повторном разряде.
Основные правила безопасности при проведении дефибрилляции:
- никогда не держите оба электрода в одной руке;
- заряд производите только тогда, когда оба электрода размещены на груди у пострадавшего;
- избегайте прямого или непрямого контакта с пострадавшим при проведении разряда;
- вытрите насухо грудь больного;
- уберите кислород из зоны дефибрилляции.
Теперь рассмотрим практические аспекты собственно дефибрилляции и кардиоверсии.
Электрическая дефибрилляция
, как уже говорилось, является важнейшим компонентом сердечно-легочной реанимации. Хорошо известно, что фибрилляция желудочков является причиной остановки кровообращения примерно в 80% случаев. Успех реанимации в этом случае будет напрямую зависеть от того, как скоро будет произведена дефибрилляция.
Показаниями к проведению дефибрилляции являются фибрилляция желудочков и желудочковая тахикардия без пульса:
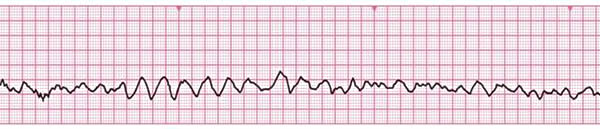
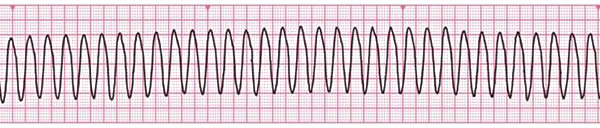
Следует четко понимать, что асистолия и электромеханическая диссоциация не являются показаниями к проведению дефибрилляции.
Рекомендациями ERC и AHA установлены рекомендуемые величины энергии для первого разряда при проведении дефибрилляции. Они составляют (для взрослых):
- при использовании монополярного импульса - 360 Дж;
- при использовании биполярного импульса - 120-150 Дж.
Разряды наносятся одиночно, после каждого разряда следует сразу продолжить СЛР в течение 2-х минут, и лишь затем оценить ритм и решить вопрос о необходимости второго разряда. Уровень энергии для всех последующих импульсов должен быть не ниже первого, а, если возможно, то даже и выше (для биполярного импульса - 150-200 Дж). И стоит обратить внимание на еще один существенный момент: определение центрального пульса производят, если после разряда через две минуты реанимации на мониторе регистрируется организованный ритм. После успешного восстановления ритма обязательно регистрируется ЭКГ.
В более ранних стандартах по проведению СЛР рекомендовалось нанесение серии из трех последовательных разрядов, но в настоящий момент четко установлено, что подобная практика ведет к уменьшению выживаемости пациентов.
Кардиоверсия представляет собой метод лечения нарушений ритма сердца. Манипуляция относится к разряду врачебных, кроме ситуаций, когда возникшая аритмия несет в себе непосредственную угрозу жизни пациента. В условиях СМП к кардиоверсии следует прибегать только в безвыходных ситуациях, во всех остальных случаях эту манипуляцию лучше оставить для стационара. Перед проведением кардиоверсии обязательно получение согласия пациента на эту процедуру (в тех ситуациях, когда он способен это сделать). Также перед проведением манипуляции обязательно регистрируют ЭКГ.
Кардиоверсия показана при различного рода наджелудочковых и желудочковых тахиаритмиях (трепетание или мерцание предсердий, пароксизмальная суправентрикулярная тахикардия, желудочковая тахикардия) , рефрактерных к медикаментозной терапии либо сопровождаемых выраженной дестабилизацией гемодинамики. В условиях СМП основным показанием к проведению кардиоверсии служит именно картина нестабильной гемодинамики при указанных выше нарушениях ритма.
Обязательным условием кардиоверсии является синхронизация момента нанесения импульса с зубцом R, что обеспечивается использованием либо встроенных синхронизаторов, которые пишут ритм с «ложек» дефибриллятора, либо интеграции дефибриллятора с монитором и синхронизации при помощи последнего. Несинхронизированная с сердечным циклом кардиоверсия чревата развитием фибрилляции желудочков.
Если пациент находится в сознании, то обязательно проведение общей анестезии. Задачи общей анестезии при кардиоверсии: обеспечить выключение сознания на короткий промежуток времени и обеспечить амнезию на период проведения манипуляции. Как правило, ограничиваются использованием короткодействующих гипнотиков в небольших дозах, вводимых внутривенно быстро (тиопентал 100-250 мг либо пропофол 50-100 мг). Указанные препараты вводятся после адекватной преоксигенации 100% О2 в течение 3-5 минут. Помните об опасности полного желудка у экстренных пациентов. В исключительных случаях, при отсутствии указанных препаратов или навыков работы с ними, допустимо использование бензодиазепинов (диазепам 5-20 мг, мидазолам 5-15 мг) или кетамина (0,5-1 мг/кг). Последний целесообразно также использовать при окончательно дестабилизированной гемодинамике.
Величины начального разряда для купирования различных нарушений ритма:
- фибрилляция предсердий: монополярный - 200 Дж, биполярный - 120-150 Дж;
- трепетание предсердий - 50-100 Дж как для монополярного, так и для биполярного импульсов;
- пароксизмальная наджелудочковая тахикардия - 25-50 Дж как для монополярного, так и для биполярного импульсов;
- пароксизмальная желудочковая тахикардия - 100 Дж как для монополярного, так и для биполярного импульсов.
После проведения разряда оценивают показания монитора. Если аритмия продолжается, то повторяют разряд на более высоком энергетическом уровне; если регистрируется фибрилляция желудочков, то производят дефибрилляцию как было описано выше; если регистрируется синусовый ритм, то записывают ЭКГ и манипуляцию прекращают.
Осложнения кардиоверсии включают в себя:
- фибрилляцию желудочков;
- аспирацию желудочного содержимого;
- ларингоспазм;
- гиповентиляцию;
- ожоги кожи;
- поражение медперсонала электрическим током.
Проведение ЭИТ у пациентов с имплантируемым кардиостимулятором-кардиовертером
Понятно, что наличие подобного устройства у больного несколько изменяет технику процедуры, но отнюдь не является противопоказанием к проведению наружной дефибрилляции. Если у пациента имплантирован кардиостимулятор-кардиовертер, то следует немного изменить положение электродов. Сначала необходимо определить наличие и расположение кардиостимулятора, что достаточно просто – под одной из ключиц (в типичном случае – под левой) будет определяться некоторое «вздутие» – здесь-то и имплантирован прибор. При наружной дефибрилляции имплантированный кардиовертер как бы «тянет» ток на себя, поэтому величина реального разряда, приходящегося на миокард, будет ниже. В связи с этим не стоит располагать электроды прямо над этим устройством, а сместить их в сторону как минимум сантиметра на три от сомнительного места. Иногда возникает вопрос - как определить, дает ли разряды имплантированный кардиовертер? Для этого необходимо понаблюдать за мышцами грудной клетки больного. Если кардиовертер работает, то они будут периодически сокращаться, но не так резко, как при закрытой дефибрилляции, так как на внутренний электрод подается гораздо меньший разряд. Если кардиовертер работает, разумно подождать около минуты - вполне возможно, что аритмия будет прекращена.
Иногда возникает необходимость выключить имплантированный кардиовертер. Это происходит в ситуациях, когда он вновь запускает фибрилляцию желудочков после успешной дефибрилляции наружным дефибриллятором. Для этого необходимо на область кардиовертера положить магнит и прибор будет остановлен.
После успешной дефибрилляции кардистимулятор-кардиовертер должен быть обязательно проверен специалистом.
ЭИТ у детей
Фибрилляция желудочков, а уже тем более желудочковая тахикардия у детей - крайне редкое явление. Так что шансы встретиться с такой ситуацией для работника СМП достаточно низки. Тем не менее, при наличии показаний, дефибрилляция у детей проводится и имеет свои особенности.
Размеры электродов для детей имеют значение лишь в том аспекте, что они не должны соприкасаться друг с другом. Электроды располагают либо спереди, либо один слева от грудины, а второй - на спине ребенка. Важно проследить, чтобы электропроводящий гель не размазывался между электродами.
Величина первого разряда для лечения фибрилляции желудочков или желудочковой тахикардии без пульса определяется как 2 Дж/кг массы тела ребенка (вне зависимости от типа импульса). В последующем, при неэффективности, величина разряда может быть увеличена до 4 Дж/кг. В некоторых литературных источниках рекомендовалось увеличение энергии до 10 Дж/кг (естественно, не выше максимального значения для взрослых), но данных для подобных рекомендаций пока недостаточно.
Автоматические наружные дефибрилляторы и концепция ранней дефибрилляции
Мы неоднократно говорили о том, что фибрилляция желудочков является самой частой причиной внезапной остановки сердца у взрослых. Вероятность выжить у больных с фибрилляцией желудочков, по современным литературным данным, в каждую последующую минуту падает на 7-10%. Первичные реанимационные мероприятия (массаж сердца и искусственное дыхание) не могут у таких больных перевести фибрилляцию в нормальный ритм без электрической дефибрилляции. Таким образом, только ранняя дефибрилляция является в этих ситуациях единственным шансом восстановить гемодинамически эффективные сердечные сокращения и спасти пациента.
 В связи с этим в последнее время среди специалистов все большую популярность приобретает концепция ранней дефибрилляции с использованием «общедоступного дефибриллятора-монитора». Согласно этой концепции, должны стать общедоступными автоматические дефибрилляторы, позволяющие даже неквалифицированному пользователю оказать первую помощь больному с остановкой сердца до приезда бригады медиков. В настоящее время существуют дефибрилляторы (например, AED Plus, Zoll Medical Corporation), которые помогают неквалифицированному спасателю пройти через весь процесс реанимации - от оценки жизнеспособности пострадавшего (дыхание, кровообращение) до сердечно-легочной реанимации и дефибрилляции. Протокол работы AED Plus включает последовательность визуальных и голосовых подсказок (с недавнего времени и на русском языке), целью которых является помощь спасателям при проведении реанимации, а так же функцию записи, что позволяет впоследствии реаниматологам ретроспективно проанализировать использование этого аппарата неквалифицированным пользователем.
В связи с этим в последнее время среди специалистов все большую популярность приобретает концепция ранней дефибрилляции с использованием «общедоступного дефибриллятора-монитора». Согласно этой концепции, должны стать общедоступными автоматические дефибрилляторы, позволяющие даже неквалифицированному пользователю оказать первую помощь больному с остановкой сердца до приезда бригады медиков. В настоящее время существуют дефибрилляторы (например, AED Plus, Zoll Medical Corporation), которые помогают неквалифицированному спасателю пройти через весь процесс реанимации - от оценки жизнеспособности пострадавшего (дыхание, кровообращение) до сердечно-легочной реанимации и дефибрилляции. Протокол работы AED Plus включает последовательность визуальных и голосовых подсказок (с недавнего времени и на русском языке), целью которых является помощь спасателям при проведении реанимации, а так же функцию записи, что позволяет впоследствии реаниматологам ретроспективно проанализировать использование этого аппарата неквалифицированным пользователем.
Автоматический наружный дефибриллятор анализирует сердечный ритм и при выявлении его жизнеопасных нарушений производит разряд, причем специфичность в распознавании ритма, подлежащего дефибрилляции приближается к 100%.
Федеральный комитет по авиации США обязал все американские авиакомпании снабдить автоматическими дефибрилляторами все самолеты весом более 3 тонн, совершающих местные и международные рейсы, и на которых есть хотя бы одна стюардесса. Некоторые авиакомпании уже обучили свой персонал обращению с дефибрилляторами и сообщили о значительном увеличении выживаемости при остановке кровообращения в полете, а некоторые авиакомпании таких оптимистических выводов пока не сделали. На терминалах аэропортов, где всегда находится большое количество людей, концепция ранней дефибрилляции с использованием «общедоступного дефибриллятора-монитора» уже успела доказать свою состоятельность. Уже опубликовано несколько сообщений о случаях успешной дефибрилляции в аэропортах. В двух аэропортах Чикаго автоматические дефибрилляторы размещены вдоль всего терминала и в отделе розыска багажа. Весь персонал аэропорта, в том числе и охрана, обучены пользоваться дефибрилляторами и имеют соответствующие сертификаты. В результате такой организации помощи выжили 69% пассажиров, у которых в аэропорту произошла остановка сердца в результате фибрилляции желудочков. Такие результаты очень впечатляют специалистов, если учесть, что выживаемость при внебольничной фибрилляции желудочков в самом Чикаго составляет около 2%. Аналогичным образом автоматические наружные дефибрилляторы показали свою высокую эффективность в других местах массового скопления людей.
Швец А.А. (Граф)
Файл:13 Октября в 13:40 2265 0
Интенсивная терапия тахиаритмий
Показания: случаи, когда тахиаритмий являются причиной развития шока или отека легких, коматозного состояния, судорожного синдрома.Возникновение этих тяжелых осложнений при тахикардиях или тахиаритмиях независимо от их вида служит абсолютным жизненным показанием к проведению ЭИТ (значительно реже — к урежающей ЭКС).
В этих критических ситуациях нельзя тратить время на проведение дополнительных исследований и углубленный анализ вида и электрофизиологических особенностей аритмий.
Электроимпульсная терапия
ЭИТ — высокоэффективный метод лечения тахиаритмий, незаменимый при критическом состоянии больного.Эффективность и безопасность ЭИТ могут определяться различными факторами, но основные из них следующие:
— правильный выбор показаний;
— подготовка соответствующего оборудования, аппаратуры, растворов и лекарственных средств;
— подготовка больного (при наличии показаний и времени — коррекция гипоксии, нарушений электролитного баланса, КОС);
— адекватное обезболивание и седация;
— соблюдение методики проведения ЭИТ (правильный выбор доз воздействия, принятие мер для снижения электрического сопротивления);
— использование антиаритмических средств;
— соблюдение правил техники безопасности;
— качественные технические характеристики используемого дефибриллятора (форма и продолжительность электрического импульса, наличие автоматической коррекции параметров электрического разряда в зависимости от импеданса пациента, синхронизация электрического разряда с электрической активностью сердца и др.).
Показания к экстренной ЭИТ. Абсолютными жизненный показаниями для проведения экстренной ЭИТ являются вызванные тахиаритмией шок или отек легких. Экстренная ЭИ обычно выполняется и в случаях выраженной (более 150 ударов в 1 мин) тахикардии, особенно у пациентов с острым инфарктом миокарда, при нестабильной гемодинамике, сохраняющейся aнгинозной боли или противопоказаниях к применению антиаритмических средств.
Необходимое оснащение. Для проведения ЭИТ нужно иметь то же оснащение, что и для выполнения усложнение СЛР (дефибриллятор-монитор или дефибриллятор и электрокардиограф, аппарат для ИВЛ, воздуховоды, лекарственные препараты и растворы, кислород). Если есть время, то следует проверить исправность дефибриллятора. Больной должен находиться в положении, позволяющем при необходимости проводить интубацию трахеи и закрытый массаж сердца.
Обязательно иметь надежный венозный доступ (желательна катетеризация периферической вены; в противном случае следует обратить внимание на надежность фиксации иглы в вене).
Правила техники безопасности:
1. Строго соблюдать порядок работы с дефибриллятором.
2. Не допускать случайного нажатия кнопок управления дефибриллятором.
3. Не прикасаться к трубам водопроводной, газовой или отош тельной сети, а также исключить возможность других вариантов заземления персонала, работающего с дефибриллятором
4. Исключить возможность прикосновения окружающих к больному в момент нанесения разряда.
5. Следить за тем, чтобы изолирующая часть электродов и рук работающего с дефибриллятором были сухими.
6. Исключить ремонт дефибриллятора неспециалистами.
Подготовка больного. Перед проведением ЭИТ по абсолютным жизненным показаниям, как правило, нет времени для должной подготовки больного. По возможности проводят оксигенотерапию 100 % увлажненным кислородом.
Коррекцию электролитного баланса и КОС осуществляют исключительно по специальным показаниям и при наличии времени.
Обезболивание и седация. Перед проведением ЭИТ всем больным, находящимся в сознании, нужно обеспечить полноценное обезболивание. Для этого внутривенно медленно вводят 0,05 мг фентанила, а пожилым или ослабленным пациентам — 10 мг промедола. При исходном угнетении дыхания применяют ненаркотические анальгетики (2,5 г анальгина).
Введение в медикаментозный сон удобно осуществлять с помощью диазепама (седуксен, реланиум): 5 мг препарата вводят внутривенно струйно медленно, а затем добавляют по 2 мг каждые 1-2 мин до засыпания больного. Для предотвращения угнетения дыхания следует использовать минимально возможные дозы наркотических анальгетиков и диазепама. В момент засыпания пациента особое внимание нужно обратить на дыхание, так как в это время вероятность его нарушения наиболее высока.
Техника проведения. Требующуюся энергию разряда определяют исходя из того, что при наджелудочковых тахикардиях и трепетании предсердий для первого воздействия достаточно 50 Дж, при мерцании предсердий или желудочковой тахикардии — 100 Дж, в случае полиморфной желудочковой тахикардии или фибрилляции желудочков — 200 Дж. "Стартовые" дозы электрического воздействия необходимо увеличивать в случаях очень тяжелого состояния пациента, при высоком электрическом сопротивлении (ожирение, эмфизема легких), использовании несовершенных моделей дефибрилляторов. При каждом последующем разряде его энергию увеличивают вдвое вплоть до максимального значения (360 Дж). Если позволяют состояние больного, вид аритмии и тип дефибриллятора, то используют синхронизацию электрического разряда с зубцом R на ЭКГ.
Для максимального снижения электрического сопротивления при ЭИТ кожу под электродами обезжиривают спиртом или эфиром; используют марлевые прокладки, хорошо смоченные изотоническим раствором натрия хлорида, или специальные пасты; плотно и с силой прижимают электроды к грудной стенке; наносят разряд в момент полного выдоха больного.
Непосредственно перед нанесением электрического разряда следует убедиться, что сохраняется тахиаритмия, по поводу которой проводится ЭИТ!!!
Сразу после ЭИТ необходимо оценить ритм и в случае его восстановления зарегистрировать ЭКГ в 12-ти отведениях.
Использование антиаритмических средств. Если три разряда с нарастающей энергией не восстановили сердечный ритм, то четвертый — максимальной энергии (360 Дж) — наносят после внутривенного введения антиаритмического препарата, показанного при данном нарушении ритма. При желудочковой тахикардии для этого чаще всего используют лидокаин, при наджелудочковой — верапамил, при тахикардиях неясного генеза или устойчивых к лидокаину и верапамилу — новокаинамид.
Неэффективность ЭИТ может быть связана с нарушением методики ее проведения, тяжелой гипоксией, выраженными расстройствами электролитного баланса или КОС, что требует со ответствующей коррекции.
Осложнения ЭИТ. Постконверсионные аритмии, прежде всего фибрилляция желудочков, обычно развиваются в случаях нанесения разряда в ранимую фазу сердечного цикла. Вероятность развития фибрилляции желудочков при ЭИТ не превыша ет 0,4 % [Янушкевичус 3. И. и соавт., 1984]. Для предотвращени) этого осложнения проводят синхронизацию электрического разряда с зубцом R на ЭКГ. При возникновении фибрилляции же лудочков немедленно наносят повторный электрический разряд с начальной энергией 200 Дж. Другие постконверсионные аритмии обычно кратковременны, и специальное лечение при них требуется. Необходимо заметить, что применение сердечных гликозидов перед ЭИТ практически не влияет на частоту возникновения постконверсионных аритмий, за исключением случаев гликозидной интоксикации.
Тромбоэмболии (легочной артерии или артерий большого круга кровообращения) чаще развиваются у больных с тромбоэндокардитом и при длительно существующем мерцании пред, сердий. В этих случаях для предотвращения тромбоэмболия коррекцию ЧСЖ по возможности следует проводить с помощью лекарственных препаратов (дигоксин, верапамил и др.). Определенное значение может иметь применение гепарина перед экстренной ЭИТ, однако эффективность этого метода профилактики не доказана. Для лечения развившихся тромбоэмболических осложнений используют стрептокиназу, гепарин, кислород.
Нарушения дыхания являются следствием неадекватной премедикации и анальгезии. Для предотвращения угнетения дыхания перед ЭИТ надо, если позволяет время, провести полноценную оксигенотерапию. Важно выбрать наркотический анальгетик и его дозу с учетом возраста и состояния пациента, сопутствующих заболеваний и предшествующей терапии. Для введения больного в медикаментозный сон следует использовать минимально возможные дозы препаратов, вводить лекарственные средства внутривенно дробно или очень медленно. Нередко с развивающимся угнетением дыхания удается справиться с помощью словесных команд "вдох — выдох". Нельзя пытаться стимулировать дыхание дыхательными аналептиками.
Ожоги кожи возникают вследствие плохого контакта электродов с кожей, использования повторных разрядов большой энергии. Для предупреждения ожогов при наличии времени кожу под электродами надо тщательно обезжирить; лучше использовать не пасты, а прокладки, смоченные токопроводящим раствором, причем размер прокладок должен быть чуть больше размера электродов. ЭИТ необходимо проводить разрядом как можно более низкой энергии. Разряд следует наносить в момент выдоха, с силой прижимая электроды к грудной стенке.
Артериальная гипотензия после ЭИТ развивается редко, обычно не выражена и сохраняется недолго.
Отек легких изредка возникает через 1-3 ч после восстановления синусового ритма, особенно у больных с длительно существующим мерцанием предсердий.
Измененияреполяризации на ЭКГ после ЭИТ разнонаправленны, неспецифичны и могут сохраняться в течение нескольких часов.
Повышение активности ферментов связано в основном с влиянием ЭИТ на скелетные мышцы. Активность кардиоспецифичных фракций ферментов (МВ-КФК) увеличивается лишь при нанесении многократных разрядов высокой энергии.
Резюме
В статье дан обзор устройств для проведения электроимпульсной терапии, приведен алгоритм действий врача перед проведением этих вмешательств и после них, уделено внимание технике безопасности.
Summary. The article deals with review of devices for cardioversion, algorithm of therapist’s actions before these interventions and after them is presented, and also there was paid an attention to safety measures.
Резюме. У статті наведений огляд пристроїв для проведення електроімпульсної терапії, подано алгоритм дій лікаря перед проведенням цих втручань і після них, приділена увага техніці безпеки.
Ключевые слова
Электроимпульсная терапия, дефибриллятор, кардиовертер.
Key words: cardioversion, defibrillator, cardioverter.
Ключові слова: електроімпульсна терапія, дефібрилятор, кардіовертер.
Чаще всего внезапная кардиальная смерть возникает за пределами лечебного учреждения, причем 80 % случаев — в общественных и рабочих местах, где нет возможности оказать экстренную реанимационную помощь .
Вероятность выжить у больных с фибрилляцией желудочков, по современным литературным данным, снижается на 7-10 % в каждую последующую минуту. Первичные реанимационные мероприятия (ABC) не могут перевести у таких больных фибрилляцию в гемодинамически эффективные сокращения сердца без проведения электроимпульсной терапии (ЭИТ). Поэтому ранняя дефибрилляция в таких ситуациях — это шанс восстановить эффективный сердечный ритм, т.е. спасти жизнь пациента.
В последние годы среди экспертов все больше сторонников концепции ранней дефибрилляции с использованием автоматического внешнего дефибриллятора (АВД). Эта концепция подразумевает наличие в общественных местах (аэропорты, супермаркеты, учебные заведения и т.д.) АВД, что позволит даже неквалифицированному очевидцу событий помочь больному с внезапной остановкой сердца до прибытия бригады скорой медицинской помощи (СМП).
Хотелось бы напомнить читателю, что электроимпульсная терапия — процедура купирования нарушений ритма сердца (аритмий) посредством воздействия на мио-кард электрического разряда. Различают два вида ЭИТ: дефибрилляция (defibrillation) и синхронизированная электрокардиоверсия (synchronized electrical cardioversion, ЭКВ). Эти два вида ЭИТ существенно различаются механизмом нанесения электроразряда.
Дефибрилляция — воздействие импульса постоянного электрического тока с достаточной энергией для деполяризации миокарда, что позволяет водителю ритма I порядка возобновить контроль над сердечным ритмом. Дефибрилляция является одним из неотъемлемых компонентов реанимационных мероприятий и должна проводиться, при необходимости, средним медицинским персоналом.
Электрокардиоверсия — воздействие импульса постоянного электрического тока на миокард, синхронизированное с наименее уязвимой фазой электрической систолы желудочков. Электрокардиоверсия может быть плановой — восстановление ритма при стабильной гемодинамике, при подготовке пациента к процедуре, и экстренной — проводится при различных тахиаритмиях с нестабильной гемодинамикой.
Дефибрилляторы--кардиовертеры
Дефибриллятор (defibrillator) — прибор, генерирующий одиночный заряд постоянного электрического тока, который может быть пропущен через миокард с целью устранения фибрилляции желудочков.
Автоматический внешний дефибриллятор — это устройство, генерирующее одиночный заряд постоянного электрического тока, используется для проведения электрического импульса через грудную стенку к сердцу. АВД — это компьютер, который оценивает сердечный ритм пациента и принимает решение о необходимости ЭИТ. Спе-цифичность в распознавании ритма, подлежащего ЭИТ, приближается к 100 %. В настоящее время АВД помогают неквалифицированному спасателю пройти через весь процесс реанимационных мероприятий — от оценки жизнеспособности пациента до проведения сердечно-легочной реанимации. Протокол работы АВД включает последовательность визуальных и голосовых подсказок, которые направлены помочь спасателю при проведении реанимации, а также имеют функцию записи хода событий, что позволяет впоследствии ретроспективно проанализировать использование аппарата. Эффективность АВД доказана и рекомендована к использованию ERC (2010) .
Имплантируемый дефибриллятор-кардиовертер (ИДК) — это сверхмалого размера устройство, которое вживляется в тело человека, часто совмещено с кардиостимулятором. ИДК постоянно контролирует сердечный ритм больного и при выявлении жизнеопасных аритмий посредством дифференцированных электрических импульсов купирует их. Выбор электрического импульса устройством зависит от вида нарушения ритма. На анализ сердечного ритма и терапию у ИДК уходят секунды. Эффективность устройства подтверждена исследованиями SMASH-VT , в США и Европе. ИДК способен значительно продлить жизнь пациентов с эпизодами гемодинамически неэффективных ритмов. Необходимость замены устройства раз в 5-8 лет (Gem III VR, Maximo VR).
Кардиовертер (cardioverter) — комплекс дефибриллятора и электронного устройства-синхронизатора, что дает возможность подать разряд в определенную фазу электрической систолы желудочков (как правило, через 20-30 мс после вершины зубца R). При устранении тахиаритмии существует опасность нанесения электроимпульса в наиболее уязвимую фазу сердечной деятельности (период реполяризации желудочков сердца на ЭКГ соответствует вершине зубца Р), что может вызвать фибрилляцию желудочков (ФЖ). С целью предупреждения ФЖ при лечении тахиаритмии используется кардиовертер.
Показания к электроимпульсной терапии
На догоспитальном этапе показаниями для проведения ЭИТ являются проведение сердечно-легочной ре-анимации (СЛР), нестабильная гемодинамика, нарастание явлений острой левожелудочковой недостаточности, синкопальное состояние, тяжелый ангинозный приступ при различного рода наджелудочковых и желудочковых тахиаритмиях (трепетание или мерцание предсердий, пароксизмальная суправентрикулярная тахикардия, желудочковая тахикардия). В условиях СМП основным показанием к проведению ЭИТ служит именно картина нестабильной гемодинамики или СЛР.
Успех ЭИТ
Эффективность ЭИТ во многом зависит от трансторакального импеданса (трансторакальное сопротивление). Обычно через сердце проходит 10-20 % энергии разряда, увеличение трансторакального импеданса приводит к снижению силы тока, достигающего миокард, что ухудшает эффективность ЭИТ. На трансторакальное сопротивление влияет размер грудной клетки и ее волосяной покров; размер и расположение электродов, сила их прижатия к грудной клетке; токопроводящий материал между электродами и кожей больного; количество наносимых разрядов; перенесенные ранее пациентом хирургические вмешательства на грудной клетке и ряд других факторов. Современные кардиовертеры имеют опцию автоматической компенсации трансторакального импеданса, что позволяет пропустить через сердце разряд, близкий к оптимальному.
Следует смазать электроды дефибриллятора специальным токопроводящим гелем или использовать специальные одноразовые электроды, это уменьшит сопротивление между электродами и кожными покровами пациента.
Э лектроды необходимо плотно прижимать к телу пациента с силой 10 кг, поскольку даже незначительная прослойка воздуха между ними и кожей — хороший изолятор, и это приведет к ожогам.
Разряд нужно наносить в фазу выдоха, легкие, заполненные воздухом, повышают сопротивление тканей грудной клетки.
ЭИТ у «мокрых» пациентов малоэффективна, так как вода на грудной клетке рассеивает заряд по поверхности и разряд тока распространится в поверхностных тканях, а следовательно, не достигнет миокарда.
Рациональное проведение электроимпульсной терапии
— Перед проведением ЭИТ всем больным с сохраненным сознанием необходимо обеспечить полноценное обезболивание. Проводятся ингаляции 100% увлажненным кислородом. В качестве премедикации назначают 0,1 мг фентанила, а пожилым или ослабленным пациентам 10-20 мг промедола.
— Медикаментозный сон осуществляют с помощью сибазона (седуксен, реланиум), 5 мг которого вводят в/в струйно медленно, а потом прибавляют по 2 мг каждые 1-2 мин к медикаментозному сну. Целесообразным является использования в/в наркоза пропофолом 2-2,5 мг/кг. В исключительных случаях, при отсутствии указанных препаратов, допустимо использование кетамина (0,5-1 мг/кг).
— До и после ЭИТ проводится регистрация ЭКГ в информативных для анализа ритма отведениях (ІІ, V1, по Лиану).
— Необходимую энергию разряда для купирования нарушения ритма выбирают в зависимости от вида аритмии: при наджелудочковых тахикардиях и трепетании предсердий — 50 Дж, при мерцании предсердий — 75 Дж, при желудочковой тахикардии — 100 Дж, при диагностике полиморфной желудочковой тахикардии или фибрилляции желудочков — 200 Дж.
— При неэффективности ЭИТ повторяют после введения антиаритмического препарата, показанного при данной аритмии.
— После проведения ЭИТ оценивают сердечный ритм. Если аритмия продолжается, то наносят второй разряд с более высоким уровнем энергии; если регистрируется фибрилляция желудочков, то производят дефибрилляцию; если регистрируется синусовый ритм, то записывают ЭКГ и госпитализируют больного в стационар.
Показания к госпитализации
Все больные, которые перенесли клиническую смерть на догоспитальном этапе, должны быть экстренно госпитализированы после стабилизации гемодинамики. Госпитализация должна проводиться с обеспечением надежного венозного доступа, при обязательной возможности проведения ЭИТ в процессе транспортировки. Пациентов, перенесших клиническую смерть, передают дежурному реаниматологу «из рук в руки».
Техника безопасности
К работе с дефибриллятором-кардиовертером допускаются лица, изучившие правила по технике бе-зопасности при работе с электронными медицинскими приборами. Помните, дефибриллятор — это прибор повышенной, а иногда и смертельной опасности! При ЭИТ важно не только помочь пациенту, но и обезопасить себя и окружающих. Разряд высвобождающейся электрической энергии может вызвать фатальные нарушения ритма у спасателя или у человека, по неосторожности прикоснувшегося к больному.
Необходимо:
— удалить из помещения всех посторонних (соседей, родственников и т.д.);
— вытереть насухо грудь пациента;
— убрать кислород из зоны дефибрилляции.
Запрещается:
— Держать оба электрода аппарата в одной руке!
— Набирать заряд дефибриллятора, если электроды не размещены на грудной клетке больного!
— Прямой или непрямой контакт с пациентом во время проведения ЭИТ!
Порядок работы с дефибриллятором
1. Включить дефибриллятор.
2. Нанести достаточное количество токопроводящего геля на электроды. При недостаточном количестве геля под электродами будут ожоги.
3. Выбрать необходимый уровень энергии.
4. Установить электроды: один — под правой ключицей с маркировкой Sternum, второй — над участком абсолютной сердечной тупости с маркировкой Apex; с силой (10 кг) придавить электроды к грудной клетке больного.
5. Подать команду «Набор энергии!».
6. Исключить возможность прикосновения к больному в момент нанесения разряда.
7. Подать громко команду «Разряд!». Выполнить разряд, нажав одновременно обе пусковые кнопки на электродах.
8. Проверить результат ЭИТ. Зарегистрировать ЭКГ.
9. При необходимости решить вопрос о повторном разряде.
Осложнения кардиоверсии включают в себя: фибрилляцию желудочков; аспирацию желудочного содержимого; ларингоспазм; гиповентиляцию; ожоги кожи; поражение медперсонала электрическим током.
Выбор аппарата для ЭИТ
Широкий ассортимент и разница в цене делают выбор аппарата для ЭИТ непростой задачей. Прежде всего необходимо определиться, кто будет использовать данное устройство: фельдшер, спасатель МЧС или врач. АВД — необходимый инструмент для проведения качественной СЛР, не требующий длительного обучения персонала. Цена определяется качеством электронных компонентов и аккумуляторных батарей. Профессиональные дефибрилляторы-кардиовертеры — это многофункциональные аппараты, которые оснащены монитором ЭКГ, имеют встроенный термопринтер, модуль внешней кардиостимуляции, пульсоксиметр для определения сатурации SpO 2 .
Необходимо уточнить о наличии детских электродов. Помнить, что современные аппараты для ЭИТ генерируют двухфазную форму импульса, а монофазные дефибрилляторы с 2005 года не выпускаются.
Противопоказаний к применению экстренной кардиоверсии при критическом состоянии пациента не существует.
Список литературы
1. Thel M.C., O’Connor C.M. Cardiopulmonary resuscitation: historical perspective to recent investigations // Am. Heart J. — 1999. — 137. — 39-48.
2. Kaye W., Mancini M.E. Improving outcome from cardiac arrest in the hospital with a reorganized and strengthened chain of survival: an American view // Resuscitation. — 1996. — 31. — 181-6.
3. Handbook of Emergency Cardiovacular Care for Healthcare Providers / Editors М. Hazinski, R. Cummins, J. Field. — 2004.
4. Deakin C.D., Nolan J.P., Soar J., Sunde K., Koster R.W., Smith G.B., Perkins G.D. European Resuscitation Council Guidelines for Resuscitation 2010. Section 4. Adult advanced life support // Resuscitation. — 2010. — V. 81. — P. 1305-1352.
5. SMASH-VT published: Ablation reduces incidence of future ICD therapy in post-MI patients. — 2007.
6. Caffrey S.L., Willoughby P.J., Pepe P.E., Becker L.B. Public use of automated external defibrillators // N. Engl. J. Med. — 2002. — 347. — 1242-1247.
7. Hallstrom A.P., Ornato J.P., Weisfeldt M., Travers A., Christenson J., McBurnie M.A., Zalenski R., Becker L.B., Schron E.B., Proschan M.; Public Access Defibrillation Trial Investigators. Public-access defibrillation and survival after out-of-hospital cardiac arrest // N. Engl. J. Med. — 2004 Aug 12. — 351(7). — 637-46.
8. Lyons A., Petrucelli R. Medicine. An illustrated history. — Abrams, New-York, 1978. — Р. 278.
9. Nolan J.P., Wenmar R.W., Adrie C. et al. Post-cardiac arrest syndrome: Epidemiology, pathophysiology, treatment and prognostication. A Scientific Statement from the ILCOR; AHA Emergency Cardiovascular Care Committee; the Council on Cardiovascular Surgery and Anesthesia; the Council Cardiopulmonary Perioperative, and Critical Care; the Council on Clinical Cardiology; the Council on Stroke // Resuscitation. — 2008. — V. 79. — P. 350-379.
10. Handley A.J., Koster R., Monsieurs K., Perkins G.P., Davies S., Bossaert L. Adult basic life support and use of automated external defibrillators // European Resuscitation Council Guidelines for Resuscitation 2005 / J.P. Nolan, P. Baskett (Ed.). — Elsevier, 2005. — S7- S23.
11. Engdahl J., Bang A., Lindqvist J., Herlitz J. Factors affecting short- and longterm prognosis among 1069 patients with out-of-hospital cardiac arrest and pulseless electrical activity // Resuscitation. — 2001. — V. 51. — P. 17-25.
12. Tsarev A.V., Ussenko L.V. Comparison between biphasic quasisinosoidal and truncated waveforms in a swine model of VF // Resuscitation. — 2010. — V. 81S-S54.
13. Nadkarni V.M., Larkin G.L., Peberdy M.A. et al. First documented rhytm and clinical outcome from in-hospital cardiac arrest among children and adults // JAMA. — 2006. — V. 295. — P. 50-57.
14. Багенко С.Ф., Верткин А.Л., Мирошниченко А.Г. и др. Руководство по скорой медицинской помощи. — М.: ГЭОТАР-Медиа, 2007. — С. 79-85.
15. American Heart Association. Heart disease and stroke statistics — 2004 update. American.
16. Zipes D.P., Wellens H.J.J. Sudden cardiac death // Circulation. — 1998. — 98(21). — 2334-2351.
17. Cusnir H., Tongia R., Sheka K.P. et al. In hospital cardiac arrest: a role for automatic defibrillation // Resuscitation. — 2004. — 63. — 183-188.
18. Martinez-Rubio A., Kanaan N., Borggrefe M. et al. Advances for treating in-hospital cardiac arrest: safety and effectiveness of a new automatic external cardioverterdefibrillator // J. Am. Coll. Cardiol. — 2003. — 41. — 627-632.
Электроимпульсная терапия относится к группе основных реанимационных мероприятий, проводимых при внезапной смерти человека. Смысл электроимпульсной терапии состоит в нанесении на область сердца сильного электрического разряда, что приводит к одновременному возбуждению волокон миокарда. Различают абсолютные и относительные показания к проведению данной процедуры.
Абсолютные показания: 1) фибрилляция либо трепетание желудочков; 2) затяжные пароксизмы желудочковой и наджелудочковой тахикардии, мерцательной аритмии, резистентные к медикаментозной терапии и сопровождающиеся симптомами быстро нарастающей декомпенсации сердечной деятельности; 3) пароксизмы трепетания предсердий с частотой сокращения предсердий около 300 в минуту или пароксизмы мерцания-трепетания предсердий у больных с синдромом Вольфа - Паркинсона - Уайта.
Относительные показания: 1) желудочковые и наджелудочковые тахикардии; 2) постоянная форма мерцательной аритмии либо трепетание предсердий продолжительностью не менее 1 года или больше; 3) неэффективность ранее проводимой электроимпульсной терапии.
Противопоказания: 1) интоксикация сердечными гликозидами; 2) синусовая тахикардия; 3) постоянная форма мерцательной аритмии продолжительностью более 2 лет; 4) аритмии, возникающие на фоне активного воспалительного процесса в сердце или резкой дилатации желудочков с выраженными дистрофическими изменениями в миокарде.
Техника выполнения процедуры заключается в следующем. Для электроимпульсной терапии наиболее часто используются отечественные дефибрилляторы ИД-ВЭП-1, ДИ-ОЗ, ДКИ-Н-02 или импортные аппараты (заземления не требуют ). При проведении процедуры желательно иметь два дефибриллятора (основной и резервный).
Электроимпульсную терапию проводят как минимум три медицинских работника: врач, анестезиолог и медицинская сестра. Процедура выполняется в отдельном специально оборудованном помещении (реанимационный зал, палата интенсивной терапии, манипуляционная).
Если электрическая дефибрилляция проводится в плановом порядке 6 , ей должен предшествовать комплекс подготовительных мероприятий. Основным показанием для плановой дефибрилляции является необходимость восстановления синусового ритма у больных с мерцательной аритмией или трепетанием предсердий. Это могут быть лица, страдающие пороками сердца или кардиосклерозом. При наличии активного ревматического процесса назначают противоревматическое лечение, а дефибрилляцию проводят только в неактивную фазу болезни.
Имеющиеся нарушения кровообращения ликвидируют сердечными гликозидами и мочегонными препаратами. При склонности к гиперкоагуляции назначают гепарин по 5000 ЕД 4 раза в сутки под кожу живота.
За 5-7 дней до намеченного срока проведения дефибрилляции больному в обязательном порядке отменяют сердечные гликозиды и назначают препараты калия (калия хлорид, панангин, калия-магния аспарагинат и др.), АТФ, кокарбоксилазу. Этим преследуется цель уменьшения возбудимости миокарда и предупреждения развития фибрилляции желудочков после нанесения электрического разряда на сердце. В течение 2-3 дней до манипуляции переходят на внутривенное введение препаратов калия.
За сутки до проведения дефибрилляции ограничивают физическую нагрузку, а в день проведения больной соблюдает постельный режим. У него на левой половине грудной клетки сбривают волосы.
Дефибрилляцию проводят натощак. Больной должен опорожнить кишечник (самостоятельно или с помощью клизмы) и мочевой пузырь. За 20-30 мин до процедуры подкожно вводят 1 мл 2 % раствора промедола и 0,5-1 мл 0,1% раствора атропина. До начала процедуры проверяют исправность дефибриллятора.
Больного доставляют в помещение, где будет проводиться дефибрилляция, и укладывают на спину на специальную кровать или кушетку, накладывают электрокардиографические электроды и снимают исходную ЭКГ. Можно также осуществлять мониторное наблюдение за больным.
В начале процедуры под угол левой лопатки подкладывают один из электродов дефибриллятора (применяют большой плоский электрод, тщательно обернутый марлей в несколько слоёв и обильно смоченный физиологическим раствором) так, чтобы вся его поверхность плотно контактировала с кожей. Далее к одной из локтевых вен подключают систему для внутривенного капельного введения поляризующей смеси или физиологического раствора. Руку с подключенной системой для внутривенного введения удобно укладывают и бинтом фиксируют к кровати или к специальной подставке. Измеряют артериальное давление, стетофонендоскопом прослушивают работу сердца.
Электроимпульсную терапию проводят под поверхностным внутривенным наркозом препаратами короткого действия (гексенал, тиопентал натрия, сомбревин, эпантол и др.). После наступления наркотического сна во избежание повреждения электрическим разрядом отключают регистрирующую аппаратуру (если электрокардиограф или кардиоскоп не имеют специального предохранительного устройства). Второй электрод диаметром 10-12 см помещают либо в левой подключичной области, либо под правой ключицей, либо по правой парастернальной линии с центром в третьем межреберье. 7 Всех присутствующих просят отойти от кровати и ни в коем случае не касаться больного. Передний электрод прижимают к его грудной клетке с силой порядка 10 кг. Для первого разряда создают напряжение в конденсаторе 4-4,5 кВ в зависимости от массы больного и наносят разряд. В момент ero прохождения возникает общее однократное сокращение мышц больного, что проявляется вскидыванием рук, подергиванием ног, напряжением мышц шеи и грудной клетки.
После нанесения разряда сразу же подключают электрокардиограф и снимают ЭКГ. Врач выслушивает больного, измеряет артериальное давление, проверяет пульс, анализирует ЭКГ. Если синусовый ритм восстановился, проведение электроимпульсной терапии считают законченным. Если же первая попытка оказывается безуспешной, напряжение конденсатора увеличивают на 1 кВ и наносят повторный разряд. Иногда, особенно у больных острым инфарктом миокарда, возникает необходимость в нанесении нескольких разрядов (трех-четырех и более). При этом каждый раз напряжение конденсатора увеличивают на 1 кВ, но не более чем до 7 кВ. 8
После пробуждения больной доставляется в палату и несколько дней соблюдает постельный режим. Ему назначают противоаритмические средства, иногда одновременно-препараты, улучшающие обменные процессы в миокарде (цито-мак, рибоксин, АТФ, кокарбоксилаза, препараты калия и др.).
Осложнения: могут возникать в период подготовки к электрической дефибрилляции, при проведении наркоза, при воздействии электрического импульса, при переходе мерцательной аритмии к нормальному (синусовому) ритму, при проведении лечения, закрепляющего синусовый ритм.
В период подготовки к электрической дефибрилляции могут возникать осложнения, обусловленные применением антикоагулянтов, препаратов калия или отменой сердечных гликозидов. В связи с этим не исключено появление кровотечений, токсического действия калия, нарастание признаков сердечной недостаточности.
При даче наркоза возможно появление тошноты, рвоты, бронхоспазма, остановки сердца и дыхания. Эти осложнения обычно предупреждаются одновременным введением раствора промедола и атропина в период премедикации и более медленным вливанием наркотических средств.
Под действием, электрического импульса может развиться фибрилляция желудочков или произойти остановка сердца (из-за выраженной гипоксии миокарда).
Из менее грозных осложнений возможно появление экстрасистолии, ожогов кожи на месте наложения электродов, изменений ЭКГ, повышение температуры тела.
Фибрилляция желудочков может возникнуть из-за несвоевременной отмены сердечных гликозидов накануне процедуры, при недостаточном заряде конденсатора, неправильном наложении электродов или плохом контакте электродов с кожей и т. п.
При появлении фибрилляции желудочков требуется принятие срочных мер:
быстрая проверка правильности наложения электродов,
немедленное нанесение повторного электрического разряда, увеличенного по сравнению с исходным на 0,5-1 кВ.
При остановке сердца сразу приступают к непрямому массажу и искусственному дыханию. При продолжающейся асистолии дополнительно внутрисердечно вводят 0,1 % раствор адреналина в количестве 0,5-1 мл. При восстановлении сердечной деятельности внутривенно вводят 4 % раствор бикарбоната натрия и кортикостероидные гормоны.
Появление экстрасистолии , преходящих блокад ножек пучка Гиса, других изменений ЭКГ (подъем сегмента ST , появление отрицательного зубца Т), повышение температуры тела спустя 2-3 дня после дефибрилляции специального лечения не требуют. Ожоги кожи лечат обычным способом.
Среди осложнений, возникающих при нормализации ритма, наиболее грозными являются «нормализационные» тромбоэмболии и отек легких . Тромбоэмболические осложнения могут развиваться в сосудах большого и малого кругов кровообращения. Чаще всего тромбы из левого предсердия попадают в большой круг кровообращения, что характерно для больных с мерцательной аритмией на фоне митральных пороков сердца.
ЭЛЕКТРОИМПУЛЬСНАЯ ТЕРАПИЯ (син. кардиоверсия ) - способ лечения нек-рых нарушений сердечного ритма импульсом электрического тока с энергией 50-100 дж, порождаемым разрядом конденсатора между двумя электродами, наложенными на грудную стенку больного. Э. т. применяют для прекращения пароксизмальной тахикардии, мерцания и трепетания предсердий, при к-рых импульс тока прерывает циркуляцию волны деполяризации миокарда или подавляет гетеротопный очаг возбуждения, а также для купирования фибрилляции желудочков сердца (см. Дефибрилляция). Эффект Э. т. заключается в восстановлении синусового ритма сердца.
Впервые Э. т. была применена в клинике А. А. Вишневским, Б. М. Цукерманом и С. И. Смеловским в 1959 г.; широкое распространение метод получил с 60-х гг., особенно после внедрения в конструкцию дефибрилляторов кардиосинхронизатора, совмещающего импульс с комплексом QRS электрокардиограммы, что позволяет избежать случайного совпадения по времени электроимпульса с так наз. уязвимой фазой сердечного цикла, соответствующей вершине зубца Т электрокардиограммы (см. Экстрасистолия). Преимущества Э. т. по сравнению с лекарственным лечением аритмий состоят в ее высокой эффективности (75-90% при мерцательной аритмии, ок. 95% - мри трепетании предсердий, 75- 95% - при различных формах пароксизмальной тахикардии), немедленном восстановлении после электроимпульса синусового ритма (что особенно важно при наличии нарушений гемодинамики), а также отсутствии нежелательного действия антиаритмических препаратов.
Показаниями к Э. т. являются фибрилляция желудочков сердца (см. Аритмии сердца), тяжелая пароксизмальная тахикардия (см.) и пароксизмы мерцания или трепетания предсердий, а также постоянная форма мерцательной аритмии (см.) давностью до 1-2 лет, сопровождающаяся сердечной недостаточностью и плохо поддающаяся медикаментозной терапии. У больных с пароксизмальными нарушениями ритма сердца Э. т. должна проводиться тем неотложнее, чем тяжелее состояние больного, особенно при отсутствии быстрого эффекта от антиаритмических средств или повышенной опасности их применения. Абсолютные противопоказания к Э. т. не установлены. Не рекомендуют, как правило, применять Э. т. для устранения постоянной мерцательной аритмии, если ей предшествовали пароксизмы мерцания предсердий, переносившиеся больным тяжелее, чем постоянная форма, а также при коротких сроках сохранения восстановленного синусового ритма в прошлом и при давности мерцательной аритмии св. 2 лет; при полной атриовентрикулярной блокаде (см. Блокада сердца); при синдроме слабости синусного узла (см. Пароксизмальная тахикардия); при пороках сердца, подлежащих оперативному лечению в недалеком будущем; при кардиомегалии с выраженной сердечной недостаточностью; при повышенной функции щитовидной железы до ее подавления. При аритмиях на фоне дигиталисной интоксикации Э. т. не проводят, если нет витальных показаний, из-за повышенной опасности возникновения фибрилляции желудочков.
Экстренная Э. т. проводится без специальной подготовки больного. При плановой Э. т. за несколько дней отменяют сердечные гликозиды, назначавшиеся для уменьшения недостаточности кровообращения; с целью предупреждения так наз. нормализационных тромбоэмболий, связанных с отрывом образованных при аритмии тромбов в предсердиях вследствие восстановления сокращений предсердий, за несколько дней до Э. т. назначают антикоагулянты, а с целью снижения вероятности постконверсионных аритмий сердца и быстрого рецидива мерцания предсердий больным с мерцательной аритмией накануне дают хинидин в дозе 0,8-1,2 г в сутки (у ряда больных при этом еще до Э. т. восстанавливается синусовый ритм). Плановая Э. т. проводится натощак.
Для проведения Э. т. больного укладывают на спину; электроды дефибриллятора накладывают на переднюю грудную стенку (один из электродов прижимают к грудной клетке в правой подключичной области, другой - в области верхушки сердца) или располагают один над областыо сердца, а другой -на спине (эффект несколько выше при их переднезаднем расположении). С помощью специальной отметки на экране осциллографа синхронизируют импульс тока с зубцом R или S электрокардиограммы. Перед разрядом больному дают наркоз, используя короткодействующие тиопентал-натрий, гексенал, диазепам, иногда электронаркоз, и проводят оксигенацию через катетер или маску, прекращая ее в момент разряда дефибриллятора. Выбор энергии импульса зависит преимущественно от характера аритмии. При мерцательной аритмии у взрослых начинают обычно с 50 дж, при отсутствии эффекта повторяют разряд, увеличив вдвое энергию импульса. При проведении Э. т. по экстренным показаниям больным с дигиталисными аритмиями предварительно внутривенно вводят 100 мг лидокаина; первоначальная энергия импульса у таких больных составляет 15- 25 дж. При использовании отечественных дефибрилляторов и несинхронизированного импульса напряжение первого разряда составляет 4000 в, а каждого из последующих - на 1000 в больше (но не выше 7000 в). Э. т. проводят с соблюдением всех правил дефибрилляции при полной готовности к реанимационным мероприятиям, включая кардиостимуляцию (см.). После Э. т. назначают поддерживающую терапию (хинидином, кордароном и другими антиаритмическими препаратами) в течение нескольких месяцев.
Осложнения Э. т. при соблюдении показаний и правильной технике ее применения немногочисленны. Возможно возникновение постконверсионных нарушений сердечного ритма и проводимости, к-рые связывают с повышением тонуса симпатического или парасимпатического отделов нервной системы под влиянием электрического тока. При отсутствии кардиосинхронизации электрический импульс может вызвать фибрилляцию желудочков, преимущественно за счет совпадения с «уязвимой» фазой сердечного цикла, к-рое может иметь место примерно в 2% случаев. При ее возникновении немедленно повторяют разряд с энергией импульса 200 дж и более. Возможно повреждающее действие импульса на ткани грудной клетки и само сердце, причем временное снижение сократительной функции левого желудочка может привести к отеку легких в первые сутки. Нормализационные тромбоэмболии (в мозг, почки и другие органы) возникают примерно у 1-1,5% больных при любом способе устранения мерцательной аритмии; прием анти-коагулянтов уменьшает их число.
Библиогр.: Сыркин А. Л., Недоступ А. В. и Маевская И. В. Электроимпульсное лечение аритмий сердца в клинике внутренних болезней, М., 1970, библиогр.; Мandеl W. J. Cardiac arrhythmias, Philadelphia - Toronto, 1980.