04.09.2018
Европейские рекомендации по реанимации. Стадия длительного поддержания жизни. Принципы интенсивной терапии постреанимационного периода
ЦельПолный алгоритм Сердечно-Лёгочной Реанимации с
учетом современных международных изменений 2005
года (Международное сообщество не удовлетворено результатами СЛР
«истинная» выживаемость при смерти на догоспитальном этапе – 6,4% пересмотр международных алгоритмов 2000года)
Resuscitation 2006 (Норвегия) – первый анализ нового
алгоритма
Европейский конгресс кардиологов (Австрия 2007) –
новые аспекты, перспективы
Всемирный конгресс кардиологов (Аргентина 2008) пути повышения эффективности
Американская ассоциация сердца (AHA) 2015 год–
последний пересмотр алгоритма
2
Когда сердце внезапно прекращается, кровь обычно содержит достаточное количество кислорода, чтобы по-прежнему питаться органами в течение 10-15 минут. При условии, однако, чтобы циркулировать кровь благодаря сердечному массажу. Другое исследование также показывает, что практика «рот в рот» «не нужна».
Это показывает, что дебаты продолжаются долгое время без применения единой унифицированной практики. Таким образом, более быстрый и более сильный массаж, который должен быть осуществлен с полной декомпрессией для увеличения венозного возврата. Действительно, если маленькая кровь вернулась к сердцу, тогда есть немного крови для отправки.
Наш план
Базовая СЛР(Сердечно Лёгочная Реанимация)
BLS (Basic
Life Support)
(BЭффективность СЛР (Сердечно Лёгочная
Реанимация) в большей степени зависит от
правильности техники BLS (Basic
Life
(B
Support) и ранней дефибрилляции,
дефибрилляции чем от
набора медикаментов и их использования!
Главное требование –
«ИДЕАЛЬНАЯ» техника BLS!
4
Запомни!
При отсутствии абсолютных признаковбиологической смерти во всех случаях
выставляется диагноз
«КЛИНИЧЕСКАЯ СМЕРТЬ»
!
Постановление пр. РФ №950 от 20.09.12г.
ФЗ об охране здоровья граждан.
Цепь выживания
Активация службы спасенияСердечно Лёгочная Реанимация
Использование АНД
Медикаментозная реанимация
6
Счёт на минуты
при остановкесердца, повреждение
мозга происходит
менее, чем через 5
минут
Начинайте BLS как
можно раньше
BLS сберегает время
BLSподдерживает
ткани
головного
мозга до
появления АЭД
или
профессиональ
ной помощи
Действие № 1: Проверка безопасности
Оценитьокружающую
обстановку с
точки зрения
личной
безопасности
9
10. Опасности
Ощутимая внешняя угроза бригадереаниматоров (открытое пламя, крупные
агрессивные животные, криминальные
обстоятельства, милитаристические
изделия и т.п.)
Физическая неспособность добраться до
тела
«Внутренняя» угроза реаниматору
11. Действие
принять меры кустранению опасности
(милиция, спасатели,
пожарные и т.п., средства
личной защиты)
подойти к телу
12. Действие № 2 (жив ли пациент) - первичный осмотр
Минимальный набор признаков:Сознание
Самостоятельное дыхание
Пульс на магистральной артерии
12
13. НАЛИЧИЕ СОЗНАНИЯ И ОДНОВРЕМЕННО ПРОВЕРКА ДЫХАНИЯ
1-Потрястиза плечи
1(тактильный
контакт)!
2-Сопровождать
2обращённой речью
(самым простым
вопросом)!
3-Одновременно
3визуально
определить
экскурсию грудной
клетки!
13
14. Позовите на помощь – «зарезервировать помощника»
«Пожалуйста, останьтесь!»«Мне потребуется Ваша помощь!»
15. Проверьте признаки кровообращения если позволяет квалификация
Не более 5 секундпроверяйте пульс на
сонной артерии!
Можно проводить
одновременно с
проверкой дыхания и
сознания при наличии
навыков.
16. Проверка пульса
Подушечками как минимум двух или трех (четырех) пальцев:От середины шеи (кадык, середина у женщин)
Соскользнуть вбок, уперевшись в кивательную мышцу
Спереди – назад к позвоночнику
17. «Зарезервированный помощник» вызывает помощь и возвращается к вам!
Начинаете закрытый массаж сердца и одновременно: «Возможнаостановка сердца! Вызовите скорую помощь и возвращайтесь
назад!»
18. Отсутствие пульса и нет повода отказаться от СЛР …
Немедленноеначало массажа сердца!
18
19. Компрессии в центр грудной клетки
1920. Поставьте ладони на центр грудной клетки (ладонь скользит из подмышечной впадины и останавливается между грудными железами) – не касайтес
Поставьте ладони на центр грудной клетки(ладонь скользит из подмышечной впадины и
останавливается между грудными железами)
– не касайтесь пальцами!
21. Надавливайте на грудину не менее 100 раз в минуту и не более 120, на глубину не менее 5 см. и не более 6 см, меняясь каждые две минуты!
Дави часто, давиглубоко!
Не менее 100 раз
в минуту и не
более 120!
На глубину не
менее 5 см и не
более 6 см!
22. ТЕХНИКА ВЫПОЛНЕНИЯ
-Станьте на колени,перпендикулярно телу!
-Найдите середину грудной
клетки!
-Зажмите руки в замок (как
показано на рисунке)!
-Примите положение тела,
чтобы ваши руки составляли
прямой угол с телом!
-Не сгибайте руки в локтях!
-Компрессии на грудную
клетку осуществляйте за счёт
работы вашего торса, а не
рук!
23. Проводить ИВЛ (Искусственная Вентиляция Лёгких) или нет?
Да – есть в наличии барьерные илимеханические средства для проведения
ИВЛ (Искусственная Вентиляция Лёгких).
Нет – при отсутствии таковых средств
спасатель ИВЛ методом “рот ко рту” или
“рот к носу” не проводит. Если спасатель
один он может не проводить ИВЛ до
прибытия другого спасателя или
специальной бригады спасателей.
23не теряя времени запрокидывание головы
и поднимание подбородка
при травме головы, позвоночника первичное выдвижение нижней челюсти,
но при
неэффективности (!),
разрешено запрокидывание головы и
поднимание подбородка
24Важно перед началом ИВЛ
Визуальный осмотр полости рта
Только при наличии видимого инородного тела
удалить пальцем или аспиратором
При наличии рвотных масс и отсутствии
возможности их немедленного удаления –
поворот головы в сторону и продолжение
изолированных компрессий
Такой осмотр рекомендован при каждом вдохе /
серии вдохов
25
26. Проверка наличия дыхания
вижу – слышу – ощущаюОдновременный
контроль
кровообращения не
проводится
5-10 секунд, не более
Следующий элемент действия … отправить за помощью и
оборудованием
… первые вдохи ИВЛВсех взрослых пациентов и
детей с внезапной («на глазах»)
остановкой сердца можно
оставить на 1 минуту для
звонка по телефону и
подготовки оборудования!
27
28. Шаг диагностики – элемент действия (первые вдохи ИВЛ)
?28Первые два вдоха полноценной
глубины с контролем эффективного
подъема грудной клетки
(каждый чуть более 1 секунды)
Важность отработки манипуляций!
29
30. BLS (Обученные непрофессиональные спасатели)
30 xx2
Компресии
и вдохи
/:2/ любым
быстро
доступнымкроме
и максимально
безопасным способом
У /30/
всех
пациентов
(один
реаниматор),
новорожденных
31. BLS (Обученные непрофессиональные спасатели)
30 xx2
?
32. BLS (Обученные непрофессиональные спасатели)
Если спасателей двое – сменаролей через каждые 5 циклов
(30:2 х 5)
Или через каждые 2 минуты
(200-240 компрессий), если
вентиляция не проводится
33. BLS (Обученные непрофессиональные спасатели)
Спасателю выполняющему СЛР рекомендованосчитать количество компрессий.
Если первый спасатель, к тому моменту как
второй спасатель (способный проводить ИВЛ),
готов выполнять вдохи, успел сделать в сумме
менее 30 компрессий (менее 1 цикла), ему
(первому спасателю) следует закончить цикл из
30 компрессий,
а второму спасателю произвести
2 вдоха
и дальше продолжать СЛР, согласно
протокола, до завершения полноценных 5
циклов (30:2),
34. BLS (Обученные непрофессиональные спасатели)
Если же к моменту готовностивторого спасателя проводить ИВЛ,
первый спасатель сделал более 30
компрессий, то смена ролей
спасателей происходит сразу после
того, как второй спасатель
выполнит 2 вдоха.
Далее пролжается смена ролей каждые
5 циклов, согласно протокола.
35. Если кровообращение сохранено, продолжайте вдохи (каждые 6 секунд = 10 вдохов в минуту)
Любым быстро доступным и максимально безопасным способом36. Устойчивое боковое положение
пацинты без сознания, нос дыханием
сохраняет проходимость
дыхательных путей
37. Устойчивое боковое положение (техника)
38. Пути повышения эффективности СЛР на этапе BLS
Удаление каждого неоправданногоперерыва в массаже сердца!!!
Правильная техника массажа сердца
Базовая СЛР в объеме: изолированные
компрессии без вдохов ИВЛ (до прибытия
обученного спасателя или бригады)
бригады
Алгоритм базисной и расширенной сердечно-легочной реанимации у взрослых, а также рекомендации по СЛР 2010 (приложены в конце статьи).
Предваряя клинические рекомендации, необходимо сделать несколько важных оговорок. Современные алгоритмы сердечно-легочной реанимации (СЛР), первоисточником большинства из которых являются зарубежные стандарты и протоколы, предполагают реализацию принципа «вижу–действую» и, таким образом, не претендуют на формулирование каких-либо диагнозов
в традиционном, нозологическом смысле этого слова.
Более того, терминология этих стандартов и протоколов не включает целый ряд понятий, привычных для отечественного специалиста – «терминальные состояния», «клиническая смерть» и т.д. Вместо этого речь идет просто о констатации текущих фактов – отсутствия сознания, отсутствия самостоятельного дыхания, остановки кровообращения, того или иного вида нарушения ритма сердца и т п. – каждый из которых сам по себе предполагает определенный набор действий реаниматора.
Наличие сознания и одновременно проверка дыхания
Кроме того, акцент делается также на перерывы на охоту, которые не должны превышать 5 секунд. Так как перфузионное давление коронарного сердца сердца уменьшается очень быстро, обычно требуется от 10 до 15 компрессий, чтобы снова достичь уровня перфузии предыдущего цикла. Следовательно, важно как можно меньше остановить сердечный массаж и, следовательно, «не делать рот в рот», что может быть пустой тратой времени. Это также связано с тем, что, поскольку организм имеет кислородный остаток, практика инсуффляции не является необходимостью.
Давно сложилось и стало традиционным разделение мероприятий СЛР на базисную (англ . basic) и расширенную (англ . advanced). В отечественной терминологии это примерно соответствует этапам общих и специальных реанимационных мероприятий соответственно. В рамках первого этапа оказание помощи производится без применения препаратов и аппаратуры. В случае, если возможность использования этих средств имеется с самого начала оказания помощи (например, условия стационара) шаги первого этапа наслаиваются на таковые второго и/или видоизменяются в зависимости от обстоятельств.
Каковы риски во рту?
Когда спасатель должен выполнять инсуффляции, он должен обязательно прерывать сердечный массаж в течение примерно 5 секунд. Однако церебральная сосудистая перфузия и перфузия коронарных артерий, питающих сердце в это время, уже не гарантированы. Поэтому существует риск, потому что кровяное давление не является непрерывным, и поэтому мозг не сохраняется. Рот-рот увеличивает давление внутри сундука, что снижает венозный возврат, но также коронарную артериальную перфузию и мозговой кровоток. Если сундук сжимается во время полости рта, это увеличивает давление в грудной клетке. Многие исследования также указывают на то, что инсуффляция всегда слишком сильная, и введение кислорода в высоких дозах может оказывать пагубное влияние на мозг. Поддержание насыщения кислородом между 94 и 98% было бы лучше для выживания сроков. Наконец, важно также отметить, что у многих жертв остановки сердца есть начальный рефлекс, называемый «вздох» вдоха: если сжатие грудной клетки начинается немедленно и непрерывно, рефлекс продолжается, обеспечивая физиологическую вентиляцию воздуха.
Является ли «рот в рот» совместимым с широкой публикой
Ввиду элементов, которые были замечены выше и в общей публичной логике, также можно спросить, совместима ли практика «рот в рот» с спасателем лямбды.Хотя в целом все современные алгоритмы СЛР берут свое начало от знаменитой схемы АВС, разработанной в начале 1960-х годов Питером Сафаром (США), существенный прогресс в деталях заставляет нас сегодня обратить особое снимание именно на них.
Итак, показанием к началу реанимационных мероприятий является внезапное ухудшение состояния пациента, заставляющее подозревать утрату сознания. Если контакт с пациентом действительно утрачен, следует немедленно позвать на помощь (других лиц, врача, реанимационную бригаду) и приступить к выполнению первого шага базисной реанимации:
Международные рекомендации по сердечно-легочной реанимации были обновлены в октябре. В этой статье рассматриваются основные элементы реанимации, а также рекомендуются расширенные меры. Швейцарский совет по реанимации, который является органом, который обнародует рекомендации для Швейцарии, интегрировал эти различные чувствительности в уникальный алгоритм.
Первоначальные меры
- Уважать частоту и глубину сердечного массажа.
- Позвольте полностью расслабиться грудной клетки между каждым сжатием.
- Минимизируйте прерывания между сжатиями.
Шаг A – (airways) обеспечение проходимости дыхательных путей.
Задача – ликвидировать обструкцию дыхательных путей языком и инородными телами, а затем поддерживать их проходимость, выполнив последовательно следующие действия:
- открыть рот пациента;
- выдвинуть вперед нижнюю челюсть;
- произвести разгибание в шейном отделе позвоночника (запрокидывание головы назад); у пациентов с возможной или очевидной травмой шейного отдела позвоночника нижнюю челюсть выдвигают без разгибания шеи во избежание нанесения дополнительной травмы спинного мозга;
- попытаться механически удалить инородное тело: плотные инородные тела удаляются пальцами, при этом нельзя пытаться захватить круглые инородные тела, что может способствовать проталкиванию последних в более глубокие отделы дыхательных путей; жидкие инородные тела удаляются путем промокания сухой тканью;
- при безуспешности удаления аспирированных инородных тел пальцами, выполнить прием Хеймлиха: сложив руки таким же образом, как при закрытом массаже сердца, осуществить несколько толчкообразных движений в области эпигастрия в направлении снизу вверх.
Следующим шагом является оценка самостоятельного дыхания, которая предполагает наблюдение дыхательных экскурсий грудной клетки. Любые другие способы (аускультация и пр.) признаны неприемлемой тратой времени. В случае, если дыхательные движения отсутствуют, показан
Шаг B – (breathing) искусственная вентиляция легких.
Проводится простейшая экспираторная ИВЛ способами «рот-в-рот» или «рот-в-нос». Предполагает, что мероприятия по обеспечению и поддержанию проходимости дыхательных путей уже выполнены.
Противоречивое измерение пульса рекомендуется только для медицинских работников и не более десяти секунд. Торакальные компрессии должны быть быстрыми и мощными. Резюме рекомендаций по кардиореспираторному аресту. Когда спасатель обучается вентиляции, он должен выполнять две вентиляции каждые 30 компрессий. Это всегда рекомендуется для медицинских работников, даже если они одни. Если спасатель не обучен вентиляции, или если вентиляция неэффективна, то только при кардиологическом массаже может быть предусмотрена профессиональная помощь.
Техника проведения вентиляции:
- зажать нос пострадавшего пальцами или своей щекой;
- плотно прижать свои губы вокруг рта больного и плавно вдуть воздух;
- следить за экскурсией грудной клетки и пассивным выдохом как критериями эффективности ИВЛ.
С целью повышения эффективности ИВЛ и ее гигиенической безопасности для реаниматора могут быть использованы следующие простейшие приспособления:
Вентиляция считается эффективной, когда грудную клетку можно снять. После интубации пациента и для упрощения рекомендуется частота вентиляции 10 в минуту, отделяемая от массажа. Дефибриллятор следует использовать как можно скорее, следуя инструкциям для каждой модели. Ранний анализ сердечного ритма позволяет отличать «шокирующие» ритмы от «не шокируемых» ритмов. После каждой дефибрилляции сердечный массаж следует немедленно возобновить. Повторная оценка ритма проводится каждые две минуты, если только жертва не восстановит признаки жизни.
- пластиковая маска с клапаном;
- воздуховод, в том числе S-образный;
- маска с клапаном.
После осуществления первых двух вдохов переходят к следующему этапу – оценке наличия кровообращения. Она основывается на пальпации пульса на сонной артерии пациента. В случае, если констатируется остановка кровообращения, показан
Расширенные меры
Прерывания при сжатии грудной клетки должны быть сведены к минимуму, включая размещение сосудистого доступа или интубации. Чтобы обеспечить оптимальное качество сердечного массажа, рекомендуется также заменять человека, ответственного за массаж каждые две минуты.
Фибрилляция желудочков или пульсирующая желудочковая тахикардия
Пациент не получает адреналин, если первая дефибрилляция эффективна. Доза 300 мг амиодарона также рекомендуется после третьей дефибрилляции.
Азистолия или импульсная электрическая активность
С другой стороны, рекомендуется назначать 1 мг адреналина как можно раньше.Шаг C – (circulation) закрытый массаж сердца.
Техника его выполнения:
- необходимо положить больного на ровную твердую поверхность (в примитивных условиях – пол);
- основание ладони одной руки с выпрямленными пальцами устанавливается на границе средней и нижней трети грудины по средней линии;
- основание другой ладони накладывается на тыльную поверхность первой так, чтобы проекции точек максимального давления на переднюю поверхность грудной клетки совпали;
- компрессии грудной клетки осуществляют с частотой не ниже 100 мин –1 строго под прямым углом к фронтальной плоскости, не сгибая рук в локтевых суставах, под действием тяжести верхней половины тела реаниматора.
Критерием эффективности закрытого массажа сердца является наличие синхронных компрессиям пульсовых волн на сонной артерии пациента. Таким образом, оценить эффективность массажа может только второй реаниматор.
Этиология и возможное лечение сердечно-дыхательного ареста. Слабость доказательств также не позволяет рекомендовать использование автоматизированного устройства для массажа сердца или импедансного клапана для оптимизации внутригрудного давления во время массажа. С другой стороны, перенос пациента под массажем в центр с сердечной катетеризацией или средствами экстракорпоральной терапии может быть предусмотрен в каждом конкретном случае в зависимости от обстоятельств и протокола.
Активная индукция терапевтической гипотермии больше не рекомендуется, равно как и догоспитальное охлаждение пациентов. Для детей в возрасте от 1 до 8 лет существуют педиатрические электроды или педиатрический режим.
- Убедитесь, что никто не касается жертвы.
- При необходимости нажмите кнопку удара.
- Квалифицированная помощь берет верх.
- Жертва возобновляет нормальное дыхание.
- Ты измучен.
При проведении СЛР следует чередовать два искусственных вдоха с 30 компрессиями грудной клетки. При использовании аппаратов ИВЛ, начиная с мешка AMBU, компрессии следует производить без остановок, наслаивая их на искусственные вдохи.
Открытый массаж сердца возможен только в условиях режима стерильности (операционная, реанимационный зал) и показан при:
Эта высококачественная вентиляция не может ожидаться от спасателей, делающих «рот в рот». Что это значит для нас? Вы найдете все это в двух статьях. Это сокращено, оно суммирует основную суть и наиболее важные моменты. И изучить лучшие практики реанимации во всех деталях.
Лучшие практики реанимации?
Важно не только сообщить руководству, как реанимировать.
Итак, вот рекомендуемые процедуры реанимации
Конечно, они здесь. Для мирян есть мало изменений - даже меньше, чем ожидалось от профессиональной общественности. Мы подытожили его в нескольких главах.- неэффективности закрытого массажа сердца;
- «флотирующей» грудной клетке;
- замерзании.
Расширенная СЛР подразумевает :
1. Использование аппаратуры для дифференцирования различных видов остановки кровообращения и применения специфических для каждого из них лечебных мер. Решение этой задачи требует оценки кривой ЭКГ с помощью кардиомонитора или электрического дефибриллятора, оснащенного встроенным ЭКГ-монитором. Виды остановки кровообращения и действия, показанные при каждом из них, подробно опии анны далее.
По сравнению с профессиональным шепотом и всеми предположениями, решение ясно. Дыхание от рта до рта по-прежнему является неотъемлемой частью реанимации. Конечно, невозможно дышать, но у вас есть повод сделать это. Однако, если вы незнакомец и у вас нет каких-либо защитных средств, с которыми вы могли бы справиться, вы можете сделать только сжатие грудной клетки. Вы найдете много подробностей в последующей статье, и мы рассмотрим более детально дыхание в рот. Это выглядело сложнее, чем есть. Итак, все было собрано в одном блоке.
Стадия элементарного поддержания жизни
В учении о реанимации он прогрессивен, но спаситель может не чувствовать себя связанной последовательностью, и вся схема упрощается. Спаситель пострадавшего человека только звонит и трясет плечами. В качестве непрофессионального изучения сознания достаточно. Кроме того, результаты болезненного импульса для мирян были иногда запутывающими.
2. Применение разнообразных устройств для поддержания проходимости дыхательных путей, осуществления искусственной вентиляции легких и ингаляции кислорода. Поддержание проходимости дыхательных путей на этапе расширенной СЛР может быть обеспечено:
- интубацией трахеи (оптимальный способ при наличии оборудования и обученного персонала);
- применением трахеально-пищеводных воздуховодов (CombiTube);
- трахео- или коникотомией.
Искусственная вентиляция легких может осуществляться посредством саморасправляющегося мешка AMBU или с помощью любого иного аппарата. Ингаляция кислорода (оптимально – увлаженного) может осуществляться как через аппарат, которым проводится ИВЛ, так и при сохранном самостоятельном дыхании пациента – через лицевую маску или носовые канюли. Наибольшую вдыхаемую концентрацию кислорода обеспечивает ингаляция через лицевую маску с расходным мешком (ресивером).
Недостаточно убедительных данных, но тема, как правило, была открыта. В любом случае настоятельно рекомендуется использовать громкоговоритель на мобильном телефоне - это позволит обеим сторонам реанимировать, все еще находясь в контакте с оператором аварийной линии.
И есть интересные новости - например, теперь рекомендуется вводить 150-300 мг ацетилсалициловой кислоты в пораженный сундук в грудной клетке и сделать планшет максимально вероятным. Мы сообщим вам обо всех других новостях поэтапно, в других статьях, которые мы готовим.
Каждый человек должен иметь возможность спасать жизни. И что должен сделать медицинский работник по этому вопросу? Эти знания были подтверждены исследованиями в различных видах медицинских учреждений. Эта область постоянно развивается. Знание о восстановлении жизни было зафиксировано в долгой истории, когда библейский пророк Илия распял ребенка. Различные методы эволюционировали со временем, хотя в некоторых случаях реанимация рассматривалась как действие против природы. Католическая церковь оценивала эти обычаи как наступление против воли Бога.
- Обеспечение венозного доступа, необходимого для введения препаратов, трансвенозной электрокардиостимуляции и забора крови для лабораторных анализов. При СЛР могут быть использованы:
- периферический венозный доступ, наиболее часто через наружную яремную вену или подкожные вены руки;
- доступ к верхней и нижней полым венам через подключичную, внутреннюю яремную или бедренную вены.
При недоступности венозного пути введения лекарственных средств можно как альтернативу использовать эндотрахеальный путь введения. Эндотрахеально можно вводить адреналин, атропин, лидокаин, диазепам и налоксон, увеличив дозу препарата в 1,5–2 раза и разведя его изотоническим раствором хлорида натрия до объема 10 мл.
Однако примитивные попытки восстановить жизнь не прекратились, не связаны ли они с черной магией или колдовством. В конференции приняли участие более 320 экспертов из 31 страны, и 450 обзоров были рассмотрены при подготовке новых рекомендаций. Лучшие практики разрабатываются и публикуются для соответствия принципам доказательной медицины и могут служить руководством для повседневной клинической практики.
Полная версия доступна на веб-сайте Совета Чешской Республики по реанимации. Основная реанимация. Акцент делается на глубине сжатия грудной клетки, частоте 100 компрессий в минуту и минимизации ее прерывания. Обучающие спасатели должны обеспечить коэффициент сжатия и вентиляции 30: Слои должны, однако, использовать 30.
Тактика расширенной СЛР определяется прежде всего видом остановки кровообращения. Сегодня выделяют пять видов остановок кровообращения.
1. Фибрилляция желудочков (ФЖ)
Если ФЖ развивается на глазах у медицинского персонала, оказание помощи следует начинать с электрической дефибрилляции (выключив режим синхронизации импульса!) с энергией импульса 200 Дж, при неэффективности – повторно с энергией 300 Дж, при неэффективности – 360 Дж. При неэффективности этой первой серии импульсов следует начать стандартную базисную СЛР, для поддержания сосудистого тонуса необходимо внутривенное введение адреналина в дозе 1 мг каждые 3–5 мин. Для перевода ФЖ в гемодинамически эффективный ритм необходимо применение антиаритмических средств, после введения каждого из которых требуется повторное проведение дефибрилляции с энергией импульса 360 Дж по схеме «болюс – разряд, болюс – разряд»:
В полной версии основных изменений разработаны следующие области: базовая реанимация, электротерапия, расширенная реанимационная помощь у взрослых, начальное лечение острых коронарных синдромов, реанимация у детей, реанимация новорожденных после рождения, принципы реанимации.
В опросе приняли участие 73 респондента. Из 90 вопросников доходность составила 81%. Исследование было сосредоточено на нескольких областях. Было показано, что нет существенных различий между знаниями медсестер в отдельных учреждениях. Знания можно оценить как средние. 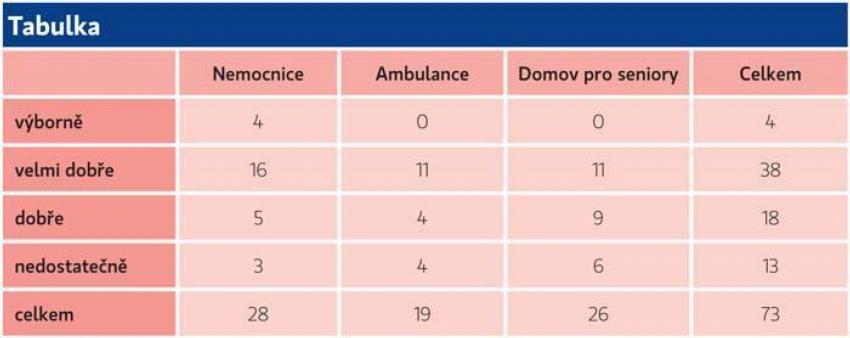
Цель 2: Определить использование учебных моделей и пособий во время обучения.
- Лидокаин в начальной дозе 1–1,5 мг·кг –1 , в случае эффективности последующего импульса – продолжить в темпе 2 мг×кг –1 ×ч –1 , при неэффективности – использовать амиодарон.
- Амиодарон в начальной дозе 300 мг , при устойчивой ФЖ возможно повторное введение в дозе 150 мг .
При выявлении ФЖ неизвестной давности оказание помощи следует начинать (или продолжить) с базисной СЛР и внутривенного введения 1 мг адреналина. Дальнейший алгоритм действий сводится к схеме, которая описана выше.
2. Тахиаритмический вид остановки кровообращения (тахикардия без пульса).
Этот вид остановки кровообращения наиболее часто встречается при желудочковой тахикардии, реже – при наджелудочковой тахикардии с широким комплексом QRS (более 0,11 с ) или веретенообразной (пируэтной) тахикардии.
В случае, когда развитие тахиаритмии наступает на глазах персонала, оказание помощи следует начинать с электроимпульсной кардиоверсии (включив режим синхронизации импульса!) с энергией импульса 50 Дж, при неэффективности повторить с энергией 100 Дж, при неэффективности – 150 Дж. При безуспешности этой первой серии импульсов следует начать стандартную СЛР; для поддержания сосудистого тонуса требуется введение адреналина в дозе 1 мг каждые 3–5 мин . Для перевода сердечного ритма в гемодинамически эффективный необходимо применение антиаритмических средств, после введения каждого из которых возможна повторная кардиоверсия с энергией импульса 150 Дж :
- Лидокаин в начальной дозе 1–1,5 мг×кг –1 , при неэффективности – кардиоверсия с энергией импульса 150 Дж, в случае купирования – поддерживающая инфузия лидокаина в темпе 2 мг×кг –1 ×ч –1 ; при неэффективности – использование другого антиаритмика.
- Амиодарон в начальной дозе 300 мг, при неэффективности через 1 мин после болюса – кардиоверсия с энергией импульса 150 Дж, при устойчивой ЖТ возможно повторное введение в дозе 150 мг с последующей кардиоверсией.
- Сульфат магния: болюс 2 г, затем 8 г в течение 24 ч. Магний особенно показан при доказанной гипомагниемии и в случаях пируэтной тахикардии.
- Новокаинамид по 5 мг×кг –1 до максимальной суммарной дозы 17 мг×кг –1 со скоростью не более 50 мг×мин –1 , при неэффективности через 1 мин после каждого болюса – кардиоверсия с энергией импульса 150 Дж, при неэффективности – использование другого антиаритмика.
При тахиаритмической остановке кровообращения неизвестной давности следует начинать с базисной СЛР и внутривенного введения 1 мг адреналина. Дальнейший алгоритм действий сводится к схеме, которая описана выше.
3. Брадиаритмическая форма остановки кровообращения
Брадиаритмическая форма остановки кровообращения встречается при неэффективности идиовентрикулярного ритма на фоне синдрома слабости синусового узла или блокад атрио-вентрикулярного соединения высоких степеней. По существу крайней формой брадиаритмической остановки является асистолия, характеризующаяся изоэлектрической линией на ЭКГ и представляющая собой финал всех возможных вариантов остановки кровообращения. При всем различии тяжести между асистолией и, например, брадикардией при синдроме Морганьи–Эдемса–Стокса объединение их в один вариант остановки оправдано идентичностью тактики.
Лечение во всех случаях необходимо начать со стандартной СЛР, вводя каждые 3–5 мин 1 мг адреналина для поддержания сосудистого тонуса. В качестве первой меры нормализации ритма сердца показаны препараты, стимулирующие процессы генерации и проведения импульса в миокарде:
- Атропин по 1 мг каждые 7–10 мин до достижения суммарной дозы 0,04 мг×кг –1 .
- Дофамин в начальном темпе 5 мкг×кг –1 ·мин –1 , возможно повышение скорости до 20 мкг×кг –1 ·мин –1 .
- При неэффективности медикаментозной поддержки применяют временную электрокардиостимуляцию (ЭКС), которая может быть чрезкожной, чрезпищеводной или трансвенозной. При асистолии ЭКС или применяют в качестве первой меры лечения, или не используют вовсе.
4. Электромеханическая диссоциация
Остановка кровообращения с сохраненной электрической активностью сердца, отличной от вышеописанных ее вариантов, называется электромеханической диссоциацией (ЭМД, электрическая активность без пульса). Среди частых причин ЭМД:
- ТЭЛА;
- финал анафилактического, геморрагического и других видов шока;
- декомпенсированный ацидоз;
- гипокалиемия;
- напряженный пневмоторакс со смещением средостения;
- тампонада перикарда;
- миксома предсердия.
С тактической точки зрения ЭМД весьма напоминает брадиаритмический вариант остановки кровообращения, с той лишь существенной разницей, что нередко имеет вполне устранимую экстракардиальную причину. Оказание помощи при ЭМД следует начинать с базисной СЛР и поддержания сосудистого тонуса введением 1 мг адреналина каждые 3–5 мин. Не прерывая этих мер, необходимо попытаться провести дифференциальную диагностику причины ЭМД, без чего невозможна «целевая» терапия этого состояния.
При успешно закончившейся СЛР сразу после восстановления сердечного ритма необходимо продолжать поддерживающую терапию. В большинстве случаев требуется катехоламиновая поддержка, темп которой подбирается индивидуально. При рецидивирующей ФЖ или тахиаритмии поддерживающая терапия может включать в себя:
- Амиодарон: максимальная общая доза 2200 мг в течение 24 ч. Начало введения – быстрая инфузия 150 мг внутривенно в течение 10 мин (15 мг×мин –1), далее – медленная инфузия 360 мг за 6 ч (1 мг×мин –1). Затем – поддерживающая инфузия 540 мг в течение 18 ч (0,5 мг×мин –1). Необходим контроль ЧСС и АД, поскольку возможны брадикардия и гипотензия.
- Лидокаин: насыщающая доза 1–1,5 мг×кг –1 до общей дозы 3 мг×кг –1 (если лидокаин не вводился до этого), затем – продолжительная инфузия со скоростью 1–4 мг×мин –1 .
- Новокаинамид: инфузия со скоростью 20 мг×мин –1 до купирования аритмии, удлинения QT на более чем 50% от исходного или достижения дозы 17 мг×кг –1 . При необходимости возможно увеличение скорости введения до 50 мг×мин –1 (до общей дозы 17 мг×кг –1). Поддерживающая инфузия проводится со скоростью 2–5 мг×мин –1 .
Необходимо помнить, что окончательный успех СЛР зависит не только от знаний и навыков каждого из ее участников, но и от четкости организации, умения и желания работать в одной команде.


