16.09.2018
Геморрагический синдром проявляется. Причины и симптомы геморрагического синдрома. Влияние наследственности и других факторов
Геморрагический синдром – это патологическое состояние организма взрослого или ребенка. Выражается он повышенной кровоточивостью. Сам термин не является определением конкретного заболевания. Геморрагический синдром считается проявлением группы болезней, которые имеют разные причины развития, но их связывают похожие симптомы и механизм развития.
Низкая частота неврологических осложнений в нашей серии не обязательно означает более доброкачественное поведение дефицита витамина в нашей среде по отношению к случаям, описанным в литературе. Геморрагическая лихорадка имеет лекарство, но должна лечиться изолированно в больнице. В Бразилии геморрагическая лихорадка чаще встречается во время Денге, и до сих пор нет случаев геморрагической лихорадки Эбола.
Симптомы и признаки геморрагической болезни
Симптомы геморрагической лихорадки могут включать. Пациент с симптомами геморрагической лихорадки должен как можно скорее обратиться к врачу общей практики, чтобы диагностировать проблему и начать соответствующее лечение, поскольку через несколько дней геморрагическая лихорадка может вызвать остановку различных органов, таких как печень, селезенка, легкие и почки, а также таких как серьезные изменения мозга.
Другое название состояния – геморрагический диатез. Далее рассмотрены особенности патологии, основные формы, факторы и причины развития, принципы лечения.
Состояние повышенной кровоточивости у детей и взрослых развивается по следующим причинам:
- патология свертываемости крови (коагулопатии врожденного или приобретенного характера);
- уменьшение количественных показателей или нарушение строения тромбоцитарных клеток (тромбастения, тромбоцитопения);
- повреждение стенки сосудов (геморрагический васкулит);
- сочетание нескольких вышеперечисленных факторов (болезнь Виллебранда).
Важно! Геморрагический синдром включает в себя несколько заболеваний, поэтому имеет различные причины возникновения.
Как лечить геморрагическую лихорадку Эбола
Лечение геморрагической лихорадки должно проводиться врачом общей практики или инфекционным специалистом, но, как правило, проводится в больничной изоляции с переливанием крови и обезболивающими средствами в вену для контроля симптомов кровотечения и геморрагической лихорадки.
Кроме того, при некоторых заболеваниях противовирусные препараты все еще могут использоваться, чтобы помочь организму бороться с вирусом, вызывающим геморрагическую лихорадку. Однако некоторые заболевания, такие как Эбола или Денге, еще не имеют конкретного лечения, и необходимо подождать, пока организм пациента не вылечит болезнь.
Наследственность
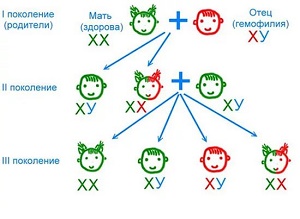 Существуют и наследственные факторы развития синдрома. Примером такого заболевания является гемофилия. Это коагулопатия врожденного характера, при которой нет определенных факторов свертывания крови. Болезнь проявляется у 1 новорожденного на 50 тысяч случаев.
Существуют и наследственные факторы развития синдрома. Примером такого заболевания является гемофилия. Это коагулопатия врожденного характера, при которой нет определенных факторов свертывания крови. Болезнь проявляется у 1 новорожденного на 50 тысяч случаев.
Геморрагическая лихорадка: вирусная болезнь с лихорадкой и важная тенденция к кровотечению. Геморрагическая лихорадка - серьезное вирусное заболевание, проявляющееся в важной тенденции к кровотечению. Это происходит почти исключительно в тропических или субтропических регионах. Вирус может передаваться от человека к человеку.
Геморрагические заболевания – классификация
Время инкубации составляет несколько дней. Симптомы различных типов лихорадки очень разнообразны. Симптомы пациента являются важным руководством для врача, которые позволяют ему достичь диагноза. Определение специфических антител позволяет идентифицировать вирус, ответственный за заболевание. Жертвы должны быть помещены в карантин и обработаны в специализированных клиниках.
Еще пример роли наследственности – болезнь Виллебранда. Состояние связано с генетическим дефектом фактора свертываемости Виллебранда, который участвует в склеивании тромбоцитов. Телеангиэктазия – может быть врожденной и приобретенной. Наследственность выходит на первое место, если это состояние является симптомом болезни Рандю-Ослера, синдрома Луи-Бар, ангиоматоза.
Причины развития геморрагического синдрома
Эффективного лечения инфекции не существует. Было обнаружено, что введение виростатических препаратов, ингибирующих размножение вируса, является частично эффективным. Лечение заключается главным образом в предотвращении почечной недостаточности и состояния шока.
Избегать рискованных районов; эффективно защищаться от москитов и клещей; носить длинную одежду, которая достаточно толстая; избегать контакта с инфицированными лицами; избегать контакта с продуктами животного происхождения и строго соблюдать правила гигиены.
- Почечная недостаточность и состояние шокаПаризис и судороги.
- В настоящее время продается только вакцина против желтой лихорадки.
- Эта вакцинация может проводиться уполномоченными кантональными врачами.
Приобретенные заболевания
Перечень патологических состояний, которые развиваются на протяжении жизни, не имеют связи с врожденными аномалиями:
- одна из форм тромбоцитопатии;
- ДВС-синдром;
- одна из форм геморрагического васкулита.
Провокаторами болезни могут быть вирусные инфекции, длительное употребление медикаментов (сульфаниламиды, Бутадион, Хинин), тяжелые травмы, шоковые состояния, переливание крови.
Инфекционная пурпура - прямое уничтожение сосудов микроорганизмами или продуцируемыми ими токсинами; некоторые примеры - стрептококковые или стафилококковые инфекции, макулярная лихорадка скалистых гор или малярия. В этой патологии небольшие сосуды являются хрупкими из-за наличия дефектов в синтезе коллагена.
В настоящее время он очень редок и присутствует в районах крайней нищеты или зон военных действий. Расстройства тромбоцитов Синдром мочевого пузыря может зависеть от расстройств тромбоцитов. Геморрой обнаруживает наличие небольшого количества тромбоцитов, в то время как функциональные тесты обнаруживают нарушение функции тромбоцитов. Для определения диагноза может потребоваться множество тестов.
Симптомы геморрагического синдрома
Клиническая картинка зависит от заболевания, которое стало причиной развития нарушений.
Гемофилия
Повышенная кровоточивость наблюдается даже у новорожденных детей. Выражается в кровоизлияниях и кровоподтеках. Они возникают при малейшем ушибе, травмировании, порезе. Кровотечения развиваются даже на фоне перемены молочных зубов.
Блок тромбоцитов или тромбоцитов. Существует много патологий и факторов, которые могут вызывать тромбоцитопению. Нарушение костного мозга с уменьшенным образованием тромбоцитов Наличие повышенного потребления или разрушения тромбоцитов. Вот несколько примеров пиастринопении.
Гепарин-индуцированная тромбоцитопения - снижение иммунного опосредованного и аутоиммунного количества тромбоцитов из-за наличия аутоантител, вызванных гепаринотерапией. Тромбоцитопенический тромбоцитопенический фиолетовый - редкая, острая и потенциально летальная форма. Вызывает как тромбоз, так и кровоизлияние. Благодаря наличию микрокоагулятов, которые могут образовываться в небольшие сосуды, разбросанные по всему телу. Чрезмерное использование тромбоцитов приводит к уменьшению количества доступных тромбоцитов и, следовательно, к увеличению риска кровотечения. Тромбоцитопения также может быть связана с набором некоторых лекарств, такие как парацетамол, хинин, сульфаниламидными антибиотики, дигоксин, ванкомицин, валиум, нитроглицерин и г соль золота тромбоцитопении, связанная с другими патологиями, такие как. Сепсис, в частности, если это вызвано ' грамотрицательные бактериальные инфекции аутоиммунных заболеваний, таких как волчанка, при которых иммунная система производит антитела, направленные против органов и тканей, в результате повышенного разрушения тромбоцитов раковых форм, таких как лейкозы, лимфомы и другие типы опухолей, способных поражать костный мозг, а затем влияют на производство тромбоцитов.
- Эта болезнь часто разрешается спонтанно.
- Учитывая продолжительность хронической формы, это может потребовать лечения.
- Часто эта патология ассоциируется с тромбозом, а не с кровотечением.
При механических травмах и любых вмешательствах появляются кровоизлияния в суставы, на фоне которых позже возникают воспалительные процессы, ограничение подвижности. Опасны и внутренние кровотечения, появление крови в моче.
Аутоиммунная тромбоцитопения (болезнь Верльгофа)
 Симптомы болезни возникают в случае, если уровень тромбоцитов в крови уменьшается до 50*109/л. Течение может иметь острую или вяло прогрессирующую хроническую форму.
Симптомы болезни возникают в случае, если уровень тромбоцитов в крови уменьшается до 50*109/л. Течение может иметь острую или вяло прогрессирующую хроническую форму.
Дисфункции тромбоцитов могут быть вызваны наследственными факторами или приобретенными патологиями. Вот некоторые примеры наследственных дисфункций тромбоцитов. Ниже приведены некоторые примеры хронических заболеваний или других факторов, ответственных за дисфункцию тромбоцитов.
Почечная недостаточность Миелодиспластический синдром Сердечно-легочные обходные вмешательства Некоторые препараты. Неисправность или неисправность коагуляционных факторов. Геморрагические синдромы могут быть вызваны отсутствием одного или нескольких факторов свертывания крови или их неспособностью функционировать. Дефицит фактора дефицита коагуляции и дисфункция могут иметь генетические причины или могут быть следствием других патологий или состояний. Вот несколько примеров.
На коже возникают петехиальные гематомы, развиваются кровотечения различной степени из слизистых оболочек. При осмотре обнаруживается увеличение размера селезенки.
Болезнь Шенлейна-Геноха (геморрагический васкулит)
Симптомы геморрагического синдрома на фоне васкулита зависят от его формы.
- Кожная – мелкоточечные кровоизлияния на коже ягодиц, нижних конечностей, для которых характерна симметричность. Петехии могут воспаляться, после них остаются зоны повышенной пигментации, не зудят, не вызывают дискомфорта. Через 5 дней проявления уменьшаются.
- Суставная – боль, покраснение, отечность над поверхностями суставов. Процессы обратимы.
- Абдоминальная – характеризуется внутренними кровоизлияниями и кровотечениями. Геморрагический синдром проявляется тем, что пациенты жалуются на сильные боли в животе, повышение температуры, рвоту, примесь крови в кале.
- Почечная – развивается по типу нефрита или хронической недостаточности почек.
- Быстротекущая – кровоизлияние в ткани головного мозга.
Болезнь Виллебранда
Геморрагический синдром проявляется длительными кровотечениями. Эта форма болезни наиболее опасна для детей и взрослых, поскольку в механизме ее развития нарушены все три звена процесса остановки кровотечения (гемостаза).
Болезнь фон Виллебранда: это заболевание связано с уменьшением производства или дисфункцией фактора фон Виллебранда и приводит к снижению агрегации тромбоцитов при сосудистых повреждениях и, следовательно, к потере крови. Он определяет появление легкой и умеренной синяков и кровотечений, с персистирующим эпистазом, обильным менструальным циклом, длительным кровотечением с рождения, травмой, стоматологическим или хирургическим вмешательством. Симптомы и тяжесть кровотечения могут варьироваться от человека к человеку и от эпизода до эпизода.
Легкие формы синдрома проявляются незначительными носовыми кровотечениями, кожными кровоизлияниями. Тяжелые – длительными массивными кровотечениями различной локализации (внутренние органы, суставы, мягкие ткани).
Обратите внимание! При осмотре специалисты часто обнаруживают у пациентов расширенные и извитые сосуды, которые располагаются в виде сплетений.
Он часто обнаруживается в педиатрическом возрасте из-за ранних геморрагических эпизодов. Гемофильные пациенты находятся в контакте с первым геморрагическим событием в начале педиатрического возраста, например, после обрезания. Если они очень низкие, геморрагические эпизоды также могут быть смертельно опасными; если они умеренные, у вас может быть умеренное или умеренное кровотечение, что может быть связано только с стоматологическими или хирургическими процедурами.
Дифференциальная диагностика геморрагического синдрома
Заболевания или заболевания печени - Большинство факторов коагуляции вырабатывается в печени; поэтому заболевание печени может приводить к снижению производства коагуляционных факторов. Воздействие змеиного яда. Химиотерапия или лучевая терапия. Массовые переливания крови.
ДВС-синдром
Другие названия синдрома – тромбогеморрагический синдром, коагулопатия потребления. Может иметь острое развитие или протекать без видимых клинических признаков. Нарушение возникает при акушерских патологиях, шоковых состояниях, травматизме тяжелого характера, сепсисе бактериального происхождения.
Геморрагический синдром проявляется следующими симптомами:
Антикоагулянтная терапия; эти препараты используются для тромботических расстройств, но, если избыток, может вызвать кровотечение. Наличие бактериальных инфекций. Рассеянность внутрисосудистой коагуляции; может вызывать как тромботические, так и геморрагические события. Обычно это острое осложнение после рождения, из-за присутствия эндотоксинов, полученных при серьезных или настоящих инфекциях у больных раком.
Тестовые задания исходного уровня
Чрезмерная деградация коагулята. Процесс фибринолиза позволяет контролировать образование сгустков крови таким образом, чтобы препятствовать чрезмерному росту, потенциально проблематичным. Во время фибринолиза фибриновый сгусток, последний продукт коагуляционного водопада, деградирует другим фактором - плазминой. В нормальных условиях поврежденный эндотелий высвобождает в кровь активатор, который превращает неактивный плазминоген в активный плазмин, чтобы ухудшить сгусток после нескольких дней кровотечения, как только повреждение восстанавливается.
- I стадия – появляются признаки массивного тромбоза, уменьшение объема циркулирующей крови в организме пациента, нарушение обменных процессов.
- II стадия – повреждение многих органов, блокада кровоснабжения печени, поджелудочной железы, легких, головного мозга, надпочечников, селезенки. Петехиально-пятнистая сыпь на кожных покровах сочетается с геморрагическими кровотечениями различной локализации.
- III стадия – у пациента развивается недостаточность дыхания, работы сердца, печени, почек, возникает парез кишечника. Массивные кровотечения и кровоизлияния.
- IV стадия – при благоприятном исходе патологии все функции организма восстанавливаются, в ином случае пациент умирает.
Важно! Одна из причин развития ДВС-синдрома – геморрагическая лихорадка (имеет инфекционный характер).
Фибринолитическая процесс жестко регулируется несколькими другими факторами, такими, как ингибитор активатора плазминогена и ингибитора плазмина. Наследственные или приобретенные недостатки в одном из ингибиторов фибринолиза, повышает фибринолитическую активность. Это приводит к нестабильности свертывания крови, которая затем деградирует слишком рано, вызывая чрезмерное или продолжительное кровотечение, обычно возникающее после травмы или инвазивной процедуры.
Потеря зрения из-за контакта с глазами. Хроническая анемия. Экзамены При наличии признаков и симптомов, которые подозревают наличие геморрагических синдромов, клиницист может потребовать некоторого последовательного секвенирования на основании полученных результатов.
 В первую очередь специалисты собирают анамнез жизни и заболевания пациента. Врачи уточняют наличие больных родственников, период, в какой начал свои проявления геморрагический синдром, наличие переливания крови в прошлом, инфекций, травм. У больного выясняют, какие факторы, по его мнению, вызвали развитие патологии.
В первую очередь специалисты собирают анамнез жизни и заболевания пациента. Врачи уточняют наличие больных родственников, период, в какой начал свои проявления геморрагический синдром, наличие переливания крови в прошлом, инфекций, травм. У больного выясняют, какие факторы, по его мнению, вызвали развитие патологии.
Следующая таблица суммирует тесты, которые могут потребоваться при углублении нарушений кровотечения. Не все тесты необходимы одному и тому же человеку. Страницы для каждого теста в разделе «Анализ». Экзамены для геморрагических синдромов. Базовая метаболическая панель также может потребоваться для оценки функции печени и почек.
Лечение Лечение геморрагических расстройств чрезвычайно гетерогенно и зависит от типа изменения и величины симптомов. Как правило, геморрагические заболевания идентифицируются, контролируются и контролируются, чтобы предотвратить как чрезмерную потерю крови, так и начало осложнений. Терапевтические модальности зависят от величины функционального дефицита или функционального изменения на основании того, существует ли тенденция к кровотечению в результате операции или травмы и тенденции к прогрессирующему ухудшению этого заболевания.
Врачи оценивают внешний вид пациента, его жалобы. Развитие геморрагического синдрома подтверждается лабораторной диагностикой. В общем анализе крови фиксируют уровень всех форменных элементов, гемоглобина. Особое внимание заслуживают количественные показатели тромбоцитов.
Проводится коагулограмма для уточнения время свертывания крови, длительности кровотечения. Оценивают показатели фибриногена и протромбина, чувствительность к действию гепарина.
Важно! Дополнительными методами обследования являются клинический анализ мочи, биопсия костного мозга, пункция спинного мозга, генетические тесты.
Геморрагический синдром у новорожденных
Особенностью новорожденных считается склонность к повышенной кровоточивости. Это связывают с особенностями свертываемой системы крови. Специалисты выделяют две группы детей, имеющих подобные нарушения:
- «здоровый» ребенок, повышенная кровоточивость которого является физиологическим состоянием;
- «больной» ребенок, у которого геморрагический синдром имеет патологические причины.
Классификация геморрагического синдрома у новорожденных:
- Коагулопатии – гемофилия, геморрагическая болезнь, ДВС-синдром, патологии на фоне заболеваний кишечного тракта, печени.
- Тромбоцитопеническая пурпура.
- Тромбоцитопатии (врожденного, наследственного характера).
- Сосудистые нарушения – симптомы геморрагического синдрома сочетаются с нормальными показателями системы свертывания.
Геморрагическая болезнь новорожденных
 Причина состояния – недостаток К-витаминозависимых факторов, то есть нарушения возникают на фоне дефицита витамина К в организме пациента. Кормление грудью малыша в первые часы после появления на свет - это действенная профилактика развития синдрома.
Причина состояния – недостаток К-витаминозависимых факторов, то есть нарушения возникают на фоне дефицита витамина К в организме пациента. Кормление грудью малыша в первые часы после появления на свет - это действенная профилактика развития синдрома.
В случае начальной стадии симптомы болезни возникают в первые сутки после появления на свет. Как правило, развитие связано с приемом матерью медикаментозных препаратов (барбитураты, нестероидные противовоспалительные, Варфарин, некоторые антибактериальные средства).
Геморрагический синдром в классической форме возникает на протяжении первой недели жизни ребенка. Появляются кровоизлияния на кожных покровах, кровотечения различной локализации, резкое снижение артериального давления, одышка, стул черного цвета (мелена).
Важно! Поздние формы патологического состояния у детей возникают на протяжении первых 1,5 месяца жизни. Симптомы аналогичны классическому проявлению.
Коагулопатии наследственного характера
Развитие геморрагического синдрома по типу гемофилии В и болезни Виллебранда практически не возникает у новорожденных малышей. Яркие симптомы могут появляться только при гемофилии А (и то лишь у половины всех больных мальчиков).
Лечение геморрагического синдрома
В случае если развивается геморрагический синдром, пациенту необходимо оказать первую помощь. Далее проводится лечение в условиях стационара или реанимации (зависит от степени тяжести).
Первая помощь
Заключается в следующих мероприятиях:
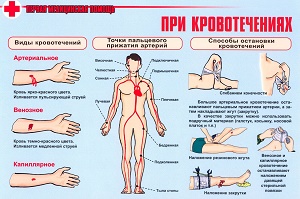
- Остановка кровотечения – использование давящей повязки (из вены), турунды (из носа), пузыря со льдом (внутреннее), жгута (из артерии).
- Препараты-гемостатики (Дицинон, Этамзилат, Викасол) – доза определяется специалистом.
- Введение аминокапроновой кислоты в вену струйно или капельно.
- Вливания кровезаменителей (солевые растворы, декстраны, препараты плазмы).
- Контроль артериального давления, температуры тела, пульса, дыхания.
- Госпитализация при внутреннем кровотечении, из вены, артерии, любом другом, которое не удается остановить вне больницы.
Лечение
Лечение зависит от патологического состояния и причин, вызвавших его развитие.
При тромбоцитопенической пурпуре назначают диету, строгий постельный режим. Основа лечения – гормональные препараты в таблетках в дозе 2 мг/кг в день. Курс – 14 дней. Для прекращений кровотечений назначают аминокапроновую кислоту, Дицинон, Этамзилат. При тяжелом состоянии – переливание тромбоцитарной массы. При необходимости – удаление селезенки.
Лечение болезни Шенлейна-Геноха основывается на диетотерапии, назначении лекарственных препаратов. Из медикаментов используются антиоксиданты, гепарин, противоаллергические средства, гормоны. При необходимости – цитостатики и антибиотики (доза средств подбирается индивидуально).
Лечение гемофилии основывается на введении криопреципитата, концентрата нативной плазмы, свежезамороженной плазмы (дозу заместительных веществ определяет врач).
Профилактика геморрагического синдрома
Заключается в следующем:
- диетотерапия с большим количеством витамина К и белка;
- исключение повреждений, травм;
- консультация у генетика пар, планирующих зачать малыша;
- регулярное обследование больных и диспансеризация здоровых людей;
- допустимые виды ЛФК;
- профилактическое введение факторов крови.
Довольно часто встречаются в современной медицинской практике. Подобные заболевания могут быть как врожденными, так и приобретенными, но в любом случаев сопровождаются подкожными кровоизлияния и кровоточивостью слизистых оболочек. Так с чем связаны болезни этого типа, и какие методы лечения применяет современная медицина?
Основные причины геморрагического синдрома
В большинстве случаев подобное заболевание связано с нарушением процесса кроветворения или заболеваниями кровеносной системы. На сегодняшний день причины геморрагии принято разделять на следующие группы:
- Некоторые заболевания крови, сопровождающиеся нарушением процессов образования тромбоцитов и кровоточивостью. К этой группе можно отнести тромбоцитопатию, тромбоцитопению, а также
- Довольно часто причиной геморрагического синдрома является нарушение свертываемости крови, что наблюдается при дефиците протромбина и гемофилиях разного типа.
- Поражение сосудов (например, хрупкость стенок) также приводит к мелким кровоизлияниям. Геморрагический синдром наблюдается при телеангиэктазии и
- С другой стороны, к такому же результату может привести неконтролируемый прием некоторых препаратов — антикоагулянтов и антиагрегантов (препятствуют процессу
- Существуют и так называемые психогенные геморрагии, которые характерны для и некоторых невротических нарушений.
Какими симптомами сопровождается геморрагический синдром?
 На сегодняшний день принято выделять 5 форм геморрагического синдрома, каждая из которых сопровождается уникальной совокупностью симптомов:
На сегодняшний день принято выделять 5 форм геморрагического синдрома, каждая из которых сопровождается уникальной совокупностью симптомов:
- Гематомная форма синдрома наблюдается при гемофилиях. Такие заболевания сопровождаются болезненными кровоизлияниями в суставы и мягкие ткани, а также постепенным нарушением функционирования скелета и мышц.
- При петехиально-пятнистом типе патологии наблюдаются болезненные кровоизлияния под верхние слои кожи, кровоподтеки возникают даже при малейшем давлении.
- В смешанном гематомно-синячном типе сочетаются симптомы двух вышеописанных форм.
- Васкулитно-пурпурная форма заболевания сопровождается появлением кровоизлияний в виде эритемы. Нередко состояние пациента осложняется кишечными кровотечениями.
- При ангиоматозном типе наблюдаются стойкие локальные геморрагии.
Существует также который диагностируется у новорожденных детей. Это крайне тяжелое состояние, сопровождающееся кровоизлиянием в легкие.
Геморрагический синдром: лечение
 Если речь идет о врожденных заболеваниях (гемофилии), то излечить их полностью невозможно. Поэтому пациентам необходимо постоянное лечение и наблюдение у врача. В некоторых случаях применяются гормональные препараты, которые способны нормализировать процессы кровообразования. Для остановки кровотечения используются специальные препараты, в частности При массивных кровопотерях необходимы переливания кровяной плазмы.
Если речь идет о врожденных заболеваниях (гемофилии), то излечить их полностью невозможно. Поэтому пациентам необходимо постоянное лечение и наблюдение у врача. В некоторых случаях применяются гормональные препараты, которые способны нормализировать процессы кровообразования. Для остановки кровотечения используются специальные препараты, в частности При массивных кровопотерях необходимы переливания кровяной плазмы.


