27.09.2018
Сколько стоит операция шунтирование сосудов на ногах. Артериальный тромбоз нижних конечностей. Осложнения после операции
То, что случается с ногами при недостаточном кровообращении, впоследствии обходится людям очень дорого. Ноги могут сильно заболеть и практически не лечатся, потому что нарушен кровоток. И в итоге человек может вообще потерять ноги.
Здоровье сосудов нижних конечностей.
Сосуды в нижних конечностях, в принципе, не восстанавливаются, может, операции по пересадке искусственных сосудов и помогут на какое-то время, но не всем и в разной степени. Поэтому бороться за сосуды в ногах нужно изначально очень интенсивно. Вопрос о том, когда следует начинать думать о сосудах в ногах, предполагает один ответ: вчера. К примеру, если уже болят икры, значит, сосуд сузился на 80 %, стало быть, человек уже очень заметно опаздывает со своими раздумьями. Потому что когда появился симптом, хирург начинает готовиться: сначала дорогие лекарства, потом скажут, что лечение надо проводить 3 раза в год, потом, когда ничего не получилось, скажут, что поздно обратились - уже надо отрезать. Но перед этим сосудистый хирург предложит сделать операцию по замене сосуда. У хирурга сразу выстраивается привычный алгоритм, когда ему пациент говорит, что у него ноги холодные или болят при ходьбе. В Ресурсной Медицине мы перевернули всё с головы на ноги в прямом и переносном смыслах.
Пациенты преодолевают свое критическое состояние и мобильны. По неоперативному маршруту с определенной методикой он поступает в пораженные сосуды, а дилатация баллонов восстанавливает их проходимость путем имплантации стентов. Это новое и очень популярное в последние годы. В Болгарии много хорошо подготовленных специалистов. Третий метод - это гибрид - комбинация как обходных, так и эндоваскулярных методов.
В Болгарии проблема состоит в том, что диабетические пациенты часто не попадают в нужное место. Вместо сосудистой хирургии они посылают их генералу. В общей хирургии лечение связано только с очищением раны и, в случае неудачи, ампутированием. К сожалению, у нас нет четкого представления о числе пациентов с диабетом и сосудистыми заболеваниями. Единого стандарта для лечения этих пациентов нет. У каждой палаты свой опыт. Мы стремимся к тому, чтобы каждый пациент был исцелен как можно больше. Когда диабетикам приходится обращаться к специалисту-хирургу?
Польза прижигания.
Прижигание стимулирует рост капилляров и скопление лейкоцитов, проходит хроническая болезнь, белок термического шока выбрасывается в кровь. Найдите хоть одну таблетку, которая бы это вам дала. Ее попросту нет! Если даже большие деньги вы захотите отдать - такой таблетки нет! Поэтому прижигание должно стать вашей культурой, неотъемлемой частью жизни для того, чтобы был хороший эффект. При прижигании ног вам может быть особенно больно и есть вероятность появления ожога, потому что в ногах исходно плохие кровоток и иннервация. Если нервы плохие - это трофическое расстройство перед тем, как образуется язва. Поэтому такой симптом быстрого ожога появляется у людей, у которых все очень плохо с кожей и кровообращением в ногах, есть такой диагностический признак. Вены поднимают кровь от стопы вверх, и первая проблема, которая возникает, - это застой, повышение давления в венах, и кровь сгущается. То, что давление в ногах повысилось, люди и сами понимают.
Сложности следует рассматривать не только пациентами, но и врачами, которые занимаются этими пациентами. Уровень знаний о том, что представляет собой сосудистая диабетическая стопа, пока не является хорошим. Диагностические методы могут проводиться только в специализированных больницах. Поэтому специалисты, такие как эндокринологи, кардиологи и хирурги, должны немедленно направлять диабет к сосудистому хирургу, как только выявляется сосудистое заболевание. Не должно быть никаких ран! Когда он обнаружен на ранней стадии, лечение легче, эффективнее и экономичнее.
Уставшие ноги.
Ноги ноют в конце дня, отекают, хотя внешне отека не видно. Ездили ведь в автобусе часа 2–3 подряд, значит, помните ощущения в ногах в конце дороги. К концу дня, если вы работали стоя или сидя, давление в венах повышается из-за того, что им нужно по-прежнему поднимать кровь вверх, а получается это у них все труднее. Это первая стадия, очень тревожный звоночек. Если вы ничем ногам не помогли, развивается вторая стадия - варикоз. Суть процесса та же, но вены при этом раздуваются и становятся видимыми. И это уже вторая стадия. Вот эти две стадии еще лечатся определенным образом, но когда болезнь развивается дальше, подход к лечению может круто поменяться. На расширенных венах может появиться две проблемы: флебит - воспаление стенки вены, вторая проблема - на воспаленной вене появляется тромб. Заболевание так и называется «тромбофлебит». И третье - на коже могут появляться язвы. При язвах ноги коричневые, кожа - вроде бы как железная, на самом деле легкоранимая. В классической медицине на первой стадии доктора разжижают кровь аспирином, потому что она сгустилась. Когда развивается отек или варикоз - добавляют препараты для повышения тонуса вен, например: детралекс, флебоде или старый троксевазин. Детралекс обходится где-то в 40 долларов в месяц, при этом его надо пить 6 месяцев в году (200 долларов в год). Эффективность - не более 60 %.
Соответствуют ли клинические пути адекватным современным медицинским возможностям? К сожалению, клинический путь диабета и сосудистых заболеваний не предусматривает сосудистого лечения. Путь предусматривает удаление мертвых тканей и ампутацию, но не лечение современными методами, которые фактически спасают ноги и ноги.
Цель лечения - сохранить конечность и восстановить ее в нормальном состоянии. Другая проблема заключается в том, что диабетические пациенты имеют многосегментные поражения, которые нельзя контролировать в течение 4-5 дней пребывания в больнице. В Германии, например, нет ограничений на вмешательство в стационарное пребывание. Напротив, учреждение здравоохранения получает бонусы, если они реализуют гибридные процедуры или несколько вмешательств. Это логично, потому что не в интересах пациента ждать еще один месяц или два для второго вмешательства.
Если препарат неэффективен, человеку предлагают операцию - удаление расширенных вен. В ноге есть две основные вены: одна - поверхностная, когда раздувается, ее хорошо видно, а вторая - глубокая, ее не видно. Глубокая вена не удаляется. По глубокой вене течет 80 % крови, а по поверхностной - 20 %, она способна растягиваться в случае повышенной нагрузки. Поэтому, когда удалили поверхностную вену, осталась одна глубокая, риск пострадать которой заметно увеличивается. Есть такой риск, потому что у нее «помощника» забрали. При нагрузке оставшаяся вена работает за две, и за ней уход нужен в 2 раза больше, чем до операции. Значит, операция не делает человека здоровым! Сложно такое говорить, но так оно и есть. Многие, кому прооперировали вену, думают, что их оздоровили. Нисколько! У человека лишь убрали осложнение, но он не стал после операции здоровее, потому что теперь ноги нагружать приходится еще меньше.
За это время вы можете потерять ногу! Где перспективы успеха? У нас самый большой опыт в чистом хирургическом лечении как у ряда пациентов. Не менее 30% леченных пациентов лечатся гибридным методом - классическими хирургическими методами и инновационными эндоваскулярными методами.
Нет универсального метода, хорошего для всех. Существуют ли правила, которым должны следовать пациенты? В целом, статистически доказано, что после 10 лет сахарного диабета риски для поздних осложнений высоки. Они существуют даже в развитых странах. При любых изменениях в коже ног пациент должен быть осмотрен специалистом по сосудистым заболеваниям. Симптомы хронической артериальной недостаточности не всегда хорошо выражены. Пациенты часто имеют невропатию - отсутствие чувствительности. Болезнь существует, но она не ощущается.
Поэтому массажное оборудование после операции нужно человеку еще больше, чем до нее!
Начался флебит - в этой стадии к лечению добавляют антибиотики и противовоспалительные препараты - это диклофенак, аспирин, например. И те, и другие вредны для печени, желудка, почек и кишечника. Мы все знаем, что лечим ноги, а все остальное убиваем, но стараемся себе в этом не признаваться. Причем в этой стадии болезнь практически необратима - явления флебита остаются все равно, даже после классического лечения. Лечение на стадии флебита обходится человеку за один стационар порядка 250–400 долларов. Когда появляется тромбофлебит, добавляют очень дорогие препараты для «съедания» тромба - лизирующие тромб, и препараты для постоянного разжижения крови. Во время обострения назначают мощные разжижающие средства типа гепарина. При наличии трофических язв первое лечение на 6 месяцев в год 250 долларов плюс операция по удалению вен стоит в среднем 600–800 долларов. Причем чем дальше стадия заболевания, тем ниже эффективность лечения. Поэтому чтобы оставаться при своих ногах, нужно не доводить себя до критического состояния.
Это замечено до конца. Вот еще рекомендации для диабетиков: строго соблюдать гигиену ног; Обращайтесь с гвоздями осторожно - с бумажными файлами, без острых инструментов; Не позволяйте радонам; немедленно лечить грибковые инфекции. Носите мягкую, удобную обувь, не ходите босиком, потому что есть риск получить травму.
Устройство удаляет как свежие препятствия, так и старые, которые вызывают проблемы в течение многих лет. Тодор Захариев, руководитель клиники сосудистой хирургии и ангиологии в госпитале Университета Св. Екатерины и председатель Болгарской ассоциации грудной, сердечной и сосудистой хирургии, пишет «Стандарт».
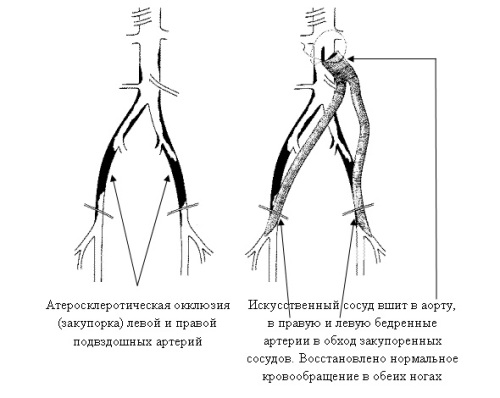
Шунтирование сосудов ног проводится с целью создания шунта в обход закупоренного тромбами или атеросклеротическими бляшками сосуда. Данная операция проделывается, если у пациента тяжелая форма сосудистой недостаточности, и она позволяет сберечь конечность при развитии гангрены. С помощью шунтирования лечится ишемическая болезнь сердца и головного мозга в тяжелой форме, так называемое коронарное шунтирование. Операция проводится таким образом, что от артерии, расположенной выше поражения проводится шунт к артерии, находящейся ниже пораженного участка, тем самым полностью восстанавливается кровоснабжение.
Манипуляция напоминает тех, кто участвует в коронарном, воздушном шаре или стентировании. Движение водителя находится под контролем рентгеновского излучения. В этом случае начинается катетер с металлической спиралью. Вчера, на второй день после операции, он ткал в коридоре клиники. Оказалось, что существует давняя обструкция кровеносного сосуда, которая недавно была «забетонирована», и это сигнализировало о проблеме. Накопленная доска удалялась около часа.
С небольшими продвигающимися движениями медицинский «винт» удалил блокировку примерно через 5 минут. Пациенту дают анестезию, но она сознательна во время щадящего вмешательства. И может не только говорить с операторами, но и слышать нежную музыку, которая звучит в операционной. Мы выпускаем классику, в основном Моцарт, но также замечательные джазовые пьесы, он объяснил. Он гордится тем, что обучил 10 молодых хирургов в возрасте от 28 до 32 лет, которые способны выполнять все этапы диагноза с помощью классического или современного вмешательство в последующее лечение.
Показания для операции
Шунтирование сосудов нижних конечностей показано при:
- облитерирующем ,
- запрете проводить стентирование или ;
- угрозе ноги, если мучают постоянные боли и консервативное лечение оказалось не эффективным;
Пациент, которому предполагается делать шунтирование должен быть ходячим. Если больной обездвижен в связи с другим тяжелым заболеванием и у него развивается гангрена, то тогда показана ампутация ноги.
Новый метод сокращает пребывание в больнице, и пациент может вернуться после недели работы, говорит профессор. Чтобы не получить новых препятствий, лечащий врач пишет соответствующие лекарства. Медицинская «отвертка», которая используется один раз, стоит столько же, сколько и самый дорогой путь, подчеркивает сосудистый виртуоз.
Фонд здравоохранения оплачивает операции, но не покрывает дорогостоящие расходные материалы. Больница не может позволить себе проводить щедрые вмешательства, и важно рассмотреть, кто должен покрывать дорогостоящие расходные материалы, чтобы мы могли работать с пациентами с помощью бескровный метод, проф. Андрея Андреев говорит Петар Галев.
Диагностика
Перед операцией шунтирования сосудов нижних конечностей больной должен пройти общеклинические обследования, магнитно-резонансную ангиографию, дуплексное ультразвуковое сканирование и . После всех исследований хирург планирует дальнейшие действия — выбирается артерия ниже пораженного сосуда, которая должна будет обеспечивать кровью конечность. Ее окончательный осмотр – это завершающая стадия диагностики. Если она пригодна, то далее делают операцию, а если врач посчитает артерию непригодной, то продолжать искать или отказываются от шунтирования.
Доктор Андреа Андреев, доктор медицины, является врачом третьего поколения. Окончил Медицинский университет - София. Имеются многочисленные международные специализации - Москва, Петроград, Дюссельдорф, Лондон, Нью-Йорк, Стокгольм. Специалист в области общей, военной и сосудистой хирургии. Его профессиональный опыт составляет 50 лет, а более 40 лет он является сосудистым хирургом. Он был проконсультирован и действует до сегодняшнего дня, сочетая его многолетний опыт с последними тенденциями в сосудистой хирургии.
Он был 11-летним начальником отдела сосудистой хирургии в Военно-медицинской академии, а затем основателем и руководителем клиники сосудистой хирургии в университетской больнице в Санкт-Петербурге. Член болгарских и зарубежных научных медицинских обществ, автор 3-х монографий и более 130 научных публикаций. В настоящее время она работает в многопрофильной больнице Тракия в Стара Загора и консультируется в 3-м поликлиническом медицинском центре в Старой Загоре.
Непосредственно операция проводится под местным или общим наркозом по показаниям врача. Для шунтов берутся подкожные вены бедра, поскольку атеросклерозом они не поражаются, а также они довольно длинные и крупные, их легко изъять. Поэтому они более других подходят на роль шунта. Кроме бедренных вен могут быть использованы и другие вены или шунты из синтетических материалов. Далее хирург делает надрез в месте пораженной артерии, выделяет ее, и там, где предполагается подшивать шунт, делаются разрезы. После чего шунт подшивают на место пораженного сосуда. В общем-то, это и вся операция. По окончании необходимо сделать ангиографию и УЗИ, чтобы проконтролировать функцию шунта, скорость кровотока в нем и в нижних артериях. Если есть сомнения на счет нормальной работы шунта, делается контрастная ангиография и предпринимаются меры по устранению ошибок.
Андреев, на протяжении десятилетий вы лечите сосудистые заболевания. Каков главный фактор ухудшения состояния артерии? Кроме того, роль отрицательного стресса, вызывающего расстройства центральной нервной системы в эндокринной системе, сопровождается метаболическими изменениями, приводящими к гипертонии и диабету, чья роль в артериальном повреждении доказана. Известно, например, что ампутации конечностей из-за окклюзии артерии гораздо чаще встречаются у диабетиков. Факторы, связанные с артериальным заболеванием, также включают курение, которое имеет решающее значение для возникновения болезни Бюргерса, воздействуя на молодых людей и приводя к частым ампутациям.
После операции
Обычно, кровоток восстанавливается уже через несколько часов, вена на стопе заполняются, и температура ноги повышается. Меняется характер болевого синдрома в ноге. Если до операции больную ногу хотелось опустить вниз, чтобы уменьшить боль, то после шунтирования наоборот легче с поднятой к верху ногой. Боли трансформируются в жжения, которые через 3-5 дней вовсе пропадают. Н есть еще одно последствие после операции – отек, который довольно длительное время не сходит, но по истечении 2-х месяцев начинает сходить на нет. Шунтирование способствует заживлению гангрены на стопе.
В какой степени генетически определяются проблемы в вашей области и насколько далеко мы можем влиять на наш образ жизни? Генетически поврежденные артерии в небольшой группе врожденных заболеваний, относящихся к так называемым редкие заболевания, в то время как у большинства населения нет таких врожденных дефектов. Таким образом, основной причиной заболевания артерией является нездоровый образ жизни - неправильная диета и диета, иммобилизация, ожирение, алкогольная и табачная интоксикация, перегрузка с бедствием.
И отсутствие систематической и современной профилактики - в политических партийных избирательных программах этого недостаточно. И поэтому - нет профилактики, нет профилактики и логически результаты трагичны - наша страна является чемпионом сердечно-сосудистой системы, в т.ч. артериальные заболевания.
Профилактика
Шунты, как правило, функционируют до 5 лет, но важно периодически делать профилактику тромбозов и проходить обследования. Помним, что при выполнении всех послеоперационных рекомендаций, а главное при правильно выполненной операции вероятность сохранить гангренозную ногу равняется 90%. Важно знать, что после операции атеросклероз никуда не денется, и все равно будет прогрессировать, а бляшки могут вновь создать проблему. Поэтому, врачи рекомендуют больным:
Согласны ли вы с тем, что биологический возраст человека не равен календарю, но реальное состояние артерий определяет, сколько нам лет? Это одобрение одного из пионеров сосудистой хирургии в мире, профессора Рене Фонтена из Франции. Артерии действительно часто определяют длину нашей жизни - сердечные приступы, инсульты, стесненные аневризмы, эмболию, тромбоз с последующими ампутациями - это ужасная судьба для жертвы, которая, если не убивает его, отключает его.
Когда у человека возникают проблемы с венами, его обычно можно установить невооруженным глазом. Но как понимать, что наши артерии болеют, как часто мы должны их проверять? Заболевания периферических артерий в начале являются «невидимыми» для не-медиков, к сожалению, даже для некоторых коллег. Поскольку они чаще всего влияют на нижние конечности, артериальные поражения проявляются так называемой периодической конечностью - после определенного расстояния пациент останавливается от боли у своего теленка и после короткого отдыха может снова пройти, но это повторяется.
снизить вес;
отказаться от курения;
повысить физическую активность;
ограничить жирные и калорийные продукты в своем рационе;
своевременно проходить обследования;
принимать статины и антикоагулянты.


