02.08.2018
Размеры кальцинатов на клапанах сердца. Обызвествление венечных артерий сердца. Нарушения гемодинамики при аортальном стенозе.
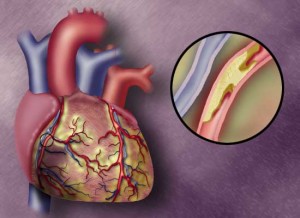
Атеросклероз — патологический процесс, обусловленный нарушением метаболизма липидов и белков и отложением их во внутренней оболочке (интиме) артерии, который часто поражает аорту и крупные артериальные стволы, а также артерии среднего калибра — коронарные, мозговые, брыжеечные и артерии нижних конечностей. В результате инфильтрации интимы липидами и липопротеидами формируются бляшки, склонные к распаду, и в месте их повреждения образуются язвы и тромбы, в дальнейшем развиваются фиброз и сужение просвета, что приводит к ишемии в области пораженной артерии, что, в свою очередь, ведет к нарушению функции органа, который кровоснабжается данной артерией.
Сердечная хирургия развивалась с течением времени, часто обеспечивая подход к восстановлению сердечного клапана, избегая замены сердечного клапана. Существует несколько вариантов, в зависимости от типа и тяжести вальвулопатии. Дилатация стенового клапана - во многих случаях можно применять этот тип мини-инвазивной процедуры, которая не предполагает операции на открытом сердце. Он называется чрескожной валвулопластикой с воздушным шаром или просто вальвулопластикой и представляет собой хирургическое лечение, часто применяемое в случае необходимости расширения узкого клапана. Через кожу тонкую трубку, называемую катетером, вставляют в основной кровеносный сосуд в верхней части ноги. Воздушный шар, расположенный на кончике катетера, накачивается, чтобы увеличить суженный клапан, что может привести к большему объему кровотока. Анулопластика кольца: Обеспечивает опору для сердечных клапанов, деформируется и ослабляется путем швов кольцевых устройств. Ремоделирование: если клапан деформируется, он будет удален Часть лоскута, чтобы обеспечить полное закрытие, ремонт: он позволяет заменить сухожильные струны или уменьшить их удлинение, если они ослаблены или потеряли эластичность; реконструкция: при перфорации или разрыве хирург может отремонтировать сердечный клапан, применив патч для ткани.
- Хирургическая процедура выполняется следующим образом.
- Катетер достигает сердца.
- Кончик катетера вставлен в отверстие клапана.
Этиология и патогенез
В этиологии атеросклероза имеют значение два главных фактора: сосудисто-тромбоцитарные изменения и нарушение липидного обмена. Факторы, которые действуют повреждающе на эндотелий артерий: артериальная гипертензия, гиперадреналинемия (при стрессовых состояниях), гиперхолестеринемия и иммунологические факторы (возникновение повреждения сосудов при реакции отторжения). Десквамация эндотелия обусловливает адгезию тромбоцитов в этом месте, происходит агрегация и распад части тромбоцитов, освобождение активных веществ, в результате образуется уплотнение гладких мышечных клеток, которые в дальнейшем преобразуются в атероматозные бляшки.
Ревматическое происхождение кардиопатии обусловлено бактериальной инфекцией дыхательных путей, как правило, из-за инфекции, организм человека реагирует с образованием антител, которые разрушают бактерии без осложнений. По некоторым предметам, однако, защищали антитело, полученное против стрептококков признать, а также посторонние клапанные клетки и атаки. он создает, таким образом, воспалительные состояния, что приводит к деформации митрального клапана. Другими причинами митрального стеноза являются.
Дегенерация сени, благодаря постепенному осаждению солей кальция на клапанные клапаны. Вакулярные инфекции, вызванные эндокардитом. Эндокардит - это «бактериальная инфекция, типичная для внутренних полостей сердца».
- Кальцификация создает жесткость тканей.
- Это событие, которое продолжается в 5-6летие жизни.
- Врожденные проблемы с сердцем.
- С момента рождения некоторые структурные элементы клапана деформируются.
Нарушение метаболизма липидов приводит к концентрации холестерина в сосудистой стенке. Также фактором риска атеросклероза является гипертриглицеридемия. У больных с высоким артериальным давлением в период гиперадреналинемии происходит расширение межклеточных щелей, что облегчает инфильтрацию липидами. Повреждению эндотелия способствуют инфекции и курение. У мужчин атеросклероз встречается чаще, чем у женщин, но после наступления у женщин менопаузы число их сравнивается с мужчинами. Наличие ожирения способствует прогрессированию атеросклероза . Встречаются семейные формы быстро прогрессирующего атеросклероза . характеризующегося резким повышением в крови холестерина — до 26,5 ммоль/л.
Всего, преобладает повышенное давление В левом предсердии и в отделениях вверх по течению, включая легкие, поэтому основными симптомами являются.
- Предсердная и легочная гипертензия.
- Фибрилляция предсердий.
- Респираторные инфекции.
- Органическая слабость, называемая адинамией.
- Боль в груди, из-за стенокардии.
Клиническая картина
Атеросклероз аорты и крупных ее ветвей. У больных с выраженным атеросклерозом аорты при осмотре грудной клетки выявляют пульсацию в яремной ямке, при пальпации удается определить пульсацию аорты позади рукоятки грудины. При перкуссии выявляется расширение тупости сосудистого пучка во II межреберье, при аускультации над аортой часто выявляется систолический шум, II тон часто усилен. При рентгенологическом исследовании наблюдается развернутость аорты, уплотнение ее контуров. При атеросклеротическом повреждении клапанов аорты появляются симптомы, характерные для недостаточности или стеноза аортального клапана. При выраженном атеросклерозе аорты и ее ветвей отмечается увеличение систолического артериального давления и некоторое уменьшение диастолического артериального давления с увеличением пульсового давления. Атеросклероз аорты может привести к развитию аневризмы .
Этот застой приводит к серьезным последствиям: повышенному легочному давлению, сжатию дыхательных путей и, в самых тяжелых случаях, утечке жидкостей из сосудов в альвеолы. Последнее условие является прелюдией к отеку легких. обмен кислородом к углероду между альвеолами и кровью скомпрометирован.
Фибрилляция предсердий является сердечной аритмией, то есть изменением нормальной частоты сердечных сокращений. Это связано с нарушением нервного импульса от предсердного узла груди, что приводит к фрагментарным сокращениям предсердий и неэффективным с точки зрения гемодинамики. На самом деле левое предсердие плохо работает и поток крови, текущий в желудочке ниже результатов ниже нормального расхода. Также очевидно, что даже сжатие желудочков, которое служит для подталкивания крови в аорту, недостаточно для удовлетворения потребностей организма в кислороде.
При расположении аневризмы в грудном отделе возможно появление симптомов сдавления бронхов, трахеи и пищевода, появляются одышка, кашель, охриплость голоса, дисфагия, иногда кровохарканье.
Расслаивающая аневризма аорты (гематома стенки аорты). Надрыв аорты сопровождается появлением сильной боли, иррадиирующей в спину или ноги, в крови появляется лейкоцитоз, увеличение уровня общей ЛДГ, некоторое снижение гемоглобина. Аневризма аорты выявляется при ультразвуковом исследовании органов брюшной полости. При установлении диагноза расслаивающей аневризмы аорты необходимо купирование болевого синдрома и снижение повышенного артериального давления.
Перед лицом этой ситуации индивидуум, пораженный фибрилляцией предсердий, увеличивает дыхательное действие, проявляет сердцебиение, легочные нарушения и, в некоторых случаях, слабость из-за нехватки воздуха. Картина может еще больше ухудшиться: замедление кровотока и накопление крови в вазоматических системах, особенно когда связано с «измененной коагуляцией», образование тромбов внутри сосудов. Тромбы могут разлагаться и выделять частицы, называемые эмболиями, которые, проходя через систему сосудов, могут достигать мозга или сердца.
Атеросклероз мозговых, почечных, брыжеечных артерий. Атеросклероз мозговых артерий сопровождается циркуляторной энцефалопатией. При острых нарушениях деятельности ЦНС возможны тромбоз или кровоизлияние в головной мозг. Атеросклероз почечных артерий приводит к ишемии почки, может вызвать артериальную гипертензию.
В этих местах они становятся препятствием для нормального опрыскивания и оксигенации мозга или сердечной ткани, вызывая так называемый ишемический инсульт. В случае с сердцем возникает сердечный приступ. Респираторные или торакальные инфекции вызваны отеком легких.
Даже в этом случае это вызывает отек легких, который вызывает триггер. Боль в груди, из-за стенокардии, является редким явлением. Стенокардия обусловлена гипертрофией левого предсердия, то есть левым предсердием. На самом деле гипертрофический миокард нуждается в большем количестве кислорода, но такая просьба не может быть адекватно поддержана коронарной артерией. Следовательно, это не окклюзия коронарных сосудов, а дисбаланс между потреблением и подачей кислорода в ткани.
Атеросклероз брыжеечных артерий характеризуется приступообразными болями в животе — так называемой брюшной жабой. Для уточнения диагноза показана ангиография брыжеечных артерий. Поражение брыжеечных артерий может осложниться их тромбозом. Возникают резкие боли эпигастральной области, иногда и в правом подреберье, сопровождающиеся снижением артериального давления, потливостью рук, рвотой (иногда с кровью), жидким стулом. Если своевременно больного не прооперировать, то развивается перитонит в результате некроза стенки кишки.
Однако наиболее характерными физическими признаками являются.
- Митральные фации.
- Первый и второй тон, или щелчок, открытие митраля.
- Диастолическое кровотечение.
- Стетоскопия.
- Эхокардиографии.
Атеросклероз периферических артерий. Облитерирующий атеросклероз сосудов нижних конечностей сопровождается перемежающей хромотой. Боли возникают или во время ходьбы, или через 1-2 мин после остановки. Для уточнения локализации поражения сосудов определяют пульс от артерии тыла стопы до подвздошной области паховой складки.
Из эхокардиографии врач может обнаружить. Кальцификации или ревматические поражения элементов, составляющих митральный клапан. Из этого измерения можно получить значения давления между левым предсердием и левым желудочком.
- Нарушения движения судорог.
- Увеличение размера левого предсердия.
- Возможное присутствие тромбов в левом предсердии.
- Максимальный расход через использование допплера.
Лечение
В первую очередь необходим рациональный образ жизни с достаточной физической нагрузкой. Ограничивать потребление животного жира до 40-50 г в сутки, легко усвояемых углеводов — до 40 г в сутки и общую энергетическую ценность пищи. При избыточной массе тела больному следует ее постепенно снизить. Целесообразно ежедневное потребление не менее 30-40 мл растительных масел, вводить в рацион рыбу, а также овощи и фрукты. При высокой гиперхолестеринемии назначают средства, снижающие синтез холестерина или ускоряющие его метаболизм. Это ловастатин, липостабил, никотиновая кислота в больших дозах (3-4 г в сутки), холестеринамин, применяют также плазмаферез. Также важно устранить все факторы риска: ожирение, гиподинамию, курение, гипертонию, психоэмоциональное перенапряжение. Также применяют мероприятия, направленные на восстановление или улучшение кровоснабжения кровеносных сосудов.
Мы можем найти кальцификацию на сухожилии, в суставе или вдоль мышечных волокон в любом районе. Каждая неоформация имеет другую структуру, и мы можем найти размер, форму и местоположение в самых разрозненных местах. Часто причина кальцификации связана с воспалительным процессом, иногда недооценивается и присутствует в течение длительного времени. В других случаях некоторые люди находят состояние гиперкальциемии и, следовательно, облегчают осаждение солей кальция в тканях. Если кальцификация не разрешена, воспаление окружающей ткани часто приводит к образованию еще одной кальцинированной ткани, которая добавляется, увеличивая объем новой неоформой.
Заболевания клапанов сердца
1. Что такое заболевания клапанов сердца?
Клапаны представляют собой специальные анатомические образования, которые необходимы для регулирования потока крови между камерами сердца. Поэтому при появлении заболеваний клапанного аппарата происходит нарушений работы сердечной мышцы с возникновением характерной клинической картины.
Как диагностировать кальцификацию?
Это может поразить любого, от молодого до старого. Достаточно иметь травматическое событие, вызванное спортом или интенсивной работой, а также отсутствие факторов риска. Существует 2 режима, которые часто необходимо интегрировать для достижения лучшего результата, особенно в точном месте кальцификации.
Ультразвук: самый сложный экзамен, зависимый работник, который позволяет вам точно знать пораженную мышцу и допускать более целенаправленное лечение. Этот инструмент позволяет ускользнуть кальцификацию, если мы все еще находимся на ранней стадии, когда есть кристаллы кальция, но мы еще не организовали кальцификацию в очень компактной структуре. На поздних стадиях хорошие результаты получены на окружающих тканях, что позволяет им обрабатывать участки, которые в ближайшем будущем будут подвержены дегенерации.
Заболевания клапанов сердца можно разделить на врожденные и приобретенные пороки. В результате действия патогенетических факторов происходит деформация анатомической структуры с развитием недостаточности или стеноза клапанного аппарата. Каждое состояние характеризуется определенными нарушениями внутрисердечной гемодинамики.
В этом месяце у нас есть поощрительные волны выгоды!
Другими эффективными инструментами являются антальгические методы лечения, которые могут помочь уменьшить болезненный компонент и попытаться восстановить правильное движение ткани. Давайте поговорим о и, которые либо индивидуально, либо дополняют друг друга, могут действительно помочь решить проблему.
Периферическая обструктивная артериальная болезнь преимущественно поражает мужчин, и ее частота увеличивается с возрастом, особенно через 60 лет, тогда как женщины относительно защищены, по крайней мере, до 70 лет. Впоследствии риск между двумя полами имеет тенденцию выравниваться. Курение является наиболее важным фактором риска. Сахарный диабет одинаково важен для развития болезни, и диабетики не только более склонны к периферической обструктивной артериопатии, но также рискуют увеличить эволюцию более серьезных форм.
2. Каковы причины заболеваний клапанов сердца?
Врожденные пороки возникают из-за нарушений в развитии плода под влиянием тератогенных факторов (простуды, курение, употребление алкоголя). Приобретенные пороки клапанов являются результатом воспалительного процесса, который поражает эндокард. Чаще всего воспаление носит ревматический характер, но иногда эндокардит возникает из-за сепсиса, сифилиса или травматического поражения сердца. Атеросклероз также является одной из основных причин пороков сердца, так как бляшки деформируют клапаны и приводят к стенозу или недостаточности.
Гипертония и гиперхолестеринемия также способствуют ее появлению. Периферические обструктивные нарушения дыхательных путей очень различны и зависят от тяжести артериальной обструкции и развития так называемых побочных кругов. Понятно, что маленькие и скудные бляшки не очень сильно уменьшают поток крови и вызывают мало или вообще не нарушают, и если они большие и многочисленные, они могут полностью закрыть сосуды и позволить лишь небольшому количеству крови достичь ног с серьезными последствиями, Надо сказать, однако, что наше тело в этих случаях работает, чтобы восстановить через строительство новых кровеносных сосудов, пытающихся обойти блок.
Митральный клапан повреждается чаще всего, вторым по частоте пороков является аортальный клапан. Поражение трикуспидального клапана и клапана легочной артерии встречаются редко. Иногда бывает сочетанное поражение двух и более клапанов, а при наличии и стеноза, и недостаточности у одного клапана говорят о комбинированном пороке.
3. Каковы симптомы заболеваний клапанов сердца?
Выраженность клинических проявлений зависит от степени порока и тяжести внутрисердечных гемодинамических нарушений. Обычно в начале заболевания нет никаких признаков. Пока сердце справляется с повышенной нагрузкой, пациента ничего не беспокоит. Но при появлении признаков декомпенсации начинаются жалобы со стороны пациентов.
Часто их беспокоят одышка, боли в сердца, нарушение ритма. Появляются эти симптомы сначала после физической нагрузки, а потом и в покое. Присоединяются отеки ног или частые бронхиты из-за застоя в легких.
4. Когда надо вызвать врача, и к какому специалисту обратиться при заболеваниях клапанов сердца?
Вначале обследование проводит терапевт и при выявлении порока сердца лечение продолжает кардиолог. Обращаться в больницу надо при появлении первых жалоб, так как запущенные стадии поддаются лечению очень тяжело. Если был перенесен ревматизм . то надо посещать доктора раз в год, так как проблемы с клапанами могут появиться только через некоторое время.
5. Какое обследование проводиться при заболеваниях клапана сердца?
В обязательном порядке назначают проведение ЭКГ, Эхо-КГ и рентгенографию органов грудной клетки. По результатам этих исследований оценивают степень порока, фракцию выброса, увеличение полостей сердца и гипертрофию мышечной стенки. Наличие нарушения ритма и проводимости можно установить при проведении холтеровского мониторирования.
6. Какое лечение проводят при заболеваниях клапанов сердца?
Единственным способом лечения пороков сердца является хирургическая коррекция. Во время операции проводят протезирование клапана. В результате гемодинамика восстанавливается, что приводит к устранению симптомов звболевания. Но медикаментозному лечению отводится не маленькая роль. В начальных стадиях оно необходимо для поддержания длительной компенсации, а при выраженных нарушениях это единственный способ улучшить качество жизни пациентов.
Применяют средства для профилактики рецидивов ревматизма и эндокардита, а также препараты для лечения атеросклероза. Назначают лечение сердечной недостаточности, включающее мочегонные, вазодилататоры и бета-адреноблокаторы.
Кальциноз сердца и сосудов: возникновение, признаки, диагностика, лечение
В пожилом возрасте и при некоторых патологических состояниях в организме человека накапливается избыточное количество кальция, вывести который естественным путем он не может. Происходит его выброс в кровь. В результате, кальций начинает откладываться на стенках кровеносных сосудов, в том числе и аорты. Происходит известкование ее стенок и створок клапана. Этот процесс носит название кальциноз (кальцификация, обызвествление). В случае поражения аорты болезнь предоставляет прямую угрозу жизни человека, так как наслоения кальция на стенках лишают их эластичности.
Аорта начинает напоминать хрупкий фарфоровый сосуд, который может треснуть от любой увеличенной нагрузки. Таким фактором для этой крупной артерии является повышенное давление. Оно в любой момент может разорвать хрупкую стенку и вызвать мгновенную смерть. Повышению давления способствует вызванное обызвествлением разрастание на клапанах аорты полиповидных тромботических масс, приводящее к сужению ее устья.
Устранение кальциноза
Кальциноз аорты является одной из причин развития тяжелого заболевания - аортального стеноза (АС). Специальной методики медикаментозной терапии этого заболевания нет. Обязательно проводится общеукрепляющий курс, направленный на профилактику ишемической болезни сердца (ИБС) и сердечной недостаточности. а также на устранение уже имеющихся заболеваний.
- Лечение кальциноза легкой и средней степени тяжести проводится препаратами-антагонистами кальция, с большим содержанием магния. Они успешно растворяют известковые отложения на стенках аорты. В растворенном виде часть из них выводится из организма, а часть вбирает в себя костная ткань.
- Назначаются препараты для нормализации артериального давления и поддерживания его в определенных пределах.
- Застой крови в малом круге устраняется приемом диуретиков.
- При возникающей в левом желудочке систолической дисфункции и мерцательной аритмии применяется Дигоксин.
- Тяжелые формы устраняются только хирургическим вмешательством.
- Для лечения кальциноза аорты в детском возрасте используется аортальная баллонная вальвулопластика — малоинвазивная процедура расширения сердечного клапана посредством введения в аорту катетера с надувающимся баллончиком на конце (технология близка к традиционной ангиопластике).
Кальциноз - причина стеноза аортального клапана
Одной из распространенных причин (до 23%) развития пороков сердечных клапанов является стеноз аортального клапана (АК). Его вызывает воспалительный процесс (ревматический вальвулит) или кальциноз. Это заболевание считается истинным стенозом. Кальциноз створок аортального клапана приводит к дегенеративным изменениям его тканей. Они постепенно уплотняются и становятся толще. Чрезмерное наслоение солей извести способствует срастанию створок по комиссурам, в результате чего происходит уменьшение эффективной площади отверстия аорты и возникает недостаточность ее клапана (стеноз). Это становится препятствием на пути кровотока из левого желудочка. В результате, на переходном участке от ЛЖ в аорту возникает перепад кровяного давления: внутри желудочка оно начинает резко повышаться, а в устье аорты падает. Вследствие этого, левожелудочковая камера постепенно растягивается (дилатируется), а стенки утолщаются (гипертрофируются). Что ослабляет его сократительную функцию и снижает сердечный выброс. Левое предсердие при этом испытывает гемодинамическую перегрузку. Она переходит и на сосуды малого круга кровообращения.
Необходимо отметить, что левый желудочек обладает мощной силой, способной компенсировать негативные последствия стеноза. Нормальное наполнение его кровью обеспечивается интенсивным сокращением левого предсердия. Поэтому, на протяжении длительного времени порок развивается без заметного нарушения кровообращения, а у больных отсутствуют симптомы .
Развитие кальциноза аортального клапана
Обызвествление сердечных клапанов является предшественником таких заболеваний, как сердечная недостаточность, генерализованный атеросклероз. инсульт, инфаркт и т.д. Обычно кальциноз аортального клапана развивается на фоне дегенеративных процессов, происходящих в его тканях, вызванных ревматическим вальвулитом. На сморщенных, спаянных между собой краях клапанных створок образуются бесформенные известковые наросты, перекрывающие устье аорты. В отдельных случаях кальциноз может захватывать расположенные в непосредственной близости стенку левого желудочка, переднюю створку МК, перегородку между желудочками.
Заболевание имеет несколько стадий:
- На начальной стадии отмечается гиперфункция левого желудочка. Она способствует полному его опорожнению. Поэтому дилатации (растягивания) его полости не происходит. Такое состояние может продолжаться достаточно долго. Но возможности гиперфункции не безграничны и наступает следующая стадия.
- В полости ЛЖ с каждым разом остается все больше крови. За счет этого его диастолическое (в период возбуждения) наполнение требует большего объема. И желудочек начинает расширяться, то есть происходит его тоногенная дилатация. А это в свою очередь вызывает усиление сокращения ЛЖ.
- На следующей стадии наступает миогенная дилатация, вызванная ослаблением миокарда, которая является причиной аортальной недостаточности (стеноза).
старческий (сверху) и двустворчатый стеноз (внизу) аортального клапана из-за кальциноза
Выявляется кальциноз АК при проведении рентгенографии. Он отчетливо виден на косой проекции. На ЭХОКГ кальциноз регистрируется в виде огромного количества эхосигналов высокой интенсивности.
Так как длительное время происходит компенсация аортальной недостаточности кровообращения, человек чувствует себя вполне здоровым. У него отсутствуют клинические проявления заболевания. Сердечная недостаточность возникает неожиданно (для больного) и начинает быстро прогрессировать. Смерть наступает в среднем через 6 с половиной лет с момента возникновения выраженных симптомов. Единственным эффективным методом лечения этого порока является хирургическая операция.
Кальциноз митрального клапана
Кальционоз очень трудно диагностировать, так как его клинические проявления схожи с симптомами кардиосклероза. гипертонической болезни. ревматизма. Поэтому нередко больному ставится ошибочный диагноз, а обызвествление продолжает прогрессировать, приводя к тяжелым порокам сердца, таким как недостаточность митрального клапана или митральный стеноз.
кальциноз митрального клапана
Больные жалуются на снижение работоспособности, повышенную утомляемость. У них появляется одышка, перебои в работе сердца . чередующиеся с частым сердцебиением. сердечные боли. Во многих случаях отмечается кашель с кровью, голос становится сиплым. Своевременно проведенное лечение кальциноза митрального клапана, с применением комиссуротомии митральной и профилактической медикаментозной терапии, не только восстановит сердечную деятельность, но и даст возможность вести активный образ жизни.
Возможность выявить кальцинирование этого вида дает допплеровское цветное сканирование. На осмотре у врача бросается в глаза акроцианоз и «митральный» румянец на фоне бледности кожных покровов. При полном обследовании больного диагностируется расширение левого предсердия и гипертрофированность его стенки, с небольшими тромбами в ушке. При этом размеры левого желудочка остаются без изменения. У правого желудочка - стенки расширены, с заметным утолщением. Расширены также легочные вены и артерия.
Кальциноз сосудов и его виды
Кальцинированные бляшки на стенках артерий - одна из распространенных причин возникновения инфаркта миокарда и инсульта. вследствие значительного сужения просвета между их стенками. Оно препятствует обратному току крови от сердца. Это нарушает кровообращение большого круга, приводя к недостаточности снабжения кровью миокарда и головного мозга, и не удовлетворяя их потребности в кислороде.
По механизму развития кальциноз сосудов делится на следующие виды:
- Кальцинирование метастатическое, причиной возникновения которого становятся нарушения в работе (заболевания) отдельных органов, например, почек, толстой кишки и т.д. У пожилых людей и в детском возрасте обызвествление развивается от излишнего приема витамина Д. Чаще всего этот вид кальциноза не имеет клинических признаков.
- Интерстициальный (универсальный) кальциноз или обызвествление метаболическое. Вызывается повышенной чувствительностью организма к солям кальция (кальцификацией). Прогрессирующее, тяжело протекающее заболевание.
- Кальцинирование дистрофическое. Этот кальциноз сердца приводит к образованию «панцирного сердца» при перикардите или «панцирного легкого» при плеврите, вызывает нарушение сердечной деятельности и может стать причиной тромбоза.
- У детей нередко отмечается идиопатический (врожденный) кальциноз, возникающий при патологиях развития сердца и сосудов.
Кальциноз брюшной аорты
 К смертельному исходу в течение года может привести аневризма брюшной аорты. Иногда человек умирает внезапно от внутреннего кровотечения в брюшной полости, вызванного разрывом аневризмы. Причиной этого заболевания является кальциноз брюшной аорты. Он выявляется при проведении обзорной рентгеноскопии.
К смертельному исходу в течение года может привести аневризма брюшной аорты. Иногда человек умирает внезапно от внутреннего кровотечения в брюшной полости, вызванного разрывом аневризмы. Причиной этого заболевания является кальциноз брюшной аорты. Он выявляется при проведении обзорной рентгеноскопии.
Основными симптомами этого заболевания являются возникающие после каждого приема пищи боли в животе, которые по мере развития болезни нарастают, а также перемежающаяся хромота.
Устраняется хирургической операцией - резекцией аневризмы. В дальнейшем проводится протезирование удаленного участка аорты.
Кальциноз внутрисердечный
Патологический процесс отложения солей кальция на склеротических пристеночных утолщениях миокарда и его хордальных нитях, створках и основаниях клапанов (внутрисердечный кальциноз) приводит к тому, что в тканях происходит изменение физико-химических свойств. В них накапливается фосфатаз щелочной, который ускоряет образование солей кальция и способствует их оседанию на некротических участках. Иногда внутрисердечный кальциноз сопровождается редкими, а порой и неожиданными проявлениями, например, повреждением эндотелия и его экскориацией. В отдельных случаях происходит разрыв эндотелия, который вызывает тромбоз клапанов.
Тромбозы опасны тем, что приводят к сепсису и тромбоэндокардиту. В медицинской практике немало случаев, когда тромбоз полностью перекрывал митральное кольцо. На почве внутрисердечного кальциноза может развиться стафилококковый эмболический менингит, который практически всегда заканчивается летальным исходом. При распространении кальциноза на обширные участки створок клапана происходит размягчение его тканей и формирование на них казеозовидных масс. С клапанных створок казеоз может перейти на близлежащие участки миокарда.
Различают два вида внутрисердечного кальциноза:
- Первичный (дегенеративный, возрастной), происхождение которого не всегда известно. Чаще всего наблюдается при старении организма.
- Вторичный, возникающий на фоне заболеваний сердечно-сосудистой и эндокринной систем, почек и т.п.
Лечение первичного кальциноза сводится к профилактике возникновения дистрофических изменений, связанных со старением организма. При вторичном кальцинозе в первую очередь устраняется причина, вызывающая процесс образования известковых наростов на стенках сосудов и клапанах.
ангиопластика — метод устранения кальциноза
Распространенным методом лечения некоторых заболеваний сердца, в частности инфаркта миокарда применяется баллонная ангиопластика (восстановление просвета сосуда посредством раздувающегося баллона). Этим способом расширяют коронарные артерии, сдавливая и расплющивая кальциевые наросты на их стенках, перекрывающие просветы. Но сделать это достаточно трудно, так как в баллонах требуется создать давление, в два раза превышающее то, которое используется при лечении инфаркта. При этом возникают некоторые риски, например, система наддува или сам баллончик могут не выдержать увеличенного до 25 атм. давления и лопнуть.
Клинические признаки
Чаще всего симптомы внутрисердечного кальциноза проявляются на поздних стадиях, когда известковые отложения уже вызвали значительные физиологические изменения строения сердца и привели к нарушению кровообращения. Человек ощущает перебои в сердечном ритме, испытывает боль в области сердца и постоянную слабость. У него часто кружится голова ( особенно при резкой смене положения). Постоянным спутником кальциноза является одышка. В первое время она уменьшается в состоянии покоя, но при прогрессировании заболевания отмечается даже во время ночного сна. Возможны непродолжительные обмороки и кратковременные потери сознания.
Основные причины возникновения кальциноза кроются в нарушении регуляции обменных процессов. Оно может быть вызвано сбоями в работе эндокринной системы, которые приводят к снижению выработки парагормонов и кальцитонина. Это становится причиной нарушения кислотно-щелочного баланса крови, в результате чего соли кальция перестают растворяться и в твердом виде оседают на стенках сосудов.
Нередко кальцинированию способствуют заболевания почек (хронический нефрит или поликистоз), опухоли и миеломные заболевания. Кальциноз артерий может возникать в послеоперационный период, на фоне травмирования мягких тканей при имплантации функциональных устройств. Известковые конгломераты больших размеров чаще всего образуются на участках с отмершей тканью или при ее дистрофии.
Видео: кальциноз папилярных мышц левого желудочка сердца
Современные методы диагностики
Высокая смертность среди больных с диагнозом кальциноз сердца или аорты заставляет медиков всего мира искать новые более совершенные методы диагностирования этого заболевания. В стадии клинических испытаний находятся следующие методики:
- ЭЛКГ (электронно-лучевая компьютерная томография), дающая качественную оценку кальцинирования.
- Двухмерная ЭХОКГ. посредством которой получают визуализацию кальцинитов. Они выявляются в виде множественных эхосигналов. Эта методика позволяет выявить анатомические нарушения, но не дает количественной оценки степени распространенности кальцинирования.
- Ультрасонография. С ее помощью можно выявить кальциноз стенок сосудов, но он не позволяет установить наличие и степень кальцинирования клапанов аорты.
- Ультразвуковая денситометрия. Она проводится посредством Nemio - диагностической системы от фирмы TOSHIBA. В нее входит кардиальный датчик в виде фазированной решетки и компьютерная кардиальная программа IHeartA. Этот прибор позволяет диагностировать степень распространения кальциноза по показателям Mean.
- Если Mean меньше 10, кальциноз АК отсутствует;
- Если 10
- Если 13
- Mean>17 свидетельствует о значительном разрастании известковых отложений (3 степень).
- Если 13
Особенно важно своевременно и правильно диагностировать степень кальциноза в период беременности . При высокой степени обызвествления нередко возникают проблемы во время родов, так как кальций может оседать не только на клапаны сердца, но и на плаценту. Если поставлен диагноз кальциноз 1-ой степени, следует ограничить употребление продуктов с высоким содержанием кальция. Рекомендуется прием поливитаминов и препаратов с большим содержанием магния.
Народные рецепты против кальциноза
Считается, что можно остановить развитие кальциноза, используя народные средства на основе чеснока. Уникальную способность этого растения растворять известковые отложения обнаружили европейские ученые, проводившие исследования о воздействии его биологически активных веществ на кровеносные сосуды. В профилактических целях в день достаточно съедать всего два зубчика.
Китайские целители готовили чесночную настойку из 300 г очищенных и измельченных долек чеснока и 200 граммов спирта (водки). После 10-тидневного настаивания ее принимали по следующей схеме:

Сохранился рецепт «Эликсира молодости», который использовали тибетские монахи для очищения кровеносных сосудов и продления жизни:
- Они брали по 100 грамм сухой травы ромашки, пустырника и березовых почек. Тщательно перемешивали и измельчали смесь. Одну столовую ложку приготовленного сбора заваривали 0,5 л кипятка и настаивали 20 минут. Стакан теплого процеженного настоя, с добавлением столовой ложки меда необходимо выпить вечером перед сном. Вторая порция выпивается утром натощак.
Оба эти бальзама эффективно очищают сосуды, устраняя признаки атеросклероза и кальциноз стенок аорты . возвращая им их эластичность. Использовать их рекомендуется раз в пять лет.
 При кальцинозе аорты в стенках аорты начинается отложения кальция. В норме такого явления быть не должно, но если в крови становится очень много кальция, то он откладывается совсем не там, где надо. Это состояние угрожает жизни человека, ведь проникающий в стенку сосуда кальций делает его очень ломким и он просто теряет свою эластичность. Многие интересуются, как проводится лечение кальциноза аорты. Об этом мы расскажем ниже.
При кальцинозе аорты в стенках аорты начинается отложения кальция. В норме такого явления быть не должно, но если в крови становится очень много кальция, то он откладывается совсем не там, где надо. Это состояние угрожает жизни человека, ведь проникающий в стенку сосуда кальций делает его очень ломким и он просто теряет свою эластичность. Многие интересуются, как проводится лечение кальциноза аорты. Об этом мы расскажем ниже.
Лечение проводится следующим образом:
- использование магния. Магний является естественным антагонистом кальция и его применение приведет к тому, что весь лишний кальций с аорты сердца растворяется в избытки, которые выводятся из организма, а то количество кальция, которое не вывелось – усваивается костями;
- лечение для пациентов с сердечной недостаточностью . С большой осторожностью назначаются дигиталисных препаратов. Акцент тут делают на применение мочегонных средств и ингибиторов ангиотензин-превращающего фермента. При кальцинозе весьма благоприятно применение антиагрегантов;
Лечение при возникновении бактериемии. Кальциноз – это фактор риска для возникновения эндокардита инфекционного и если это произошло, то применяется антибактериальная профилактика и лечение;
 - больной должен сбросить лишние килограммы.
Поэтому диета – прежде всего. Нужно заниматься спортом, но по специально разработанной программе, так как чрезмерные физические нагрузки здесь неуместны и вредны. Чтобы аорта не подвергалась нагрузкам в виде жировых бляшек нужно правильно составить свой рацион питания. Желательно не вести сидячий образ жизни, обязательно бросить курить;
- больной должен сбросить лишние килограммы.
Поэтому диета – прежде всего. Нужно заниматься спортом, но по специально разработанной программе, так как чрезмерные физические нагрузки здесь неуместны и вредны. Чтобы аорта не подвергалась нагрузкам в виде жировых бляшек нужно правильно составить свой рацион питания. Желательно не вести сидячий образ жизни, обязательно бросить курить;
- нужно постоянно следить за уровнем кальция в крови . Для этого его надо регулярно измерять уровень кальция в лаборатории. После сдачи анализа крови и получения результатов следует сразу же отнести его к терапевту на расшифровку. Если кальция в крови очень много, терапевт должен найти причину, как именно он попал в кровь.
Прогноз при этом диагнозе определен медленным прогрессом в проявлениях болезни, однако он становится намного серьезней в более тяжелых случаях, если возникают осложнения в виде тромбоэмболии, инфекционного эндокардита и сердечной недостаточности.


