04.09.2018
Ghidurile europene pentru resuscitare. Etapa de menținere pe termen lung a vieții. Principii de terapie intensivă a perioadei de postresuscitare
Scop Completați algoritmul CPR cu
luând în considerare schimbările internaționale moderne 2005
(Comunitatea internațională nu este mulțumită de rezultatele CPR
supraviețuirea „adevărată” la deces în etapa prespitalicească - 6,4% revizuire a algoritmilor internaționali din 2000)
Resuscitare 2006 (Norvegia) - prima analiză a noului
algoritm
Congresul European de Cardiologie (Austria 2007) –
aspecte noi, perspective
Congresul Mondial de Cardiologie (Argentina 2008) modalități de creștere a eficienței
Asociația Americană a Inimii (AHA) 2015–
ultima revizuire a algoritmului
2
Când inima se oprește brusc, sângele conține de obicei suficient oxigen pentru a continua să hrănească organele timp de 10 până la 15 minute. Cu condiția, însă, să circule sângele datorită masajului cardiac. Alte cercetări arată, de asemenea, că practica gură la gură „nu este necesară”.
Acest lucru arată că dezbaterea durează de mult timp fără aplicarea unei singure practici unificate. Astfel, un masaj mai rapid și mai puternic trebuie efectuat cu decompresie completă pentru a crește întoarcerea venoasă. Într-adevăr, dacă puțin sânge s-a întors în inimă, atunci există puțin sânge de trimis.
Planul nostru
RCP de bază(Resuscitare cardiopulmonara)
BLS (de bază
suport de viata)
(B Eficiența RCP (cardio-pulmonar
resuscitare) în Mai mult depinde de
corectitudinea tehnicii BLS (Basic
Viaţă
(B
Suport) și defibrilare precoce,
defibrilare decât din
set de medicamente și utilizarea lor!
Cerința principală este
Tehnica BLS „PERFECTĂ”!
4
Tine minte!
În lipsa semnelor absolutemoartea biologică în toate cazurile
diagnosticat
„MOARTE CLINICĂ”
!
Decretul Federației Ruse Ave. Nr. 950 din 20/09/12
Legea federală privind protecția sănătății cetățenilor.
Lanțul de supraviețuire
Activarea serviciului de salvareResuscitare cardiopulmonara
Folosind AED
Resuscitare medicală
6
Socotiți minute
când este opritinimă, vătămare
creierul merge mai departe
in mai putin de 5
minute
Începeți BLS ca
cât mai repede posibil
BLS economisește timp
BLSsuporturi
tesaturi
cap
creierul înainte
apariția AED
sau
profesional
Ajutor
Acțiunea #1: Verificare de securitate
Estimaînconjurător
mediu cu
puncte de vedere
personal
Securitate
9
10. Pericole
Amenințare externă percepută pentru brigadăresuscitatoare (flacără deschisă, mare
animale agresive, criminale
circumstanțe militariste
produse etc.)
Incapacitatea fizică de a ajunge
corp
Amenințare „internă” pentru resuscitator
11. Acțiune
ia măsuri pentru aeliminarea pericolului
(poliție, salvatori,
pompieri etc., înseamnă
protectie personala)
se apropie de corp
12. Acțiunea numărul 2 (pacientul este în viață) - examinarea inițială
Set minim de caracteristici:Constiinta
Respirație spontană
Puls pe artera principală
12
13. VERIFICAREA CONȘTIINȚEI ȘI A RESPIRAȚIEI ÎN ACELAȘI TIMP
1-Se agităde umeri
1 (tactil
a lua legatura)!
2-însoțește
2 discurs inversat
(cel mai simplu
întrebare)!
3-Simultan
3 vizual
defini
turul pieptului
celule!
13
14. Apelați pentru ajutor - „rezervați un asistent”
"Te rog stai!""Am nevoie de ajutorul vostru!"
15. Verificați dacă există semne de circulație dacă sunteți calificat
Nu mai mult de 5 secundeverifica-ti pulsul pentru
artera carotida!
Poate fi realizat
in acelasi timp cu
verificarea respirației și
conștiință în prezență
aptitudini.
16. Verificarea pulsului
Cu tampoanele de cel puțin două sau trei (patru) degete:De la mijlocul gâtului (mărul lui Adam, mijlocul la femei)
Glisați în lateral, sprijinindu-se pe mușchiul sternocleidomastoidian
Anterior - spatele la coloana vertebrală
17. „Asistent rezervat” cheamă ajutor și se întoarce la tine!
Începi un masaj cu inima închisă și în același timp: „Se poateinsuficienta cardiaca! apel ambulanță si revino
înapoi!"
18. Fără puls și niciun motiv pentru a opri RCP...
Imediatînceputul masajului cardiac!
18
19. Compresiuni în centrul toracelui
1920. Așezați palmele pe centrul pieptului (palma alunecă din axilă și se oprește între glandele mamare) - nu atingeți
Pune-ți palmele în centru cufăr(palma alunecă din axilă și
se opreste intre glande mamare)
- nu atingeți cu degetele!
21. Apăsați pe stern de cel puțin 100 de ori pe minut și nu mai mult de 120, la o adâncime de cel puțin 5 cm și nu mai mult de 6 cm, schimbându-se la fiecare două minute!
Dă des, dăadânc!
De cel puțin 100 de ori
pe minut și nu
peste 120!
nu la adâncime
mai putin de 5 cm si nu
peste 6 cm!
22. TEHNICA PERFORMANȚEI
-Ajunge pe genunchiperpendicular pe corp
-Găsiți mijlocul pieptului
celule!
-Strângeți-vă mâinile în lacăt (ca
prezentat în figură)!
- Luați poziția corpului
astfel încât mâinile tale să se machieze
unghi drept cu corpul!
- Nu vă îndoiți coatele!
- Compresiuni pe piept
efectua celula pe cheltuiala
munca trunchiului tău, nu
mâinile!
23. Să efectuezi IVL (Ventilația Artificială a Plămânilor) sau nu?
Da - barieră saumijloace mecanice de realizare
IVL (ventilație pulmonară artificială).
Nu - în lipsa unor astfel de fonduri
ventilator salvator prin metoda gura la gura sau
„Gură la nas” nu conduce. Dacă salvamar
singur, el nu poate efectua ventilație mecanică până când
sosirea unui alt salvamar, sau
echipa specială de salvare.
23nu pierd timpul aruncând capul pe spate
și ridicarea bărbiei
în caz de traumatism la cap, coloana vertebrală, proeminență primară a maxilarului inferior,
dar la
ineficienta(!),
este permisă înclinarea capului
ridicarea bărbiei
24Important înainte de începerea ventilației mecanice
Examinarea vizuală a cavității bucale
Doar dacă există un corp străin vizibil
îndepărtați cu degetul sau cu aspiratorul
În prezența vărsăturilor și nu
posibilitatea înlăturării lor imediate -
intoarce capul in lateral si continua
compresii izolate
Acest examen este recomandat la fiecare respirație /
o serie de respirații
25
26. Verificați respirația
vezi - auzi - simtiSimultan
controlul
circulația nu este
ţinut
5-10 secunde, nu mai mult
Următorul element de acțiune este... trimite după ajutor și
echipamente
… primele respirații ventilatoare ale tuturor pacienților adulți și
copii cu brusc („în fața”)
stop cardiac poate
se lasa 1 minut pt
apel telefonic și
pregătirea echipamentului!
27
28. Etapa de diagnosticare - element de acțiune (primele respirații ale ALV)
?28 Primele două respirații de plin
controlul adâncimii cu eficient
ridicarea pieptului
(fiecare puțin peste 1 secundă)
Importanța practicării manipulării!
29
30.BLS (salvatori neprofesioniști instruiți)
30 xx2
Compresiuni
si respiratii
/:2/ oricare
rapid
accesibil cu excepţia
si maxim
într-un mod sigur
U /30/
toate
pacientii
(unu
resuscitator),
nou-născuți
31.BLS (salvatori neprofesioniști instruiți)
30 xx2
?
32. BLS (salvamari non-profesioniști instruiți)
Dacă sunt doi salvatori - schimbațiroluri la fiecare 5 cicluri
(30:2 x 5)
Sau la fiecare 2 minute
(200-240 compresii) dacă
fara ventilatie
33. BLS (salvamari non-profesioniști instruiți)
Se recomandă ca salvatorul să efectueze RCPnumărați numărul de compresii.
Dacă primul salvator, până la momentul respectiv
al doilea salvator (capabil de ventilare),
gata să respire, a reușit să o facă în totalitate
mai putin de 30 compresiuni (mai putin de 1 ciclu), el
(primul salvator) ar trebui să finalizeze ciclul de
30 de compresii
iar al doilea salvator să facă
2 respiratii
continua RCP, conform
protocol, până la finalizarea cu drepturi depline 5
cicluri (30:2),
34. BLS (salvatori neprofesioniști instruiți)
Dacă până la momentul pregătiriial doilea salvator care efectuează ventilația mecanică,
primul salvator a făcut peste 30
compresii, apoi inversarea rolului
salvamarii vin imediat după
cum al doilea salvamar
face 2 respiratii.
Apoi rolurile se schimbă fiecare
5 cicluri, conform protocolului.
35. Dacă circulația este menținută, continuați să respirați (la fiecare 6 secunde = 10 respirații pe minut)
În orice mod rapid accesibil și cât mai sigur posibil36. Poziție laterală stabilă
pacienţii sunt inconştienţi, darcu suflarea
menține permența
tractului respirator
37. Poziție laterală stabilă (tehnică)
38. Modalități de îmbunătățire a eficacității RCP în stadiul BLS
Eliminarea tuturor nejustificatemasaj inima de rupere!!!
Tehnica corectă de masaj cardiac
RCP de bază în volum: izolat
compresii fără respirații ventilatoare (înainte de sosire
salvamar instruit sau echipaj)
brigăzi
Algoritm pentru resuscitarea cardiopulmonară de bază și avansată la adulți, precum și recomandări pentru CPR 2010 (atașat la sfârșitul articolului).
anticipând ghiduri clinice, trebuie făcute câteva avertismente importante. Algoritmii moderni de resuscitare cardiopulmonară (RCP), sursa principală a cărora majoritatea sunt standarde și protocoale străine, implică implementarea principiului „vezi-acționează” și, prin urmare, nu pretind că formulează niciun diagnosticeîn sensul tradițional, nosologic al cuvântului.
Mai mult, terminologia acestor standarde și protocoale nu include o serie de concepte familiare unui specialist intern - " stări terminale», « moarte clinică" etc. În schimb, este vorba pur și simplu de afirmarea unor fapte actuale - lipsă de conștiință, lipsă de respirație spontană, stop circulator, unul sau altul tip de tulburare a ritmului cardiac etc. - fiecare dintre acestea în sine implică un anumit set de acțiuni ale resuscitatorului.
Prezența conștiinței și, în același timp, verificarea respirației
În plus, se pune accent și pe pauzele de vânătoare, care nu trebuie să depășească 5 secunde. De la presiunea de perfuzie inima coronariană ritmul cardiac scade foarte rapid, necesitând de obicei 10 până la 15 compresii pentru a atinge din nou nivelul de perfuzie al ciclului anterior. Prin urmare, este important să opriți cât mai puțin masajul cardiac și deci „nu faceți gură la gură”, ceea ce poate fi o pierdere de timp. Asta și pentru că, întrucât organismul are un echilibru de oxigen, practicarea insuflației nu este necesară.
S-a stabilit de mult timp și a devenit tradițional împărțirea măsurilor CPR în măsuri de bază ( Engleză. de bază) și avansat ( Engleză. avansat). În terminologia domestică, aceasta corespunde aproximativ etapelor de resuscitare generală și, respectiv, specială. Ca parte a primei etape, asistența este oferită fără utilizarea de medicamente și echipamente. În cazul în care posibilitatea utilizării acestor fonduri este disponibilă încă de la începutul acordării asistenței (de exemplu, într-un cadru spitalicesc), etapele primei etape se suprapun celor din a doua și/sau se modifică în funcție de circumstantele.
Care sunt riscurile în gură?
Atunci când salvatorul urmează să efectueze insuflații, trebuie neapărat să întrerupă masajul cardiac pentru aproximativ 5 secunde. Cu toate acestea, perfuzia și perfuzia vasculară cerebrală artere coronare hrănirea inimii în acest moment nu mai sunt garantate. Prin urmare, există un risc pentru că tensiune arteriala nu este continuă și, prin urmare, creierul nu este conservat. Gură la gură crește presiunea în torace, ceea ce reduce întoarcerea venoasă, dar și perfuzia arterială coronariană și fluxul sanguin cerebral. Dacă pieptul este comprimat în timpul cavității bucale, aceasta crește presiunea în piept. Multe studii indică, de asemenea, că insuflația este întotdeauna prea puternică, iar introducerea de oxigen în doze mari poate avea un efect negativ asupra creierului. Menținerea saturației de oxigen între 94 și 98% ar fi mai bine pentru a cronometra supraviețuirea. În sfârșit, este de asemenea important de menționat că multe victime ale stopului cardiac au un reflex inițial numit „oftat” al inhalării: dacă compresiile toracice încep imediat și continuu, reflexul continuă, asigurând ventilația fiziologică a aerului.
Este gura la gură compatibilă cu publicul larg
Având în vedere elementele care s-au văzut mai sus și în logica publică generală, se mai poate întreba dacă practica gură la gură este compatibilă cu economizorul lambda.Cu toate că în general toți algoritmii moderni de RCP provin din celebra schemă ABC dezvoltată la începutul anilor 1960 de Peter Safar (SUA), progres semnificativ detaliat ne face să le acordăm o atenție deosebită astăzi.
Deci, indicația pentru începerea resuscitarii este o deteriorare bruscă a stării pacientului, care duce la pierderea suspectă a conștienței. Dacă contactul cu pacientul este într-adevăr pierdut, trebuie să apelați imediat pentru ajutor (alte persoane, un medic, o echipă de terapie intensivă) și să continuați cu primul pas de resuscitare de bază:
Ghidurile internaționale pentru resuscitarea cardiopulmonară au fost actualizate în octombrie. Acest articol discută elementele de bază ale resuscitarii și recomandă măsuri avansate. Consiliul Elvețian pentru Resuscitare, care este organismul care publică recomandări pentru Elveția, a integrat aceste sensibilități diferite într-un algoritm unic.
Măsuri inițiale
- Respectați frecvența și profunzimea masajului cardiac.
- Lăsați pieptul să se relaxeze complet între fiecare compresie.
- Minimizați întreruperile dintre compresii.
Pasul A - managementul căilor aeriene (căi aeriene).
Sarcina este de a elimina obstrucția căilor respiratorii de către limbă și corpurile străine și apoi menținerea permeabilității acestora, parcurgând următorii pași în succesiune:
- deschideți gura pacientului;
- impinge inainte maxilarul inferior;
- efectuați extensia în coloana cervicală (înclinarea capului înapoi); la pacientii cu leziuni posibile sau evidente cervicale a coloanei vertebrale, maxilarul inferior este avansat fără prelungirea gâtului pentru a evita producerea unei leziuni suplimentare măduvei spinării;
- încercați să îndepărtați mecanic corpul străin: corpurile străine dense sunt îndepărtate cu degetele, în timp ce nu ar trebui să încercați să apucați corpurile străine rotunde, ceea ce poate ajuta la împingerea acestora din urmă în secțiunile mai adânci ale tractului respirator; corpurile străine lichide sunt îndepărtate prin ștergere cu o cârpă uscată;
- cu eșecul de a îndepărta aspirat corpuri străine cu degetele, efectuați manevra Heimlich: îndoind mâinile la fel ca la un masaj cu inima închisă, efectuați mai multe mișcări sacadate în regiunea epigastrică în direcția de jos în sus.
Următorul pas este evaluarea respirației spontane, care presupune observarea excursiilor respiratorii ale toracelui. Orice alte metode (auscultare etc.) sunt recunoscute ca o pierdere de timp inacceptabilă. Dacă nu există mișcări respiratorii,
Pasul B - (respirația) ventilația artificială a plămânilor.
Cea mai simplă ventilație expiratorie se realizează folosind metodele gură la gură sau gură la nas. Presupune că măsurile pentru asigurarea și menținerea permeabilității căilor respiratorii au fost deja finalizate.
Măsurarea inconsecventă a pulsului este recomandată numai pentru profesioniștii medicali și pentru cel mult zece secunde. Compresiunile toracice ar trebui să fie rapide și puternice. Rezumatul recomandărilor pentru stop cardiorespirator. Când un salvator învață să aerisească, ar trebui să efectueze două ventilații la fiecare 30 de compresii. Este întotdeauna recomandat lucrătorilor din domeniul sănătății, chiar dacă sunt singuri. Dacă salvatorul nu este instruit în ventilație sau dacă ventilația este ineficientă, atunci numai masajul cardiac poate fi luat în considerare pentru asistență profesională.
Tehnica de ventilatie:
- prindeți nasul victimei cu degetele sau obrazul;
- apăsați strâns buzele în jurul gurii pacientului și suflați ușor în aer;
- monitorizează excursia toracică și expirația pasivă ca criterii pentru eficacitatea ventilației mecanice.
Pentru a crește eficiența ventilației mecanice și a siguranței sale igienice, pentru resuscitator pot fi utilizate următoarele dispozitive simple:
Ventilația este considerată eficientă atunci când pieptul poate fi îndepărtat. După intubarea pacientului și pentru simplitate, se recomandă o rată de ventilație de 10 pe minut, separată de masaj. Defibrilatorul trebuie utilizat cât mai curând posibil, urmând instrucțiunile pentru fiecare model. Analiza timpurie ritm cardiac vă permite să distingeți ritmurile „șocante” de ritmurile „neșocante”. După fiecare defibrilare, masajul cardiac trebuie reluat imediat. Reevaluarea ritmului se face la fiecare două minute, cu excepția cazului în care victima își recapătă semne de viață.
- masca din plastic cu supapa;
- conductă de aer, inclusiv în formă de S;
- mască de supapă.
După implementarea primelor două respirații, se trece la următoarea etapă - evaluarea prezenței circulației sanguine. Se bazează pe palparea pulsului carotidian al pacientului. Dacă se detectează stop circulator,
Măsuri extinse
Întreruperile compresiunilor toracice trebuie să fie reduse la minimum, inclusiv plasarea unui acces vascular sau intubarea. Pentru a asigura o calitate optima a masajului cardiac, se recomanda si schimbarea persoanei responsabile de masaj la fiecare doua minute.
Fibrilație ventriculară sau tahicardie ventriculară pulsatilă
Pacientul nu primește epinefrină dacă prima defibrilare este eficientă. O doza de 300 mg amiodarona este recomandata si dupa a treia defibrilare.
Asistolie sau activitate electrică pulsată
Pe de alta parte, se recomanda administrarea a 1 mg de epinefrina cat mai devreme.Pasul C – (circulație) masaj cu inimă închisă.
Tehnica de implementare a acesteia:
- este necesar să se așeze pacientul pe o suprafață dură plană (în condiții primitive - podeaua);
- baza palmei unei mâini cu degetele îndreptate este așezată pe marginea treimii mijlocii și inferioare ale sternului de-a lungul liniei mediane;
- baza celeilalte palme este suprapusă pe suprafața din spate a primei astfel încât proiecțiile punctelor de presiune maximă de pe suprafața anterioară a pieptului să coincidă;
- compresiile toracice se efectuează la o frecvență de cel puțin 100 min -1 strict în unghi drept față de planul frontal, fără a îndoi brațele înăuntru articulațiile cotului, sub influența gravitației jumătății superioare a corpului resuscitatorului.
Criteriul de eficacitate al masajului cu inima închisă este prezența undelor de puls sincrone cu compresia pe artera carotidă a pacientului. Astfel, doar al doilea resuscitator poate evalua eficacitatea masajului.
Etiologie şi tratament posibil stop cardiorespirator. Slăbiciunea dovezilor împiedică, de asemenea, recomandarea utilizării unui dispozitiv automat de masaj cardiac sau a unei supape de impedanță pentru a optimiza presiunea intratoracică în timpul masajului. Pe de altă parte, transferul pacientului sub masaj într-un centru cu cateterism cardiac sau terapie extracorporală poate fi avut în vedere de la caz la caz, în funcție de circumstanțe și protocol.
Inducerea activă a hipotermiei terapeutice nu mai este recomandată, la fel ca și răcirea prespitalicească a pacienților. Pentru copiii cu vârsta cuprinsă între 1 și 8 ani, există electrozi pediatrici sau un mod pediatric.
- Asigurați-vă că nimeni nu atinge victima.
- Apăsați butonul de lovire dacă este necesar.
- Ajutorul calificat prevalează.
- Victima își reia respirația normală.
- Ești epuizat.
La efectuarea RCP alternează două respirații de salvare cu 30 de compresii toracice. La utilizarea ventilatoarelor, începând cu punga AMBU, compresiile trebuie efectuate fără oprire, stratificandu-le pe respirații de salvare.
Masajul inimii deschise este posibil numai in conditii sterile (sala de operatie, sala de resuscitare) si este indicat pentru:
Această ventilație de înaltă calitate nu poate fi așteptată de la salvatorii gură la gură. Ce înseamnă asta pentru noi? Veți găsi totul în două articole. Acesta este prescurtat, rezumă esențialul principal și majoritatea Puncte importante. Și învață cele mai bune practici de resuscitare în fiecare detaliu.
Cele mai bune practici de resuscitare?
Este important nu numai să spuneți conducerii cum să resusciteze.
Deci, iată procedurile de resuscitare recomandate
Bineînțeles că sunt aici. Pentru laici, schimbările sunt puține – chiar mai puțin decât se aștepta din partea publicului profesionist. L-am rezumat în mai multe capitole.- ineficiența masajului cu inima închisă;
- piept „plutitor”;
- congelare.
Înseamnă CPR extinsă:
1. Utilizarea echipamentelor pentru diferențierea diferitelor tipuri de stop circulator și aplicarea măsurilor specifice de tratament pentru fiecare dintre acestea. Rezolvarea acestei probleme necesită evaluarea formei de undă ECG utilizând un monitor cardiac sau un defibrilator electric echipat cu un monitor ECG încorporat. Tipurile de stop circulator și acțiunile prezentate în fiecare dintre ele sunt detaliate în opium anna de mai jos.
În comparație cu șoaptele profesionale și toate speculațiile, decizia este clară. Respirația gură la gură este încă o parte integrantă a resuscitarii. Desigur, este imposibil să respiri, dar ai un motiv să o faci. Cu toate acestea, dacă ești străin și nu ai niciun echipament de protecție cu care să faci față, poți face doar compresii toracice. Veți găsi multe detalii în articolul următor și vom analiza respirația bucală mai detaliat. Părea mai dificil decât este. Deci, totul a fost adunat într-un singur bloc.
Etapa suportului vital elementar
În predarea resuscitarii, el este progresiv, dar salvatorul poate să nu se simtă legat de secvență, iar întreaga schemă este simplificată. Salvatorul persoanei vătămate doar strigă și scutură din umeri. Ca studiu non-profesional al conștiinței, este suficient. Mai mult, rezultatele impulsului dureros pentru laici erau uneori confuze.
2. Utilizarea unei varietăți de dispozitive pentru a menține permeabilitatea căilor respiratorii, ventilația pulmonară artificială și inhalarea de oxigen. Menținerea permeabilității căilor respiratorii în timpul RCP prelungită poate fi realizată prin:
- intubarea traheală (cel mai bun mod cu disponibilitatea echipamentului și a personalului instruit);
- utilizarea canalelor de aer traheoesofagiene (CombiTube);
- traheo- sau conicotomie.
Ventilația artificială a plămânilor poate fi efectuată folosind o pungă auto-expandabilă AMBU sau folosind orice alt dispozitiv. Inhalarea oxigenului (umidificat optim) poate fi efectuată atât printr-un ventilator, cât și cu respirația spontană a pacientului - printr-o mască facială sau canule nazale. Cea mai mare concentrație de oxigen inhalat este furnizată prin inhalare printr-o mască de față cu o pungă de alimentare (receptor).
Nu există suficiente dovezi concludente, dar subiectul a fost în general deschis. În orice caz, este foarte recomandat să folosiți difuzorul pornit telefon mobil- acest lucru va permite ambelor părți să resusciteze în timp ce sunt încă în contact cu operatorul liniei de urgență.
Și există vești interesante - de exemplu, acum se recomandă administrarea a 150-300 mg acid acetilsalicilicîn pieptul afectat în piept și faceți comprimatul cât mai probabil posibil. Despre toate celelalte noutăți vă vom informa în etape, în alte articole pe care le pregătim.
Toată lumea ar trebui să poată salva vieți. Și ce ar trebui să facă medicul cu privire la această problemă? Aceste cunoștințe au fost confirmate de cercetări în tipuri variate institutii medicale. Această zonă este în continuă evoluție. Cunoașterea restabilirii vieții a fost consemnată într-o lungă istorie când profetul biblic Ilie a răstignit un copil. De-a lungul timpului au evoluat diverse metode, deși în unele cazuri resuscitarea a fost văzută ca acționând împotriva naturii. Biserica Catolică a considerat aceste obiceiuri ca pe o ofensivă împotriva voinței lui Dumnezeu.
- Asigurarea accesului venos necesar pentru administrarea medicamentelor, stimulare transvenoasă și prelevare de sânge pt teste de laborator. CPR poate fi utilizată:
- acces venos periferic, cel mai adesea prin vena jugulară externă sau venele safene ale brațului;
- acces la vena cavă superioară și inferioară prin venele subclavie, jugulară internă sau femurală.
Când calea venoasă de administrare nu este disponibilă medicamente calea de administrare endotraheală poate fi utilizată ca alternativă. Epinefrina, atropina, lidocaina, diazepamul și naloxona pot fi administrate endotraheal, crescând doza de medicament de 1,5-2 ori și diluând-o cu soluție izotonă de clorură de sodiu la un volum de 10 ml.
Cu toate acestea, încercările primitive de a restabili viața nu au încetat, indiferent dacă sunt legate de magia neagră sau de vrăjitorie. La conferință au participat peste 320 de experți din 31 de țări, iar la pregătirea noilor recomandări au fost luate în considerare 450 de recenzii. Cele mai bune practici sunt dezvoltate și publicate pentru a respecta principiile Medicina bazată pe doveziși poate servi drept ghid pentru practica clinică zilnică.
Versiunea completă este disponibilă pe site-ul web al Consiliului Ceh pentru Resuscitare. Resuscitare de bază. Se pune accent pe adâncimea compresiilor toracice, pe rata de 100 de compresii pe minut și pe minimizarea întreruperii acesteia. Salvamarii de antrenament ar trebui să asigure un raport de compresie și ventilație de 30: Straturile ar trebui, totuși, să folosească 30.
Tactica RCP extinsă este determinată în primul rând de tipul de stop circulator. Astăzi, există cinci tipuri de stop circulator.
1. Fibrilație ventriculară (FV)
Daca FV se dezvolta in fata personal medical, asistența trebuie începută cu defibrilarea electrică (dezactivarea modului de sincronizare a pulsului!) cu o energie de impuls de 200 J, dacă este ineficientă - din nou cu o energie de 300 J, dacă este ineficientă - 360 J. Dacă această primă serie de impulsuri este ineficientă , RCP standard de bază ar trebui începută pentru a menține tonusul vascular necesită adrenalină intravenoasă la o doză de 1 mg la fiecare 3-5 minute. Pentru a transfera FV într-un ritm eficient hemodinamic, este necesar să se utilizeze medicamente antiaritmice, după introducerea fiecăruia dintre acestea, este necesară defibrilarea repetată cu o energie de impuls de 360 J conform schemei „descărcare bolus, descărcare bolus”:
LA versiunea completa schimbări majore dezvoltate în următoarele domenii: resuscitare de bază, electroterapie, avansat îngrijiri de resuscitare la adulți, tratamentul inițial al sindroamelor coronariene acute, resuscitarea la copii, resuscitarea nou-născuților după naștere, principii de resuscitare.
La sondaj au participat 73 de respondenți. Din 90 de chestionare, randamentul a fost de 81%. Cercetarea sa concentrat pe mai multe domenii. S-a demonstrat că nu există diferențe semnificative între cunoștințele asistenților medicali din instituțiile individuale. Cunoștințele pot fi evaluate ca medii. 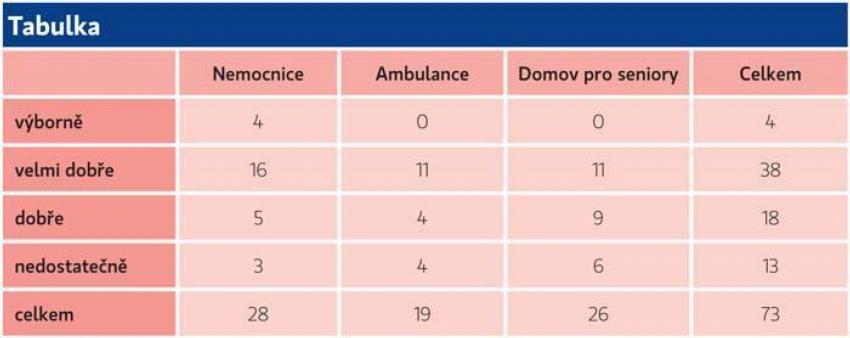
Obiectivul 2: Determinarea utilizării modelelor de instruire și a manualelor în timpul antrenamentului.
- Lidocaina la o doză inițială de 1–1,5 mg·kg -1, dacă impulsul ulterior este eficient, continuați cu o rată de 2 mg × kg -1 × h -1, dacă este ineficientă, utilizați amiodarona.
- Amiodarona în doza inițială de 300 mg, cu FV stabilă, administrare repetată în doză de 150 mg.
Dacă este detectată FV de vârstă necunoscută, îngrijirea trebuie inițiată (sau continuată) cu RCP de bază și administrare intravenoasă 1 mg adrenalina. Algoritmul suplimentar al acțiunilor este redus la schema descrisă mai sus.
2. Tip tahiaritmic de stop circulator (tahicardie fără puls).
Acest tip de stop circulator apare cel mai adesea cu tahicardia ventriculară, mai rar cu tahicardia supraventriculară cu un complex QRS larg (mai mult de 0,11). cu) sau tahicardie fusiformă (piruetă).
În cazul în care dezvoltarea tahiaritmiei are loc în fața personalului, asistența ar trebui să înceapă cu cardioversie cu electropuls(prin pornirea modului de sincronizare a impulsurilor!) cu o energie a impulsului de 50 J, dacă este ineficient, repetați cu o energie de 100 J, dacă este ineficient - 150 J. Dacă această primă serie de impulsuri nu are succes, ar trebui pornită CPR standard; pentru a menține tonusul vascular necesită introducerea de adrenalină în doză de 1 mg la fiecare 3-5 min. Pentru a transfera ritmul cardiac la unul eficient din punct de vedere hemodinamic, este necesar să se utilizeze medicamente antiaritmice, după introducerea fiecăruia dintre care este posibilă o cardioversie repetată cu o energie de impuls de 150. J:
- Lidocaină în doză inițială de 1–1,5 mg × kg -1 , cu ineficiență - cardioversie cu o energie de impuls de 150 J, în caz de ameliorare - perfuzie de întreținere cu lidocaină la o rată de 2 mg × kg -1 × h -1 ; în caz de ineficienţă – folosirea unui alt antiaritmic.
- Amiodarona in doza initiala de 300 mg, cu ineficacitate la 1 min dupa bolus - cardioversie cu o energie de impuls de 150 J, cu TV sustinuta, se poate readministra in doza de 150 mg urmata de cardioversie.
- Sulfat de magneziu: 2 g bolus, apoi 8 g în 24 de ore.Magneziul este indicat în special în cazurile de hipomagneziemie dovedită și în cazurile de torsada vârfurilor.
- Novocainamidă 5 mg×kg–1 până la o doză totală maximă de 17 mg×kg–1 la o rată de cel mult 50 mg×min–1, dacă este ineficientă la 1 minut după fiecare bolus, cardioversie cu o energie de impuls de 150 J , dacă este ineficient, utilizați alte antiaritmice.
Pentru stopul circulator tahiaritmic de durată necunoscută, începeți cu CPR bazală și epinefrină IV 1 mg. Algoritmul suplimentar al acțiunilor este redus la schema descrisă mai sus.
3. Forma bradiaritmică a stopului circulator
Forma bradiaritmică a stopului circulator apare atunci când ritmul idioventricular este ineficient pe fondul sindromului sinusului bolnav sau blocarea joncțiunii atrioventriculare. grade înalte. În esență, forma extremă a stopului bradiaritmic este asistolia, caracterizată printr-o linie izoelectrică pe ECG și reprezentând finalul tuturor Opțiuni stop circulator. În ciuda diferenței de severitate dintre asistolă și, de exemplu, bradicardie în sindromul Morgagni-Edems-Stokes, combinarea lor într-o opțiune de oprire este justificată de identitatea tacticii.
În toate cazurile, tratamentul trebuie inițiat cu RCP standard, cu 1 mg de epinefrină administrat la fiecare 3 până la 5 minute pentru a menține tonusul vascular. Ca primă măsură pentru normalizarea ritmului cardiac, sunt prezentate medicamente care stimulează procesele de generare și conducere a unui impuls în miocard:
- Atropină 1 mg la fiecare 7-10 minute până se atinge o doză totală de 0,04 mg × kg -1.
- Dopamină la o rată inițială de 5 µg×kg–1 min–1, este posibilă creșterea ratei până la 20 µg×kg–1 min–1.
- Dacă suportul medicamentos este ineficient, se utilizează stimularea temporară (ECS), care poate fi transcutanată, transesofagiană sau transvenoasă. În cazul asistoliei, stimulatorul cardiac este fie folosit ca primă măsură de tratament, fie nu este folosit deloc.
4. Disocierea electromecanica
Stopul circulator cu activitate electrică păstrată a inimii, diferit de variantele sale descrise mai sus, se numește disociere electromecanică (EMD, activitate electrică fără puls). Printre cauze comune EMD:
- TELA;
- șoc final anafilactic, hemoragic și alte tipuri;
- acidoză decompensată;
- hipokaliemie;
- pneumotorax tensional cu deplasare mediastinală;
- tamponada pericardică;
- mixom atrial.
Din punct de vedere tactic, EMD este foarte asemănătoare cu varianta bradiaritmică a stopului circulator, singura diferență semnificativă fiind că are adesea o cauză extracardiacă complet eliminabilă. Îngrijirea EMD ar trebui să înceapă cu CPR bazală și menținerea tonusului vascular cu 1 mg epinefrină la fiecare 3 până la 5 minute. Fără a întrerupe aceste măsuri, este necesar să se încerce să se realizeze diagnostic diferentiat cauzele EMD, fără de care terapia „țintită” a acestei afecțiuni este imposibilă.
Dacă RCP este finalizată cu succes, terapia de întreținere trebuie continuată imediat după restabilirea ritmului cardiac. În cele mai multe cazuri, este necesar un sprijin cu catecolamine, al cărui ritm este selectat individual. Pentru FV sau tahiaritmii recurente, îngrijirea de susținere poate include:
- Amiodarona: doza totala maxima de 2200 mg timp de 24 de ore Se incepe cu perfuzia rapida de 150 mg IV timp de 10 minute (15 mg min -1) urmata de perfuzie lenta de 360 mg timp de 6 ore (1 mg min -1). Apoi - o perfuzie de întreținere de 540 mg timp de 18 ore (0,5 mg min -1). Controlul ritmului cardiac și al tensiunii arteriale este necesar, deoarece bradicardia și hipotensiunea arterială sunt posibile.
- Lidocaină: doză de încărcare de 1–1,5 mg×kg–1 până la o doză totală de 3 mg×kg–1 (dacă lidocaină nu a fost administrată înainte), apoi o perfuzie continuă cu o rată de 1–4 mg×min– 1.
- Novocainamidă: perfuzie cu o viteză de 20 mg × min -1 până la ameliorarea aritmiei, prelungirea intervalului QT este mai mare de 50% față de cea originală sau se atinge o doză de 17 mg × kg -1. Dacă este necesar, este posibilă creșterea ratei de administrare până la 50 mg × min -1 (până la o doză totală de 17 mg × kg -1). Perfuzia de întreținere se efectuează cu o rată de 2–5 mg × min -1.
Trebuie amintit că succesul final al RCP depinde nu numai de cunoștințele și abilitățile fiecăruia dintre participanții săi, ci și de claritatea organizării, capacitatea și dorința de a lucra într-o singură echipă.


