30.08.2018
Evropsko vijeće za reanimaciju. B. Veštačko održavanje disanja. Prognostička procjena stanja u postreanimacijskom periodu
Sažetak
Članak opisuje savremene promjene u algoritmu kardiopulmonalne i cerebralne reanimacije koji je usvojio Evropski savjet za reanimaciju 2010. godine.
Ključne riječi
Kardiopulmonalna i cerebralna reanimacija, cirkulatorni zastoj, defibrilacija, reanimacija.
Bibliografija
1. Usenko L.V., Maltseva L.A., Tsarev A.V. Kardiopulmonalna i cerebralna reanimacija: nove preporuke Evropskog vijeća za reanimaciju 2005. i neriješeni problemi reanimacije u Ukrajini // Medicina vanredne situacije. - 2006. - br. 4. - S. 17-22.
Više i više više ljudiživjeti s ugrađenim pejsmejkerima ili kardioverter defibrilatorima; Ove osobe moraju nositi narukvicu koja ih obavještava o posjedovanju takvog uređaja. U tom slučaju, preporučuje se postavljanje elektroda defibrilatora najmanje 8 cm od implantiranog uređaja ili korištenje alternativnog postavljanja naprijed-nazad.
Pružanje visokokvalitetnih kompresija grudnog koša
Preporučeno vrijeme početka defibrilacije ne smije biti duže od 3 minute. Bolnica mora pratiti preživljavanje pacijenata sa srčanim zastojem i vrijeme od gubitka svijesti do defibrilacije. Lijekovi u ovoj situaciji se daju nakon defibrilacije. Pokazalo se da se kvaliteta reanimacije kompresija grudnog koša vremenom smanjuje. Oni koji obavljaju ovu aktivnost treba da se razmjenjuju pri svakoj procjeni ritma svaka 2 minute. Rukovodstvo tima za reanimaciju mora stalno pratiti kvalitetu kompresija grudnog koša.
2. Deakin C.D., Nolan J.P., Soar J., Sunde K., Koster R.W., Smith G.B., Perkins G.D. European Resuscitation Council Guidelines for Resuscitation 2010. Odjeljak 4. Napredno održavanje života odraslih // Resuscitation. - 2010. - V. 81. - P. 1305-1352.
3. Nolan J.P., Wenmar R.W., Adrie C. et al. Sindrom nakon srčanog zastoja: epidemiologija, patofiziologija, liječenje i prognoza. Naučna izjava ILCOR-a; AHA komitet za hitnu kardiovaskularnu negu; Vijeće za kardiovaskularnu hirurgiju i anesteziju; Vijeće za kardiopulmonalnu perioperativnu i kritičnu njegu; Vijeće za kliničku kardiologiju; Vijeće za moždani udar // Resuscitation. - 2008. - V. 79. - P. 350-379.
Smanjite bol u grudima
Granični intervali otkucaji srca i defibrilaciju na minimum. Prolaz prohodnosti respiratornog trakta treba, ako je moguće, biti zaštićeni bez prekida. Ako je potrebno, dozvoljena je kratka pauza za uvođenje endotrahealne cijevi u traheju. Razmak potreban za procjenu ritma ne bi trebao trajati više od 10 sekundi, a ostatak - ne više od 5 sekundi. Kako bi pauze bile kratke, planirajte unaprijed kako napredujete.
Preporuke preporučuju u slučaju reanimacije odraslih da se kisik daje do maksimalna koncentracija dah u ovoj situaciji. Služi za: potvrdu prava pozicija intubacijske cijevi, kvalitet i učestalost disajnih puteva i kvalitet kompresija grudnog koša, prepoznavanje na rana faza povratak spontane cirkulacije i procjena prognoze srčanog zastoja.
4. Wang H.E., Simeone S.J., Weaver M.D., Callaway C.W. Prekidi u kardiopulmonalnoj reanimaciji od paramedicinske endotrahealne intubacije // Ann. Emerg. Med. - 2009. - V. 54. - P. 645e1-652e1.
5. Koster R.W., Bauhin M.A., Bossaert L.L. et al. European Resuscitation Council Guidelines for Resuscitation 2010. Odjeljak 2. Osnovno održavanje života odraslih i automatizirani vanjski defibrilatori // Resuscitation. - 2010. - V. 81. - P. 1277-1292.
6. Handley A.J., Koster R., Monsieurs K., Perkins G.P., Davies S., Bossaert L. Osnovno održavanje života odraslih i korištenje automatiziranih vanjskih defibrilatora // European Resuscitation Council Guidelines for Resuscitation 2005 / J.P. Nolan, P. Baskett (ur.). - Elsevier, 2005. - S7-S23.
Do sada nisu sprovedene visokokvalitetne, definitivne studije koje bi utvrdile koja je tehnika respiratorne zaštite najefikasnija. Nekoliko opservacijskih studija potkopava preovlađujuće mišljenje da napredne tehnike zaštite disajnih puteva povećavaju vjerovatnoću da će preživjeli doživjeti iznenadni zastoj srca. Izbor tehnike treba da zavisi od iskustva osobe koja izvodi proceduru.
Ako je takav vaskularni pristup teško dobiti, treba koristiti otvoreni ili centralni venski pristup. Ne postoji dovoljno naučnih dokaza koji bi podržali ili poricali učinak upotrebe droga na preživljavanje nakon iznenadnog zastoja srca. Takođe nema podataka o najboljem vremenu administracije. Dakle - iako lijekovi i dalje ostaju u algoritmima liječenja pacijenata sa srčanim zastojem - njihov značaj je opao.
7. Vaknin Z., Manisterski Y., Ben-Abraham R. et al. Da li je endotrahealni adrenalin štetan zbog beta adrenergičkog efekta? // Anesth. Analg. - 2001. - V. 92. - P. 1408-1412.
8. Elizur A., Ben-Abraham R., Manisterski Y. et al. Trahealni epinefrin ili norepinefrin kojem prethodi beta blokada na modelu psa. Može li beta blokada donijeti neke prednosti? // Resuscitation. - 2003. - V. 59. - P. 271-276.
9. Engdahl J., Bang A., Lindqvist J., Herlitz J. Možemo li definisati pacijente bez i one koji imaju neke šanse za preživljavanje kada se nađu u asistoli izvan bolnice? // Am. J. Cardiol. — 2000. -V. 86. - P. 610-614.
Pregledajte postupak tokom reanimacije
Ultrazvuk ponekad priznaje reverzibilni uzrok srčanog zastoja. Međutim, to ne bi trebalo odgoditi početak reanimacije ili uvesti dodatne kompresije grudnog koša. Ovo omogućava korištenje posebnih protokola za proučavanje. Preporučuje se dodijeliti glavu ispod pazuha i izvršiti test u pauzi od 10 sekundi u trajanju od 2 minute kako bi se procijenila brzina otkucaja srca. Provođenje takvog testiranja zahtijeva odgovarajuću obuku i iskustvo.
Uređaji za mehaničku kompresiju grudnog koša
Rutinska upotreba mehaničkih kompresija grudnog koša se ne preporučuje, ali njihova upotreba može biti opravdana u situacijama kada je teško održavati visoka kvaliteta kompresije ili kada bi to moglo ugroziti život spasioca. Upotreba mehaničkog kompresora grudnog koša podrazumijeva potrebu prekidanja kompresija u trenutku umetanja. Za efikasno i brzo izvođenje ove procedure potrebna je odgovarajuća obuka. Ovi uređaji pružaju visokokvalitetnu reanimaciju, ali uspjeh bilo koje tehnike kompresije grudnog koša u velikoj mjeri ovisi o organizaciji sistema obuke spasilaca.
10. Engdahl J., Bang A., Lindqvist J., Herlitz J. Faktori koji utječu na kratkoročnu i dugoročnu prognozu među 1069 pacijenata sa izvanbolničkim srčanim zastojem i električnom aktivnošću bez pulsa // Resuscitation. - 2001. - V. 51. - S. 17-25.
11. Deakin C.D., Nolan J.P., Sund K., Koster R.W. European Resuscitation Council Guidelines for Resuscitation 2010. Odjeljak 3. Električne terapije: Automatski vanjski defibrilatori, defibrilacija, kardioverzija i pejsing // Resuscitation. - 2010. - V. 81. - P. 1293-1304.
12. Tsarev A.V., Ussenko L.V. Usporedba bifaznih kvazizinosoidnih i skraćenih valnih oblika u svinjskom modelu VF // Resuscitation. - 2010. - V. 81S-S54.
Koronarna angiografija i perkutana koronarna intervencija
Stoga je veoma važno da se ove metode uključe u izradu nastavnog plana i programa i praćenje posljedica implementacije. Kardiovaskularne bolesti su najčešći uzrok iznenadnog zastoja srca. Ove radnje imaju za cilj liječenje reverzibilnog uzroka srčanog zastoja.
Ekstrakorporalna kardiopulmonalna reanimacija
To podrazumijeva primjenu tehnike ekstrakorporalne cirkulacije - same ekstrakorporalne izmjene plinova u veno-arterijskoj cirkulaciji. Ekstrakorporalnu reanimaciju treba smatrati postupkom spašavanja života kada standardni postupci reanimacije nisu uspjeli i reverzibilni uzroci srčanog zastoja se mogu liječiti.
13. Ussenko L.V., Tsarev A.V., Leschenko Y.A. Naum L. Gurvich: Pionir defibrilacije // Resuscitation Greats / P. Baskett, T. Baskett (Urednici). - Clinical Press, 2007. - P. 200-202.
14. Usenko L.V., Tsarev A.V. Kardiopulmonalna i cerebralna reanimacija: praktični vodič. — 2. izdanje, ispravljeno. i dodatne - Dnjepropetrovsk, 2008. - 47 str.
15. Nadkarni V.M., Larkin G.L., Peberdy M.A. et al. Prvi dokumentirani ritam i klinički ishod bolničkog srčanog zastoja kod djece i odraslih // JAMA. - 2006. - V. 295. - P. 50-57.
Traženje i liječenje reverzibilnih uzroka srčanog zastoja
Ultrasonografija i laboratorijska istraživanja može biti korisno u određivanju uzroka srčanog zastoja i u liječenju mehaničkih kompresija prsnog koša ili ekstrakorporalne reanimacije i pristupa bolničkoj bazi. Istovremeno, postoji zakonska obaveza pružanja pomoći, koja je predviđena članom 162. Krivičnog zakonika, koji kaže: § Lice koje je u neposrednoj opasnosti od smrti ili teške povrede ne smije pružati pomoć a da se ne izloži ili drugima rizik od gubitka života. Za nanošenje teške tjelesne povrede zaprijećena je kazna zatvora do nekoliko godina. § Ne čini krivično djelo koje ne pruža pomoć neophodnu za liječenje ili pod uslovima u kojima je odmah dostupna pomoć ustanove ili osobe koja joj je dodijeljena. Uzmite 2 udisaja za spašavanje i nastavite sa kompresijama prsnog koša i spašavanjem izdisaja u omjeru 30:2 dok ne dođe do hitnog slučaja. Pomoć: Udobno smjestite pacijenta u polusjedeći položaj sa savijenim nogama, govoreći mu da se ne pomiče. Call to hitna pomoć za informacije o simptomima i sumnji na srčani udar. Dajte aspirin - osim za krvarenje, alergije, kontraindikacije. Redovno provjeravajte svoje disanje i budite spremni za reanimaciju. Ako pacijent izgubi svijest, slijedite CPR procedure - ako ne diše pravilno Pomaknite glavu pacijenta na jednu stranu i stavite ručnik blizu usta da upije pljuvačku. Provjerite vitalne znakove i budite spremni za odgovarajuće akcije spašavanja ovisno o stanju pacijenta. Ako se primijeti gubitak svijesti, slijedite CPR proceduru - ako ne dišete pravilno. Ako se ne može održati ručni pritisak, lagano zategnite zavoj. Podignite ud iznad brzine otkucaja srca. Pitajte nekoga ili vas što pre, pozovite hitnu pomoć - telefon 999 ili 112 Ostali simptomi: poremećaj orijentacije, mrmljanje govora, prelazak na nerazumljivo, mučnina, nit puls, disanje u tanjiru, ubrzano, nesvesno. Uklonite uzrok udarca, kao što je zaustavljanje krvarenja. Olabavite odjeću, pojaseve itd. uvjerite žrtvu i provjerite vitalne znakove. Pozovite 999 ili 112. Simptomi: eritem, otok kože, otok larinksa, otežano disanje, poremećaji cirkulacije koji dovode do zastoja disanja. Pomoć: - odmah pozovite 999 ili 112. Ako je žrtva u nesvijesti, pomozite mu da sjedne u položaj da mu olakša disanje. Ako pacijent izgubi svijest, slijedite CPR procedure - ako ne diše pravilno. nos nosa je ispod korena kosti za 10`. Mjesto hladan oblog na stražnjoj strani nosa. Nakon što krvarenje prestane, dajte vlažnu mrežicu za ranu da obrišete krv iz usta i lica. Ako krvarenje ne prestane u roku od 30 minuta, obratite se ljekaru ili pozovite 999 ili 112 hitna pomoć. Nehlađenje cijelog tijela može dovesti do hipotermije. Brzo skinite odjeću, prstenje, satove. Pokriti ranu zavojem. Zapaliti ranu. Kako se rana hladi, provjerite disanje ili se pripremite za reanimaciju. Nabavite hitnu pomoć 999 ili "Prvu pomoć" i terapeutske savjete - koje preporučuje Međunarodno savjetodavno vijeće prve pomoći - okuplja preko 30 nacionalnih i međunarodnih organizacija uključujući Evropski centar za prvu pomoć. U slučaju nezgode bićemo spremni tek kada steknemo praktične vještine rješavanja hitnih problema do nivoa refleksnog djelovanja.
- Blijedo lice, hladno prekrivena koža, cijanoza.
- Anksioznost i nemir, mučnina, povraćanje.
16. Nolan J.P., Laver S.R., Welch C.A., Harrison D.A., Gupta V., Rowan K. Ishod nakon prijema u jedinice intenzivne njege UK nakon srčanog zastoja: sekundarna analiza baze podataka ICNARC Care Mix Programa // Anaesthesia. - 2007. - V. 62. - P. 1207-1216.
17. Negovsky V.A., Gurvič A.M. Postresuscitaciona bolest je novi nozološki entitet. Stvarnost i smisao // Eksperimentalni, klinički i organizacijski problemi reanimacije. — M.: NIIOR, 1996. — S. 3-10.
Sažetak promjena u primarnoj reanimaciji kod odraslih. Učinkovita i koordinirana akcija je neophodna za poboljšanje preživljavanja i ima stvarni utjecaj na kvalitetu života nakon boravka u bolnici. Svjedok događaja nakon obuke u ovoj oblasti treba brzo procijeniti stanje žrtve kako bi utvrdio da li ona ili ona reaguje ispravno i zatim pozvati hitnu pomoć. Svjedok incidenta bez obuke treba, nakon što se uvjeri da žrtva ne reaguje kako treba, pozvati hitnu pomoć i slijediti upute dispečera. U toku reanimacije treba izvršiti kompresiju grudnog koša svim žrtvama u srčanom zastoju. Osobe obučene i opremljene vještinama spašavanja treba da nose kompresiju na prsima u kombinaciji s disanjem za spašavanje. Trenutno nema uvjerljivih dokaza da su same kompresije prsnog koša bolje od standardne reanimacije. Visokokvalitetna kardiopulmonalna reanimacija je ključ za poboljšanje ishoda pacijenata. Nakon svake kontrakcije, grudi žrtve treba da se podignu i vrate u prvobitni oblik. Tokom udisaja za spašavanje ili ventilaciju, odgovarajuća količina zraka se udiše u pluća žrtve u trajanju od 1 sekunde tako da se vidi kretanje grudnog koša. Odnos kompresija grudnog koša za uštedu daha se ne mijenja i iznosi 30: razmak u oslobađanju pritiska za ventilaciju ne može biti veći od 10 sekundi. Defibrilacija unutar 3-5 minuta od nesvjestice može povećati šanse za preživljavanje. Program defibrilacije u zajednici treba aktivno provoditi u područjima sa velikom gustinom naseljenosti. Dubina kompresije grudnog koša kod djece treba biti otprilike jedna trećina dubine grudnog koša. Opšta opstrukcija disajnih puteva zbog stranog tijela je iznenadno stanje i zahtijeva hitno liječenje. Pokušajte ukloniti strano tijelo udaranje po leđima, a ako ovaj postupak ne donese očekivane rezultate, nastavite sa kompresijom donjeg abdomena.
- Kao rezultat toga, smjernice po ovom pitanju ostaju nepromijenjene.
- Smjernice ne mijenjaju dubinu i tempo kompresije grudnog koša.
- Istovremeno, morate pozvati pomoć.
18. Cerchiari E.L. Postresuscitation syndrome // Cardiac Arrest: Science and practice of resuscitation medicine (2. ed.) / Ed. od N.A. Paradis, A.R. Halperin, K.B. Kern, V. Wenzel, D.A. komornik. - Cambridge University Press, 2007. - P. 817-828.
19. Usenko L.V., Tsarev A.V., Yarovenko V.V. Postreanimacijska bolest: daleko od ostvarenog potencijala // Medicina hitnih stanja. - 2008. - br. 4. - S. 9-16.
20. Usenko L.V., Tsarev A.V. Umjetna hipotermija u suvremenoj reanimaciji // Opća reanimacija. - 2009. - br. 1. - S. 21-23.
P.A. Lazarev, dr. med. nauke, L.L. Sidorova, dr. med. nauke, nacional medicinski univerzitet njima. AA. Bogomolets
Lek kritičnim uslovima, koji je pokrenut studijama V.A. Negovskog i P. Šafara u drugoj polovini dvadesetog veka, postigao je značajan uspeh. Danas, kardiopulmonalna reanimacija (CPR) obnavlja cirkulaciju kod 17,4-61,2% pacijenata nakon iznenadnog zastoja cirkulacije (SCA). Istovremeno, 18,5% ljudi koji su podvrgnuti CPR-u žive 7 godina ili više.
Ishod CPR zavisi od vremena početka i pravilnog sprovođenja kompleksa mera reanimacije. Tako se godišnje u svijetu registruje više od 200.000 reanimacija u bolnici, zbog čega se oko 70.000 pacijenata (35% oživljenih) vrati u život. Međutim, u vanbolničkim uslovima samo 5% pacijenata može biti reanimirano.
CPR je danas područje medicine koje se aktivno razvija. CPR standarde razvija i sistematizira Američko udruženje za srce (AHA) i Evropski savet reanimacija (European Resuscitation Council, ERC). Da bi se sumirali rezultati istraživanja sprovedenih u raznim zemljama svijeta i razvile međunarodne konsenzusne odluke o CPR-u 1991. godine, osnovan je Međunarodni zajednički komitet za reanimaciju (International Liason Committee on Resuscitation, ILCOR). Posljednje revizije CPR smjernica izvršili su ERC i AHA 2005. Ove smjernice stavljaju poseban naglasak na obuku pojedinaca koji nemaju posebne medicinska obuka, tehnike spašavanja života. To je zbog činjenice da je WQA moguć u bilo kojim uvjetima iu nedostatku medicinsko osoblje pripremljena za CPR, a najefikasnije je pružiti hitna pomoć odmah u prvim minutama.
Karakteristika preporuka ERC-a i AHA 2005 je nepostojanje indikacija za identifikaciju najmanje dva znaka klinička smrt(Tabela 1). Prolaznicima se savjetuje da počnu sa reanimacijom ako je žrtva bez svijesti.
CPR se ne izvodi:
1) u prisustvu znakova biološke smrti;
2) ako postoje znaci moždane smrti;
3) u terminalne faze neizlječive bolesti;
4) sa neoperabilnim malignim neoplazmama sa metastazama;
5) ako se pouzdano zna da je od trenutka zastoja cirkulacije u normotermnim uslovima prošlo više od 25 minuta.
Kompleks CPR mjera uslovno je podijeljen u 3 faze:
I - neposredna, faza elementarnog održavanja života;
II - specijalizovana, faza daljeg održavanja života;
III - period posle reanimacije, stadijum dugotrajno održavanježivot.
Faza osnovnog održavanja života
Svrha: hitna oksigenacija i obnavljanje prohodnosti disajnih puteva.
Ova faza uključuje obnavljanje prohodnosti disajnih puteva, podršku disanju i cirkulaciji bez upotrebe posebne opreme u zajednici prije dolaska. specijalizovana brigada resuscitators. Mjere reanimacije treba odmah započeti neposredno na mjestu događaja od strane njegovog svjedoka.
Prema ESR smjernicama iz 2005. godine, osobe obučene u osnovama CPR-a koje su svjedoci EQA kod odrasle osobe trebale bi odmah započeti s CPR-om u obliku 30 kompresija grudnog koša (kompresije srca) sa frekvencijom od 100 kompresija u 1 minuti, nakon čega slijede dvije izdisaja u pacijentova usta. Ostali očevici neka se jave na broj 103. Aktivnosti reanimacije u ovom režimu (30 kompresija i 2 izdisaja) moraju se nastaviti do dolaska specijalizirane ekipe za pružanje stručne medicinske pomoći.
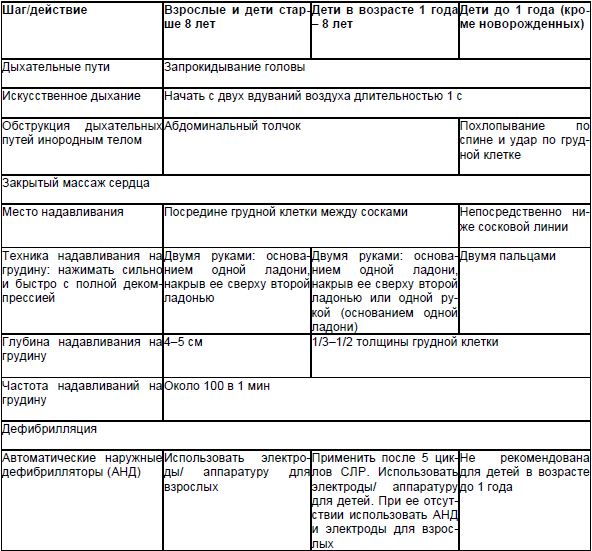
Osobe koje nisu obučene za osnovnu CPR ili koje ne žele da izvode disanje usta na usta treba da vrše kompresije grudnog koša brzinom od 100 u minuti do dolaska specijaliziranog tima. Ovo će povećati broj posmatrača koji su voljni da izvrše CPR, što može povećati stopu preživjelih nakon EOC-a. Ovaj pristup ne podržavaju svi istraživači, ali se u bliskoj budućnosti očekuje revizija CPR smjernica, koja će analizirati nove podatke, uključujući i kontrolirane studije, o djelotvornosti ove taktike. Danas ERC navodi da je držanje samo indirektna masaža srce je svakako bolje nego nikakva reanimacija.
Zadatak poboljšanja preživljavanja pacijenata koji su podvrgnuti VOK-u, povećanjem učestalosti ranih i kvalitetnih CPR-a, postavlja AHA u svojim preporukama iz 2005. godine (vidi tabelu 2). U poređenju s prethodnim preporukama, AHA je 2005. godine napravila sljedeće promjene u CPR-u koji su obavljali neprofesionalci kako bi se olakšalo izvođenje:
- Prilikom pružanja pomoći jednom spasiocu kod bebe ili djeteta bez svijesti, napuštanje pacijenta i pozivanje hitne pomoći moguće je tek nakon 5 ciklusa kompresije grudnog koša i mehaničke ventilacije (oko 2 minute).
- Da bi se osigurala slobodna prohodnost disajnih puteva, glavu žrtve treba zabaciti unazad (umjesto da gura donju vilicu naprijed).
- Potrebno je u roku od 5-10 s (ali ne duže od 10 s) provjeriti postojanje normalnog disanja kod odrasle osobe bez svijesti i prisustvo ili odsustvo disanja kod djeteta bez svijesti.
- Prije ispuhavanja zraka žrtvi se preporučuje da udahne normalno (plitko).
- Trajanje svakog ubrizgavanja zraka treba biti 1 s. Svaki udisaj vazduha treba da izazove ekskurziju grudnog koša.
- Ako tokom prvog udisaja grudni košžrtva ne napravi ekskurziju, tada prije drugog puhanja treba ponoviti naginjanje glave unazad.
- Ne preporučuje se provjeravati znakove cirkulacije. Nakon dva udisaja, odmah treba započeti zatvorenu masažu srca (ciklusi pritiska na grudnu kost uz veštačko disanje).
- Neophodno je koristiti jedinstven odnos učestalosti pritiska i duvanja za sve kategorije žrtava - 30:2.
- Za djecu se preporučuje zatvorena masaža srca koja se izvodi jednom ili dvije ruke u nivou bradavice.
- Ako je dijete ili odrasla osoba iznenada izgubila svijest izvan bolnice, prvo pozovite hitnu pomoć i uzmite AED, a zatim započnite CPR i defibrilirajte.
- Dojenčad i djeca bez svijesti, kao i oni kod kojih se sumnja na hipoksičnu ECA (utapanje, trauma, predoziranje lijekovima) treba prvo primiti CPR (5 ciklusa ili 2 minute CPR), a zatim pozvati hitnu medicinsku pomoć.
- Kod povređenih sa sumnjom na povredu cervikalni kičme, koji su bez svijesti, osiguravanje slobodnog prohodnosti disajnih puteva ostaje prioritet. Ako se slobodan prolaz ne može osigurati guranjem naprijed mandibula, trebalo bi da zabacite glavu povređenog.
- Pretjerana ventilacija (previše udisaja u minuti, preveliki udisaji ili prevelika sila) može biti štetna i ne smije se koristiti.
- Zatvorenu masažu srca treba izvoditi adekvatnom učestalošću, dubinom i dovoljnom kompresijom, prekide pritiska treba svesti na minimum.
- Omjer kompresije i ventilacije od 30:2 treba koristiti za CPR na žrtvama bilo koje dobi, kada dva spasioca izvode reanimaciju i kada reanimaciju odraslih obavlja jedan spasilac. At izvođenje CPR djeca i novorođenčad sa dva MR-a, preporučeni omjer kompresije i disanja je 15:2.
- U prisustvu disajnih puteva, dva spasioca ne bi trebalo da prekidaju zatvorene kompresije grudnog koša radi ventilacije tokom CPR-a.
- Prvi spasilac mora kontinuirano izvoditi zatvorenu masažu srca, drugi - raditi umjetno disanje frekvencijom 8-10 u 1 min (jedan udah svakih 6-8 s).
- Ako je u CPR uključeno više od dva MR-a, svaka 2 minute treba mijenjati reanimaciju koja izvodi zatvorenu masažu srca.
Dalja faza održavanja života
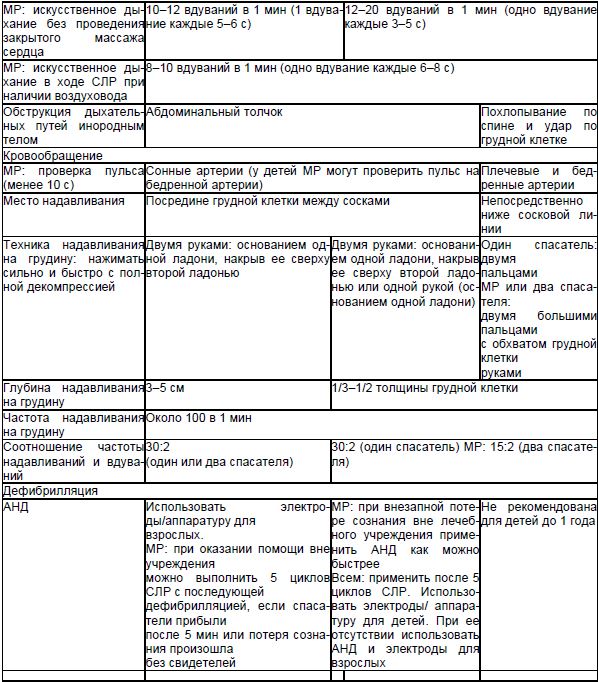
Svrha: obnavljanje samostalne cirkulacije krvi koju osigurava specijalizirani tim.
Faza daljeg održavanja života uključuje medicinsku podršku, dijagnostiku vrste srčanih aritmija i defibrilaciju na pozadini metoda I faze sa kontrolom otkucaja srca svaka 2 minute:
U tom slučaju, lijek treba razrijediti u 10-20 ml izotonične otopine natrijum hlorida. - endotrahealni - uvođenje lijekova pomoću katetera u endotrahealnu cijev. U tom slučaju, dozu lijekova treba povećati za 2 puta i razrijediti u 5-10 ml vode za injekcije. AHA smjernice navode da je intravenska i intraossealna primjena lijekova poželjnija od endotrahealne primjene. Također je napomenuto da je vrijeme administracije lekovite supstance nema odlučujuče. Glavna stvar je smanjiti intervale između pritiska na prsa.
Adrenalin (1 mg) treba primijeniti odmah nakon intravenskog pristupa. Bez obzira na druga djelovanja, adrenalin se preporučuje davati u dozi od 1 mg svakih 3-5 minuta. Mjere oživljavanja se provode u ovom režimu do uspostavljanja efektivnog otkucaja srca ili do prelaska ventrikularne fibrilacije (VF) i ventrikularne tahikardije (VT) u ritam koji se ne može riješiti šokom. Umjesto prve ili druge doze epinefrina, AHA preporučuje jednokratnu dozu vazopresina.
Atropin (3 mg kao pojedinačni bolus) je lijek izbora za dokumentiranu asistolu. Uz asistolu i bradikardiju otpornu na primjenu atropina, može se primijeniti eufilin 5 mg/kg IV (250-500 mg 2,4% otopine).
2. Defibrilacija. Izvodi se kada žrtva ima VF ili VT. Elektrode se moraju postaviti u klasični sternulno-apikalni položaj (sternalna elektroda se postavlja desno od grudne kosti ispod klavikule, apikalna elektroda se postavlja duž srednje-klavikularne linije približno u nivou EKG elektrode u odvodu V6 ) ili na drugim prihvatljivim pozicijama. Sila pritiska na elektrode treba da bude 8 kg za odrasle.
Taktike defibrilacije i njena medicinska podrška:
- Nakon što se šok izvrši, CPR treba nastaviti još 2 minuta bez otkrivanja promjena ritma, zatim treba brzo provjeriti broj otkucaja srca i, ako je prisutna uporna VF/VT, dati drugi šok. Nastavite sa CPR-om 2 minuta, a zatim ponovo provjerite ritam. Energija prvog i narednih pražnjenja za monopolarne defibrilatore je 360 J, za bipolarne defibrilatore - 150–200 J, s naknadnim povećanjem na 360 J (prema preporukama AHA, vrijednost sljedećeg punjenja može biti ista ili veća).
- Ako VF/VT perzistira, ubrizgajte epinefrin nakon čega odmah slijedi pražnjenje trećeg defibrilatora. Nastavite sa CPR-om još 2 minute, a zatim provjerite broj otkucaja srca.
- Ako VF/VT perzistira, odmah dajte 300 mg amiodarona IV i izvedite 4. šok, a zatim nastavite sa CPR. Sljedeću dozu amiodarona (150 mg) treba dati za refraktornu ili novonastalu VT/VF. U naredna 24 sata, infuzija amiodarona može biti 900-1200 mg. Kao alternativa amiodaronu, može se koristiti lidokain (1 mg/kg), ali ga ne bi trebalo davati nakon amiodarona. Amiodaron ima prednost u odnosu na lidokain i preporučuje ga AHA.
- Bez obzira na druga djelovanja, adrenalin se primjenjuje u dozi od 1 mg svakih 3-5 minuta.
- Mjere oživljavanja provode se u ovom režimu sve dok se efektivna srčana frekvencija ne obnovi ili dok se VF/VT ne pređe na ritam koji se ne može riješiti šokom.
- Ako se sumnja na hipomagnezemiju, treba primijeniti magnezijum sulfat (4 ml 50% otopine), uz smanjenje pH krvi ispod 7,1 ili hiperkalemiju, natrijum bikarbonat (50 ml 8,4% otopine). Kriteriji prekida CPR-a:
- obnavljanje spontane cirkulacije i pojavu pulsa u velikim arterijama i/ili obnavljanje spontanog disanja;
- neefikasna reanimacija u roku od 30 minuta;
- smrt srca - razvoj uporne (najmanje 30 minuta) električne asistole, uprkos optimalno izvedenom CPR-u i medicinskoj podršci;
- znakove biološke smrti.
faza dugotrajnog održavanja
Svrha: obnavljanje moždanih funkcija, intenzivna njega nakon reanimacije. AHA smjernice naglašavaju održavanje funkcije srčanog mišića, s obzirom na potencijal za omamljivanje miokarda.
Glavne aktivnosti u periodu nakon reanimacije imaju za cilj održavanje:
- normalan krvni pritisak;
- parcijalni pritisak kiseonika i ugljičnog dioksida;
- normalna tjelesna temperatura. Za pacijente bez svijesti nakon uspješnog CPR-a, preporučuje se hipotermija tijela (32-34°C) u trajanju od 12-24 sata.
- normoglikemija (4,4-6,1 mmol/l). Kod nivoa glukoze iznad 9,1 mmol/l treba propisati inzulin.
Književnost
- Glumcher, F. S. Hitna pomoć zdravstvenu zaštitu/ F. S. Glumcher, V. F. Moskalenko. - K.: Medicina, 2008. - S. 52–53.
- Dubrov, S. A. Kardiopulmonalne reanimacije/ S. A. Dubrov, F. S. Glumcher // Interna medicina. - 2008. - br. 4. - Str. 46–51.
- Safar, P. Kardiopulmonalna i cerebralna reanimacija / P. Safar, N. J. Beecher; per. sa engleskog, 2. izd. - M.: Medicina, 1997. - 421 str.
- Usenko, L. V. Kardiopulmonalna i cerebralna reanimacija: praktični vodič / L. V. Usenko, A. V. Tsarev. - Dnjepropetrovsk, 2008. - S. 35–36.
- Američko udruženje za srce. 2005. American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Međunarodni konsenzus o nauci // Circulation. - 2005. - Vol. 112. – Str. IV-1–IV-211.
- Anthony J. Handley, Rudolph Koster, Koen Monsieurs, Gavin D. Perkins, Sian Davies, Leo Bossaert. European Resuscitation Council Guidelines for Resuscitation. 2005. Odjeljak 2. Osnovno održavanje života odraslih i korištenje automatiziranih vanjskih defibrilatora. www.elsevier.complate/resustitation, S7–S-53.
- Charles D. Deakin, Jerry P. Nolan. European Resuscitation Council Guidelines for Resuscitation 2005 Odjeljak 3. Električne terapije: Automatski vanjski defibrilatori, defibrilacija, kardioverzija i pejsing. www.elsevier.complate/resustitation, S 25–S 37.
- Deakin C. Određivanje optimalne sile lopatice za vanjsku defibrilaciju / C. Deakin, D. Sado, G. Petley et al // Am. J. Cardiol. - 2002. - Vol. 90. – P. 812–813.
- Jerry P. Nolan, Charles D. Deakin, Jasmeet Soar Smjernice Evropskog savjeta za reanimaciju za reanimaciju 2005. Odjeljak 4. Napredno održavanje života odraslih. www.elsevier.complate/resustitation, S 39–S 86.
- Mayo V. J. Potraga za poboljšanjem preživljavanja srčanog zastoja: prevladavanje hemodinamskog efekta ventilacije / V. J. Mayo // Crit. Care Med. - 2005. - Vol. 33. – P. 898–899.
- Rosenberg M. Rezultati kardiopulmanarne reanimacije: nemogućnost predviđanja preživljavanja u gradskoj bolnici / M. Rosenberg, C. Wang // Arch. Intern. Med. - 1993. - Vol. 153 (11). - P. 1370-1375.
- Safar P. Reanimatologija – znanost o reanimaciji / P. Safar // Critical Care Medicine. - 1982. - V. 10. - P. 134-136.
- Zoch T. W. Kratkoročno i dugoročno preživljavanje nakon kardiopulmanarne reanimacije / T. W. Zoch, N. A. Desbiens // Arch. Int. Med. - 2000. - Vol. 160(7). – P. 1969–1973.


