03.03.2018
Povreda dijastoličke funkcije prema tipu 1 liječenja. Klasifikacija dijastoličke disfunkcije srca. Normalan tip dijastolnog punjenja
Medicinski i socijalni značaj bolesti kardiovaskularnog sistema izuzetno visoke u svim zemljama, uključujući i Republiku Bjelorusiju, jer daju glavni doprinos formiranju strukture morbiditeta, invaliditeta i mortaliteta.
Promjene u kardiovaskularnom sistemu kod ovakvih pacijenata su konzistentne i karakteriziraju ih progresivno oštećenje njegove strukture i funkcije. Termin “kardiovaskularni kontinuum” se sve više koristi u literaturi za opisivanje ovih promjena.
Povreda dijastoličke funkcije miokarda, gubitak sposobnosti zidova lijeve klijetke da se opuste tijekom dijastole u ovom slučaju se smatra jednom od najranijih patoloških manifestacija. Potrebno je naglasiti visoku prevalenciju dijastoličke disfunkcije. Dakle, kod pacijenata sa arterijska hipertenzija(AH) dijastolna disfunkcija miokarda lijeve komore (LV) javlja se u 50-90% slučajeva i usko je povezana sa stepenom povećanja krvnog tlaka (BP), trajanjem bolesti itd. .
U modernom medicinska literatura postoje dokazi da se znaci dijastoličke disfunkcije miokarda otkrivaju kod gotovo svake srčane bolesti. Često se dijastolna disfunkcija miokarda opaža kod pacijenata s kroničnom srčanom insuficijencijom (CHF). dugo vrijeme CHF je prvenstveno bila povezana sa smanjenjem kontraktilnosti miokarda uočenim kod sistolne disfunkcije. Međutim, klinički simptomi se često javljaju kod pacijenata sa očuvanom sistolnom funkcijom miokarda. Razvoj CHF kod njih u više povezana sa poremećenom dijastoličkom funkcijom srca. Učestalost dijastoličke disfunkcije miokarda kao uzroka CHF naglo raste s godinama. Prevalencija očuvane sistoličke funkcije LV kod pacijenata sa CHF u različitim starosnim grupama prikazana je u tabeli. jedan.
Tabela 1. Prevalencija očuvane sistoličke funkcije lijeve komore među bolesnicima s CHF u različitim dobnim skupinama
Podaci o prevalenci očuvane sistoličke funkcije LV među pacijentima starijih starosnih grupa sa CHF su široko predstavljeni u medicinskoj literaturi. Dakle, kao rezultat I.A. Sharoshina (2003) je otkrila da je sistolna funkcija LV očuvana u više od 60% pacijenata sa CHF od 60 godina i starijih, a javlja se u 47% pacijenata sa CHF u dobi od 66-75 godina i u 64% preko 75 godina. Prema National Heart Failure Project (2003), u Sjedinjenim Državama, CHF sa očuvanom sistolnom funkcijom LV javlja se kod više od 50% žena starijih od 65 godina i kod trećine muškaraca iste dobi. U gerijatrijskoj praksi, CHF sa očuvanom sistolnom funkcijom LV češća je kod žena i kod pacijenata sa hipertenzijom (ali bez pouzdanih indikacija infarkta miokarda u anamnezi). Povišen krvni pritisak (160/100 mm Hg) tokom tekućeg pregleda takođe se mnogo češće uočava kod pacijenata sa CHF sa očuvanom sistolnom funkcijom LV.
Važno je napomenuti patogenetski odnos između povišenog krvnog pritiska, hipertrofije lijeve komore (LVH), razvoja dijastoličke disfunkcije LV i CHF. Povećanje krvnog tlaka dovodi do povećanja naknadnog opterećenja na lijevoj komori, a zatim kompenzacijski dolazi do razvoja LVH. Hipertrofirani miokard gubi sposobnost opuštanja. Za potpuno punjenje LV krvlju aktivira se lijeva pretkomora kao kompenzacijski mehanizam, koji se mora kontrahirati sa većim opterećenjem. Progresija procesa dovodi do povećanja pritiska punjenja LV, a zatim i do povećanja pritiska u plućnoj cirkulaciji. U početku, promjene u srcu su adaptivne prirode i ne manifestiraju se klinički. Klinički simptomi(na primjer, otežano disanje) se prvo primjećuju tijekom fizičkog napora, zatim se tolerancija na njih smanjuje, otežano disanje se javlja uz lagani napor, pa čak i u mirovanju.
Uz patogenetski odnos, uspostavljena je veza između stepena poremećene dijastoličke funkcije srca i težine CHF, kao i tolerancije na fizička aktivnost i kvalitet života. Dijastolička disfunkcija kod pacijenata sa CHF je prognostički značajan faktor.
Potrebno je razlikovati pojmove „dijastolička disfunkcija“ i „dijastolička srčana insuficijencija“. Dijastoličko zatajenje srca uvijek uključuje dijastoličku disfunkciju, ali prisustvo dijastoličke disfunkcije miokarda ne ukazuje uvijek na kliniku zatajenja srca. Zauzvrat, dijastolička disfunkcija miokarda najčešće prethodi kršenju sistoličke funkcije srca. Prema evropske preporuke, za postavljanje dijagnoze dijastoličke srčane insuficijencije neophodna su tri uslova: prisustvo simptoma CHF; normalna ili blago smanjena ejekciona frakcija (>45-50%); smanjena stopa dijastoličke relaksacije, dijastolička usklađenost ili dijastolička usklađenost lijeve komore.
Poticaj za proučavanje dijastoličke disfunkcije miokarda bio je uvod u istraživanja, a potom i u kliničku praksu ehokardiografija. Procjena mitralnog krvotoka pomoću ehokardiografije uobičajena je metoda za dijagnosticiranje dijastoličke disfunkcije. V n U obliku, tipični indikatori mitralnog krvotoka u dijastoli imaju dva vrha: talas E i talas A. Prvi odražava ranu (E) fazu punjenja LV, drugi - atrijalnu (A) komponentu dijastolnog punjenja LV. Odnos E/A i vreme usporavanja ranog transmitralnog toka se takođe koriste kao glavni kriterijumi. Ako je potrebno, određuju se dodatni pokazatelji, kao što su trajanje faze izovolumetrijske relaksacije, frakcija punjenja atrija, omjer VTIE / VTIA, omjer S / D itd. Ako je dijastolička funkcija LV poremećena, ovi pokazatelji se mijenjaju.
Indikatori | Norm | Varijante dijastoličke disfunkcije | ||
odloženo opuštanje | pseudo-normalizacija | restriktivnog tipa | ||
Main | ||||
Peak E Wave Velocity | < 0,53 см/с | Povećati | ||
Talas A vršna brzina | > 0,70 cm/s | Smanjenje | ||
E/A odnos | E/A<1 для лиц моложе 60 лет
| |||
Tabela 2. Pokazatelji za određivanje dijastoličke disfunkcije i glavne varijante njenog kršenja
Prvu, najraniju varijantu dijastoličke disfunkcije karakterizira odgođena relaksacija (abnormalna relaksacija). Ako je relaksacija poremećena, dolazi do smanjenja volumena krvi koja ulazi u komoru u ranoj fazi punjenja i povećanja doprinosa atrija. Drugi, teži model poremećene dijastoličke funkcije naziva se pseudo-normalizacija. U ovoj fazi razvoja dijastoličke disfunkcije, relaksacija ventrikula dolazi još sporije i ne potpuno. Ventrikula bez kompenzacijskog povećanja intraatrijalnog tlaka nije u stanju primiti potrebnu zapreminu krvi. Povećanje intraatrijalnog pritiska vraća rani gradijent transmitralnog pritiska. Dalje napredovanje dijastoličke disfunkcije dovodi do razvoja još težeg modela, nazvanog restriktivnim.
S obzirom na rasprostranjenost dijastoličke disfunkcije srca i njen značaj u kardiovaskularnom kontinuumu, postoji razumijevanje potrebe za njenom korekcijom kod pacijenata sa kardiovaskularnim oboljenjima. Dokazano je da se stanje dijastolne funkcije može koristiti kao kriterijum za efikasnost terapije. Teoretski, lijekovi koji smanjuju LVH, poboljšavaju aktivno opuštanje i povećavaju usklađenost LV trebali bi poboljšati dijastoličku funkciju. Najsnažniji pozitivan učinak na stanje dijastoličke funkcije srca zabilježen je primjenom inhibitora angiotenzin konvertujućeg enzima (ACE inhibitori) i antagonista kalcija (AC).
Podaci o blagotvornom dejstvu ACE inhibitora na dijastoličku funkciju srca kod pacijenata sa hipertenzijom dobijeni su u većini studija. Poboljšanje dijastoličke funkcije LV se uočava u prilično kratkom vremenu – po pravilu, nakon 8-16 sedmica terapije, tj. čak i prije statistički značajne regresije LV hipertrofije. Prema A.D. Kuimova i sar., kod pacijenata sa hipertenzijom, dijastolna funkcija LV se poboljšala imenovanjem lizinoprila, bez obzira na prisustvo CHF. Studija sprovedena na Odeljenju za terapiju BelMAPO pokazala je pozitivan efekat enalapril na dijastoličku funkciju srca.
Poboljšanje dijastoličke funkcije srca je od praktične važnosti pri odabiru terapije kod pacijenata sa hipertenzijom i CHF. ACE inhibitori su efikasni u početnim fazama, uključujući asimptomatsku disfunkciju LV, i u najnaprednijim stadijumima dekompenzacije. Ovi lijekovi poboljšavaju opuštanje kardiomiocita i rastegljivost LV, snižavaju krvni tlak i induciraju regresiju LVH. Novi podaci o efikasnosti dobijeni 2005 perindopril kod starijih pacijenata sa CHF sa poremećenom dijastoličkom funkcijom.
Za liječenje CHF-a može se propisati bilo koji ACE inhibitor, međutim, prednost treba dati lijekovima čija je efikasnost dokazana u studijama. C.G. Brilla et al. pokazalo je da tokom terapije lizinoprilom dolazi do značajnog povećanja omjera vršnih brzina transmitralnog krvotoka E/A i smanjenja vremena izovolumetrijske relaksacije, tj. poboljšava dijastoličku funkciju. Prema O.S. Sychev, aplikacija dirotone kod pacijenata sa koronarnom arterijskom bolešću poboljšava dijastoličku funkciju srca i izaziva antiaritmički učinak kod pacijenata sa supraventrikularnim i ventrikularnim aritmijama. Poboljšanje glavnih pokazatelja koji karakteriziraju dijastoličku funkciju miokarda zabilježeno je kada se koristi kod starijih pacijenata. ednita .
Antagonisti kalcija također imaju povoljan učinak na dijastoličku disfunkciju LV kontroliranjem krvnog tlaka, smanjenjem potrebe miokarda za kisikom, širenjem koronarnih arterija i poništavanjem hipertrofije LV. Patofiziološko opravdanje za upotrebu AA je njihova sposobnost da poboljšaju relaksaciju miokarda i time povećaju dijastoličko ventrikularno punjenje. Međutim, ako je njihov pozitivan učinak kod pacijenata sa hipertenzijom neosporan, onda uticaj na preživljavanje bolesnika sa CHF i progresiju ove bolesti nije dovoljno proučavan. Na primjer, AA su lijekovi izbora u liječenju bolesti praćenih teškom hipertrofijom LV, ali dodavanje teških sistoličkih poremećaja i kongestivnog zatajenja srca hipertrofiji LV čini njihovu upotrebu nepraktičnom, pa čak i opasnom zbog smanjenja pumpne funkcije srca i povećan rizik od smrti.
Kod pacijenata sa očuvanom sistolnom funkcijom srca i postojećom dijastoličkom disfunkcijom mogu se koristiti samo dihidropiridin AK treće generacije, od kojih je samo amlodipin trenutno dostupan na bjeloruskom farmaceutskom tržištu. Ovaj lijek, uz ACE inhibitore, ima najizraženiju sposobnost da izazove regresiju hipertrofije lijeve komore i poboljša stanje dijastoličke funkcije srca. Istraživanje koje je proveo M.R. Bohua i saradnici su to pokazali normodipin ima blagotvoran učinak na procese remodeliranja: uzrokuje obrnuti razvoj hipertrofije miokarda LV, poboljšava dijastoličku funkciju srca. Smanjenje mase, debljine i rigidnosti zidova LV, povećanje dijastoličke usklađenosti pod dejstvom normodipina nastaju zbog suptilnih biohemijskih procesa koji se odvijaju u miofibrilima, čije opuštanje zavisi od uklanjanja viška Ca 2+ iz intracelularnog. prostora i blokira stvaranje patološkog kolagena. Amlodipin je poželjno prepisati pacijentima s anginom pektoris, rijetkim srčanim ritmom, kao i kontraindikacijama za primjenu drugih lijekova (dijabetes melitus, bronho-opstruktivne bolesti, metabolički poremećaji).
Među ostalim grupama lijekova koji poboljšavaju dijastoličku funkciju srca treba istaknuti blokatore angiotenzinskih receptora, jer je njihovo djelovanje u mnogo čemu slično učincima ACE inhibitora. Pozitivan učinak beta-blokatora može biti posljedica smanjenja otkucaja srca i, kao rezultat, produženja dijastole.
Općenito, treba napomenuti da je baza dokaza za primjenu lijekova u liječenju CHF s dijastoličkom disfunkcijom mala, stoga su potrebne dodatne studije kako bi se potkrijepila preporučljivost propisivanja grupa lijekova u liječenju CHF-a u pratnji LV. dijastolna disfunkcija sa očuvanom sistolnom funkcijom.
Dijastoličko zatajenje srca nastaje kada se poveća otpor punjenja, zbog čega se kriva dijastoličkog tlaka pomiče prema gore, dolazi do kongestije. Prilikom dijagnosticiranja bolesti uzimaju se u obzir podaci ehokardiografije i kliničke karakteristike toka bolesti. Najčešće se bolest javlja u starijoj dobi, najkarakterističnija za ženu.
Uzroci dijastoličkog zatajenja srca
Bolest može biti uzrokovana ishemijom miokarda, hipertenzijom. Najčešće se javlja zbog tahikardije, ishemije, hipertenzije, zaraznih bolesti, anemije, groznice, tireotoksikoze, aritmija. Kada osoba konzumira velike količine kuhinjske soli. Treba biti oprezan s nesteroidnim protuupalnim lijekovima, oni mogu uzrokovati dijastoličnu.
Takođe, bolest nastaje zbog ishemije miokarda, starosti, gojaznosti, hipertenzije, aortne stenoze. Rijetko se javlja ako je zahvaćen miokard, uz kardiomiopatiju, endokrinološke bolesti, hemohromatozu, perikarditis.
Simptomi dijastoličkog zatajenja srca
1. Povećan umor.
3. Ortopneja.
4. Noćni nedostatak daha.
5. Jugularne vene se šire.
6. U plućima se čuje piskanje.
8. Pojačano oticanje.
9. Hepatomegalija.
Dijagnostika dijastoličke srčane insuficijencije
Rendgen pokazuje kongestiju u venama, kardiomegaliju. Doplerografija, ekokardiografija se radi kako bi se saznala veličina srčanih komora, izmjerila debljina zidova, a uz pomoć ovih metoda se može promatrati struktura perikarda, izmjeriti protok plućne venske krvi.
Jedna od važnih metoda za dijagnostiku je kateterizacija srca, ispituje se dijastolna disfunkcija. Radionuklidna angiografija se često koristi za dijagnozu.
Metode za liječenje dijastoličke srčane insuficijencije
Prvi korak je odustajanje od loše navike – pušenja, stalno kontrolisati svoju, uz najmanje simptome odmah se javiti svom ljekaru. Moraćete da promenite svoj životni stil:
1. Oslobodite se viška kilograma.
2. Prestanite pušiti.
3. Prilagodite ishranu.
4. Pijte što manje alkohola.
5. Radite gimnastiku.
Dijastolička disfunkcija zabrinjava već godinama, važno je dijagnosticirati je unaprijed i započeti liječenje kako biste se na vrijeme zaštitili od komplikacija. Lijekove odabire ljekar koji prisustvuje na osnovu testova.
Tok terapije dijastoličke disfunkcije ima sljedeće ciljeve:
1. Oslobodite se faktora koji su izazvali srčana oboljenja.
2. Pratiti i liječiti hipertenziju, koronarnu bolest na vrijeme.
3. Ako je potrebno, na vrijeme uklonite perikard.
4. Obratite pažnju na lijevu komoru, poboljšajte opuštanje.
5. Potrebno je uzimati inhibitore, blokatore, antagoniste.
6. Smanjite debljinu zida, očistite ga od viška kolagena.
7. Stalno praćenje od strane lekara radi zaštite od ponovnog pojavljivanja bolesti.
8. Držite kontrolu arterijski pritisak.
9. Obratite pažnju na ishranu, ona treba da bude što manje natrijuma.
10. Kontrolišite koliko se dnevno akumulira tečnosti u organizmu, za to morate stalno da se vagate.
Tokom terapije važno je držati pod kontrolom rad srca, kako bi se spriječilo pogoršanje tahikardije. U ovoj situaciji preporuča se korištenje beta-blokatora, uz njihovu pomoć možete smanjiti visoki krvni tlak, poboljšati stanje lijeve klijetke. Preporučuje se uzimanje beta-blokatora kada je bolest praćena visokim krvnim pritiskom, koronarnom bolešću.
Uz bolest, potrebno je uzimati diuretike, uz pomoć njih možete smanjiti volumen tekućine unutar krvnih žila, riješiti se kratkog daha i ne čekati da se zatajenje srca pogorša. Diuretici normalizuju krvni pritisak, važno je voditi računa o smanjenju gustine u levoj komori. Lijekove treba koristiti samo za ublažavanje akutnih simptoma.
Uz pomoć hormona aldosterona možete se zaštititi od egzacerbacije, poboljšati rad srca. Dokazano je da će se dijastolna funkcija poboljšati ako se uzimaju blokatori kalcijumskih kanala, snižavaju krvni pritisak, ne dozvoljavaju pogoršanje ishemije miokarda.
U nekim situacijama morate uzimati vazodilatatore, uz njihovu pomoć može se smanjiti predopterećenje, to je najbolja zaštita od ishemije.
Liječnici često propisuju Digoksin za liječenje, ali ovaj lijek se mora uzimati s velikim oprezom, u starijoj dobi može doći do hipertrofije lijeve klijetke, zatim se razvija opstruktivna kardiomiopatija.
Komplikacije dijastoličkog zatajenja srca
Ako se bolest ne liječi na vrijeme, to će dovesti do patološkog procesa u bubrežnom, srčanom sistemu i skeletnim mišićima. Sve to može dovesti do problema sa nervnim sistemom, neurohumoralnih poremećaja.
Dakle, dijastolna disfunkcija lijeve komore nastaje kada srce ne može u potpunosti pumpati krv iz pluća do sebe. Srce pati od nedostatka dijastoličkog punjenja. Karakterizira ga činjenica da pritisak u lijevoj komori počinje aktivno rasti. Sve dovodi do oštećenja zidova u lijevoj komori. Važno je liječiti bolest na vrijeme, kako biste se zaštitili od ozbiljnih posljedica koje mogu dovesti do smrti. Najčešće je stanje bolesnika stabilno, ako se hipertrofija miokarda pogorša, može se povećati dijastolička disfunkcija miokarda. U preventivne svrhe preporučuje se registracija kod ljekara i stalni pregledi. Obratite pažnju na svoj životni stil. Potrebno je zdravo se hraniti, što više šetati na svježem zraku i odreći se loših navika.
U modernoj terminologiji - sistoličko zatajenje srca. Međutim, kasnih 1970-ih - 80-ih godina postalo je jasno da značajan dio pacijenata sa kliničkom slikom zatajenja srca ima normalnu kontraktilnu funkciju srca, normalne vrijednosti ejekcione frakcije lijeve komore. Takva klinička slika u modernoj terminologiji opisuje se kao dijastoličko zatajenje srca.
Proučavanje dijastole i, zapravo, bolesti povezanih s njenim promjenama, počelo je još 1877. godine, kada je Francois-Franck na temelju eksperimenata zaključio da se maksimalno punjenje lijeve klijetke krvlju javlja u ranoj dijastoli. Hendorson je 1906. opisao tri faze dijastole, a 1921. Wiggers i Katz su otkrili da doprinos lijevog atrijuma punjenju lijeve komore može biti povećan kod ljudi sa izmijenjenim svojstvima LV. Godine 1927. Meek je eksperimentalno ustanovio da faza aktivne relaksacije miokarda u dijastoli utječe na kontraktilnost miokarda. Godine 1949. Wiggers je uveo pojam "intrinzična elastičnost" kako bi opisao ponašanje miokarda LV tokom dijastole, tj. pokušao je opisati glavno stanje miokarda u dijastoli - opuštanje.
Godine 1975. W.H. Gaasch je u nizu eksperimentalnih i kliničkih studija utvrdio razlike u dijastoli kod zdravih ljudi i pacijenata sa kardiovaskularnim oboljenjima, koristeći promjenu tlaka u šupljini LV i promjenu njenog volumena. Konkretno, utvrđeno je da je volumen krvi tijekom pasivnog punjenja lijeve komore smanjen kod pacijenata sa kardiovaskularnim oboljenjima. U 1983-1984 N.N. Echeverria, A.N. Dougherty, R. Souter uveo je termin "dijastolička srčana insuficijencija" u kliničku praksu.
Dijastoličko zatajenje srca (DSF) je klinički sindrom sa simptomima i znacima zatajenja srca, normalnom LV EF i poremećenom dijastolnom funkcijom.
Klinički, dijastolička srčana insuficijencija se manifestuje kao blago ograničenje fizičke aktivnosti (FC I prema klasifikaciji NYHA udruženja za proučavanje srčanih bolesti) i prisustvo simptoma u mirovanju (FC IV).
Normalna dijastolna funkcija lijeve komore - njena sposobnost da "uzme" volumen krvi neophodan za održavanje adekvatnog minutnog volumena, bez povećanja srednjeg plućnog venskog tlaka (> 12 mm Hg). Dijastolna disfunkcija LV nastaje ako odgovarajući volumen krvi može ući u LV samo povećanjem njegovog pritiska punjenja ili ako nije u mogućnosti da poveća punjenje tokom vježbanja i time obezbijedi adekvatno povećanje minutnog volumena srca. Svako povećanje pritiska punjenja LV uvijek ukazuje na dijastoličku disfunkciju. Gotovo svi pacijenti sa sistoličkom disfunkcijom lijeve komore srca imaju poremećaje njegove dijastoličke funkcije.
Dijastola je ograničena vremenskim intervalom od zatvaranja aortnog zalistka do zatvaranja mitralni zalistak. U dijastoli se javljaju dva ključna mehanizma – opuštanje i punjenje LV. Opuštanje leve komore počinje već u drugoj polovini sistole (u periodu sporog izbacivanja krvi), dostiže maksimum u fazi izovolumetrijske relaksacije, a završava se već tokom punjenja LV, koje se sastoji od faza brzog punjenja, odloženog punjenja ( dijastaza) i atrijalna sistola.
Dijastolička funkcija LV zavisi od sposobnosti miokarda da se opusti, što zavisi od funkcionisanja sarkoplazmatskog retikuluma kardiomiocita.
Dijastolička funkcija LV također ovisi o mehaničkim svojstvima miokarda - elastičnosti (promjena dužine mišićnih vlakana u zavisnosti od sile koja je na njih primijenjena), usklađenosti (promjena ventrikularnog volumena za datu promjenu pritiska) i krutosti (karakteristična, obrnuto od usklađenosti). Pasivne karakteristike srca odražavaju sposobnost lijeve komore da se rasteže kako krv ulazi u nju.
AT mlada godina Punjenje LV nastaje zbog visokog gradijenta pritiska na početku dijastole, koji nastaje velikom brzinom relaksacije i elastičnim svojstvima miokarda. U ovoj situaciji, LV je uglavnom ispunjen krvlju u prvoj polovini dijastole.
Starenje, hipertenzija, koronarna arterijska bolest dovode do značajnog usporavanja procesa relaksacije. U takvoj situaciji, punjenje LV krvlju se događa uglavnom ne u prvoj polovini dijastole, već u sistoli lijevog atrija.
Na dijastoličku funkciju miokarda značajno utječu stanje (veličina, volumen) lijevog atrija, brzina transmitralnog krvotoka i broj otkucaja srca.
Promjena volumena krvi koja ulazi u lijevu pretkomoru mijenja njenu kontraktilnost u potpunom skladu sa Starlingovim zakonom. Povećana sila kontrakcije lijevog atrija stvara udarni mlaz koji mijenja brzinu punjenja LV i vremenski pomjera sljedeće faze, povećavajući krutost miokarda.Ove promjene su evidentne kod AV bloka, visokog broja otkucaja srca i preopterećenja volumena lijevog atrijala.
Simptomi i znaci dijastoličke disfunkcije lijevog želuca
Bolesnici sa dijastolnom srčanom insuficijencijom imaju iste tegobe kao i pacijenti sa srčanom insuficijencijom – osjećaj nedostatka zraka, umor, lupanje srca.
Kod pacijenata sa dijastoličkom srčanom insuficijencijom, hipertenzija je češća, a postinfarktna kardioskleroza rjeđa. Takvi pacijenti su obično stariji od pacijenata sa sistolnom srčanom insuficijencijom i često imaju prekomjernu težinu. Bolesnike sa dijastolnom srčanom insuficijencijom karakteriše atrijalna fibrilacija(među starijim pacijentima - do 75%).
Kod pacijenata sa dijastoličkom srčanom insuficijencijom, znaci venske staze i prateći simptomi (edem, piskanje u plućima, oticanje jugularnih vena, dispneja) su rjeđi nego kod pacijenata sa klasičnim, sistolnim oblikom bolesti.
Kod auskultacije pacijenata sa dijastolnim zatajenjem srca često se mogu čuti 4 srčana tona. Iako je detekcija trećeg srčanog tona tipičnija za pacijente sa sistolnim zatajenjem srca. Kod teške dijastoličke disfunkcije, posebno kod restriktivnog tipa punjenja LV, ovaj znak se nalazi vrlo često.
Najveća klinička i epidemiološka studija kliničku sliku cirkulatorna insuficijencija - studija sprovedena u Ruskoj Federaciji (EPOKHA-O-CHF) 2001-2002.
Dobijeni podaci pokazuju trend porasta prevalencije dijastoličke srčane insuficijencije posljednjih godina. Normalna sistolna funkcija LV se bilježi kod 35-40% pacijenata sa srčanom insuficijencijom. Prevalencija dijastoličke srčane insuficijencije varira s godinama. Kod pacijenata mlađih od 50 godina dijastolni oblik se dijagnosticira kod 15% pacijenata, kod starijih od 70 godina - već kod 50% pacijenata.
Incidencija srčane insuficijencije sa normalnom sistolnom funkcijom LV zavisi od težine pregledanih pacijenata i kriterijuma za procenu sistoličke funkcije. Tako se kod pacijenata hospitaliziranih sa srčanom dekompenzacijom normalna LV EF bilježi kod 20-30% pacijenata, a kod terminalne srčane insuficijencije - kod 5-10% pacijenata. Istovremeno, u ambulantnoj praksi, prevalencija zatajenja srca s normalnom sistolnom funkcijom LV, dijagnosticirana korištenjem "mekih" kriterija (na primjer, na osnovu viška ejekcione frakcije za 40%), doseže 80%. Dakle, kako se težina srčane insuficijencije povećava, doprinos izolirane dijastoličke disfunkcije kao glavnog uzroka zatajenja srca opada.
Prognoza dijastoličke srčane insuficijencije
- Učestalost ponovljenih hospitalizacija kod pacijenata sa DHF i kod pacijenata sa sistolnom insuficijencijom se ne razlikuje - otprilike 50% godišnje.
- Mortalitet kod pacijenata sa DHF je 5-8% godišnje (sa sistolnim cirkulatornim zatajenjem - 15% godišnje). Posljednjih godina nije došlo do smanjenja stope mortaliteta u DHF-u.
- Smrtnost kod dijastoličke srčane insuficijencije zavisi od uzroka HF, sa njegovom neishemijskom genezom - 3% godišnje.
Dijagnostika dijastoličke srčane insuficijencije
Dijagnoza dijastoličke disfunkcije se potvrđuje ako pacijent ima 3 kriterija.
- Simptomi ili znaci zatajenja srca.
- Normalna ili blago smanjena kontraktilnost LV (LV EF>45% i njen indeks krajnje dijastoličke veličine<3,2 см/м 2).
- Znakovi poremećene relaksacije ili punjenja lijeve klijetke, njena povećana rigidnost, dobiveni instrumentalnim metodama istraživanja.
Osnova za dijagnozu dijastoličke srčane insuficijencije je ehokardiografija.
Dijastolička elevacija baze lijeve komore. Kod dijastoličke disfunkcije, maksimalna brzina ranog dijastoličkog porasta baze LV (E m) je ispod 8 cm/s. Osim toga, odnos maksimalnih talasnih brzina transmitralnog krvotoka E i E >15 ukazuje na povećan krajnji dijastolički pritisak u lijevoj komori (>12 mm Hg), E/E m<8 - о нормальном, а при Е/Е m 8-15 необходимы дополнительные данные.
Općenito prihvaćeni biohemijski marker za dijastoličku srčanu insuficijenciju je prekursor moždanog natriuretičkog peptida (NT-pro-BNP). Dijastolnu srčanu insuficijenciju karakteriše povećanje nivoa ovog peptida.
Liječenje dijastoličke srčane insuficijencije
Liječenje ishemije miokarda. IHD je jedan od glavnih faktora koji predisponiraju dijastoličke poremećaje. Ovi ili drugi poremećaji dijastole otkrivaju se u više od 90% pacijenata sa koronarnom bolešću. Poboljšanje dijastoličke funkcije u uslovima koronarne arterijske bolesti moguće je primenom lekova (β-acetrenoblokatori, antagonisti kalcijuma) i merama revaskularizacije miokarda.
Liječenje arterijske hipertenzije. Kod pacijenata sa hipertenzijom, dijastolna disfunkcija LV jedna je od najranijih i najčešćih manifestacija disfunkcije miokarda, posebno u fazi hipertrofije miokarda. Normalizacija krvnog pritiska jedan je od jednostavnih i istovremeno efikasnih načina za poboljšanje dijastoličkog punjenja LV.
Smanjenje pritiska punjenja LV (smanjenje njegovog predopterećenja). Najvažniji princip u liječenju ovog stanja je smanjenje predopterećenja LV (upotreba diuretika). Prekomjerno smanjenje predopterećenja dramatično smanjuje volumen punjenja LV i smanjuje minutni volumen srca. U tim slučajevima opravdana je taktika laganog smanjenja predopterećenja na lijevoj komori. Uzimanje diuretika je praćeno prekomjernom aktivacijom renin-angiotenzin sistema, pa ih je preporučljivo kombinirati sa blokatorima renin-angiotenzin sistema (ACE inhibitori, blokatori angiotenzinskih receptora, antagonisti aldosterona).
Održavanje i/ili obnavljanje sinusnog ritma, očuvanje kontraktilne funkcije lijevog atrija. Kontraktilna funkcija lijevog atrijuma igra važnu ulogu u osiguravanju normalne tolerancije vježbanja kod dijastoličke srčane insuficijencije, čije napredovanje dramatično povećava rizik od atrijalne fibrilacije. Kod atrijalne fibrilacije, doktor bira taktiku "kontrole ritma" ili "kontrole frekvencije". Pažljivo provođenje zahtjeva odabrane taktike sprječava napredovanje dijastoličke srčane insuficijencije.
Pacijenti sa dijastolnom srčanom insuficijencijom treba da imaju ciljne nivoe otkucaja srca: sa koronarnom bolešću - 55-60 u minuti. Kod CHF, smanjenje od 16% početne srčane frekvencije (80-84 u minuti) je praćeno smanjenjem rizika od smrti. Za smanjenje otkucaja srca koriste se β-blokatori, fenilalkilamini i blokatori If kanala.
Trenutno postoji drugačiji skup srčanih bolesti i abnormalnosti. Jedna od njih se zove disfunkcija ventrikula srca. Za najbolji rad srčanih mišića potrebno je da svi dijelovi našeg tijela u potpunosti dobiju dovoljnu količinu krvi.
Srce obavlja pumpnu funkciju, odnosno postupno opušta i skuplja mišiće srca, odnosno miokard. Ako se ovi procesi naruše, dolazi do disfunkcije ventrikula srca, a vremenom se smanjuje sposobnost srca da pomjera krv u aortu, što smanjuje opskrbu krvlju važnih ljudskih organa. Sve to može dovesti do disfunkcije miokarda.
S disfunkcijom ventrikula srca, pumpanje krvi je poremećeno tokom opuštanja mišića srca i njegove kontrakcije. Može doći do stagnacije krvi u vitalnim organima.
Dvije vrste disfunkcije su u interakciji sa srčanom insuficijencijom, a težina zatajenja ovisi o stupnju abnormalnosti disfunkcija. Ako osoba pati od disfunkcije komorica u srcu, odmah se obratite svom ljekaru da vam prepiše lijekove.
Postoje dvije vrste disfunkcije, dijastolička i sistolna. Kod dijastoličke disfunkcije dolazi do nemogućnosti miokarda da se opusti kako bi primio potrebnu količinu krvi. Obično se izbacuje samo polovina frakcije. U svom izvornom obliku, dijastolna funkcija se javlja u 15% slučajeva.
Disfunkcija ventrikula srca dijeli se na tri tipa, i to:
- devijacija opuštanja.
- Pseudonormal.
- Restriktivno.
Kod sistoličke devijacije karakteristično je smanjenje kontraktilnosti glavnog mišića srčanog sistema i mali volumen krvi koja dolazi u aortu. Prema ultrazvučnim zapažanjima, smanjenje emisione frakcije glavnog kriterija je više od 40%.
Razlozi
Kao i svako drugo odstupanje, disfunkcija ventrikula srca ima svoje uzroke, i to:
- Infarkt miokarda.
- Hipertenzija.
- Razne bolesti srca.
- Edem različitih udova.
- Nepravilan rad jetre.
Takođe, među razlozima su razne srčane mane, urođene bolesti, poremećaji u radu organa, razni srčani udari, sve to direktno utiče na normalno funkcionisanje srčanih mišića.
leva komora
Kao što se na prvi pogled može činiti, svaka srčana abnormalnost u drugom području miokarda nema jasne simptome i nije štetna po zdravlje. Međutim, pogrešnim pristupom liječenju, disfunkcija lijeve komore srca može ozbiljno utjecati na nagli pad ili povećanje krvnog tlaka, aritmija i druge posljedice.
Kod prvih simptoma, liječnik savjetuje da obratite pažnju na glavni mišić srca, odnosno da uhvatite promjenu stanja mišića u odnosu na normu. Posebno je važno uzeti u obzir savjete ljudi s urođenim ili stečenim patologijama srca.
Ova bolest uglavnom pogađa starije osobe, kao i one koji pate od srčane insuficijencije. Ako se ne pokuša poboljšati stanje, tada disfunkcija počinje napredovati.
Disfunkcija lijeve komore nije uvijek praćena kroničnom insuficijencijom, često disfunkcija ne napreduje, a pravilnim liječenjem stanje bolesnika se poboljšava.
desna komora
Uzroci disfunkcije desne komore mogu biti različite bolesti, kao i insuficijencija u desnom želucu, koja se kasnije može razviti u razne bronhopulmonalne bolesti, poput astme. Takođe, na sve to utiču i razne urođene srčane mane.
Osobe koje pate od disfunkcije desne komore srca imaju sljedeće simptome:
- Plavilo raznih udova.
- Stagnacija krvi u vitalnim organima (mozak, jetra, bubrezi).
- Edem ekstremiteta.
- Nepravilan rad jetre.
- Ostali simptomi.
Ako se pronađe jedan ili više simptoma, trebate se obratiti liječniku kako bi on mogao propisati dijagnozu koja će pomoći u pronalaženju učinkovitog načina liječenja patologije. Do danas, medicina ima u svom arsenalu različite načine za dijagnosticiranje disfunkcije ventrikula srca. Lekar može naručiti rutinski test krvi i urina kako bi procenio kvalitet krvi.
Ako je krvni test pokazao premalo ili nedovoljno, može se napraviti studija koja će pokazati sadržaj hormona u krvi. Jer može postojati višak ili nedostatak određenih hormona.
Jedna od najefikasnijih metoda je EKG, a ehokardiografija je glavni alat za proučavanje disfunkcija, bez kojeg ne može nijedna medicinska ustanova. Može se naručiti i rendgenski snimak. Sada dijagnostika bolesti svake godine dobija na zamahu, što pomaže u prevenciji različitih stadijuma srčanih bolesti.
Tretman
Nakon postavljanja dijagnoze, pacijent mora biti svjestan da mu je za poboljšanje zdravlja potrebno liječenje. Nemojte zanemariti savjet ljekara, i uzmite tabletu jednom ili dva puta dnevno. Takve mjere će produžiti život pacijenta na duže vrijeme i omogućiti vam da uživate i uživate u životu svaki dan.
Međutim, u kasnijim fazama patologije život i dobrobit bolesnika ne mogu se poboljšati samo tabletama, jer su potrebni jači lijekovi. Uglavnom se propisuju diuretici, aspirin, nitroglicerin, beta, a ljekar može propisati i kombinaciju lijekova.
Prognoza
Ako ne shvatite ozbiljno dijagnozu disfunkcije i ne vodite normalan život, može doći do smrtnog ishoda. Međutim, ako slijedite dijetu, ne jedete prženu hranu, ljute umake i dodatke, onda će sve to značajno utjecati na život pacijenta.
Da biste smanjili opterećenje srca, potrebno je popiti oko 1,5 litara vode, ali ne više, trebali biste se odreći loših navika, jer za zdravu osobu nanose nepopravljivu štetu tijelu. Uz sve to, tijelu je potrebna fizička aktivnost, ali ne treba se prenapregnuti, treba se odmarati i paziti na režim spavanja. Nakon dijete, prognoza života s disfunkcijom je utješna.
Svaka dijagnoza, bilo kakva bolest ili odstupanje nije razlog za paniku. Moderna medicina vam omogućava da produžite život osobe i upoznate sav njen ukus. Pridržavajući se pravila, to ne samo da će pomoći da se nosite s bolešću, već će vam pomoći da živite zanimljiv i raznolik život. Nakon odricanja od loših navika, život će biti ispunjen jarkim bojama i pojavit će se novi hobiji. Pravilna dnevna rutina pomoći će vam da isplanirate dan kako biste sve mogli obaviti na vrijeme.
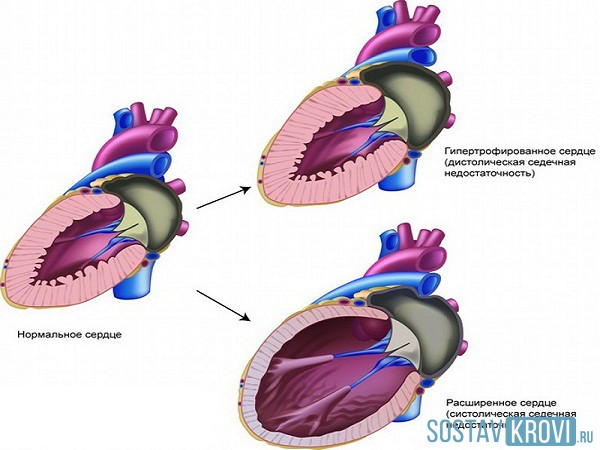
Koncept sistoličkog i dijastoličkog preopterećenja ventrikula nominirao Cabrera, Monroy. Oni su pokušali pronaći korelaciju između promjena EKG-a i hemodinamskih poremećaja. Zaista, takva korelacija često postoji.
Prema autorima, sistoličko ventrikularno preopterećenje javlja se kada postoji prepreka izbacivanju krvi iz ventrikula. Takva opstrukcija može biti posljedica suženja izlaznog otvora iz ventrikula ili povećanja pritiska u sistemskoj ili plućnoj cirkulaciji. U oba slučaja, komora se kontrahuje kako bi savladala povećani otpor u sistoli, pa se ovo preopterećenje naziva i otpornost na preopterećenje. Kod sistoličkog preopterećenja razvija se pretežno hipertrofija odgovarajuće komore, a dilatacija ventrikula je malo izražena.
Dijastoličko preopterećenje ventrikula razvija se kao rezultat njegovog prelijevanja povećanom količinom krvi, pa se naziva i preopterećenje zapremine. U ovom slučaju dolazi do prelijevanja ventrikula krvlju u dijastoli uz povećanje količine preostale krvi u njoj.
dijastolno preopterećenje uslovljeno ili povećan protok krvi ili insuficijencija zalistaka. Povećanje dijastoličkog punjenja i dužine mišićnih vlakana u dijastoli dovodi do povećanja ventrikularnih kontrakcija. Kod dijastoličkog preopterećenja uglavnom dolazi do ventrikularne dilatacije, a njena hipertrofija je znatno manje izražena. Kompenzacija je u ovim slučajevima uglavnom zbog razvoja ventrikularne dilatacije i zbog toga povećanja udarnog volumena srca.
Ovisno o mehanizmu razvoja zatajenja srca, disfunkcije miokarda u sistoli ili dijastoli, razlikuju se sljedeće patogenetske varijante.
sistolnog zatajenja srca okarakterisan smanjenje kontraktilnosti miokarda, udarnog i minutnog volumena srca, EF (ejekcijska frakcija)< 40%, дилатацией полостей сердца, повышением ОПСС (ukupni periferni vaskularni otpor). Ova varijanta zatajenja srca javlja se kod ishemijske bolesti srca, hipertenzije, dilatacijske kardiomiopatije i drugih bolesti miokarda, srčanih mana.
dijastolnog zatajenja srca zbog kršenja usklađenosti, rastegljivosti miokarda tokom dijastole, dok povećan krajnji dijastolni pritisak u lijevoj komori s normalnim ili smanjenim volumenom; EF je blizu normalnog. Zbog porasta tlaka u lijevoj komori, povećava se pritisak u plućnim venama i plućnoj cirkulaciji, javljaju se klinički simptomi CH ( Otkazivanje Srca ) . Konačno, ovaj tip HF dovodi do smanjenja punjenja lijeve komore tokom dijastole i smanjenja količine krvi koja se izbacuje u aortu. Dijastoličko zatajenje srca javlja se uz tešku hipertrofiju miokarda, hipertrofičnu i restriktivnu kardiomiopatiju, infiltrativne bolesti miokarda (amiloidoza, sarkoidoza, hemokromatoza itd.).
Treba naglasiti da je poremećaj usklađenosti miokarda u dijastoli (tj. dijastolna disfunkcija) prisutan i kod većine pacijenata sa sistolnom disfunkcijom miokarda. Na ovaj način, poremećaji sistoličke i dijastoličke funkcije miokarda ventrikula mogu se kombinirati.
Preciznija identifikacija sistoličkih i dijastoličkih varijanti srčane insuficijencije postala je moguća nakon uvođenja ehokardiografije i izotopske ventrikulografije u praksu, koje omogućavaju diferencijalnu procjenu ventrikularne funkcije i intrakardijalnih hemodinamskih poremećaja.
Ozbiljnost jedne ili druge komponente HF važno je uzeti u obzir u liječenju: kod pacijenata sa pretežno sistolna srčana insuficijencija propisivati lijekove koji poboljšavaju kontraktilnost miokarda, sa pretežno dijastolni broj otkucaja srca- lijekovi koji imaju za cilj smanjenje stepena hipertrofije i rigidnosti miokarda. Kod pacijenata sa kombinacija ovih opcija CH koriste se obje grupe lijekova.
Prema vrstama hemodinamskih poremećaja razlikuje se i zatajenje srca sa niskim minutnim volumenom - CI (srčani indeks)< 3 л/(мин х м 2), которая наблюдается при ИБС, других поражениях миокарда, пороках сердца, выпотном перикардите, артериальной гипертензии; и сердечную недостаточность с высоким сердечным выбросом - СИ >3 l / (min x m2), razvija se sa tireotoksikozom, anemijom, beri-beri. Kod pacijenata sa normalnim ili visokim minutnim volumenom, kliničke manifestacije HF pojavljuju se zbog neusklađenosti između minutnog volumena i sposobnosti opskrbe tkiva kisikom (nizak nivo u krvi - kod anemije, povećana potražnja - kod tireotoksikoze). Ako će kod prvog tipa liječenje biti usmjereno na poboljšanje kontraktilne funkcije miokarda, onda će kod drugog tipa biti usmjereno na eliminaciju osnovnog patološkog procesa.
Koncept sistoličke i dijastoličke disfunkcije. Etiologija, patogeneza, hemodinamski poremećaji i kliničke manifestacije sistolna i dijastolna disfunkcija, zatajenje srca lijeve i desne komore.
Sistolna disfunkcija- Kršenje kontraktilnosti lijeve komore.
Uzroci sistoličke disfunkcije : ishemija ili drugo oštećenje miokarda, hronično preopterećenje volumena (ishod remodeliranja, dilatacije), proširena kardiomiopatija.
Kriterijumi : odbiti frakcija izbacivanja (EF) i povećati krajnji dijastolni volumen (EDV) LV (lijeva komora).
EF \u003d (SV (udarni volumen srca) / EDV) x 100%. Normalna EF>50%, sa sistolnom disfunkcijom< 40%.
Sistolna disfunkcija klinički manifestovana sindrom male ejekcije, koji je hipoperfuzija organa BCC (sistemska cirkulacija):
1) Smanjen protok krvi u centralnom nervnom sistemu: astenični sindrom, kortikalna disfunkcija, nesanica, emocionalna labilnost.
2) Smanjen protok krvi u skeletnim mišićima: slabost mišića→ atrofija mišića.
3) Smanjen protok krvi u bubrezima: ishemija bubrega → aktivacija RAAS ( sistem renin-angiotenzin-aldosteron).
4) Smanjen protok krvi u jetri: poremećena funkcija jetre (hipoproteinemija, povećan indirektni bilirubin u krvi, itd.)
5) Smanjen protok krvi u koži + periferna vazokonstrikcija → bljedilo kože, hladna koža.
dijastolna disfunkcija- Kršenje relaksacije i rastegljivosti miokarda u dijastoli. Rezidualna kontraktura i rigidnost zida miokarda onemogućavaju efikasno punjenje komore, posebno u fazi brzog punjenja: u tom slučaju se dio krvi dodatno izbacuje u komoru u fazi atrijalne sistole, a dio krvi ostaje na putu dotoka u oslabljeni dio srca.
Uzroci dijastoličke disfunkcije : ishemija miokarda (ishemijska i postishemična kontraktura), hronično preopterećenje miokarda pritiskom (ishod remodeliranja je hipertrofija).
Kriterijumi : smanjenje protoka krvi u fazi brzog punjenja ventrikula (E) i povećanje protoka krvi u fazi atrijalne sistole (A). Normalno je omjer E/A ~ 2. Kod dijastoličke disfunkcije ovaj omjer je ~1.
dijastolna disfunkcija klinički manifestovana sindrom stagnacija krvi na putevima dotoka:
Stagnacija krvi u ulaznom traktu LV (stagnacija u ICC: kratak dah, kašalj, ortopneja, apneja u snu, srčana astma, plućni edem.
Stagnacija krvi na putevima dotoka u pankreas (stagnacija u BCC): povećanje jetre, edem u donjih udova, ascites, hidrotoraks, periferna cijanoza.
Kod kršenja rada pretežno jedne srčane komore, cirkulatorna insuficijencija poprima neke specifične karakteristike i naziva se insuficijencija prema tip lijeve ili desne komore.
U prvom slučaju, u venama malog kruga se opaža stagnacija krvi, što može dovesti do plućni edem, u drugom - u venama sistemske cirkulacije, dok povećana jetra, pojaviti oticanje nogu, ascites.
Međutim, kršenje kontraktilne funkcije srca ne dovodi odmah do razvoja zatajenja cirkulacije. Kao adaptivni fenomen, periferni otpor u arteriolama sistemske cirkulacije prvo se refleksno smanjuje, što olakšava prolaz krvi do većine organa. Dolazi do refleksnog spazma plućnih arteriola, što rezultira smanjenjem dotoka krvi u lijevu pretkomoru i istovremeno smanjenjem pritiska u sistemu plućnih kapilarnih žila. Potonji je mehanizam za zaštitu plućnih kapilarnih žila od prelijevanja krvlju i sprječava razvoj plućnog edema.
Postoji karakterističan slijed uključivanja u proces raznim odjelima srca. Dakle, zatajenje najsnažnije lijeve klijetke brzo dovodi do dekompenzacije lijevog atrija, stagnacije krvi u plućnoj cirkulaciji, sužavanja plućnih arteriola. Tada je manje jaka desna komora prisiljena da savlada povećani otpor u malom krugu, što u konačnici dovodi do njegove dekompenzacije i razvoja zatajenja desne komore.
Hemodinamski parametri na hronična insuficijencija srca se mijenjaju na sljedeći način: smanjuje se minutni volumen krvi (sa 5-5,5 na 3-4 l/min); brzina protoka krvi se usporava 2-4 puta; arterijski tlak se malo mijenja, venski tlak se povećava; kapilarne žile i postkapilarne vene su proširene, protok krvi u njima je usporen, pritisak je povećan.
Nastaje serija patoloških promjena i iz drugih sistema. Usporavanje protoka krvi veliki krug cirkulacija krvi i poremećaji cirkulacije u plućima dovode do toga da u krvi koja teče kroz žile, povećana količina smanjenog hemoglobina. To daje koži i sluzokoži karakterističnu cijanotičnu boju - cijanoza. Tkivima nedostaje kiseonik hipoksija praćeno nakupljanjem nedovoljno oksidiranih metaboličkih proizvoda i ugljičnog dioksida - razvija se acidoza. Acidoza i hipoksija dovode do kršenja regulacije disanja, postoji dispneja. Kako bi se nadoknadila hipoksija, stimulira se eritrocitopoeza, povećava se ukupni volumen cirkulirajuće krvi i relativni sadržaj krvnih stanica u njoj, što, međutim, doprinosi povećan viskozitet krvi i pogoršava njegova hemodinamska svojstva.
Zbog porasta pritiska u venskim kapilarnim sudovima razvija se acidoza u tkivima edem, što zauzvrat pojačava hipoksiju, jer to povećava put difuzije od kapilarne žile do ćelije.


