30.08.2018
Consiliul European pentru Resuscitare. B. Menținerea artificială a respirației. Evaluarea prognostică a stării în perioada de postresuscitare
rezumat
Articolul descrie modificările moderne ale algoritmului de resuscitare cardiopulmonară și cerebrală adoptat de Consiliul European pentru Resuscitare în 2010.
Cuvinte cheie
Resuscitare cardiopulmonară și cerebrală, stop circulator, defibrilare, resuscitare.
Bibliografie
1. Usenko L.V., Maltseva L.A., Tsarev A.V. Resuscitare cardiopulmonară și cerebrală: noi recomandări ale Consiliului European pentru resuscitare în 2005 și probleme nerezolvate de resuscitare în Ucraina // Medicină conditii de urgenta. - 2006. - Nr 4. - S. 17-22.
Mai mult și mai mult mai multi oameni trăiesc cu stimulatoare cardiace sau defibrilatoare cardioverter implantate; Aceste persoane trebuie să poarte o brățară care să le informeze despre deținerea unui astfel de dispozitiv. În acest caz, se recomandă amplasarea electrozilor defibrilatorului la cel puțin 8 cm distanță de dispozitivul implantat sau folosirea unei poziții alternative față în spate.
Oferă compresii toracice de înaltă calitate
Timpul de pornire recomandat pentru defibrilare nu trebuie să fie mai mare de 3 minute. Spitalul trebuie să monitorizeze supraviețuirea pacienților cu stop cardiac și timpul de la inconștiență până la defibrilare. Medicamentele în această situație se administrează după defibrilare. S-a dovedit că calitatea resuscitării compresiilor toracice scade în timp. Cei care efectuează această activitate ar trebui să facă schimb la fiecare evaluare a ritmului la fiecare 2 minute. Conducerea echipei de resuscitare trebuie să monitorizeze constant calitatea compresiilor toracice.
2. Deakin C.D., Nolan J.P., Soar J., Sunde K., Koster R.W., Smith G.B., Perkins G.D. Ghidurile Consiliului European de Resuscitare pentru Resuscitare 2010. Secțiunea 4. Suport de viață avansat pentru adulți // Resuscitare. - 2010. - V. 81. - P. 1305-1352.
3. Nolan J.P., Wenmar R.W., Adrie C. et al. Sindromul de stop cardiac: epidemiologie, fiziopatologie, tratament și prognostic. O declarație științifică a ILCOR; Comitetul de îngrijire cardiovasculară de urgență AHA; Consiliul pentru Chirurgie Cardiovasculară și Anestezie; Consiliul Cardiopulmonar Perioperator și Îngrijire Critică; Consiliul pentru Cardiologie Clinică; Consiliul pentru AVC // Resuscitare. - 2008. - V. 79. - P. 350-379.
Minimizați durerea în piept
Intervalele limită ritm cardiacși defibrilarea la minim. Trecerea patentei tractului respirator ar trebui, dacă este posibil, să fie protejat fără întrerupere. Dacă este necesar, se permite o scurtă pauză pentru introducerea unui tub endotraheal în trahee. Decalajul necesar pentru a evalua ritmul nu trebuie să dureze mai mult de 10 secunde, iar restul - nu mai mult de 5 secunde. Pentru a menține pauzele scurte, planificați din timp pe măsură ce progresați.
Recomandarile recomanda in cazul resuscitarii adultilor sa se administreze oxigen pana la concentrație maximă respira in aceasta situatie. Servește la: confirmare pozitia corecta tuburi de intubație, calitatea și frecvența căilor respiratorii și calitatea compresiilor toracice, recunoașterea pe stadiu timpuriu revenirea circulatiei spontane si evaluarea prognosticului in stop cardiac.
4. Wang H.E., Simeone S.J., Weaver M.D., Callaway C.W. Întreruperi în resuscitarea cardiopulmonară din intubația endotraheală paramedică // Ann. Emerg. Med. - 2009. - V. 54. - P. 645e1-652e1.
5. Koster R.W., Bauhin M.A., Bossaert L.L. et al. Ghidurile Consiliului European de Resuscitare pentru Resuscitare 2010. Secțiunea 2. Suport vital de bază pentru adulți și defibrilatoare externe automate // Resuscitare. - 2010. - V. 81. - P. 1277-1292.
6. Handley A.J., Koster R., Monsieurs K., Perkins G.P., Davies S., Bossaert L. Adult basic life support and use of automated external defibrillators // European Resuscitation Council Guidelines for Resuscitation 2005 / J.P. Nolan, P. Baskett (Ed.). - Elsevier, 2005. - S7-S23.
Până în prezent, nu au fost efectuate studii definitive de înaltă calitate pentru a determina care tehnică de protecție respiratorie este cea mai eficientă. Mai multe studii observaționale subminează opinia predominantă că tehnicile avansate de protecție a căilor respiratorii cresc probabilitatea ca supraviețuitorii să experimenteze stop cardiac brusc. Alegerea tehnicii ar trebui să depindă de experiența persoanei care efectuează procedura.
Dacă un astfel de acces vascular este dificil de obținut, trebuie utilizat accesul venos deschis sau central. Nu există dovezi științifice suficiente care să susțină sau să infirme efectul consumului de droguri asupra supraviețuirii după stop cardiac brusc. De asemenea, nu există date despre cel mai bun moment al administrării. Deci – deși medicamentele rămân încă în algoritmii de tratament pentru pacienții cu stop cardiac – importanța lor a scăzut.
7. Vaknin Z., Manisterski Y., Ben-Abraham R. şi colab. Adrenalina endotraheală este dăunătoare din cauza efectului beta adrenergic? // Anesth. Analg. - 2001. - V. 92. - P. 1408-1412.
8. Elizur A., Ben-Abraham R., Manisterski Y. și colab. Epinefrină traheală sau norepinefrină precedată de beta-blocare la un model de câine. Blocarea beta poate oferi beneficii? // Reanimare. - 2003. - V. 59. - P. 271-276.
9. Engdahl J., Bang A., Lindqvist J., Herlitz J. Putem defini pacienții fără și cei cu o anumită șansă de supraviețuire atunci când sunt găsiți în asistolie în afara spitalului? // Am. J. Cardiol. — 2000. -V. 86. - P. 610-614.
Revizuiți procedura în timpul resuscitării
Ecografia admite uneori o cauză reversibilă a stopului cardiac. Totuși, acest lucru nu ar trebui să întârzie începerea resuscitării sau să introducă compresii toracice suplimentare. Acest lucru permite utilizarea protocoalelor speciale de studiu. Se recomandă alocarea capului sub axilă și efectuarea testului într-o pauză de 10 secunde timp de 2 minute pentru a evalua ritmul cardiac. Efectuarea unor astfel de teste necesită pregătire și experiență adecvate.
Dispozitive pentru compresia mecanică a toracelui
Utilizarea de rutină a compresiunilor mecanice toracice nu este recomandată, dar utilizarea lor poate fi justificată în situațiile în care este dificil de întreținut. calitate superioară compresie sau când ar putea pune în pericol viața salvatorului. Utilizarea unui compresor toracic mecanic presupune necesitatea ruperii compresiilor la momentul introducerii. Efectuarea acestei proceduri eficient și rapid necesită o pregătire adecvată. Aceste dispozitive asigură resuscitare de înaltă calitate, dar succesul oricărei tehnici de compresie toracică depinde în mare măsură de organizarea sistemului de pregătire a salvatorului.
10. Engdahl J., Bang A., Lindqvist J., Herlitz J. Factorii care afectează prognosticul pe termen scurt și lung printre 1069 de pacienți cu stop cardiac în afara spitalului și activitate electrică fără puls // Resuscitation. - 2001. - V. 51. - P. 17-25.
11. Deakin C.D., Nolan J.P., Sund K., Koster R.W. Ghidurile Consiliului European de Resuscitare pentru Resuscitare 2010. Secțiunea 3. Terapii electrice: Defibrilatoare externe automate, defibrilare, cardioversie și stimulare // Resuscitare. - 2010. - V. 81. - P. 1293-1304.
12. Tsarev A.V., Ussenko L.V. Comparație între formele de undă bifazice cvasizinozoidale și trunchiate într-un model de FV porcine // Resuscitare. - 2010. - V. 81S-S54.
Angiografia coronariană și intervenția coronariană percutanată
Prin urmare, este foarte important ca aceste metode să fie incluse în dezvoltarea curriculumului și în monitorizarea consecințelor implementării. Boli cardiovasculare sunt cea mai frecventă cauză a stopului cardiac brusc. Aceste acțiuni au ca scop tratarea cauzei reversibile a stopului cardiac.
Resuscitare cardiopulmonară extracorporală
Aceasta înseamnă aplicarea tehnicii circulației extracorporale - schimbul de gaze extracorporeale propriu-zis în circulația veno-arterială. Resuscitarea extracorporală trebuie considerată o procedură salvatoare atunci când procedurile standard de resuscitare au eșuat și pot fi tratate cauzele reversibile ale stopului cardiac.
13. Ussenko L.V., Tsarev A.V., Leschenko Y.A. Naum L. Gurvich: Un pionier al defibrilației // Resuscitation Greats / P. Baskett, T. Baskett (eds.). - Clinical Press, 2007. - P. 200-202.
14. Usenko L.V., Tsarev A.V. Resuscitarea cardiopulmonară și cerebrală: un ghid practic. — Ed. a II-a, corectată. si suplimentare - Dnepropetrovsk, 2008. - 47 p.
15. Nadkarni V.M., Larkin G.L., Peberdy M.A. et al. Primul ritm documentat și rezultatul clinic al stopului cardiac în spital în rândul copiilor și adulților // JAMA. - 2006. - V. 295. - P. 50-57.
Căutarea și tratamentul cauzelor reversibile ale stopului cardiac
Ultrasonografia și cercetare de laborator poate fi util în determinarea cauzei stopului cardiac și în tratamentul compresiilor mecanice toracice sau al resuscitarii extracorporale și al accesului la o bază de spital. Totodată, există obligația legală de a acorda asistență, care este prevăzută la articolul 162 din Codul penal, care prevede: § Persoana care se află în pericol iminent de moarte sau vătămare gravă nu trebuie să acorde asistență fără a se expune sau alții la riscul pierderii vieții. Vătămarea corporală gravă se pedepsește cu închisoare de până la câțiva ani. § Nu comite o infractiune care nu acorda asistenta necesara tratamentului sau in conditiile in care asistenta imediata este disponibila de la institutia sau persoana desemnata acesteia. Faceți 2 respirații de salvare și continuați compresiile toracice și salvarea respirației într-un raport de 30:2 până când apare urgența. Ajutor: Aduceți pacientul confortabil într-o poziție semișezând, cu picioarele îndoite, spunându-i să nu facă nicio mișcare. Sună la ambulanță pentru informații despre simptome și suspecte de atacuri de cord. Dați aspirină - cu excepția sângerărilor, alergiilor, contraindicațiilor. Verifică-ți în mod regulat respirația și fii pregătit să resuscitezi. Dacă pacientul devine inconștient, urmați procedurile CPR - dacă nu respiră corect Mișcați capul pacientului într-o parte și puneți un prosop lângă gură pentru a absorbi saliva. Verificați semnele vitale și fiți pregătiți pentru acțiunile de salvare adecvate, în funcție de starea pacientului. Dacă se observă inconștiență, urmați procedura CPR - dacă nu respirați corect. Dacă presiunea manuală nu poate fi menținută, strângeți ușor bandajul. Ridicați membrul deasupra ritmului cardiac. Întrebați pe cineva sau pe dumneavoastră cât mai curând posibil, sunați la ambulanță - telefon 999 sau 112 Alte simptome: tulburare de orientare, mormăi de vorbire, trecere la neînțeles, greață, puls firidic, respirație în farfurie, accelerată, inconștientă. Îndepărtați cauza loviturii, cum ar fi oprirea sângerării. Slăbiți hainele, curelele etc. liniștește victima și verifică semnele vitale. Sunați la 999 sau 112. Simptome: eritem, umflarea pielii, umflarea laringelui, dificultăți de respirație, tulburări circulatorii care duc la stop respirator. Ajutor: - sunați imediat la 999 sau 112. Dacă victima este inconștientă, ajutați-l să se ridice în poziție de a-și ușura respirația. Dacă pacientul devine inconștient, urmați procedurile CPR - dacă nu respiră corect. nasul nasului este sub rădăcina osului timp de 10`. Loc compresa rece pe dosul nasului. După ce sângerarea se oprește, dați o plasă umedă pentru a șterge sângele de pe gură și față. Dacă sângerarea nu se oprește în 30 de minute, consultați un medic sau sunați la 999 sau 112 asistență de urgență. Nerăcirea întregului corp poate duce la hipotermie. Scoate-ți rapid hainele, inelele, ceasurile. Pentru a acoperi rana cu pansament. Să ardă rana. Pe măsură ce rana se răcește, verificați dacă respirați sau pregătiți-vă pentru resuscitare. Obțineți ambulanța de urgență 999 sau „Primul Ajutor” și sfaturi terapeutice – recomandate de Consiliul Consultativ Internațional de Prim Ajutor – reunește peste 30 de organizații naționale și internaționale, inclusiv Centrul European de Asistență pentru Prim Ajutor. În cazul unui accident, vom fi pregătiți doar atunci când dobândim abilități practice în rezolvarea problemelor de urgență până la nivelul acțiunii reflexe.
- Față palidă, piele acoperită de rece, cianoză.
- Anxietate și neliniște, greață, vărsături.
16. Nolan J.P., Laver S.R., Welch C.A., Harrison D.A., Gupta V., Rowan K. Rezultatul după admiterea în unitățile de terapie intensivă din Regatul Unit după stop cardiac: o analiză secundară a bazei de date a programului ICNARC Care Mix // Anestezie. - 2007. - V. 62. - P. 1207-1216.
17. Negovsky V.A., Gurvich A.M. Boala postresuscitare este o nouă entitate nosologică. Realitate și sens // Probleme experimentale, clinice și organizatorice ale resuscitarii. — M.: NIIOR, 1996. — S. 3-10.
Rezumatul modificărilor în resuscitarea primară la adulți. Acțiunea eficientă și coordonată este esențială pentru a îmbunătăți supraviețuirea și are un impact real asupra calității vieții după o spitalizare. Un martor la un eveniment după antrenament în această zonă ar trebui să evalueze rapid starea victimei pentru a determina dacă acesta sau ea răspunde corect și apoi să cheme o ambulanță. Un martor la un incident fără instruire ar trebui, după ce a verificat că victima nu răspunde corespunzător, să sune la serviciile de urgență și să urmeze instrucțiunile dispecerului. În timpul resuscitării, compresiile toracice trebuie efectuate tuturor victimelor aflate în stop cardiac. Persoanele instruite și echipate cu abilități de respirație de salvare ar trebui să poarte compresii toracice în combinație cu respirația de salvare. În prezent, nu există dovezi concludente că compresiile toracice în sine sunt mai bune decât resuscitarea standard. Resuscitarea cardiopulmonară de înaltă calitate este cheia îmbunătățirii rezultatelor pacientului. După fiecare contracție, pieptul victimei ar trebui să se ridice și să revină la forma sa inițială. În timpul respirațiilor de salvare sau de ventilație, o cantitate adecvată de aer este inhalată în plămânii victimei timp de 1 secundă, astfel încât să se vadă mișcarea pieptului. Raportul compresiilor toracice pentru salvarea respirației nu se modifică și este de 30: decalajul în eliberarea presiunii pentru ventilație nu poate fi mai mare de 10 secunde. Defibrilarea în 3-5 minute de la pierderea cunoștinței poate crește șansele de supraviețuire. Un program comunitar de defibrilare ar trebui implementat activ în zonele cu densitate mare a populației. Adâncimea de compresie a toracelui la copii ar trebui să fie de aproximativ o treime din adâncimea toracelui. Obstrucția generală a căilor respiratorii din cauza unui corp străin este o afecțiune bruscă și necesită tratament imediat. Încercați să eliminați corp strain lovind spatele, iar dacă această procedură nu aduce rezultatele așteptate, procedați la comprimarea abdomenului inferior.
- Ca urmare, liniile directoare în această privință rămân neschimbate.
- Orientările nu modifică adâncimea și ritmul compresiunilor toracice.
- În același timp, trebuie să suni pentru ajutor.
18. Cerchiari E.L. Sindromul de postresuscitare // Stop cardiac: știința și practica medicinei de resuscitare (ed. a II-a) / Ed. de N.A. Paradis, A.R. Halperin, K.B. Kern, V. Wenzel, D.A. şambelan. - Cambridge University Press, 2007. - P. 817-828.
19. Usenko L.V., Tsarev A.V., Yarovenko V.V. Boala post-resuscitare: departe de potențialul realizat // Medicina condițiilor de urgență. - 2008. - Nr 4. - S. 9-16.
20. Usenko L.V., Tsarev A.V. Hipotermia artificială în resuscitarea modernă // Resuscitarea generală. - 2009. - Nr 1. - S. 21-23.
P.A. Lazarev, Ph.D. Miere. Științe, L.L. Sidorova, Ph.D. Miere. Științe, Național universitate medicala lor. A.A. Bogomolets
Medicamentul conditii critice, care a fost inițiat prin studii realizate de V.A. Negovsky și P. Safar în a doua jumătate a secolului al XX-lea, a obținut un succes semnificativ. Astăzi, resuscitarea cardiopulmonară (CPR) poate restabili circulația sângelui la 17,4–61,2% dintre pacienți după stop circulator brusc (SCA). În același timp, 18,5% dintre persoanele care au fost supuse RCP trăiesc 7 ani sau mai mult.
Rezultatul RCP depinde de ora de începere și de implementarea corectă a complexului de măsuri de resuscitare. Astfel, anual în lume se înregistrează peste 200.000 de resuscitari într-un spital, în urma cărora circa 70.000 de pacienţi (35% dintre cei resuscitaţi) revin la viaţă. Cu toate acestea, în condiții extraspitalicești, doar 5% dintre pacienți pot fi resuscitați.
RCP astăzi este un domeniu în curs de dezvoltare a medicinei. Standardele CPR sunt dezvoltate și sistematizate de American Heart Association (AHA) și Consiliul European resuscitare (Consiliul European de Resuscitare, ERC). Pentru a rezuma rezultatele cercetărilor efectuate în diferite țări ale lumii și pentru a dezvolta decizii de consens internațional privind RCP în 1991, a fost creat Comitetul Internațional Comun pentru Resuscitare (International Liason Comittee on Resuscitation, ILCOR). Cele mai recente revizuiri ale orientărilor CPR au fost făcute de ERC și AHA în 2005. Aceste orientări pun un accent deosebit pe formarea persoanelor fără pregătire medicală, tehnici de salvare a vieții. Acest lucru se datorează faptului că WQA este posibil în orice condiții și în absența personal medical pregătit pentru RCP, iar cel mai eficient este să furnizeze îngrijire de urgență chiar în primele minute.
O caracteristică a recomandărilor ERC și AHA 2005 este absența indicațiilor pentru identificarea a cel puțin două semne moarte clinică(Tabelul 1). Trecătorii sunt sfătuiți să înceapă resuscitarea dacă victima este inconștientă.
RCP nu se efectuează:
1) în prezența semnelor de moarte biologică;
2) dacă există semne de moarte cerebrală;
3) în etape terminale boli incurabile;
4) cu neoplasme maligne inoperabile cu metastaze;
5) dacă se știe cu siguranță că au trecut mai mult de 25 de minute de la momentul opririi circulatorii în condiții normoterme.
Complexul de măsuri CPR este împărțit condiționat în 3 etape:
I - imediată, etapă a suportului vital elementar;
II - de specialitate, stadiul de susţinere a vieţii ulterioare;
III - perioada post-resuscitare, etapa întreținere pe termen lung viaţă.
Etapa suportului vital elementar
Scop: oxigenare de urgență și restabilirea permeabilității căilor respiratorii.
Această etapă include restabilirea permeabilității căilor respiratorii, sprijinirea respirației și circulației fără utilizarea de echipamente speciale în comunitate înainte de sosire. brigada de specialitate resuscitatoare. Măsurile de resuscitare trebuie începute imediat direct la locul incidentului de către martorul său.
Conform ghidurilor ESR din 2005, persoanele instruite în elementele de bază ale RCP care sunt martori EOC la un adult ar trebui să înceapă imediat RCP sub forma a 30 de compresii toracice (compresie a inimii) la o frecvență de 100 de compresii pe 1 minut, urmate de două. expiraţii în gura pacientului. Alți martori oculari trebuie să sune la 103. Activitățile de resuscitare în acest mod (30 de compresii și 2 expirații) trebuie continuate până la sosirea unei echipe specializate care să ofere asistență medicală profesionistă.
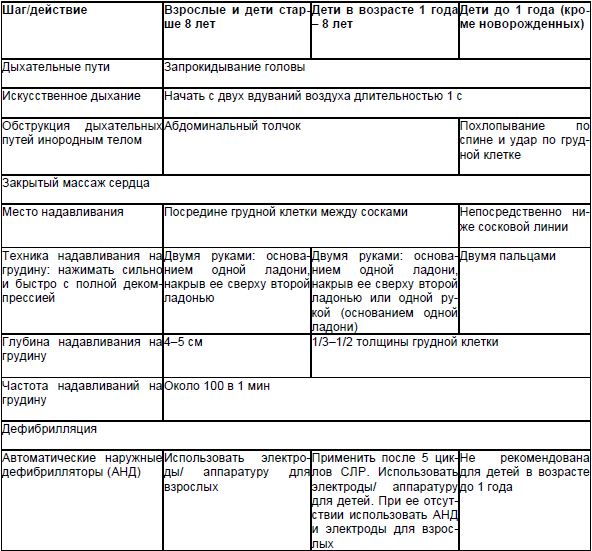
Persoanele care nu sunt instruite în RCP de bază sau care nu doresc să efectueze respirație de salvare gură la gură ar trebui să efectueze compresii toracice cu o rată de 100 pe minut până la sosirea unei echipe specializate. Acest lucru va crește numărul de trecători care sunt dispuși să efectueze RCP, ceea ce poate crește rata supraviețuitorilor după EOC. Această abordare nu este susținută de toți cercetătorii, dar se așteaptă o revizuire a ghidurilor CPR în viitorul apropiat, care va analiza date noi, inclusiv studii controlate, privind eficacitatea acestei tactici. Astăzi, ERC afirmă că deținerea de numai masaj indirect inima este cu siguranță de preferat fără resuscitare.
Sarcina de a îmbunătăți supraviețuirea pacienților care au suferit VOK, prin creșterea frecvenței RCP precoce și de înaltă calitate, este stabilită în recomandările sale din 2005 de către AHA (vezi Tabelul 2). În comparație cu recomandările anterioare, AHA a făcut următoarele modificări în 2005 la modul în care RCP este efectuată de către profani, pentru a facilita efectuarea:
- Atunci când asistați un singur salvator cu un sugar sau un copil inconștient, părăsirea pacientului și apelarea la numărul de urgență este posibilă numai după 5 cicluri de compresii toracice și ventilație mecanică (aproximativ 2 minute).
- Pentru a asigura permeabilitatea căilor respiratorii libere, capul victimei trebuie aruncat înapoi (în loc să împingă maxilarul inferior înainte).
- Este necesar să se verifice prezența respirației normale la un adult inconștient și prezența sau absența respirației la un copil inconștient în 5-10 secunde (dar nu mai mult de 10 secunde).
- Înainte de a sufla aer, victimei i se recomandă să respire normal (pe adâncime).
- Durata fiecărei injecții de aer trebuie să fie de 1 s. Fiecare respirație de aer ar trebui să provoace o excursie a pieptului.
- Dacă în timpul primei respiraţii cutia toracică victima nu face o excursie, apoi înainte de a doua suflare, înclinarea capului înapoi trebuie repetată.
- Nu se recomandă verificarea semnelor de circulație. După două respirații de aer, masajul inimii închise (cicluri de presiune pe stern cu respirație artificială) ar trebui să înceapă imediat.
- Este necesar să se folosească un singur raport de frecvență de presiune și suflare pentru toate categoriile de victime - 30:2.
- Pentru copii, masajul cu inima închisă este recomandat să fie efectuat cu una sau două mâini la nivelul liniei mamelonului.
- Dacă un copil sau un adult și-a pierdut brusc cunoștința în afara spitalului, mai întâi chemați o ambulanță și luați DEA, apoi începeți RCP și defibrilați.
- Sugarii și copiii inconștienți, precum și cei cu suspiciune de ECA hipoxică (înec, traumatism, supradozaj de droguri) trebuie mai întâi să primească RCP (5 cicluri sau 2 minute de RCP), apoi să sune la serviciul medical de urgență.
- În răniți cu răni suspectate cervicale ale coloanei vertebrale, care sunt inconștiente, asigurarea permeabilității căilor respiratorii libere rămâne o prioritate. Dacă trecerea liberă nu poate fi asigurată prin împingerea înainte mandibulă, ar trebui să aruncați înapoi capul rănitului.
- Ventilația excesivă (prea multe respirații pe minut, respirații prea mari sau prea multă forță) poate fi dăunătoare și nu trebuie utilizată.
- Masajul cu inima închisă trebuie efectuat cu frecvență adecvată, adâncime și compresie suficientă, întreruperile presiunii trebuie menținute la minimum.
- Un raport compresie-ventilație de 30:2 trebuie utilizat pentru RCP la victimele de orice vârstă, atunci când doi salvatori efectuează resuscitare și când resuscitarea adulților cu un salvator. La efectuarea RCP copii și sugari cu două MR, raportul compresie-respirație recomandat este de 15:2.
- În prezența căilor respiratorii, compresiile toracice închise nu trebuie întrerupte pentru ventilație în timpul RCP de către doi salvatori.
- Primul salvator trebuie să efectueze continuu masaj cu inima închisă, al doilea - să facă respirație artificială la o frecvență de 8-10 pe 1 min (o respirație la fiecare 6-8 s).
- Dacă în RCP sunt implicați mai mult de două RM, atunci la fiecare 2 minute resuscitatorul care efectuează masaj cu inima închisă trebuie schimbat.
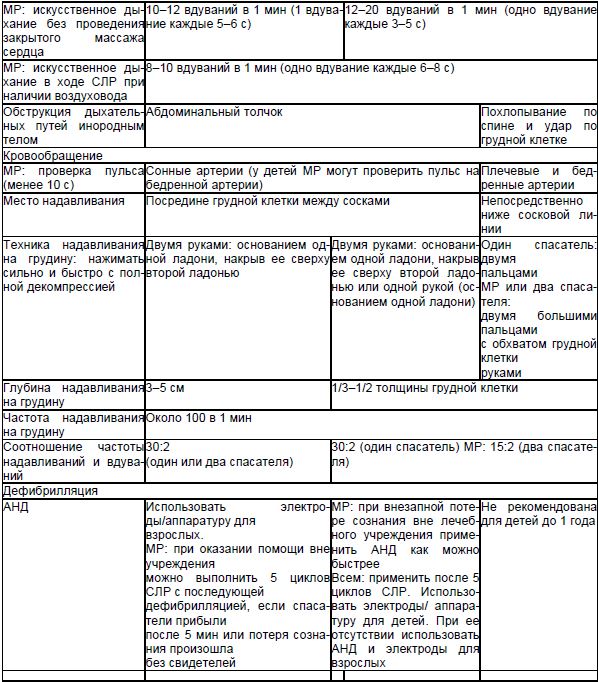
Etapa ulterioară a susținerii vieții
Scop: restabilirea circulației sanguine independente, care este asigurată de o echipă specializată.
Etapa de susținere a vieții ulterioare include asistență medicală, diagnosticarea tipului de aritmii cardiace și defibrilarea pe fondul metodelor din stadiul I cu controlul ritmului cardiac la fiecare 2 minute:
În acest caz, medicamentul trebuie diluat în 10-20 ml de soluție izotonică de clorură de sodiu. - endotraheal - introducerea de medicamente cu ajutorul unui cateter în tubul endotraheal. În acest caz, doza de medicamente trebuie crescută de 2 ori și diluată în 5-10 ml de apă pentru preparate injectabile. Liniile directoare AHA afirmă că administrarea intravenoasă și intraosoasă a medicamentelor este preferabilă administrării endotraheale. S-a remarcat, de asemenea, că timpul de administrare substante medicinale nu are crucial. Principalul lucru este de a reduce intervalele dintre presiunea pe piept.
Adrenalina (1 mg) trebuie administrată imediat după accesul intravenos. Indiferent de alte actiuni, adrenalina se recomanda a fi administrata in doza de 1 mg la fiecare 3-5 minute. Măsurile de resuscitare se efectuează în acest mod până la restabilirea ritmului cardiac efectiv sau până la trecerea fibrilației ventriculare (VF) și a tahicardiei ventriculare (VT) într-un ritm de șoc intratabil. În loc de prima sau a doua doză de epinefrină, AHA recomandă o singură doză de vasopresină.
Atropina (3 mg ca un singur bolus) este medicamentul de elecție pentru asistolia documentată. Cu asistolă și bradicardie rezistente la administrarea de atropină, se poate administra eufillin 5 mg/kg IV (250-500 mg soluție 2,4%).
2. Defibrilare. Se efectuează atunci când o victimă are FV sau TV. Electrozii trebuie așezați în poziția clasică sternal-apicală (electrodul sternal este plasat în dreapta sternului sub claviculă, electrodul apical este plasat de-a lungul liniei medii-claviculare aproximativ la nivelul electrodului ECG din derivația V6 ) sau în alte poziții acceptabile. Forța de presiune asupra electrozilor ar trebui să fie de 8 kg pentru adulți.
Tactica defibrilației și suportul său medical:
- După șoc, RCP trebuie continuată încă 2 minute fără a detecta modificări de ritm, apoi verificați rapid ritmul inimii și, în prezența FV/TV persistentă, acordați un al doilea șoc. Continuați RCP timp de 2 minute, apoi verificați din nou ritmul. Energia primelor descărcări și a următoarelor pentru defibrilatoarele monopolare este de 360 J, pentru defibrilatoarele bipolare - 150–200 J, cu o creștere ulterioară la 360 J (conform recomandărilor AHA, următoarea valoare de încărcare poate fi aceeași sau mai mare).
- Dacă FV/TV persistă, injectați epinefrină urmată imediat de al treilea șoc al defibrilatorului. Continuați RCP încă 2 minute, apoi verificați ritmul cardiac.
- Dacă FV/TV persistă, injectați imediat 300 mg amiodaronă IV și produceți al 4-lea șoc, apoi continuați RCP. Următoarea doză de amiodaronă (150 mg) trebuie administrată pentru VT/FV refractare sau de nou-apariție. În următoarele 24 de ore, perfuzia de amiodarona poate fi de 900-1200 mg. Ca alternativa la amiodarona se poate folosi lidocaina (1 mg/kg), dar nu trebuie administrata dupa amiodarona. Amiodarona este preferată față de lidocaina și este recomandată de AHA.
- Indiferent de alte actiuni, epinefrina se administreaza in doza de 1 mg la fiecare 3-5 minute.
- Măsurile de resuscitare sunt efectuate în acest mod până la restabilirea ritmului cardiac efectiv sau până la trecerea VF/VT la un ritm de șoc insolubil.
- Dacă se suspectează hipomagnezemie, trebuie administrat sulfat de magneziu (4 ml soluție 50%), cu scăderea pH-ului sângelui mai mică de 7,1 sau hiperkaliemie, bicarbonat de sodiu (50 ml soluție 8,4%). Criterii de terminare a CPR:
- restabilirea circulației spontane și apariția unui puls în arterele mari și/sau restabilirea respirației spontane;
- resuscitare ineficientă în 30 de minute;
- moartea inimii - dezvoltarea asistolei electrice persistente (timp de cel puțin 30 de minute), în ciuda RCP efectuată optim și a sprijinului medical;
- semne de moarte biologică.
etapa de intretinere pe termen lung
Scop: refacerea funcțiilor creierului, terapie intensivă post-resuscitare. Orientările AHA subliniază menținerea funcției mușchilor cardiaci, având în vedere potențialul de asomare a miocardului.
Principalele activități din perioada post-resuscitare vizează menținerea:
- tensiune arterială normală;
- presiunea parțială a oxigenului și a dioxidului de carbon;
- temperatura normală a corpului. Pentru pacienții inconștienți după RCP cu succes, se recomandă hipotermia corporală (32-34°C) timp de 12-24 de ore.
- normoglicemie (4,4–6,1 mmol/l). La niveluri de glucoză peste 9,1 mmol / l, trebuie prescrisă insulină.
Literatură
- Glumcher, F. S. Urgență sănătate/ F. S. Glumcher, V. F. Moskalenko. - K .: Medicină, 2008. - S. 52–53.
- Dubrov, S. A. Resuscitare cardiopulmonara/ S. A. Dubrov, F. S. Glumcher // Medicină internă. - 2008. - Nr. 4. - P. 46–51.
- Safar, P. Reanimare cardiopulmonară și cerebrală / P. Safar, N. J. Beecher; pe. din engleză, ed. a II-a. - M.: Medicină, 1997. - 421 p.
- Usenko, L. V. Resuscitarea cardiopulmonară și cerebrală: un ghid practic / L. V. Usenko, A. V. Tsarev. - Dnepropetrovsk, 2008. - S. 35–36.
- Asociația Americană a Inimii. 2005. Ghidurile Asociației Americane de Inimă pentru Resuscitarea Cardiopulmonară și Îngrijirea Cardiovasculară de Urgență. Consensul internațional privind știința // Circulație. - 2005. - Vol. 112. – P. IV-1–IV-211.
- Anthony J. Handley, Rudolph Koster, Koen Monsieurs, Gavin D. Perkins, Sian Davies, Leo Bossaert. Ghidurile Consiliului European de Resuscitare pentru Resuscitare. 2005. Secțiunea 2. Suportul de bază al vieții pentru adulți și utilizarea defibrilatoarelor externe automate. www.elsevier.complate/ resustitation, S7–S-53.
- Charles D. Deakin, Jerry P. Nolan. Ghidurile Consiliului European de Resuscitare pentru Resuscitare 2005 Secțiunea 3. Terapii electrice: Defibrilatoare externe automate, defibrilare, cardioversie și stimulare. www.elsevier.complate/resustitation, S 25–S 37.
- Deakin C. Determinarea forței optime a paletei pentru defibrilarea externă / C. Deakin, D. Sado, G. Petley și colab. // Am. J. Cardiol. - 2002. - Vol. 90. – P. 812–813.
- Jerry P. Nolan, Charles D. Deakin, Jasmeet Soar Linii directoare ale Consiliului European de Resuscitare pentru Resuscitare 2005 Secțiunea 4. Suport de viață avansat pentru adulți. www.elsevier.complate/resustitation, S 39–S 86.
- Mayo V. J. Căutarea pentru a îmbunătăți supraviețuirea stopului cardiac: depășirea efectului hemodinamic al ventilației / V. J. Mayo // Crit. Care Med. - 2005. - Vol. 33. – P. 898–899.
- Rosenberg M. Rezultatele resuscitarii cardiopulmanoare: eșecul de a prezice supraviețuirea în spitalul comunității orașului / M. Rosenberg, C. Wang // Arch. Intern. Med. - 1993. - Vol. 153(11). - P. 1370-1375.
- Safar P. Reanimatology – the science of resuscitation / P. Safar // Critical Care Medicine. - 1982. - V. 10. - P. 134–136.
- Zoch T. W. Supraviețuirea pe termen scurt și lung după resuscitare cardiopulmanară / T. W. Zoch, N. A. Desbiens // Arch. Int. Med. - 2000. - Vol. 160(7). – P. 1969–1973.


