30.08.2018
Avrupa Resüsitasyon Konseyi. B. Solunumun yapay bakımı. Resüsitasyon sonrası dönemde durumun prognostik değerlendirmesi
Özet
Makale, 2010 yılında Avrupa Resüsitasyon Konseyi tarafından kabul edilen kardiyopulmoner ve serebral resüsitasyon algoritmasındaki modern değişiklikleri açıklamaktadır.
anahtar kelimeler
Kardiyopulmoner ve serebral resüsitasyon, dolaşım durması, defibrilasyon, resüsitasyon.
bibliyografya
1. Usenko L.V., Maltseva L.A., Tsarev A.V. Kardiyopulmoner ve serebral resüsitasyon: Avrupa Konseyi'nin 2005 yılında resüsitasyon için yeni önerileri ve Ukrayna'da çözülmemiş resüsitasyon sorunları // Tıp acil durumlar. - 2006. - No. 4. - S. 17-22.
giderek daha fazla Daha fazla insan implante edilmiş kalp pilleri veya kardiyoverter defibrilatörlerle yaşamak; Bu kişiler, böyle bir cihaza sahip olduklarını bildiren bir bilezik takmalıdır. Bu durumda, defibrilatör elektrotlarının implante edilen cihazdan en az 8 cm uzağa yerleştirilmesi veya alternatif bir önden arkaya yerleştirme kullanılması önerilir.
Yüksek kaliteli göğüs kompresyonları sağlamak
Defibrilasyon için önerilen başlangıç zamanı 3 dakikadan fazla olmamalıdır. Hastane, kardiyak arrest hastalarının sağkalımını ve bilinç kaybından defibrilasyona kadar geçen süreyi izlemelidir. Bu durumdaki ilaçlar defibrilasyondan sonra verilir. Göğüs kompresyonlarının resüsitasyon kalitesinin zamanla azaldığı gösterilmiştir. Bu aktiviteyi gerçekleştirenler her ritim değerlendirmesinde 2 dakikada bir değiş tokuş yapmalıdır. Resüsitasyon ekibinin yönetimi, göğüs kompresyonlarının kalitesini sürekli olarak izlemelidir.
2. Deakin C.D., Nolan J.P., Soar J., Sunde K., Koster R.W., Smith G.B., Perkins G.D. Avrupa Resüsitasyon Konseyi Resüsitasyon Kılavuzu 2010. Bölüm 4. Yetişkin ileri yaşam desteği // Resüsitasyon. - 2010. - V. 81. - S. 1305-1352.
3. Nolan J.P., Wenmar R.W., Adrie C. ve diğerleri. Post-kardiyak arrest sendromu: Epidemiyoloji, patofizyoloji, tedavi ve prognostik. ILCOR'dan Bilimsel Bir Açıklama; AHA Acil Kardiyovasküler Bakım Komitesi; Kardiyovasküler Cerrahi ve Anestezi Konseyi; Konsey Kardiyopulmoner Perioperatif ve Yoğun Bakım; Klinik Kardiyoloji Konseyi; İnme Konseyi // Resüsitasyon. - 2008. - V. 79. - S. 350-379.
Göğüs ağrısını en aza indirin
Aralıkları sınırla kalp atış hızı ve defibrilasyonu en aza indirin. açıklık geçişi solunum sistemi mümkünse kesintiye uğramadan korunmalıdır. Gerekirse, endotrakeal tüpün trakeaya yerleştirilmesi için kısa bir ara verilir. Ritmi değerlendirmek için gereken boşluk 10 saniyeden ve geri kalanı - 5 saniyeden fazla sürmemelidir. Molaları kısa tutmak için, ilerledikçe önceden plan yapın.
Tavsiyeler, yetişkinlerin resüsitasyon durumunda oksijen verilmesini tavsiye eder. maksimum konsantrasyon bu durumda nefes Şunlara hizmet eder: onaylamak doğru pozisyon entübasyon tüpleri, hava yollarının kalitesi ve sıklığı ve göğüs kompresyonlarının kalitesi, tanınması erken aşama kardiyak arrestte spontan dolaşımın geri dönüşü ve prognozun değerlendirilmesi.
4. Wang H.E., Simeone S.J., Weaver M.D., Callaway C.W. Paramedik endotrakeal entübasyondan kardiyopulmoner resüsitasyonda kesintiler // Ann. Acil. Med. - 2009. - V. 54. - S. 645e1-652e1.
5. Koster R.W., Bauhin M.A., Bossaert L.L. et al. Avrupa Resüsitasyon Konseyi Resüsitasyon Kılavuzu 2010. Bölüm 2. Yetişkin temel yaşam desteği ve otomatik harici defibrilatörler // Resüsitasyon. - 2010. - V. 81. - S. 1277-1292.
6. Handley A.J., Koster R., Monsieurs K., Perkins G.P., Davies S., Bossaert L. Yetişkin temel yaşam desteği ve otomatik harici defibrilatörlerin kullanımı // Avrupa Resüsitasyon Konseyi Resüsitasyon Yönergeleri 2005 / J.P. Nolan, P. Baskett (Ed.). - Elsevier, 2005. - S7-S23.
Şimdiye kadar, hangi solunum koruma tekniğinin en etkili olduğunu belirlemek için yüksek kaliteli, kesin çalışmalar yapılmamıştır. Birkaç gözlemsel çalışma, gelişmiş hava yolu koruma tekniklerinin hayatta kalanların ani kardiyak arrest geçirme olasılığını artırdığına dair hakim görüşü çürütüyor. Teknik seçimi, prosedürü uygulayan kişinin deneyimine bağlı olmalıdır.
Bu tür damar yolunun sağlanması zor ise açık veya santral venöz yol kullanılmalıdır. Ani kalp durmasından sonra ilaç kullanımının sağkalım üzerindeki etkisini desteklemek veya reddetmek için yeterli bilimsel kanıt yoktur. Ayrıca, uygulamanın en iyi zamanlaması hakkında veri yoktur. Yani ilaçlar kalp durması olan hastaların tedavi algoritmalarında hala yer alsa da önemi azalmıştır.
7. Vaknin Z., Manisterski Y., Ben-Abraham R. et al. Beta adrenerjik etkisi nedeniyle endotrakeal adrenalin zararlı mı? // Anestezi. anal - 2001. - V. 92. - S. 1408-1412.
8. Elizur A., Ben-Abraham R., Manisterski Y. et al. Bir köpek modelinde trakeal epinefrin veya norepinefrin öncesinde beta blokajı. Beta blokajı herhangi bir fayda sağlayabilir mi? // Canlandırma. - 2003. - V. 59. - S. 271-276.
9. Engdahl J., Bang A., Lindqvist J., Herlitz J. Hastane dışında asistoli tespit edildiğinde yaşama şansı olmayan ve yaşama şansı olmayan hastaları tanımlayabilir miyiz? // Am. J. Cardiol. — 2000. -V. 86. - S. 610-614.
Resüsitasyon sırasında gözden geçirme prosedürü
Ultrasonografi bazen geri dönüşümlü bir kalp durması nedenini kabul eder. Ancak bu, resüsitasyonun başlamasını geciktirmemeli veya ek göğüs kompresyonlarına neden olmamalıdır. Bu, özel çalışma protokollerinin kullanılmasına izin verir. Kalp atış hızını değerlendirmek için başın koltuk altına yerleştirilmesi ve 2 dakikalık 10 saniyelik bir duraklama sırasında testin yapılması önerilir. Bu tür testleri yürütmek uygun eğitim ve deneyim gerektirir.
Göğsün mekanik kompresyonu için cihazlar
Mekanik göğüs kompresyonlarının rutin kullanımı önerilmez, ancak bakımın zor olduğu durumlarda kullanımları haklı görülebilir. yüksek kalite sıkıştırma veya kurtarıcının hayatını tehlikeye atabileceği zaman. Mekanik bir göğüs kompresörünün kullanılması, yerleştirme sırasında kompresyonların kesilmesi ihtiyacını ifade eder. Bu prosedürü verimli ve hızlı bir şekilde gerçekleştirmek uygun eğitim gerektirir. Bu cihazlar yüksek kalitede resüsitasyon sağlar, ancak herhangi bir göğüs kompresyon tekniğinin başarısı büyük ölçüde kurtarıcı eğitim sisteminin organizasyonuna bağlıdır.
10. Engdahl J., Bang A., Lindqvist J., Herlitz J. Hastane dışı kalp durması ve nabızsız elektrik aktivitesi olan 1069 hastada kısa ve uzun vadeli prognozu etkileyen faktörler // Resüsitasyon. - 2001. - V. 51. - S. 17-25.
11. Deakin C.D., Nolan J.P., Sund K., Koster R.W. Avrupa Resüsitasyon Konseyi Resüsitasyon Kılavuzu 2010. Bölüm 3. Elektrik tedavileri: Otomatik harici defibrilatörler, defibrilasyon, kardiyoversiyon ve pacing // Resüsitasyon. - 2010. - V. 81. - S. 1293-1304.
12. Tsarev A.V., Ussenko L.V. Domuz VF // Resüsitasyon modelinde bifazik quasisinosoidal ve kesilmiş dalga formları arasında karşılaştırma. - 2010. - V. 81S-S54.
Koroner anjiyografi ve perkütan koroner girişim
Bu nedenle, bu yöntemlerin müfredatın geliştirilmesinde ve uygulamanın sonuçlarının izlenmesinde yer alması çok önemlidir. Kardiyovasküler hastalıklar ani kalp durmasının en sık nedenidir. Bu eylemler, geri dönüşümlü kalp durması nedenini tedavi etmeyi amaçlar.
Ekstrakorporeal kardiyopulmoner resüsitasyon
Bu, ekstrakorporeal dolaşım tekniğinin uygulanması anlamına gelir - veno-arteriyel dolaşımda vücut dışı gaz değişiminin kendisi. Standart resüsitasyon prosedürleri başarısız olduğunda ve geri dönüşümlü kardiyak arrest nedenleri tedavi edilebildiğinde, ekstrakorporeal resüsitasyon hayat kurtarıcı bir prosedür olarak düşünülmelidir.
13. Ussenko L.V., Tsarev A.V., Leschenko Y.A. Naum L. Gurvich: Defibrilasyonun öncüsü // Resüsitasyon Büyükleri / P. Baskett, T. Baskett (Ed.). - Clinical Press, 2007. - S. 200-202.
14. Usenko L.V., Tsarev A.V. Kardiyopulmoner ve serebral resüsitasyon: Pratik bir rehber. — 2. baskı, düzeltildi. ve ek - Dnepropetrovsk, 2008. - 47 s.
15. Nadkarni V.M., Larkin G.L., Peberdy M.A. et al. Çocuklar ve yetişkinler arasında hastane içi kalp durmasından ilk belgelenmiş ritim ve klinik sonuç // JAMA. - 2006. - V. 295. - S. 50-57.
Kardiyak arrestin geri dönüşümlü nedenlerinin araştırılması ve tedavisi
Ultrasonografi ve laboratuvar araştırması kardiyak arrestin nedenini belirlemede ve mekanik göğüs kompresyonlarının veya ekstrakorporeal resüsitasyonun tedavisinde ve bir hastane tabanına erişimde faydalı olabilir. Aynı zamanda, Ceza Kanunu'nun 162. maddesinde düzenlenen yardımın sağlanması için yasal bir yükümlülük vardır: § Yakın bir ölüm veya ciddi yaralanma tehlikesi bulunan bir kişi, kendisini veya diğerleri can kaybı riskiyle karşı karşıyadır. Ağır bedensel yaralanma, birkaç yıla kadar hapis cezası ile cezalandırılır. § Tedavisi için gerekli yardımı sağlamayan veya kendisine görevlendirilen kurum veya kişiden ivedilikle yardım alabilecek durumda olan bir suç işlemez. 2 kurtarıcı nefes alın ve acil durumunuz gerçekleşene kadar göğüs kompresyonlarına ve nefes kurtarmaya 30:2 oranında devam edin. Yardım: Hastayı yarı oturur pozisyonda, bacakları bükülü şekilde rahat ettirin ve ona herhangi bir hareket yapmamasını söyleyin. Seslenmek ambulans Semptomlar ve şüpheli kalp krizi hakkında bilgi için. Aspirin verin - kanama, alerji, kontrendikasyonlar hariç. Nefesinizi düzenli olarak kontrol edin ve diriltmeye hazır olun. Hasta bilincini kaybederse, CPR prosedürlerini uygulayın - düzgün nefes almıyorsa Hastanın başını bir tarafa hareket ettirin ve tükürüğü emmek için ağzına bir havlu koyun. Yaşamsal belirtileri kontrol edin ve hastanın durumuna bağlı olarak uygun kurtarma eylemlerine hazır olun. Bilinç kaybı gözlemlenirse, CPR prosedürünü uygulayın - düzgün nefes almıyorsa. Manuel basınç sağlanamıyorsa, bandajı nazikçe sıkın. Uzvunuzu kalp atış hızının üzerine kaldırın. En kısa zamanda birine veya size sorun, ambulans çağırın - 999 veya 112'yi arayın Diğer belirtiler: oryantasyon bozukluğu, konuşma mırıltıları, anlaşılmazlığa geçiş, mide bulantısı, nabzın hızlanması, plakada nefes alma, hızlanma, bilinç kaybı. Kanamayı durdurmak gibi darbenin nedenini ortadan kaldırın. Giysileri, kemerleri vb. gevşetin. kurbanı rahatlatın ve yaşamsal belirtileri kontrol edin. 999 veya 112'yi arayın. Belirtiler: eritem, ciltte şişme, gırtlakta şişme, nefes darlığı, solunum durmasına yol açan dolaşım bozuklukları. Yardım: - hemen 999 veya 112'yi arayın Kazazedenin bilinci kapalıysa, nefes almasını kolaylaştıracak bir pozisyonda oturmasına yardım edin. Hasta bilincini kaybederse, CPR prosedürlerini uygulayın - düzgün nefes almıyorsa. burnun burnu 10` için kemik kökünün altındadır. Yer soğuk kompres burnun arkasında. Kanama durduktan sonra, ağzınızdaki ve yüzünüzdeki kanı silmek için ıslak bir yara ağı verin. Kanama 30 dakika içinde durmazsa, bir doktora danışın veya 999 veya 112'yi arayın. acil yardım. Tüm vücudu soğutmamak hipotermiye yol açabilir. Giysilerinizi, yüzüklerinizi, saatlerinizi çabucak çıkarın. Yarayı pansumanla kapatmak için. Yarayı yakmak için. Yara soğudukça nefes alıp almadığını kontrol edin veya canlandırma için hazırlanın. 999 acil ambulans veya "İlk Yardım" alın ve terapötik tavsiye - Uluslararası İlk Yardım Danışma Konseyi tarafından tavsiye edilir - Avrupa İlk Yardım Yardım Merkezi de dahil olmak üzere 30'dan fazla ulusal ve uluslararası kuruluşu bir araya getirir. Bir kaza durumunda, ancak acil sorunları çözmede refleks eylem düzeyinde pratik beceriler kazandığımızda hazır olacağız.
- Soluk yüz, soğuk kaplı cilt, siyanoz.
- Anksiyete ve huzursuzluk, bulantı, kusma.
16. Nolan J.P., Laver S.R., Welch C.A., Harrison D.A., Gupta V., Rowan K. Kardiyak arrest sonrası İngiltere yoğun bakım ünitelerine kabulün ardından sonuç: ICNARC Care Mix Program Database // Anestezinin ikincil analizi. - 2007. - V. 62. - S. 1207-1216.
17. Negovsky V.A., Gurvich A.M. Resüsitasyon sonrası hastalık yeni bir nozolojik varlıktır. Gerçeklik ve anlam // Resüsitasyonun deneysel, klinik ve organizasyonel sorunları. — E.: NIIOR, 1996. — S. 3-10.
Yetişkinlerde birincil resüsitasyondaki değişikliklerin özeti. Sağkalımı iyileştirmek için etkili ve koordineli eylem esastır ve hastanede kaldıktan sonra yaşam kalitesi üzerinde gerçek bir etkisi vardır. Bu alanda eğitim aldıktan sonra bir olaya tanık olan kişi, doğru tepki verip vermediğini belirlemek için mağdurun durumunu hızlı bir şekilde değerlendirmeli ve ardından ambulans çağırmalıdır. Eğitimsiz bir olaya tanık olan bir tanık, mağdurun gerektiği gibi yanıt vermediğini doğruladıktan sonra acil servisleri aramalı ve sevk memurunun talimatlarını izlemelidir. Resüsitasyon sırasında, kalp durması olan tüm kurbanlara göğüs kompresyonları yapılmalıdır. Kurtarıcı solunum becerileri ile donatılmış ve eğitilmiş kişiler, kurtarma solunumu ile birlikte göğüs kompresyonları kullanmalıdır. Şu anda göğüs kompresyonlarının standart resüsitasyondan daha iyi olduğuna dair kesin bir kanıt yoktur. Yüksek kaliteli kardiyopulmoner resüsitasyon, hasta sonuçlarını iyileştirmenin anahtarıdır. Her kasılmadan sonra kurbanın göğsü yükselmeli ve orijinal şekline dönmelidir. Kurtarma veya ventilasyon nefesleri sırasında, göğüs hareketinin görülmesi için kurbanın akciğerlerine 1 saniye boyunca uygun miktarda hava solunur. Nefes tasarrufu için göğüs kompresyonlarının oranı değişmez ve 30'dur: ventilasyon için basıncın serbest bırakılmasındaki boşluk 10 saniyeden fazla olamaz. Bilinç kaybından sonraki 3-5 dakika içinde yapılan defibrilasyon, hayatta kalma şansını artırabilir. Nüfus yoğunluğunun yüksek olduğu bölgelerde bir topluluk defibrilasyon programı aktif olarak uygulanmalıdır. Çocuklarda göğüs kompresyon derinliği göğüs derinliğinin yaklaşık üçte biri kadar olmalıdır. Yabancı bir cisme bağlı genel hava yolu tıkanıklığı ani bir durumdur ve acil tedavi gerektirir. kaldırmayı dene yabancı cisim sırtına vurmak ve bu prosedür beklenen sonuçları getirmezse, alt karın bölgesini sıkıştırmaya devam edin.
- Sonuç olarak, bu konudaki yönergeler değişmeden kalır.
- Kılavuzlar göğüs kompresyonlarının derinliğini ve hızını değiştirmez.
- Aynı zamanda, yardım çağırmanız gerekir.
18. Cerchiari E.L. Postresüsitasyon sendromu // Cardiac Arrest: Resüsitasyon tıbbının bilimi ve uygulaması (2. baskı) / Ed. NA tarafından Paradis, A.R. Halperin, K.B. Kern, V. Wenzel, D.A. kahya. - Cambridge University Press, 2007. - S. 817-828.
19. Usenko L.V., Tsarev A.V., Yarovenko V.V. Resüsitasyon sonrası hastalık: gerçekleştirilmiş potansiyelden uzak // Acil durumların tıbbı. - 2008. - No. 4. - S. 9-16.
20. Usenko L.V., Tsarev A.V. Modern resüsitasyonda yapay hipotermi // Genel resüsitasyon. - 2009. - No. 1. - S. 21-23.
P.A. Lazarev, Doktora bal. Bilimler, L.L. Sidorova, Doktora bal. Bilimler, Ulusal Medikal üniversite onlara. AA bogomoletler
İlaç kritik koşullar V.A. tarafından yürütülen çalışmalarla başlatıldı. Negovsky ve P. Safar, yirminci yüzyılın ikinci yarısında önemli başarılar elde etti. Günümüzde kardiyopulmoner resüsitasyon (CPR), ani dolaşım durmasından (SCA) sonra hastaların %17.4-61,2'sinde dolaşımı eski haline getirir. Aynı zamanda, CPR uygulanan kişilerin %18,5'i 7 yıl veya daha uzun süredir yaşamaktadır.
CPR'nin sonucu, başlama zamanına ve resüsitasyon önlemleri kompleksinin doğru uygulanmasına bağlıdır. Böylece, dünyada her yıl bir hastanede 200.000'den fazla resüsitasyon kaydedilmekte ve bunun sonucunda yaklaşık 70.000 hasta (canlandırılanların %35'i) hayata döndürülmektedir. Ancak hastane dışı koşullarda hastaların sadece %5'i hayata döndürülebilir.
Günümüzde CPR, aktif olarak gelişen bir tıp alanıdır. CPR standartları, American Heart Association (AHA) tarafından geliştirilmiş ve sistemleştirilmiştir. Avrupa Konseyi resüsitasyon (Avrupa Resüsitasyon Konseyi, ERC). Dünyanın çeşitli ülkelerinde yapılan araştırmaların sonuçlarını özetlemek ve KPR konusunda uluslararası konsensüs kararları geliştirmek için 1991 yılında International Joint Committee on Resuscitation (International Joint Committee on Resuscitation, ILCOR) oluşturulmuştur. CPR kılavuzlarında en son revizyonlar 2005 yılında ERC ve AHA tarafından yapılmıştır. Bu kılavuzlar özel eğitimi olmayan bireylerin eğitimine özel önem vermektedir. tıp eğitimi, hayat kurtaran teknikler. Bunun nedeni, WQA'nın her koşulda ve yokluğunda mümkün olmasıdır. sağlık personeli suni teneffüs için hazırlanmış ve en etkili acil Bakım ilk dakikalarda.
ERC ve AHA 2005'in tavsiyelerinin bir özelliği, en az iki işaretin tanımlanması için endikasyonların olmamasıdır. klinik ölüm(Tablo 1). Kazazedenin bilinci kapalıysa, görgü tanıklarına resüsitasyona başlamaları tavsiye edilir.
CPR yapılmaz:
1) biyolojik ölüm belirtilerinin varlığında;
2) beyin ölümü belirtileri varsa;
3) içinde son aşamalar dermansız hastalık;
4) metastazlı ameliyat edilemeyen malign neoplazmalar;
5) Normotermik koşullar altında dolaşımın durdurulduğu andan itibaren 25 dakikadan fazla zaman geçtiği kesin olarak biliniyorsa.
CPR önlemleri kompleksi şartlı olarak 3 aşamaya ayrılmıştır:
I - acil, temel yaşam desteği aşaması;
II - özel, ileri yaşam desteği aşaması;
III - resüsitasyon sonrası dönem, aşama uzun süreli bakım hayat.
Temel yaşam desteği aşaması
Amaç: acil oksijenasyon ve hava yolu açıklığının restorasyonu.
Bu aşama, varmadan önce toplumda özel ekipman kullanılmadan hava yolu açıklığının restorasyonu, solunum ve dolaşımın desteklenmesini içerir. uzman tugay canlandırıcılar. Resüsitasyon önlemleri hemen olay mahallinde görgü tanığı tarafından başlatılmalıdır.
2005 ESR yönergelerine göre, bir yetişkinde EOC'ye tanık olan CPR'nin temelleri konusunda eğitimli kişiler, 1 dakikada 100 kompresyon sıklığında 30 göğüs kompresyonu (kalp kompresyonu) şeklinde CPR'ye hemen başlamalı, ardından iki hastanın ağzına ekshalasyonlar. Diğer görgü tanıkları 103'ü aramalıdır. Bu moddaki resüsitasyon aktiviteleri (30 kompresyon ve 2 ekshalasyon) profesyonel tıbbi bakım sağlamak için uzman bir ekip gelene kadar sürdürülmelidir.
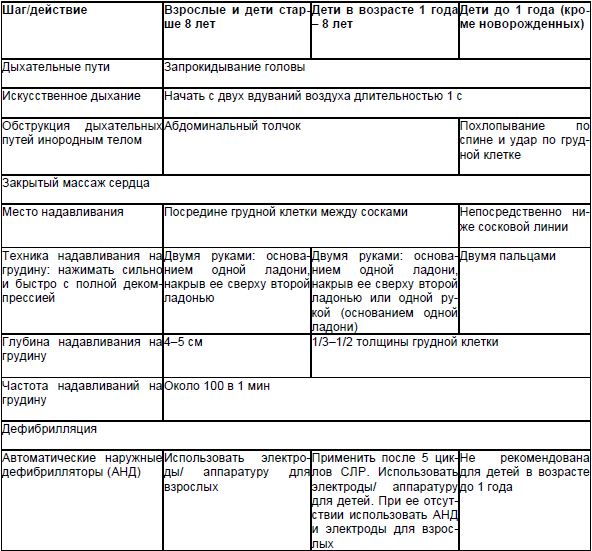
Temel CPR konusunda eğitim almamış veya gerçekleştirmeye isteksiz kişiler suni teneffüs ağızdan ağza, uzman bir ekip gelene kadar dakikada 100 göğüs kompresyonu yapmalıdır. Bu, KPR yapmak isteyen seyirci sayısını artıracak ve bu da ECA'dan sonra hayatta kalanların oranını artırabilir. Bu yaklaşım tüm araştırmacılar tarafından desteklenmemektedir, ancak yakın gelecekte bu taktiğin etkinliğine ilişkin kontrollü çalışmalar da dahil olmak üzere yeni verileri analiz edecek olan KPR kılavuzlarının bir revizyonu beklenmektedir. Bugün, ERC, yalnızca holdingin dolaylı masaj kalp kesinlikle hiç resüsitasyon yapılmamasına tercih edilir.
Erken ve yüksek kaliteli CPR sıklığını artırarak VOK uygulanan hastaların sağkalımını iyileştirme görevi, AHA tarafından 2005 tavsiyelerinde belirlenmiştir (bkz. Tablo 2). Önceki önerilerle karşılaştırıldığında, AHA, 2005 yılında, profesyonel olmayan kişiler tarafından gerçekleştirilen suni teneffüs işlemini daha kolay hale getirmek için aşağıdaki değişiklikleri yaptı:
- Bilinci yerinde olmayan bir bebek veya çocukla tek bir kurtarıcıya yardım ederken, hastayı terk etmek ve acil numarayı aramak ancak 5 döngü göğüs kompresyonu ve mekanik ventilasyondan sonra (yaklaşık 2 dakika) mümkündür.
- Solunum yolunun serbest bir şekilde açılmasını sağlamak için, kurbanın başı geriye atılmalıdır (alt çeneyi öne itmek yerine).
- Bilinci kapalı bir yetişkinde normal solunumun varlığını ve bilinci kapalı bir çocukta solunumun varlığını veya yokluğunu kontrol etmek için 5-10 saniye içinde (ancak 10 saniyeden fazla değil) gereklidir.
- Hava üflemeden önce, kurbanın normal (sığ) bir nefes alması önerilir.
- Her hava enjeksiyonunun süresi 1 s olmalıdır. Her hava nefesi göğüste bir gezintiye neden olmalıdır.
- İlk nefeste ise göğüs kafesi kurban bir gezinti yapmaz, daha sonra ikinci üflemeden önce başını geriye yatırmak tekrarlanmalıdır.
- Dolaşım belirtilerinin kontrol edilmesi önerilmez. İki hava solumasından sonra, kapalı kalp masajı (suni solunum ile göğüs kafesi üzerinde basınç döngüleri) hemen başlamalıdır.
- Tüm mağdur kategorileri için tek bir baskı ve üfleme sıklığı oranı kullanmak gerekir - 30:2.
- Çocuklar için kapalı kalp masajının meme başı hizasında bir veya iki el ile yapılması önerilir.
- Bir çocuk veya yetişkin aniden hastane dışında bilincini kaybederse, önce bir ambulans çağırın ve AED'yi alın ve ardından CPR'ye başlayın ve defibrilasyon yapın.
- Bilinci kapalı bebekler ve çocuklar ile hipoksik ECA şüphesi olanlar (boğulma, travma, aşırı dozda ilaç) önce suni teneffüs yaptırmalıdır (5 kür veya 2 dakikalık suni teneffüs), ardından acil tıbbi servisi aramalıdır.
- Yaralanma şüphesi olan yaralılarda servikal Bilinci kapalı olan omurganın serbest hava yolu açıklığının sağlanması bir öncelik olmaya devam etmektedir. İleri iterek serbest geçiş sağlanamıyorsa mandibula, yaralının başını geriye atmalısın.
- Aşırı havalandırma (dakikada çok fazla nefes, çok büyük nefes veya çok fazla kuvvet) zararlı olabilir ve kullanılmamalıdır.
- Kapalı kalp masajı yeterli sıklıkta, derinlikte ve yeterli kompresyonla yapılmalı, basınçtaki kesintiler minimumda tutulmalıdır.
- İki kurtarıcı resüsitasyon gerçekleştirirken ve bir kurtarıcı ile yetişkinleri resüsitasyon yaparken, herhangi bir yaştaki kurbanlarda CPR için 30:2'lik bir kompresyon-ventilasyon oranı kullanılmalıdır. İki MR'ı olan çocuklar ve bebeklerde CPR yaparken, önerilen kompresyon-nefes oranı 15:2'dir.
- Hava yollarının varlığında, iki kurtarıcı tarafından KPR sırasında ventilasyon için kapalı göğüs kompresyonlarına ara verilmemelidir.
- İlk kurtarıcı sürekli olarak kapalı kalp masajı yapmalı, ikincisi - 1 dakikada 8-10 sıklıkta suni solunum yapmak (her 6-8 saniyede bir nefes).
- CPR'ye ikiden fazla MR dahilse, her 2 dakikada bir kapalı kalp masajı yapan resüsitatör değiştirilmelidir.
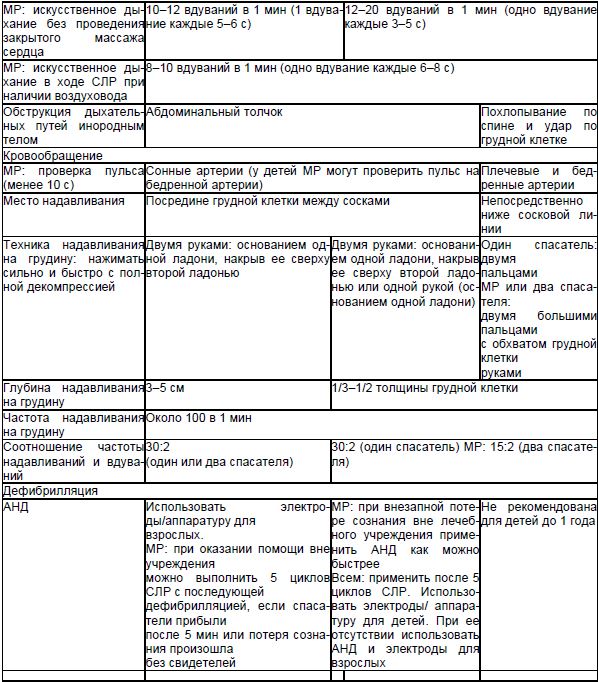
Daha ileri yaşam destek aşaması
Amaç: uzman bir ekip tarafından sağlanan bağımsız kan dolaşımının restorasyonu.
Daha ileri yaşam desteği aşaması, tıbbi desteği, kardiyak aritmi türlerinin teşhisini ve her 2 dakikada bir kalp atış hızı kontrolü ile aşama I yöntemlerinin arka planına karşı defibrilasyonu içerir:
Bu durumda, ilaç 10-20 ml izotonik sodyum klorür çözeltisi içinde seyreltilmelidir. - endotrakeal - endotrakeal tüpe bir kateter kullanarak ilaçların verilmesi. Bu durumda ilaç dozu 2 kat artırılarak 5-10 ml enjeksiyonluk su ile seyreltilmelidir. AHA kılavuzları, ilaçların intravenöz ve intraosseöz uygulanmasının endotrakeal uygulamaya tercih edildiğini belirtir. Ayrıca, yönetim zamanının da not edildi. tıbbi maddeler bulunmamaktadır hayati. Ana şey, göğüs üzerindeki baskı arasındaki aralıkları azaltmaktır.
Adrenalin (1 mg) intravenöz girişten hemen sonra uygulanmalıdır. Diğer eylemlerden bağımsız olarak, adrenalinin 3-5 dakikada bir 1 mg dozda verilmesi önerilir. Resüsitasyon önlemleri, etkili bir kalp atış hızının geri kazanılmasına veya ventriküler fibrilasyonun (VF) ve ventriküler taşikardinin (VT) şoka dirençli bir ritme geçişine kadar bu modda gerçekleştirilir. AHA, birinci veya ikinci doz epinefrin yerine tek doz vazopressin önermektedir.
Atropin (tek bolus olarak 3 mg), belgelenmiş asistol için tercih edilen ilaçtır. Atropin uygulamasına dirençli asistol ve bradikardi ile eufillin 5 mg / kg IV (250-500 mg %2.4'lük bir çözelti) uygulanabilir.
2. Defibrilasyon. Kurbanda VF veya VT olduğunda gerçekleştirilir. Elektrotlar klasik sternal-apikal pozisyona yerleştirilmelidir (sternal elektrot klavikula altında sternumun sağına yerleştirilir, apikal elektrot orta klaviküler hat boyunca yaklaşık V6'daki EKG elektrotu seviyesinde yerleştirilir) ) veya diğer kabul edilebilir pozisyonlarda. Elektrotlar üzerindeki basınç kuvveti yetişkinler için 8 kg olmalıdır.
Defibrilasyon taktikleri ve tıbbi desteği:
- Şoktan sonra, ritimde değişiklik tespit edilmeden 2 dakika daha KPR'ye devam edilmelidir, ardından kalp ritmini hızlıca kontrol edin ve kalıcı VF/VT varlığında ikinci bir şok verin. 2 dakika CPR'a devam edin, ardından ritmi tekrar kontrol edin. Monopolar defibrilatörler için ilk ve sonraki deşarjların enerjisi 360 J, bipolar defibrilatörler için - 150–200 J, ardından 360 J'ye bir artış (AHA tavsiyelerine göre, bir sonraki şarj değeri aynı veya daha büyük olabilir).
- VF/VT devam ederse, epinefrin enjekte edin ve ardından hemen 3. defibrilatör deşarjı yapın. 2 dakika daha CPR'a devam edin, ardından kalp atış hızını kontrol edin.
- VF/VT devam ederse, hemen 300 mg amiodaron IV uygulayın ve 4. şoku verin, ardından KPR'ye devam edin. Bir sonraki amiodaron dozu (150 mg) refrakter veya yeni başlangıçlı VT/VF için verilmelidir. Sonraki 24 saat içinde amiodaron infüzyonu 900-1200 mg olabilir. Amiodarona alternatif olarak lidokain (1 mg/kg) kullanılabilir ancak amiodarondan sonra uygulanmamalıdır. Amiodaron, lidokain yerine tercih edilir ve AHA tarafından tavsiye edilir.
- Diğer eylemlerden bağımsız olarak, her 3-5 dakikada bir 1 mg'lık bir dozda epinefrin uygulanır.
- Resüsitasyon önlemleri bu modda, etkili kalp hızı geri yüklenene kadar veya VF / VT'nin şoka dirençli bir ritme geçişine kadar gerçekleştirilir.
- Hipomagnezemiden şüpheleniliyorsa, kan pH'ında 7,1'den daha düşük bir düşüşle magnezyum sülfat (4 ml %50'lik bir çözelti) veya hiperkalemi, sodyum bikarbonat (50 ml %8,4'lük bir çözelti) uygulanmalıdır. CPR Sonlandırma Kriterleri:
- spontan dolaşımın restorasyonu ve büyük arterlerde nabzın ortaya çıkması ve / veya spontan solunumun restorasyonu;
- 30 dakika içinde etkisiz resüsitasyon;
- kalbin ölümü - optimal olarak uygulanan CPR ve tıbbi desteğe rağmen kalıcı (en az 30 dakika) elektriksel asistol gelişimi;
- biyolojik ölüm belirtileri.
uzun vadeli bakım aşaması
Amaç: beyin fonksiyonlarının restorasyonu, resüsitasyon sonrası yoğun terapi. AHA kılavuzları, miyokardiyal sersemletme potansiyeli göz önüne alındığında, kalp kası fonksiyonunun korunmasını vurgular.
Resüsitasyon sonrası dönemdeki ana faaliyetler aşağıdakileri korumayı amaçlamaktadır:
- normal kan basıncı;
- kısmi oksijen ve karbondioksit basıncı;
- normal vücut ısısı. Başarılı KPR sonrası bilinci kapalı hastalarda 12-24 saat vücut hipotermisi (32-34°C) önerilir.
- normoglisemi (4,4–6,1 mmol/l). 9.1 mmol / l'nin üzerindeki glikoz seviyelerinde insülin reçete edilmelidir.
Edebiyat
- Glumcher, F. S. Acil Durum sağlık hizmeti/ F.S. Glumcher, V.F. Moskalenko. - K.: Tıp, 2008. - S. 52–53.
- Dubrov, S.A. Kardiyopulmoner resüsitasyon/ S. A. Dubrov, F. S. Glumcher // Dahiliye. - 2008. - No. 4. - S. 46–51.
- Safar, P. Kardiyopulmoner ve serebral resüsitasyon / P. Safar, N. J. Beecher; başına. İngilizceden, 2. baskı. - M.: Tıp, 1997. - 421 s.
- Usenko, L. V. Kardiyopulmoner ve serebral resüsitasyon: pratik bir rehber / L. V. Usenko, A. V. Tsarev. - Dnepropetrovsk, 2008. - S. 35–36.
- Amerikan kalp derneği. 2005. Kardiyopulmoner Resüsitasyon ve Acil Kardiyovasküler Bakım için Amerikan Kalp Derneği Kılavuzları. Uluslararası Bilim Konsensüs // Dolaşım. - 2005. - Cilt. 112. – S. IV-1–IV-211.
- Anthony J. Handley, Rudolph Koster, Koen Monsieurs, Gavin D. Perkins, Sian Davies, Leo Bossaert. Avrupa Resüsitasyon Konseyi Resüsitasyon Rehberi. 2005. Bölüm 2. Yetişkin temel yaşam desteği ve otomatik harici defibrilatörlerin kullanımı. www.elsevier.complate/ canlandırma, S7–S-53.
- Charles D. Deakin, Jerry P. Nolan. Avrupa Resüsitasyon Konseyi Resüsitasyon Kılavuzu 2005 Bölüm 3. Elektrik tedavileri: Otomatik harici defibrilatörler, defibrilasyon, kardiyoversiyon ve pacing. www.elsevier.complate/resüsitasyon, S 25–S 37.
- Deakin C. Harici defibrilasyon için optimal kürek kuvvetinin belirlenmesi / C. Deakin, D. Sado, G. Petley ve diğerleri // Am. J. Cardiol. - 2002. - Cilt. 90. – S. 812-813.
- Jerry P. Nolan, Charles D. Deakin, Jasmeet Soar Avrupa Resüsitasyon Konseyi Resüsitasyon Kılavuzu 2005 Bölüm 4. Yetişkin ileri yaşam desteği. www.elsevier.complate/resusitasyon, S 39–S 86.
- Mayo V. J. Kardiyak arrest sağkalımını iyileştirme arayışı: ventilasyonun hemodinamik etkisinin üstesinden gelmek / V. J. Mayo // Crit. Bakım Med. - 2005. - Cilt. 33. – S. 898–899.
- Rosenberg M. Kardiyopulmanor resüsitasyonun sonuçları: şehir devlet hastanesinde sağkalımı tahmin edememe / M. Rosenberg, C. Wang // Arch. Stajyer. Med. - 1993. - Cilt. 153 (11). - S. 1370-1375.
- Safar P. Reanimatology – canlandırma bilimi / P. Safar // Yoğun Bakım Tıbbı. - 1982. - V. 10. - S. 134-136.
- Zoch T.W. Kardiyopulmanor resüsitasyondan sonra kısa ve uzun süreli sağkalım / T.W. Zoch, N.A. Desbiens // Arch. Int. Med. - 2000. - Cilt. 160(7). – S. 1969–1973.


