23.08.2019
Audiometria Weber. Audiometria pragului de ton
În otorinolaringologia clinică se folosesc metode subiective și obiective de diagnostic audiometric al hipoacuziei.
La subiectiv includ audiometria tonului de prag și determinarea sensibilității auditive la ultrasunete, precum și testele supraprag, audiometria vorbirii, zgomotul, studiul imunității la zgomot a sistemului auditiv, auzul spațial, determinarea spectrului și intensității zgomotului subiectiv al urechii.
Audiometria tonului de prag poate fi efectuată într-un interval de frecvență extins, inclusiv determinarea limitei inferioare a frecvențelor audio percepute (LHF).
Cu audiometria tonală supraprag se studiază: pragul diferențial de percepție a forței (DPS) și a frecvenței (DFC) a sunetului, timpul de adaptare inversă (BOA), nivelul sonorității inconfortabile (UDG), intervalul dinamic al câmpul auditiv (DDSP). Una dintre sarcinile audiometriei suprapragului este de a identifica fenomenul de creștere accelerată a sonorității (FUNG), care este caracteristic de deteriorare a celulelor receptorilor organului Corti.
La obiectiv Metodele audiologice de diagnosticare a pierderii auzului includ: audiometria cu impedanță, audiometria potențial evocat auditiv și emisia otoacustică.
Audiometrie cu ton de prag este cea mai comună metodă de diagnostic audiologic. Toate studiile audiologice încep cu audiometria tonului pur, astfel încât fiecare otolaringolog ar trebui să-și cunoască metodologia și să evalueze rezultatele.
Audiometria pragului de ton se realizează folosind audiometre care diferă unul de celălalt ca funcționalitate și control (Fig. 1.2.6). Acestea oferă un set de frecvențe (tonuri pure) 125, 250, 500, 750, 1000, 1500, 2000, 3000, 4000, 6000, 8000 și 10000 Hz (unele audiometre au și frecvențe de 160000 și 12000 Hz). Stimulul sonor al sistemului auditiv sunt tonuri pure sau zgomote (bandă îngustă și bandă largă) care sunt generate în audiometru folosind un generator de sunet. În majoritatea audiometrelor, intensitatea stimulului este comutată în trepte de 5 dB de la 0 la 110 - 120 dB prin intermediul unui atenuator (controler de intensitate).
Audiometrele sunt echipate cu o bandă cu două telefoane cu aer, un vibrator osos, un buton pentru pacient, un microfon și o intrare de joasă frecvență pentru conectarea unui magnetofon (sau CD player) pentru audiometria vorbirii.
Condiția ideală pentru audiometrie este o cameră amortizată de sunet (camera de sunet), cu zgomot de fond de până la 30 dB. În prezent sunt produse multe camere de sunet portabile. În practică, este posibilă efectuarea audiometriei într-o cameră normală care nu este afectată de zgomotul extern (mersul pe jos, vorbirea pe coridoare, traficul pe stradă etc.).
Pragul de percepție a tonului - minim presiunea sonoră, la care există o senzație auditivă. Studiul începe cu o ureche auditivă mai bună, iar în absența asimetriei auditive - de la urechea dreaptă. La persoanele sănătoase, timpul de răspuns la semnalele acustice este de 0,1 s, în timp ce la vârstnici și surzi, acesta crește.
Subiectul primește o instrucțiune scurtă, precisă și de înțeles, iar în procesul de audiometrie, cercetătorul menține constant o conexiune de microfon cu pacientul, asigurându-se că tehnica este corect executată.
Mai întâi se măsoară sensibilitatea unui ton de 1000 Hz, apoi a tonurilor mai înalte, iar măsurarea se încheie cu determinarea pragurilor tonurilor de joasă frecvență. Semnalele sunt date de la 0 dB la volumul supraprag, astfel încât pacientul să evalueze natura semnalului prezentat. Volumul sunetului este apoi redus imediat la un nivel inaudibil, după care se determină un prag la nivelul unui ton slab audibil, care este confirmat de trei ori în pași de 5 dB folosind butonul de întrerupere a tonului pentru a exclude adaptarea. Valorile fiecărui prag de sunet sunt aplicate audiogramei.
Cu auzul asimetric și ascultarea tonului cu o ureche mai bună, mascarea clinică se realizează folosind zgomot de bandă îngustă. Termenul „mascare” se referă la furnizarea de zgomot de mascare către o ureche care auz mai bine pentru a o opri. Au fost propuse multe metode de mascare. Cu o opțiune de mascare glisantă (Lehnhardt E., 1987) conducerea aerului este afișat când diferența dintre pragurile de conducere a aerului ale urechii care auz mai rău și pragurile conducere osoasă urechea auz mai bine este de 50 dB sau mai mult. Conducția osoasă este mascată dacă diferența dintre pragurile de conducere osoasă și cea a aerului mai slabă decât urechea auditivă este de 15 dB sau mai mult, iar pragurile de conducere osoasă a acestei urechi sunt mai mari decât urechea opusă cu 10 dB sau mai mult. Pentru mascarea inițială a conducerii aerului, intensitatea zgomotului de prag este crescută cu 20 dB, iar pentru conducerea osoasă, cu 10 dB. Odată cu ascultarea continuă a sunetului, intensitatea zgomotului crește în pași de 10 dB pentru conducerea aerului și osoasă, până când tonul este perceput de urechea care aude mai rău. Dacă acest lucru nu se întâmplă, atunci se consideră că tonul la frecvența studiată nu este perceput.
Metoda de determinare a pragurilor pentru conducerea osoasă este similară cu cea descrisă mai sus. În primul rând, se observă lateralizarea sunetelor în regiunea frunții sau a coroanei (experiența lui Weber) atunci când se notează semnale care depășesc pragurile auzului osos cu 10-15 dB. Se examinează mai întâi urechea spre care se îndreaptă lateralizarea tonului. Un vibrator osos, cu căștile puse, se aplică cu o masă de 500-700 g pe procesul mastoid. Necesitatea mascării cu audiometrie osoasă apare mult mai des decât cu aerul.
Pe audiogramele de ton, liniile verticale (ordonatele) reprezintă intensitatea în dB, iar liniile orizontale (abscise) reprezintă frecvențe în Hz sau kHz. Este în general acceptat să se desemneze curba de prag a conducerii aerului ca o linie continuă și conducerea osoasă ca o linie punctată. Datele pentru urechea dreaptă sunt marcate cu roșu, iar datele pentru urechea stângă sunt marcate cu albastru. Mascarea conducției de aer a urechii cu auzul mai bun este indicată printr-o liniuță groasă, iar mascarea conducției osoase printr-o pictogramă în zig-zag. Aceste semne sunt scrise în culoarea urechii care auz mai rău la frecvențele și intensitățile corespunzătoare ale zgomotului de mascare pe partea urechii cu auzul mai bun (Fig. 1.2.7).
Abaterea pragurilor tonale cu o medie de ± 10 dB la fiecare frecvență este considerată normală dacă aerul și conducerea osoasă sunt situate în apropiere și nu există plângeri de pierdere a auzului. Cu acuitatea auditivă normală, curbele tonale ale conducerii aerului și osoasă trec în apropierea liniei zero sau sunt suprapuse acesteia (Fig. 1.2.8).
Pierderea auzului se caracterizează printr-o serie de caracteristici audiologice tipice care permit diagnosticul diferențial între conductivul sonor (conductiv), perceptiv (senzoneural sau perceptual) și formele sale mixte.
O disfuncție a aparatului de sunet conducător (Fig. 1.2.9) se caracterizează printr-o curbă de conducere a aerului „ascendente”, care este rezultatul unei audibilități mai proaste a tonurilor joase și al percepției satisfăcătoare a celor înalte. În acest caz, curba la frecvențe joase scade la 30-50 dB. Curba de conducere osoasă este situată aproape de linia pragului zero și nu scade la frecvențe joase cu mai mult de 20 dB, iar la frecvențe înalte cu mai mult de 10 dB. Există un interval os-aer - mai mult de 20 dB.
Progresia hipoacuziei conductive duce la o creștere suplimentară a pragurilor tonale ale conducerii aerului și frecvente inalte, în urma căreia curba devine aproape orizontală, dar nu depășește nivelul de 60 dB. Se dezvoltă hipoacuzie mixtă, în care pragurile osoase cresc la 40 dB atât pentru frecvențele joase, cât și pentru cele înalte, dar conducerea osoasă rămâne satisfăcătoare pe întregul interval de frecvență. Un decalaj de până la 15 dB rămâne între curbele conducției osoase și a aerului (Fig. 1.2.10).
Funcția deteriorată a aparatului de cocoțare a sunetului este caracterizată printr-o „binecuvântare” a acestuia ca referință la transport. Curba de conducere osoasă descendentă este adiacentă curbei de conducere a aerului. În regiunea cu frecvență joasă, se poate observa un interval os-aer de până la 10 zile. Este posibil să existe o referință la referința la aceeași.
Atunci când se analizează audiogramele de ton, se ia în considerare creșterea legată de vârstă a pragurilor auditive (presbicuzie) pentru conducerea aerului și a țesutului osos.
Audiometria vorbirii se efectuează folosind un audiometru și un magnetofon conectat la acesta sau un audiometru special de vorbire. Diverși autori au elaborat tabele de cuvinte cu frecvențe diferite (Voyachek V.I., Grinberg G.I. etc.), care sunt introduse în urechea pacientului prin telefoane aeriene, un vibrator osos sau difuzoare într-un câmp sonor liber.
Scopul studiului este de a determina pragurile de sensibilitate (discriminare) și inteligibilitate a vorbirii. Inteligibilitatea vorbirii este înțeleasă ca procentul de cuvinte corect denumite de către pacient față de numărul transmis acestuia prin calea de testare (se transmit cel puțin 30 de cuvinte). Intensitatea vorbirii înregistrate pe bandă este reglată cu ajutorul unui audiometru.
Există trei praguri principale pentru inteligibilitatea vorbirii. Pragul de sensibilitate corespunzător celei mai scăzute intensități a vorbirii la care o persoană începe să audă o conversație, dar nu înțelege un singur cuvânt și nu îl poate repeta. Odată cu creșterea volumului cuvintelor, se determină praguri de inteligibilitate a vorbirii de 50% și 100%, atunci când pacientul repetă corect jumătate din cuvinte sau toate cuvintele.
Pe audiograma vorbirii (Fig. 1.2.12), de-a lungul axei absciselor, nivelurile de intensitate a vorbirii sunt marcate de la 0 la 120 dB cu un interval de 10 dB, iar de-a lungul axei ordonatelor - procentul de inteligibilitate a acesteia de la 0 la 100% cu un interval de 10%. Pe formulare se aplică neapărat o curbă de inteligibilitate normală a vorbirii după calibrarea audiometrului de vorbire prin identificarea pragurilor de mai sus la cel puțin zece tineri (20-30 de ani) cu auz tonal normal.
În cazul hipoacuziei conductive, curba de inteligibilitate a vorbirii este paralelă cu curba normală. Pragul de sensibilitate a vorbirii nu este mai mare de 40-50 dB față de cel normal. Pragurile rămase sunt separate de pragurile corespunzătoare ale curbei normale cu aceiași decibeli ca și pragul de sensibilitate. Inteligibilitatea vorbirii ajunge la 100%.
În cazul hipoacuziei senzorineurale, pragul de sensibilitate este mai mare de 50-60 dB față de normă. Curba audiogramei nu este paralelă cu curba normală, deviată spre dreapta sau are forma unui cârlig. Inteligibilitatea 100% a vorbirii nu este adesea atinsă.
audiometrie de ton suprapragîn clinică este destinat în principal să identifice fenomenul de creștere accelerată a volumului - FUNG, care constă în faptul că în patologia receptorului sistemului auditiv, împreună cu pierderea auzului, există o sensibilitate crescută la sunetele puternice și percepția lor rapidă spasmodică. De exemplu, o persoană aude un sunet de 65 dB cu urechea dreaptă și 15 dB cu urechea stângă. Cu o creștere a intensității sunetului în ambele urechi treptat cu aceeași cantitate, vine un moment în care ambele urechi percep semnalul ca fiind la fel de puternic, adică are loc nivelarea volumului. Cu toate acestea, pentru o ureche cu auz mai bun, este necesar să se amplifice sunetul, de exemplu, cu 65 dB, iar pentru o ureche cu auz mai prost, doar cu 30 dB.
FUNG este detectat folosind următoarele teste supraprag: pragul diferențial de intensitate a sunetului (DPS), nivelul de zgomot inconfortabil (UDL), intervalul dinamic al câmpului auditiv (ADSP), echilibrul de zgomot Fowler, testul SISI - indicele de sensibilitate la creșterile scurte ale sunetului etc. FUNG observat mai des la praguri înalte de conducere osoasă (40 dB sau mai mult), normal sau nivel redus volum inconfortabil și o scădere a intervalului dinamic al câmpului auditiv, 0,2-0,7 DPS și test SISI 70-100%. Indică leziuni ale receptorului cohlear și se observă în pierderea auzului senzorineurală și, mai rar, mixtă. FUNG, ca semn al hipoacuziei receptorilor, este considerat în combinație cu alți indicatori audiologici.
Audiometrie de impedanță prezintă o metodă de măsurare a impedanţei acustice a aparatului sunet conductor al sistemului auditiv (din latinescul impedire - a preveni). Permite diagnosticul diferențial al patologiei urechii medii (otita medie seroasă, otita medie adezivă, tubootita, otoscleroza, ruptura lanțului osicular), precum și să vă faceți o idee despre funcția perechilor VII și VIII. nervii cranieni și căile auditive ale trunchiului cerebral.
Folosind un audiometru de impedanță (Fig. 1.2.13), se studiază complianța aparatului de sunet sub influența presiunii. unda de sunet sau modificări hardware ale presiunii aerului în canalul urechii. Există două metode pentru aceasta: timpanometria și măsurarea reflexului acustic al etrierului. Rezultatele sunt înregistrate pe imprimanta instrumentului sau vizual manual. Metoda impedancemetriei evalueaza si functia de ventilatie a tubului auditiv, mobilitatea etrierului in fereastra ovala(Experienta cu jetul de aer) si presiunea in cavitatea timpanică.
Timpanometria constă în înregistrarea complianței aparatului fonoconductor atunci când presiunea aerului în canalul urechii se modifică de la 0 la + 300 - 300 mm H 2 O. Pe timpanograme, complianța este indicată în unități convenționale - ml sau cm 3 și vârful a curbei este îndreptată în sus. Există 4 tipuri principale de timpanograme (Fig. 1.2.14): A, B, C și D, iar într-o timpanogramă normală (A) există varietăți (A 1 și A 2), ale căror vârfuri sunt reduse la 3 și 2 ml. O timpanogramă normală (A) se caracterizează prin conformitatea completă a membranei timpanice (conformitate condiționată până la 5 ml), un vârf ridicat al curbei și presiune zero. Tipul B se caracterizează prin complianță scăzută a membranei (complianță de până la 1-1,5 ml) cu un vârf plat sau absența acestuia, presiune negativă sau incapacitatea de a o determina în cavitatea timpanică (otita medie secretorie, mucoase, adezivă, timpanoscleroză, tumoră glomusă etc.). Timpanograma C se caracterizează printr-o complianță aproape normală a aparatului conducător al sunetului, dar vârful acestuia este întotdeauna deplasat spre presiune negativă (tubootită, adenoide etc.). Tipul D se distinge prin hipercomplianța membranei timpanice (complianta mai mare de 5 ml), când partea superioară a timpanogramei nu este fixată și se formează un platou din cauza scăderii rigidității membranei din cauza formării de cicatrici extensibile flexibile. , atrofia membranei timpanice sau o ruptură a lanțului osicular auditiv după inflamație și traumatism.
Timpanogramele A 1 și A 2 sunt observate în otoscleroză. Cu pierderea auzului neurosenzorial, timpanograma este normală.
Studiul reflexului acustic se bazează pe înregistrarea contracției mușchiului stapedius sub influența unei unde sonore provenind de la un audiometru încorporat în impedancemetru. Impulsurile nervoase evocate de un stimul sonor călătoresc de-a lungul căilor auditive către măslinele superioare, unde trec la nucleul motor nervul facialși ajung la mușchiul stapedius. Contracția musculară are loc pe ambele părți. Reflexul acustic de etrier poate fi înregistrat în urechea stimulată (ipsilateral) sau în urechea opusă – contralateral. În mod normal, pragul reflexului acustic al etrierului este cu aproximativ 80 dB peste pragul de sensibilitate individuală.
Cu hipoacuzie conductivă, patologia nucleelor sau a trunchiului nervului facial, reflexul etrierului acustic este absent pe partea laterală a leziunii. Cu neurinomul nervului VIII, reflexele acustice ipsi- și contralaterale ale stapului cad atunci când partea afectată este stimulată. Patologia trunchiului cerebral la nivelul corpului trapezului duce la pierderea ambelor reflexe contralaterale. Procesele volumetrice care implică atât traseele transversale, cât și una dintre căile neîncrucișate se caracterizează prin absența tuturor reflexelor, cu excepția celui ipsilateral pe partea sănătoasă. Pentru diagnostic diferentiat leziuni retrolabirintice ale tractului auditiv, este de mare importanță testul decăderii reflexului acustic.
Audiometrie potențială evocată auditivă. Potențialele evocate auditive ale creierului sunt înregistrate ca răspuns la o serie de stimuli sonori scurti (clicuri, explozii de ton), care dau individual un răspuns de doar câțiva microvolți și nu depășesc zgomotul de fond. procese fiziologiceîn creier. Răspunsurile regulate (potenţialele evocate) sunt amplificate de computer prin metoda însumării de 100.000 de ori, iar „zgomotul” neregulat sub formă de EEG de fundal este distrus. Deoarece un microprocesor este folosit pentru a izola un semnal de zgomot, această metodă de cercetare a auzului se numește audiometrie computerizată în rândul medicilor.
Pentru audiometria prin potentiale evocate se foloseste un bloc de instrumente (Fig. 1.2.15), care include 2 electrozi, un amplificator EEG, un generator de sunet care da semnale scurte de 200 ms, un senzor de timp, o cheie, un sumator ( microprocesor cu memorie) și un reportofon.
Distingeți potențialele evocate auditive cu latență lungă corticale (DSEP), potențialele evocate auditive cu latență scurtă (SEP) și potențialele evocate auditive cu latență medie (SSEP), prezentate în Fig. 1.2.16.
DSEP reflectă funcția centrilor auditivi ai cortexului temporal al creierului. Studiul se realizează cu grad înalt pierderea auzului, mai frecventă la copii. Durează mai mult de o oră, într-o cameră ecranată, în stare staționară a pacientului (în timpul somnului după introducerea hidratului de cloral într-o clisma sau alte mijloace).
ABR-urile sunt asociate cu funcția stem a sistemului auditiv: I - cu nervul auditiv; II - cu nucleu cohlear; III - cu o măsline superioară; IV - cu o ansă laterală, unde căile auditive se încrucișează și V - cu tuberculii cvadrigeminei. Din aceasta se concluzionează la ce nivel este afectat sistemul auditiv. Studiul ABR poate fi efectuat într-un cadru normal fără o cameră ecranată, în timp ce copilul este treaz sau somn fiziologic. Dezavantajele studierii acestei clase de potențiale evocate auditive includ specificitatea de frecvență scăzută.
Unii autori consideră că cortexul auditiv primar este sursa SSEP, în timp ce alții îl consideră rezultatul mișcărilor musculare ale scalpului craniului și ochilor. Studiul se efectuează la copiii treji sau în stare de somn. SSEP-urile au o specificitate de frecvență pronunțată, ceea ce face posibilă studierea pragurilor auditive în intervalul de la 500 la 4000 Hz cu suficientă fiabilitate.
Emisia otoacustica(OAE) este o generare constantă de semnale sonore în receptorul cohlear. Acestea sunt extrem de slabe vibratii sonore, care sunt înregistrate în canalul auditiv extern folosind un microfon foarte sensibil cu zgomot redus. Oscilațiile sunt rezultatul unor procese mecanice active în celulele paroase exterioare, care sunt intensificate prin feedback pozitiv, sunt transmise membranei bazilare, inducând unde de călătorie înapoi care ajung la placa piciorului etrierului, vibrând osiculele auditive, membrana timpanică și aerul. în canalul auditiv extern.
Există EAU spontane și induse. OAE spontană este înregistrată în absența stimulării sonore. EAU induse este observată ca răspuns la stimularea sonoră. În realitate, la înregistrarea unui OAE indus, nu se măsoară mișcările membranei timpanice, ci presiunea sonoră după obturarea canalului auditiv extern. Pentru înregistrarea unui deținut, Emiratele Arabe Unite folosesc o sondă introdusă în canalul auditiv extern, în cazul căreia sunt amplasate un telefon și un microfon în miniatură. Stimuli sunt clicuri acustice de bandă largă. Semnalul de răspuns ieșit de microfon este amplificat și trimis către computer printr-un convertor analog-digital.
La persoanele cu auz normal, pragurile de OAE indus sunt apropiate de pragurile subiective de audibilitate, iar în cazul patologiei sistemului auditiv, rezultatele studiului se modifică. Emiratele Arabe Unite pot fi înregistrate la copii încă de la 3-4 zile după naștere, așa că metoda este mai populară printre tineri și vârsta preșcolară cu surditate şi surditate.
1.3. FIZIOLOGIE ȘI METODE clinice STUDII ALE APARATULUI VESTIBULAR
Termenul „aparat vestibular” se referă la otolită și receptorii ampulari ai labirintului urechii.
Datorită aranjamentului anatomic special al canalelor și sacilor semicirculare ai vestibulului, precum și prezenței aparat auxiliar receptorii ampulari răspund la accelerația unghiulară, iar receptorii otolitici la rectilinii. Mediatorii în perceperea de către celulele receptore a accelerațiilor corespunzătoare în canalele semicirculare sunt cupula și endolimfa, iar în sacii vestibulului, membrana otolitică, încărcată cu cristale de carbonat de calciu. Dispunând de masă, aceste formațiuni auxiliare sunt puse în mișcare sub acțiunea forțelor inerțiale (Fig. 1.3.1).Deplasarea cupulei și a membranei otolitice provoacă iritarea celulelor ciliare receptoare sensibile.
Accelerațiile unghiulare și liniare sunt stimuli adecvați pentru aparatul vestibular. Una dintre varietățile de accelerații liniare este accelerația datorată gravitației, care are loc sub influența gravitației. Asa de, aparatul vestibular în ansamblu se numește senzor inerțial-gravitațional. Receptorii ampulari percep rotațiile capului, în timp ce receptorii otolitici percep o schimbare statică a poziției capului în spațiu, forța centrifugă, deplasările verticale și orizontale ale capului împreună cu întregul corp. Accelerațiile liniare, însumate conform legii paralelogramului, conduc la o deplasare tangenţială efectivă a membranei otolitice (Fig. 1.3.2.).
Primele informații despre rolul canalelor semicirculare au fost obținute în 1824 de Flourens, care încerca să elucideze semnificația acestora în funcția auditivă. Tăiind prin canalele unui porumbel, el a observat mișcări de zvâcnire ale capului, răsturnări și alte tulburări în mișcare. Deficiența de auz nu a fost observată. Multă vreme, reacțiile identificate de Flurans nu au putut fi explicate. Abia 56 de ani mai târziu, Golz (1870) a exprimat ideea că aparatul vestibular este „un organ de simț pentru echilibrul capului și, prin urmare, al corpului”. Curând după aceasta, simultan mah (mach), Breer (Breuer) este un (crum-brun), următorul lucru este același. Potrivit acestor oameni de știință, stimulul adecvat al canalelor semicirculare este accelerația unghiulară, care, conform legii inerției, determină deplasarea endolimfei odată cu cupula, ducând la iritarea nervului ampular.
Ewald (Ewald) â 1892 ã. Au fost descrise rezultatele experimentelor pe porumbei, care au relevat dependența direcției și severității reacției de stimularea unuia sau altuia canal semicircular și a direcției de deplasare a endolimfei în acesta. Cercetătorul a sigilat capătul neted al canalului, iar între fiolă și garnitură s-a făcut o gaură în peretele osos al canalului, în care a fost introdusă o tijă subțire de metal, provenită din pistonul unui cilindru pneumatic legat printr-un tub de cauciuc la o pară de cauciuc. La strângerea unei pere cu mâna, tija unui astfel de ciocan pneumatic exercita o presiune asupra canalului membranos și a dus la o deplasare a endolimfei către ampulă (ampulopet). Rarefacția aerului a fost însoțită de retragerea pistonului în malleus și expansiunea peretelui canalului semicircular membranos, ceea ce a determinat deplasarea endolimfei de la ampulă către capătul neted (ampulofug). Când canalele semicirculare au fost iritate, la porumbel s-a observat nistagmus al capului și al ochilor. Rezultatele experimentelor au ajuns la noi ca legile lui Ewald.
59562 0
Audiometria de prag tonal se realizează cu ajutorul audiometrelor, care sunt produse de multe companii și diferă unele de altele în ceea ce privește funcționalitatea și capacitățile de control. Au un set de frecvențe 125, 250, 500, 750, 1000, 1500, 2000, 3000, 4000, 6000 și 8000 Hz trepte de 67,5 Hz). Stimulul este un ton pur (sau zgomot de bandă îngustă).
Comutarea intensității stimulilor aplicați se face în trepte de 5 dB de la 0 dB NPS (NPS - praguri normale de auz) la 110 dB NPS (la unele audiometre până la 120 dB). Există audiometre care oferă, de asemenea, capacitatea de a comuta intensitățile în pași de 1 și 2 dB. Cu toate acestea, toate audiometrele au limitare a intensității de ieșire la trei frecvențe: 125 Hz, 250 Hz și 8000 Hz.
Audiometrele sunt echipate cu o bandă pentru cap cu două telefoane cu aer (unele audiometre sunt echipate cu un telefon în ureche), un vibrator osos pentru studii de conducere osoasă, un buton pentru pacient, un microfon și o intrare de joasă frecvență pentru conectarea unui magnetofon (sau CD player) pentru efectuarea audiometriei vorbirii.
Condiții necesare pentru efectuarea testelor: În mod ideal, audiometria necesită o cameră specială izolată fonic. În cazul în care studiul se desfășoară în condiții care nu îndeplinesc cerințele, audiometristul trebuie să rețină că zgomotul ambiental poate afecta rezultatele audiometriei, care se exprimă într-o creștere a pragurilor auditive determinate.
Există două modalități de a rezolva problema reducerii zgomotului ambiental: utilizarea camerelor cu amortizare a sunetului și utilizarea tampoane speciale pentru urechi sau telefoane intraauriculare. Telefoanele intraauriculare au fost dezvoltate pentru a îmbunătăți acuratețea examinărilor audiometrice. Utilizarea lor oferă avantaje semnificative: zgomotul ambiental este redus cu 30-40 dB; confort sporit al pacientului; prin creșterea atenuării interaurale la 70-100 dB, se reduce nevoia de a folosi zgomotul de mascare; crește gradul de repetabilitate a rezultatelor testelor; este exclusă posibilitatea colapsului canalului auditiv extern, ceea ce este esențial important în studiul auzului la nou-născuți.
Conducerea sunetului aerian
Pragul este considerat a fi cea mai scăzută intensitate percepută de subiect în 50% din prezentări. Studiul începe cu urechea care auz mai bine. Dacă subiectul nu poate determina care ureche aude mai bine, testul începe de obicei cu urechea dreaptă.Metoda de determinare a pragurilor de conducere a aerului se bazează pe prezentarea unui ton pur de o frecvență (începând de obicei de la o frecvență de 1000 Hz) în fiecare studiu, începând cu o intensitate ușor identificată de subiecți. Nivelul intensității stimulării scade treptat (tehnică descendentă) în pași de 10 dB până când percepția acestuia dispare. Nivelul de intensitate este apoi crescut în trepte de 5 dB până când apare o senzație auditivă (tehnică de creștere). Pentru a determina cu exactitate pragurile, aceste operații se repetă. Valorile pragului sunt aplicate la blancul audiogramei.
O audiogramă este o reprezentare grafică a capacității subiectului de a auzi tonuri pure. Se obișnuiește să se prezinte tonuri de frecvențe diferite în următoarea secvență: 1000, 2000, (3000), 4000, (6000), 8000, 500, 250, 125 Hz.
Pe axa orizontală a audiogramei sunt marcate frecvențele corespunzătoare frecvențelor audiometrului. De axa verticala intensitatea stimulului este reprezentată în dB în raport cu pragurile normale de auz, de la -10 dB fps (în partea de sus a audiogramei) la 110-120 dB fps la bază.
Liniile verticale de pe audiogramă reflectă frecvențele corespunzătoare frecvențelor audiometrului. Liniile orizontale de pe audiogramă reflectă intensitatea în dB în raport cu pragurile normale de auz, de la 0 dBnHL (în partea de sus a audiogramei) la 110 dB în partea de jos a audiogramei.
Conducerea sunetului osos
Metoda de determinare a pragurilor prin conducere osoasă oferă o determinare directă a sensibilității cohleei, precum și posibila prezenta componenta conductoare (intervalul aer-os) la fiecare dintre frecventele studiate. În loc de telefoane cu aer, în studiu este folosit un vibrator osos, care este instalat pe procesul mastoid. La fel ca la determinarea pragurilor pentru conducerea sunetului aerian, pragul este cea mai scăzută intensitate percepută de subiect în proporție de 50%.Recomandările pentru prezentarea frecvenţelor în studiul pragurilor pentru conducerea osoasă a sunetului sunt aceleaşi ca şi pentru aer. Ar trebui să începeți de la 1000 Hz, să continuați la 2000 Hz și 4000 Hz, apoi la 500 Hz și 250 Hz. Majoritatea audiometrelor nu au capacitatea de a determina pragurile osoase la 125 Hz, 6000 Hz și 8000 Hz (deși unele audiometre moderne au o frecvență de 6000 Hz).
Determinarea pragurilor pentru sunetele de conducere osoasă (BC) ar trebui să înceapă cu intensități supraprag, urmate de o scădere a intensității până la atingerea pragului și repetarea tuturor etapelor utilizate în determinarea pragurilor pentru conducerea sunetului aerian (AS).
În mod normal, pragurile conducerii sunetului aerian și osoase coincid și sunt între 5-10 dB.
În patologia urechii medii, transmiterea semnalelor sonore de la urechea externă la urechea internă este întreruptă, astfel încât pragurile de auz în timpul conducerii aerului cresc într-un grad sau altul. În același timp, în timpul conducerii osoase, sunt percepute semnale când niveluri normale intensitate, deoarece aparatul receptor cohlear și căile auditive neuronale sunt păstrate.
Diferența dintre valorile pragurilor de auz, determinate în timpul conducerii sunetului aerian și osos, se reflectă pe audiogramă sub forma unui interval os-aer. În majoritatea cazurilor, cu hipoacuzie conductivă, se determină o creștere a pragurilor de auz pentru sunetele transmise în aer la frecvențe joase. Deci, cu otita medie exudativă, pragurile cresc la frecvențe joase cu 20-40 dB.

O creștere a pragurilor atât pentru sunetele conduse de aer, cât și pentru cele conduse de os are loc cu pierderea auzului mixtă.
Trebuie reținut că pragurile pentru un scurtcircuit nu pot fi mai mari decât pragurile determinate pentru un spațiu de aer. În plus, cu o creștere semnificativă a pragurilor pentru VZ, precum și cu anumite tipuri de patologie a oaselor craniului (de exemplu, poroza sifilitică), absența percepției sunetelor de conducere osoasă este destul de acceptabilă. Acest lucru se datorează diferenței de intensitate maximă de ieșire a telefonului (110-120 dB) și a vibratorului osos (45-70 dB, în funcție de frecvență).

O audiogramă care se caracterizează printr-o creștere a pragurilor pentru VZ în 45 dB, dar fără scurtcircuit la aceleași frecvențe, ar trebui considerată eronată.
Mascarea eficientă elimină auzul. Mascarea eficientă determină cantitatea de zgomot necesară pentru a ascunde urechea netestată sau care auz mai bine.
Submascarea apare atunci când zgomotul de mascare prezentat urechii care auz mai bine nu este suficient de puternic pentru a elimina efectul de supraauzire. Pacientul aude un ton în ureche care este mascat (în urechea netestată) în același timp cu zgomotul de mascare. Creșterea intensității zgomotului de mascare duce la excluderea determinării pragurilor „false” în urechea netestată și la determinarea pragurilor adevărate de audibilitate în urechea testată.
Supramascarea apare atunci când fiecare creștere cu 10 dB a intensității mascării face ca pragul de auz să crească cu 10 dB sau mai mult deasupra platoului. Supramascarea are loc, de regulă, la determinarea pragurilor pentru conducerea sunetului aerian.
Următoarele sunt câteva dintre cele mai tipice audiograme obținute cu o încălcare a conducerii sunetului.
Caracteristicile audiometrice ale diferitelor forme de pierdere a auzului
Pierderea auzului conductiv cu o creștere suplimentară a pragurilor în conducerea osoasă în regiunea de 2 kHz (așa-numitul „dintele lui Carhart”) este caracteristică otosclerozei. Diagnosticul este facilitat de datele anamnezei (pierderea gradată a auzului pe o parte cu o tranziție ulterioară la hipoacuzie bilaterală, tinitus, inteligibilitate îmbunătățită a vorbirii în zgomot) și otoscopie (timpane neschimbate sau subțiate).
Imaginea inversă - hipoacuzie conductivă cu o scădere a pragului în regiunea de 2 kHz - este adesea observată cu un proces cicatricial, adeziv în cavitatea timpanică. Datele de anamneză și otoscopie confirmă diagnosticul.

Cu pierderea auzului neurosenzorial (deteriorarea elementelor senzoriale ale organului Corti) și absența unei încălcări concomitente a conducerii sunetului, pragurile auditive ale conducerii sunetului aerian și osoase coincid.

Pierderea auzului neurosenzorial, caracterizată printr-o creștere locală bilaterală a pragurilor de percepție a sunetului în regiunea de 4 kHz, este adesea rezultatul expunerii la zgomot și (sau) vibrații.

Audiograma în boala Meniere este foarte caracteristică. Boala se bazează pe hidropsul labirintului, ceea ce duce la disfuncția celulelor capilare. Prin urmare, pragurile de percepție a sunetului cresc uniform până la 50-60 dB la toate frecvențele, atât cu VZ, cât și cu scurtcircuit. În unele cazuri, există un interval aer-os nesemnificativ în regiunea de joasă frecvență. Este cauzată de afectarea conducerii sunetului în urechea internă. Curbele audiometrice sunt dispuse orizontal.

Luscher DP (1000 Hz): AD = 0,4 dB; AS = 1,0 dB; SISI (1000 Hz): AD = 100%; AS = 0%
În stadiile inițiale ale bolii Meniere, când majoritatea celulelor de păr sunt conservate, o pierdere semnificativă a auzului apare doar în momentul atacului. În perioada interictală, presiunea intralabirintică se normalizează și auzul se îmbunătățește, adică pierderea auzului este fluctuantă. În viitor, aparatul receptor al urechii interne suferă modificări ireversibile, iar auzul se deteriorează progresiv de la atac la atac.
Clasificarea internațională a gradelor de hipoacuzie, pe baza valorilor medii ale pragurilor de percepție a sunetului la frecvențe de 0,5; unu; 2 și 4 kHz, este prezentat în tabel.
Clasificarea internațională a pierderii auzului
Hipoacuzia senzorineurală datorată patologiei cohleare se caracterizează de obicei prin prezența fenomenului de creștere accelerată a volumului (FUNG) (recrutare). Subiectiv, FUNG se manifestă sub formă disconfort cauzate de sunete puternice. FUNG apare cel mai adesea în intoxicația inflamatorie și medicamentoasă a cohleei, este pronunțată în hidrops labirint (boala Ménière).
Patologia retrocohleară (de exemplu, neuromul acustic), în schimb, nu este însoțită de obicei de FUNG, astfel încât definirea acestui fenomen la pacienții cu hipoacuzie neurosenzorială unilaterală este de o importanță deosebită. Cu toate acestea, trebuie avut în vedere că atunci când tumora comprimă fascicul neurovascular și, ca urmare, tulburări circulatorii în urechea internă, FUNG poate fi detectat și în leziunile retrocohleare.
Da.A. Altman, G. A. Tavartkiladze
Audiometria tonului de conducere osoasă oferă o indicație directă a sensibilității cohleare precum și
posibila prezenţă a unei componente conductoare la fiecare dintre frecvenţele investigate. În loc de telefoane cu aer, se folosește un vibrator osos.
Studiul începe cu experimentul lui Weber pentru a determina urechea care percepe cel mai bine conducerea osoasă. Telefonul osos este plasat în mijlocul frunții. Subiectul trebuie să determine unde se aude sunetul - în mijlocul frunții, în urechea dreaptă sau stângă. Se crede că urechea, în care sunetul este lateralizat în timpul experimentului lui Weber, percepe mai bine conducerea sunetului osos. De acolo, trecem la cercetări ulterioare.
Telefonul osos este instalat pe procesul mastoid (dispozitivul nu trebuie să atingă auricul). La fel ca în determinarea pragurilor pentru conducerea aerului, pragul este cea mai scăzută intensitate percepută de subiect în 50% din cazuri. Recomandările pentru prezentarea frecvențelor sunt aceleași ca și pentru conducerea aerului.
Rezultatele examinării fiecărei urechi pentru conducerea sunetului aerian și osos sunt notate pe audiogramă.
Figura 26 prezintă principalele tipuri de audiograme cu răspunsuri în frecvență diferite.
În capitolul 3, vorbind despre cauzele pierderii auzului, am luat în considerare diferite tipuri de hipoacuzie - conductivă și
hipoacuzie senzorineurală, surditate și tipuri mixte de tulburări. Figura 27 (A B C) audiogramele cele mai tipice pentru tipuri diferite pierderea auzului. În Figura 28, pentru comparație, este dată o audiogramă a unei persoane cu auz normal.
Teste ocluzale
Metodele audiometriei tradiționale se bazează pe înregistrarea lecturilor subiective ale subiecților ca răspuns la stimuli sonori. În acest caz, devine necesar să se aplice o serie de metode pentru a controla fiabilitatea rezultatelor. Acestea includ experimentele lui Bing, E. M. Horshak și Federici. Acesta din urmă poate fi administrat folosind un aparat auditiv de buzunar și un audiometru.
Efectul ocluziei, i.e. imbunatatirea perceptiei conducerii sunetului osos atunci cand canalul auditiv extern este inchis, principiu pe care se bazeaza experimentul Bing, are loc la frecvente de 125 - 1000 Hz inclusiv. Potrivit studiilor, la persoanele cu un aparat normal de conducere a sunetului, închiderea canalului auditiv extern duce la o îmbunătățire a audibilității sunetelor transmise de-a lungul osului datorită participării suplimentare a componentei de conducere a aerului la transmisia semnalului.
O scădere sau dispariția diferenței dintre pragurile de percepție cu un canal auditiv extern închis și deschis indică deteriorarea aparatului de sunet.
Experiența lui Bing diapazon, realizat cu ajutorul unui diapasor C-128. Procedura de testare este următoarea: după impactul maxim, diapasonul este plasat pe procesul mastoid, în timp ce canalul auditiv extern al urechii studiate este alternativ închis sau deschis. Dacă sunetul este amplificat când urechea este închisă (rezultatul este pozitiv), atunci funcția aparatului de sunet nu este afectată. Dacă închiderea canalului auditiv extern nu modifică intensitatea semnalului (rezultatul este negativ), atunci funcția aparatului de sunet este afectată.
Deoarece sunetul diapazonului se estompează rapid, pacienții nu sunt întotdeauna orientați în senzația de „mai liniștit - mai tare”. În astfel de cazuri, cu același auz în ambele urechi și absența lateralizării (în experimentul lui Weber), se poate folosi modificarea experimentului lui Bing recomandată de Klaus.
Experiența Klaus realizat cu ajutorul unui diapazon C-128. Metoda de testare: diapazonul cu sunet maxim este plasat in mijlocul fruntii sau coroanei capului; pacientului i se propune să închidă alternativ una sau cealaltă ureche. Rezultatul testului este pozitiv
pozitiv, dacă sunetul este lateralizat în urechea închisă (funcția aparatului de sunet conducător este păstrată) și negativ, dacă pacientul continuă să audă sunet în centrul capului cu urechea închisă (funcția sunetului -aparatul conductor este deteriorat).
Posibilitățile de studiu a conductivității sunetului în testele Bing și Claus sunt limitate de puterea de sunet insuficientă a diapazonului. Într-o anumită măsură, vibrația pe care o simt pacienții interferează cu testarea. În condiția perceperii vorbirii vorbite la o distanță mai mică de 3 m, experimentele negative ale lui Bing și Klaus își pierd valoarea diagnostică diferențială, deoarece un rezultat similar poate apărea în cazul deficiențelor senzorineurale cu păstrarea completă a funcției conducătoare a sunetului. aparat în cazul unei deteriorări semnificative a auzului la frecvențe joase.
La cercetare fenomenul autofoniei ocluzale (FOA) conform metodei lui B. M. Khorshak sursa sunetului este vocea pacientului. I se oferă să numere cu voce tare, în timp ce cercetătorul închide și deschide alternativ urechile (ambele urechi în același timp). Dacă FOA este pozitiv, pacientul se aude mai bine cu urechile închise, adică funcția aparatului de sunet este păstrată sau ușor afectată; FOA este negativ, dacă nu există nicio modificare a puterii sunetului propriei voci atunci când urechile sunt închise, funcția aparatului de sunet este afectată.
Experiența Federici realizat cu ajutorul unui diapazon C-128. Scopul studiului a fost de a compara conducerea osoasă și cartilajului cu osul, adică audibilitatea sunetului din procesul tragus și mastoid. În mod normal, și cu o leziune pură a aparatului de percepere a sunetului, primul este, de regulă, mai bun decât al doilea.
Metoda de implementare a acesteia diferă de cea descrisă în secțiunea 4.3.2 prin aceea că, la examinarea unui tragus, este necesar să se acopere complet canalul auditiv extern prin apăsarea tragusului cu piciorul diapazonului. Vibrația coloanei de aer închisă în canalul urechii face diferența de percepție de la tragus și de la procesul mastoid mai vizibilă. Pacientului i se cere să compare volumul sunetului.
Rezultatul este apreciat ca pozitiv dacă sunetul diapazonului în timpul studiului tragusului pare să fie mult mai puternic decât cel din procesul mastoid (funcția aparatului de sunet este păstrată complet sau parțial); ca negativ, dacă sunetul atunci când diapazonul este plasat atât pe tragus, cât și pe procesul mastoid pare același sau pacientul simte un sunet mai puternic atunci când este examinat din procesul mastoid (încălcare gravă a funcției aparatului de sunet: valoarea „decalajului” os-aer la o frecvență de 128 Hz depășește 30 dB).
Pentru cei practic surzi, care percep un diapazon scăzut ca pe o vibrație, experimentul lui Federici poate fi realizat cu
puterea aparatului auditiv, unde există un telefon osos (aparatură auditivă de buzunar). În loc de diapazon, un telefon osos al unui aparat auditiv este plasat alternativ pe tragus și pe procesul mastoid. Cercetătorul repetă același cuvânt în microfon cu voce tare, de exemplu: „Doi-doi-doi”. Evaluarea rezultatelor este aceeași ca și la varianta diapazon. Cu toate acestea, trebuie avut în vedere că în acest caz raportul dintre percepția din tragus și din procesul mastoid a tuturor frecvențelor vorbirii este evaluat simultan. Prin urmare, este posibil să combinați experiența negativă a diapazonului a lui Federici cu o experiență pozitivă realizată cu un aparat auditiv. Un rezultat pozitiv în acest din urmă caz va indica absența unei încălcări grave a funcției aparatului de sunet.
Pentru a obține o evaluare cantitativă a stării aparatului de sunet, se recomandă combinarea experienței lui Federici cu testul numeralelor de E. M. Khorshak.
Metodologia cercetării este următoarea. După determinarea pragului de inteligibilitate de 50% a testului de numerale prin conducere osoasă, telefonul osos al audiometrului este plasat pe tragus astfel încât canalul urechii să fie închis. Intensitatea sunetului este redusă cu 40 dB iar pragul de inteligibilitate a vorbirii de 50% se determină la fel ca în cazul procesului mastoid. La stare normală a aparatului sunet conductor, diferența dintre pragurile de percepție de la tragus și de la procesul mastoid este de 30 - 35 dB (rezultatele experimentului lui Federici sunt pozitive). O scădere a acestei valori indică o deteriorare corespunzătoare a funcției aparatului de sunet conducător (rezultatele experimentului lui Federici sunt slab pozitive); nicio diferență între praguri 50 %-Noah lizibilitatea testului numerelor din tragus și din procesul mastoid este caracteristică unei încălcări grave a funcției aparatului de sunet conducător (rezultatele experimentului lui Federici sunt negative).
Relația testelor de ocluzie este că, cu un aparat de sunet intact, toate testele - Bing, Federici și FOA - sunt pozitive. Cu o ușoară afectare a funcției, în principal la frecvențe joase, precum și la frecvențe medii, inclusiv 1000 Hz, testul Bing poate fi negativ, iar testele FOA și Federici pot fi pozitive. Cu o încălcare semnificativă a funcției aparatului de sunet, atunci când valoarea „decalajului” os-aer depășește 30 dB, toate cele trei probe sunt negative.
Trebuie remarcat faptul că datele obținute folosind un complex de tehnici audiometrice caracterizează în principal starea părții periferice a organului auditiv. Într-o anumită măsură, aceste rezultate sugerează deteriorarea părților centrale ale analizorului de sunet. Cu toate acestea, în general, problema diagnosticării
Cursul leziunii trebuie rezolvat într-o manieră complexă prin compararea rezultatelor unui examen audiometric și a unui examen otoneurologic detaliat. Pacienții cu o leziune unilaterală a aparatului de percepere a sunetului de etiologie necunoscută au nevoie și de un examen otoneurologic suplimentar pentru a exclude neurinomul nervului VIII.
audiometrie supraprag
Audiometria tonului pur, fiind un studiu fundamental al auzului, nu reflectă întotdeauna pe deplin starea reală a funcției auditive. În special, nu oferă o idee despre capacitatea aparatului auditiv de a percepe diverși stimuli sonori care sunt adesea întâlniți în viață, a căror intensitate este mult mai mare decât pragul.
Pentru prima dată, unii pacienți au atras atenția asupra reacției neobișnuite la percepția sunetelor puternice la începutul anilor 30. Otolaringolog american E. Fowler. El a atras atenția asupra faptului că unii pacienți simt dureri la amplificarea sunetelor; adesea pentru persoanele cu același prag de auz, percepția diferită a vorbirii este caracteristică, unii dintre ei reușesc să ridice cu ușurință un aparat auditiv, în timp ce alții sunt aproape imposibil să facă acest lucru. După ce a analizat rezultatele cercetărilor sale, Fowler a ajuns la concluzia că atunci când analizorul cohlear este deteriorat, în cohlee se dezvoltă o sensibilitate specifică crescută la creșterea sunetelor puternice.
În țara noastră această proprietate este cunoscută ca fenomenul de creștere accelerată a volumului, sau, în terminologia lui V.G. Ermolaev, LIVRE.
FUNG se manifestă subiectiv sub forma unor senzații neplăcute cauzate de sunete puternice. De regulă, prezența acestui fenomen se caracterizează prin tulburări de auz neurosensoriale cauzate de patologia cohleei. FUNG se găsește cel mai adesea în intoxicația inflamatorie și medicamentoasă a cohleei, hidrops labirint. Este foarte important să se definească acest fenomen pentru persoanele cu hipoacuzie neurosenzorială unilaterală.
Pentru a detecta FUNG, există un număr mare de teste, unite prin denumirea comună - „audiometrie peste prag”.
Unul dintre ei este testarea diferenţialului sau a pragului de diferenţă a intensităţii sunetului conform Luscher. Pragul de putere diferențială (DPS) al sunetului denotă creșterea minimă a intensității semnalului sonor în raport cu tonul inițial, care este perceput de subiect ca un sunet nou, mai puternic.
Determinarea DPS se efectuează la frecvențe de la 500 la 4000 Hz prin conducție a aerului. Subiectului i se dă un sunet cu o intensitate de 40 dB peste pragul de auz, modulat în intensitate în intervalul de la 0,2 la 6 dB până când începe să facă distincția între un ton modulat și unul nemodulat. În mod normal și cu pierderea auzului conductiv, o persoană distinge modularea cu o adâncime de aproximativ 1 - 1,5 dB, o valoare mai mică de 0,8 dB este un indicator al prezenței FUNG.
O altă metodă de detectare a FUNG, și mai comună în prezent, este așa-numita 8181-test, care a fost propus în 1959 de audiologul american Jerger et al. Pe baza metodei creșterilor mici de sensibilitate, servește la diagnosticarea hipersensibilității prin distingerea zgomotului, adică este o dovadă indirectă a recuperării auzului. Deoarece urechea este sub încărcare de sunet continuu timp de 2 minute, are loc în același timp un proces de adaptare, care este de dorit și este inclus ca o componentă în evaluarea rezultatelor studiului.
Este necesar să pregătiți audiometrul special pentru testul 8181 sau să îl conectați la un dispozitiv suplimentar. Testul 8181 este efectuat de obicei la 1 și 4 kHz. Volumul semnalului sonor furnizat timp de 2 minute este cu 20 dB mai mare decât pragul de auz al pacientului. La intervale de 4,8 s, volumul este crescut cu 1 dB peste 200 ms, deci există mai mult de 20 de astfel de incremente în 2 minute. Persoanele cu auz normal și pacienții cu tulburări retrocohleare simt doar un număr mic de creșteri - până la 30%, adică. 6 incremente auzite (scor negativ 8181). Pacienții cu patologie cohleară asociată cu recuperare aud de obicei mai mult de 60%, adică. 12 trepte (pozitiv 8181).
Pentru a evita adaptarea prematură și, în consecință, obținerea unor rezultate fals pozitive sau nesigure, care sunt posibile în cazul hipoacuziei retrocohleare, se recomandă excluderea încărcărilor urechii înainte de efectuarea testului 8181.
Majoritatea audiometrelor cu o funcție de testare 8181 încorporată, precum și atașamentele la audiometre, vă permit să introduceți incremente de câțiva decibeli împreună cu incremente de 1 dB - valoarea maximă posibilă este selectată pentru fiecare pacient.
Testul se efectuează după cum urmează. În primul rând, un sunet relativ puternic este stabilit pe o ureche a pacientului cu creșteri mari de volum. Pacientului i se oferă în fiecare moment când simte o creștere a volumului, apăsați scurt butonul de semnal, care vă permite simultan să
un test preliminar pentru a stabili cât de repede răspunde pacientul. Această etapă este ca antrenamentul. Apoi, după oprirea sunetului, testul 8181 este efectuat pe cealaltă ureche, așa cum este descris mai sus, adică. timp de 2 minute la un volum cu 20 dB peste pragul de auz. Numărul de incremente de un decibel auzit este numărat și înregistrat (sau marcat pe o audiogramă). După aceea, testul este efectuat pe urechea care a fost folosită inițial pentru antrenament.
Este recomandabil să începeți testul cu o frecvență de 4000 Hz, iar următoarea măsurare ar trebui efectuată la 1000 Hz, deoarece experiența arată că la 4000 Hz testul 8181 oferă adesea rezultate pozitiveși, prin urmare, pacientul nu trebuie să piardă timp în așteptare.
Test de egalizare a sonorității (E. Fowler) cel mai adesea folosit pentru a face diferenta intre boala Meniere si neuromul acustic. De obicei, acest test se efectuează pentru hipoacuzia neurosenzorială unilaterală, dar este acceptabil să se utilizeze pentru afectarea bilaterală dacă diferența dintre pragurile de auz depășește 30-40 dB.
În primul rând, sunetul este transmis la ambele urechi, a cărui intensitate corespunde valorii de prag, de exemplu: 5 dB în urechea dreaptă și 45 dB în cea stângă. Apoi intensitatea sunetului furnizat urechii bolnave este crescută cu 10 dB, iar pentru o ureche sănătoasă se selectează o intensitate care provoacă o senzație egală în volum. În plus, intensitatea sunetului în urechea bolnavă este crescută cu 10 dB, iar procedura se repetă. În prezența FUNG, o creștere a intensității la urechea mai puțin auzătoare cu 20-30 dB corespunde unei creșteri de 45-50 dB la urechea sănătoasă. În acest caz, rezultatele testului sunt considerate pozitive.
Testul pragului de disconfort (PD). Limita superioară este PP, la persoanele cu auz normal este egală cu 130 dB SPL. Sunetele de intensitate mai mare provoacă disconfort și apoi durere.
PD (desemnarea internațională - 11Cb) se determină la frecvențe: 500, 1000, 2000, 4000 Hz. Testarea începe la un nivel aproximativ la jumătatea distanței dintre pragul de percepție la o anumită frecvență și 110 dB.
Pentru a determina PD, este mai bine să utilizați un semnal modelat prin impuls. După pornire, intensitatea crește cu 5 dB la fiecare 5 s până se atinge PD.
Înainte de a începe examinarea, pacientului i se explică: „Acum veți auzi tonuri pulsatorii, la fel ca și înainte, doar că vor fi din ce în ce mai puternice. De îndată ce sunetul devine incomod de tare, spuneți imediat „opriți” și voi opri sunetul.
Se numește intervalul de auz utilizabil între pragul de percepție a vorbirii și PD interval dinamic(DD) sau interval
volum confortabil. DD este determinat prin scăderea pragului de percepție a vorbirii (PVR) din PD. De exemplu, pentru o persoană cu un PVR de 50 dB, DD este definit după cum urmează: 130 dB(PD) - 50 dB(PVR) = = 80 dB(DD). Dacă frecvența și intensitatea sunetului corespund zonei date, pacientul aude sunetul. Orice sunete din afara acestui interval nu sunt percepute de noi.
Audiometria vorbirii
Când descriem audiometrele moderne, am acordat atenție faptului că toate acestea, pe lângă audiometria tonală și supraprag, permit audiometria vorbirii, care este una dintre cele mai valoroase și adecvate metode fiziologic pentru studierea funcției auditive umane folosind vorbire.
Descris în secțiunea 4.3.1. metoda traditionala Studiul vorbirii șoptite și colocviale prezintă o serie de dezavantaje, care includ în principal intensitatea diferită a semnalelor de vorbire, în funcție de caracteristicile vocale individuale ale fiecărui cercetător. În plus, în timpul studiului auzului prin vorbire, sunt utilizate diverse cuvinte (semnale de vorbire), a căror compoziție de frecvență și, prin urmare, sonoritatea diferă semnificativ. În special, fluctuațiile intensității vorbirii, chiar și pentru un singur cercetător, pot ajunge la 10 - 20 dB. În spațiile restrânse, pe lângă interferența sonoră cauzată de transmiterea zgomotului stradal prin aer și prin corpuri solide, se adaugă și efectele acustice ale încăperii în sine (reverberație). Circumstanțele de mai sus afectează, desigur, gradul de fiabilitate al datelor obținute, care dezvăluie fluctuații semnificative ale rezultatelor unei examinări auditive a unui subiect de către mai mulți audiologi. Astfel, metoda tradițională de studiere a auzului prin vorbire conține un element semnificativ de subiectivism.
Imperfecțiunea acestei tehnici, al cărei scop este de a determina distanța maximă la care subiectul percepe semnalele vorbirii, impune necesitatea utilizării unor metode mult mai fiabile și adecvate de cercetare a vorbirii auzului, și anume audiometria vorbirii, care a devenit posibilă odată cu îmbunătățirea electroacusticii, a tehnicii de înregistrare a vorbirii, a reproducerii acesteia și a transmisiilor nedistorsionate.
Audiometria vorbirii este utilizată pe scară largă în practica surdopedagogică și surdologică, precum și în activitatea de cercetare. Cu ajutorul audiometriei vorbirii moderne, acuitatea auzului este măsurată prin determinarea pragului inteligibilității sale și a curbelor de creștere a inteligibilității vorbirii. Echipamentul special (casetofon, calculator) asigură precizie maximă în ceea ce privește constanța forței de avans
stimulii de vorbire dați subiectului și posibilitățile de modificare specificată a acestuia. Printr-un difuzor sau căști, vorbirea este reprodusă pentru subiect, al cărei nivel de sunet poate fi modificat în trepte. Gradul de percepție este definit ca o funcție a zgomotului.
Echipamentul oferă o reproducere bună a vorbirii, adică, dacă este posibil, o transmisie uniformă în intervalul de frecvență de la 125 la 6000 Hz. Cercetarea ar trebui efectuată într-o cameră specială cu suficient nivel scăzut zgomot care nu afectează condițiile examinării. Vorbim în principal despre astfel de zgomote care acoperă în primul rând gama de frecvență inferioară a vorbirii vorbite. Când folosiți căști, influența dimensiunii camerei este exclusă și nu există probleme cu acustica, dar în acest caz, ar trebui să alegeți sau să pregătiți o cameră cât mai liniștită. Zgomotele sunt mai puțin deranjante pentru persoanele cu deficiențe de auz decât pentru cei cu auz normal. Chiar dacă căștile asigură o izolare fonică de ordinul a 30 dB, nivelul de interferență depășește totuși pragul de auz pentru o persoană cu auz normal și poate fi comparat cu o stare de pierdere ușoară a auzului.
Atunci când alegeți o cameră de testare a auzului, luați în considerare următoarele linii directoare. Ar trebui să aibă o suprafață de aproximativ 15 m2, într-o locație liniștită și protejată de zgomotul exterior nedorit de ferestre cu geam dublu și uși solide. Nivel | zgomotul de mascare într-o cameră amortizată nu trebuie să depășească norma admisă - 20 dB. Reverberația ar trebui să fie minimă (raza de reverberație pentru vorbirea colocvială, măsurată într-o ureche, nu poate depăși 0,6 ms).
Dacă este posibil, ar trebui să alegeți o cameră fără echipamente care emit zgomot sau care conduc sunetul, de exemplu, fără baterii de încălzire cu abur, alimentare cu apă, lampă fluorescentă etc. Ferestrele trebuie acoperite cu o perdea moale foarte groasă, podeaua acoperită cu un covor, pereții căptușiți cu panouri fonoabsorbante. Deoarece în câmpul acustic al camerei, auzul este testat nu numai cu căști, ci și (de exemplu, la montarea unui aparat auditiv) cu ajutorul unui difuzor adecvat, încăperile mici nu sunt potrivite în acest scop.
Percepția auditivă este măsurată ca măsură a nivelului sonor al vorbirii. Rezultatele sunt reprezentate ca o curbă pe un sistem de coordonate, a cărui axă orizontală corespunde nivelului sonor al vocii (în decibeli) de la 0 la 120 dB cu un interval de 10 dB, iar axa verticală corespunde percepției auditive ( în procente), de jos în sus - de la 0 la 100%, de asemenea, cu un interval de 10 dB. Curba de inteligibilitate a vorbirii, spre deosebire de curba de ton de prag, este desenată nu în direcția orizontală, ci în direcția verticală. Pe toate audiogramele de vorbire
| disc într-un câmp sonor liber printr-un difuzor dinamic sau folosind telefoane speciale, cuvinte sau fraze individuale. În același timp, el este așezat în așa fel încât capul să fie la o distanță de 60 cm de difuzor și ambele urechi să fie îndepărtate în mod egal de centrul difuzorului. | Metodologia cercetării constă în faptul că subiectul este transmis de pe o înregistrare pe bandă specială sau compactă | textul este introdus direct în căști. | Ele sunt purtate astfel încât centrul lor să fie pe canalul auditiv extern și să se potrivească perfect pe auricule. Verbal | înregistrați cuvintele pe care le auziți sau apăsați un buton când percepeți un semnal. Apoi puneți-vă căștile, care sunt amplasate | sunt instruiți cu privire la ceea ce trebuie să facă - repetă, sau | Testele de auz folosind audiometria vorbirii sunt efectuate cu căști și într-un câmp sonor liber. subiect de test | secol cu auzul normal, se realizează la un nivel al sunetului vorbirii de aproximativ 38 dB. | Dacă cuvintele monosilabice sunt folosite pentru testul de vorbire, atunci curba are o formă mai plată - B pe imagine 29. Gradul de percepție auditivă de 50%, ca valoare medie pentru o persoană | Conform rezultatelor măsurătorilor percepției cuvintelor polisilabice (numerele) de către persoanele cu auz normal, se obține o curbă, ale cărei valori medii sunt afișate prin linie. DAR(curba de inteligibilitate a vorbirii normale) din figură 29. În acest caz, percepția auditivă a 50% din cuvinte are loc la un nivel efectiv al sunetului vorbirii de 15 dB. În mod obișnuit, valoarea de 15 dB este folosită ca punct zero pentru scala de pierdere a auzului - diferența dintre nivelul de sunet la care o persoană cu deficiență de auz înțelege 50% din cuvintele polisilabice (numerele) și punctul zero al acestei scale. | max, trebuie trasată o curbă de inteligibilitate normală a vorbirii, așa-numita curbă de referință. |
pragul de inteligibilitate a vorbirii sau pragul de aparitie a vorbirii, este considerata intensitatea vorbirii reproduse la care subiectul detecteaza perceptia inteligibila a unui anumit numar de semnale de vorbire (20 sau 50%).
Prag de inteligibilitate maximă corespunde nivelului de volum al vorbirii în șoaptă perceput de o persoană cu auz normal (80-100%).
Studiul începe cu determinarea pragului de auz. Pentru a face acest lucru, intensitatea vorbirii este crescută treptat până când subiectul semnalează apariția în urechea aflată în studiu a unei senzații auditive încă nediferențiate, care are caracter de zgomot periodic. Nivel atins intensitatea vorbirii în decibeli este luată ca prim punct al curbei de creștere a inteligibilității vorbirii - pragul de audibilitate a vorbirii.
Apoi, cercetătorul, crescând intensitatea semnalelor de vorbire furnizate la fiecare 5 dB, determină al doilea punct al curbei de creștere a inteligibilității vorbirii, care corespunde pragului de 20% inteligibilitate a vorbirii. Pragul de inteligibilitate a vorbirii obținut arată nivelul de intensitate la care subiectul percepe corect 20% din toate cuvintele transmise lui de urechea studiată. O creștere suplimentară a intensității face posibilă determinarea pragurilor de inteligibilitate a vorbirii de 50% și 80%. Apoi vine 100%, adică. inteligibilitate maximă.
Pragurile de inteligibilitate a vorbirii găsite în timpul studiului sunt înregistrate ca puncte separate pe o grilă a unui sistem de coordonate dreptunghiulare, unde axa absciselor indică intensitatea vorbirii în decibeli, iar axa ordonatelor indică procentul de inteligibilitate a vorbirii. Deci, de exemplu, să presupunem că la o intensitate a vorbirii de 10 dB s-a obținut răspunsul subiectului la o senzație auditivă nediferențiată, ceea ce înseamnă că a fost detectat pragul de audibilitate a vorbirii. Pe forma audiogramei vorbirii, acest prag este indicat prin punctul de la intersecția verticalei, indicând intensitatea vorbirii 10 dB, și orizontalul, indicând lipsa inteligibilității vorbirii. La o intensitate a vorbirii de 25 dB s-a obţinut o inteligibilitate a vorbirii de 20%, care este marcată respectiv printr-un punct la intersecţia verticalei, indicând intensitatea vorbirii de 25 dB, iar orizontală, corespunzătoare unei inteligibilităţi de 20%.
În mod similar, pe formular se aplică praguri de 50% -, 80% -, 100% inteligibilitate a vorbirii. Legarea acestor puncte formează o audiogramă de vorbire, adică o creștere a curbei de inteligibilitate, mergând de la pragul audibilității vorbirii până la inteligibilitatea sa maximă.
La examinarea copiilor și selectarea aparate auditive sau pentru a clarifica corectitudinea setărilor acestora, se recomandă utilizarea testării vorbirii într-un câmp sonor liber. Despre vorbire-
cu. 30. Formular pentru audiometria vorbirii
Audiograma trebuie să indice că examinarea a fost efectuată cu un aparat auditiv individual.
Figura 30 prezintă un exemplu de formă de audiogramă de vorbire care este standard pentru toate audiometrele moderne. Mai multe detalii despre audiometria vorbirii folosind aparate auditive vor fi discutate în secțiunea 5.6.
Consecvența este esențială pentru obținerea de date fiabile. răspuns în frecvență material de vorbire folosit pentru studiu. Mare importanță pentru sunetul vorbirii
Audiologia studiază trăsăturile organului auditiv. Direcția clinică în care apare se numește audiologie.
Principala metodă de cercetare este . Pentru studiu se folosesc dispozitive electronic-acustice speciale. Cu ajutorul lor se evaluează reacția subiectivă „aud-nu aud”.
O altă metodă este studiul auzului prin vorbire vie. Vorbirea este folosită pentru teste:
- colocvial,
- în şoaptă
- tare
- foarte tare.
Într-un studiu care utilizează vorbirea în șoaptă, se recomandă pronunțarea cuvintelor în șoaptă după o expirație fiziologică folosind aer de rezervă în plămâni.
Când folosiți vorbirea normală, cuvintele sunt pronunțate cu volum mediu.
Criteriul de evaluare este distanța de la subiect la medic. O persoană trebuie să exprime cu încredere 8 din 10 cuvinte.
Vorbirea tare este transmisă direct la ureche. Această metodă de cercetare este utilizată pentru pierderea auzului de gradul trei.
Diagnosticul auditiv simplu:
Indicatii
Auzul este verificat obligatoriu la nou-născuți folosind metode de cercetare hardware, la muncitorii care lucrează în industrii zgomotoase. Particularitatea activității organului de auz este verificată și în timpul trecerii comisiei de șofer.
În toate aceste cazuri, diagnosticul este obligatoriu chiar și în absența oricăror reclamații. Dacă există probleme, atunci testele sunt efectuate înainte și după numirea tratamentului.
Indicațiile pot fi:
- adenoide,
- boala urechii,
- nevoie ,
- patologia sistemului nervos central,
- apariția simptomelor
- Capete.
Teste de auz
Există mai multe tehnici care vă permit să evaluați nivelul organului auzului. Printre ei:
- Weber,
- Rinne,
- Schwabach,
- emisie acustică.
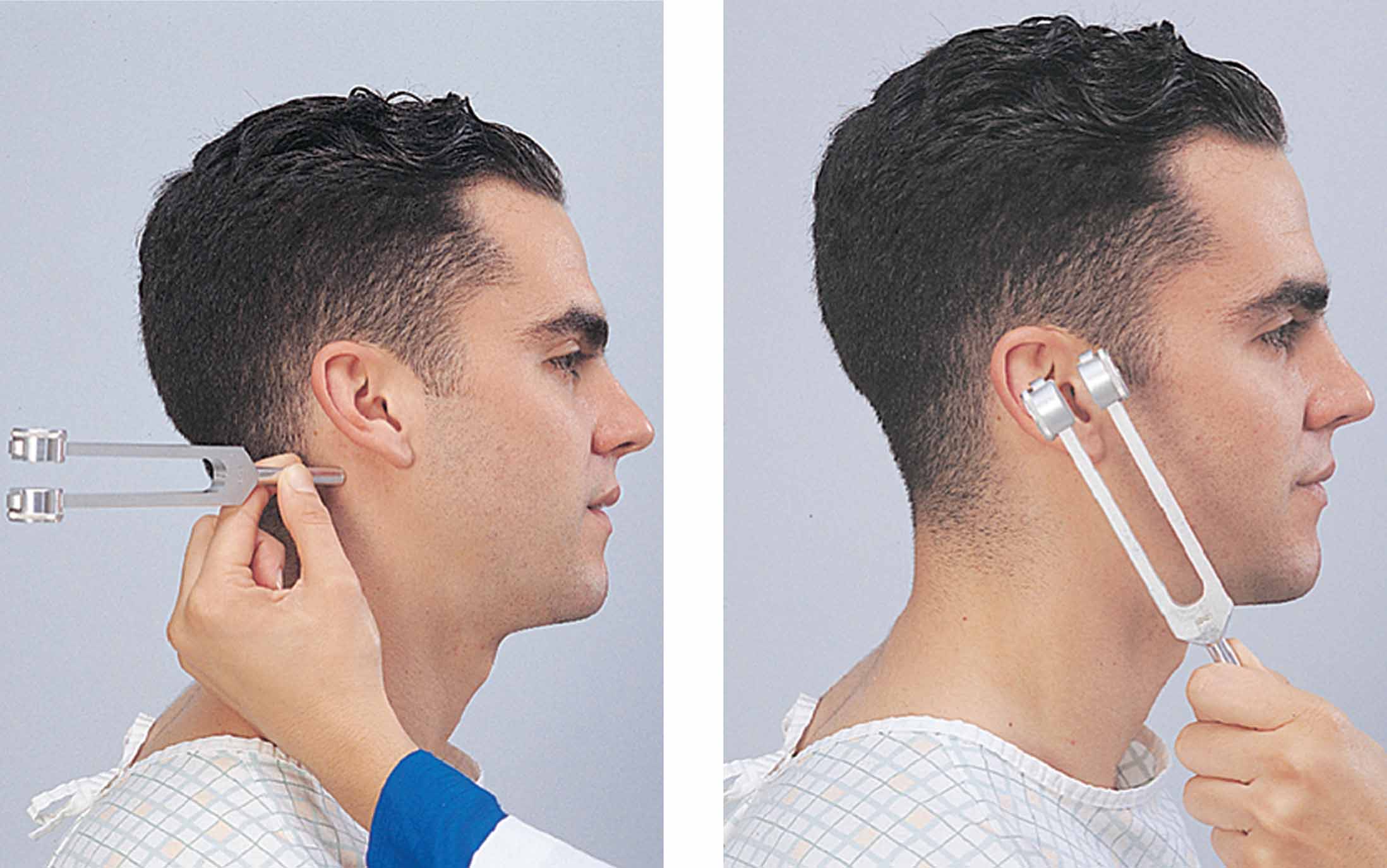
Weber
Tehnica este folosită pentru a determina persoanele care suferă de pierderea auzului. Vă permite să determinați gradul de neurosenzorial sau. Studiul se realizează cu ajutorul unui diapazon. Este activat și aplicat în diferite părți ale capului.
În timpul studiului, persoana este rugată să asculte și să răspundă la întrebarea care ureche aude mai bine. O persoană sănătoasă aude bine cu ambele urechi. Dacă există surditate, atunci sunetul va fi mai puternic în urechea afectată. Pentru ca urechea să nu se adapteze la sunete, este ridicată la fiecare 4-5 secunde.
Studiul conducerii osoase se realizează folosind un diapazon de bas. Piciorul său este înlocuit la mijlocul coroanei. Ramurile ar trebui să-și facă oscilațiile în plan frontal.
Cum se efectuează testul Weber?
Rinne
Atunci când se efectuează un astfel de test, locul procesului mastoid este înlocuit cu un diapazon care sună. Când percepția sunetului se oprește, dispozitivul este adus în canalul auditiv extern. Cu o experiență pozitivă, există o predominanță a conducerii aerului a sunetului asupra osului. Când este negativ - invers. O experiență pozitivă indică un auz normal.
În timpul testului, dinții diapazonului sunt vibrați în același mod ca și în timpul testului Weber. Pacientul este avertizat că va auzi două sunete, unul în osul din spatele urechii și unul în urechea însăși. Trebuie să răspunzi fără să te gândești la ce sunet este mai puternic.
Cum se efectuează testul Rinne?
Schwabach
De asemenea, se pune diapazon. În patologii se relevă faptul că timpul de conducere osoasă este redus sau egal cu 0. Dacă este afectat, atunci timpul de conducere osoasă crește.
Cercetările se desfășoară pe două subiecte. Diapazonul este plasat între ele. În cazul în care un om sanatos aude vibrații, dar pacientul nu, atunci metodele de cercetare ulterioare vor avea ca scop studierea hipoacuziei neurosenzoriale.
Când un pacient sănătos nu aude, iar subiectul poate descrie sunetele primite, atunci vorbim de hipoacuzie conductivă.

Această metodă este folosită din 1948. S-a constatat că prezența EAU la oameni depinde de activitatea celulelor sensibile ale organului auditiv. Dacă există hipoacuzie neurosenzorială, atunci nu există emisie otoacustică.
Există două tipuri de EAU:
Apelat întârziat. Apare atunci când celulele cohleei oscilează ca răspuns la un sunet primit ca un clic sonic de bandă largă. Sunetul durează ceva timp pentru a ajunge la urechea internă și a reveni în direcția opusă.
Emisia la frecvența produsului de distorsiune. Ea este entuziasmată de două tonuri pure. Deoarece cohleea are proprietăți neliniare, pe lângă tonurile transmise, apar distorsiuni.
Un astfel de studiu se realizează folosind echipamente speciale. Pentru înregistrarea emisiei, se introduce o sondă în canalul auditiv extern. Un mic microfon și un telefon sunt încorporate în corpul său. Cercetările se efectuează pentru fiecare ureche separat.
Emisii otoacustice la nou-născuți

Alte Metode
Cu audiometrie, auzul se măsoară în decibeli. Datorită acestui fapt, specialistul poate compara indicatorii obținuți cu norma. Tehnica este folosită pentru:
- determinarea sensibilității la sunete,
- analiza conducerii aerului și osoasă.
Procedura este complet nedureroasă și nu are contraindicații. Pacientului i se dau căști. Prin intermediul lor, el primește diverse semnale. Rezultatul este o audiogramă.
Poate fi folosit pentru evaluarea bolilor. Măsoară nivelul de presiune în urechea medie, precum și mobilitatea timpanele. Vă permite să evaluați anormalitatea și integritatea osiculelor auditive. Procedura nu are contraindicații.
Include o întreagă gamă de studii de diagnostic care fac posibilă evaluarea stării tubului auditiv și a urechii medii. Particularitatea metodei este că rezultatele nu depind de reacțiile condiționate.
Poate fi folosit pentru copii de la o vârstă fragedă. În timpul conducerii, aerul sub presiune sau sunet este furnizat canalului urechii.
În plus, poate fi prescrisă electrocohleografia. Vă permite să evaluați potențialele electrice ale nervului și. Uneori se folosește metoda potențialelor evocate tulpini acustice pentru a confirma diagnosticul. În acest caz, se efectuează studiul reacțiilor bioelectrice ale structurilor subcorticale.
Cum se face audiometria?
Cum să înregistrezi un copil și un adult?
La un nou-născut, puteți verifica singur auzul. Dacă copilul nu are încă o lună, atunci la un sunet puternic el se poate înfiora sau face o mișcare cu brațele. La vârsta de 2-3 luni, activitatea organului auditiv este determinată simplu. Bebelușul începe să răspundă la vocea mamei. Apariția unui sunet de răcnet este primul semn că totul este în regulă cu auzul lui.
Dacă vrei să-ți verifici singur auzul, atunci ia o jucărie care scârțâie, cutii cu:
- hrişcă
- mazăre
- griş.
Stai aproape de copil. La o distanță de 10 cm de ureche, se agită recipientul cu gris. Ca răspuns la o astfel de acțiune, copilul ar trebui să se calmeze sau să manifeste o reacție diferită. După 30 de secunde, urmați aceleași proceduri cu alte borcane și o jucărie. Pentru fiecare acțiune, copilul trebuie să reacționeze. Dacă nu există nicio schimbare în comportament, repetați studiul după un timp.
Pentru adulți, puteți face o verificare folosind o șoaptă sau un discurs tare. Inspectorul se îndepărtează la o distanță de aproximativ 6 metri. Subiectul acoperă o ureche. Norma, dacă o persoană a auzit fără probleme toate numerele menționate.
Dacă frazele rostite nu se aud, atunci distanța dintre cei doi subiecți scade. Dacă este imposibil să auzi o șoaptă, re-verificarea începe cu un discurs colocvial.
În concluzie, observăm că, dacă din cauza patologiei nervului auditiv, atunci restaurarea acestuia va fi aproape imposibilă. Prin urmare, este important să se efectueze diagnosticarea în timp util pentru a monitoriza starea și a preveni agravarea acesteia.


