07.02.2018
Классификация ибс по последней версии мкб воз. Ишемическая болезнь сердца
Наиболее частой причиной ишемии миокарда являются атеросклеротические изменения эпикардиальных венечных артерий, которые приводят к сужению этих артерий, что обусловливает уменьшение перфузии миокарда в состоянии покоя или ограничение возможности адекватного возрастания перфузии миокарда, когда появляется потребность в ее увеличении. Коронарный кровоток уменьшается также при наличии тромбов в венечных артериях, при возникновении спазма в них, иногда — при эмболии венечных артерий, сужении их сифилитическими гуммами. Врожденные аномалии венечных артерий, например аномальное отхождение левой передней нисходящей коронарной артерии от легочного ствола, могут вызвать ишемию миокарда и даже инфаркт у детей, однако они редко служат причиной ишемии миокарда у взрослых. Ишемия миокарда может возникать также при значительном увеличении потребности миокарда в кислороде, как, например, при выраженной гипертрофии левого желудочка вследствие гипертонии или стеноза устья аорты. В последнем случае могут наблюдаться приступы стенокардии, которые невозможно отличить от приступов стенокардии, возникающих при атеросклерозе венечных артерий. Изредка ишемия миокарда может возникать при снижении способности крови переносить кислород, например при необычно выраженной анемии либо при наличии в крови карбоксигемоглобина. Нередко ишемия миокарда может быть вызвана двумя или более причинами, например увеличением потребности в кислороде вследствие гипертрофии левого желудочка и уменьшением снабжения миокарда кислородом вследствие атеросклероза венечных артерий.
В норме коронарное кровообращение регулируется и контролируется потребностью миокарда в кислороде. Это происходит в результате значительно меняющегося коронарного сопротивления, а следовательно, и кровотока. В то же время количество кислорода, экстрагируемого миокардом из крови, относительно постоянно и достаточно велико. В норме интрамиокардиальные резистивные артерии обладают весьма значительной способностью к расширению. Изменение потребности в кислороде, возникающее при физическом и эмоциональном напряжении, влияет на коронарное сопротивление и, таким образом, регулирует снабжение кровью и кислородом (метаболическая регуляция). Эти же сосуды адаптируются к физиологическим изменениям артериального давления и тем самым поддерживают коронарный кровоток на уровне, соответствующем потребности миокарда (ауторегуляция). Крупные эпикардиальные венечные артерии, хотя и способны к сужению и расширению, у здоровых лиц служат резервуаром и рассматриваются лишь как проводящие сосуды. В то же время интрамиокардиальные артерии в норме могут значительно менять свой тонус и поэтому рассматриваются как резистивные сосуды.

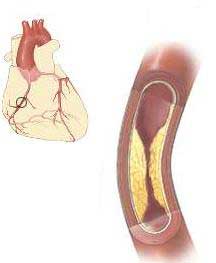
Коронарный атеросклероз. Атеросклеротические изменения локализуются главным образом в эпикардиальных венечных артериях. Субинтимальные отложения патологических жиров, клеток и продуктов распада, т. е. атеросклеротические бляшки, распределяются неодинаково в различных сегментах эпикардиальной коронарной сети. Увеличение размеров этих бляшек приводит к сужению просвета сосуда. Существует связь между пульсирующим кровотоком и размером стеноза. Экспериментальные исследования показали, что при достижении степени стеноза в 75 % от общей площади просвета сосуда максимальное увеличение кровотока в ответ на возрастающую потребность миокарда в кислороде уже невозможно. Если степень стеноза более 80 %, то снижение кровотока возможно и в состоянии покоя. Дальнейшее, даже очень небольшое увеличение степени стеноза приводит к значительному ограничению коронарного кровотока и появлению ишемии миокарда.
Сегментарное атеросклеротическое сужение эпикардиальных венечных артерий чаще вызывается образовавшимися бляшками, в области которых могут возникать трещины, геморрагии, тромбы. Любое из этих осложнений может привести к временному увеличению степени обструкции и снижению коронарного кровотока и вызвать клинические проявления ишемии миокарда. Площадь ишемизированного миокарда и выраженность клинических проявлений зависят от локализации стеноза. Сужение венечной артерии, служащее причиной ишемии миокарда, часто способствует развитию коллатеральных сосудов, особенно в тех случаях, когда это сужение развивается постепенно. Если коллатеральные сосуды развиты хорошо, они могут обеспечивать достаточный кровоток для поддержания нормального функционирования миокарда в покое, но не при повышенной потребности миокарда в кислороде.
Как только выраженность стеноза проксимальной части эпикардиальной артерии достигает 70 % или более, дистально расположенные резистивные сосуды расширяются, сопротивление их уменьшается и тем самым обеспечивается поддержание адекватного коронарного кровотока. Это приводит к появлению градиента давления в области проксимального стеноза: постстенотическое давление падает, при максимальном расширении резистивных сосудов миокардиальный кровоток становится зависим от давления в той части венечной артерии, которая расположена дистальнее места обструкции. После того как резистивные сосуды расширились максимально, нарушения снабжения миокарда кислородом могут быть вызваны изменениями потребности миокарда в кислороде, а также изменением калибра стенозированной венечной артерии вследствие физиологических колебаний ее тонуса, патологическим спазмом венечной артерии, образованием небольших тромбоцитарных пробок. Все это может отрицательно повлиять на соотношение между доставкой кислорода к миокарду и потребностью миокарда в нем и вызвать появление ишемии миокарда.
Следствия ишемии. Неадекватное снабжение сердечной мышцы кислородом, вызванное коронарным атеросклерозом, может привести к нарушению механической, биохимической и электрической функций миокарда. Внезапное развитие ишемии обычно отражается на функции миокарда левого желудочка, что приводит к нарушению процессов расслабления и сокращения. Вследствие того что субэндокардиальные отделы миокарда хуже снабжаются кровью, ишемия этих участков развивается в первую очередь. Ишемия, захватывающая большие сегменты левого желудочка, приводит к развитию транзиторной недостаточности последнего. Если же ишемия захватывает и область сосочковых мышц, то она может осложняться недостаточностью левого предсердно-желудочкового клапана. Если ишемия носит преходящий характер, она проявляется возникновением приступа стенокардии. При продолжительной ишемии возможно возникновение некроза миокарда, что может сопровождаться или не сопровождаться клинической картиной острого инфаркта миокарда. Коронарный атеросклероз-это местный процесс, который может служить причиной ишемии различной степени. Возникающие вследствие ишемии фокальные нарушения сократимости левого желудочка вызывают сегментарное выбухание или дискинезию и могут в значительной степени снизить насосную функцию миокарда.
В основе упомянутых выше механических нарушений лежит широкий спектр изменений метаболизма клеток, их функции и структуры. При наличии кислорода нормальный миокард метаболизирует жирные кислоты и глюкозу в углекислый газ и воду. В условиях дефицита кислорода жирные кислоты не могут окисляться, а глюкоза превращается в лактат; рН внутри клетки снижается. В миокарде уменьшаются запасы высокоэнергетических фосфатов, аденозинтрифосфата (АТФ) и креатинфосфата. Нарушение функции клеточных мембран приводит к недостатку ионов К и поглощению миоцитами ионов Na. Обратимы ли эти изменения или они приводят к развитию некроза миокарда, зависит от степени и продолжительности дисбаланса между снабжением миокарда кислородом и потребностью в нем.
При ишемии нарушаются также электрические свойства сердца. Наиболее характерными ранними электрокардиографическими изменениями являются нарушения реполяризации, представляющие собой инверсию зубца Т, а позже — смещение сегмента ST. Преходящая депрессия сегмента ST часто отражает субэндокардиальную ишемию, в то время как преходящий подъем сегмента ST, как считают, есть следствие более тяжелой трансмуральной ишемии. Кроме того, вследствие ишемии миокарда возникает его электрическая нестабильность, которая может приводить к развитию желудочковой тахикардии или фибрилляции желудочков.
В большинстве случаев внезапная смерть больных с ишемической болезнью сердца объясняется именно возникновением тяжелых нарушений ритма вследствие ишемии миокарда.
Ишемическая болезнь сердца (ибс). Клинические проявления ишемии
Бессимптомное течение коронарной болезни сердца и ее течение, сопровождающееся клиническими проявлениями.
Посмертные исследования пострадавших в результате несчастных случаев и погибших в военное время, показали, что атеросклеротические изменения в венечных артериях возникают обычно до 20-летнего возраста. Эти изменения встречаются у взрослых людей, не имевших при жизни клинических проявлений болезни. С помощью теста с физической нагрузкой у лиц без клинических проявлений ишемической болезни сердца иногда можно выявить так называемую «немую» ишемию миокарда, т. е. наличие на ЭКГ изменений, характерных для ишемии миокарда, не сопровождающейся приступом стенокардии. У таких больных при коронароангиографии часто выявляются обструктивные изменения в венечных артериях. Посмертные исследования лиц с обструктивными изменениями в венечных артериях, у которых не было признаков ишемии миокарда при жизни, часто обнаруживают макроскопические рубцы, являющиеся свидетельством инфаркта миокарда, в областях, кровоснабжающихся пораженной венечной артерией. Кроме того, популяционные исследования показали, что примерно 25 % больных с острым инфарктом миокарда остаются вне внимания врачей вследствие атипичной клинической картины болезни. Прогноз жизни у таких больных и вероятность возникновения осложнений у них такие же, как и у больных с классической клинической картиной. Внезапная смерть всегда неожиданна и обычно является следствием коронарной болезни сердца. У больных, у которых нет клинических проявлений ишемии до развития сердечной недостаточности, первыми проявлениями коронарной болезни сердца могут быть кардиомегалия или сердечная недостаточность, развившиеся вследствие ишемического повреждения миокарда левого желудочка. Такое состояние квалифицируют как ишемическую кардиомиопатию. В отличие от бессимптомного течения ишемической болезни сердца клинически выраженная форма болезни проявляется болью в грудной клетке вследствие стенокардии или инфаркта миокарда. После первого появления клинических признаков болезнь может протекать стабильно, либо прогрессировать, либо вновь принимать бессимптомную форму, либо заканчиваться внезапной смертью.
Ишемическая болезнь сердца. Классификация ишемической болезни сердца
Ишемическая болезнь сердца (ИБС) – это острый или хронический процесс в миокарде, обусловленный уменьшением или прекращением доставки крови в миокард в результате ишемического процесса в системе коронарных артерий, нарушением равновесия между коронарным кровообращением и метаболическими потребностями миокарда.
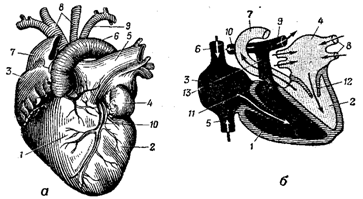
а – вид сердца спереди: 1 – правый желудочек; 2 – левый желудочек; 3 – правое предсердие; 4 – левое предсердие; 5 – легочная артерия; 6 – дуга аорты; 7 – верхняя полая вена; 8 – правая и левая общие сонные артерии; 9 – левая подключичная артерия; 10 – венечная артерия;
б – продольный разрез сердца (черным обозначена венозная кровь, пунктиром – артериальная): 1 – правый желудочек; 2 – левый желудочек; 3 – правое предсердие; 4 – левое предсердие (направление тока крови указано стрелками).
Этиология и патогенез: Ряд факторов способствует возникновению ИБС. Среди них на первом месте следует поставить гипертоническую болезнь, которую выявляют у 70% больных ИБС. Гипертоническая болезнь способствует более быстрому развитию атеросклероза и спазма коронарных артерий сердца. Предрасполагающим фактором к возникновению ИБС является также сахарный диабет, который способствует развитие атеросклероза вследствие нарушение обмена белков и липидов. При курении развивается спазм венечных сосудов, а так же повышается свертываемость крови, что способствует возникновение тромбоза измененных коронарных сосудов. Определенное значение имеет генетические факторы. Установлено, что если родители страдают ИБС то у их детей она встречается в 4 раза чаще, чем у лиц, родители которых здоровы.
Гиперхолестеринемия в значительной мере повышают вероятность возникновения ИБС, поскольку является одним из важных факторов, способствующих развитию атеросклероза вообще и коронарных сосудов в частности. При ожирении ИБС встречается в несколько раз чаще, чем у лиц с нормальной массой тела. У больных с ожирением повышено количество холестерина в крови, кроме того эти больные ведут малоподвижный образ жизни, что также способствует развитию атеросклероза и ИБС.
ИБС является одним из самых распространенных заболеваний в индустриально развитых странах. За последние 30 лет частота возникновения ИБС увеличилась в 2 раза, что связывает с психическим перенапряжением. У мужчин ИБС появляется примерно на 10 лет раньше, чем у женщин. Лица физического труда болеют реже, чем люди умственного труда.
Патологическая анатомия: патологоанатомические изменения зависят от степени поражения коронарных сосудов атеросклерозом. При стенокардии, когда нет инфаркта миокарда, отмечаются только мелкие очаги кардиосклероза. Необходимо поражение по крайней мере 50% площади просвета одного из коронарных сосудов, чтобы развилась стенокардия. Особенно тяжело протекает стенокардия, если поражаются одновременно два или три коронарных сосуда. При инфаркте миокарда уже в первые 5-6 ч после болевого приступа происходит некроз мышечных волокон. Через 8-10 дней после инфаркта миокарда появляется большое количество новообразованных капилляров. С этого времени в участках некроза бурно развивается соединительная ткань. С этого момента в участках некроза начинается рубцевание. Через 3-4 мес.
Классификация ишемической болезни сердца:
I Внезапная коронарная смерть (первичная остановка кровообращения) – смерть от острой коронарной недостаточности мгновенная или в течении нескольких часов;
II Стенокардия:
впервые возникшая стенокардия – стенокардия напряжения:
б) стабильная (с указанием функционального класса);
в) прогрессирующая;
а) спонтанная;
б) особая;
III Инфаркт миокарда:
1. крупноочаговый (обширный);
2. мелкоочаговый;
IV Постинфарктный кардиосклероз;
V Нарушение сердечного ритма;
VI Сердечная недостаточность (острая и хроническая) с указанием стадии.
ИБС течёт прогредиентно и развивается по следующим стадиям:
0 – стадия предболезни (действие факторов риска, метаболические изменения) и/или доклиническая стадия (малозаметные, менее 50%, сужения коронарной артерии, морфологические изменения);
I – ишемическая стадия, характеризующаяся кратковременной (не более 15-20 мин) ишемией (нарушением артериализации) миокарда;
II – дистрофически-некротическая стадия, ей свойственны очаг дистрофии и повреждения миокарда при нарушении его кровоснабжения – чаще в пределах 20-40 мин или развития некроза – более 40-60 мин;
III – склеротическая стадия, ей присущи образование крупного постинфарктного очага фиброза или развитие диффузного (атеросклеротического) кардиосклероза.
Ишемическая болезнь сердца
Прежде чем говорить о ишемической болезни сердца, надо рассказать каким образом сердечная мышца получает кислород и питательные вещества, так необходимые для ее нормальной работы. Дело в том, что сердце, являясь мышечным насосом, совершенно ничего не получает от той крови, которую перекачивает, которая «транзитом» проходит сквозь этот насос. Но сердце — это такой же орган, как и все остальные, тем более, находящийся в постоянной механической работе, и, естественно, должно иметь постоянный приток кислорода и питательных веществ. Это происходит следующим образом: от основания аорты (самого крупного сосуда нашего организма, который выходит из левого желудочка сердца) отходят две коронарные артерии — правая и левая. Они возвращаются на сердце, там разветвляются, входят в миокард и образуют систему мелких артерий, которая и снабжает сердце всем необходимым. Из всего этого следует, что сердце имеет свою систему кровоснабжения.
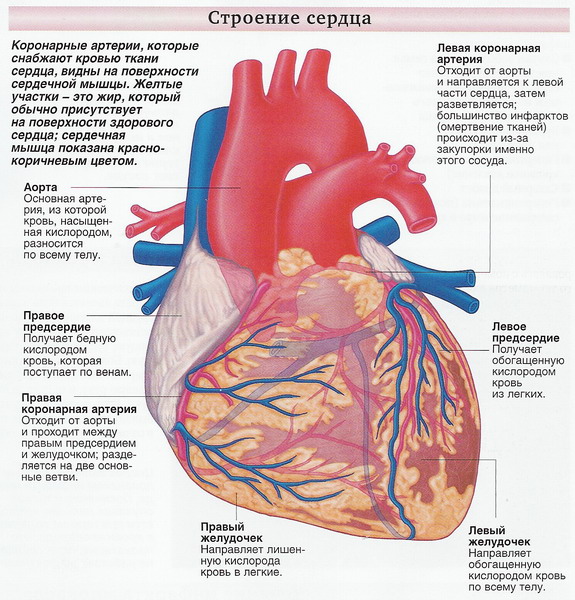
Ну а теперь, об ишемической болезни сердца. Ишемическая болезнь сердца — это патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий сердца, как правило, атеросклерозом, другими словами, появлением в коронарных артериях гемодинамически значимых атеросклеротических бляшек и, как следствие, локальным уменьшением просвета артерий. Ишемическая болезнь сердца представляет собой обусловленное расстройством коронарного кровообращения поражение миокарда, возникающее в результате нарушения равновесия между коронарным кровотоком и метаболическими потребностями сердечной мышцы. Иными словами, возникает дефицит кислорода и питательных веществ в той области миокарда, за которую отвечает пораженный сосуд.
По мере развития и увеличения каждой бляшки, возрастания числа бляшек повышается и степень стенозирования коронарных артерий, во многом определяющая тяжесть клинических проявлений и течение ишемической болезни сердца. Сужение просвета артерии до 50% часто протекает бессимптомно. Обычно четкие клинические проявления заболевания возникают при сужении просвета до 70% и более. Чем проксимальнее (ближе к началу артерии) расположен стеноз, тем большая масса миокарда подвергается ишемии в соответствии с зоной кровообращения. Наиболее тяжелые проявления ишемии миокарда наблюдаются при стенозе основного ствола или устья левой коронарной артерии.
Различают несколько клинических форм ишемической болезни сердца, каждая из которых имеет самостоятельное значение ввиду особенностей.
Классификация ИБС:
1.Внезапная коронарная смерть (первичная остановка сердца).
1.1 Внезапная коронарная смерть с успешной реанимацией
1.2 Внезапная коронарная смерть (летальный исход)
2.1 Стабильная стенокардия напряжения (с указанием функционального класса).
2.2 Коронарный синдром Х
2.4.1 прогрессирующая стенокардия
2.4.2 впервые возникшая стенокардия
2.4.3 ранняя постинфарктная стенокардия
4.Постинфарктный кардиосклероз
5.Безболевая форма ИБС
6.Нарушения сердечного ритма
7.Сердечная недостаточность
Факторы риска возникновения ИБС.
Существуют факторы или обстоятельства нашей жизни, при которых риск развития атеросклероза, а соответственно и риск возникновения ишемической болезни сердца значительно увеличивается. Эти факторы делятся на модифицируемые (изменяемые) и немодифицируемые (неизменяемые).
Немодифицируемые факторы риска.
1. Наследственность. Считается отягощенной по ИБС при наличии у близких родственников (родители, дедушки, бабушки, братья, сестры) случаев возникновения ИБС по мужской линии до 55 лет, по женской до 65 лет.
2. Возраст. В различных популяциях выявлена прямая зависимость между возрастом человека и частотой возникновения ИБС — чем больше возраст, тем выше заболеваемость ИБС.
3. Пол. Мужчины значительно чаще болеют ИБС. У женщин до 50-55 лет (возраст наступления стойкой менопаузы) случаи выявления ИБС крайне редки. Исключение составляют женщины с ранней менопаузой и различными гормональными нарушениями при отягчающих обстоятельствах: артериальная гипертония, гиперлипидемия, сахарный диабет. После наступления менопаузы частота возникновения ИБС у женщин начинает неуклонно расти и после 70-75 лет мужская и женская кривые заболеваемостью ИБС одинаковы.
Модифицируемые факторы риска.
1. Неправильное питание. Питание, богатое насыщенными жирами животного происхождения, с повышенным содержанием поваренной соли и низким содержанием пищевой клетчатки.
2. Артериальной гипертония. Значение повышенного АД как фактора риска доказано многисленными исследованиями во всем мире.
3. Гиперхолестеринемия. Повышенное содержание в крови общего холестерина (ОХС), холестерина липопротеидов низкой плотности (ХС ЛПНП). Холестерин липопротеидов высокой плотности (ХС ЛПВП) рассматривается как фактор антириска — чем больше уровень ХС ЛПВП, тем риск ИБС меньше.
4. Низкая физическая активность или отсутствие регулярных физических нагрузок. У людей, ведущих малоподвижный образ жизни частота возникновения ИБС в 1,5-2,4 больше, чем у физически активных.
5. Ожирение. Особенно неблагопритно по абдоминальному типу, когда жир откладывается в области живота.
6. Табакокурение. Прямая связь курения с развитием и прогрессированием атеросклероза хорошо известна и не нуждается в комментариях.
7. Сахарный диабет. Относительный риск смерти даже у лиц с нарушением толерантности к глюкозе повышается на 30%, а у больных СД 2 типа на 80%.
8. Злоупотребление алкоголем. Употреблении до 30 г чистого алкоголя в сутки для мужчин и 20 г — для женщин, наоборот, является фактором антириска.
Диагноз «ИБС» не может быть поставлен без указания формы заболевания, так как при этом он практически теряет смысл. Это обусловлено тем, что каждая форма имеет отдельные симптомы и клиническое течение, а само понятие «ИБС» объединяет обширную группу заболеваний, вызванных нарушениями в поступлении кислорода в ткани миокарда.
Классификация ИБС является приоритетной задачей при постановке диагноза. имеет множество форм, каждая из которых отличается по своим проявлениям и степени тяжести.
Для систематизации форм и видов ИБС было разработано несколько классификаций. Одна из них, разработанная в 1984 году советскими учеными, является распространенной до сих пор в России и странах СНГ, а другая популярна и используется врачами во всем мире - это классификация ИБС по ВОЗ. Последняя была принята и утверждена в 1979 году группой экспертов и по сей день является актуальной, несмотря на значительный прорыв в области исследований болезней сердца, произошедший с тех пор.
По данным ВОЗ, ишемическая болезнь сердца - наиболее частая причина летального исхода людей в возрасте от 65–74 лет, причем женщины погибают от последствий ИБС в два раза чаще, чем мужчины.
Доказано, что имеющиеся у ИБС формы без проведения адекватного прогрессируют и влекут за собой ограничение трудоспособности, инвалидность и возникновение угрозы для жизни пациента.
Стенокардия напряжения
 Под этим понятием подразумевается разновидность ИБС, основным проявлением которой являются боли за грудиной, иррадиирущие в область левого плеча, эпигастральную область, нижнюю челюсть. Характерной особенностью этой формы ишемической болезни сердца является короткая продолжительность приступа и возможность купирования болевых ощущений приемом нитроглицерина. Классификация ИБС ВОЗ подразумевает разделение этого понятия на несколько видов, каждый из которых имеет характерные клинические особенности.
Под этим понятием подразумевается разновидность ИБС, основным проявлением которой являются боли за грудиной, иррадиирущие в область левого плеча, эпигастральную область, нижнюю челюсть. Характерной особенностью этой формы ишемической болезни сердца является короткая продолжительность приступа и возможность купирования болевых ощущений приемом нитроглицерина. Классификация ИБС ВОЗ подразумевает разделение этого понятия на несколько видов, каждый из которых имеет характерные клинические особенности.
Впервые возникшая стенокардия напряжения
Диагноз ставится после появления первых в жизни приступов, продолжающихся от 4 до 6 недель. В это время производится наблюдение за состоянием больного, и по истечении трех месяцев делается заключение о переходе впервые возникшей стенокардии в нестабильную или прогрессирующую форму.
В международном классификаторе болезней ВОЗ последняя ревизия классификации ИБС была проведена в 1995 году, но эта версия до сих пор остается актуальной.

Симптомы стенокардии напряжения
Стабильная стенокардия напряжения
На функциональные классы ИБС не подразделяется, вместо этого современная классификация ИБС предполагает более подробную постановку диагноза, где именно стабильная стенокардия напряжения делится на группы по такому показателю, как толерантность пациента к физическим нагрузкам. Существует 4 класса:
- I функциональный класс - при этом диагнозе повседневная физическая активность не противопоказана больному, а возникновение боли в сердце возможно лишь при длительной тренировке или иной другой тяжелой физической нагрузке.
- II функциональный класс - нагрузка ограничена не в полной степени, а приступ стенокардии начинается, когда нужно пройти более 500 метров или подняться выше одного лестничного пролета;
- III функциональный класс - больному становится тяжело пройти меньше полукилометра или подняться на 1 этаж, так как этих условий достаточно для начала приступа;
- IV функциональный класс называется тяжелой степенью этой формы ИБС. Малейшая нагрузка служит поводом для начала приступа.
Прогрессирующая стенокардия напряжения
Об этом виде можно говорить в следующих случаях:
- боли возникают чаще и не связаны с физическими нагрузками, или возникают при меньшей активности, чем ранее;
- привычные дозы медикаментов не купируют приступ;
- отмечается иная симптоматика - может появиться тошнота и рвота, ощущение удушья;
- меняется локализация болей;
- приступы становятся более продолжительными и мучительными для больного.
Очень важно сразу распознать прогрессирующую стенокардию и обратиться к специалисту для назначения новых препаратов. Необходимо осознавать, что такая форма нестабильна и относится к предынфарктному состоянию, поэтому привычных лекарств может оказаться недостаточно для купирования приступа.
Спонтанная стенокардия напряжения
Ее еще называют «вазоспастическая» или «Принцметала» по фамилии изучавшего ее ученого, также встречаются определения «вариантная» и «особая». Встречается она довольно редко и характеризуется неожиданным возникновением спазма коронарной артерии, не связанным с физиологическими нагрузками. Проявляется чаще ночью или ранним утром и длится недолго - несколько минут. Основная причина ее возникновения - наличие атеросклеротических бляшек у больного.
Острая очаговая дистрофия миокарда
 Миокард повреждается при прогрессирующей стенокардии и сопровождающей ее ишемии. В классификации ИБС по ВОЗ эта форма рассматривается как предынфарктное состояние, так как дистрофия через некоторое время без лечения переходит в некроз ткани. Традиционно эта форма является промежуточной между стенокардией и инфарктом миокарда.
Миокард повреждается при прогрессирующей стенокардии и сопровождающей ее ишемии. В классификации ИБС по ВОЗ эта форма рассматривается как предынфарктное состояние, так как дистрофия через некоторое время без лечения переходит в некроз ткани. Традиционно эта форма является промежуточной между стенокардией и инфарктом миокарда.
Инфаркт миокарда
Инфаркт миокарда - форма ИБС, которая развивается вследствие длительной ишемии и характеризующаяся некрозом отдельных участков сердечной мышцы. Классификация ИБС делит эту форму на две обширные группы.
Трансмуральный инфаркт (крупноочаговый), при котором поражается весь мышечный слой одной из стенок сердечной мышцы. Более опасен, чем другие виды ИБС. Смертность больных до сих пор остается на высоком уровне - до 30% от всех госпитализированных;
Мелкоочаговый инфаркт имеет значительно более благоприятный прогноз и отличается меньшим поражением сердечной мышцы. В случае этой формы ИБС отмечаются мелкие очаги некротизированной ткани сердца, но и они могут перейти в более обширное поражение и трансформироваться в крупноочаговый инфаркт.

Как возникает инфаркт миокарда
Постинфарктный очаговый кардиосклероз
В стадии рубцевания после инфаркта происходит замена некротизированной ткани на новую соединительную ткань, которая не может в полной мере поддерживать нормальную работу сердечной мышцы. После этого начинает прогрессировать сердечная недостаточность и состояние ухудшается без поддерживающей терапии. Классификация ИБС по ВОЗ выделяет эту форму в отдельное заболевание наряду со стенокардией и инфарктом.
Нарушение сердечного ритма
Сердечная недостаточность
Вследствие ухудшения работы сердца оно не в состоянии обеспечивать должное наполнение всех органов и тканей кровью, что ведет к нарушениям в работе всего организма. Классификация ИБС по ВОЗ включает в себя острую и хроническую сердечную недостаточность.

Работа сердца в норме и при сердечной недостаточности
Безболевая форма ИБС
Безболевая, или «немая» форма ИБС может быть диагностирована более чем у половины населения. При этом на электрокардиограмме обнаруживаются , однако больного совершенно не беспокоят приступы ангиозных болей или какие-либо неприятные ощущения.
Внезапная коронарная смерть
Наступает в считанные минуты после начала приступа, до этого у человека обычно не проявляется никаких симптомов. Смерть наступает в результате нарушения электропроводимости органа, может наблюдаться мерцание и трепетание желудочков. Риск внезапной коронарной смерти повышается при наличии аритмии и сердечной недостаточности.
Полезное видео
В следующем видео рассмотрены различные виды ишемической болезни сердца:
Заключение
- Современная классификация ИБС включает в себя весь спектр патологий и осложнений, формирующихся на фоне недостаточного коронарного кровоснабжения.
- Практически все перечисленные заболевания можно предотвратить, не превращая их в .
- Основной профилактикой любой формы ИБС являются занятия спортом, и регулярное посещение врача-кардиолога.
- Немаловажную роль имеет отказ от табакокурения, так как клинические формы ИБС возникают из-за нарушения проходимости сосудов, на которое прямым образом влияет курение.
В классификации ишемической болезни принято выделять острые и хронические формы. В первую категорию входит инфаркт, внезапное наступление летального исхода и нестабильная стенокардия. К хронической ишемии относят постинфарктный кардиосклероз, аритмию, хроническую недостаточность сердца.
Также существуют новые синдромы. К ним относятся оглушение, гибернация, синдром Х. Также врачи выделяют ишемическую подготовку. Определение формы ишемии имеет большое значение для выбора тактики лечения.
Функциональные классы
Существует несколько классов ишемической болезни, для каждого из которых характерны определенные особенности:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту !
- Здоровья Вам и Вашим близким!
| Класс I |
|
|
|
|
|
| Класс IV |
|
Существует довольно много разновидностей ишемии, причем для каждой из них характерны определенные симптомы.
По ВОЗ
Современную классификацию заболевания предложила Всемирная организация здравоохранения еще в 1979 году. Последняя классификация ИБС по ВОЗ датирована 1995 годом. Существуют такие виды заболевания:
| Внезапная коронарная смерть |
|
| Стенокардия | Под данным состоянием подразумевают клинический синдром, связанный с ишемией. Он проявляется в виде загрудинных болей, которые отдают в шею, верхние конечности, челюсть и даже область эпигастрия. Обычно приступ длится 5-10 минут.
|
| Безболевая ишемия миокарда | Под этим термином принято понимать нарушение обменных процессов и активности миокарда, которое не вызывает симптомов стенокардии. |
| Инфаркт миокарда | Данное заболевание может иметь различную локализацию, характер протекания и клиническую картину.
|
|
|
| Нарушения ритма и проводимости как единственный симптом ишемии | В некоторых случаях ишемическую болезнь могут сопровождать только такие симптомы. |
| Сердечная недостаточность | Клинический синдром, который проявляется в виде различных нарушений работы сердца. |
 — понятия не совсем совместимые, дело в результатах злоупотребления, хотя небольшое количество красного вина врачи разрешают в некоторых случаях.
— понятия не совсем совместимые, дело в результатах злоупотребления, хотя небольшое количество красного вина врачи разрешают в некоторых случаях.
Принципы питания и основы диеты при ишемической болезни сердца описаны .
В 1995 году в эту классификацию была добавлена категория « ». В нее входят случаи хронической недостаточности органа, которая не сопровождается постинфарктным кардиосклерозом. Под этим понятием подразумевают недостаточность кровообращения, которая не сопровождается рубцовыми поражениями миокарда.

Рабочая
Рабочая классификация ИБС включает такие категории:
- Внезапная сердечная смерть.
- Стенокардия:
- Стабильная стенокардия напряжения.
- Нестабильная стенокардия (впервые возникшая стенокардия, прогрессирующая стенокардия, ранняя постинфарктная или послеоперационная стенокардия).
- Спонтанная стенокардия.
- Безболевая ишемия миокарда. Отдельные случаи заболевания могут относиться к нестабильной форме стенокардии.
- Микроваскулярная стенокардия.
- Инфаркт миокарда (с зубцом Q и без зубца Q).
- Постинфарктный кардиосклероз.
- Сердечная недостаточность.
- Нарушения сердечного ритма и проводимости.
Данная классификация подразумевает определение основных видов нестабильной стенокардии, которая находится между стабильной формой заболевания и инфарктом. При этом для нее характерна высокая вероятность развития инфаркта и летального исхода.
Важную роль играет выделение в особую категорию безболевой ишемии миокарда, которую можно диагностировать путем проведения современных исследований – мониторинга Холтера, нагрузочных тестов, радионуклидной сцинтиграфии.
Новые синдромы
Врачи выделяют целый ряд новых синдромов, которые характерны для ишемической болезни и имеют определенные особенности:
| Гибернирующий миокард |
|
| «Оглушенный» миокард |
|
| Синдром Х |
|
Ишемическая болезнь сердца имеет довольно много различных форм и разновидностей. Данное заболевание классифицируют по разным признакам. В любом случае определение вида ишемии играет большую роль в выборе тактики лечения данного недуга.
Основной причиной ишемической болезни сердца (ИБС), как мы уже говорили в других наших статьях, посвященных этой теме, является поражение венечных (коронарных) сосудов сердца и сопутствующее ему снижение поступления кислорода в сердечную мышцу. Однако, такое описание механизма развития ишемической болезни сердца является чрезвычайно упрощенным и потому не дает полного представления о том, что происходит в сердце больных ИБС.
Классификация ИБС
Классификация ИБС до сих пор представляет собой не до конца решенную проблему в кардиологии. Дело в том, что ишемическая болезнь отличается огромным разнообразием клинических проявлений, которые зависят от механизмов ее возникновения. Представления кардиологов о механизмах развития ИБС быстро меняются по мере того, как расширяются научные знания о природе этого заболевания. Кроме того, построение классификации ИБС осложняет то, что разные формы ишемии могут сочетаться друг с другом или быстро и практически непредсказуемо переходить одна в другую.
На данный момент классической считается классификация ИБС, принятая ВОЗ (Всемирной организацией здравоохранения) в 1979 году. Остановимся на каждой из этих форм.
По этой классификации основными формами ИБС являются:
Наиболее тяжелая форма ИБС - внезапная сердечная смерть
Внезапная сердечная смерть (первичная остановка сердца, коронарная смерть) - это наиболее тяжелый, молниеносно протекающий клинический вариант ИБС, который состоит во внезапной остановке сердца больного. Именно ИБС является причиной 85–90% всех случаев внезапной смерти. К внезапной сердечной смерти относят только те случаи внезапного прекращения сердечной деятельности, когда смерть наступает при свидетелях в течение часа после возникновения первых угрожающих симптомов. При этом перед наступлением смерти состояние больных оценивалось как стабильное и не вызывающее опасений. Наконец, должны быть исключены другие причины смерти: например, травмы.
Особенно высок риск внезапной сердечной смерти у больных острым инфарктом миокарда (особенно в первый час развития инфаркта); у больных с застойной сердечной недостаточностью, у больных ИБС с желудочковыми аритмиями, и, наконец, у больных ИБС с такими факторами риска, как курение, повышенное давление, нарушения углеводного и жирового обменов. Внезапная сердечная смерть может быть спровоцирована чрезмерным физическим или нервно-психическим напряжением, но может возникнуть и в покое, например, во сне. Непосредственно перед наступлением внезапной сердечной смерти примерно у половины больных отмечается болевой приступ, который нередко сопровождающийся страхом близкой смерти. Чаще всего внезапная сердечная смерть происходит во внебольничных условиях, что и определяет наиболее частый фатальный исход этой формы ИБС. При возникновении внезапной сердечной смерти необходимо немедленно осуществить сердечно-легочную реанимацию, которая включает восстановление проходимости дыхательных путей, искусственную вентиляцию легких, непрямой массаж сердца, и медикаментозную терапию.
Распространенная форма ИБС - стенокардия
Стенокардия (грудная жаба) - это наиболее распространенная форма протекания ИБС. Стенокардия представляет собой приступы внезапно появляющихся и обычно быстро исчезающих болей в грудной клетке. Длительность приступа стенокардии составляет от нескольких секунд до 10–15 минут. Боль чаще всего возникает во время физического напряжения, например, при ходьбе. Это так называемая стенокардия напряжения. Реже она возникает при умственной работе, после эмоциональных перегрузок, при охлаждении, после обильной еды и т.д. В зависимости от стадии заболевания стенокардия напряжения делится на впервые возникшую стенокардию, стабильную стенокардию (с указанием функционального класса от I до IV), прогрессирующую стенокардию. При дальнейшем развитии ИБС стенокардия напряжения дополняется стенокардией покоя, при которой болевые приступы происходят не только при напряжении, но и в состоянии покоя, иногда по ночам.
Опасная разновидность ИБС - безболевая ишемия
Безболевая ишемия миокарда является самой неприятной и опасной разновидностью ИБС, так как в отличие от приступов стенокардии эпизоды безболевой ишемии протекают незаметно для больного. Поэтому 70% случаев внезапной сердечной смерти происходят именно у больных с безболевой ишемией миокарда. Кроме того, безболевая ишемия увеличивает риск возникновения аритмий и застойной сердечной недостаточности. Выявить у больного безболевую ишемию может только кардиолог с помощью таких методов исследования как длительное холтеровское мониторирование, функциональные нагрузочные тесты, эхокардиография. В случае своевременного обследования и правильной постановки диагноза безболевая ишемия миокарда успешно лечится.
Инфаркт миокарда
Инфаркт миокарда - грозное заболевание, в которое может перейти затянувшийся приступ стенокардии. Эта форма ИБС обусловлена острой недостаточностью кровоснабжения миокарда, из-за чего в нем возникает очаг некроза, то есть омертвения ткани. Основная причина развития инфаркта миокарда - это полная или почти полная закупорка артерий тромбом или набухшей атеросклеротической бляшкой. При полной закупорке артерии тромбом возникает так называемый крупноочаговый (трансмуральный) инфаркт миокарда. Название объясняется тем, что при этой разновидности инфаркта в сердечной мышце возникает один крупный очаг некроза. Если же закупорка артерии частичная, то в миокарде развивается несколько более мелких очагов омертвения, тогда говорят о мелкоочаговом инфаркте миокарда. Разумеется, столь тяжелую форму ИБС, как инфаркт миокарда, бесполезно и даже опасно пытаться лечить домашними средствами, поэтому при затянувшемся и не купирующемся нитроглицерином приступе стенокардии необходимо немедленно вызывать к больному «скорую помощь».
Постинфарктный кардиосклероз
Еще одна форма проявления ИБС носит название постинфарктный кардиосклероз. Постинфарктный кардиосклероз возникает как прямое следствие перенесённого инфаркта миокарда. Постинфарктный кардиосклероз - это поражение сердечной мышцы, а часто и клапанов сердца, вследствие развития в них рубцовой ткани в виде участков различной величины и распространенности, замещающих миокард. Развивается постинфарктный кардиосклероз потому, что омертвевшие участки сердечной мышцы не восстанавливаются, а замещаются рубцовой тканью. Впрочем, постинфарктное состояние - не единственная возможная причина кардиосклероза, но остальные причины (среди них травмы сердца, дистрофия миокарда и т.д.) встречаются реже.
Проявлениями кардиосклероза часто становятся такие состояния, как сердечная недостаточность и различные аритмии. Сердечная недостаточность - это комплекс состояний, при котором ослабляется сократительная способность сердечной мышцы (миокарда) и сердце утрачивает способность обеспечить организм необходимым количеством крови. Неизбежным результатом сердечной недостаточности становится появление в организме различных отклонений в кровообращении, которые либо ощущаются самим больным, либо определяются при обследовании кардиологом.
Что касается аритмий, то этим термином принято называть различные по своему характеру, происхождению и значению отклонения в ритме сокращений сердца. Видов аритмий много, иногда они возникают в связи с заболеваниями не сердечно-сосудистой, а нервной системы, при эндокринных заболеваниях. Но все же наиболее распространенная причина возникновения аритмий - поражение различных отделов сердца.
Источник: kardiologia.policlinica.ru
Факторы риска
I. Внешние (социально-культурные) факторы:
- избыточное питание. Предрасполагает к развитию ИБС не просто переедание, а преобладание в рационе высококалорийной, богатой животными жирами и легкоусвояемыми углеводами, пищи;
- пониженная физическая активность (гиподинамия). Регулярная физическая нагрузка способствует увеличению продолжительности жизни и снижает риск возникновения ишемической болезни сердца;
- психоэмоциональное перенапряжение, острое или хроническое;
- вредные привычки (курение, алкоголизм). Курение не только увеличивает риск развития ИБС, но и повышает риск смерти от инфаркта миокарда;
- для женщин - длительный и бесконтрольный прием гормональных контрацептивов.
II. Внутренние (эндогенные) факторы:
- повышенное артериальное давление. Наличие артериальной гипертен-зии повышает риск ИБС в 2-6 раз;
- повышенное содержание в крови жиров. Важнейшим показателем является повышение концентрации холестерина крови (гиперхолестеринемия).При этом риск развития ишемической болезни сердца повышается в 3-5,5 раз;
- нарушенная способность организма усваивать глюкозу (нарушение толерантности к глюкозе). Это состояние является пограничным между нормой и развитием сахарного диабета. Оно встречается примерно у 43% людей в возрасте 50-59 лет, т. е. широко распространено;
- ожирение. Увеличивает риск развития ИБС в 1,5-3 раза;
- повышенная концентрация в крови солей мочевой кислоты (гиперурике-мия). Часто встречается в сочетании с нарушенной толерантностью к глюкозе и повышенным количеством триглице-ридов (липидов) крови;
- нарушение водного и электролитного обмена, недостаточная жесткость воды. Длительный прием воды, обедненной солями магния, кальция, лития, хрома, цинка и ванадия, способствует развитию ишемической болезни сердца;
- пониженная функция щитовидной железы (гипотиреоз);
- желчекаменная болезнь;
- особенности поведения личности. Само по себе большое количество стрессов не всегда является определяющим фактором в развитии ишемической болезни сердца. Важнее его способность к адаптации, приспособлению к стрессовым ситуациям, умение находить выход из них. Это определяется особенностями склада личности.
В соответствии с этим выделяют 2 типа личности.
Тип А отличается легковозбудимой нервной системой, амбициозностью, подозрительностью, тщеславием, неудовлетворенностью настоящим положением вещей. Эти люди живут в постоянном внутреннем напряжении. Люди типа А значительно более предрасположены к развитию ИБС и заболевают в более молодом возрасте.
Тип Б - люди добродушные, спокойные, уравновешенные, флегматичные;
- наследственная предрасположенность;
- мужской пол, пожилой возраст.
При сочетании нескольких предрасполагающих факторов риск заболевания значительно увеличивается. К сожалению, в подавляющем большинстве случаев врачи наблюдают именно эту картину.
Непосредственными причинами, которые приводят к появлению симптомов ишемической болезни сердца, являются сужение просвета коронарной артерии и затрудненная доставка кислорода к миокарду. В большинстве случаев
это происходит при поражении сосуда атеросклеротической бляшкой. Так, при сужении артерии на 75% появляются первые симптомы стенокардии при физической нагрузке.
Спазм артерий также может привести к нарушению кровоснабжения миокарда. Чаще это происходит на фоне имеющегося атеросклеротического поражения.
Толчок к развитию симптомов дают физическая нагрузка или психоэмоциональное напряжение.
Источник: n-med.ru
Формы
- Внезапная коронарная смерть (первичная остановка сердца) - внезапное событие, предположительно связанное с электрической нестабильностью миокарда, если нет признаков, позволяющих поставить другой диагноз. Внезапная смерть определяется как смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 ч от начала сердечного приступа.
- Стенокардия:
- стенокардия напряжения: а) впервые возникшая стенокардия напряжения; б) стабильная стенокардия напряжения (с указанием функционального класса I, II, III, IV); в) прогрессирующая стенокардия напряжения;
- спонтанная стенокардия.
- Инфаркт миокарда:
- крупноочаговый (трансмуральнын) инфаркт миокарда;
- мелкоочаговый инфаркт миокарда.
- Постинфарктный кардиосклероз.
- Нарушения сердечного ритма.
- Сердечная недостаточность.
Стенокардия напряжения характеризуется преходящими приступами загрудинной боли, вызываемой физической или эмоциональной нагрузкой или другими факторами, ведущими к повышению метаболических потребностей миокарда (повышение артериального давления, тахикардия). Как правило, боль быстро исчезает в покое или при приеме нитроглицерина под язык.
Впервые возникшая стенокардия напряжения. Продолжительность - до 1 месяца с момента проявления. Полиморфна по течению и прогнозу: может регрессировать, перейти в стабильную стенокардию или принять прогрессирующее течение.
Стабильная стенокардия напряжения. Продолжительность более 1 месяца. В зависимости от способности выполнять физические нагрузки в течении стабильной стенокардии напряжения выделяют 4 функциональных класса.
- I класс . Больной хорошо переносит обычные физические нагрузки. Приступы стенокардии возникают только при нагрузках высокой интенсивности.
- II класс . Небольшое ограничение обычной физической активности. Приступы стенокардии возникают при ходьбе по ровному месту на расстояние более 500 м, при подъеме более чем на один этаж. Вероятность возникновения приступа стенокардии увеличивается при ходьбе в холодную погоду, против ветра, при эмоциональном возбуждении или в первые часы после пробуждения.
- III класс . Выраженное ограничение обычной физической активности. Приступы возникают при ходьбе в нормальном темпе по ровному месту на расстояние 100-500 м, при подъеме на один этаж.
- IV класс . Стенокардия возникает при небольших физических нагрузках, ходьбе по ровному месту на расстояние менее 100 м. Характерно возникновение приступов стенокардии в покое. Редкие приступы стенокардии в покое не являются обязательным критерием отнесения к IV функциональному классу. Прогрессирующая стенокардия напряжения. Внезапное увеличение частоты, тяжести и продолжительности приступов стенокардии в ответ на обычную для данного больного нагрузку.
Спонтанная (особая) стенокардия. Приступы стенокардии возникают без видимой связи с факторами, ведущими к повышению метаболических потребностей миокарда. Ангинозный синдром более длительный и интенсивный, чем при стенокардии напряжения, труднее поддается действию нитроглицерина. Наиболее частой причиной этой формы стенокардии является спазм крупных- коронарных артерий.
Спонтанная стенокардия может сочетаться со стенокардией напряжения. При приступе спонтанной стенокардии на ЭКГ часто обнаруживаются преходящая депрессия или подъем сегмента ST либо изменения зубца Т, но отсутствуют характерные для инфаркта миокарда изменения комплекса QRS или активности ферментов в сыворотке крови.
Некоторые случаи впервые возникшей и спонтанной стенокардии иногда объединяют термином «нестабильная стенокардия».
Источник: help-help.ru
Лекарства
Используемые препараты при ишемической болезни сердца:
Антиагреганты (ацетилсалициловая кислота, клопидогрел). Данные препараты «разжижают» кровь, способствуют улучшению ее текучести, снижают способность прилипания тромбоцитов и эритроцитов к сосудам, улучшают проходимость эритроцитов сквозь капилляры.
Бета-адреноблокираторы (метопролол, бисопролол, карведилол). Данные препараты уменьшают частоту сокращений сердечной мышцы, что ведет к ожидаемому результату – миокард получает необходимое количество кислорода. Бета-адреноблокираторы имеют ряд противопоказаний: бронхиальная астма, легочная недостаточность, хроническая болезнь легких.
Статины и фибраторы (ловастатин, симвастатин, аторвастатин, розувастатин, фенофибрат). Данные препараты предназначены для снижения уровня холестерина в крови. А так как уровень холестерина в крови у больных с диагнозом ишемическая болезнь сердца должен быть приблизительно в 2 раза ниже, чем у здорового человека, следовательно, препараты данной группы в обязательном порядке применяются в процессе лечения ишемической болезни сердца.
Нитраты (нитроглицерин, изосорбида мононитрат). Данные препараты используются для купирования приступов стенокардии. Благодаря быстрому сосудорасширяющему воздействию на сосуды, препараты позволяют в короткие сроки получить желаемый эффект. Лекарственные препараты группы нитратов не стоит применять при пониженном артериальном давлении (ниже 100/60). Головные боли и снижение артериального давления – их основные побочные эффекты.
Антикоагулянты (гепарин). Данный препарат оказывает «разжижающее» воздействие на кровь, что облегчает кровоток, останавливает развитие существующих тромбов, а также препятствует возникновению новых тромбов. Препарат вводится либо внутривенно, либо подкожно в живот.
Диуретики (петлевые – фуросемид, тиазидные – гипотазид, индапамид). Данные препараты предназначены для выведения жидкости из организма, что значительно снижает нагрузку на миокард.
В лечении ишемической болезни сердца также используются следующие медицинские препараты: ингибиторы ангиотензин-превращающего фермента (эналаприн, каптоприл, лизиноприл), антиаритмические препараты (амиодарон), антибиотики и другие препараты (этилметилгидроксипиридин, милдронат, мексикор, коронатера, триметазидин).
Первая помощь
Первая помощь при ишемической болезни сердца заключается в прекращении нагрузки, создании покоя, обеспечении притока свежего воздуха и купировании сердечной боли. Перед тем, как дать человеку нитроглицерин, его нужно посадить на стул, так как препарат может вызвать снижение давления и обморок.
Если приступ не прекращается в течение 5 минут после рассасывания таблетки нитроглицерина, зато сопровождается рвотой и слабостью, нужно вызывать бригаду «Скорой помощи». А до приезда «Скорой» больного нужно уложить, причем голова его должна быть приподнята относительно туловища. Желательно до приезда скорой дать пациенту две таблетки «Панангина» или другого препарата калия.
Источник: doctorpiter.ru
Массаж при ИБС
Лечебный массаж при ишемической болезни сердца входит в число обязательных процедур при комплексной терапии заболевания.
Периодичность, а также длительность каждой процедуры массажа определяется индивидуально, в зависимости от состояния пациента.
Массаж проводится при отсутствии болей и нарушений сердечного ритма, а также лейкоцитоза.
Массажные процедуры включают в комплекс лечебных мероприятий в три этапа: сначала он проводится в стационаре, потом после выписки из него в период амбулаторного наблюдения, а в дальнейшем — в качестве профилактики рецидивов заболевания.
Как правило, во время пребывания в больнице проводят массаж нижних конечностей, который включает в себя обхватывающие поглаживания, растирания, умеренно возрастающие по силе и площади.
Разминание начинают с задней группы мышц бедра, ягодичных, затем массируют икроножные и передние мышцы бедра. Массаж производится по щадящей методике, плавными мягкими движениями.
Во избежание пролежней, не поворачивая больного, протираются ваткой, смоченной камфарным спиртом или одеколоном, костные выступы на спине (остистые отростки, крестец, кончик, лопатки).
Затем выполняется поглаживание и поверхностные растирание костей, предплечий и локтевых суставов.
Первые сеансы не должны занимать много времени и длиться не более 10-12 минут.
При положительной динамике время сеанса массажа постепенно увеличивают до 20 — 24 минут.
Если больной уже чувствует себя лучше и ему разрешены повороты на бок, делают массаж спины и ягодиц, но опять же по щадящей методике.
Время первого сеанса с 5-7 минут постепенно увеличивают до 20. Но при этом воздействие не усиливается. Движения по-прежнему должны быть мягкими и плавными, а грубые приемы нужно исключить.
После выписки из стационара массаж делают по индивидуальной методике, в зависимости от состояния больного. А если выздоровление сопровождается приступами стенокардии, то методика массажа также корректируется.
Во время реабилитационного периода массаж выполняется более тщательно. Гораздо сильнее растираются и разминаются паравертебральные зоны, крупные мышцы спины, шеи, области сердца и грудины.
Желательно сочетать массаж с дыхательными упражнениями. Однако это решает лечащий врач в каждом конкретном случае.
ЛФК
Факторов, влияющих на развитие этой болезни, очень много, и одним из них является гиподинамия, поэтому в комплексное лечение ишемической болезни обязательно должна включаться лечебная гимнастика.
Она способствует координации деятельности основных звеньев кровообращения, развитию функциональных резервных возможностей сердечно-сосудистой системы в целом и коронарного кровотока в частности, стимулирует окислительно-восстановительную активность тканевого обмена и трофические процессы в тканях, повышает толерантность к физическим нагрузкам.
При ишемической болезни сердца перед тем, как назначить тот или иной комплекс упражнений, врач-кардиолог должен определить функциональный класс больного, т. е. допустимые физические нагрузки. Для этого назначаются нагрузочные тесты – велоэргометрия (вращение педалей велосипеда) и тредмил-тест (ходьба в определенном темпе по движущейся дорожке). Во время этих тестов ведут запись ЭКГ, через определенные интервалы времени измеряют артериальное давление и регистрируют частоту пульса.
Кроме нагрузочных тестов проводят суточное мониторирование ЭКГ и артериального давления, чтобы выявить изменения сердечной деятельности, в частности при выполнении бытовых физических нагрузок, а также эхокардиографическое исследование (в покое и при физической нагрузке).
По результатам этих тестов определяют четыре функциональных класса:
- 1 класс: ограничений физической активности нет. При выполнении повседневных физических нагрузок не возникает одышки, сердцебиения, усталости;
- 2 класс: умеренное ограничение физической активности. При повседневных физических нагрузках появляются утомляемость, сердцебиение, одышка, но в покое они отсутствуют;
- 3 класс: значительное ограничение физической активности. Все указанные симптомы отсутствуют в покое, но появляются при незначительных нагрузках (меньших, чем обычные повседневные);
- 4 класс: одышка, сердцебиение, слабость имеют место и в покое; минимальная нагрузка усиливает эти симптомы.
Противопоказаниями к лечебной физкультуре являются:
- частые приступы стенокардии, стенокардия в состоянии покоя, нестабильная стенокардия;
- тяжелые нарушения сердечного ритма (частая экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия), недостаточность кровообращения стадии П-Б и выше), стойкая артериальная гипертензия (свыше 170/110 мм рт. ст.), сопутствующий тяжело протекающий сахарный диабет.
Комплекс упражнений для больных I и II функциональных классов
Упражнение 1
Выполняйте в среднем темпе ходьбу на месте в течение 1–2 мин.
Упражнение 2
Выполняйте в среднем темпе бег на месте в течение 1 мин.
Упражнение 3
Медленно поднимите руки в стороны – вдох; опустите и расслабьте руки – выдох. Повторите 3–4 раза.
Упражнение 4
Исходное положение – то же.
Поднимите кисти к плечам – вдох; разведите руки в стороны – выдох; снова кисти к плечам – вдох; вернитесь в исходное положение – выдох. Повторите 4–5 раз.
Упражнение 5
Выполняйте в среднем темпе наклоны туловища влево и вправо. Повторите 6–8 раз.
Упражнение 6
Исходное положение – то же.
Поднимите правую ногу вперед, согните ее в колене, затем разогните и опустите. Выполните то же левой ногой. Повторите по 8 раз каждой ногой.
Внимание! Это упражнение не следует выполнять при головокружении, а также при выраженном остеохондрозе шейного отдела позвоночника.
Упражнение 7
Исходное положение – то же.
Выполняйте в медленном темпе наклоны головы: назад, вперед, влево, вправо. Повторите 3–4 раза.
Упражнение 8
Исходное положение – стоя, руки опущены вдоль туловища.
Поднимите руки в стороны, затем заведите за голову, снова в стороны и снова за голову. Выполните в среднем темпе 6–8 раз.
Постепенно усложняйте упражнение: при разведении рук в стороны делайте повороты туловища направо и налево.
Упражнение 9
Выполняйте в течение 1 мин бег на месте.
Упражнение 10
Исходное положение – стоя, руки опущены вдоль туловища.
Выполняйте круговые движения одновременно обеими руками: левой – вперед, правой – назад. Поменяйте руки. Повторите 8 раз.
Упражнение 11
Исходное положение – то же.
Поставьте руки на пояс и выполните три пружинистых наклона влево. Повторите наклоны влево, поставив руки к плечам, затем подняв руки вверх. Вернитесь в исходное положение. Выполните в той же последовательности три наклона вправо. Повторите по 4–6 раз в каждую сторону.
Упражнение 12
Исходное положение – стоя, ноги на ширине плеч, руки вытянуты вперед и в стороны.
Выполните в среднем темпе махи правой ногой: к левой руке, затем к правой руке, снова к левой руке. Ногу во время махов постарайтесь не ставить на пол. Вернитесь в исходное положение. Повторите по 3–4 раза каждой ногой.
Упражнение 13
Разведите руки в стороны – вдох; заведите руки за спину (левая сверху, правая снизу) и, вывернув кисти, сцепите пальцы в «замок» – выдох. Повторите движения, поменяв положение рук: правая сверху, левая снизу. Выполните в медленном темпе 6 раз.
Упражнение 15
Исходное положение – стоя, руки вдоль туловища.
Отставьте правую ногу в сторону и наклонитесь вперед, потянувшись руками к полу; вернитесь в исходное положение. Повторите в среднем темпе по 6–8 раз в каждую сторону.
Упражнение 16
Исходное положение – стоя, руки на поясе.
Выполняйте махи левой ногой: вправо, влево, вправо. Вернитесь в исходное положение. Повторите по 4–6 раз каждой ногой.
Упражнение 17
Исходное положение – стоя, руки вдоль туловища.
Прогнитесь назад (руки вверху) и сделайте два пружинистых наклона вперед, стараясь коснуться руками пола; колени не сгибайте. Вернитесь в исходное положение. Повторите в среднем темпе.
Упражнение 18
Исходное положение – то же. Сделайте три пружинистых наклона назад: руки вверх, руки в стороны, руки вверх. Вернитесь в исходное положение. Повторите в среднем темпе 6–8 раз.
Упражнение 19
Исходное положение – стоя, ноги на ширине плеч, руки на поясе. Сделайте вдох, затем согните левую ногу и присядьте (насколько возможно) на правой ноге – выдох. Вернитесь в исходное положение – вдох. Выполняйте в среднем темпе приседания попеременно на правой и левой ноге. Повторите 8-10 раз.
Упражнение 20
Исходное положение – стоя, руки в стороны. Согните руки в локтях – предплечья и кисти вверх, вернитесь в исходное положение. Согните руки в локтях – предплечья и кисти вниз. Вернитесь в исходное положение. Повторите в среднем темпе 8-12 раз. Дыхание произвольное.
Упражнение 21
Исходное положение – стоя, руки на поясе. Сделайте наклон назад, вернитесь в исходное положение. Повторите в среднем темпе 12–16 раз.
Упражнение 22
Исходное положение – стоя, ноги шире плеч, руки опущены вдоль туловища.
Выполните наклон назад, слегка сгибая ноги в коленях, руками тянитесь к пяткам. Вернитесь в исходное положение. Повторите в среднем темпе 12–16 раз.
Упражнение 23
Исходное положение – стоя, ноги шире плеч, руки разведены в стороны.
Сгибая правую ногу, наклонитесь влево и потянитесь левой рукой к левой ноге. Вернитесь в исходное положение. Повторите в среднем темпе 6–8 раз в каждую сторону.
Упражнение 24
Исходное положение – стоя, руки на поясе.
Сделайте выпад правой ногой вперед, руки разведите в стороны. Сделайте 2–3 пружинистых движения на правой ноге и вернитесь в исходное положение. Повторите в среднем темпе 8 – 10 раз каждой ногой.
Упражнение 25
Исходное положение – лежа на спине.
Из положения лежа перейдите в положение сидя, не отрывая ног от пола. Затем вернитесь в исходное положение. Повторите в медленном темпе 6–8 раз.
Упражнение 26
Исходное положение – сидя на стуле, ноги выпрямлены, упор руками на стул сзади.
Поднимите одну ногу, опустите, поднимите другую. Вернитесь в исходное положение. Повторите в среднем темпе 8 – 12 раз каждой ногой.
Упражнение 27
Исходное положение – то же.
Медленно поднимите прямые ноги, согните их в коленях, снова выпрямите и вернитесь в исходное положение. Повторите 6 – 10 раз. Дыхание произвольное.
Упражнение 28
Исходное положение – лежа на животе. Обопритесь на руки, согнутые в локтях, кисти возле плеч (упор лежа). Отожмитесь от пола в среднем темпе 6-10 раз.
Упражнение 29
Исходное положение – стоя, руки на поясе.
Выполните приседание (руки вытянуты вперед). Вернитесь в исходное положение. Повторите в среднем темпе 20–24 раза. Дыхание произвольное.
Упражнение 30
Исходное положение – то же.
Выполните в быстром темпе 10–20 прыжков: ноги врозь – ноги скрестно.
Упражнение 31
Выполняйте в течение 1–2 мин бег на месте с высоким подниманием коленей. Темп средний.
Упражнение 32
Выполняйте ходьбу на месте (или по комнате) в течение 1–2 мин. Темп средний.
Упражнение 33
Исходное положение – стоя, руки опущены вдоль туловища. Медленно разведите руки в стороны – вдох; вернитесь в исходное положение – выдох. Повторите 4–6 раз.
Упражнение 34
Исходное положение – стоя, руки за головой.
Отставьте назад на носок правую ногу, руки поднимите вверх и в стороны, прогнитесь. Вернитесь в исходное положение. Повторите в медленном темпе 4–8 раз каждой ногой.
Упражнение 35
Исходное положение – стоя, руки на поясе.
Выполняйте круговые движения тазом, как при вращении хулахупа. Темп средний. Сделайте в среднем темпе по 8 вращений в каждую сторону.
Упражнение 36
Исходное положение – стоя, руки опущены вдоль туловища.
Медленно разведите руки в стороны – вдох; присядьте на всю стопу, обхватив руками колени, – выдох; вернитесь в исходное положение. Повторите 3–4 раза.
Упражнение 37
Исходное положение – то же.
Медленно поднимите левую руку в сторону до уровня плеч, с напряжением растопырив пальцы; одновременно пальцы правой руки сожмите в кулак. Вернитесь в исходное положение. Повторите 6–8 раз каждой рукой.
Упражнение 38
Выполняйте ходьбу в спокойном темпе в течение 1–2 мин.
ЭКГ
Важнейшим методом диагностики кардиологических заболеваний, в т. ч. ишемической болезни сердца, является ЭКГ при ишемической болезни сердца – регистрация электрической активности сердца, позволяющая обнаружить нарушения нормального режима работы миокарда.
ЭхоКГ – метод УЗИ сердца позволяет визуализировать размеры сердца, состояние полостей и клапанов, оценить сократимость миокарда, акустические шумы. В некоторых случаях при ИБС проводят стресс эхокардиографию – ультразвуковую диагностику с применением дозированной физической нагрузки, регистрирующую ишемию миокарда.
В диагностике ишемической болезни сердца широко используются функциональные пробы с нагрузкой. Они применяются для выявления ранних стадий ИБС, когда нарушения еще невозможно определить в состоянии покоя. В качестве нагрузочных тестов используются ходьба, подъем по лестнице, нагрузки на тренажерах (велотренажере, беговой дорожке), сопровождающиеся ЭКГ-фиксацией показателей работы сердца. Ограниченность применения функциональных проб в ряде случаев вызвана невозможностью выполнения пациентами требуемого объема нагрузки.
Холтеровское суточное мониторирование ЭКГ предполагает регистрацию ЭКГ, выполняемую в течение суток и выявляющую периодически возникающие нарушения в работе сердца. Для исследования используется портативный аппарат (холтеровский монитор), фиксируемый на плече или поясе пациента и снимающий показания, а также дневник самонаблюдения, в котором пациент отмечает по часам свои действия и происходящие изменения в самочувствии. Полученные в ходе мониторирования данные обрабатываются на компьютере. ЭКГ-мониторирование позволяет не только выявить проявления ишемической болезни сердца, но также причины и условия их возникновения, что особенно важно в диагностике стенокардии.
Чрезпищеводная электрокардиография (ЧПЭКГ) позволяет детально оценить электрическую возбудимость и проводимость миокарда. Суть метода состоит во введении датчика в пищевод и регистрации показателей работы сердца, минуя помехи, создаваемые кожными покровами, подкожно-жировой клетчаткой, грудной клеткой.
Проведение коронарографии в диагностике ишемической болезни сердца позволяет контрастировать сосуды миокарда и определять нарушения их проходимости, степень стеноза или окклюзии. Коронарография используется для решения вопроса об операции на сосудах сердца. При введении контрастного вещества возможны аллергические явления, в т. ч. анафилаксия.


