26.11.2017
Cele mai subțiri vase din corpul uman. Remedii populare, medicina alternativa.
Vasele sunt structuri tubulare care După mulți ani pe vase Când vasele sunt curățate, se întorc |
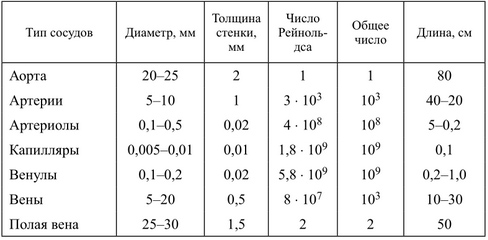
Tipuri de vase de sânge
Trei în corpul uman tipul de vas. La
primul fel este arterelor. Ei transportă sânge de la inimă la diverse
organe și țesuturi. Arterele se ramifică puternic și formează arteriole.
Viena- transportă sângele înapoi la inimă
din organe și țesuturi.
Cel mai vase subtiri- Acest circulator
capilarele. Când capilarele se îmbină, se formează venule - cele mai mici vene.
arterelor
 Conform vaselor de sânge, sânge Artera în sine constă dintr-o teacă exterioară, Datorită țesutului conjunctiv fibros lax În stratul mijlociu al arterei, care constau din |
capilarele sanguine
Situat în spațiul intercelular
capilare. Acestea sunt cele mai subțiri dintre toate vasele. Sunt situate lângă arteriole, unde este foarte puternic
ramifica arterele foarte mici cel mai îndepărtat de
inimile. Capilarele sunt lungi de cinci zecimi până la o zecime
milimetri. Și clearance-ul este de la patru până la opt microni. In inima
Mușchii au o mulțime de capilare. Dar în mușchii scheletici, dimpotrivă, capilare
mult mai putin. De asemenea, în substanța cenușie a capului uman, capilarele sunt mult
mai mult decât în substanța albă. Acest lucru se datorează numărului de capilare
creșteri ale țesuturilor nivel inalt metabolism.
Fuzionarea, capilarele formează venule - cele mai mici vene.
Viena
Aceste vase returnează sângele din
organe către inimă. Peretele venelor este, de asemenea, format din mijloc, exterior și
strat interior. Dar din moment ce stratul mijlociu este mult mai subțire decât cel al arterelor, atunci
peretele venelor este mai subțire.
Pentru că venele nu trebuie să reziste
hipertensiune arterială, apoi atât fibre elastice, cât și musculare din aceste vase
mai puțin decât în artere. De asemenea, în vene există o mulțime de valve venoase pe
perete interior. Nu există astfel de valve în venele pulmonare, vena cavă superioară,
venele inimii și creierului. Valvele venoase împiedică mișcarea inversă
sânge în vene atunci când mușchii scheletici lucrează.
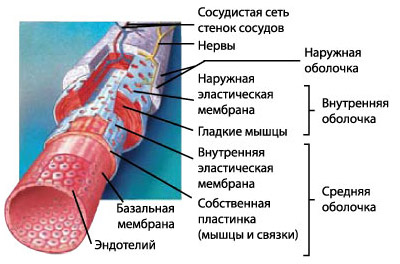
Peretele arterei este format din trei straturi: intern (tunica intima), mijloc (tunica media)și extern (tunica externa)(Fig. 127).
Endoteliocitele care căptușesc pereții arterei din interior sunt celule plate alungite, de formă poligonală sau rotunjită. Citoplasma subțire a acestor celule este răspândită, iar partea celulei care conține nucleul este îngroșată și iese în lumenul vasului. Suprafața bazală a celulelor endoteliale formează multe procese ramificate care pătrund în stratul subendotelial. Citoplasma este bogată în vezicule micropinocitare și săracă în organele. Endoteliocitele au
Orez. 127. Schema structurii peretelui arterei (A) și venei (B) de tip muscular
calibru mediu:
I - înveliș interior: 1 - endoteliu; 2 - membrana bazala; 3 - stratul subendotelial; 4 - membrana elastica interna; II - coaja mijlocie: 5 - miocite; 6 - fibre elastice; 7 - fibre de colagen; III - înveliș exterior: 8 - membrană elastică exterioară; 9 - țesut conjunctiv fibros (lax); zece - vase de sânge(conform lui V.G. Eliseev și alții)
organele membranoase speciale cu dimensiunea de 0,1-0,5 microni, conținând de la 3 până la 20 de tuburi goale cu un diametru de aproximativ 20 nm.
Celulele endoteliale sunt interconectate prin complexe de contacte intercelulare; nexusurile predomină în apropierea lumenului. O membrană bazală subțire separă endoteliul de stratul subendotelial, care constă dintr-o rețea de microfibrile subțiri elastice și de colagen, celule asemănătoare fibroblastelor care produc o substanță intercelulară. În plus, macrofagele se găsesc și în intimă. În exterior, există o membrană elastică internă (lamina), constând din fibre elastice.
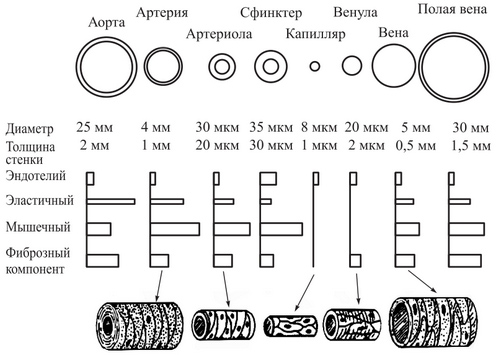
În funcție de caracteristicile structurale ale pereților săi, acestea se disting artere de tip elastic(aorta, trunchiurile pulmonare si brahiocefalice), tip muscular(majoritatea arterelor mici și mijlocii), precum și amestecat sau tip muscular-elastic(trunchi brahiocefalic, artere subclavice, carotidă comună și artere iliace comune).
Artere de tip elastic mare, au un lumen larg. În pereții lor, în învelișul mijlociu, fibrele elastice predomină asupra celulelor musculare netede. Învelișul mijlociu este format din straturi concentrice de fibre elastice, între care se află relativ scurte celule musculare netede în formă de fus - miocite. O înveliș exterioară foarte subțire constă dintr-un țesut conjunctiv fibros neregulat, care conține multe mănunchiuri subțiri dispuse longitudinal sau spiralat de fibrile elastice și de colagen. În învelișul exterior sunt sânge și vase limfatice si nervii.
Din punct de vedere al organizării funcționale a sistemului vascular, arterele de tip elastic sunt vase de absorbție a șocurilor. Primit din ventriculii inimii sub presiune, sângele întinde mai întâi ușor aceste vase (aorta, trunchiul pulmonar). După aceea, datorită unui număr mare de elemente elastice, pereții aortei și ai trunchiului pulmonar revin la poziția inițială. Elasticitatea pereților vaselor de acest tip contribuie la o curgere lină, mai degrabă decât sacadată, a sângelui sub presiune ridicata(până la 130 mm Hg) la viteză mare (20 cm/s).
Artere de tip mixt (musculo-elastic). au un număr aproximativ egal de elemente elastice și musculare în pereți. La granița dintre cochilia interioară și mijlocie, au o membrană elastică interioară clar vizibilă. În învelișul mijlociu, celulele musculare netede și fibrele elastice sunt distribuite uniform, orientarea lor este în spirală, membranele elastice sunt fenestrate. În coaja din mijloc
se gasesc fibre de colagen si fibroblaste. Limita dintre învelișul mijlociu și exterior nu este exprimată clar. Învelișul exterior este format din mănunchiuri de colagen și fibre elastice care se împletesc, între care se întâlnesc celulele țesutului conjunctiv.
Arterele de tip mixt, care ocupă o poziție de mijloc între arterele elastice și cele musculare, pot modifica lățimea lumenului și în același timp sunt capabile să reziste la hipertensiune arterială datorită structurilor elastice din pereți.
Artere de tip muscular predomină în corpul uman, diametrul lor variază de la 0,3 la 5 mm. Structura pereților arterelor musculare diferă semnificativ de arterele de tip elastic și mixt. În arterele mici (cu diametrul de până la 1 mm), intima este reprezentată de un strat de celule endoteliale situate pe o membrană bazală subțire, urmată de o membrană elastică internă. În arterele mai mari de tip muscular (coronarian, splenic, renal etc.), între membrana elastică internă și endoteliu se află un strat de colagen și fibrile și fibroblaste reticulare. Ele sintetizează și secretă elastina și alte componente ale substanței intercelulare. Toate arterele de tip muscular, cu excepția arterei ombilicale, au o membrană elastică internă fenestrată, care arată ca o dungă ondulată roz strălucitor la microscop cu lumină.
Cea mai groasă înveliș din mijloc este formată din 10-40 de straturi de miocite netede orientate în spirală conectate între ele prin interdigitări. Arterele mici nu au mai mult de 3-5 straturi de miocite netede. Miocitele sunt scufundate în substanța fundamentală produsă de acestea, în care predomină elastina. Arterele musculare au o membrană elastică exterioară fenestrată. Arterele mici nu au membrană elastică externă. Arterele mici de tip muscular au un strat subțire de fibre elastice care se împletesc care asigură o deschidere constantă a arterelor. Învelișul exterior subțire este format din țesut conjunctiv fibros neregulat. Conține vase de sânge și limfatice, precum și nervi.
Arterele de tip muscular reglează alimentarea regională cu sânge (fluxul de sânge în vasele microvasculare), mențin tensiunea arterială.
Pe măsură ce diametrul arterei scade, toate membranele acestora devin mai subțiri, grosimea stratului subendotelial și membrana elastică internă scade. Treptat, numărul de miocite netede și fibre elastice din învelișul mijlociu scade, stratul exterior dispare.
membrana elastica. În învelișul exterior, numărul de fibre elastice scade.
Cele mai subțiri artere de tip muscular - arteriolele au un diametru mai mic de 300 µm. Nu există o limită clară între artere și arteriole. Pereții arteriolelor sunt formați din endoteliu situat pe o membrană bazală subțire, urmat în arteriolele mari de o membrană elastică internă subțire. În arteriole, al căror lumen este mai mare de 50 de microni, membrana elastică internă separă endoteliul de miocitele netede. Arteriolele mai mici nu au această membrană. Endoteliocitele alungite sunt orientate în direcția longitudinală și sunt interconectate prin complexe de contacte intercelulare (desmozomi și nexusuri). Activitatea funcțională ridicată a celulelor endoteliale este evidențiată de un număr mare de vezicule micropinocitare.
Procesele care se extind de la baza endoteliocitelor străpung membranele elastice bazale și interne ale arteriolelor și formează conexiuni intercelulare (nexus) cu miocite netede (contacte mioendoteliale). Unul sau două straturi de miocite netede din învelișul lor mijlociu sunt aranjate spiralat de-a lungul axei lungi a arteriolei.
Capetele ascuțite ale miocitelor netede trec în procese lungi de ramificare. Fiecare miocit este acoperit pe toate părțile de placa bazală, cu excepția zonelor de contacte mioendoteliale și a citolemelor adiacente ale miocitelor vecine. Învelișul exterior al arteriolelor este format dintr-un strat subțire de țesut conjunctiv lax.
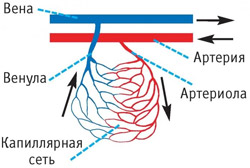
Partea distală a sistemului cardio-vascular - microvasculară(Fig. 128) include arteriole, venule, anastomoze arteriolo-venulare și capilare sanguine, unde este asigurată interacțiunea sângelui și țesuturilor. Microvascularizarea începe cu cel mai mic vas arterial, arteriola precapilară, și se termină cu venula postcapilară. Arteriola (arteriola) cu un diametru de 30-50 microni au un strat de miocite în pereți. pleacă de la arteriole precapilare, ale căror guri sunt înconjurate de sfinctere precapilare ale mușchilor netezi care reglează fluxul sanguin în capilarele adevărate. Sfincterele precapilare sunt de obicei formate din mai multe miocite strâns adiacente între ele, înconjurând gura capilarului în zona de descărcare a acestuia din arteriolă. Arteriolele precapilare care rețin celulele musculare netede unice în pereții lor se numesc capilare sanguine arteriale sau precapilare. urmarindu-i capilarele sanguine „adevărate”. nu există celule musculare în pereți. Diametrul lumenului capilarelor sanguine variază
de la 3 la 11 microni. Capilare sanguine mai înguste, cu un diametru de 3-7 microni, se găsesc în mușchi, mai late (până la 11 microni) în piele, mucoasa organelor interne.
În unele organe (ficat, glande endocrine, organe ale hematopoiezei și sistemul imunitar), se numesc capilare largi cu un diametru de până la 25-30 microni. sinusoide.
Adevăratele capilare sanguine sunt urmate de așa-numitele venule postcapilare (postcapilare), care au un diametru de 8 până la 30 microni și o lungime de 50-500 microni. Venulele, la rândul lor, curg în colectiv mai mare (30-50 microni în diametru). venule (venule), care sunt veriga initiala a sistemului venos.
Pereți capilare sanguine (hemocapilare) format dintr-un strat de celule endoteliale aplatizate - endoteliocite, o membrană bazală continuă sau discontinuă și celule pericapilare rare - pericite (celule Rouget) (Fig. 129). Stratul endotelial al capilarelor are o grosime de 0,2 până la 2 microni. Marginile endoteliocitelor adiacente formează interdigitări, celulele sunt interconectate prin nexusuri și desmozomi. Există goluri între endoteliocite cu o lățime de 3 până la 15 nm, datorită cărora diverse substante pătrunde în pereții capilarelor sanguine. Endoteliocitele mint

Orez. 128. Schema structurii microvasculaturii: 1 - retea capilara (capilare); 2 - postcapilara (venila postcapilara); 3 - anastomoza arteriovenular; 4 - venulă; 5 - arteriola; 6 - precapilara (arteriola precapilara). Săgețile roșii arată aportul de nutrienți în țesuturi, săgețile albastre arată excreția de produse din țesuturi.

Orez. 129. Structura capilarelor sanguine de trei tipuri:
1 - hemocapilara cu celula endoteliala continua si membrana bazala; II - hemocapilara cu endoteliu fenestrat si membrana bazala continua; III - hemocapilar sinusoidal cu găuri sub formă de fante în endoteliu și o membrană bazală discontinuă; 1 - endoteliocit;
2 - membrana bazala; 3 - pericit; 4 - contactul pericitului cu endoteliocitul; 5 - capătul fibrei nervoase; 6 - celulă adventială; 7 - fenestra;
8 - goluri (pori) (conform lui V.G. Eliseev și alții)
pe o membrană bazală subțire (stratul bazal). Stratul bazal este format din fibrile care se împletesc și o substanță amorfă în care se află pericitele (celulele Rouget).
Pericitele sunt celule alungite cu mai multe dinte situate de-a lungul axei lungi a capilarului. Pericitul are un nucleu mare și organele bine dezvoltate: un reticul endoplasmatic granular, complexul Golgi, mitocondrii, lizozomi, filamente citoplasmatice, precum și corpuri dense atașate la suprafața citoplasmatică a citolemei. Procesele pericitelor străpung stratul bazal și se apropie de endoteliocite. Ca urmare, fiecare endoteliocit este în contact cu procesele pericitelor. La rândul său, capătul axonului unui neuron simpatic se apropie de fiecare pericit, care se invaginează în citolema acestuia, formând o structură asemănătoare sinapselor pentru transmiterea impulsurilor nervoase. Pericitul transmite un impuls celulei endoteliale, din cauza căruia celulele endoteliale fie se umflă, fie pierd lichid. Acest lucru duce la modificări periodice ale lățimii lumenului capilar.
Capilarele sanguine din organe și țesuturi, care se conectează între ele, formează rețele. La rinichi, capilarele formează glomeruli, în vilozitățile sinoviale ale articulațiilor, papilele pielii - anse capilare.
În limitele patului microcirculator există vase de trecere directă a sângelui de la arteriole la venule - anastomoze arteriolo-venulare (anastomoza arteriolovenularis).În pereții anastomozelor arteriolo-venulare există un strat bine definit de celule musculare netede care reglează fluxul sanguin direct de la arteriolă la venulă, ocolind capilarele.
Capilarele sanguine sunt vase de schimb în care au loc difuzia și filtrarea. Suprafața totală a secțiunii transversale a capilarelor cerc mare circulatia sangelui ajunge la 11.000 cm2. Numărul total de capilare din corpul uman este de aproximativ 40 de miliarde.Densitatea capilarelor depinde de funcția și structura țesutului sau organului. Deci, de exemplu, în mușchii scheletici, densitatea capilarelor este de la 300 la 1000 pe 1 mm3 de țesut muscular. În creier, ficat, rinichi, miocard, densitatea capilarelor ajunge la 2500-3000, iar în țesuturile conjunctive grase, osoase, fibroase este minimă - 150 la 1 mm3. Din lumenul capilarelor, diverși nutrienți și oxigen sunt transportați în spațiul pericapilar, a cărui grosime este diferită. Deci, în țesutul conjunctiv se observă spații pericapilare largi. Acest spațiu este semnificativ
deja în plămâni și ficat și cel mai îngust în țesuturile nervoase și musculare. În spațiul pericapilar există o rețea liberă de colagen subțire și fibrile reticulare, printre care se numără fibroblaste unice.
Transportul substanțelor prin pereții hemocapilarelor efectuate în mai multe moduri. Cel mai intens difuziune. Cu ajutorul veziculelor micropinocitare, metaboliții, molecule mari de proteine, sunt transportați prin pereții capilari în ambele direcții. Compușii cu greutate moleculară mică și apa sunt transportați prin fenestre și goluri intercelulare de 2-5 nm în diametru situate între nexusuri. Fantele largi ale capilarelor sinusoidale sunt capabile să treacă nu numai lichid, ci și diverși compuși macromoleculari și particule mici. Stratul bazal reprezintă un obstacol pentru transportul compuşilor macromoleculari şi elemente de formă sânge.
În capilarele sanguine ale glandelor endocrine, sistem urinar, plexurile vasculare ale creierului, corp ciliar ochii, capilarele venoase ale pielii și intestinelor, endoteliul este fenestrat, are găuri - porii. Porii rotunjiți (fenestra) cu un diametru de aproximativ 70 nm, dispuși regulat (aproximativ 30 pe 1 µm2), sunt închiși de o diafragmă subțire cu un singur strat. Nu există diafragmă în capilarele glomerulare ale rinichiului.
Structura venule postcapilareîntr-o măsură considerabilă asemănătoare cu structura pereţilor capilarelor. Au doar mai multe pericite și un lumen mai larg. Celulele musculare netede și fibrele de țesut conjunctiv ale învelișului exterior apar în pereții venulelor mici. În zidurile celor mai mari venula există deja 1-2 straturi de celule musculare netede alungite și turtite - miocite și o adventiță destul de bine definită. Nu există membrană elastică în vene.
Venulele postcapilare, ca și capilarele, sunt implicate în schimbul de lichid, ioni și metaboliți. În timpul proceselor patologice (inflamație, alergie), datorită deschiderii contactelor intercelulare, acestea devin permeabile la plasmă și celulele sanguine. Venulele colective nu au această capacitate.
De obicei, un vas arterial, o arteriolă, se apropie de rețeaua capilară, iar o venulă o părăsește. În unele organe (rinichi, ficat) există o abatere de la această regulă. Deci, o arteriolă (vasul de aducere) se apropie de glomerulul vascular al corpusculului renal, care se ramifică în capilare. Din glomerulul vascular iese și o arteriolă (vas eferent), și nu o venulă. O rețea capilară introdusă între două vase de același tip (artere) se numește „rețea minunată”.
Numărul total de vene depășește numărul de artere, iar valoarea totală (volumul) patului venos este mai mare decât cea arterială. Denumirile venelor profunde sunt asemănătoare cu denumirile arterelor cu care sunt adiacente venele (artera ulnară - vena ulnară, artera tibială - vena tibială). Aceste vene profunde sunt pereche.
Majoritatea venelor situate în cavitățile corpului sunt solitare. Venele profunde nepereche sunt jugulara internă, subclavia, iliacă (comune, externă, internă), femurală și altele. Venele superficiale sunt legate de venele profunde prin așa-numitele vene perforante, care acționează ca anastomoze. Venele învecinate sunt, de asemenea, interconectate prin numeroase anastomoze, care se formează împreună plexuri venoase (plex venosus), care sunt bine exprimate la suprafata sau in peretii unor organe interne ( Vezică, rect).
Cele mai mari vene ale circulației sistemice sunt vena cavă superioară și inferioară. Sistemul venei cave inferioare include și vena portă cu afluenții săi.
Fluxul de sânge giratoriu (bypass) este efectuat de-a lungul vene colaterale (venae collaterales), prin care sângele venos curge în jurul traseului principal. Anastomozele dintre afluenții unei vene mari (principale) se numesc anastomoze venoase intrasistemice. Între afluenții diferitelor vene mari (vena cava superioară și inferioară, vena portă) există anastomoze venoase intersistemice, care sunt căi colaterale pentru scurgerea sângelui venos ocolind venele principale. Anastomozele venoase sunt mai frecvente și mai bine dezvoltate decât anastomozele arteriale.
Structura peretelui venelor fundamental asemănătoare cu structura pereților arterelor. Peretele venei este, de asemenea, format din trei cochilii (vezi Fig. 61). Există două tipuri de vene: amusculare și musculare. La vene de tip non-muscular includ venele durei mater, pia mater, retinei, oasele, splina și placenta. Pereții acestor vene nu au o membrană musculară. Venele fără muşchi sunt fuzionate cu structurile fibroase ale organelor şi, prin urmare, nu se prăbuşesc. În astfel de vene, membrana bazală este adiacentă endoteliului, în spatele căruia există un strat subțire de țesut conjunctiv fibros lax, care fuzionează cu țesuturile în care sunt situate aceste vene.
Vene de tip muscular subdivizat în vene cu dezvoltare slabă, medie și puternică a elementelor musculare. Viena co dezvoltare slabă elementele musculare (diametrul de până la 1-2 mm) sunt localizate în principal
partea superioară a corpului, gâtul și fața. Venele mici sunt foarte asemănătoare ca structură cu cele mai largi venule musculare. Pe măsură ce diametrul crește, în pereții venelor apar două straturi circulare de miocite. Venele de calibru mediu includ vene superficiale (subcutanate), precum și vene ale organelor interne. Învelișul lor interior conține un strat de celule endoteliale plate rotunjite sau poligonale interconectate prin nexusuri. Endoteliul se sprijină pe o membrană bazală subțire care îl separă de țesutul conjunctiv subendotelial. Aceste vene nu au o membrană elastică internă. Învelișul mijlociu subțire este format din 2-3 straturi de celule musculare netede mici aplatizate circular - miocite, separate prin mănunchiuri de colagen și fibre elastice. Învelișul extern este format din țesut conjunctiv lax, în care trec fibrele nervoase, vasele mici de sânge („vasele vasculare”) și vasele limfatice.
În venele mari cu o dezvoltare slabă a elementelor musculare, membrana bazală a endoteliului este slab exprimată. În învelișul mijlociu, un număr mic de miocite sunt situate circular, care au multe contacte mioendoteliale. Învelișul extern al unor astfel de vene este groasă, constă din țesut conjunctiv lax, în care există multe fibre nervoase nemielinice care formează plexuri nervoase, trec vasele vasculare și limfatice.
În venele cu o dezvoltare medie a elementelor musculare (brahiale etc.), endoteliul, care nu diferă de cel descris mai sus, este separat printr-o membrană bazală de stratul subendotelial. Intima formează valve. Nu există membrană elastică internă. Teaca mediană este mult mai subțire decât cea a arterei corespunzătoare și constă din mănunchiuri aranjate circular de celule musculare netede separate de țesut conjunctiv fibros. Membrana elastică exterioară este absentă. Învelișul extern (adventiția) este bine dezvoltat, vasele și nervii trec prin ea.
Venele cu o dezvoltare puternică a elementelor musculare sunt vene mari din jumătatea inferioară a trunchiului și picioarelor. Au mănunchiuri de celule musculare netede nu numai în mijloc, ci și în învelișul exterior. În învelișul mijlociu al venei, cu o dezvoltare puternică a elementelor musculare, există mai multe straturi de miocite netede dispuse circular. Endoteliul se află pe membrana bazală, sub care se află un strat subendotelial format din țesut conjunctiv fibros lax. Membrana elastică internă nu este formată.
Mucoasa interioară a majorității venelor medii și a unor vene mari formează valve (Fig. 130). Cu toate acestea, există vene în care valve

Orez. 130. Valve venoase. Vena este tăiată pe lungime și desfășurată: 1 - lumenul venei; 2 - foițe ale valvelor venoase
absent, de exemplu, venele cavitate, brahiocefalice, iliace comune și interne, venele inimii, plămânii, glandele suprarenale, creierul și membranele acestuia, organele parenchimatoase, măduva osoasă.
supape- sunt pliuri subtiri ale cochiliei interioare, formate dintr-un strat subtire de tesut conjunctiv fibros, acoperit pe ambele fete cu endoteliu. Valvele permit sângelui să treacă numai spre inimă, împiedică fluxul invers al sângelui în vene și protejează inima de consumul excesiv de energie pentru a depăși mișcările oscilatorii ale sângelui.
vene (sinusuri)în care curge sângele din creier, situat
sunt situate în grosimea (prelungirile) durei mater. Aceste sinusuri venoase au pereți care nu se prăbușesc, asigurând fluxul sanguin nestingherit din cavitatea craniană către venele extracraniene (jugulară internă).
Venele, în primul rând venele ficatului, plexurile venoase subpapilare ale pielii și regiunea celiacă, sunt vase capacitive și, prin urmare, sunt capabile să depună o cantitate mare de sânge.
Un rol important în implementarea funcției sistemului cardiovascular îl joacă vasele de manevră - anastomoze arteriolo-venulare (anastomoze arteriovenulare). Când se deschid, fluxul de sânge prin capilarele unei anumite unități sau zone de microcirculație este redus sau chiar oprit, vine sângeleîn jurul capilarelor. Există adevărate anastomoze arteriolo-venulare, sau șunturi, care deversează sângele arterial în vene și anastomoze atipice, sau semisunturi, prin care curge sânge mixt (Fig. 131). Anastomozele arteriolo-venulare tipice se găsesc în pielea degetelor și a piciorului, patul unghiei, buzele și nasul. Ele formează, de asemenea, cea mai mare parte a corpului carotidian, aortic și coccigian. Acestea sunt vase scurte, adesea sinuoase.

Orez. 131. Anastomoze arteriolo-venulare (AVA): I - AVA fără dispozitiv special de blocare: 1 - arteriolă; 2 - venulă; 3 - anastomoză; 4 - miocite netede ale anastomozei; II - AVA cu dispozitiv special: A - anastomoză de tipul arterei trase; B - anastomoza simpla de tip epitelioid; B - anastomoză complexă de tip epitelioid (glomerulară); 1 - endoteliu; 2 - fascicule dispuse longitudinal de miocite netede; 3 - membrana elastica interna; 4 - arteriola; 5 - venulă; 6 - anastomoză; 7 - celule epitelioide ale anastomozei; 8 - capilare în teaca de țesut conjunctiv; III - anastomoza atipica: 1 - arteriola; 2 - hemocapilar scurt; 3 - venulă (conform lui Yu.I. Afanasiev)
Alimentarea cu sânge a vaselor de sânge. Vasele de sânge sunt alimentate de sistem „vasele vaselor” (vasa vasorum), care sunt ramuri de artere situate în ţesutul conjunctiv adiacent. Capilarele sanguine sunt prezente numai în învelișul exterior al arterelor. Nutriția și schimbul de gaze ale membranelor interioare și medii se realizează prin difuzie din sângele care curge în lumenul arterei. Ieșirea sângelui venos din secțiunile corespunzătoare ale peretelui arterial are loc prin vene, de asemenea legate de sistemul vascular. Vasele vaselor din pereții venelor furnizează sânge către toate membranele lor, iar capilarele se deschid în vena însăși.
nervi autonomi, vasele însoțitoare își inervează pereții (arterele și venele). Aceștia sunt predominant nervi adrenergici simpatici care provoacă contracția miocitelor netede.
Arterele și venele umane îndeplinesc diferite sarcini în organism. În acest sens, pot fi observate diferențe semnificative în morfologia și condițiile de trecere a sângelui, deși structura generala, cu rare excepții, toate navele au aceleași. Pereții lor au trei straturi: interior, mijloc, exterior.
Învelișul interior, numit intima, are fără greș 2 straturi:
- endoteliul care căptușește suprafața interioară este un strat de celule epiteliale scuamoase;
- subendoteliul - situat sub endoteliu, este format din țesut conjunctiv cu o structură laxă.
Învelișul mijlociu este alcătuit din miocite, fibre elastice și de colagen.
Învelișul exterior, numit „adventiție”, este un țesut conjunctiv fibros cu o structură liberă, echipat cu vase vasculare, nervi și vase limfatice.
arterelor
Acestea sunt vase de sânge care transportă sângele de la inimă către toate organele și țesuturile. Există arteriole și artere (mici, medii, mari). Pereții lor au trei straturi: intimă, media și adventiție. Arterele sunt clasificate după mai multe criterii.
În funcție de structura stratului mijlociu, se disting trei tipuri de artere:
- Elastic. Stratul lor mijlociu al peretelui este format din fibre elastice care pot rezista la hipertensiunea arterială care se dezvoltă atunci când este ejectată. Această specie include trunchiul pulmonar și aorta.
- Mixt (musculo-elastic). Stratul mijlociu este format dintr-un număr variabil de miocite și fibre elastice. Acestea includ carotida, subclavia, iliaca.
- Muscular. Stratul lor mijlociu este reprezentat de miocite individuale situate circular.
După locație în raport cu organele arterei, sunt împărțite în trei tipuri:
- Trunchi - furnizează sânge către părți ale corpului.
- Organ - transportă sângele către organe.
- Intraorganice – au ramuri în interiorul organelor.
Viena
Sunt non-musculari si musculari.
Pereții venelor nemusculare sunt formați din endoteliu și țesut conjunctiv lax. Astfel de vase sunt în țesut osos, placentă, creier, retină, splină.
Venele musculare, la rândul lor, sunt împărțite în trei tipuri, în funcție de modul în care sunt dezvoltate miocitele:
- slab dezvoltat (gât, față, top parte corp);
- mijlocii (vene brahiale si mici);
- puternic (partea inferioară a corpului și picioarelor).
Prin vene, cu excepția ombilicalului și a celui pulmonar, se transferă sânge, care a dat oxigen și nutriențiși a îndepărtat dioxidul de carbon și produsele de degradare ca urmare a proceselor metabolice. Se deplasează de la organe la inimă. Cel mai adesea, ea trebuie să depășească gravitația și viteza ei este mai mică, ceea ce este asociat cu particularitățile hemodinamicii (presiune mai scăzută în vase, absența căderii sale puternice, o cantitate mică de oxigen în sânge).
Structura și caracteristicile sale:
- Mai mare în diametru decât arterele.
- Stratul subendotelial slab dezvoltat și componenta elastică.
- Pereții sunt subțiri și cad ușor.
- Elementele musculare netede ale stratului mijlociu sunt destul de slab dezvoltate.
- Strat exterior pronunțat.
- Prezența unui aparat valvular, care este format de stratul interior al peretelui venei. Baza valvelor este formată din miocite netede, în interiorul valvelor - țesut conjunctiv fibros, în exterior sunt acoperite cu un strat de endoteliu.
- Toate cochiliile peretelui sunt înzestrate cu vase vasculare.
Echilibrul dintre sângele venos și cel arterial este asigurat de mai mulți factori:
- un număr mare de vene;
- calibrul lor mai mare;
- rețea densă de vene;
- formarea plexurilor venoase.
Diferențele
Prin ce diferă arterele de vene? Aceste vase de sânge au diferențe semnificative în multe privințe.

Arterele și venele, în primul rând, diferă în structura peretelui
După structura peretelui
Arterele au pereți groși, multe fibre elastice, mușchi netezi bine dezvoltați și nu se prăbușesc decât dacă sunt umplute cu sânge. Datorită contractilității țesuturilor care alcătuiesc pereții lor, sângele oxigenat este livrat rapid către toate organele. Celulele care alcătuiesc straturile pereților asigură trecerea nestingherită a sângelui prin artere. Suprafața lor interioară este ondulată. Arterele trebuie să reziste la presiunea ridicată care este creată de ejecțiile puternice de sânge.
Presiunea în vene este scăzută, astfel încât pereții sunt mai subțiri. Ele cad în absența sângelui în ele. Stratul lor muscular nu este capabil să se contracte ca cel al arterelor. Suprafața din interiorul vasului este netedă. Sângele se mișcă încet prin ele.
În vene, cea mai groasă coajă este considerată a fi cea exterioară, în artere - cea din mijloc. Venele nu au membrane elastice, arterele au interne și externe.
După formă
Arterele au o formă cilindrică destul de regulată, sunt rotunde în secțiune transversală.
Datorită presiunii altor organe, venele sunt turtite, forma lor este sinuoasă, fie se îngustează, fie se extind, ceea ce este asociat cu localizarea supapelor.
În număr
Există mai multe vene în corpul uman, mai puține artere. Majoritatea arterelor medii sunt însoțite de o pereche de vene.
Prin prezența supapelor
Majoritatea venelor au valve care împiedică curgerea sângelui în interior reversul. Ele sunt situate în perechi unul față de celălalt în întregul vas. Nu se găsesc în venele cavale, brahiocefalice, iliace, precum și în venele inimii, creierului și măduvei osoase roșii.
În artere, valvele sunt situate la ieșirea vaselor din inimă.
După volumul de sânge
Venele circulă aproximativ de două ori mai mult sânge decât arterele.
După locație
Arterele se află adânc în țesuturi și se apropie de piele doar în câteva locuri în care se aude pulsul: pe tâmple, gât, încheietură și copp. Locația lor este aproximativ aceeași pentru toți oamenii.

Venele sunt în mare parte situate aproape de suprafața pielii.
Localizarea venelor oameni diferiti Poate diferi.
Pentru a asigura mișcarea sângelui
În artere, sângele curge sub presiunea forței inimii, care îl împinge afară. La început, viteza este de aproximativ 40 m/s, apoi scade treptat.
Fluxul de sânge în vene are loc din cauza mai multor factori:
- forța de presiune, în funcție de impulsul sângelui din mușchiul inimii și artere;
- forța de aspirație a inimii în timpul relaxării dintre contracții, adică crearea presiunii negative în vene din cauza expansiunii atriilor;
- acțiune de aspirație asupra venelor toracice ale mișcărilor respiratorii;
- contracția mușchilor picioarelor și brațelor.
În plus, aproximativ o treime din sânge se află în depozitele venoase (în vena portă, splină, piele, pereții stomacului și intestinelor). Este împins de acolo dacă este necesar să se mărească volumul de sânge circulant, de exemplu, cu sângerare masivă, cu efort fizic mare.
După culoarea și compoziția sângelui
Arterele transportă sângele de la inimă la organe. Este îmbogățit cu oxigen și are o culoare stacojie.
Venele asigură fluxul de sânge de la țesuturi la inimă. Sânge dezoxigenat, care conține dioxid de carbon și produși de descompunere formați în timpul proceselor metabolice, are o culoare mai închisă.
Arterial și au semne diferite. În primul caz, sângele este aruncat într-o fântână, în al doilea, curge într-un jet. Arterial - mai intens și mai periculos pentru oameni.
Astfel, se pot identifica principalele diferențe:
- Arterele transportă sângele de la inimă la organe, venele îl duc înapoi la inimă. sânge arterial transportă oxigen, venos returnează dioxid de carbon.
- Pereții arteriali sunt mai elastici și mai groși decât cei venosi. În artere, sângele este împins cu forță și se mișcă sub presiune, în vene curge calm, în timp ce valvele nu îi permit să se miște în sens opus.
- Există de 2 ori mai puține artere decât vene și sunt adânci. Venele sunt localizate în cele mai multe cazuri superficial, rețeaua lor este mai largă.
Venele, spre deosebire de artere, sunt folosite în medicină pentru a obține material pentru analiză și pentru administrare. medicamenteși alte fluide direct în fluxul sanguin.
Din mezenchim se dezvoltă vasele de sânge. Mai întâi, este așezat peretele primar, care mai târziu se transformă în carcasa interioară a vaselor. Celulele mezenchime, atunci când sunt combinate, formează o cavitate a vaselor viitoare. Peretele vasului primar este format din celule mezenchimale plate care formează stratul interior al viitoarelor vase. Acest strat de celule plate aparține endoteliului. Mai târziu, din mezenchimul înconjurător se formează peretele vasului final, mai complex. Este caracteristic că toate vasele din perioada embrionară sunt așezate și construite ca capilare și numai în procesul lor dezvoltare ulterioară un perete capilar simplu este înconjurat treptat de diverse elemente structurale, iar vasul capilar se transformă fie într-o arteră, fie într-o venă, fie într-un vas limfatic.
Pereții formați în final ai vaselor atât ai arterelor, cât și ai venelor nu sunt aceiași pe toată lungimea lor, dar ambii constau din trei straturi principale (Fig. 231). Comun tuturor vaselor este o înveliș interioară subțire, sau intimă (tunica intima), căptușită din partea laterală a cavității vasului cu celulele endoteliale poligonale cele mai subțiri, foarte elastice și plate. Intima este o continuare directă a endoteliului endocardului. Această înveliș interioară cu o suprafață netedă și uniformă împiedică coagularea sângelui. Dacă endoteliul vasului este deteriorat de o rană, infecție, proces inflamator sau distrofic etc., atunci se formează mici cheaguri de sânge (cheaguri - trombi) la locul leziunii, care pot crește în dimensiune și pot provoca blocarea vasului. Uneori, se desprind de locul de formare, sunt duși de fluxul sanguin și, ca așa-numitele embolii, înfundă vasul într-un alt loc. Efectul unui astfel de tromb sau embol depinde de locul în care vasul este blocat. Deci, blocarea unui vas din creier poate provoca paralizie; blocaj artera coronariana a inimii privează mușchiul inimii de fluxul sanguin, care se exprimă într-un atac de cord sever și duce adesea la moarte. Blocarea unui vas în orice parte a corpului sau organ intern, îl privează de nutriție și poate duce la necroză (gangrenă) a părții furnizate a organului.
În afara stratului interior se află învelișul mijlociu (media), constând din fibre musculare netede circulare cu un amestec de țesut conjunctiv elastic.
Învelișul exterior al vaselor (adventiția) îl învelește pe cel din mijloc. Este construit în toate vasele din țesut conjunctiv fibros fibros, conținând fibre elastice localizate predominant longitudinal și celule de țesut conjunctiv.
La marginea cochiliilor mijlocii și interioare, mijlocii și exterioare ale vaselor, fibrele elastice formează, parcă, o placă subțire (membrana elastica interna, membrana elastica externa).
În învelișurile exterioare și medii ale vaselor de sânge, vasele care își alimentează peretele (vasa vasorum) se ramifică.
Pereții vaselor capilare sunt extrem de subțiri (aproximativ 2 μ) și constau în principal dintr-un strat de celule endoteliale care formează tubul capilar. Acest tub endotelial este împletit extern cu cea mai fină rețea de fibre pe care este suspendat, datorită căreia este foarte ușor și fără deteriorare să fie deplasat. Fibrele pleacă dintr-un film subțire, principal, care este, de asemenea, asociat cu celule speciale - pericitele, care acoperă capilarele. Peretele capilar este ușor permeabil la leucocite și sânge; tocmai la nivelul capilarelor prin peretele lor schimbul dintre sânge şi fluide tisulare, precum și între sânge și mediu (în organele excretoare).
Arterele și venele sunt de obicei împărțite în mari, medii și mici. Cele mai mici artere și vene care trec în capilare se numesc arteriole și venule. Peretele arteriolei este format din toate cele trei membrane. Cel mai interior endotelial, iar cel din mijloc după el, este construit din celule musculare netede dispuse circular. Când o arteriolă trece într-un capilar, doar celulele musculare netede sunt observate în peretele său. Odată cu mărirea acelorași artere, numărul de celule musculare crește treptat până la un strat inelar continuu - artere de tip muscular.
Structura arterelor mici și mijlocii diferă prin alte caracteristici. Direct sub membrana endotelială interioară se află un strat de celule alungite și stelate, care în arterele mai mari formează un strat care joacă rolul unui cambium (stratul de creștere) pentru vase. Acest strat este implicat în procesele de regenerare a peretelui vasului, adică are capacitatea de a restabili straturile musculare și endoteliale ale vasului. În arterele de calibru mediu sau de tip mixt, stratul cambial (de creștere) este mai dezvoltat.
Arterele de calibru mare (aorta, ramurile sale mari) se numesc artere de tip elastic. Elementele elastice predomină în pereții acestora; în învelișul mijlociu sunt așezate concentric membrane elastice puternice, între care se află un număr semnificativ mai mic de celule musculare netede. Stratul cambial de celule, bine exprimat în arterele mici și mijlocii, în arterele mari se transformă într-un strat de țesut conjunctiv lax subendotelial bogat în celule.
Datorită elasticității pereților arterei, precum tuburile de cauciuc, sub presiunea sângelui, se pot întinde cu ușurință și nu se prăbușesc, chiar dacă sângele este eliberat din ele. Toate elementele elastice ale vaselor formează împreună un singur schelet elastic, funcționând ca un arc, readucend de fiecare dată peretele vasului la starea inițială, de îndată ce fibrele musculare netede se relaxează. Deoarece arterele, în special cele mari, trebuie să reziste la o tensiune arterială destul de mare, pereții lor sunt foarte puternici. Observațiile și experimentele arată că pereții arteriali pot rezista chiar și la o presiune atât de puternică cum se întâmplă în cazanul cu abur al unei locomotive cu abur obișnuite (15 atm.).
Pereții venelor sunt de obicei mai subțiri decât pereții arterelor, în special teaca lor medială. Există, de asemenea, mult mai puțin țesut elastic în peretele venos, astfel încât venele se prăbușesc foarte ușor. Învelișul exterior este construit din țesut conjunctiv fibros, în care predomină fibrele de colagen.
O caracteristică a venelor este prezența valvelor în ele sub formă de buzunare semilunare (Fig. 232), formate din dublarea învelișului interior (intima). Cu toate acestea, valvele nu se găsesc în toate venele corpului nostru; sunt lipsiți de venele creierului și membranele acestuia, venele oaselor, precum și o parte semnificativă a venelor viscerelor. Valvele sunt mai frecvente în venele membrelor și gâtului, sunt deschise spre inimă, adică în direcția fluxului sanguin. Blocarea refluxului care poate apărea din cauza presiune scăzută sânge și în virtutea legii gravitației ( presiune hidrostatica), valvele facilitează fluxul sanguin.

Dacă nu ar exista valve în vene, întreaga greutate a unei coloane de sânge cu o înălțime mai mare de 1 m ar apăsa pe sângele care vine. membru inferior sânge și acest lucru ar împiedica foarte mult circulația sângelui. În plus, dacă venele ar fi tuburi rigide, valvele singure nu ar putea circula sângele, deoarece totuși întreaga coloană de fluid ar apăsa pe secțiunile subiacente. Venele sunt situate printre muschii scheletici mari, care, contractându-se și relaxându-se, comprimă periodic vasele venoase. Când muşchiul contractant comprimă vena, valvele de sub ciupire se închid, iar cele de deasupra se deschid; când mușchiul se relaxează și vena este din nou liberă de compresie, valvele superioare din ea se închid și rețin coloana de sânge din amonte, în timp ce cele inferioare se deschid și permit vasului să se umple cu sânge care vine de jos. Această acțiune de pompare a mușchilor (sau „pompa musculară”) ajută foarte mult circulația sângelui; a sta multe ore într-un singur loc, în care mușchii ajută puțin la mișcarea sângelui, este mai obositor decât mersul pe jos.
Structura și proprietățile pereților vaselor de sânge depind de funcțiile îndeplinite de vasele în ansamblu. sistem vascular persoană. În compoziția pereților vaselor de sânge, un intern ( intimitate), in medie ( mass-media) și exterior ( adventice) scoici.
Toate vasele de sânge și cavitățile inimii sunt căptușite din interior cu un strat de celule endoteliale, care face parte din intima vaselor. Endoteliul din vasele intacte formează o suprafață interioară netedă, care ajută la reducerea rezistenței la fluxul sanguin, protejează împotriva deteriorării și previne tromboza. Celulele endoteliale sunt implicate în transportul de substanțe prin pereții vasculari și răspund la influențe mecanice și de altă natură prin sinteza și secreția de molecule vasoactive și alte molecule de semnalizare.
Compoziția cochiliei interioare (intimei) a vaselor include și o rețea de fibre elastice, dezvoltată mai ales puternic în vasele de tip elastic - aorta și vasele arteriale mari.
LA stratul mijlociu fibrele musculare netede (celulele) sunt dispuse circular, capabile să se contracte ca răspuns la diferite influențe. Există mai ales multe astfel de fibre în vasele de tip muscular - arterele terminale mici și arteriole. Pe măsură ce se contractă, tensiunea crește. peretele vascular, o scădere a lumenului vaselor și a fluxului sanguin în vasele situate mai distal până la oprirea acestuia.
strat exterior Peretele vascular conține fibre de colagen și celule adipoase. Fibrele de colagen măresc rezistența pereților vaselor arteriale la acțiunea tensiunii arteriale crescute și le protejează pe acestea și vasele venoase de întinderea excesivă și ruptură.
Orez. Structura pereților vaselor de sânge
Masa. Organizarea structurală și funcțională a peretelui vasului
|
Nume |
Caracteristică |
|
Endoteliu (intima) |
Suprafața interioară, netedă a vaselor, constând în principal dintr-un singur strat de celule scuamoase, membrana principală și lamina elastică internă |
|
Constă din mai multe straturi musculare care se întrepătrund între plăcile elastice interioare și exterioare |
|
|
Fibre elastice |
Sunt situate în cochiliile interioare, mijlocii și exterioare și formează o rețea relativ densă (în special în intimă), pot fi întinse cu ușurință de mai multe ori și creează tensiune elastică |
|
Fibre de colagen |
Sunt situate în învelișurile mijlocii și exterioare, formează o rețea care oferă mult mai multă rezistență la întinderea vaselor decât fibrele elastice, dar, având o structură pliată, contracarează fluxul sanguin doar dacă vasul este întins într-o anumită măsură. |
|
celule musculare netede |
Ele formează învelișul mijlociu, sunt conectate între ele și cu fibre elastice și de colagen, creează o tensiune activă a peretelui vascular (tonul vascular) |
|
Adventiția |
Este învelișul exterior al vasului și este format din țesut conjunctiv lax (fibre de colagen), fibroblaste. mastocite, terminații nervoase și în vasele mari include în plus capilare mici de sânge și limfatice, în funcție de tipul de vase, are o grosime, densitate și permeabilitate diferite |
Clasificarea funcțională și tipurile de vase
Activitatea inimii și a vaselor de sânge asigură mișcarea continuă a sângelui în organism, redistribuirea acestuia între organe, în funcție de starea lor funcțională. O diferență de tensiune arterială este creată în vase; presiunea din arterele mari este mult mai mare decât presiunea din arterele mici. Diferența de presiune determină mișcarea sângelui: sângele curge din acele vase unde presiunea este mai mare către acele vase unde presiunea este scăzută, de la artere la capilare, vene, din vene către inimă.
În funcție de funcția îndeplinită, vasele mari și mici sunt împărțite în mai multe grupuri:
- amortizoare (vase de tip elastic);
- rezistiv (vase de rezistență);
- vasele sfincterului;
- vase de schimb;
- vase capacitive;
- vasele de manevra (anastomoze arteriovenoase).
Vase de amortizare(principale, vasele camerei de compresie) - aorta, artera pulmonarași toate arterele mari care se extind din ele, vasele arteriale tip elastic. Aceste vase primesc sângele expulzat de ventriculi la o presiune relativ mare (aproximativ 120 mm Hg pentru ventriculul stâng și până la 30 mm Hg pentru ventriculul drept). Elasticitatea marilor vase va fi creată de un strat bine definit de fibre elastice în ele, situat între straturile endoteliului și ale mușchilor. Vasele de amortizare sunt întinse pentru a primi sângele expulzat sub presiune de către ventriculi. Acest lucru atenuează impactul hidrodinamic al sângelui ejectat împotriva pereților vaselor de sânge, iar fibrele lor elastice stochează energia potențială care este cheltuită pentru menținerea tensiune arterialași promovarea sângelui la periferie în timpul diastolei ventriculilor inimii. Vasele de amortizare oferă o rezistență redusă la fluxul sanguin.
Vase rezistive(vase de rezistență) - artere mici, arteriole și metarteriole. Aceste vase oferă cea mai mare rezistență la fluxul sanguin, deoarece au un diametru mic și conțin un strat gros de celule musculare netede dispuse circular în perete. Celulele musculare netede care se contractă sub acțiunea neurotransmițătorilor, hormonilor și a altor substanțe vasoactive pot reduce dramatic lumenul vaselor de sânge, pot crește rezistența la fluxul sanguin și pot reduce fluxul sanguin în organe sau în zonele lor individuale. Odată cu relaxarea miocitelor netede, lumenul vaselor și fluxul sanguin cresc. Astfel, vasele rezistive îndeplinesc funcția de reglare a fluxului sanguin al organelor și afectează valoarea tensiunii arteriale.
vase de schimb- capilarele, precum si vasele pre si postcapilare, prin care apa, gazele si substantele organice sunt schimbate intre sange si tesuturi. Peretele capilar este format dintr-un singur strat de celule endoteliale și o membrană bazală. Nu există celule musculare în peretele capilarelor care le-ar putea modifica în mod activ diametrul și rezistența la fluxul sanguin. Prin urmare, numărul de capilare deschise, lumenul acestora, rata fluxului sanguin capilar și schimbul transcapilar se modifică pasiv și depind de starea pericitelor - celule musculare netede situate circular în jurul vaselor precapilare și de starea arteriolelor. Odată cu extinderea arteriolelor și relaxarea pericitelor, fluxul sanguin capilar crește, iar odată cu îngustarea arteriolelor și reducerea pericitelor, acesta încetinește. Încetinirea fluxului sanguin în capilare se observă și odată cu îngustarea venulelor.
vase capacitive reprezentate prin vene. Datorita extensibilitatii lor mari, venele pot retine volume mari de sange si astfel sa ofere un fel de depunere – incetinind intoarcerea in atrii. Venele splinei, ficatului, pielii și plămânilor au proprietăți de depunere deosebit de pronunțate. Lumenul transversal al venelor în condiții de scăzut tensiune arteriala are formă ovală. Prin urmare, cu o creștere a fluxului sanguin, venele, chiar și fără a se întinde, ci doar luând o formă mai rotunjită, pot găzdui mai mult sânge(depuneți-l). În pereții venelor există un strat muscular pronunțat, format din celule musculare netede dispuse circular. Odată cu contracția lor, diametrul venelor scade, cantitatea de sânge depusă scade și întoarcerea sângelui la inimă crește. Astfel, venele sunt implicate în reglarea volumului de sânge care revine la inimă, influențând contracțiile acesteia.
Nave de șunt sunt anastomoze între vasele arteriale și venoase. Există un strat muscular în peretele vaselor anastomozatoare. Când miocitele netede ale acestui strat se relaxează, vasul de anastomoză se deschide și rezistența la fluxul sanguin scade în el. Sângele arterial este evacuat de-a lungul gradientului de presiune prin vasul anastomozator în venă, iar fluxul sanguin prin vasele microvasculare, inclusiv capilarele, scade (până la încetare). Acest lucru poate fi însoțit de o scădere a fluxului sanguin local prin organ sau o parte a acestuia și o încălcare a metabolismului tisular. Există în special multe vase de manevră în piele, unde anastomozele arteriovenoase sunt pornite pentru a reduce transferul de căldură, cu amenințarea scăderii temperaturii corpului.
Vasele de retur de sânge in inima sunt mijlocii, mari si vena cava.
Tabelul 1. Caracteristicile arhitectonicii și hemodinamicii patului vascular