05.01.2018
Acil kardiyoversiyon endikasyonları. EIT veya elektropuls tedavisi.
Elektropuls tedavisi ile ilgili çok sayıda soru, bu konudaki mevcut bilgileri bu makale şeklinde düzenlememi istedi. Bu makalede ortaya konan belirli konulara ilişkin ayrıntılı sunum için okuyucudan şimdiden özür dilerim, ancak bana öyle geliyor ki, bazı temel noktaları anlamak için gereklidir. doğru yaklaşım klinik uygulamada bu tür bir tedavinin kullanımına.
yani elektropuls tedavisi(EIT) defibrilasyon ve kardiyoversiyonu içerir. Bu iki tür EIT, tüm benzerliklerine rağmen önemli farklılıklara sahiptir. defibrilasyon elektrik deşarjı uygulayarak ventriküler fibrilasyonu durdurma prosedürüdür, en önemli resüsitasyon önlemidir ve ortalama bir değerle bile yapılmalıdır. sağlık personeli. kardiyoversiyon- kalp döngüsünün belirli bir aşamasında bir elektrik deşarjı uygulayarak miyokarddaki uyarma dolaşımının sona ermesine dayanan taşiaritmilerin tedavisi için bir yöntem. Kardiyoversiyon planlanıyor - diğer tedavi yöntemlerinin etkisizliği ile ritmin stabil hemodinami ile restorasyonu, bir doktor tarafından gerçekleştirilir ve acil durum - kararsız hemodinamiğe sahip taşiaritmi paroksizmleri ile ve diğer tedavi yöntemlerine dirençli olarak gerçekleştirilir. hem de sözde ile. nabızsız ventriküler taşikardi (ikinci durumda, senkronizasyon olmadan gerçekleştirilir ve bu nedenle defibrilasyona eşdeğerdir). İkinci klinik durumun dolaşım durmasına eşit olduğu düşünüldüğünde, bu durumda hayat kurtaran bir manipülasyon olarak kardiyoversiyon da bir sağlık görevlisi tarafından yapılabilir. Kardiyoversiyon senkronizasyon gerektirir - R dalgasının kaydedildiği anda bir darbenin uygulanması, aksi takdirde kalp döngüsünün başka bir aşamasında bir deşarjın uygulanması prosedürün etkisizliğine ve hatta ventriküler fibrilasyonun gelişmesine yol açabilir. .
Bu yazıda sadece harici defibrilasyon ve kardiyoversiyon hakkında konuşacağımız, açık kalp cerrahlarına dahiliyi bırakacağımız açıktır.
Arka fon
Aritmilerin ve kalp bloklarının tedavisi için elektriksel yöntemler 18. yüzyılın ikinci yarısına kadar uzanmaktadır. Görünüşlerinin ve gelişimlerinin tarihi çok ilginç. yardımcı olmak için elektriksel darbelerin kullanımına ilişkin ilk resmi olarak belgelenmiş vaka ani ölüm Londra'nın Soho semtinde oturan Bay Squires'ın (Squires), Leyden kutularından elektrik boşalması kullanarak birinci kattan düşen üç yaşındaki bir kıza yardım etmeye çalıştığı 16 Temmuz 1774'e atıfta bulunur. Kızın vücudunun çeşitli yerlerine elektrik deşarjı uygulamaya başladığında, düşüşünden bu yana yirmi dakika geçmişti, ancak buna rağmen, bölgedeki birkaç elektrik deşarjından sonra. göğüs Bay Squires yine de kurbanda zar zor algılanabilen bir nabız hissetti. Kısa süre sonra, zorlukla da olsa kız nefes almaya başladı. Önümüzdeki birkaç gün boyunca kız bir sersemlik yaşadı, ancak yaklaşık bir hafta sonra tamamen sağlıklıydı.
Daha sonra, defibrilasyon, şu ya da bu şekilde, Luigi Galvani, Charles Kite, John Snow, Jean-Louis Prevost ve Frederic Batelli ve diğer bilim adamları tarafından incelenmiştir. 1947'de Amerikalı cerrah Claude Beck, kalp ameliyatı sırasında 14 yaşındaki bir çocuğu başarıyla defibrile etti. Claude Beck tarafından geliştirilen defibrilatör, alternatif akımla çalıştırıldı ve yalnızca açık defibrilasyona izin verildi.
 Temel bilimsel temeller EIT'yi anlamak için ve bu alandaki ilk ciddi deneyler Paul Zoll tarafından yapıldı. Pacing çalışırken, güçlü bir harici elektrik şokunun uygulanmasının ventriküler fibrilasyonu kesintiye uğratabileceğini öne sürdü ve daha 1956'da Zoll, meslektaşlarıyla birlikte, başarılı transtorasik defibrilasyonun ilk klinik gösterimini gerçekleştirdi.
Temel bilimsel temeller EIT'yi anlamak için ve bu alandaki ilk ciddi deneyler Paul Zoll tarafından yapıldı. Pacing çalışırken, güçlü bir harici elektrik şokunun uygulanmasının ventriküler fibrilasyonu kesintiye uğratabileceğini öne sürdü ve daha 1956'da Zoll, meslektaşlarıyla birlikte, başarılı transtorasik defibrilasyonun ilk klinik gösterimini gerçekleştirdi.
Araştırmasında, alternatif bir akım üreten kendi tasarımına sahip bir defibrilatör kullandı.
1960 yılında Bernard Lown ilk DC defibrilatörünü geliştirdi. Bu defibrilatör, bu tip modern cihazların ilk serisiydi. Lown ayrıca kardiyoversiyon yöntemini önerdi - taşiaritmilerin tedavisi için kalp döngüsü ile senkronize elektrik deşarjlarının kullanılması.
EIT'nin elektrofizyolojik mekanizmaları
Defibrilasyonun etki mekanizmasını açıklamaya çalışan birçok hipotez vardır:
- kritik kütle hipotezi;
- kırılganlığın üst eşiğinin hipotezi;
- kritik nokta hipotezi;
- ilerleyici depolarizasyon hipotezi;
- sanal elektrotlar hipotezi.
Zaten anladığınız gibi, bu kadar çok sayıda hipotez sadece bir şey söylüyor - hiçbiri defibrilasyon mekanizmasını tam olarak açıklamıyor. Tüm bu hipotezleri düşünmek çok zaman alacak ve bu makalenin konusu değil, bu yüzden bir arzunuz varsa, bunları forumda tartışabiliriz. Şimdilik, defibrilasyon dürtüsünün asıl amacının kardiyomiyosit kasılmalarının keskin ve eşzamanlı depolarizasyonlarıyla senkronizasyonunu yeniden sağlamak olduğu varsayımını kendimize bırakalım. Kalp pilinin güvenliği koşullarında restorasyonuna yol açan sözde bir "şarj" vardır.
Burada başarılı defibrilasyon için defibrilasyon dalga formunun önemini tartışmaya yaklaştık. Aynı anda bir defibrilasyon etkisi elde etmek için böyle bir şekil ve büyüklükte bir deşarj kullanmamız gerektiği anlaşılmalıdır (aksine çok küçük bir değerin deşarjının aritmojenik bir etkiye sahip olduğunu unutmayın) ve aynı zamanda Miyokardiyuma mümkün olduğunca az zarar verin. Tek fazlı ve iki fazlı dürtüler vardır.
Tek fazlı dürtü monopolar bir darbedir (akımın sadece bir yönü vardır). Eski defibrilatör modellerinin büyük çoğunluğunda uygulanmaktadır. Tek fazlı bir nabızla defibrilasyon sırasında istenen etkiyi elde etmek için, miyokardiyal hasarı artıran önemli deşarj enerjisi gerekir. Monofazik defibrilatörler 2005'ten beri üretilmiyor.
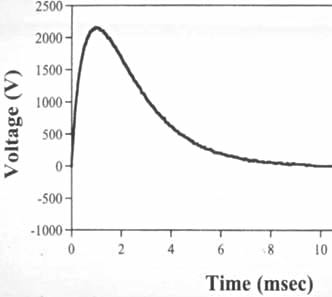
bifazik nabız- bu bipolar bir dürtüdür (akım miyokarddan geçer ve ardından yön değiştirir ve tekrar geçer). Bu durumda, akımın miyokard üzerindeki zararlı etkisini azaltan uyarma dolaşımını durdurmak için daha küçük enerji değerleri yeterlidir. Nispeten düşük şoklarla (200 J'den az) bifazik defibrilasyonun artık açık bir şekilde güvenli ve ventriküler fibrilasyonu durdurmada yüksek enerjili ilerleyici tek fazlı şoklardan daha etkili olduğu kabul edilmektedir.
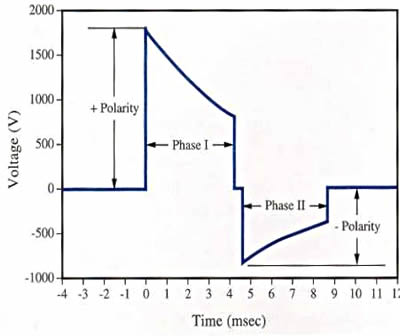
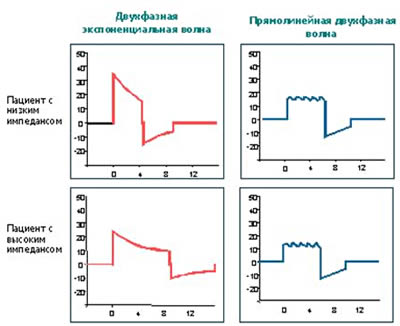 Bipolar dalgada, polaritenin kendisinden ayrı olarak, büyük önemşekline de sahiptir. Doğrusal bifazik nabız ile defibrilasyonun bifazik üstel nabızdan daha etkili olduğu kanıtlanmıştır.
Bipolar dalgada, polaritenin kendisinden ayrı olarak, büyük önemşekline de sahiptir. Doğrusal bifazik nabız ile defibrilasyonun bifazik üstel nabızdan daha etkili olduğu kanıtlanmıştır.
Transtorasik empedans olarak adlandırılan göğüs duvarının direnci hakkında birkaç söz. Fibrilasyonun ortadan kaldırılması, kalbin bölgesinden yeterli güçte bir akım geçtiğinde meydana gelir. Bu bağlamda, defibrilasyonun etkinliği büyük ölçüde hastanın transtorasik empedansına bağlıdır. Yüksek değerlerinde transtorasik empedans, kalpten geçen akımın gücündeki azalma nedeniyle defibrilasyonun etkinliğini azaltabilir. Ortalama yapılı bir yetişkinde, transtorasik empedans ortalama 70-80 ohm'dur. Bu gösterge bir dizi faktörden etkilenebilir: ücretin değeri; göğsün büyüklüğü ve saç çizgisi; elektrotların boyutu ve yeri, göğse bastırma kuvveti; elektrotlar ve hastanın cildi arasındaki iletken (temaslı) malzeme; nefes alma aşaması; uygulanan deşarj sayısı; Hastanın daha önce yaşadığı cerrahi müdahaleler göğüste vb. Genel olarak, transtorasik empedans fenomeni, aparat ölçeğinde kazanılan enerji ile miyokard tarafından fiilen alınan enerji arasındaki farkı açıkladığı için büyük klinik öneme sahiptir. EIT sırasında transtorasik empedansı önemli ölçüde artıran faktörler varsa, o zaman 360 J'lik defibrilatör ölçeğinde ayarlanan enerji ile miyokard üzerindeki gerçek değerinin en iyi %10-20 olması muhtemeldir, yani. 30-60 J ve bu defibrilasyonun başarısını önemli ölçüde azaltacaktır. Modern defibrilatörler, kalp bölgesine belirtilene yakın bir şok uygulamanıza izin veren transtorasik empedansın otomatik telafisi seçeneğine sahiptir. Bu işlev, özellikle Zoll defibrilatörlerinde iyi bir şekilde geliştirilmiştir.
Teçhizat
EIT için çeşitli defibrilatör modelleri kullanılmaktadır. Bunlardan ilki, DGE için tamamen müstehcen bir ağırlığa ve boyuta sahipti, ancak teknoloji durmuyor ve modern defibrilatör modelleri, oldukça mütevazı boyutlarına ve ağırlıklarına ek olarak, içlerinde birçok yararlı seçeneğe sahip olmakla övünebilir, örneğin kalp monitörü, nabız oksimetresi, NIBP ölçer, kapnograf ve kalp pili olarak. Modern defibrilatör modelleri ayrıca iyi pil ömrüne sahiptir ve bazıları darbeye dayanıklıdır ve DHE için özel olarak tasarlanmıştır. Örnek olarak, birkaç modern modeli düşünün.
ZOLL E-Serisi Defibrilatör

Temel özellikleri:
- çarpma dayanıklılığı;
- transtorasik empedansın otomatik kompanzasyonu ile bipolar dürtü;
- her koşulda %100 görünürlük sağlayan 3 ekran modu ile ekran;
- SMP kullanıcı gereksinimlerine göre tasarlanmış;
- hafıza etkisi olmadan 4 saat izleme için lityum iyon pil;
- yan bağlar;
- entegre Bluetooth;
- GPS izle;
- Sp02 ve NIBP;
- EtC02;
- kalp pili.
Dürüst olmak gerekirse, bu defibrilatörle ilgili en iyi izlenimleri aldım.
Defibrilatör LIFEPAK 20
Temel özellikleri:
- defibrilatör / monitör;
- nikel-metal hidrit piller;
- 360 J'ye kadar iki fazlı darbe;
- senkronize kardiyoversiyon;
- 3 kanallı EKG;
- SpO2 ve fotopletismogram.
Defibrilatör Schiller MINIDEF 3

Temel özellikleri:
- çok hafif (4 kg'a kadar);
- kullanışlı ve kullanımı kolay;
- varsayılan yalnızca defibrilasyon içindir;
- deşarj senkronizasyonu için harici bir monitöre bağlantı gerekir.
defibrilatör DKI-N-08

Temel özellikleri:
- 360 J'ye kadar bipolar dürtü;
- deşarj senkronizasyonu;
- yerleşik monitör;
- çocuk elektrotları;
- EKG kaydı 3. ipucunda;
- kalp atış hızının belirlenmesi.
Pratik yönler
Önce odaklanacağız genel teknik EIT ve ardından defibrilasyon ve kardiyoversiyonu ayrı ayrı analiz edeceğiz.
Böylece endikasyonlar belirlendi ve EIT yapılmasına karar verildi. Eylemlerin algoritmasını düşünün.
- Mümkünse, tüm yabancılar (akrabalar, komşular vb.) binadan uzaklaştırılır, çünkü EIT'nin gözlemlenmesi tıbbi olarak eğitimsiz bir kişi üzerinde çok güçlü bir izlenim bırakabilir.
- Defibrilatörü iş için hazırlayın; acil Durum 10 saniyeden fazla sürmemelidir.
- Hasta sert bir yüzeye yatar, göğsün ön yüzeyi tamamen açığa çıkar.
- Defibrilasyon artık, kalbin apeksinin hemen üstüne veya sol meme ucunun altına yerleştirilmiş, "Apeks" veya kırmızı (pozitif yük) olarak işaretlenmiş bir elektrotla ağırlıklı olarak ön veya standart elektrot yerleşimini kullanır; "Sternum" veya siyah (negatif yük) etiketli başka bir elektrot sağ köprücük kemiğinin hemen altına yerleştirilir. Elektrotların ön-arka konumu da kullanılır - bir elektrot plakası sağ subapüler bölgede, diğeri - sol atriyumun önünde bulunur. Elektrotların arka sağ subskapular düzenlemesi de vardır. Elektrotların yer seçimi, özel duruma bağlı olarak yapılır; açıklanan konumların hiçbirinin kanıtlanmış bir yararı veya zararı yoktur.
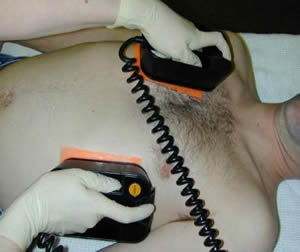
Yapışkan elektrotlar da kullanılır:
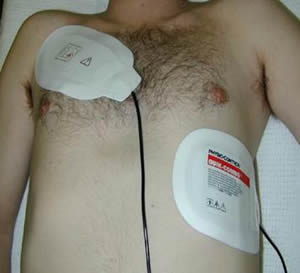
- Elektrotlar özel iletken jel ile yağlanmalı ve elektrotlar arasında göğüs yüzeyine yayılmamasına dikkat edilmelidir. Tuzlu su ile nemlendirilmiş mendillerin kullanımına izin verilir.
- Ücret kazanmak.
- Elektrotlar yaklaşık 10 kg'lık bir kuvvetle göğse doğru bastırılır.
- Taburculuğu yapmadan önce hastaya veya yattığı yatağa kimsenin dokunmadığından emin olun. Modern izleme ve teşhis ekipmanı, defibrilatör darbelerinden korunur, ancak bundan emin değilseniz, kapatmak daha iyidir. Yolcu bölmesinde bulunan sedyenin elektrik yalıtımına dikkat edin.
- "Deşarj!" Komutu ve defibrilasyon gerçekleştirin.
- Akıntı uygulandığı anda, monitör okumaları değişir ve hastanın tepkisi not edilir - kas kasılması, titreme ve bazen bir ağlama.
- Personel için tehlikeli olduğu için taburcu olurken hastaya veya temas eden nesnelere dokunmak kesinlikle yasaktır.
- Taburcu olduktan sonra monitör okumaları değerlendirilir ve gerekirse ikinci bir deşarj yapılmasına karar verilir.
Temel güvenlik kuralları defibrilasyon sırasında:
- iki elektrodu asla bir elinizde tutmayın;
- yalnızca her iki elektrot da kurbanın göğsüne yerleştirildiğinde şarj edin;
- taburcu sırasında mağdurla doğrudan veya dolaylı temastan kaçının;
- hastanın göğsünü kurulayın;
- oksijeni defibrilasyon alanından çıkarın.
Şimdi gerçek defibrilasyon ve kardiyoversiyonun pratik yönlerini düşünün.
Elektriksel defibrilasyon, daha önce de belirtildiği gibi, en önemli bileşendir kardiyopulmoner resüsitasyon. Ventriküler fibrilasyonun, vakaların yaklaşık %80'inde dolaşım durmasının nedeni olduğu iyi bilinmektedir. Bu durumda resüsitasyonun başarısı, doğrudan defibrilasyonun ne kadar sürede gerçekleştirileceğine bağlı olacaktır.
Defibrilasyon endikasyonları ventriküler fibrilasyon ve nabızsız ventriküler taşikardidir:
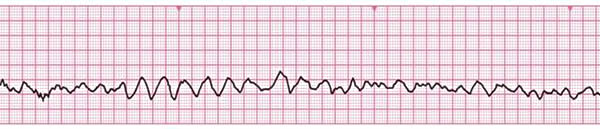
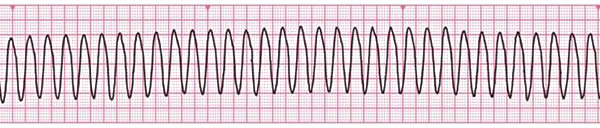
Asistol ve elektromekanik disosiasyonun defibrilasyon için endikasyon olmadığı açıkça anlaşılmalıdır.
ERC ve AHA yönergeleri, defibrilasyon sırasında ilk şok için önerilen enerji seviyelerini belirler. Bunlar (yetişkinler için):
- monopolar darbe kullanırken - 360 J;
- bipolar dürtü kullanırken - 120-150 J.
Taburculuklar tek tek uygulanır, her taburculuktan sonra hemen 2 dakika KPR'ye devam edilmeli ve ancak o zaman ritim değerlendirilerek ikinci bir taburcu ihtiyacı olup olmadığına karar verilmelidir. Sonraki tüm darbeler için enerji seviyesi, ilkinden daha düşük ve mümkünse daha da yüksek olmamalıdır (bipolar darbe için - 150-200 J). Ve başka bir önemli noktaya dikkat etmeye değer: merkezi nabzın belirlenmesi, taburcu olduktan sonra, iki dakikalık resüsitasyondan sonra monitörde organize bir ritim kaydedilirse gerçekleştirilir. Ritmin başarılı bir şekilde restorasyonundan sonra, mutlaka bir EKG kaydedilir.
Daha önceki standartlarda kalp masajı bir dizi ardışık üç şok önerildi, ancak bu uygulamanın hasta sağkalımında bir azalmaya yol açtığı artık iyi anlaşılmış durumda.
kardiyoversiyon kardiyak aritmiler için bir tedavidir. Manipülasyon, ortaya çıkan aritminin hastanın yaşamı için acil bir tehdit oluşturduğu durumlar dışında, tıbbi kategorisine aittir. SMP koşullarında, kardiyoversiyona yalnızca umutsuz durumlarda başvurulmalıdır, diğer tüm durumlarda, bu manipülasyon en iyi şekilde hastane için bırakılır. Kardiyoversiyon yapılmadan önce bu işlem için (yapabileceği durumlarda) hastanın rızasının alınması zorunludur. Ayrıca manipülasyondan önce bir EKG kaydedilmelidir.
Kardiyoversiyon, çeşitli supraventriküler ve ventriküler taşiaritmi türleri için endikedir (flutter veya atriyal fibrilasyon, paroksismal supraventriküler taşikardi, ventriküler taşikardi), ilaç tedavisi veya hemodinamiğin şiddetli dengesizleşmesi ile birlikte. SMP koşulları altında, kardiyoversiyonun ana göstergesi, tam olarak yukarıda bahsedilen aritmilerdeki kararsız hemodinamik tablodur.
Kardiyoversiyon için bir ön koşul, defibrilatörün “kaşıklarından” ritmi yazan yerleşik senkronizörler kullanılarak veya defibrilatörün monitörle entegrasyonuyla sağlanan, impuls uygulama anının R dalgası ile senkronizasyonudur. ve ikincisini kullanarak senkronizasyon. Kardiyak döngü ile senkronize olmayan kardiyoversiyon, ventriküler fibrilasyonun gelişmesiyle doludur.
Hastanın bilinci açıksa, Genel anestezi. Kardiyoversiyon sırasında genel anestezinin görevleri: bilincin kısa bir süreliğine kapalı kalmasını sağlamak ve manipülasyon dönemi için amnezi sağlamaktır. Kural olarak, intravenöz olarak hızlı bir şekilde uygulanan küçük dozlarda kısa etkili hipnotiklerin kullanımı ile sınırlıdırlar (tiyopental 100-250 mg veya propofol 50-100 mg). Bu ilaçlar, 3-5 dakika boyunca %100 O2 ile yeterli preoksijenasyondan sonra uygulanır. Acil hastalarda tok midenin tehlikelerinin farkında olun. İstisnai durumlarda, bu ilaçların veya bunlarla çalışma becerisinin yokluğunda, benzodiazepinler (diazepam 5-20 mg, midazolam 5-15 mg) veya ketamin (0,5-1 mg/kg) kullanımı kabul edilebilir. İkincisinin tamamen dengesizleştirilmiş hemodinamikte de kullanılması tavsiye edilir.
Çeşitli aritmilerin giderilmesi için ilk deşarj değerleri:
- atriyal fibrilasyon: monopolar - 200 J, bipolar - 120-150 J;
- atriyal çarpıntı - hem monopolar hem de bipolar impulslar için 50-100 J;
- paroksismal supraventriküler taşikardi - hem monopolar hem de bipolar impulslar için 25-50 J;
- paroksismal ventriküler taşikardi - hem monopolar hem de bipolar impulslar için 100 J.
Deşarjdan sonra monitör okumaları değerlendirilir. Aritmi devam ederse, deşarj daha yüksek bir enerji seviyesinde tekrarlanır; ventriküler fibrilasyon kayıtlıysa, yukarıda açıklandığı gibi defibrilasyon gerçekleştirilir; kayıtlıysa sinüs ritmi, ardından EKG kaydedilir ve manipülasyon durdurulur.
Kardiyoversiyon komplikasyonları şunları içerir:
- ventriküler fibrilasyon;
- mide içeriğinin aspirasyonu;
- laringospazm;
- hipoventilasyon;
- cilt yanıkları;
- sağlık personelinin elektrik çarpması.
İmplante edilebilir kalp pili-kardiyoverteri olan hastalarda EIT
Bir hastada böyle bir cihazın varlığının prosedürün tekniğini biraz değiştirdiği açıktır, ancak hiçbir şekilde harici defibrilasyon için bir kontrendikasyon değildir. Hastaya kalp pili-kardiyoverter implante edilmişse, elektrotların konumu biraz değiştirilmelidir. İlk olarak, oldukça basit olan kalp pilinin varlığını ve yerini belirlemek gerekir - köprücük kemiklerinden birinin altında (tipik bir durumda - solun altında) bir miktar “şişkinlik” belirlenir - burası cihazın implante edildiği yerdir. . Harici defibrilasyon sırasında, implante edilen kardiyoverter akımı kendisine doğru "çeker", bu nedenle miyokard üzerine düşen gerçek deşarjın değeri daha düşük olacaktır. Bu bağlamda, elektrotları doğrudan bu cihazın üzerine yerleştirmemelisiniz, ancak onları şüpheli yerden en az üç santimetre uzağa taşımalısınız. Bazen şu soru ortaya çıkar - implante kardiyoverterin deşarj olup olmadığı nasıl belirlenir? Bunu yapmak için hastanın göğüs kaslarını gözlemlemek gerekir. Kardiyoverter çalışıyorsa, dahili elektrota çok daha küçük bir şok uygulandığından, kapalı defibrilasyon sırasındaki kadar keskin olmamakla birlikte periyodik olarak kasılırlar. Kardiyoverter çalışıyorsa, yaklaşık bir dakika beklemek mantıklıdır - aritminin sona ermesi oldukça olasıdır.
Bazen implante edilmiş kardiyoverterin kapatılması gerekebilir. Bu, harici bir defibrilatör ile başarılı bir defibrilasyondan sonra ventriküler fibrilasyonu yeniden başlattığı durumlarda ortaya çıkar. Bunu yapmak için kardiyoverter alanına bir mıknatıs koymanız gerekir ve cihaz duracaktır.
Başarılı defibrilasyondan sonra kalp pili-kardiyoverter bir uzman tarafından kontrol edilmelidir.
çocuklarda EIT
Çocuklarda ventriküler fibrilasyon ve hatta daha çok ventriküler taşikardi çok nadir görülen bir durumdur. Dolayısıyla bir EMS çalışanının böyle bir durumla karşılaşma şansı oldukça düşüktür. Ancak endike ise çocuklarda defibrilasyon yapılır ve kendine has özellikleri vardır.
Çocuklar için elektrotların boyutları sadece birbirleriyle temas etmemeleri açısından önemlidir. Elektrotlar, sternumun önüne veya bir soluna, ikincisi ise çocuğun arkasına yerleştirilir. Elektriksel olarak iletken jelin elektrotlar arasına bulaşmamasını sağlamak önemlidir.
Nabızsız ventriküler fibrilasyon veya ventriküler taşikardi tedavisi için ilk şokun büyüklüğü (nabzın türünden bağımsız olarak) çocuğun vücut ağırlığının 2 J/kg'ı olarak tanımlanır. Daha sonra verimsizlik durumunda deşarjın büyüklüğü 4 J/kg'a kadar arttırılabilir. Bazı literatürler, enerjide 10 J/kg'a kadar bir artış önermektedir (elbette, yetişkinler için maksimum değerden daha yüksek değildir), ancak bu tür öneriler için henüz yeterli veri bulunmamaktadır.
Otomatik harici defibrilatörler ve erken defibrilasyon kavramı
Ventriküler fibrilasyonun en sık görüleni olduğunu defalarca söyledik. yaygın neden yetişkinlerde ani kalp durması. Mevcut literatür verilerine göre ventriküler fibrilasyonu olan hastalarda hayatta kalma olasılığı, sonraki her dakika %7-10 oranında düşmektedir. Elektrik defibrilasyonu olmayan bu tür hastalarda birincil resüsitasyon önlemleri (kalp masajı ve suni solunum) fibrilasyonu normal ritme getiremez. Bu nedenle, bu durumlarda hemodinamik olarak etkili kalp atışlarını eski haline getirmek ve hastayı kurtarmak için yalnızca erken defibrilasyon tek şanstır.
 Bu bağlamda, bir "kamu defibrilatör-monitörü" kullanılarak erken defibrilasyon kavramı, son zamanlarda uzmanlar arasında giderek daha popüler hale gelmiştir. Bu konsepte göre, otomatik defibrilatörler kamuya açık hale getirilmeli ve vasıfsız bir kullanıcının bile bir sağlık ekibi gelmeden önce kalp durması olan bir hastaya ilk yardım sağlamasına izin vermelidir. Artık eğitimsiz kurtarıcıya, kurbanın canlılığının (solunum, dolaşım) değerlendirilmesinden kardiyopulmoner resüsitasyon ve defibrilasyona kadar tüm resüsitasyon süreci boyunca rehberlik eden defibrilatörler (örn. AED Plus, Zoll Medical Corporation) bulunmaktadır. AED Plus çalışma protokolü, amacı canlandırma sırasında kurtarıcılara yardımcı olmak olan bir dizi görsel ve sesli uyarı (son zamanlarda Rusça da) ve resüsitatörlerin bu cihazın kullanımını geriye dönük olarak analiz etmelerini sağlayan bir kayıt işlevi içerir. vasıfsız bir kullanıcı tarafından.
Bu bağlamda, bir "kamu defibrilatör-monitörü" kullanılarak erken defibrilasyon kavramı, son zamanlarda uzmanlar arasında giderek daha popüler hale gelmiştir. Bu konsepte göre, otomatik defibrilatörler kamuya açık hale getirilmeli ve vasıfsız bir kullanıcının bile bir sağlık ekibi gelmeden önce kalp durması olan bir hastaya ilk yardım sağlamasına izin vermelidir. Artık eğitimsiz kurtarıcıya, kurbanın canlılığının (solunum, dolaşım) değerlendirilmesinden kardiyopulmoner resüsitasyon ve defibrilasyona kadar tüm resüsitasyon süreci boyunca rehberlik eden defibrilatörler (örn. AED Plus, Zoll Medical Corporation) bulunmaktadır. AED Plus çalışma protokolü, amacı canlandırma sırasında kurtarıcılara yardımcı olmak olan bir dizi görsel ve sesli uyarı (son zamanlarda Rusça da) ve resüsitatörlerin bu cihazın kullanımını geriye dönük olarak analiz etmelerini sağlayan bir kayıt işlevi içerir. vasıfsız bir kullanıcı tarafından.
Otomatik bir harici defibrilatör, kalp ritmini analiz eder ve yaşamı tehdit eden ihlaller tespit edilirse, bir deşarj üretir ve defibrile edilecek bir ritmi tanımanın özgüllüğü %100'e yaklaşır.
ABD Federal Havacılık İdaresi, tüm ABD havayollarının 3 tonun üzerindeki tüm iç ve dış hat uçuşlarında ve en az bir uçuş görevlisi ile otomatik defibrilatör sağlamasını zorunlu kılmıştır. Bazı havayolları, personelini defibrilatör kullanımı konusunda zaten eğitmiş ve uçuş sırasında dolaşım durmasından sağ kalımda önemli bir artış bildirmiştir ve bazı havayolları henüz bu kadar iyimser sonuçlara varmamıştır. Her zaman çok sayıda insanın bulunduğu havalimanı terminallerinde, “kamu monitörlü defibrilatör” kullanarak erken defibrilasyon konsepti şimdiden değerini kanıtlamıştır. Havalimanlarında başarılı defibrilasyon raporları zaten yayınlanmıştır. Chicago'daki iki havaalanında, terminal boyunca ve bagaj teslim alanında otomatik defibrilatörler bulunur. Güvenlik dahil tüm havalimanı personeli, defibrilatör kullanmak için eğitilmiştir ve uygun sertifikalara sahiptir. Bu bakım organizasyonu sonucunda ventriküler fibrilasyon sonucu havaalanında kalp krizi geçiren yolcuların %69'u hayatta kaldı. Şikago'da toplum kökenli ventriküler fibrilasyon için hayatta kalma oranının yaklaşık %2 olduğu göz önüne alındığında, bu tür sonuçlar uzmanlar için çok etkileyici. Benzer şekilde, otomatik harici defibrilatörlerin diğer kalabalık alanlarda oldukça etkili olduğu kanıtlanmıştır.
Shvets A.A. (Grafik)
Dosya:13 Ekim, 13:40 2265 0
Taşiaritmilerin yoğun bakımı
Endikasyonları: Taşiaritmilerin şok veya pulmoner ödem nedeni olduğu durumlar, koma, konvülsif sendrom.Taşikardi veya taşiaritmide bu ciddi komplikasyonların ortaya çıkması, türü ne olursa olsun, EIT için mutlak hayati bir göstergedir (yavaşlayan bir kalp pili için çok daha az sıklıkla).
Bu kritik durumlarda, aritmilerin türü ve elektrofizyolojik özelliklerinin ek araştırma ve derinlemesine analizi için zaman kaybetmemelidir.
elektropuls tedavisi
EIT, hastaların vazgeçilmezi olan taşiaritmilerin tedavisinde oldukça etkili bir yöntemdir. kritik durum hasta.EIT'nin etkinliği ve güvenliği çeşitli faktörlere göre belirlenebilir, ancak başlıcaları aşağıdaki gibidir:
— doğru seçim belirteçler;
- uygun ekipman, aparat, solüsyon ve ilaçların hazırlanması;
- hastanın hazırlanması (belirtiler ve zaman varsa - hipoksi, bozuklukların düzeltilmesi elektrolit dengesi, KOS);
- yeterli anestezi ve sedasyon;
- EIT yürütme metodolojisine uygunluk (doğru maruz kalma dozları seçimi, elektrik direncini azaltmak için önlemler alınması);
- antiaritmik ilaçların kullanımı;
- güvenlik yönetmeliklerine uygunluk;
- yüksek kalite özellikler kullanılan defibrilatör (elektriksel darbenin şekli ve süresi, hastanın empedansına bağlı olarak elektrik deşarj parametrelerinin otomatik olarak düzeltilmesinin varlığı, elektrik deşarjının kalbin elektriksel aktivitesi ile senkronizasyonu vb.) .
Acil durum EIT için endikasyonlar. Acil EIT için mutlak hayati endikasyonlar, taşiaritmi kaynaklı şok veya pulmoner ödemdir. Acil EI genellikle şiddetli (1 dakikada 150 atımdan fazla) taşikardi vakalarında, özellikle akut enfarktüs kararsız hemodinamik, kalıcı anjinal ağrı veya antiaritmik ilaçların kullanımına kontrendikasyonlar olan miyokard.
Gerekli ekipman. EIT'yi gerçekleştirmek için, CPR'nin bir komplikasyonunu (defibrilatör-monitör veya defibrilatör ve elektrokardiyograf, ventilatör, hava kanalları, ilaçlar ve solüsyonlar, oksijen) gerçekleştirmek için aynı ekipmana sahip olmanız gerekir. Zaman varsa, defibrilatörün sağlığını kontrol etmelisiniz. Hasta gerektiğinde trakeal entübasyon ve kapalı kalp masajı yapabilecek pozisyonda olmalıdır.
Güvenilir venöz erişime sahip olmak zorunludur (periferik ven kateterizasyonu istenir; aksi takdirde iğnenin damara sabitlenmesinin güvenilirliğine dikkat edilmelidir).
Güvenlik düzenlemeleri:
1. Defibrilatörle çalışma prosedürünü kesinlikle izleyin.
2. Defibrilatör kontrol düğmelerine yanlışlıkla basmaktan kaçının.
3. Su, gaz veya atık şebekesinin borularına dokunmayın ve ayrıca defibrilatör ile çalışan personel için diğer topraklama seçeneklerinin olasılığını dışlayın.
4. Taburcu olurken başkalarının hastaya dokunma olasılığını ortadan kaldırın.
5. Elektrotların yalıtkan kısmının ve defibrilatörle çalışan kişinin ellerinin kuru olduğundan emin olun.
6. Defibrilatörün uzman olmayan kişiler tarafından onarılmasından kaçının.
Hasta hazırlığı. Mutlak sağlık nedenleriyle EIT'den önce, kural olarak, hastanın uygun şekilde hazırlanması için zaman yoktur. Mümkünse oksijen tedavisi %100 nemlendirilmiş oksijen ile yapılır.
Elektrolit dengesinin ve CBS'nin düzeltilmesi, yalnızca özel endikasyonlara göre ve zamanın varlığında gerçekleştirilir.
Ağrı kesici ve sedasyon. EIT öncesi bilinci açık olan tüm hastalara tam anestezi sağlanmalıdır. Bunu yapmak için 0,05 mg fentanil yavaş yavaş intravenöz olarak enjekte edilir ve yaşlı veya zayıf hastalara 10 mg promedol uygulanır. İlk solunum depresyonu ile narkotik olmayan analjezikler (2,5 g analgin) kullanılır.
Tıbbi uykuya giriş, diazepam (seduxen, relanium) kullanılarak uygun şekilde gerçekleştirilir: 5 mg ilaç yavaş yavaş intravenöz olarak enjekte edilir ve daha sonra hasta uykuya dalana kadar her 1-2 dakikada bir 2 mg eklenir. Solunum depresyonunu önlemek için mümkün olan en düşük dozda narkotik analjezik ve diazepam kullanılmalıdır. Hastanın uykuya dalması sırasında, şu anda ihlal olasılığı en yüksek olduğu için nefes almaya özel dikkat gösterilmelidir.
Teknik. Gerekli deşarj enerjisi, supraventriküler taşikardi ve atriyal çarpıntı ile, ilk maruz kalma için 50 J'nin, atriyal fibrilasyon veya ventriküler taşikardi ile - 100 J, polimorfik ventriküler taşikardi veya ventriküler fibrilasyon durumunda - 200 J olduğu gerçeğine dayanarak belirlenir. Aşağıdaki durumlarda elektriksel maruziyetin "başlangıç" dozları artırılmalıdır. ciddi durum hasta, yüksek elektrik direnci (obezite, pulmoner amfizem), kusurlu defibrilatör modellerinin kullanımı. Sonraki her deşarjda, enerjisi maksimum değere (360 J) kadar iki katına çıkar. Hastanın durumu, aritmi tipi ve defibrilatör tipi izin veriyorsa, elektrik deşarjının EKG'deki R dalgası ile senkronizasyonu kullanılır.
EIT sırasında elektrik direncini en aza indirmek için elektrotların altındaki deri alkol veya eter ile yağdan arındırılır; izotonik sodyum klorür çözeltisi veya özel macunlarla iyice nemlendirilmiş gazlı bezler kullanın; elektrotları göğüs duvarına sıkıca ve kuvvetlice bastırın; hastanın tam ekshalasyonu anında bir deşarj uygulanır.
Elektrik deşarjı uygulamadan hemen önce EIT yapılan taşiaritminin devam ettiğinden emin olmalısınız !!!
EIT'den hemen sonra ritmi değerlendirmek ve düzelirse 12 derivasyonda bir EKG kaydetmek gerekir.
Antiaritmik ilaçların kullanımı. Artan enerjili üç deşarj kalp ritmini geri getirmediyse, dördüncü - maksimum enerji (360 J) - sonra uygulanır. intravenöz uygulama bu ritim bozukluğu için belirtilen bir antiaritmik ilaç. Ventriküler taşikardi ile lidokain en sık bunun için kullanılır, supraventriküler - verapamil ile taşikardi ile bilinmeyen kökenli veya lidokain ve verapamil - novokainamide dirençlidir.
EIT'nin verimsizliği, uygulama yönteminin ihlali, şiddetli hipoksi, ciddi elektrolit dengesizliği veya uygun düzeltme gerektiren CBS ile ilişkilendirilebilir.
EIT'nin komplikasyonları. Dönüşüm sonrası aritmiler, öncelikle ventriküler fibrilasyon, genellikle kalp döngüsünün hassas bir aşamasında bir şok uygulandığında gelişir. EIT'de ventriküler fibrilasyon gelişme olasılığı %0.4'ü geçmez [Yanushkevichus 3. I. ve diğerleri, 1984]. Bu komplikasyonu önlemek için elektrik deşarjı EKG'deki R dalgası ile senkronize edilir. Ventriküler fibrilasyon meydana gelirse, 200 J'lik bir başlangıç enerjisiyle hemen ikinci bir elektrik şoku uygulanır. Dönüşüm sonrası diğer aritmiler genellikle kısa ömürlüdür ve özel muamele gerekli olduklarında. EIT'den önce kardiyak glikozitlerin kullanımının, glikozit intoksikasyonu vakaları dışında, dönüşüm sonrası aritmi insidansı üzerinde pratik olarak hiçbir etkisi olmadığı belirtilmelidir.
Tromboembolizm ( pulmoner arter veya arterler Harika daire kan dolaşımı) sıklıkla tromboendokarditli hastalarda ve daha önce uzun süreli titremesi olan serdlerde gelişir. Bu durumlarda, tromboemboli önlemek için, mümkünse kalp atış hızının düzeltilmesi kullanılarak yapılmalıdır. ilaçlar(digoksin, verapamil, vb.). Acil EIT'den önce heparinin kullanılması biraz önemli olabilir, ancak bu önleme yönteminin etkinliği kanıtlanmamıştır. Gelişen tromboembolik komplikasyonların tedavisi için streptokinaz, heparin ve oksijen kullanılır.
Solunum bozuklukları, yetersiz premedikasyon ve analjezinin sonucudur. EIT'den önce solunum depresyonunu önlemek için, eğer zaman kalırsa, tam teşekküllü oksijen tedavisi uygulamak gerekir. Hastanın yaşı ve durumu dikkate alınarak narkotik analjezik ve dozunun seçilmesi önemlidir, eşlik eden hastalıklar ve önceki terapi. Hastayı ilaca bağlı uykuya sokmak için mümkün olan en düşük ilaç dozları kullanılmalı, ilaçlar intravenöz olarak fraksiyonel veya çok yavaş. Çoğu zaman, gelişen solunum depresyonu, "nefes al - nefes ver" sözlü komutlarının yardımıyla ele alınabilir. Solunum analeptikleri ile solunumu uyarmaya çalışmayın.
Elektrotların cilt ile zayıf teması, tekrarlanan yüksek enerji deşarjlarının kullanılması nedeniyle cilt yanıkları meydana gelir. Yanıkları önlemek için, eğer zaman varsa, elektrotların altındaki cilt iyice yağdan arındırılmalıdır; macunları değil, iletken bir çözelti ile nemlendirilmiş contaları kullanmak daha iyidir ve contaların boyutu biraz olmalıdır aşırı boyut elektrotlar. EIT, mümkün olan en düşük enerjinin deşarjı ile gerçekleştirilmelidir. Deşarj, nefes verme anında, elektrotları göğüs duvarına kuvvetle bastırarak uygulanmalıdır.
EIT sonrası arteriyel hipotansiyon nadiren gelişir, genellikle ifade edilmez ve uzun sürmez.
Pulmoner ödem, özellikle uzun süreli atriyal fibrilasyonu olan hastalarda sinüs ritminin yeniden sağlanmasından 1-3 saat sonra bazen ortaya çıkar.
EIT'den sonra EKG'deki repolarizasyondaki değişiklikler çok yönlüdür, spesifik değildir ve birkaç saat sürebilir.
Enzim aktivitesindeki artış esas olarak EIT'nin iskelet kasları üzerindeki etkisinden kaynaklanmaktadır. Kardiyospesifik enzim fraksiyonlarının (MB-CPK) aktivitesi, yalnızca çoklu yüksek enerjili deşarjlar uygulandığında artar.
Özet
Makale, elektropuls tedavisi yapmak için cihazlara genel bir bakış sağlar, bu müdahalelerden önce ve sonra doktorun eylemleri için bir algoritma sağlar ve güvenlik önlemlerine dikkat eder.
özet. Makalede kardiyoversiyon cihazlarının gözden geçirilmesi, bu müdahalelerden önce ve sonra terapistin eylemlerinin algoritması sunulmakta ve ayrıca güvenlik önlemlerine dikkat edilmiştir.
Özet. Rehberlik istatistiklerinde, elektro-nabız tedavisi yapmak için eklere bir bakış, doktorun algoritması onlardan önce ve sonra verildi, güvenlik teknolojisine saygı gösterildi.
anahtar kelimeler
Elektronabız tedavisi, defibrilatör, kardiyoverter.
Anahtar kelimeler: kardiyoversiyon, defibrilatör, kardiyoverter.
Anahtar kelimeler: elektriksel dürtü tedavisi, defibrilatör, kardiyoverter.
Çoğu zaman, ani kardiyak ölüm, bir tıbbi kurumun dışında meydana gelir ve vakaların %80'i, acil durum sağlamanın bir yolunun olmadığı kamu ve işyerlerinde meydana gelir. canlandırma bakımı.
Ventriküler fibrilasyonu olan hastalarda güncel literatür verilerine göre sağkalım olasılığı sonraki her dakika %7-10 azalmaktadır. Birincil resüsitasyon (ABC), elektriksel impuls tedavisi (EIT) olmayan bu tür hastalarda fibrilasyonu hemodinamik olarak etkili kalp atışlarına dönüştüremez. Bu nedenle, bu gibi durumlarda erken defibrilasyon, etkili bir kalp ritmini geri kazanma şansıdır, yani. hastanın hayatını kurtarmak.
Son yıllarda, uzmanlar arasında, otomatik harici defibrilatör (AED) kullanarak erken defibrilasyon kavramının giderek daha fazla destekçisi var. Bu kavram, halka açık yerlerde (havaalanları, süpermarketler, Eğitim kurumları vb.) Ani kalp durması olan bir hastaya ambulans gelmeden önce vasıfsız bir görgü tanığının bile yardım etmesine izin verecek AED Tıbbi bakım(SMP).
Okuyucuya şunu hatırlatmak isterim. elektropuls tedavisi — Miyokardı elektrik deşarjına maruz bırakarak kalp ritmi bozukluklarını (aritmiler) durdurmak için bir prosedür. İki tür EIT vardır: defibrilasyon ve senkronize elektriksel kardiyoversiyon (ECV). Bu iki EIT türü, bir elektrik deşarjı uygulama mekanizmasında önemli ölçüde farklılık gösterir.
Defibrilasyon - birinci derece kalp pilinin kalp ritminin kontrolünü yeniden başlatmasına izin veren, miyokardı depolarize etmek için yeterli enerjiye sahip bir doğrudan elektrik akımı darbesine maruz kalma. Defibrilasyon, resüsitasyonun ayrılmaz bileşenlerinden biridir ve gerekirse paramedik personel tarafından yapılmalıdır.
Elektrokardiyoversiyon - doğrudan elektrik akımı darbesinin miyokard üzerindeki etkisi, ventriküllerin elektrik sistolünün en az hassas fazı ile senkronize edilir. Elektrokardiyoversiyon planlanabilir - hastayı prosedüre hazırlarken stabil hemodinami ile ritim restorasyonu ve acil durum - kararsız hemodinamiğe sahip çeşitli taşiaritmilerle gerçekleştirilir.
Defibrilatörler-kardiyoverterler
defibrilatör(defibrilatör) - ventriküler fibrilasyonu ortadan kaldırmak için miyokarddan geçirilebilen tek bir doğru elektrik akımı yükü üreten bir cihaz.
Otomatik harici defibrilatör Göğüs duvarından kalbe elektriksel bir darbe iletmek için kullanılan, tek bir doğrudan elektrik akımı yükü üreten bir cihazdır. AED, hastanın kalp atış hızını değerlendiren ve EIT'nin gerekli olup olmadığına karar veren bir bilgisayardır. EIT'ye tabi bir ritmi tanımanın özgüllüğü %100'e yaklaşır. Halihazırda AED'ler, eğitimsiz kurtarıcıya, hastanın yaşayabilirliğinin değerlendirilmesinden kardiyopulmoner resüsitasyon yapılmasına kadar tüm resüsitasyon süreci boyunca rehberlik etmektedir. AED operasyonunun protokolü, canlandırma sırasında kurtarıcıya yardım etmeyi amaçlayan bir dizi görsel ve sesli uyarı içerir ve ayrıca olayların gidişatını kaydetme işlevine sahiptir, bu da daha sonra cihazın kullanımını geriye dönük olarak analiz etmenize olanak tanır. AED'nin etkinliği ERC (2010) tarafından kanıtlanmış ve kullanılması tavsiye edilmiştir.
İmplante edilebilir defibrilatör-kardiyoverter(BİLMİYORUM) — genellikle bir kalp pili ile birlikte insan vücuduna implante edilen ultra küçük bir cihazdır. IDK, hastanın kalp atış hızını sürekli olarak izler ve yaşamı tehdit eden aritmiler tespit edilirse, farklı elektriksel uyarılar aracılığıyla bunları durdurur. Cihaz tarafından elektriksel darbe seçimi, ritim bozukluğunun tipine bağlıdır. Analiz için kalp hızı ve DCO tedavisi saniyeler sürer. Cihazın etkinliği ABD ve Avrupa'daki SMASH-VT çalışmaları ile doğrulanmıştır. DCI, hemodinamik olarak verimsiz ritim atakları olan hastaların ömrünü önemli ölçüde uzatabilir. Her 5-8 yılda bir cihazı değiştirme ihtiyacı (Gem III VR, Maximo VR).
kardiyoverter(kardiyoverter) - ventriküllerin elektrik sistolünün belirli bir aşamasında (genellikle R dalgasının tepesinden 20-30 ms sonra) bir deşarj iletmeyi mümkün kılan bir defibrilatör ve bir elektronik cihaz-senkronizatör kompleksi. Taşiaritmi ortadan kaldırıldığında, ventriküler fibrilasyona neden olabilen kardiyak aktivitenin en savunmasız aşamasına (kalp ventriküllerinin EKG'deki repolarizasyon süresi P dalgasının tepesine karşılık gelir) elektriksel bir darbe uygulama tehlikesi vardır ( VF). Taşiaritmilerin tedavisinde VF'yi önlemek için kardiyoverter kullanılır.
Elektropuls tedavisi için endikasyonlar
Hastane öncesi aşamada, EIT endikasyonları kardiyopulmoner resüsitasyon (CPR), kararsız hemodinamik, akut sol ventrikül yetmezliğinin etkilerinde bir artış, senkop, çeşitli supraventriküler ve ventriküler taşiaritmiler (çarpıntı veya atriyal fibrilasyon, paroksismal supraventriküler, taşikardi) ile şiddetli anjinal ataktır. ventriküler taşikardi). SMP koşulları altında, EIT için ana gösterge tam olarak kararsız hemodinamik veya CPR'nin resmidir.
EIT başarısı
EIT'nin etkinliği büyük ölçüde transtorasik empedansa (transtorasik direnç) bağlıdır. Tipik olarak, deşarj enerjisinin %10-20'si kalpten geçer, transtorasik empedanstaki bir artış, miyokardiyuma ulaşan akımın azalmasına yol açar ve bu da EIT'nin etkinliğini kötüleştirir. Transtorasik direnç, göğsün boyutundan ve saç çizgisinden etkilenir; elektrotların boyutu ve yeri, göğse bastırma kuvveti; elektrotlar ve hastanın cildi arasındaki iletken malzeme; uygulanan deşarj sayısı; göğüste önceki cerrahi müdahaleler ve bir dizi başka faktör. Modern kardiyoverterler, kalpten optimale yakın bir şok geçirmenizi sağlayan transtorasik empedansın otomatik telafisi seçeneğine sahiptir.
Defibrilatör elektrotlarını özel bir iletken jel ile yağlayın veya özel tek kullanımlık elektrotlar kullanın, bu elektrotlar arasındaki direnci azaltacaktır ve deri hasta.
E elektrotlar 10 kg'lık bir kuvvetle hastanın vücuduna sıkıca bastırılmalıdır, çünkü aralarında önemsiz bir hava tabakası bile iyi bir yalıtkandır ve bu yanıklara yol açacaktır.
Akıntının ekshalasyon aşamasında uygulanması gerekir, hava ile dolan akciğerler göğüs dokularının direncini arttırır.
"Islak" hastalarda EIT etkisizdir, çünkü göğüsteki su yükü yüzeyde dağıtır ve mevcut deşarj yüzey dokularına yayılır ve bu nedenle miyokardiyuma ulaşmaz.
Elektropuls tedavisinin akılcı uygulaması
- EIT'den önce bilinci korunan tüm hastalara tam anestezi sağlanmalıdır. İnhalasyonlar %100 nemlendirilmiş oksijen ile gerçekleştirilir. Premedikasyon olarak 0.1 mg fentanil ve yaşlı veya zayıf hastalar için 10-20 mg promedol reçete edilir.
- İlaç uykusu, 5 mg'ı damar içine yavaşça jet olarak enjekte edilen sibazon (seduxen, relanium) yardımı ile gerçekleştirilir ve ardından ilaç uykusuna 1-2 dakikada bir 2 mg ilave edilir. Propofol 2-2,5 mg/kg ile intravenöz anestezi kullanılması tavsiye edilir. İstisnai durumlarda, bu ilaçların yokluğunda ketamin (0,5-1 mg/kg) kullanımı kabul edilebilir.
— EIT'den önce ve sonra, ritim analizi için bilgilendirici olan derivasyonlarda bir EKG kaydedilir (Lian'a göre II, V1).
- Ritim bozukluğunu durdurmak için gerekli deşarj enerjisi, aritminin tipine bağlı olarak seçilir: supraventriküler taşikardi ve atriyal çarpıntı ile - 50 J, atriyal fibrilasyon ile - 75 J, ventriküler taşikardi ile - 100 J, polimorfik ventriküler taşikardi tanısı ile veya ventriküler fibrilasyon - 200 J .
- EIT etkisiz ise, bu aritmi için belirtilen bir antiaritmik ilacın verilmesinden sonra tekrarlayın.
- EIT'den sonra kalp atış hızı değerlendirilir. Aritmi devam ederse, daha fazla ile ikinci bir şok uygulanır. yüksek seviye enerji; ventriküler fibrilasyon kayıtlıysa, defibrilasyon gerçekleştirilir; sinüs ritmi kaydedilirse EKG çekilir ve hasta hastaneye yatırılır.
Hastaneye yatış endikasyonları
geçirmiş olan tüm hastalar klinik ölüm hastane öncesi aşamada, hemodinamiğin stabilizasyonundan sonra acilen hastaneye kaldırılmalıdır. Hastaneye yatış, nakliye sırasında zorunlu EIT olasılığı ile güvenilir venöz erişim sağlanması ile yapılmalıdır. Klinik ölüm geçiren hastalar, "elden ele" görevli resüsitatöre teslim edilir.
Emniyet
Elektronik cihazlarla çalışmak için güvenlik kurallarını öğrenen kişilerin defibrilatör-kardiyoverter ile çalışmasına izin verilir. Tıbbi cihazlar. Unutmayın, bir defibrilatör artan ve bazen ölümcül tehlike içeren bir cihazdır! EIT ile sadece hastaya yardım etmek değil, kendinizi ve başkalarını korumak da önemlidir. Serbest kalan elektrik enerjisinin deşarjı, kurtarıcıda veya ihmal yoluyla hastaya dokunan bir kişide ölümcül ritim bozukluklarına neden olabilir.
Gerekli:
- tüm yabancıları binadan uzaklaştırın (komşular, akrabalar vb.);
- hastanın göğsünü kurulayın;
- oksijeni defibrilasyon bölgesinden çıkarın.
Yasaktır:
— Cihazın her iki elektrotunu bir elinizle tutun!
- Elektrotlar hastanın göğsüne yerleştirilmemişse defibrilatörü şarj edin!
— EIT sırasında hastayla doğrudan veya dolaylı temas!
defibrilatör nasıl kullanılır
1. Defibrilatörü açın.
2. Elektrotlara yeterli miktarda iletken jel uygulayın. Elektrotların altında yeterli jel yoksa yanıklar olacaktır.
3. İstenen enerji seviyesini seçin.
4. Elektrotları takın: bir - Sternum işaretli sağ köprücük kemiğinin altında, ikincisi - Apex işaretli mutlak kardiyak donukluk alanı üzerinde; elektrotları hastanın göğsüne bastırmak için bir kuvvet (10 kg) ile.
5. "Enerji seti!" komutunu verin.
6. Taburcu olurken hastaya dokunma olasılığını ortadan kaldırın.
7. Yüksek sesle "Deşarj!" komutu verin. Elektrotlar üzerindeki her iki tetik düğmesine aynı anda basarak bir deşarj gerçekleştirin.
8. EIT sonucunu kontrol edin. Bir EKG kaydedin.
9. Gerekirse yeniden boşaltma sorununu çözün.
Kardiyoversiyon komplikasyonları şunları içerir: ventriküler fibrilasyon; mide içeriğinin aspirasyonu; laringospazm; hipoventilasyon; cilt yanıkları; sağlık personelinin elektrik çarpması.
EIT için aparat seçimi
Geniş bir aralık ve fiyat farkı, EIT için bir cihaz seçimini zor bir görev haline getirir. Her şeyden önce, bu cihazı kimin kullanacağına karar vermek gerekir: bir sağlık görevlisi, Acil Durumlar Bakanlığı'nın kurtarıcısı veya bir doktor. AED, personelin uzun süreli eğitimini gerektirmeyen yüksek kaliteli CPR gerçekleştirmek için gerekli bir araçtır. Fiyat, elektronik bileşenlerin ve pillerin kalitesine göre belirlenir. Profesyonel defibrilatörler-kardiyoverterler, bir EKG monitörü ile donatılmış, yerleşik bir termal yazıcıya, harici bir pacing modülüne ve SpO 2 doygunluğunu belirlemek için bir nabız oksimetresine sahip çok işlevli cihazlardır.
Çocuk elektrotlarının varlığını netleştirmek gerekir. Modern EIT makinelerinin iki fazlı bir dalga formu oluşturduğunu ve 2005'ten beri monofazik defibrilatörlerin üretilmediğini unutmayın.
Kritik hasta bir hastada acil kardiyoversiyon kullanımına ilişkin herhangi bir kontrendikasyon yoktur.
bibliyografya
1. Thel M.C., O'Connor C.M. Kardiyopulmoner resüsitasyon: son araştırmalara tarihsel bakış // Am. Kalp J. - 1999. - 137. - 39-48.
2. Kaye W., Mancini M.E. Yeniden organize edilmiş ve güçlendirilmiş bir hayatta kalma zinciri ile hastanede kalp durmasının sonucunu iyileştirmek: bir Amerikan görüşü // Resüsitasyon. - 1996. - 31. - 181-6.
3. Sağlık Hizmeti Sağlayıcıları / Editörler için Acil Kardiyovasküler Bakım El Kitabı M. Hazinski, R. Cummins, J. Field. - 2004.
4. Deakin C.D., Nolan J.P., Soar J., Sunde K., Koster R.W., Smith G.B., Perkins G.D. Avrupa Resüsitasyon Konseyi Resüsitasyon Kılavuzu 2010. Bölüm 4. Yetişkin ileri yaşam desteği // Resüsitasyon. - 2010. - V. 81. - S. 1305-1352.
5. SMASH-VT yayınlandı: Ablasyon, MI sonrası hastalarda gelecekteki ICD tedavisi insidansını azaltır. — 2007.
6. Caffrey S.L., Willoughby P.J., Pepe P.E., Becker L.B. Otomatik harici defibrilatörlerin genel kullanımı // N. Engl. J. Med. - 2002. - 347. - 1242-1247.
7. Hallstrom A.P., Ornato J.P., Weisfeldt M., Travers A., Christenson J., McBurnie M.A., Zalenski R., Becker L.B., Schron E.B., Proschan M.; Kamu Erişimi Defibrilasyon Deneme Müfettişleri. Hastane dışı kalp durmasından sonra halka açık defibrilasyon ve hayatta kalma // N. Engl. J. Med. - 2004 12 Ağustos. - 351(7). — 637-46.
8. Lyons A., Petrucelli R. Tıp. Resimli bir tarih. - Abrams, New-York, 1978. - S. 278.
9. Nolan J.P., Wenmar R.W., Adrie C. ve diğerleri. Post-kardiyak arrest sendromu: Epidemiyoloji, patofizyoloji, tedavi ve prognostik. ILCOR'dan Bilimsel Bir Açıklama; AHA Acil Kardiyovasküler Bakım Komitesi; Kardiyovasküler Cerrahi ve Anestezi Konseyi; Konsey Kardiyopulmoner Perioperatif ve Yoğun Bakım; Klinik Kardiyoloji Konseyi; İnme Konseyi // Resüsitasyon. - 2008. - V. 79. - S. 350-379.
10. Handley A.J., Koster R., Monsieurs K., Perkins G.P., Davies S., Bossaert L. Yetişkin temel yaşam desteği ve otomatik harici defibrilatörlerin kullanımı // Avrupa Resüsitasyon Konseyi Resüsitasyon Rehberi 2005 / J.P. Nolan, P. Baskett (Ed.). - Elsevier, 2005. - S7-S23.
11. Engdahl J., Bang A., Lindqvist J., Herlitz J. Hastane dışı kalp durması ve nabızsız elektrik aktivitesi olan 1069 hastada kısa ve uzun vadeli prognozu etkileyen faktörler // Resüsitasyon. - 2001. - V. 51. - S. 17-25.
12. Tsarev A.V., Ussenko L.V. VF // Resüsitasyon domuz modelinde bifazik quasisinosoidal ve kesilmiş dalga formları arasındaki karşılaştırma. - 2010. - V. 81S-S54.
13. Nadkarni V.M., Larkin G.L., Peberdy M.A. ve diğerleri Çocuklar ve yetişkinler arasında hastane içi kalp durmasından ilk belgelenmiş ritim ve klinik sonuç // JAMA. - 2006. - V. 295. - S. 50-57.
14. Bagenko S.F., Vertkin A.L., Miroshnichenko A.G. ve diğer acil tıbbi bakım kılavuzu. — E.: GEOTAR-Media, 2007. — S. 79-85.
15. Amerikan Kalp Derneği. Kalp hastalığı ve felç istatistikleri - 2004 güncellemesi. Amerikan.
16. Zipes D.P., Wellens H.J.J. Ani kalp ölümü // Dolaşım. - 1998. - 98(21). — 2334-2351.
17. Cusnir H., Tongia R., Sheka K.P. ve diğerleri Hastanede kalp durması: otomatik defibrilasyonun rolü // Resüsitasyon. - 2004. - 63. - 183-188.
18. Martinez-Rubio A., Kanaan N., Borggrefe M. et al. Hastane içi kalp durması tedavisi için gelişmeler: yeni bir otomatik harici kardiyoverterdefibrilatörün güvenliği ve etkinliği // J. Am. Kol. kardiyol. - 2003. - 41. - 627-632.
Elektropuls tedavisi, bir kişinin ani ölümü durumunda gerçekleştirilen temel canlandırma önlemleri grubuna aittir. Elektropuls tedavisinin anlamı, kalp bölgesine güçlü bir elektrik deşarjı uygulamaktır, bu da miyokardiyal liflerin aynı anda uyarılmasına yol açar. Bu prosedür için mutlak ve göreceli göstergeler vardır.
Mutlak okumalar: 1) ventriküllerin fibrilasyonu veya çarpıntısı; 2) uzun süreli ventriküler ve supraventriküler taşikardi, atriyal fibrilasyon, ilaç tedavisine dirençli ve hızla artan kardiyak dekompansasyon semptomlarının eşlik ettiği paroksizmler; 3) Wolff-Parkinson-White sendromlu hastalarda atriyal kasılma hızı dakikada yaklaşık 300 olan atriyal çarpıntı paroksizmleri veya atriyal fibrilasyon-flutter paroksizmleri.
Göreceli okumalar: 1) ventriküler ve supraventriküler taşikardi; 2) kalıcı biçim en az 1 yıl veya daha uzun süren atriyal fibrilasyon veya atriyal çarpıntı; 3) daha önce yürütülen elektropuls tedavisinin verimsizliği.
Kontrendikasyonlar: 1) kardiyak glikozitlerle zehirlenme; 2) sinüs taşikardisi; 3) kalıcı şekil atriyal fibrilasyon 2 yıldan fazla süren; 4) kalpteki aktif bir enflamatuar sürecin arka planında meydana gelen aritmiler veya miyokardda belirgin distrofik değişikliklerle ventriküllerin keskin bir şekilde genişlemesi.
prosedür tekniğiŞöyleki. Elektropuls tedavisi için en sık kullanılan ev tipi defibrilatörler ID-VEP-1, DI-OZ, DKI-N-02 veya ithal cihazlar ( topraklama gerekli değildir ). İşlem sırasında iki defibrilatör (ana ve yedek) olması arzu edilir.
Elektriksel dürtü tedavisi en az üç tıp uzmanı tarafından gerçekleştirilir: bir doktor, bir anestezist ve hemşire. İşlem, özel olarak donatılmış ayrı bir odada (reanimasyon odası, yoğun bakım ünitesi, manipülasyon odası) gerçekleştirilir.
Elektrik defibrilasyonu planlı bir şekilde 6 gerçekleştiriliyorsa, öncesinde bir dizi hazırlık önlemi alınmalıdır. Planlı defibrilasyonun ana endikasyonu, atriyal fibrilasyonu veya atriyal çarpıntısı olan hastalarda sinüs ritmini yeniden sağlama ihtiyacıdır. Bunlar kalp kusurlarından veya kardiyosklerozdan muzdarip kişiler olabilir. Aktif bir romatizmal sürecin varlığında, antiromatizmal tedavi reçete edilir ve defibrilasyon sadece hastalığın aktif olmayan aşamasında gerçekleştirilir.
Mevcut dolaşım bozuklukları kardiyak glikozitler ve diüretikler ile elimine edilir. Hiper pıhtılaşma eğilimi olan heparin, karın derisinin altına günde 4 kez 5000 IU reçete edilir.
Planlanan defibrilasyon tarihinden 5-7 gün önce, hasta kardiyak glikozitleri iptal etmeli ve potasyum preparatları (potasyum klorür, panangin, potasyum-magnezyum asparaginat, vb.), ATP, kokarboksilaz reçete etmelidir. Bu, miyokardın uyarılabilirliğini azaltmayı ve kalbe elektrik deşarjı uyguladıktan sonra ventriküler fibrilasyon gelişimini önlemeyi amaçlar. Manipülasyondan 2-3 gün önce, potasyum preparatlarının intravenöz uygulamasına geçerler.
Defibrilasyondan önceki gün fiziksel aktivite sınırlıdır ve defibrilasyon gününde hasta yatak istirahati gözlemler. Saçları göğsünün sol tarafında tıraşlanmıştır.
Defibrilasyon aç karnına yapılır. Hasta bağırsakları (kendi başına veya lavmanla) ve mesaneyi boşaltmalıdır. İşlemden 20-30 dakika önce 1 ml 2 % Promedol çözeltisi ve 0,5-1 ml %0,1 atropin çözeltisi. Prosedüre başlamadan önce defibrilatörün servis verilebilirliğini kontrol edin.
Hasta defibrilasyon yapılacak odaya alınır ve özel bir yatak veya divana sırt üstü yatırılır, elektrokardiyografik elektrotlar uygulanır ve ilk EKG çekilir. Ayrıca hastayı da izleyebilirsiniz.
Prosedürün başlangıcında, defibrilatör elektrotlarından biri sol omuz bıçağının açısının altına yerleştirilir (büyük bir düz elektrot kullanılır, birkaç kat gazlı bezle dikkatlice sarılır ve bol miktarda salinle nemlendirilir), böylece tüm yüzeyi içeride olur. cilt ile yakın temas. Daha sonra, kubital damarlardan birine polarize edici bir karışımın veya salinin intravenöz damla enjeksiyonu için bir sistem bağlanır. İntravenöz uygulama için bağlı sisteme sahip el, uygun bir şekilde yerleştirilir ve bir bandajla yatağa veya özel bir ayağa sabitlenir. Ölçüm atardamar basıncı, stetofonendoskop kalbin işini dinle.
Elektropuls tedavisi, kısa etkili ilaçlarla (heksenal, sodyum tiyopental, sombrevin, epantol, vb.) Yüzeysel intravenöz anestezi altında gerçekleştirilir. Narkotik uykunun başlamasından sonra, elektrik boşalmasının zarar görmemesi için kayıt cihazı kapatılır (elektrokardiyograf veya kardiyoskobun özel bir güvenlik cihazı yoksa). 10-12 cm çapındaki ikinci elektrot ya sol subklavian bölgeye ya da sağ klavikula altına ya da üçüncü interkostal boşlukta merkez ile sağ parasternal hat boyunca yerleştirilir. 7 Mevcut olan herkesin yataktan uzaklaşması ve hiçbir durumda hastaya dokunmaması istenir. Ön elektrot, yaklaşık 10 kg'lık bir kuvvetle göğsüne bastırılır. İlk deşarj için hastanın kütlesine bağlı olarak 4-4,5 kV kondansatörde voltaj oluşturulur ve deşarj uygulanır. Ero geçiş anında, kolların yukarı kaldırılması, bacakların seğirmesi, boyun ve göğüs kaslarında gerginlik ile kendini gösteren, hastanın kaslarında genel bir tek kasılma meydana gelir.
Deşarj uygulandıktan sonra hemen bir elektrokardiyograf bağlanır ve bir EKG çekilir. Doktor hastayı dinler, kan basıncını ölçer, nabzını kontrol eder, EKG'yi analiz eder. Sinüs ritmi geri yüklenirse, elektriksel impuls tedavisi tamamlanmış sayılır. İlk deneme başarısız olursa, kapasitör voltajı 1 kV artırılır ve ikinci bir deşarj uygulanır. Bazen özellikle akut miyokard enfarktüslü hastalarda birden fazla deşarj (üç ila dört veya daha fazla) uygulamak gerekli hale gelir. Bu durumda, kapasitör voltajı her seferinde 1 kV artırılır, ancak 7 kV'dan fazla olmaz. sekiz
Uyandıktan sonra hasta koğuşa alınır ve birkaç gün yatakta kalır. Antiaritmik ilaçlar, bazen aynı zamanda miyokarddaki metabolik süreçleri iyileştiren ilaçlar (sito-mac, riboksin, ATP, kokarboksilaz, potasyum preparatları, vb.) Reçete edilir.
komplikasyonlar: elektriksel defibrilasyona hazırlık sırasında, anestezi sırasında, elektriksel darbeye maruz kalındığında, atriyal fibrilasyonun normal (sinüs) ritmine geçişi sırasında, sinüs ritmini düzelten tedavi sırasında ortaya çıkabilir.
AT elektriksel defibrilasyon için hazırlık dönemi Antikoagülanların, potasyum preparatlarının kullanımı veya kardiyak glikozitlerin kaldırılması nedeniyle komplikasyonlar ortaya çıkabilir. Bu bağlamda, kanama görünümü, potasyumun toksik etkisi ve kalp yetmezliği belirtilerinde artış göz ardı edilmez.
Anestezi verirken bulantı, kusma, bronkospazm, kalp ve solunum durması meydana gelebilir. Bu komplikasyonlar genellikle premedikasyon döneminde bir promedol ve atropin çözeltisinin aynı anda uygulanması ve narkotik ilaçların daha yavaş infüzyonu ile önlenir.
Bir elektrik darbesinin etkisi altında ventriküler fibrilasyon gelişebilir veya kalp durması meydana gelebilir (şiddetli miyokardiyal hipoksi nedeniyle).
Daha az zorlu komplikasyonlardan ekstrasistol, elektrot uygulama yerinde cilt yanıkları, EKG değişiklikleri ve vücut sıcaklığındaki artış mümkündür.
Ventriküler fibrilasyon nedeniyle olabilir kardiyak glikozitlerin zamansız geri çekilmesi prosedürün arifesinde, kapasitörün yetersiz şarj edilmesi, elektrotların yanlış uygulanması veya elektrotların ciltle zayıf teması vb.
Ventriküler fibrilasyon meydana geldiğinde, acil önlem almak:
elektrotların doğru uygulanmasının hızlı kontrolü,
tekrarlanan elektrik deşarjının hemen uygulanması, ilkine kıyasla 0,5-1 kV arttı.
Kalp durmasında hemen dolaylı masaja başlayın ve suni teneffüs. Devam eden asistoli ile, 0.1'lik ek bir intrakardiyak enjeksiyon % 0.5-1 ml miktarında adrenalin çözeltisi. Kardiyak aktiviteyi geri yüklerken, 4 % sodyum bikarbonat solüsyonu ve kortikosteroid hormonları.
Ekstrasistol görünümü , geçici ablukalar demet bacaklar, diğer EKG değişiklikleri (segment elevasyonu ST , negatif bir dişin görünümü T), defibrilasyondan 2-3 gün sonra vücut sıcaklığındaki artış özel tedavi gerektirmez. Cilt yanıkları olağan şekilde tedavi edilir.
Ritmin normalleşmesinden kaynaklanan komplikasyonlar arasında en zorluları şunlardır: tromboembolizm ve pulmoner ödemin "normalleştirilmesi" . Büyük ve küçük dolaşımın damarlarında tromboembolik komplikasyonlar gelişebilir. Çoğu zaman, sol atriyumdan gelen trombüs, mitral kalp hastalığının arka planına karşı atriyal fibrilasyonu olan hastalar için tipik olan sistemik dolaşıma girer.
ELEKTRİKLİ NABIZ TERAPİSİ(sen. kardiyoversiyon) - belirli kardiyak aritmileri, hastanın göğüs duvarına uygulanan iki elektrot arasındaki bir kondansatör boşalmasıyla üretilen, 50-100 J enerjili bir elektrik akımı darbesiyle tedavi etme yöntemi. E. t., mevcut nabzın miyokardiyal depolarizasyon dalgasının dolaşımını kesintiye uğrattığı veya uyarmanın heterotopik odağını baskıladığı ve ayrıca kalbin ventriküler fibrilasyonunu durdurduğu paroksismal taşikardi, atriyal fibrilasyon ve çarpıntıyı durdurmak için kullanılır (bkz. ). E. t.'nin etkisi, kalbin sinüs ritmini eski haline getirmektir.
E. t. ilk kez 1959'da A. A. Vishnevsky, B. M. Tsukerman ve S. I. Smelovsky tarafından klinikte uygulandı; Yöntem, 60'lı yıllardan beri, özellikle de impuls ile elektrokardiyogramın QRS kompleksini birleştiren bir kardiyosenkronizatörün defibrilatörlerin tasarımına girmesinden sonra yaygın olarak kullanılmaktadır, bu da elektriksel impuls zamanında kazara tesadüften kaçınmayı mümkün kılmaktadır. sözde. Elektrokardiyogramın T dalgasının tepesine karşılık gelen kalp döngüsünün hassas fazı (bkz. Ekstrasistol). ile karşılaştırıldığında E. t.'nin avantajları İlaç tedavisi aritmiler onun içinde yüksek verim(atriyal fibrilasyon ile %75-90, yaklaşık %95 - atriyal çarpıntı, %75-95 - çeşitli paroksismal taşikardi formları ile), sinüs ritminin elektriksel uyarısından sonra hemen iyileşme (özellikle hemodinamik bozuklukların varlığında önemlidir) ), ayrıca antiaritmik ilaçların istenmeyen etkisinin olmaması.
E. t. yetersizliğine ilişkin endikasyonlar ve ilaç tedavisine zayıf şekilde uygun. Paroksismal kardiyak aritmileri olan hastalarda, özellikle antiaritmik ilaçların hızlı bir etkisinin olmadığı veya kullanım risklerinin arttığı durumlarda, hastanın durumu ne kadar şiddetli olursa, E. t. o kadar acilen yapılmalıdır. E. t. için mutlak kontrendikasyonlar belirlenmemiştir. Kural olarak, sabit atriyal fibrilasyonu ortadan kaldırmak için E. t.'nin kullanılması tavsiye edilmez, eğer hastalar için kalıcı formdan daha zor tolere edilen atriyal fibrilasyon paroksizmleri ve kısa süreli koruma süreleri ile birlikteyse. geçmişte restore edilmiş sinüs ritminin ve St. 2 yıl; tam atriyoventriküler blok ile (bkz. Kalp bloğu); hasta sinüs sendromu ile (bkz. Paroksismal taşikardi); tabi kalp kusurları ile cerrahi tedavi yakın gelecekte; şiddetli kalp yetmezliği olan kardiyomegali ile; artan fonksiyon ile tiroid bezi onun bastırılmasından önce. Dijital zehirlenmenin arka planına karşı aritmiler ile, artan ventriküler fibrilasyon riski nedeniyle hayati belirtiler yoksa E. t. yapılmaz.
Acil E. t. olmadan gerçekleştirilir özel Eğitim hasta. Planlanan E. t. ile dolaşım yetmezliğini azaltmak için reçete edilen kardiyak glikozitler birkaç gün içinde iptal edilir; uyarı amaçlı atriyal kasılmaların restorasyonu nedeniyle atriyumda aritmi sırasında oluşan trombüsün ayrılması ile ilişkili normalizasyon tromboemboli, E. t. antikoagülanların reçetelenmesinden birkaç gün önce ve dönüşüm sonrası kardiyak aritmi ve hızlı nüks olasılığını azaltmak için atriyal fibrilasyonu olan hastalara bir gün önce kinidin günde 0.8-1.2 g dozunda verilir (bazı hastalarda sinüs ritmi E. t.'den önce bile geri yüklenir). Planlanan E. t. aç karnına yapılır.
E. t. yapmak için hasta sırt üstü yatırılır; defibrilatör elektrotları göğüs ön duvarına yerleştirilir (elektrotlardan biri sağ subklavyen bölgede göğse, diğeri kalbin apeksine bastırılır) veya biri kalp bölgesinin üzerine, diğeri ise kalp bölgesinin üzerine yerleştirilir. -arkada(ön-arka konumlarıyla etki biraz daha yüksektir). Osiloskop ekranında özel bir işaret kullanılarak mevcut darbe, elektrokardiyogramın R veya S dalgası ile senkronize edilir. Taburcu edilmeden önce hastaya kısa etkili sodyum tiyopental, heksenal, diazepam, bazen elektron anestezisi kullanılarak anestezi verilir ve defibrilatörün boşaldığı anda durdurularak bir kateter veya maske ile oksijenasyon yapılır. Nabız enerjisinin seçimi esas olarak aritminin doğasına bağlıdır. Erişkinlerde atriyal fibrilasyon ile genellikle 50 J ile başlar, etki olmazsa deşarj tekrarlanır, nabız enerjisi iki katına çıkar. Acil durum endikasyonlarına göre E. t. yapılırken, dijital aritmileri olan hastalara daha önce 100 mg lidokain intravenöz olarak enjekte edilir; bu tür hastalarda dürtünün başlangıç enerjisi 15-25 J'dir. Ev tipi defibrilatörler ve senkronize olmayan bir darbe kullanırken, ilk deşarjın voltajı 4000 V'dir ve sonrakilerin her biri 1000 V daha fazladır (ancak 7000 V'tan yüksek değildir). E. t., pacing de dahil olmak üzere resüsitasyon için tam hazır durumda tüm defibrilasyon kurallarına uygun olarak gerçekleştirilir (bkz.). E. t.'den sonra bakım tedavisi (kinidin, kordaron ve diğerleri) reçete edilir. antiaritmik ilaçlar) birkaç ay içinde.
E. t.'nin komplikasyonları endikasyonlara tabidir ve doğru teknik kullanımları azdır. Kalp ritmi ve iletiminin dönüşüm sonrası bozukluklarının ortaya çıkması mümkündür, to-çavdar sempatik veya ses tonunda bir artışla ilişkilidir. parasempatik bölünmeler gergin sistem elektrik akımının etkisi altında. Kardiyosenkronizasyonun yokluğunda, elektriksel bir uyarı, esas olarak, vakaların yaklaşık %2'sinde meydana gelebilen kalp döngüsünün "savunmasız" fazıyla çakışma nedeniyle ventriküler fibrilasyona neden olabilir. Bu gerçekleştiğinde, deşarj 200 J veya daha fazla bir darbe enerjisiyle hemen tekrarlanır. Belki de dürtünün göğüs dokuları ve kalbin kendisi üzerindeki zararlı etkisi ve sol ventrikülün kasılma fonksiyonunda geçici bir azalma, ilk gün pulmoner ödeme yol açabilir. Normalleşme tromboembolizmi (beyinde, böbreklerde ve diğer organlarda), atriyal fibrilasyonu ortadan kaldırmak için herhangi bir yöntemle hastaların yaklaşık %1-1.5'inde görülür; anti-pıhtılaştırıcı almak sayılarını azaltır.
Kaynakça: Syrkin A.L., Nedostup A.V. ve Mayevskaya I. V. İç hastalıkları kliniğinde kardiyak aritmilerin elektropuls tedavisi, M., 1970, bibliogr.; Mandel W.J. Kardiyak aritmiler, Philadelphia - Toronto, 1980.