01.08.2018
Sânge pentru un atac de cord. Anevrism acut al inimii. Tulburări ale ritmului cardiac
Infarctul miocardic este însoțit de o eliberare secvențială a anumitor proteine în sânge, ceea ce are o mare valoare diagnostică.
La 4-8 ore după ocluzia arterei coronare, activitatea începe să crească KFK. Atinge un vârf cu 24 de ore și revine la normal după 48-72 de ore.Pe fondul trombolizei, acest vârf este mai mare și apare mai devreme (până la 12 ore). O creștere a CPK totală nu este specifică infarctului miocardic, se observă și cu afectarea mușchilor scheletici, după injecții intramusculare și cu hipotiroidism.
Intoleranța la glucoză și „diabet zaharat”. Intoleranța la glucoză și diabetul zaharat sunt factori importanți risc boala cardiovasculara. Din păcate, controlul diabetului nu s-a dovedit a fi benefic pentru pacienții cu boală coronariană. Activitate fizica poate ajuta la controlul hiperglicemiei, mai ales atunci când este combinată cu pierderea în greutate. 22 Activitatea fizică este benefică pentru controlul glicemic la pacienții cu boală coronariană.
Obezitatea este un factor de risc independent pentru dezvoltare boala coronariană. 23 Obezitatea este, de asemenea, asociată cu hipertensiune arterială, intoleranță la glucoză și profiluri lipidice modificate 24. Studiile au arătat că pacienții care urmează un program de exerciții fizice sau un program de exerciții fizice și Consiliere psihologica, au avut o calitate mai bună a vieții comparativ cu grupurile de control. În plus, s-a dovedit că fitnessul fizic reduce depresia la pacienții post-infarct 28.
Creșterea activității Fracții CF mai specific pentru infarctul miocardic. Când mușchii scheletici sunt afectați, se schimbă puțin, deoarece conținutul acestei izoenzime în țesuturile extracardiace este mic. Activitatea fracțiunii CPK MB începe să crească și atinge un vârf mai devreme decât CPK total și revine la normal după 36-72 de ore.Acest indicator este crescut și cu miocardită, după cardioversie repetată, după intervenții chirurgicale pe inimă, cu hipotiroidism, cu toate acestea, în aceste cazuri nu există o dinamică caracteristică unui atac de cord. De obicei, în infarctul miocardic, activitatea fracției MB a CPK depășește 2,5% din CPK total. Activitatea CPK și a fracțiunii sale de MB este determinată la internarea pacientului, după 12 ore și după 24 de ore.
Aceste analize nu au arătat o reducere a evenimentelor non-fatale. În plus, nu a fost evaluată contribuția aptitudinii fizice la supraviețuire. pacienţii coronarieni după operație de bypass coronarian sau angioplastie. Astfel, rezultatele arată că exercițiile fizice regulate sunt una dintre puținele intervenții care s-au dovedit că măresc supraviețuirea după infarctul miocardic.
Cu toate acestea, reduceri semnificative ale costului serviciu medical pacienții care aleg să participe la cardiopatie programe de reabilitare comparativ cu cei care nu au participat 33. Într-un alt studiu, pacienții supuși reabilitării cardiace după angioplastie coronariană au avut mai puține reinterne și costuri medicale reduse în comparație cu pacienții nerecuveniți. 34 Aceste rezultate preliminare indică faptul că beneficiile financiare ale reabilitării cardiace sunt mai mari decât costurile lor monetare.
Fracția MB de CPK există în sânge sub formă de izoforme - MB1 și MB2. Raportul MB2/MB1 este un semn foarte sensibil al infarctului miocardic: la peste 90% dintre pacienți, depășește 1,5 la 4-6 ore după ocluzia arterei coronare.
Un semn sensibil și foarte specific al unui atac de cord este creșterea nivelului troponine cardiace T și I. Nivelul lor începe să crească la 3 ore după ocluzie și rămâne ridicat timp de câteva zile, ceea ce face posibilă stabilirea unui diagnostic la pacienții internați la mai mult de 48 de ore de la debutul durerii toracice. Multe clinici preferă această metodă. Mai mult, nivelul troponinelor cardiace vă permite să judecați prognosticul: conform studiilor, cu cât nivelul troponinei I este mai mare și cu cât testul rapid al troponinei T devine pozitiv mai devreme, cu atât prognosticul imediat este mai rău.
Evaluarea inițială se concentrează pe starea cardiovasculară a pacientului, precum și pe starea generală clinică și ortopedică. Evaluarea suplimentară, dacă este indicată clinic, urmărește identificarea anomaliilor fiziopatologice, inclusiv disfuncția ventriculară stângă, ischemia miocardică sau aritmia cardiacă. Anomaliile identificate pot fi apoi tratate clinic sau chirurgical înainte de a începe un program de exerciții.
Pacienții identificați ca fiind cu risc crescut de a dezvolta complicații cardiovasculare în timpul exercițiu includ angina instabilă, severă stenoza aortica, aritmii cardiace, insuficiență cardiacă congestivă necontrolată, decompensată sau alte afecțiuni care pot fi exacerbate de exercițiul 36. Acești pacienți ar trebui să întârzie învățarea exercițiilor fizice până când starea lor se stabilizează.
Când miocardul este deteriorat, acesta intră în sânge mioglobina. poate fi detectat încă de la 2 ore după ocluzia arterei coronare. Cu toate acestea, mioglobina este excretată rapid prin rinichi; în plus, specificitatea acestei caracteristici este scăzută.
La 24-48 de ore după ocluzia arterei coronare, începe o creștere a activității LDH. Atinge un vârf în a 3-5-a zi și revine la normal după 7-10 zile. Inainte de Activitatea LDH determinată în primul rând la pacienții internați la 2-3 zile de la debutul durerii, când activitatea CPK revine deja la normal; acum, în astfel de cazuri, nivelul de troponine este mai des determinat.
Exercițiul, în special în ceea ce privește intensitatea și gradul de control și observație, se bazează și pe evaluarea clinică și funcțională inițială. Reevaluarea trebuie efectuată periodic sau dacă există o indicație clinică. Acest lucru are loc de obicei la două până la trei luni după începerea programului și apoi cel puțin anual 36. Este important să se evalueze modificări fiziologice asociat cu programul de exerciții fizice, pe lângă posibilitatea progresiei bolii.
Exerciții pentru pacienții cu inima coronariană includ activități desfășurate în programe formale de exerciții precum și activități zilnice. Prin urmare, pe lângă exercițiile formale, sunt încurajate activitățile de zi cu zi.
Există 5 izoenzime ale LDH, LDH1 fiind cea mai specifică pentru miocard. Dacă activitatea sa depășește activitatea LDH2, este probabil un infarct miocardic.
Prof. D.Nobel
„Test de sânge pentru atac de cord, modificări biochimice” articol din secțiunea Cardiologie
Informații suplimentare:
Infarctul miocardic: studii de laborator
Modificări biochimice în infarctul miocardic. În infarctul miocardic din cardiomiocite în cantitati mari proteine specifice sunt eliberate. Rata de intrare a acestor proteine în fluxul sanguin depinde de localizarea lor în celulă, greutatea moleculară și circulația locală a sângelui și a limfei. Momentul apariției anumitor proteine, desigur, este important pentru diagnostic, dar este necesar să se determine imediat indicațiile pentru restabilirea perfuziei, astfel încât diagnosticul de infarct miocardic trebuie făcut înainte de a primi un răspuns din partea laboratorului - conform clinicii. date și ECG.
Programul de exerciții pentru pacienții cu boală coronariană se bazează pe prescripția tradițională pentru a obține efectul antrenamentului în oameni sanatosi. 39 Cu toate acestea, se modifică în funcție de starea generală și cardiovasculară a pacientului. Exercițiile continue care implică grupuri mari de mușchi, cum ar fi mersul pe jos, joggingul, ciclismul, înotul, aerobicul și canotajul sunt potrivite pentru tratarea rezistenței cardiovasculare. Exerciții membrele superioare cu ergometre speciale poate fi folosit si la persoanele care nu tolereaza exercitiile fizice extremitati mai joase din motive ortopedice sau altele, precum și pentru cei ale căror activități profesionale sau de agrement sunt legate în principal de munca membrelor superioare.
A apărut posibilitatea determinării la pat a acestor proteine în sânge, ceea ce ar trebui să faciliteze diagnosticul, mai ales cu un ECG discutabil. Activitatea CPK crește la 4-8 ore după ocluzia arterei coronare, iar după 48-72 de ore se normalizează de obicei, dar dacă te bazezi doar pe activitatea totală a CPK. acest lucru poate duce la supradiagnosticarea infarctului miocardic: chiar și o injecție IM îl poate crește de 2-3 ori, iar injecțiile analgezice sunt adesea administrate pentru durerea toracică.
Antrenamentul de forță este, de asemenea, benefic pentru pacienții selectați. 40. Antrenamentul încrucișat poate reduce și problemele ortopedice și crește aderența. Frecvența minimă este de trei zile consecutive pe săptămână. Unii pacienți preferă să aibă ședințe zilnice. Cu toate acestea, pe măsură ce frecvența crește, riscul de leziuni musculo-scheletice scade și el 42.
Cel din urmă tip poate fi util în special pentru pacienții cu afecțiuni medicale. vasele perifericeși șchiopătare intermitentă. Indicele de percepție a efortului sau Scala Borg pot fi, de asemenea, utilizate pentru a controla intensitatea exercițiului pentru a o menține la un nivel moderat. Intensitatea efortului trebuie să fie sub nivelul care provoacă ischemie miocardică, aritmii majore sau simptome de intoleranță la efort, după cum a fost evaluat printr-un test de stres anterior.
Alte motive pentru creșterea activității generale a CPK. afectarea mușchilor scheletici (miopatie, polimiozită, traumatisme, convulsii, repaus prelungit la pat), cardioversie electrică, cateterism cardiac, hipotiroidism. accident vascular cerebral. operațiuni. În afara inimii, fracția CPK MB este scăzută, așa că o creștere a activității sale este mai specifică. Cu toate acestea, această creștere apare nu numai în infarctul miocardic, ci și în timpul intervențiilor chirurgicale pe inimă. miocardită. cardioversie electrică. Dacă activitatea fracției MB este mai mare sau egală cu 2,5% din activitatea totală a CPK, atunci este mai probabil ca miocardul să fie deteriorat și nu mușchii scheletici, ci atunci când activitatea totală a CPK este crescută brusc din cauza leziunilor musculare. sau, dimpotrivă, normal, acest criteriu este nesigur.
Intensitatea recomandată a antrenamentului depinde de gradul de observație și de nivelul de risc al pacientului. Intensitatea mai mică este indicată pacienților cu Risc ridicat, mai ales la implementarea programelor extracurriculare sau fără monitorizare electrocardiografică continuă.
Orice program de exerciții pentru pacienții cu boală coronariană ar trebui să includă o progresie inițială lentă și graduală în durată și intensitate. Monitorizarea pacientului presupune observarea directă a pacientului și monitorizarea ritmului și ritmului cardiac. Măsurarea tensiunii arteriale se face de obicei atunci când este indicat. Natura și amploarea supravegherii și monitorizării depind de riscul pacientului de a prezenta complicații la exercițiu, precum și de intensitate. Supravegherea și monitorizarea ar trebui să fie mai stricte atunci când se tratează pacienții cu risc ridicat.
Mult mai semnificative nu sunt valorile absolute ale activității totale a CPK și ale fracțiunii sale de MB, ci dinamica lor în prima zi. În leziunile mușchilor scheletici, activitatea fracției MB formează de obicei un platou, iar în infarctul miocardic, atinge un vârf la aproximativ 20 de ore după ocluzia arterei coronare. În sânge, carboxipeptidaza scindează lizina din izoforma cardiacă a fracțiunii MB (MB2) și se formează izoforma MB1, care este separată de MB2 în timpul electroforezei.
Pacienții care fac exerciții fizice fără supraveghere medicală și fără monitorizare ar trebui să facă acest lucru la o intensitate scăzută. Principalele complicații cardiovasculare în timpul activitate fizica la pacienții cu boală coronariană sunt infarct miocardic acut, stop a sistemului cardio-vascularși moarte subită. Estimările ratei pentru complicațiile cardiovasculare în programele de reabilitare cardiacă controlată sunt: infarct miocardic acut la pacienți pentru fiecare 000 de ore de stop cardiac al pacientului, 000 pentru fiecare oră și pentru fiecare 000 de pacienți care decedează 43 de ore.
Raportul MB2/MB1 mai mare de 1,5 este un semn sensibil al infarctului miocardic, mai ales în primele 4-6 ore după ocluzie. Troponina T cardiacă și troponina I diferă de troponina musculară în compoziția de aminoacizi, ceea ce face posibilă cuantificarea lor folosind anticorpi monoclonali foarte specifici. În mod normal, troponinele nu sunt detectate, iar în cazul infarctului miocardic, nivelul lor devine de 20 de ori mai mare decât nivelul maxim de eroare de cercetare. Metoda este deosebit de valoroasă atunci când, împreună cu infarctul miocardic, există o leziune a mușchilor scheletici sau atunci când există motive de a suspecta un mic infarct, iar activitatea generală a CPK și a fracțiunii sale MB este normală.
Peste 80% dintre pacienții supuși stopului cardiorespirator în cadrul programelor de reabilitare cardiacă controlată au fost resuscitați cu succes cu defibrilare imediată 43. Poziția Colegiului American de Medicină Sportivă este că majoritatea pacienților cu boală coronariană ar trebui să participe la programe individuale exerciţiu pentru a realiza fizice optime şi sănătate mentală. Se recomandă ca astfel de programe să includă o evaluare medicală prealabilă completă, inclusiv un test de efort maxim și o rețetă de exerciții personalizată.
Un nivel crescut de troponina I persistă timp de 7-10 zile, troponina T - timp de 10-14 zile, prin urmare, dacă infarctul miocardic este suspectat cu mai mult de 24-48 de ore în urmă, este mai bine să se determine troponinele, și nu LDH cu izoenzimele sale. .
Nivelurile mioglobinei sunt printre primele care au crescut în infarctul miocardic, dar specificitatea acestui studiu este scăzută. Mioglobina intră în sânge doar câteva ore și este excretată rapid prin urină, astfel încât în 24 de ore după ocluzie, nivelul acesteia revine la normal.
Programele de exerciții adecvate pentru pacienții cu boală coronariană oferă câteva beneficii documentate care pot fi obținute nivel inalt Securitate. Aceste beneficii includ funcționalitate îmbunătățită; reducerea simptomelor ischemiei miocardice și, ca urmare, scăderea mortalității prin boala coronariană; profil lipidic îmbunătățit, controlul greutății și tensiunea arterială; iar la pacientii cu diabet, toleranta la glucoza. Pot apărea perfuzie miocardică și mai bună, renunțarea la fumat și beneficii psihologice.
Multe clinici au trecut deja la determinarea troponinelor în locul fracțiunii CPK MB. dar ambele metode sunt acceptabile. Este prea scump să le folosiți simultan pentru toată lumea la rând, dar cu o creștere persistentă a nivelului de troponine (mai mult de 1 săptămână) și reluarea durerii în piept, este mai bine să măsurați indicatori mai dinamici - activitatea Fracția CPK MB și nivelul mioglobinei - pentru a exclude infarctul miocardic recurent.
Modificări corective în exercițiul dinamic și efectele antrenamentului fizic la subiecții normali și la pacienții cu boală coronariană. Comparația rezultatelor și reproductibilitatea testelor mușchilor și picioarelor la bărbații cu angină pectorală. Efectul poziției corpului asupra pragului anginos în timpul antrenamentului picioarelor.
Variație circadiană performanta fizica la pacientii cu varianta de angina Prinzmetal: rolul spasmului convulsiv al arterei coronare. Exerciții fizice la pacienții post-infarct miocardic: comparație a rezultatelor cu pacienții coronarieni și post-bypass cu risc crescut.
În general, cu cât intră mai multe proteine în sânge, cu atât atac de cord mai mare, dar nivelul maxim de proteine spune puțin. Restaurarea perfuziei (tromboliza spontană sau indusă de medicamente, angioplastie coronariană cu balon) în primele ore după ocluzie duce la o creștere precoce (vârf - 8-12 ore după restabilirea perfuziei) și o creștere mai pronunțată a activității izoenzimelor cardiace și a altor cardiospecifice. proteine.
Beneficiile și riscurile exercițiilor fizice pentru pacienții cu boala cronica artere coronare. circulatia umana: reglementare în timpul stres fizic. Frecvența cardiacă și tensiunea arterială în timpul exercițiilor fizice la pacienții cu angină pectorală: efectele efortului și nitroglicerinei.
Antrenamentul de antrenament și circulația colaterală coronariană. Reducerea aterosclerozei arterelor coronare este moderat pronunțată la maimuțele cu dietă aterogenă. Studiu randomizat de exerciții fizice pentru pacienții cu boală coronariană. Importanța scăderii colesterolului după infarct miocardic.
Sensibilitatea acestor metode este foarte mare. În angina instabilă, activitatea totală a CPK și a fracției sale MB nu se modifică de obicei, dar la 30% dintre astfel de pacienți, nivelul troponinelor cardiace este crescut. ceea ce probabil indică faptul că au dezvoltat un mic infarct focal.
Un nivel ridicat de troponine chiar și cu activitatea normală a CPK și a fracțiunii sale MB este un semn de prognostic nefavorabil, în astfel de cazuri este necesar să se diagnosticheze infarctul miocardic și să se trateze pacientul în consecință.
declin moarte subita folosind un program de intervenție multifactorială după infarct miocardic acut. Efectele antrenamentului fizic asupra nivelurilor serice de lipide și lipoproteine la pacienții post-M1. Efectul fumatului asupra prognosticului după primul infarct miocardic.
Ce enzime sunt evaluate?
Renunțarea la fumat după infarct miocardic acut: consecințele efortului fizic. Presiunea arterialăși supraviețuirea după infarctul miocardic: studiul Framingham. Toate cauzele de deces în programul de detectare și urmărire a hipertensiunii arteriale. Exerciții fizice și hipertensiune arterială.
O reacție nespecifică la leziunea miocardică include leucocitoza neutrofilă (apare la câteva ore după ocluzie și durează 3-7 zile, numărul de leucocite ajunge la 12.000-15.000 per μl). VSH crește mai lent, atingând vârful în prima săptămână și rămâne adesea ridicat timp de 1-2 săptămâni.
Diagnosticul infarctului miocardic la om
Din punct de vedere statistic, infarctul miocardic ocupă primul loc printre bolile care duc la deces. Potrivit Organizației Mondiale a Sănătății, jumătate dintre cei care au infarct mor imediat, fără să ajungă la clinică. Alți 30% mor în spital din cauza diverselor complicații cauzate de această patologie insidioasă.
Determinarea markerilor cardiospecifici
Pacienții cu diabet. Î: Faceți exerciții în Medicină modernă. Obezitatea ca factor independent în bolile cardiovasculare: o urmărire de 26 de ani a participanților la Framingham Heart Study. Conferința Națională de Consens asupra Obezității.
Modificări ale factorilor de risc în rândul participanților la un program de reabilitare a exercițiilor pe termen lung. Exerciții fizice controlate după infarct miocardic. Un studiu controlat randomizat de reabilitare cardiacă precoce: un profil de impact al bolii ca instrument de evaluare.
Cei care au avut norocul să supraviețuiască după aceasta au o urmă a bolii pe inimă. Deoarece lipsa de oxigen cauzată de un atac de cord ucide o parte a miocardului. Ca urmare, o persoană devine cu dizabilități și primește restricții semnificative în muncă. Este important ca toată lumea să înțeleagă care este diagnosticul de infarct miocardic la om. Deoarece metodele oportune de diagnosticare a unei boli vor ajuta o persoană să-și salveze cel puțin viața.
Diagnosticul bolii
Din moment ce această boală are stadiu timpuriu simptomele sunt foarte asemănătoare cu alte boli, este foarte dificil să detectezi un atac de cord la o persoană. Aceasta este angina instabilă. După cum a arătat practica, pacientul în ambele cazuri poate simți o senzație de arsură și durere de strângere în zona pieptului. Uneori poate da la brațe, umeri sau spate. Cu toate acestea, există diferențe în angina pectorală. De exemplu, cu un atac de cord la o persoană, chiar și în repaus durere Nu treceţi. Chiar și cu un aport triplu de nitroglicerină, nici acestea nu scad.
Pentru a diagnostica corect această boală, un specialist ar trebui să afle răspunsurile exacte la astfel de întrebări:
Când a început atacul și cât a durat?
În cazul consumului de droguri, a existat măcar un anumit efect;
A fost un atac sau mai multe și cât de des au recurs;
Cum a afectat starea de odihnă a pacientului durerea, precum și o schimbare a poziției corpului său, de exemplu, întins, așezat sau în picioare.
Răspunsul sincer la aceste întrebări îl va ajuta pe medicul dumneavoastră să determine dacă aveți această afecțiune. Pentru că simptomele nu sunt întotdeauna pronunțate. De exemplu, la o persoană cu diabet, debutul unui atac de cord poate fi asociat cu insuficiență cardiacă și dificultăți de respirație în timpul mersului. Pentru a obține informații mai precise, o persoană care a observat primele semne de infarct miocardic ar trebui să meargă imediat la clinică sau să meargă la o ambulanță.
Electrocardiografie
Un studiu electrocardiografic oferă cea mai completă imagine a ceea ce se întâmplă cu inima. Nu va fi dificil pentru specialiști să determine cu exactitate că celulele musculare ale inimii mor la o persoană conform diverșilor indicatori importanți, inclusiv înălțimea dinților t ascuțiți. Pentru a evalua corect starea pacientului, ECG este efectuat de mai multe ori cu un pas de 30 de minute. De fiecare dată, se face o evaluare a dinamicii dezvoltării bolii.
Test de sânge general și biochimic
Pentru a diagnostica corect infarctul miocardic, trebuie efectuat un test de sânge, ale cărui rezultate pot confirma prezența acestei boli. De exemplu, în prima zi a dezvoltării unui atac de cord la o persoană, nivelul ESR din sânge crește și, în același timp, numărul de leucocite neutrofile crește brusc. În același timp, medicul va detecta markeri în sângele pacientului care pot confirma necroza miocardică. Aceasta indică faptul că se formează o cicatrice pe mușchiul inimii. Un alt indicator este prezența troponinei proteice globulare în sânge. Când totul este în ordine cu corpul uman, nu este în sânge, dar apare odată cu dezvoltarea acestei boli și este un indicator suplimentar al prezenței infarctului miocardic.
ecocardiografie
Una dintre metodele suplimentare de diagnostic este ecocardiografia. Se efectuează numai în cazurile în care ECG arată o imagine neclară. În plus, acest studiu va ajuta la determinarea prezenței altor boli, cum ar fi boala coronariană. Pe de altă parte, ajută la excluderea anginei pectorale sau a infarctului.
Radiografie
Adesea, unei persoane care suspectează un atac de cord i se poate face o radiografie. Din poză, specialiștii pot observa că există congestie în plămâni și acesta este unul dintre semnele care indică dezvoltarea acestei boli mortale.
În cazul în care medicii, cu ajutorul diagnosticului, au determinat totuși prezența unui atac de cord, o persoană trebuie trimisă urgent pentru tratament la un spital. Doar în acest loc medicii pot lua măsuri pentru a salva o persoană și a-i păstra sănătatea.
Diagnosticul infarctului miocardic este un astfel de moment încât ambele părți trebuie să abordeze în mod responsabil. Medicul curant trebuie să respecte cu atenție toate punctele de diagnostic, iar pacientul - să-i dea cât mai mult posibil mai multe informatii despre starea dumneavoastră de sănătate.
Nu ignora simptomele aparent nesemnificative. La fel, ele pot face medicul să suspecteze un infarct miocardic atipic.
1 Principalele etape ale diagnosticului infarctului miocardic
În diagnosticul unui atac de cord, există 4 grupuri metode de diagnostic prin care boala poate fi depistată.
2 Plângeri ale pacienților

Acesta este unul dintre cele mai multe Puncte importante cărora merită să le acordați atenție. Pentru un atac dureros în infarctul miocardic, este caracteristică o modificare a simptomelor care au fost observate la un pacient cu angină pectorală.
- Durerea - capătă un caracter de înjunghiere, tăiere, arsură.
- Intensitatea lui o depășește pe cea a unui atac de angină normală, iar durata este mai mare de 15-20 de minute.
- Zona de distribuție a durerii este mai largă decât în cazul unui atac normal de angină pectorală. Durerea poate fi dată nu numai în jumătatea stângă cufăr, dar s-a răspândit și la departamentele sale potrivite.
- Senzațiile de durere ondulate sunt caracteristice.
- Atacul nu dispare după administrarea de nitroglicerină.

Criza de durere poate fi însoțită de următoarele simptome noi:
- dispnee
- ameţeală
- tulburare de ritm cardiac
- pronunţat slăbiciune generală, transpirație
- palpitații, senzație de întrerupere a activității inimii
- sentiment de frică de moarte, excitare
- greață, vărsături
- creșterea tensiunii arteriale
- creșterea temperaturii corpului
Totuși, trebuie avut în vedere că atacul de durere poate fi atipic, localizat în stomac, în umărul stâng sau încheietura mâinii ca o „brățară”. Însăși natura durerii poate fi ușoară. Această variantă a atacului poate fi observată la persoanele în vârstă, cu Diabet cu infarct recurent.
3 Studiu electrocardiografic - ECG
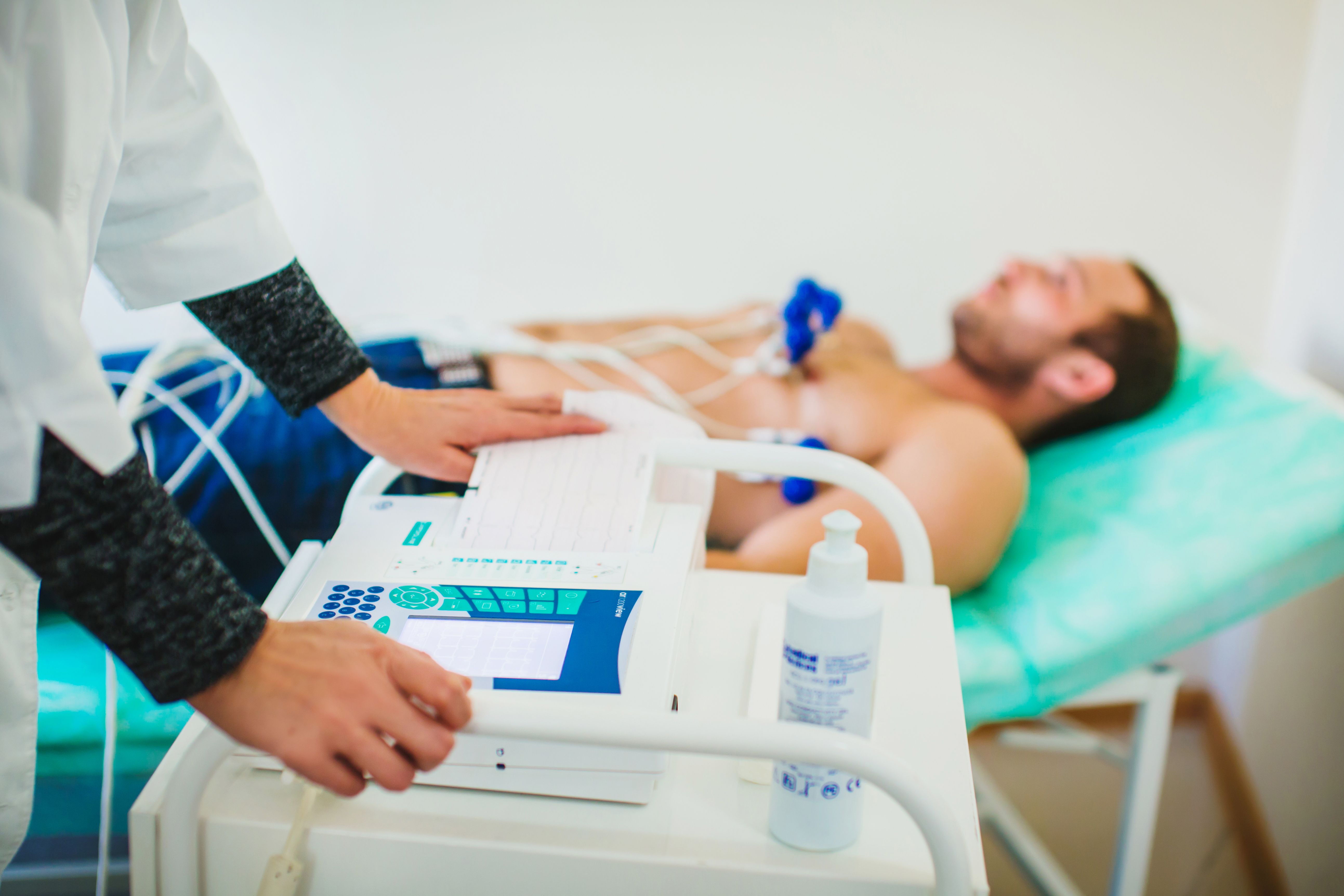
ECG - metoda disponibila diagnostic, care vă permite să identificați deteriorarea mușchiului inimii și să determinați tactica de tratament. Un ECG cu un atac de cord arată întotdeauna în dinamică, de exemplu. acest studiu se repetă la intervale regulate pentru a evalua evoluția bolii. Metoda permite evaluarea prevalenței daunelor, identificarea complicațiilor unui atac de cord sub formă de diferite aritmii, formarea unui anevrism cardiac.
4 Diagnosticare de laborator
Diagnosticul de laborator al infarctului miocardic include un test de sânge pentru markerii infarctului miocardic, precum și general și analize biochimice sânge. Diagnosticul unui atac de cord pentru determinarea enzimelor este obligatoriu și important în stabilirea unui diagnostic.
5 Determinarea markerilor cardiospecifici

Diagnosticul infarctului prin metoda de determinare a markerilor cardiospecifici a devenit recent larg răspândit. Aceste substanțe sunt numite cardiospecifice deoarece fac parte din mușchiul inimii. Prin urmare, atunci când este distrus, se observă eliberarea lor în sânge. Enzimele specifice ale mușchiului inimii includ următorii compuși:
- Troponinele T și I
- mioglobina
- Creatina fosfokinaza-MB (CPK-MB)
- Lactat dehidrogenaza-1 (LDH-1)
Analizele (testele) pentru markeri cardiospecifici sunt obligatorii în diagnosticul infarctului miocardic. În prezent sunt utilizate următoarele teste de laborator:
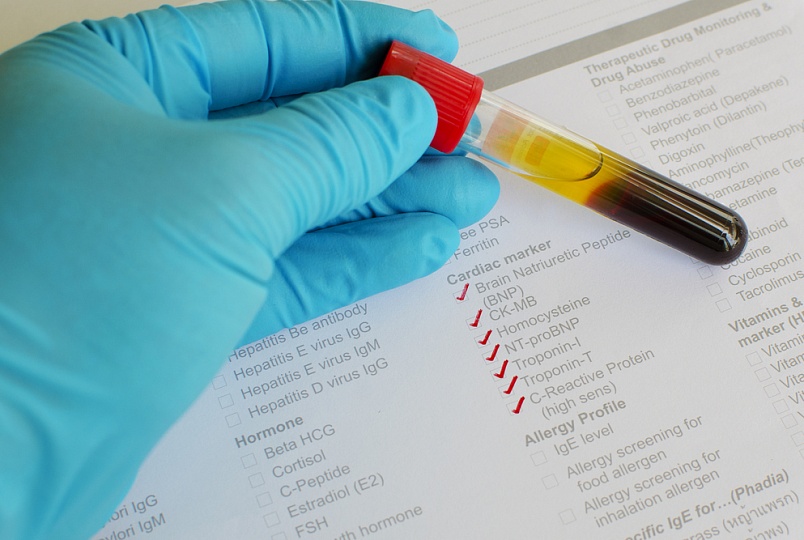
1. Testul troponinei
Recent, o atenție deosebită a fost acordată acestui test special. Acest test este cel mai sensibil în diagnosticarea infarctului miocardic acut, deși nivelul său poate crește cu altele procese patologice in corp. O creștere a nivelului de enzime se observă după 3-4 ore de la debutul unui atac și atinge valori maxime până în a 2-a zi. Nivelul crescut de troponine durează până la 10 (I) și 15 (T) zile.
Nivelul de concentrație reflectă dimensiunea focarului de necroză. Cu cât atacul de cord este mai mare, cu atât este mai mare conținutul acestor substanțe în sânge. Aceste substante pot avea norme diferite in functie de reactivul folosit in laborator.
2. Testul mioglobinei - determinarea conținutului de mioglobină. Enzima începe să crească după 2-3 ore și ajunge concentrație maximă 10 ore de la debutul infarctului. Un nivel crescut al acestei enzime poate fi observat până la 3 zile. Nivelul mioglobinei poate crește de 10-20 de ori în comparație cu norma.
Conținutul normal de mioglobină în sânge la bărbați este de 22-66 mcg / l, la femei - 21-49 mcg / l sau 50-85 ng / ml.

3. Testul creatin fosfokinazei (test CPK-MB) - determinarea fracției MB a acestei enzime în sânge. O creștere a nivelului enzimei se observă după 4-8 ore de la debutul atacului și atinge maxim până în a 24-a oră. Deja în 3 zile nivelul revine la original.
Valorile normale ale MB-CPK sunt 0-24 UI / l sau 6% din activitatea totală a CPK
4. Testul lactat dehidrogenază - determinarea conținutului de LDH-1 în sânge. Incepe sa creasca dupa 8 ore si atinge maxim 2-3 zile. Nivelul crescut al enzimei durează până la 12 zile.
5. Testul aspartat aminotransferazei (testul AST). AST este o enzimă care, pe lângă miocard, se găsește și în alte organe și țesuturi ale corpului. Prin urmare, nu este în întregime cardiospecific. Cu toate acestea, concentrația sa poate fi determinată folosind un test de sânge biochimic. Cu MI, nivelul acestuia crește după 6-8 ore, atingând valori maxime cu 36 de ore. Pe o astfel nivel ridicat enzima poate dura până la 6 zile. Conținutul său în sânge infarct acut crește de 5-20 de ori.
6 Analize generale și biochimice de sânge
Analizele generale și biochimice completează diagnosticul de infarct miocardic, confirmând prezența proceselor inflamatorii în organism.
- Analize generale de sânge:
- după 3-4 ore, conținutul de leucocite crește, care la astfel de valori poate dura până la o săptămână. Numărul de leucocite poate ajunge la 12-15x109/l
- se observă o creștere a VSH de la 2-3 zile și atinge valori maxime până la sfârșitul celei de-a 2-a săptămâni. Apoi, treptat, acest indicator scade, iar după 3-4 săptămâni nivelul său revine la nivelul inițial.
- Chimia sângelui:
- Indicatorii proteinelor de „fază acută” sunt în creștere, reflectând prezența proces inflamatorîn organism: fibrinogen, seromucoid, haptoglobină, acizi sialici, a2-globulină, gama globulină, proteină C reactivă.
Analizele de sânge generale și biochimice nu conduc în diagnostic, dar sunt luate în considerare în raport cu prognosticul bolii și calitatea terapiei.
7 Ecocardiografia sau ecografia cardiacă este o metodă care joacă un rol important în diagnosticul IM
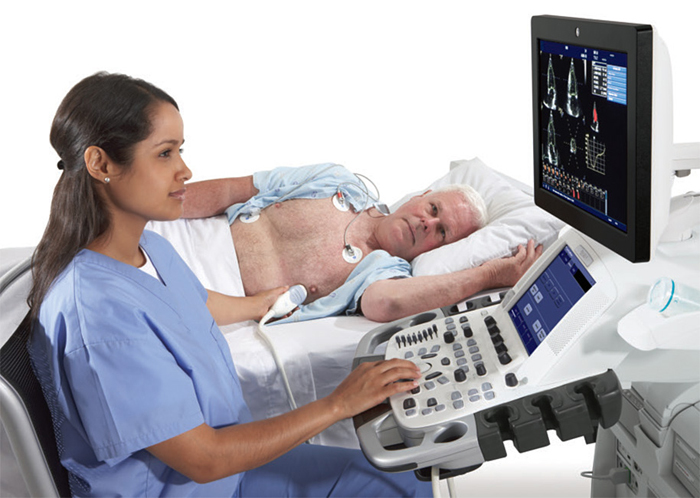
Datorită acestui studiu, este posibilă identificarea unei încălcări a contractilității mușchiului inimii într-o anumită zonă, pentru a determina locația infarctului. Această metodă ajută, de asemenea, la distingerea unui atac de cord de altele. conditii de urgenta, care manifestă simptome similare, dar managementul acestor pacienți este complet diferit.
Deci plângerile pacientului Rezultate ECGîn dinamică, ultrasunetele inimii, testele pentru cardiomarkeri sunt componentele principale în diagnosticul infarctului acut.
8 Alte metode de cercetare
În plus față de aceste studii de bază, în diagnosticul infarctului miocardic sunt utilizate și alte metode de cercetare suplimentare:
- Scintigrafia miocardică este o metodă de diagnostic prin care o substanță radioizotop intră în organism. Are tendința de a se acumula în zona afectată.
- Tomografie cu emisie de pozitroni - metoda suplimentara diagnostic, dezvăluind zone cu aport redus de sânge a miocardului.
- Imagistica prin rezonanță magnetică vă permite să evaluați starea mușchiului inimii pentru prezența hipertrofiei, a zonelor cu alimentare insuficientă cu sânge.
- Tomografia computerizată este o metodă de diagnostic cu raze X care evaluează dimensiunea inimii, camerele sale, prezența hipertrofiei și a cheagurilor de sânge.


