16.09.2018
Το αιμορραγικό σύνδρομο εκδηλώνεται. Αιτίες και συμπτώματα αιμορραγικού συνδρόμου. Επιρροή της κληρονομικότητας και άλλοι παράγοντες
Αιμορραγικό σύνδρομο- Αυτή είναι μια παθολογική κατάσταση του σώματος ενός ενήλικα ή ενός παιδιού. Εκφράζεται με αυξημένη αιμορραγία. Ο ίδιος ο όρος δεν είναι ορισμός μιας συγκεκριμένης ασθένειας. Το αιμορραγικό σύνδρομο θεωρείται εκδήλωση μιας ομάδας ασθενειών που έχουν διαφορετικούς λόγουςανάπτυξη, αλλά συνδέονται με παρόμοια συμπτώματα και τον μηχανισμό ανάπτυξης.
Η χαμηλή συχνότητα εμφάνισης νευρολογικών επιπλοκών στη σειρά μας δεν συνεπάγεται απαραίτητα μια πιο καλοήθη συμπεριφορά ανεπάρκειας βιταμινών στο περιβάλλον μας σε σχέση με περιπτώσεις που αναφέρονται στη βιβλιογραφία. Ο αιμορραγικός πυρετός έχει ίαση αλλά πρέπει να αντιμετωπίζεται μεμονωμένα σε νοσοκομείο. Στη Βραζιλία, ο αιμορραγικός πυρετός είναι πιο συχνός κατά τη διάρκεια του δάγκειου πυρετού και ακόμη δεν υπάρχουν περιπτώσεις αιμορραγικού πυρετού Έμπολα.
Συμπτώματα και σημεία αιμορραγικής νόσου
Τα συμπτώματα του αιμορραγικού πυρετού μπορεί να περιλαμβάνουν. Ένας ασθενής με συμπτώματα αιμορραγικού πυρετού θα πρέπει να επισκεφθεί έναν γενικό ιατρό το συντομότερο δυνατό για να διαγνώσει το πρόβλημα και να ξεκινήσει την κατάλληλη θεραπεία, καθώς ο αιμορραγικός πυρετός μπορεί να προκαλέσει διακοπή μετά από μερικές ημέρες. διάφορα σώματαόπως το ήπαρ, ο σπλήνας, οι πνεύμονες και τα νεφρά, καθώς και σοβαρές εγκεφαλικές αλλαγές.
Ένα άλλο όνομα για την πάθηση είναι αιμορραγική διάθεση. Περαιτέρω, λαμβάνονται υπόψη τα χαρακτηριστικά της παθολογίας, οι κύριες μορφές, οι παράγοντες και οι αιτίες ανάπτυξης, οι αρχές της θεραπείας.
Η κατάσταση αυξημένης αιμορραγίας σε παιδιά και ενήλικες αναπτύσσεται για τους ακόλουθους λόγους:
- παθολογία της πήξης του αίματος (συγγενής ή επίκτητη πήξη).
- μείωση των ποσοτικών δεικτών ή παραβίαση της δομής των αιμοπεταλιακών κυττάρων (θρομβασθένεια, θρομβοπενία).
- βλάβη του αγγειακού τοιχώματος αιμορραγική αγγειίτιδα);
- συνδυασμός αρκετών από τους παραπάνω παράγοντες (νόσος του von Willebrand).
Σπουδαίος! Το αιμορραγικό σύνδρομο περιλαμβάνει αρκετές ασθένειες, επομένως έχει ποικίλοι λόγοιπεριστατικό.
Πώς να αντιμετωπίσετε τον αιμορραγικό πυρετό Έμπολα
Η θεραπεία του αιμορραγικού πυρετού πρέπει να γίνεται από γενικό ιατρό ή λοιμωξιολόγο, αλλά συνήθως γίνεται σε νοσοκομειακή απομόνωση με μεταγγίσεις αίματος και ενδοφλέβια παυσίπονα για τον έλεγχο των συμπτωμάτων αιμορραγίας και αιμορραγικού πυρετού.
Επιπλέον, για ορισμένες ασθένειες αντιιικά φάρμακαμπορεί ακόμα να χρησιμοποιηθεί για να βοηθήσει το σώμα να καταπολεμήσει τον ιό που προκαλεί αιμορραγικό πυρετό. Ωστόσο, ορισμένες ασθένειες, όπως ο Έμπολα ή ο δάγκειος πυρετός, δεν έχουν ακόμη συγκεκριμένη θεραπεία και είναι απαραίτητο να περιμένουμε μέχρι ο οργανισμός του ασθενούς να θεραπεύσει την ασθένεια.
Κληρονομικότητα
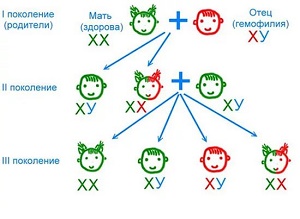 Υπάρχουν και κληρονομικοί παράγοντες στην ανάπτυξη του συνδρόμου. Ένα παράδειγμα μιας τέτοιας ασθένειας είναι η αιμορροφιλία. Πρόκειται για μια συγγενή πηκτικότητα, στην οποία δεν υπάρχουν ορισμένοι παράγοντες πήξης του αίματος. Η ασθένεια εκδηλώνεται σε 1 νεογνό στις 50 χιλιάδες περιπτώσεις.
Υπάρχουν και κληρονομικοί παράγοντες στην ανάπτυξη του συνδρόμου. Ένα παράδειγμα μιας τέτοιας ασθένειας είναι η αιμορροφιλία. Πρόκειται για μια συγγενή πηκτικότητα, στην οποία δεν υπάρχουν ορισμένοι παράγοντες πήξης του αίματος. Η ασθένεια εκδηλώνεται σε 1 νεογνό στις 50 χιλιάδες περιπτώσεις.
Αιμορραγικός πυρετός: ιογενής νόσοςμε πυρετό και σημαντική τάση για αιμορραγία. Αιμορραγικός πυρετός - σοβαρός ιογενής νόσοςεκδηλώνεται με σημαντική αιμορραγική τάση. Εμφανίζεται σχεδόν αποκλειστικά σε τροπικές ή υποτροπικές περιοχές. Ο ιός μπορεί να μεταδοθεί από άτομο σε άτομο.
Αιμορραγικές παθήσεις - ταξινόμηση
Ο χρόνος επώασης είναι αρκετές ημέρες. Συμπτώματα διάφοροι τύποιοι πυρετοί είναι πολύ διαφορετικοί. Τα συμπτώματα του ασθενούς είναι ένας σημαντικός οδηγός για τον γιατρό ώστε να μπορέσει να φτάσει στη διάγνωση. Ο προσδιορισμός ειδικών αντισωμάτων επιτρέπει την ταυτοποίηση του ιού που ευθύνεται για τη νόσο. Τα θύματα πρέπει να τίθενται σε καραντίνα και να νοσηλεύονται σε εξειδικευμένες κλινικές.
Ένα άλλο παράδειγμα του ρόλου της κληρονομικότητας είναι η νόσος von Willebrand. Η πάθηση σχετίζεται με ένα γενετικό ελάττωμα στον παράγοντα πήξης von Willebrand, ο οποίος εμπλέκεται στην προσκόλληση των αιμοπεταλίων. Τελαγγειεκτασία - μπορεί να είναι συγγενής ή επίκτητη. Η κληρονομικότητα έρχεται στην κορυφή εάν αυτή η κατάσταση είναι σύμπτωμα της νόσου Rendu-Osler, του συνδρόμου Louis-Bar, της αγγειωμάτωσης.
Λόγοι για την ανάπτυξη αιμορραγικού συνδρόμου
Δεν υπάρχει αποτελεσματική θεραπεία για τη μόλυνση. Η χορήγηση ιοστατικών φαρμάκων που αναστέλλουν τον πολλαπλασιασμό του ιού έχει βρεθεί ότι είναι μερικώς αποτελεσματική. Η θεραπεία είναι κυρίως για την πρόληψη της νεφρικής ανεπάρκειας και του σοκ.
Αποφύγετε επικίνδυνες περιοχές. αποτελεσματική προστασία από τα κουνούπια και τα τσιμπούρια. φορέστε μακριά ρούχα που είναι αρκετά χοντρά. Αποφύγετε την επαφή με μολυσμένα άτομα· αποφύγετε την επαφή με προϊόντα ζωικής προέλευσης και τηρήστε αυστηρά τους κανόνες υγιεινής.
- νεφρική ανεπάρκειακαι κατάσταση σοκ, πάρεση και σπασμούς.
- Επί του παρόντος, πωλείται μόνο εμβόλιο κίτρινου πυρετού.
- Αυτός ο εμβολιασμός μπορεί να γίνει από εξουσιοδοτημένους γιατρούς καντονιών.
Επίκτητες ασθένειες
Ο κατάλογος των παθολογικών καταστάσεων που αναπτύσσονται σε όλη τη διάρκεια της ζωής δεν έχει καμία σχέση με συγγενείς ανωμαλίες:
- μία από τις μορφές θρομβοκυτταροπάθειας.
- DIC;
- μία από τις μορφές αιμορραγικής αγγειίτιδας.
Προκλητές ασθενειών μπορεί να είναι ιογενείς λοιμώξεις, μακροχρόνια χρήσηφάρμακα (σουλφοναμίδες, βουταδιόνη, κινίνη), σοβαρούς τραυματισμούς, καταστάσεις σοκ, μετάγγιση αίματος.
Μολυσματική πορφύρα - άμεση καταστροφή των αιμοφόρων αγγείων από μικροοργανισμούς ή τοξίνες που παράγονται από αυτούς. μερικά παραδείγματα είναι στρεπτοκοκκικά ή σταφυλοκοκκικές λοιμώξεις, Πυρετός ωχράς κηλίδας Rocky Mountain ή ελονοσία. Σε αυτή την παθολογία, τα μικρά αγγεία είναι εύθραυστα λόγω της παρουσίας ελαττωμάτων στη σύνθεση κολλαγόνου.
Είναι πλέον πολύ σπάνιο και υπάρχει σε περιοχές ακραίας φτώχειας ή εμπόλεμες ζώνες. Σύνδρομο διαταραχών αιμοπεταλίων Κύστημπορεί να εξαρτάται από διαταραχές των αιμοπεταλίων. Οι αιμορροΐδες ανιχνεύουν την παρουσία μικρού αριθμού αιμοπεταλίων, ενώ οι λειτουργικές εξετάσεις ανιχνεύουν τη μη φυσιολογική λειτουργία των αιμοπεταλίων. Μπορεί να απαιτηθούν πολλές εξετάσεις για τον προσδιορισμό της διάγνωσης.
Συμπτώματα αιμορραγικού συνδρόμου
Η κλινική εικόνα εξαρτάται από τη νόσο που προκάλεσε την ανάπτυξη διαταραχών.
Αιμοφιλία
Αυξημένη αιμορραγία παρατηρείται ακόμη και σε νεογνά. Εκφράζεται σε αιμορραγίες και μώλωπες. Εμφανίζονται με τον παραμικρό μώλωπα, τραυματισμό, κόψιμο. Η αιμορραγία αναπτύσσεται ακόμη και στο φόντο μιας αλλαγής στα δόντια του γάλακτος.
Μπλοκ αιμοπεταλίων ή θρομβοκυττάρων. Υπάρχουν πολλές παθολογίες και παράγοντες που μπορούν να προκαλέσουν θρομβοπενία. Παράβαση μυελός των οστώνμε μειωμένη παραγωγή αιμοπεταλίων Παρουσία αυξημένης κατανάλωσης ή καταστροφής αιμοπεταλίων. Εδώ είναι μερικά παραδείγματα πιαστρινοπενίας.
Θρομβοπενία που προκαλείται από την ηπαρίνη - μείωση στον αριθμό των αιμοπεταλίων που προκαλείται από το ανοσοποιητικό σύστημα και των αυτοάνοσων αιμοπεταλίων λόγω της παρουσίας αυτοαντισωμάτων που προκαλούνται από θεραπεία με ηπαρίνη. Το θρομβοπενικό θρομβοπενικό βιολετί είναι μια σπάνια, οξεία και δυνητικά θανατηφόρα μορφή. Προκαλεί τόσο θρόμβωση όσο και αιμορραγία. Λόγω της παρουσίας μικροπηκτικών, τα οποία μπορούν να σχηματιστούν σε μικρά αγγεία διάσπαρτα σε όλο το σώμα. Η υπερβολική χρήση αιμοπεταλίων οδηγεί σε μείωση του αριθμού των διαθέσιμων αιμοπεταλίων και συνεπώς σε αυξημένο κίνδυνο αιμορραγίας. Η θρομβοπενία μπορεί επίσης να συσχετιστεί με ένα σύνολο ορισμένων φαρμάκων, όπως η παρακεταμόλη, η κινίνη, τα αντιβιοτικά σουλφα, η διγοξίνη, η βανκομυκίνη, το Valium, η νιτρογλυκερίνη και η θρομβοπενία που σχετίζεται με άλλες παθολογίες, όπως π.χ. Σήψη, ιδιαίτερα εάν προκαλείται από Gram-αρνητική βακτηριακή λοίμωξη αυτοάνοσο νόσημαόπως ο λύκος, στον οποίο το ανοσοποιητικό σύστημαπαράγει αντισώματα που στρέφονται εναντίον οργάνων και ιστών ως αποτέλεσμα της αυξημένης καταστροφής των αιμοπεταλίων από καρκινικές μορφές όπως λευχαιμίες, λεμφώματα και άλλους τύπους όγκων που μπορούν να επηρεάσουν τον μυελό των οστών και στη συνέχεια να επηρεάσουν την παραγωγή αιμοπεταλίων.
- Αυτή η ασθένεια συχνά υποχωρεί αυθόρμητα.
- Δεδομένης της διάρκειας της χρόνιας μορφής, αυτό μπορεί να απαιτεί θεραπεία.
- Συχνά αυτή η παθολογία σχετίζεται με θρόμβωση παρά με αιμορραγία.
Με μηχανικούς τραυματισμούς και τυχόν επεμβάσεις εμφανίζονται αιμορραγίες στις αρθρώσεις, κατά των οποίων αργότερα φλεγμονώδεις διεργασίες, περιορισμένη κινητικότητα. Επικίνδυνη και εσωτερική αιμορραγία, εμφάνιση αίματος στα ούρα.
Αυτοάνοση θρομβοπενία (νόσος του Werlhof)
 Τα συμπτώματα της νόσου εμφανίζονται εάν το επίπεδο των αιμοπεταλίων στο αίμα μειωθεί σε 50 * 109 / l. Η πορεία μπορεί να έχει οξεία ή βραδέως προοδευτική χρόνια μορφή.
Τα συμπτώματα της νόσου εμφανίζονται εάν το επίπεδο των αιμοπεταλίων στο αίμα μειωθεί σε 50 * 109 / l. Η πορεία μπορεί να έχει οξεία ή βραδέως προοδευτική χρόνια μορφή.
Μπορεί να προκληθεί δυσλειτουργία των αιμοπεταλίων κληρονομικούς παράγοντεςή επίκτητες παθολογίες. Ακολουθούν μερικά παραδείγματα κληρονομικών δυσλειτουργιών των αιμοπεταλίων. Παρακάτω είναι μερικά παραδείγματα χρόνιες ασθένειεςή άλλους παράγοντες που ευθύνονται για τη δυσλειτουργία των αιμοπεταλίων.
Νεφρική ανεπάρκεια Μυελοδυσπλαστικό σύνδρομο Επεμβάσεις καρδιοπνευμονικής παράκαμψης Ορισμένα φάρμακα. Δυσλειτουργία ή δυσλειτουργία παραγόντων πήξης. Τα αιμορραγικά σύνδρομα μπορεί να προκληθούν από την απουσία ενός ή περισσότερων παραγόντων πήξης ή από την αδυναμία τους να λειτουργήσουν. Η ανεπάρκεια και η δυσλειτουργία του παράγοντα ανεπάρκειας πήξης μπορεί να έχουν γενετικά αίτια ή μπορεί να προκύψουν από άλλες παθολογίες ή καταστάσεις. Να μερικά παραδείγματα.
Εμφανίζονται πετχειώδη αιματώματα στο δέρμα, αναπτύσσεται αιμορραγία διαφόρων βαθμών από τους βλεννογόνους. Κατά την εξέταση, ο σπλήνας μεγεθύνεται.
Νόσος Henoch-Schonlein (αιμορραγική αγγειίτιδα)
Τα συμπτώματα του αιμορραγικού συνδρόμου στο φόντο της αγγειίτιδας εξαρτώνται από τη μορφή του.
- Δερματικές - σημειακές αιμορραγίες στο δέρμα των γλουτών, κάτω άκρα, τα οποία είναι συμμετρικά. Οι πετέχειες μπορεί να φλεγμονούν, αφήνοντας περιοχές με αυξημένη μελάγχρωση, δεν προκαλούν φαγούρα και δεν προκαλούν ενόχληση. Μετά από 5 ημέρες, οι εκδηλώσεις μειώνονται.
- Αρθρικό - πόνος, ερυθρότητα, πρήξιμο στις επιφάνειες των αρθρώσεων. Οι διαδικασίες είναι αναστρέψιμες.
- Κοιλιακό - χαρακτηρίζεται εσωτερικές αιμορραγίεςκαι αιμορραγία. Το αιμορραγικό σύνδρομο εκδηλώνεται από το γεγονός ότι οι ασθενείς παραπονούνται έντονος πόνοςστην κοιλιά, πυρετός, έμετος, αίμα στα κόπρανα.
- Νεφρική - αναπτύσσεται ανάλογα με τον τύπο της νεφρίτιδας ή χρόνια ανεπάρκειανεφρά.
- Ταχεία ροή - αιμορραγία στον εγκεφαλικό ιστό.
νόσος von Willebrand
Το αιμορραγικό σύνδρομο εκδηλώνεται με παρατεταμένη αιμορραγία. Αυτή η μορφή της νόσου είναι πιο επικίνδυνη για παιδιά και ενήλικες, καθώς και οι τρεις σύνδεσμοι στη διαδικασία διακοπής της αιμορραγίας (αιμόσταση) παραβιάζονται στον μηχανισμό ανάπτυξής της.
Νόσος Von Willebrand: Αυτή η ασθένεια σχετίζεται με μειωμένη παραγωγή ή δυσλειτουργία του παράγοντα von Willebrand και οδηγεί σε μειωμένη συσσώρευση αιμοπεταλίων όταν αγγειακή βλάβηκαι ως εκ τούτου απώλεια αίματος. Καθορίζει την εμφάνιση ήπιων έως μέτριων εκχυμώσεων και αιμορραγίας, με επίμονη επίσταση, άφθονη εμμηνορρυσιακός κύκλος, παρατεταμένη αιμορραγία από τη γέννηση, τραύμα, οδοντική ή χειρουργική επέμβαση. Τα συμπτώματα και η σοβαρότητα της αιμορραγίας μπορεί να διαφέρουν από άτομο σε άτομο και από επεισόδιο σε επεισόδιο.
Οι ήπιες μορφές του συνδρόμου εκδηλώνονται με μικρές ρινορραγίες, δερματικές αιμορραγίες. Σοβαρή - παρατεταμένη μαζική αιμορραγία διαφόρων εντοπισμών ( εσωτερικά όργανα, αρθρώσεις, απαλά χαρτομάντηλα).
Σημείωση! Κατά την εξέταση, οι ειδικοί συχνά εντοπίζουν διεσταλμένα και ελικοειδή αγγεία στους ασθενείς, τα οποία βρίσκονται με τη μορφή πλέγματος.
Συχνά ανιχνεύεται στην παιδιατρική ηλικία λόγω πρώιμων αιμορραγικών επεισοδίων. Οι αιμοφιλικοί ασθενείς έρχονται σε επαφή με το πρώτο αιμορραγικό συμβάν στην αρχή της παιδιατρικής ηλικίας, για παράδειγμα, μετά την περιτομή. Εάν είναι πολύ χαμηλά, τα αιμορραγικά επεισόδια μπορεί επίσης να είναι θανατηφόρα. εάν είναι ήπιες, μπορεί να έχετε ήπια έως μέτρια αιμορραγία, η οποία μπορεί να οφείλεται μόνο σε οδοντιατρικές ή χειρουργικές επεμβάσεις.
Διαφορική διάγνωση αιμορραγικού συνδρόμου
Ηπατική νόσο ή ασθένεια - Οι περισσότεροι παράγοντες πήξης παράγονται στο ήπαρ. Επομένως, η ηπατική νόσος μπορεί να οδηγήσει σε μειωμένη παραγωγή παραγόντων πήξης. Η επίδραση του δηλητηρίου του φιδιού. Χημειοθεραπεία ή ακτινοθεραπεία. Μαζικές μεταγγίσεις αίματος.
DIC
Άλλες ονομασίες για το σύνδρομο είναι θρομβοαιμορραγικό σύνδρομο, καταναλωτική πήξη. Μπορεί να έχει οξεία ανάπτυξηή διαρροή χωρίς ορατή κλινικά σημεία. Η παραβίαση συμβαίνει με μαιευτικές παθολογίες, καταστάσεις σοκ, σοβαρούς τραυματισμούς, σηψαιμία βακτηριακής προέλευσης.
Το αιμορραγικό σύνδρομο εκδηλώνεται με τα ακόλουθα συμπτώματα:
Αντιπηκτική θεραπεία; Αυτά τα φάρμακα χρησιμοποιούνται για θρομβωτικές διαταραχές αλλά, εάν ληφθούν σε υπερβολική ποσότητα, μπορεί να προκαλέσουν αιμορραγία. Διαθεσιμότητα βακτηριακές λοιμώξεις. Διασπασμένη ενδαγγειακή πήξη. μπορεί να προκαλέσει τόσο θρομβωτικά όσο και αιμορραγικά επεισόδια. Συνήθως αυτό οξεία επιπλοκήμετά τη γέννηση, λόγω της παρουσίας ενδοτοξινών από σοβαρές ή τρέχουσες λοιμώξεις σε καρκινοπαθείς.
Δοκιμαστικές εργασίες του αρχικού επιπέδου
Υπερβολική υποβάθμιση του πηκτικού. Η διαδικασία της ινωδόλυσης επιτρέπει τον έλεγχο του σχηματισμού θρόμβων αίματος με τρόπο που αποτρέπει την υπερανάπτυξη, δυνητικά προβληματική. Κατά τη διάρκεια της ινωδόλυσης, ο θρόμβος ινώδους, το τελευταίο προϊόν του καταρράκτη πήξης, αποικοδομείται από έναν άλλο παράγοντα, την πλασμίνη. Υπό κανονικές συνθήκες, το κατεστραμμένο ενδοθήλιο απελευθερώνει έναν ενεργοποιητή στο αίμα που μετατρέπει το ανενεργό πλασμινογόνο σε ενεργό πλασμίνη για να επιδεινώσει τον θρόμβο μετά από μερικές ημέρες αιμορραγίας, μόλις αποκατασταθεί η βλάβη.
- Στάδιο Ι - υπάρχουν σημάδια μαζικής θρόμβωσης, μείωση του όγκου του κυκλοφορούντος αίματος στο σώμα του ασθενούς, παραβίαση των μεταβολικών διεργασιών.
- Στάδιο II - βλάβη σε πολλά όργανα, αποκλεισμός της παροχής αίματος στο ήπαρ, στο πάγκρεας, στους πνεύμονες, στον εγκέφαλο, στα επινεφρίδια, στον σπλήνα. Εξάνθημα με κηλίδες με πετέχειες δέρμασε συνδυασμό με αιμορραγική αιμορραγία διαφόρων εντοπισμών.
- Στάδιο III - ο ασθενής αναπτύσσει αναπνευστική ανεπάρκεια, καρδιακή, ηπατική, νεφρική ανεπάρκεια, εμφανίζεται εντερική πάρεση. Μαζική αιμορραγία και αιμορραγία.
- Στάδιο IV - με ευνοϊκή έκβαση της παθολογίας, όλες οι λειτουργίες του σώματος αποκαθίστανται, διαφορετικά ο ασθενής πεθαίνει.
Σπουδαίος! Ένας από τους λόγους για την ανάπτυξη του DIC είναι ο αιμορραγικός πυρετός (έχει μολυσματικό χαρακτήρα).
Η ινωδολυτική διαδικασία ρυθμίζεται στενά από αρκετούς άλλους παράγοντες όπως ο αναστολέας ενεργοποιητή πλασμινογόνου και ο αναστολέας πλασμίνης. Κληρονομικές ή επίκτητες ελλείψεις σε έναν από τους αναστολείς της ινωδόλυσης, αυξάνουν την ινωδολυτική δραστηριότητα. Αυτό οδηγεί σε αστάθεια της πήξης, η οποία στη συνέχεια υποβαθμίζεται πολύ νωρίς, προκαλώντας υπερβολική ή παρατεταμένη αιμορραγία, συνήθως μετά από τραύμα ή μια επεμβατική διαδικασία.
Απώλεια όρασης λόγω επαφής με τα μάτια. χρόνια αναιμία. Εξετάσεις Εάν υπάρχουν σημεία και συμπτώματα που υποδηλώνουν αιμορραγικά σύνδρομα, ο κλινικός ιατρός μπορεί να απαιτήσει κάποια διαδοχική αλληλουχία με βάση τα ληφθέντα αποτελέσματα.
 Πρώτα απ 'όλα, οι ειδικοί συλλέγουν ένα ιστορικό της ζωής και της νόσου του ασθενούς. Οι γιατροί διευκρινίζουν την παρουσία ασθενών συγγενών, την περίοδο που ξεκίνησε τις εκδηλώσεις του το αιμορραγικό σύνδρομο, την παρουσία μεταγγίσεων αίματος στο παρελθόν, μολύνσεις και τραυματισμούς. Ο ασθενής ανακαλύπτει ποιοι παράγοντες, κατά τη γνώμη του, προκάλεσαν την ανάπτυξη της παθολογίας.
Πρώτα απ 'όλα, οι ειδικοί συλλέγουν ένα ιστορικό της ζωής και της νόσου του ασθενούς. Οι γιατροί διευκρινίζουν την παρουσία ασθενών συγγενών, την περίοδο που ξεκίνησε τις εκδηλώσεις του το αιμορραγικό σύνδρομο, την παρουσία μεταγγίσεων αίματος στο παρελθόν, μολύνσεις και τραυματισμούς. Ο ασθενής ανακαλύπτει ποιοι παράγοντες, κατά τη γνώμη του, προκάλεσαν την ανάπτυξη της παθολογίας.
Ο παρακάτω πίνακας συνοψίζει τις εξετάσεις που μπορεί να απαιτηθούν καθώς επιδεινώνονται οι αιμορραγικές διαταραχές. Δεν χρειάζονται όλες οι εξετάσεις για το ίδιο άτομο. Σελίδες για κάθε δοκιμή στην ενότητα "Ανάλυση". Εξετάσεις για αιμορραγικά σύνδρομα. Μπορεί επίσης να απαιτείται ένα βασικό μεταβολικό πάνελ για την αξιολόγηση της ηπατικής και νεφρικής λειτουργίας.
Θεραπεία Η θεραπεία των αιμορραγικών διαταραχών είναι εξαιρετικά ετερογενής και εξαρτάται από το είδος της αλλαγής και το μέγεθος των συμπτωμάτων. Συνήθως, αιμορραγικές παθήσειςεντοπίζονται, παρακολουθούνται και παρακολουθούνται για την πρόληψη τόσο της υπερβολικής απώλειας αίματος όσο και της εμφάνισης επιπλοκών. Οι θεραπευτικές μέθοδοι εξαρτώνται από το μέγεθος του λειτουργικού ελλείμματος ή της λειτουργικής αλλαγής με βάση το εάν υπάρχει τάση για αιμορραγία ως αποτέλεσμα χειρουργικής επέμβασης ή τραύματος και τάση για προοδευτική επιδείνωση αυτής της νόσου.
Οι γιατροί αξιολογούν εμφάνισηασθενή, τα παράπονά του. Επιβεβαιώνεται η ανάπτυξη αιμορραγικού συνδρόμου εργαστηριακή διάγνωση. ΣΤΟ γενική ανάλυσητο αίμα καθορίζει το επίπεδο όλων διαμορφωμένα στοιχεία, αιμοσφαιρίνη. Ιδιαίτερη προσοχή πρέπει να δοθεί στους ποσοτικούς δείκτες των αιμοπεταλίων.
Πραγματοποιείται πηκογραφία για να διευκρινιστεί ο χρόνος πήξης του αίματος, η διάρκεια της αιμορραγίας. Αξιολογήστε το ινωδογόνο και την προθρομβίνη, την ευαισθησία στην ηπαρίνη.
Σπουδαίος! Πρόσθετες μέθοδοιέρευνες είναι κλινική ανάλυσηούρων, βιοψία μυελού των οστών, παρακέντηση νωτιαίος μυελός, γενετικές εξετάσεις.
Αιμορραγικό σύνδρομο σε νεογνά
Ένα χαρακτηριστικό των νεογνών είναι η τάση για αυξημένη αιμορραγία. Αυτό συνδέεται με τις ιδιαιτερότητες του συστήματος πήξης του αίματος. Οι ειδικοί διακρίνουν δύο ομάδες παιδιών με τέτοιες διαταραχές:
- ένα «υγιές» παιδί του οποίου η αυξημένη αιμορραγία είναι μια φυσιολογική κατάσταση.
- Ένα «άρρωστο» παιδί του οποίου το αιμορραγικό σύνδρομο έχει παθολογικά αίτια.
Ταξινόμηση του αιμορραγικού συνδρόμου στα νεογνά:
- Πήξη - αιμορροφιλία, αιμορραγική ασθένεια, DIC-σύνδρομο, παθολογίες στο υπόβαθρο ασθενειών εντερικό σωλήνα, συκώτι.
- θρομβοπενική πορφύρα.
- Θρομβοκυτταροπάθεια (συγγενής, κληρονομική).
- Αγγειακές διαταραχές - συμπτώματα αιμορραγικού συνδρόμου συνδυάζονται με κανονικούς δείκτεςσυστήματα πήξης.
Αιμορραγική νόσος του νεογνού
 Η αιτία της πάθησης είναι η έλλειψη παραγόντων που εξαρτώνται από τη βιταμίνη Κ, δηλαδή, οι διαταραχές εμφανίζονται στο πλαίσιο της ανεπάρκειας βιταμίνης Κ στο σώμα του ασθενούς. Ο θηλασμός του μωρού τις πρώτες ώρες μετά τη γέννηση είναι μια αποτελεσματική πρόληψη της ανάπτυξης του συνδρόμου.
Η αιτία της πάθησης είναι η έλλειψη παραγόντων που εξαρτώνται από τη βιταμίνη Κ, δηλαδή, οι διαταραχές εμφανίζονται στο πλαίσιο της ανεπάρκειας βιταμίνης Κ στο σώμα του ασθενούς. Ο θηλασμός του μωρού τις πρώτες ώρες μετά τη γέννηση είναι μια αποτελεσματική πρόληψη της ανάπτυξης του συνδρόμου.
Στην περίπτωση του αρχικού σταδίου, τα συμπτώματα της νόσου εμφανίζονται την πρώτη ημέρα μετά τη γέννηση. Κατά κανόνα, η ανάπτυξη συνδέεται με την αποδοχή της μητέρας φάρμακα(βαρβιτουρικά, μη στεροειδή αντιφλεγμονώδη φάρμακα, βαρφαρίνη, ορισμένοι αντιβακτηριδακοί παράγοντες).
Το αιμορραγικό σύνδρομο στην κλασική του μορφή εμφανίζεται κατά την πρώτη εβδομάδα της ζωής του παιδιού. Υπάρχουν αιμορραγίες στο δέρμα, αιμορραγία διαφόρων εντοπισμών, απότομη πτώση πίεση αίματος, δύσπνοια, μαύρα κόπρανα (μελένα).
Σπουδαίος! Μεταγενέστερες μορφές παθολογική κατάστασηστα παιδιά εμφανίζονται κατά τον πρώτο 1,5 μήνα της ζωής. Τα συμπτώματα είναι παρόμοια με την κλασική εκδήλωση.
Κληρονομική πήξη
Η ανάπτυξη αιμορραγικού συνδρόμου του τύπου της αιμορροφιλίας Β και της νόσου von Willebrand πρακτικά δεν εμφανίζεται σε νεογέννητα μωρά. Ζωντανά συμπτώματα μπορεί να εμφανιστούν μόνο με την αιμορροφιλία Α (και στη συνέχεια μόνο στα μισά από όλα τα άρρωστα αγόρια).
Θεραπεία του αιμορραγικού συνδρόμου
Εάν αναπτυχθεί αιμορραγικό σύνδρομο, πρέπει να παρασχεθούν οι πρώτες βοήθειες στον ασθενή. Περαιτέρω θεραπεία πραγματοποιείται σε νοσοκομείο ή μονάδα εντατικής θεραπείας (ανάλογα με τη σοβαρότητα).
Πρώτες βοήθειες
Αποτελείται από τις ακόλουθες δραστηριότητες:
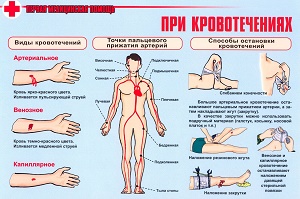
- Σταματήστε την αιμορραγία - χρησιμοποιήστε επίδεσμος πίεσης(από φλέβα), turunda (από τη μύτη), παγοκύστη (εσωτερική), τουρνικέ (από αρτηρία).
- Αιμοστατικά φάρμακα (Dicinon, Etamzilat, Vikasol) - η δόση καθορίζεται από ειδικό.
- Η εισαγωγή αμινοκαπροϊκού οξέος σε μια φλέβα με πίδακα ή στάγδην.
- Εγχύσεις υποκατάστατων αίματος (αλατούχα διαλύματα, δεξτράνες, σκευάσματα πλάσματος).
- Έλεγχος αρτηριακής πίεσης, θερμοκρασίας σώματος, σφυγμού, αναπνοής.
- Νοσηλεία στο εσωτερική αιμοραγία, από φλέβα, αρτηρία, οποιαδήποτε άλλη που δεν μπορεί να σταματήσει εκτός νοσοκομείου.
Θεραπευτική αγωγή
Η θεραπεία εξαρτάται από την παθολογική κατάσταση και τους λόγους που προκάλεσαν την ανάπτυξή της.
Με τη θρομβοπενική πορφύρα, συνταγογραφείται δίαιτα, αυστηρή ανάπαυση στο κρεβάτι. Η βάση της θεραπείας ορμονικά σκευάσματασε δισκία σε δόση 2 mg / kg την ημέρα. Το μάθημα είναι 14 ημέρες. Για να σταματήσει η αιμορραγία, συνταγογραφούνται αμινοκαπροϊκό οξύ, Dicinon, Etamzilat. Σε σοβαρή κατάσταση - μετάγγιση αιμοπεταλιακής μάζας. Εάν είναι απαραίτητο, αφαιρέστε τη σπλήνα.
Η θεραπεία της νόσου Shenlein-Genoch βασίζεται σε διαιτοθεραπεία, συνταγογράφηση φάρμακα. Από τα φάρμακα χρησιμοποιούνται αντιοξειδωτικά, ηπαρίνη, αντιαλλεργικά φάρμακα, ορμόνες. Εάν είναι απαραίτητο - κυτταροστατικά και αντιβιοτικά (η δόση των κεφαλαίων επιλέγεται μεμονωμένα).
Η θεραπεία της αιμορροφιλίας βασίζεται στην εισαγωγή κρυοϊζήματος, αυτοφυούς συμπυκνώματος πλάσματος, φρέσκου κατεψυγμένου πλάσματος (η δόση των ουσιών υποκατάστασης καθορίζεται από τον γιατρό).
Πρόληψη του αιμορραγικού συνδρόμου
Αποτελείται από τα εξής:
- διαιτοθεραπεία με μεγάλη ποσότηταβιταμίνη Κ και πρωτεΐνη?
- αποκλεισμός ζημιών, τραυματισμού.
- διαβούλευση με γενετιστή για ζευγάρια που σχεδιάζουν να συλλάβουν μωρό.
- τακτική εξέταση των ασθενών και κλινική εξέταση υγιείς ανθρώπους;
- επιτρεπόμενοι τύποι θεραπείας άσκησης.
- προφυλακτική χορήγηση παραγόντων αίματος.
Αρκετά συνηθισμένο στο σύγχρονο ιατρική πρακτική. Τέτοιες ασθένειες μπορεί να είναι συγγενείς και επίκτητες, αλλά σε κάθε περίπτωση συνοδεύονται από υποδόριες αιμορραγίες και αιμορραγία των βλεννογόνων. Με τι συνδέονται λοιπόν ασθένειες αυτού του τύπου και ποιες μεθόδους θεραπείας χρησιμοποιεί η σύγχρονη ιατρική;
Οι κύριες αιτίες του αιμορραγικού συνδρόμου
Στις περισσότερες περιπτώσεις, μια τέτοια ασθένεια σχετίζεται με παραβίαση της αιμοποιητικής διαδικασίας ή ασθενειών κυκλοφορικό σύστημα. Μέχρι σήμερα, οι αιτίες της αιμορραγίας χωρίζονται συνήθως στις ακόλουθες ομάδες:
- Ορισμένες ασθένειες του αίματος, που συνοδεύονται από παραβίαση του σχηματισμού αιμοπεταλίων και αιμορραγία. Αυτή η ομάδα περιλαμβάνει θρομβοκυτταροπάθεια, θρομβοπενία και
- Πολύ συχνά, η αιτία του αιμορραγικού συνδρόμου είναι η παραβίαση της πήξης του αίματος, η οποία παρατηρείται με ανεπάρκεια προθρομβίνης και διάφορους τύπους αιμορροφιλίας.
- Η αγγειακή βλάβη (για παράδειγμα, η ευθραυστότητα των τοιχωμάτων) οδηγεί επίσης σε μικρές αιμορραγίες. Αιμορραγικό σύνδρομο παρατηρείται με τηλαγγειεκτασία και
- Από την άλλη, η ανεξέλεγκτη λήψη ορισμένων φαρμάκων - αντιπηκτικών και αντισυσσωματωτικών (επεμβαίνουν στη διαδικασία) μπορεί να οδηγήσει στο ίδιο αποτέλεσμα.
- Υπάρχουν επίσης οι λεγόμενες ψυχογενείς αιμορραγίες, οι οποίες είναι επίσης χαρακτηριστικές σε ορισμένες νευρωτικές διαταραχές.
Ποια είναι τα συμπτώματα του αιμορραγικού συνδρόμου;
 Μέχρι σήμερα, είναι συνηθισμένο να διακρίνουμε 5 μορφές αιμορραγικού συνδρόμου, καθεμία από τις οποίες συνοδεύεται από ένα μοναδικό σύνολο συμπτωμάτων:
Μέχρι σήμερα, είναι συνηθισμένο να διακρίνουμε 5 μορφές αιμορραγικού συνδρόμου, καθεμία από τις οποίες συνοδεύεται από ένα μοναδικό σύνολο συμπτωμάτων:
- Η μορφή αιματώματος του συνδρόμου παρατηρείται στην αιμορροφιλία. Τέτοιες ασθένειες συνοδεύονται από επώδυνες αιμορραγίες στις αρθρώσεις και τους μαλακούς ιστούς, καθώς και από σταδιακή διαταραχή της λειτουργίας του σκελετού και των μυών.
- Με τον τύπο παθολογίας με κηλίδες με πετέχειες, παρατηρούνται επώδυνες αιμορραγίες κάτω από τα ανώτερα στρώματα του δέρματος, εμφανίζονται μώλωπες ακόμη και με την παραμικρή πίεση.
- Στον μεικτό τύπο αιμάτωμα-μώλωπες συνδυάζονται τα συμπτώματα των δύο μορφών που περιγράφηκαν παραπάνω.
- Η αγγειίτιδα-μωβ μορφή της νόσου συνοδεύεται από την εμφάνιση αιμορραγιών με τη μορφή ερυθήματος. Συχνά η κατάσταση του ασθενούς περιπλέκεται από εντερική αιμορραγία.
- Με τον αγγειωματώδη τύπο παρατηρούνται επίμονες τοπικές αιμορραγίες.
Υπάρχει επίσης ένα που διαγιγνώσκεται σε νεογέννητα. Αυτό είναι εξαιρετικά σοβαρή κατάστασησυνοδεύεται από αιμορραγία στους πνεύμονες.
Αιμορραγικό σύνδρομο: θεραπεία
 Αν μιλάμε για συγγενείς ασθένειες (αιμορροφιλία), τότε είναι εντελώς αδύνατο να θεραπευθούν. Επομένως, οι ασθενείς χρειάζονται μόνιμη θεραπείακαι ιατρική επίβλεψη. Σε ορισμένες περιπτώσεις, χρησιμοποιούνται ορμονικά φάρμακα που είναι σε θέση να ομαλοποιήσουν τις διαδικασίες σχηματισμού αίματος. Για να σταματήσει η αιμορραγία, χρησιμοποιούνται ειδικά φάρμακα, ιδίως σε περίπτωση μαζικής απώλειας αίματος, απαιτούνται μεταγγίσεις πλάσματος αίματος.
Αν μιλάμε για συγγενείς ασθένειες (αιμορροφιλία), τότε είναι εντελώς αδύνατο να θεραπευθούν. Επομένως, οι ασθενείς χρειάζονται μόνιμη θεραπείακαι ιατρική επίβλεψη. Σε ορισμένες περιπτώσεις, χρησιμοποιούνται ορμονικά φάρμακα που είναι σε θέση να ομαλοποιήσουν τις διαδικασίες σχηματισμού αίματος. Για να σταματήσει η αιμορραγία, χρησιμοποιούνται ειδικά φάρμακα, ιδίως σε περίπτωση μαζικής απώλειας αίματος, απαιτούνται μεταγγίσεις πλάσματος αίματος.


