18.11.2017
Медицинская учебная литература. Болезни сердца и сосудов
Заболевания сердечно-сосудистой системы широко распространены среди взрослого населения многих стран мира и занимают лидирующее место в общей статистике смертности. В основном данная проблема затрагивает страны со средним и низким уровнем дохода – 4 из 5 умерших от сердечно-сосудистой патологии являлись жителями данных регионов. Читателю, не имеющему медицинского образования, стоит хотя бы в общих чертах понимать, что представляет собой та или иная болезнь сердца или сосудов, чтобы при подозрении на ее развитие не терять драгоценное время, а сразу же обратиться за медицинской помощью. Для того, чтобы узнать признаки самых распространенных заболеваний сердечно-сосудистой системы, прочтите данную статью.
По определению ВОЗ (Всемирной организации здравоохранения), – это постоянно повышенное артериальное давление: систолическое – выше 140 мм рт. ст, диастолическое – выше 90 мм рт. ст. Уровень артериального давления при постановке диагноза должен определяться как среднее двух и более измерений при не менее, чем двух осмотрах специалиста в разные дни.
Эссенциальная гипертензия, или гипертоническая болезнь, - это повышенное артериальное давление при отсутствии очевидной причины повышения его. Составляет порядка 95% всех случаев артериальной гипертензии.
Основными факторами риска данного заболевания являются те же факторы, которые способствуют развитию ИБС и , усугубляют же течение гипертонической болезни следующая сопутствующая ей патология:
- сахарный диабет;
- болезни сосудов головного мозга – ишемический или геморрагический инсульты, (ТИА);
- заболевания сердца – инфаркт миокарда, стенокардия, сердечная недостаточность;
- заболевания почек – диабетическая нефропатия, ;
- болезни периферических артерий;
- патология сетчатки – отек диска зрительного нерва, кровоизлияния, экссудаты.
Если больной, страдающий гипертонической болезнью, не получает терапию, способствующую понижению артериального давления, болезнь прогрессирует, все чаще возникают гипертензивные кризы, которые рано или поздно могут вызвать всевозможные осложнения:
- острую гипертензивную ;
- отек легких;
- инфаркт миокарда или нестабильную стенокардию;
- инсульт или транзиторную ишемическую атаку;
- расслоение аорты;
- эклампсию – у беременных.
Вторичная, или симптоматическая, артериальная гипертензия – это стойкое повышение артериального давления, причина которого может быть выяснена. На ее долю приходится лишь 5% случаев артериальной гипертензии.
Из болезней, приводящих к повышению давления, наиболее часто диагностируются:
- поражения ткани почек;
- опухоли надпочечников;
- заболевания почечных артерий и аорты (коарктация);
- патология центральной нервной системы (опухоли мозга, полиневриты);
- (полицитемия);
- патология щитовидной железы ( -, -, гиперпаратиреоз) и другие заболевания.
Осложнения данного вида артериальных гипертензий такие же, как и при гипертонической болезни, плюс осложнения основного заболевания, которое спровоцировало гипертонию.
Сердечная недостаточность
Часто встречающееся патологическое состояние, которое не является самостоятельным заболеванием, а есть следствие, исход других острых и хронических болезней сердца. При данном состоянии вследствие изменений в сердце нарушается его насосная функция – сердце не в силах обеспечивать все органы и ткани кровью.
Осложнениями сердечной недостаточности являются:
- аритмии;
- застойная ;
- тромбоэмболии;
- хроническая почечная недостаточность (так называемая «застойная почка»);
- сердечная кахексия (истощение);
- нарушения мозгового кровообращения.
Приобретенные пороки сердца
Приобретенные пороки сердца встречаются примерно у 1-10 человек на 1000 населения, в зависимости от региона проживания, и составляют порядка 20% всех поражений сердца органической природы.
Основная причина развития приобретенных пороков сердца – ревматическое поражение клапанов: 70-80% всех пороков составляет патология митрального клапана, второе место по частоте поражения принадлежит клапану аорты, относительно редко диагностируются стеноз и/или недостаточность трехстворчатого клапана и клапана легочной артерии.
Данной патологией страдают лица разных возрастных групп. Каждый 2-й больной с пороком сердца нуждается в оперативном лечении.
Суть заболевания заключается в том, что под воздействием этиологических факторов клапаны сердца теряют способность нормально функционировать:
- стеноз представляет собой сужение клапана, вследствие чего он не пропускает достаточно крови, и органы испытывают недостаток кислорода, или гипоксию;
- недостаточность – створки клапана смыкаются не полностью, вследствие чего кровь забрасывается из части сердца, расположенной ниже, в часть, расположенную выше; результат тот же – органы и ткани организма недополучают жизненно необходимый им кислород, и нарушается их функция.
Осложнениями пороков сердца являются множество состояний, среди которых наиболее часто встречаются острый , инфекционные бронхо-легочные осложнения, хроническая недостаточность кровообращения, фибрилляция предсердий, тромбоэмболии и другие.
Клинически миокардит проявляется приступами загрудинных болей, признаками патологии клапанов, симптомами аритмий, нарушения кровообращения. Может протекать бессимптомно.
Прогноз при данном заболевании зависит от тяжести его течения: легкие и среднетяжелые формы, как правило, завершаются полным выздоровлением больного в течение 12 месяцев после начала болезни, тяжелые же могут привести к внезапной смерти, рефрактерной недостаточности кровообращения и тромбоэмболическим осложнениям.
Кардиомиопатии
Кардиомиопатии – это самостоятельные, неуклонно прогрессирующие формы поражения сердечной мышцы неясной или спорной этиологии. В течение 2-х лет от некоторых форм данного заболевания при отсутствии симптоматики погибает порядка 15% больных, при наличии соответствующих болезни симптомов – до 50%. Являются причиной смерти 2-4% взрослых лиц, а также основной причиной внезапной смерти молодых спортсменов.
Вероятными причинами кардиомиопатий являются:
- наследственность;
- инфекция;
- болезни обмена веществ, в частности, гликогенозы;
- недостаток некоторых веществ в рационе, в частности селена, тиамина;
- патология эндокринной системы (сахарный диабет, акромегалия);
- нейромышечная патология (мышечная дистрофия);
- воздействие токсических веществ – алкоголя, наркотиков (кокаина), некоторых медикаментов (циклофосфамид, доксорубицин);
- заболевания системы крови (некоторые виды анемий, тромбоцитопении).
Клинически кардиомиопатии проявляются всевозможными симптомами нарушения функции сердца: приступами стенокардии, обмороками, сердцебиением, одышкой, нарушениями ритма сердца.
Особенно опасна кардиомиопатия повышенным риском внезапной смерти.
Перикардит
– это воспаление листков оболочки сердца – перикарда – инфекционной или неинфекционной этиологии. Участки перикарда замещаются фиброзной тканью, в полости его скапливается экссудат. Перикардит делится на сухой и экссудативный, острый и хронический.
Клинически проявляется болями в груди, одышкой, лихорадкой, болями в мышцах, сочетающимися с признаками основного заболевания.
Наиболее грозным осложнением перикардита является тампонада сердца – скопление жидкости (воспалительной или крови) между листками перикарда, препятствующее нормальным сокращениям сердца.
Инфекционный эндокардит
Представляет собой воспалительное поражение структур клапанов с последующим распространением на другие органы и системы, возникающее в результате внедрения бактериальной инфекции в структуры сердца. Данное заболевание является 4-й по значимости причиной смерти больных от инфекционной патологии.
В последние годы частота заболеваемости инфекционным эндокардитом существенно возросла, что связано с более широким распространением оперативных вмешательств на сердце. Может возникнуть в любом возрасте, но наиболее часто страдают им лица возрастом от 20 до 50 лет. Соотношение заболеваемости мужчин и женщин равно примерно 2:1.
Инфекционный эндокардит является заболеванием, потенциально опасным для жизни, поэтому своевременная диагностика его, адекватное, эффективное лечение и быстрое выявление осложнений чрезвычайно важны для улучшения прогноза.
Аритмии
 Как правило, аритмия - не самостоятельная патология, а следствие иных сердечных или внесердечных заболеваний.
Как правило, аритмия - не самостоятельная патология, а следствие иных сердечных или внесердечных заболеваний. Нарушения ритма сердца не являются отдельными заболеваниями, а представляют собой проявления или осложнения каких-либо патологических состояний, связанных с заболеваниями сердца или внесердечной патологией. Могут длительное время протекать бессимптомно, а могут представлять опасность для жизни пациента. Существует много видов аритмий, но 80% их приходится на экстрасистолию и фибрилляцию предсердий.
Клинически аритмии проявляются ощущением перебоев в работе сердца, головокружением, одышкой, слабостью, чувством страха и другими неприятными симптомами. Тяжелые их формы могут спровоцировать развитие сердечной астмы, отека легких, аритмогенной кардиомиопатии или аритмического шока, а также стать причиной внезапной смерти больного.
К какому врачу обратиться
Заболевания сердечно-сосудистой системы лечит кардиолог. Нередко они сочетаются с патологией эндокринных желез, поэтому полезна будет консультация эндокринолога и диетолога. В лечении больных нередко участвует кардиохирург и сосудистый хирург. Пациентов обязательно осматривают невролог, окулист.
Абрикосы.
Полезны при лечении сердечно сосудистых заболеваний
и малокровии, так как содержат соли железа, принимающие важное участие в процессах кроветворения.
Арбузы.
Рекомендуются как средство, обладающее выраженным антисклеротическим действием, а также при отеках, связанных с заболеванием сердечно сосудистой системы.
Артишок.
Полезен пожилым людям и больным атеросклерозом. Установлено, что в сушеной ботве и корнях артишока содержится цинарин, обладающий выраженными противосклеротическими свойствами. Способствует снижению артериального давления, улучшает общее самочувствие. Листья, стебли, корни и соцветия артишока имеют важное значение в предупреждении заболеваний сердечно сосудистой системы.
Баклажаны.
Полезны для профилактики и лечения атеросклероза. Усиливают выведение из организма холестерина, снижают его концентрацию в крови, способствуют растворению холестериновых бляшек на стенках кровеносных сосудов. Большое содержание калия оказывает благоприятное действие на работу сердца и способствует выведению из организма излишней жидкость. Баклажаны показаны пожилым людям и страдающим сердечно сосудистыми заболеваниями, сопровождающимися отеками.
Барбарис.
Ягоды и настойка из них рекомендуются для усиления работы сердца, снижения уровня артериального давления.
Боярышник
. Плоды эффективны при функциональных расстройствах сердечной деятельности, сердцебиении, стенокардии и гипертонической болезни. Усиливают сокращение сердечной мышцы, уменьшают возбудимость сердца, снижают уровень артериального давления, улучшают общее состояние страдающих сердечнососудистыми заболеваниями. При бессоннице, неврозах сердца и других заболеваниях сердечнососудистой системы полезно принимать смесь из препаратов боярышника и валерианы.
Экстракт боярышника понижает уровень холестерина в крови, поэтому его можно рекомендовать для профилактики и лечения атеросклероза. В домашних условиях для его приготовления берут100 г измельченны в
мясорубке спелых ягод боярышника, заливают 0,5 л 40°-ного спирта или водки, настаивают 8 дней, фильтруют и отжимают прессом. Принимают по 30-40 капель (водную настойку - по 50-60 капель) 3 раза в день. Или 1 столовую ложку плодов заваривают 1 стаканом кипятка, настаивают на горячей плите, но не кипятят, процеживают и принимают по 3-4 столовые ложки 3-4 раза в день.
Брусника
. Отвар и настой брусничных листьев - лучшие народные средства для лечения ревматизма. Для приготовления отвара 1 чайную
ложку листьев заливают 2 стаканами воды, кипятят 10 мин и принимают по 0,5 стакана 2-4 раза в день в течение 1 -1,5 мес. Для приготовления настоя 1 столовую ложку листьев заливают 1,5 стакана кипятка, настаивают в течение 1 ч, процеживают и принимают по 0,5 стакана 2-4 раза в день до еды.
Виноград.
Виноград и виноградный сок оказывают благоприятное действие при атеросклерозе и начальных стадиях гипертонической болезни сердца. При тяжелом заболевании сердечно сосудистой системы, сопровождающемся сердечной недостаточностью с отеками и гипертонией, виноград противопоказан.
Вишня.
Способствует снижению артериального давления.
Грейпфруты
. В лечебном питании используют как антисклеротическое средство. Рекомендуют их при физическом и умственном переутомлении.
Орехи грецкие.
В лечебном питании их назначают как общеукрепляющее средство и для профилактики и лечения атеросклероза.
Дыни.
Как лечебное средство дыню употребляют в небольших количествах при нарушениях функций сердечнососудистой системы. Она рекомендуется больным пожилого и старческого возраста, страдающим атеросклерозом сосудов головного мозга и сердца.
Земляника.
Отмечено положительное действие ягод при нарушениях жирового обмена, что имеет важное значение в профилактике и лечении атеросклероза. Соки, настои, отвары и свежие ягоды дают лечебный эффект при заболеваниях сердечно сосудистой системы, атеросклерозе сосудов сердца и гипертонической болезни. Детям при слабом физическом развитии рекомендуется больше употреблять свежей земляники или пить сок из нее по 4-8 ложек в день. Полезно есть ягоды с молоком, сметаной или сахаром, а также класть в чай по столовой ложке на стакан 3 раза в день. В чай можно добавлять нарезанные листья земляники. Настой из листьев рекомендуется для улучшения работы сердца, он замедляет ритм и усиливает амплитуду сердечных сокращений, расширяет кровеносные сосуды. Для приготовления чая в лечебных целях берут 20 г измельченных листьев, заливают 200 г кипящей воды, кипятят 5- 10 мин, настаивают 2 ч и принимают по столовой ложке 3-4 раза в день.
Инжир.
Полезен при заболеваниях сердечно сосудистой системы, для профилактики стенокардии. Его назначают больным с венозной недостаточностью, склонностью к тромбозам. Плоды инжира способствуют улучшению работы сердца, полезны при гипертонической болезни, малокровии и истощении. Особенно хорошим помощником в профилактике стенокардии является инжир. Считается, лучше съесть две ягоды инжира, чем принять одну таблетку валидола (А. И. Ядров, 1985).
Ирга.
Используют для профилактики и лечения атеросклероза, способствует выведению холестерина из организма.
Какао.
Какао-напиток является ценным диетическим продуктом. Его назначают на стадии выздоровления после изнурительных заболеваний, рекомендуют пить при сердечной слабости, так как он положительно влияет на силу сердечных сокращений и содержит много калия. Содержащийся в напитке теобромин способствует снижению артериального давления. Однако следует знать, что в организме он превращается в мочевую кислоту, поэтому какао-напитком нельзя злоупотреблять при подагре. При образовании оксалатных камней в почках его вообще не рекомендуется употреблять.
Калина . Ягоды калины используют для улучшения работы сердца и лечения гипертонической болезни.
Каштаны
. Рекомендуют для профилактики и лечения воспаления сосудов, особенно венозных нижних конечностей. Медицинская промышленность из каштанов изготавливает лекарственный препарат эсфлазид.
Капуста .
Полезна для профилактики и лечения атеросклеротических поражений кровеносных сосудов, так как ее клетчатка усиливает выведение холестерина из организма. Картофель.
Нормализует деятельность сердца, показан при аритмии. Больным с отеками полезно съедать до 1 кг несоленого картофеля в день в любом виде с кожурой. Профессор Б. И. Шулутко предлагал таким больным молочно-картофельную диету, состоящую из 1 л молока, 1 кг печеного картофеля и 100 г сахара в сутки в течение 3-4 дней. Свежий картофельный сок в небольших количествах оказывает благоприятное действие на сердечно сосудистую систему, способствует снижению артериального давления.
Картофель.
Нормализует деятельность сердца, показан при аритмии. Больным с отеками полезно съедать до 1 кг несоленого картофеля в день в любом виде с кожурой. Профессор Б. И. Шулутко предлагал таким больным молочно-картофельную диету, состоящую из 1 л молока, 1 кг печеного картофеля и 100 г сахара в сутки в течение 3-4 дней. Свежий картофельный сок в небольших количествах оказывает благоприятное действие на сердечно сосудистую систему, способствует снижению артериального давления.
Употреблять картофель как лекарственное средство следует осторожно и разумно, с учетом состояния больного, и только под наблюдением врача. Не надо забывать, что проросший и позеленевший картофель может быть причиной тяжелых пищевых отравлений, так как в нем образуется ядовитое вещество - соланин, который в больших количествах вызывает тошноту, рвоту, понос, учащение сердцебиения, одышку, судороги и даже потерю сознания. Попадая в кровь, он разрушает красные кровяные тельца, угнетающе действует на центральную нервную систему.
Кофе.
Оказывает тонизирующее действие на людей с ослабленными мышцами и сосудами, а также страдающих пониженным давлением. Употребление кофе в больших количествах приводит к усилению деятельности сердца, повышению артериального давления, расширению сосудов головного мозга, сердца и почек.
Кресс-салат
. При систематическом употреблении в пищу влияет на снижение артериального давления.
Кукуруза.
Настои, отвары и экстракты из кукурузных рылец используют при заболеваниях сердца и гипертонической болезни. Кукурузное масло, получаемое из зародышей зерна, содержит ненасыщенные жирные кислоты, витамин Е, фосфатиды и другие биологически ценные активные вещества, необходимые организму для борьбы с преждевременной старостью. Оно способствует снижению холестерина в организме. Рекомендуется при атеросклерозе, склерозе сосудов сердца и мозга, гипертонической болезни. Обычно назначают по столовой ложке 3 раза в день в течение 3 нед с перерывом в 3- 4 нед. Такие курсы лечения полезно проводить 3-4 раза в год. Масло употребляют не только для лечения, но и для профилактики атеросклероза. При появлении тошноты, поноса и других побочных действий его употребление надо прекратить. После 7-10-дневного перерыва лечение возобновляют, но в меньших дозах - по 10-15 г 3 раза в день. Масло полезно сочетать с салатом, винегретом, овощным гарниром.
Лук репчатый.
Рекомендуется для профилактики и лечения атеросклероза и гипертонической болезни. При заболеваниях сердца его не следует употреблять в больших количествах.
Малина.
Свежую и сушеную малину применяют при атеросклерозе и гипертонической болезни.
Морковь
. Широко используют в лечебном питании при сердечнососудистых заболеваниях. Особенно рекомендуется при лечении инфаркта миокарда. Полезна при гипертонии. Семена моркови служат основой для приготовления медицинского препарата даукарина, который применяют при хронической сердечной недостаточности и острых приступах стенокардии, так как он способствует расширению сосудов сердца.
Морская капуста.
Это не только продукт питания, но и весьма ценное лекарство. Она издавна применяется в качестве общеукрепляющего средства при различных заболеваниях. В настоящее время морскую капусту используют для производства йода. Ее рекомендуют включать в пищевой рацион больных атеросклерозом сосудов сердца и артерий нижних конечностей.
Огурцы.
Способствуют выведению из организма продуктов обмена, так как бедны азотистыми веществами и богаты водой, которая всасывается медленно, а выводится быстрее, чем обычная жидкость. Оказывают благоприятное действие на работу мышц сердца. Настой огуречной ботвы применяют при неврозах сердца.
Персики.
Очень полезны при нарушении ритма сердца.
Петрушка
. Полезна при пороках сердца (врожденные или приобретенные аномалии строения клапанов сердца).
Помидоры.
Употребление свежих плодов, соков и пюре оказывает благоприятное действие на функцию сердечнососудистой системы.
Редька.
Является хорошим средством для выведения холестерина из организма. Положительные результаты получены при лечении нарушений сердечного ритма и неврозов сердца, сопровождающихся сердцебиением и другими неприятными ощущениями.
Рябина черноплодная.
Спелые свежие ягоды, сок из них и сухие плоды рекомендуются при лечении гипертонической болезни. Сок назначают по 50 г 3 раза в день за полчаса до еды. Курс лечения 10-30-50 дней, в зависимости от течения заболевания и индивидуальных особенностей больного. Если нет свежего сока, можно использовать свежие ягоды из расчета 100 г 3 раза в день за полчаса до еды. Курс лечения тот же, что и при использовании сока. Сок и ягоды хранят при температуре 3-5° С в защищенном от прямых солнечных лучей месте. Сок хранят в стеклянной или деревянной посуде, ягоды - в корзинах и ящиках, рассыпая тонким слоем. При неправильном хранении сок сбраживается, теряет лечебные свойства и может вызвать расстройство желудочно-кишечного тракта. Лечиться соком и ягодами рябины не рекомендуется при язвенной болезни желудка и двенадцатиперстной кишки, а также при гастритах с повышенной кислотностью.
Листовой салат.
Применяют с лечебной целью при гипертонической болезни.
Свекла.
Регулирует артериальное давление, способствует его снижению при гипертонической болезни. Хороший эффект дает свекольный сок, смешанный с медом в соотношении 1:1. Принимают его по 0,5 стакана 3 раза в день. Свекла полезна всем, кто страдает атеросклерозом.
Сельдерей.
Сок из корня применяют при заболеваниях, связанных с повышенной проницаемостью сосудистой стенки (кровоизлияниями на коже, суставах и др.).
Смородина красная .
Ягоды обладают высокой способностью связывать и выводить из организма холестерин, поэтому полезны при атеросклерозе.
Смородина черная.
Полезна при нарушениях ритма, неврозах и пороках сердца, а также при атеросклерозе.
Тыква
. Оказывает мочегонное действие. Ее используют при лечении отеков, связанных с сердечнососудистыми заболеваниями. Мякоть тыквы используют в сыром виде по 0,5 кг в день, в виде сока по 2-3 стакана в день, а также в печеном и вареном видах с различными кашами до 3 кг в день в течение всего сезона. Полезна она и при лечении органов кровообращения. Оказывает благоприятное действие при атеросклерозе, способствует выведению из организма холестерина и жидкости, очищает его от шлаков. Обнаружено хорошее мочегонное действие отвара из черенков тыквы. Для его приготовления берут 1-3 черенка (15-20 г), крошат, заливают двумя стаканами воды, кипятят 15 мин и принимают в течение дня. Действие отвара увеличивается в смеси с горицветом (1-2 г). При приеме этого отвара снижается кровяное давление.
Укроп.
Хороший лечебный эффект дает применение укропа при гипертонической болезни, нарушениях ритма сердечной деятельности и атеросклерозе.
Фасоль.
Применяют в лечебном питании при атеросклерозе и нарушениях ритма сердца. Настои и отвары стручков фасоли используют при гипертонической болезни и сердечной водянке. Отвар готовят из створки сухих стручков фасоли, березовых почек, кукурузных рыльцев, листьев толокнянки (по 15 г), травы грыжника, хвоща, цветов василька синего (по 10 г). 30 г смеси сбора (4 столовые ложки) настаивают 12 ч в 1 л воды, кипятят 10 мин, остужают в течение 0,5 ч и принимают по 0,5 стакана 4 раза в день через 1 ч после еды в теплом виде.
Фейхоа.
Ягоды употребляют при лечении атеросклероза.
Хмель.
Эфирное масло хмеля входит в состав валокордина, который является довольно эффективным средством при сердечнососудистых неврозах, стенокардии и сердцебиениях.
Чеснок.
Способствует расширению кровеносных сосудов сердца, усиливает сокращение сердечной мышцы, замедляет ритм сердца. В виде водных и спиртовых экстрактов его используют как лечебное средство при неврозах сердца, гипертонической болезни и атеросклерозе. Профессор С. А. Томилин рекомендует при гипертонической болезни съедать на ночь 2-4 мелко измельченных зубка чеснока. Через два дня лечение повторяют еще раз. Профессор Д. М. Российский предлагает употреблять настойку чеснока по 15 капель 2 раза в день до еды в течение месяца. Спиртовую промышленную вытяжку из луковиц чеснока «аллилсат» назначают взрослым по 10-12 капель 2-3 раза в день на молоке. Ее можно приготовить и самим. Для этого берут по 50 г чеснока и 40%-ного спирта и настаивают 2-4 нед.
Шелковица (тутовник).
Шелковичные ягоды (белые и черные), свежие или сушеные, применяют при гипертонической болезни, заболеваниях сердца, связанных с поражением мышц, а также при атеросклерозе и малокровии. Их рекомендуют также для улучшения зрения. Из сухих ягод готовят настой. Для этого 2 столовые ложки ягод измельчают и заливают стаканом кипятка, настаивают 4 ч и процеживают. Пьют в теплом виде вместо чая по 1-2 стакана в день.
Шиповник.
Плоды принимают в виде настоя, сиропа, экстракта или порошка при лечении атеросклероза. Чай и отвар рекомендуется для предупреждения старости. Для профилактики и лечения атеросклероза используют настой плодов шиповника. Для его приготовления столовую ложку (20 г) неочищенных плодов измельчают, помещают в фарфоровый или эмалированный сосуд, заливают 2 стаканами кипящей воды, закрывают крышкой и ставят в кипящую водяную баню на 15 мин, часто помешивая. Затем отстаивают 24 ч, процеживают и пьют по 0,25-0,5 стакана 2 раза в день. Настой из очищенных плодов готовят и принимают аналогично, только кипятят 10 мин и настаивают 2-3 ч. Для детей
в настой шиповника добавляют сахар.
Яблоки.
Яблочная диета показана при атеросклерозе, а также для снижения артериального давления. При заболеваниях сердца и гипертонической болезни рекомендуется съедать 300-400 г свежих сладких яблок 5-6 раз в день. Для продолжительного лечения атеросклероза рекомендуются сладкие сорта яблок (кислые нежелательны), отвар или яблочный сок. Для приготовления отвара берут 2-3 неочищенных порезанных плода, заливают 1 л воды, нагревают 10-15 мин и добавляют лимон и сахар по вкусу. Лечебный эффект яблок при атеросклерозе основан на снижении холестерина в сыворотке крови.
Сердечно-сосудистая система человека – это система органов, обеспечивающих циркуляцию крови. Благодаря непрерывному кровотоку питательные вещества и кислород поступают во все органы и ткани тела, а отходы жизнедеятельности и углекислый газ выводятся.
К сердечно-сосудистой системе относятся сердце (орган, запускающий движение крови) и кровеносные сосуды (полости различной толщины, по которым кровь циркулирует). Регуляция деятельности сердечно-сосудистой системы осуществляется двумя путями: нервная регуляция и гуморальные влияния на сердце.
Болезни сердечно-сосудистой системы
-
1.Ишемическая болезнь сердца (ИБС). Группа сердечных заболеваний, имеющих различные клинические формы. Как правило, к ИБС относят следующие патологии:
- внезапная сердечная смерть;
- стенокардию;
- инфаркт миокарда;
- постинфарктный кардиосклероз.
Для данных заболеваний характерно образование в сердечной мышце очага ишемии – участка, плохо снабжаемого кровью. Чаще всего такое нарушение связано с образованием в сосудах атеросклеротической бляшки.
-
2.Аритмии. Функциональные расстройства сердечно-сосудистой системы, которые сопровождаются нарушение сердечного ритма или темпа сердечных сокращений. Заболевание возникает из-за функционального или органического поражения сердечной мышцы и проводниковой системы.
Виды аритмии:
- нарушение ритма сердечной деятельности – полная или частичная блокада сердца из-за нарушений проходимости импульса;
- дыхательная, или синусовая аритмия – патология, проявляющаяся в учащении сердечного ритма на вдохе и замедлении – на выдохе; расценивается как физиологическое явление детского и подросткового возраста;
- мерцательная аритмия – беспорядочный ритм, в основе которого лежит трепетание предсердий (увеличенное число сокращений в минуту);
- экстрасистолическая аритмия проявляется в виде чередования учащенного сердцебиения с замиранием сердца.
-
3. Атеросклероз. Хроническое заболевание артерий, проявляющееся в постепенном сужении их просветов. В результате кровоток нарушается, и мозг недополучает питательных веществ и кислорода.
-
4. Недостаточность кровообращения. Сократительная сила миокарда и мышечной оболочки сосудов уменьшается. Соответственно, различают сердечную и сосудистую формы недостаточности.
-
5. Пороки сердца. Патологии в строении сердца и сосудов, нарушающие функционирование сердечно-сосудистой системы. Бывают врожденными и приобретенными (в результате различных заболеваний поражаются клапаны или перегородки камер сердца).
-
6. Инсульт. Острое обострение, сопровождающееся нарушением мозгового кровообращения, повреждением тканей мозга. Является следствие гипертонической болезни или атеросклероза сосудов головного мозга.
-
7. Неврозы сердца. Нарушение нервной регуляции функций сердечно-сосудистой системы. Как правило, возникают вследствие психических травм, интоксикаций, инфекций, переутомлений.
Болезни сердечно-сосудистой системы, связанные с поражением сердца:
- очаговый или диффузный миокардит;
- перикардит;
- эндокардит;
- панкардит.
Чтобы поставить точный диагноз и начать правильное лечение, необходимо полное обследование сердечно-сосудистой системы.
Факторы риска заболеваний сердечно-сосудистой системы
В основе многих заболеваний лежит целый комплекс различных факторов. В частности это касается ИБС, для появления которой множество причин. Причем у различных людей – различные комбинации факторов. Тем не менее, можно все причины сердечно-сосудистых заболеваний объединить в две группы:
-
1 – факторы, которые невозможно изменить (наследственность, возраст, пол)
-
2 – факторы, на которые повлиять можно.
Так, риск сердечно-сосудистых осложнений увеличивается с возрастом. Мужчины чаще болеют ИБС, чем женщины. Если у ближайших родственников «болит сердце», то риск появления сердечно-сосудистых заболеваний увеличивается.
Ко второй группе относятся курение и чрезмерное употребление алкоголя, лишний вес, малоподвижный образ жизни.
Укрепление сердечно-сосудистой системы
Для комфортной и легкой работы сердца необходимо соблюдать несколько правил:
- правильно питаться;
- укреплять позвоночник (работа органов регулируется центральной нервной системой);
- заниматься спортом или выполнять упражнения для сердечно-сосудистой системы (любые умеренные физические нагрузки укрепляют и тренируют сердце);
- избавиться от вредных привычек (чрезмерное употребление кофе приводит к аритмии, курение – одна из причин коронарной болезни сердца);
- не увлекаться солью, крепким чаем, острыми приправами и т.п.;
- ограничить потребление животных жиров.
Профилактика заболеваний сердечно-сосудистой системы
Заботится о сердце нужно начинать с детского возраста. В этот период начинают закладываться основы образа жизни. Детям необходимо прививать здоровые привычки, которые уберегут их не только от сердечно-сосудистых заболеваний, но и от ряда других болезней.
Основа основ – режим труда и отдыха, правильное питание, физическая активность.
Патология сердца включает пороки развития, повреждения, заболевания и опухоли. Пороки развития собственно сердца и аномалии развития отходящих от сердца крупных сосудов объединяют групповым понятием «врожденные пороки сердца».
Врожденные пороки сердца возникают в результате нарушения или незавершенности формообразования структуры сердца и крупных сосудов в периоды внутриутробного и (реже) постнатального развития. Их частота, по разным данным, колеблется от 5,5 до 8,6 на 1000 живых новорожденных. Основную роль в этиологии пороков развития играют экзогенные воздействия на органогенез в критические его периоды, особенно в первом триместре беременности (вирусные и другие заболевания матери, применение ряда лекарственных средств, воздействие ионизирующего излучения). В небольшой части случаев пороки развития имеют генетическую природу (4-10%).
Декстрокардия - характеризуется расположением большей части сердца в грудной полости справа от средней линии тела. В подавляющем большинстве случаев она не является изолированной аномалией, сочетаясь с полным обратным расположением внутренних органов.
Дефект межжелудочковой перегородки - самый частый врожденный порок сердца, сочетающийся иногда с аортальной недостаточностью и другими аномалиями. Дефект локализуется либо в мембранной части перегородки, либо в мышечной; возможно полное отсутствие перегородки. Гемодинамические нарушения обусловлены сбросом крови из левого желудочка в правый желудочек и определяются размерами дефекта, а также соотношением сосудистого сопротивления в большом и малом кругах кровообращения. При крупных дефектах межжелудочковой перегородки более половины детей не доживают до 1 года из-за прогрессирующей сердечной недостаточности или в связи с осложнением порока бактериальным эндокардитом. При малом дефекте возможно спонтанное его закрытие в первые 10 лет жизни, но если этого не происходит, то постепенно нарастает легочная гипертензия, инвалидизирующая больного. Хирургическое лечение предпочтительно выполнять в возрасте 4-12 лет, если оно не осуществляется неотложно в более раннем возрасте. Операция показана больным, у которых величина потока крови через дефект составляет более 1 / 3 объема легочного кровотока. Закрытие дефекта межжелудочковой перегородки осуществляют в условиях искусственного кровообращения. Небольшие дефекты межжелудочковой перегородки ушивают. Если площадь дефекта составляет 2 / 3 или более площади перегородки, производят пластическое закрытие отверстия заплатами из аутоперикарда или полимерных материалов. Успех операции зависит от исходной степени гемодинамических нарушений в легких. Свыше 95% больных без легочной гипертензии выздоравливает - у них уменьшаются размеры сердца исчезает одышка, дети быстро набирают вес и растут. Успешная коррекция порока снижает вероятность заболевания бактериальным эндокардитом.
Повреждения сердца. Различают закрытые и открытые (ранения) повреждения сердца. Раны сердца могут быть колото-резаные и огнестрельные, не проникающие и проникающие (слепые и сквозные) в полость сердца.
Закрытые повреждения сердца возникают в результате удара или сдавления грудной клетки тяжелыми предметами, воздействия взрывной волной, при падении с высоты и других видах травм. При этом возможны сотрясения и ушибы сердца, разрывы миокарда, повреждения внутрисердечных структур. Повреждения сердца нередко сочетаются с переломами ребер, повреждениями легких и других органов.
Сотрясения сердца клинически часто проявляются нечетко и без тщательного обследования могут остаться незамеченными. Тяжелые повреждения миокарда без нарушения анатомической целости органа (ушиб) сопровождаются выраженной симптоматикой. Общее состояние пострадавших тяжелое. Большинство из них беспокойны, предъявляют жалобы на сильную боль за грудиной с иррадиацией в левую руку и лопатку, одышку, сердцебиение, общую слабость. Кожа бледная, покрыта холодным потом, видимые слизистые оболочки цианотичны. Характерны тахикардия (140-160 сокращений в минуту) и значительная артериальная гипотензия, не корригируемая медикаментозно. Перкуторно практически всегда можно выявить расширение границ сердца в поперечнике, а аускультативно - глухость сердечных тонов. Нередко встречающийся тромбоз венечных артерий приводит к развитию инфаркта миокарда с характерными изменениями ЭКГ. Разрывы миокарда, особенно с повреждением венечных сосудов, могут привести к накоплению в полости перикарда крови- гемоперикарду, что может стать причиной развития тампонады сердца с типичными клиническими проявлениями. Все больные с повреждениями сердца подлежат госпитализации. На догоспитальном этапе пострадавшим дают анальгетики, при необходимости - противоаритмические средства, проводят оксигенотерапию. Тщательно следят за проходимостью дыхательных путей. В стационаре при ушибах и сотрясениях сердца проводят консервативное лечение. Оно направлено на устранение боли, восполнение кровопотери, улучшение сократительной способности миокарда, нормализацию ритма и проводимости сердца восстановление гемодинамики, поддержание проходимости дыхательных путей. При травматических разрывах миокарда показано срочное ушивание раны с целью остановки кровотечения и предотвращения тампонады сердца.
Открытые повреждения сердца в большинстве случаев сопровождаются повреждением легких и плевры с развитием гемопневмоторакса, реже выявляются раны диафрагмы, печени, желудка, селезенки, кишечника, спинного мозга. Внеплевральные изолированные ранения встречаются значительно реже. Тяжесть состояния раненых не всегда можно связать с характером ранения (сквозное, слепое): судьба пострадавшего в основном зависит от общего объема кровопотери и быстроты скопления крови в полости перикарда с развитием тампонады сердца (при малых раневых отверстиях), от которой ряд пострадавших погибает до поступления в хирургический стационар. В случаях, когда перикардиальный дефект велик, кровь из небольшой раны свободно вытекает в плевральную полость или наружу, не вызывая механического затруднения работы сердца.
В типичных случаях состояние пострадавших в момент осмотра тяжелое. Пострадавшие обычно испытывают чувство страха, беспокойства, предъявляют жалобы на резкую слабость, боль в области сердца, ощущение нехватки воздуха и затрудненное дыхание. Входное отверстие обычно локализуется на передней поверхности левой половины грудной клетки. Возможны и другие локализации ран, включая верхнюю половину живота. У раненого отмечают резкую бледность кожи, холодный пот, частый малый пульс, сниженное артериальное давление.
Лечебная тактика при открытых повреждениях сердца строится из необходимости проведения срочной операции ушивания раны. Поэтому первой задачей является экстренная доставка пострадавшего в хирургическое отделение при ограничении объема помощи на догоспитальном этапе (в процессе транспортировки раненого) только мероприятиями по поддержанию жизненно важных функций организма. Успех оперативного вмешательства зависит от своевременности поступления раненого в лечебное учреждение.
Наиболее часто встречающиеся заболевания сердца.
Атеросклероз - хроническое заболевание артерий, при котором происходит отложение холестерина в их внутренней оболочке. Холестерин обычно содержится в крови в определенных нормальных количествах, однако, при некоторых нарушениях обмена веществ его содержание в крови увеличивается, он осаждается и откладывается в стенках артерии, где образуются очаги его скопления. Однако атеросклеротическис изменения могут наблюдаться и при нормальном содержании холестерина в крови. Способствуют отложению холестерина в сосудистой стенке ее поражения: в местах, где нарушена целость сосудистой стенки, холестерин откладывается быстрее, даже если содержание его в крови нормально. К наиболее частым причинам, ведущим к нарушению нормального состояния сосудистой стенки, относятся спазмы сосудов и повышение артериального давления, возникающие в результате неблагоприятных нервных воздействий. Развитию атеросклероза способствуют также нарушения работы желез внутренней секреции и, в частности, понижение функции щитовидной железы. Большое значение в развитии атеросклероза имеют недостаточная физическая нагрузка, сидячий образ жизни, обильное неправильное питание а также курение. Под действием никотина наступают выраженные спазмы сосудов сердца и мозга, сопровождающиеся рядом неприятных ощущений (чувство тяжести в голове, головокружения, боли в области сердца, перебои). При развитии атеросклероза стенки артерий набухают, становятся неровными, в них разрастается т. наз. соединительная ткань и образуются атеросклеротические бляшки. Просвет сосудов суживается, а стенки теряют свою эластичность. В последующем в атеросклеротических бляшках оседает известь и стенки артерий становятся плотными, неподатливыми. В результате сужения просвета сосудов нарушается кровоснабжение органа, питаемого такими артериями, и его функция изменяется.
Общее поражение атеросклерозом всех артерий встречается очень редко. Обычно наблюдается преимущественное поражение сосудов головного мозга, сердца, почек, ног. Начальные проявления этих поражений характеризуются следующими симптомами: при склерозе мозговых сосудов ослабевает память, снижается умственная работоспособность, ухудшается сон, появляются признаки повышенной нервной раздражительности, плаксивость, чувство тяжести и шум в голове, головокружение. При прогрессировании атеросклеротических изменений в сосудах мозга может наступить их разрыв (см. Инсульт). Атеросклероз сосудов, питающих мышцу сердца, ведет к уменьшению их просвета и спазмам этих сосудов - коронарной недостаточности, начальными проявлениями которой являются жалобы на сжимающие боли в области сердца или за грудиной, отдающие в левую руку, лопатку или левую половину шеи, наступающие в результате физического или нервно-психического напряжений. На этой почве могут развиваться стенокардия, инфаркт миокарда и другие заболевания. При поражении склерозом артерий ног появляются слабость в ногах, боли и судороги в икроножных мышцах и нарушение походки. Атеросклеротические изменения иногда отмечаются в детском возрасте, в то же время в пожилом и старческом возрасте эти изменения иногда могут отсутствовать или быть слабо выраженными. Т. обр., атеросклероз не является неизбежным спутником старости и должен рассматриваться как заболевание с характерным течением и возможностью обратного развития.
Профилактика. Создание такой обстановки жизни и работы, рая предупреждала бы или ослабляла развитие невротических состояний. Особое значение имеет режим труда с регулярными перерывами в работе, систематическим отдыхом. Спать нужно не менее 8 часов и сутки. Необходимы отвлекающие и успокаивающие нервную систему занятия: спортивные игры, охота, рыбная ловля, работа в саду, занятия живописью, музыкой, рукоделием и т. п. Систематическое занятие физическим трудом и спортом не только укрепляет нервную систему, но и способствует устранению наклонности к гипертонии, к чрезмерным спазмам сосудов, положительно влияет на обмен веществ.
В профилактике нарушений холестеринового обмена большое значение имеет правильно подобранный количественный и качественный состав нищи. Уменьшение калорийности рационов следует проводить гл. обр. за счет углеводов (хлеба, круп, макаронных изделий и сладостей) и животных жиров, при этом увеличивается употребление растительных масел; количество белков в рационе следует оставлять неизмененным. Необходимо увеличить в рационе количество овощей и фруктов. Питание лиц среднего и пожилого возраста должно быть максимально разнообразным. При составлении меню необходимо учитывать не только приведенные рекомендации, но и индивидуальные вкусы и привычки. Ритм приема пищи и ее распределение в течение дня (трех-четырех разовое питание). Ужинать следует не позже чем за 3-4 часа до сна. В среднем возрасте человек умственного труда в течение суток должен получать 2800 ккал. В пожилом возрасте калорийность пищи должна быть 2400 ккал.
Гипертоническая болезнь - заболевание, основным признаком которого является повышенное артериальное кровяное давление. При значительном физическом и психическом напряжении кровяное давление может на короткий срок (минуты) повыситься и у вполне здоровых людей. Более или менее длительное повышение артериального давления крови бывает и при ряде других болезней: воспалительных процессах почек (нефрит), заболевании желез внутренней секреции (надпочечников, придатка головного мозга, диффузном токсическом зобе и др.); но в этих случаях оно является лишь одним из симптомов указанных болезней.
В основе гипертонической болезни лежит повышенное напряжение (повышенный тонус) стенок мелких артерий (артериол) тела, что влечет за собой их сужение и, следовательно, уменьшение их просвета. Это затрудняет продвижение крови из одного участка сосудистой системы (артерии) в другой (вены). В результате давление крови на стенки артерий повышается.
Нервное перенапряжение и психическая травма (особенно ненормальные взаимоотношения между людьми на работе или в быту) являются частыми причинами возникновения гипертоническая болезнь. Немалую роль играют также нерациональное, избыточное питание, употребление в пищу большого количества поваренной соли и малоподвижный образ жизни. Все перечисленные факторы играют решающую роль гл. обр. при наличии наследственного предрасположения к гипертонической болезни: в семьях, в которых уже есть больные гипертонической болезни, это заболевание встречается значительно чаще, чем в других.
В начальных периодах гипертонической болезни ни в артериях, ни в других органах еще нет никаких органических, анатомических изменений. Анатомические изменения в артериях и артериолах появляются позже, уже вторично, в результате длительно существующей гипертонии. В поздних стадиях гипертонической болезни анатомические изменения не ограничиваются уже артериями и артериолами, а возникают и во многих других органах. Прежде всего это касается сердца, которому при выталкивании крови в артерии из-за повышенного в них давления приходится преодолевать большое сопротивление и совершать большую по сравнению с нормой работу. При этом происходит увеличение размеров сердца, развивается гипертрофия сердечной мышцы. Уменьшение просвета артерий, имеющееся всегда при гипертонической болезни, влечет за собой и другие отрицательные явления. Кровоснабжение всех органов ухудшается; вследствие недостатка кислорода и других питательных веществ в них возникают анатомические изменения, характеризующиеся гл. обр. развитием соединительной ткани, причем это больше всего выражено в таких органах, как сердце (кардиосклероз), мозг (церебросклероз) и почки (нефросклероз). В зависимости от того, какой из перечисленных органов больше других пострадал от гипертонии и развившегося в связи с ней склероза, различают три формы гипертонической болезни: сердечную (наиболее частую), мозговую и почечную.
Гипертоническая болезнь является одним из самых распространенных заболеваний. Она развивается обычно после 40 лет. Нередко, однако, наблюдается начало болезни и в более молодом возрасте. Ей несколько чаще заболевают женщины, причем гл. обр. за несколько лет до прекращения менструаций. У мужчин заболевание протекает более тяжело; в частности, они имеют большую склонность к заболеванию атеросклерозом венечных сосудов сердца, сопровождающимся стенокардией и осложняющимся инфарктом миокарда . Гипертоническая болезни развивается обычно исподволь, болезненные признаки нарастают постепенно и только в редких случаях она начинается остро, быстро прогрессируя. В начальном периоде болезнь проявляется периодическими головными болями, сердцебиениями, иногда болями в области сердца и ощущением тяжести в затылке. При исследовании находят повышение артериального кровяного давления (150/90, 160/95, 170/100 ммрт. ст.), которое очень быстро и легко снижается до нормального. Нестойкий характер гипертонии выражается значительным колебанием уровня кровяного давления в течение одних суток от нормальных до высоких цифр. Нередко в этом периоде самочувствие человека хорошее и болезнь остается нераспознанной или же выявляется случайно. В дальнейшем, в особенности при отсутствии надлежащего лечения, болезнь прогрессирует. Появляются головокружения, чувство онемения в пальцах рук и ног, приливы крови к голове, «мушки» перед глазами, плохой сон, быстрое утомление. Повышение кровяного давления становится стойким как в течение суток, так и на протяжении более длительного промежутка времени (месяцы). Трудоспособность сохраняется, причем больной, как правило, весьма активен, подвижен. Однако нарушение питания органов и тканей вследствие склероза малых артерий ведет к глубоким расстройствам их функций. Если лечение начато при неосложненной Г. б. в начальной стадии ее развития, возможно полное выздоровление. Поздние же стадии при отсутствии лечения приводят к тяжелым осложнениям.
Профилактика. Правильный режим труда и отдыха, установление нормальных взаимоотношений между людьми. Необходимы систематические занятия утренней гигиенической гимнастикой (зарядка), прогулки на воздухе, туризм, спортивные игры (городки, волейбол, бадминтон и т. д.). Большое значение имеет нормальный режим питания с достаточным употреблением молочных продуктов, овощей и фруктов (3-4 раза в день в определенные часы); следует избегать излишеств в питании, злоупотребления курением, алкоголем.
Гипертония - повышение напряжения (тонуса) органов, тканей; наиболее часто термином «гипертония» называют повышение кровяного давления. Гипертония. является ведущим признаком таких заболеваний, как гипертоническая болезнь , нефрит и др.
Гипотония - пониженное напряжение (тонус), свойственное многим органам и системам. Наиболее часто этот термин применяется для обозначения пониженного кровяного давления. Нижней границей нормального верхнего (систолического) артериального давления условно считают 100 -105 мм рт. ст., границей нижнего (диастолического) - 60-65 ммрт. ст. Эти цифры могут колебаться в зависимости от возраста; у молодых эти цифры ниже, у людей, живущих в тропических и субтропических странах, они также ниже, чем у людей, живущих в северных районах. У молодых людей, систематически занимающихся спортом (особенно тяжелой атлетикой), у людей, выполняющих тяжелую физическую работу, артистов балета и т. п. Г. может наблюдаться годами, а иногда п в течение всей жизни. При этом они чувствуют себя хорошо и вполне работоспособны. Такая гипотония называется физиологической и лечения не требует. Патологическая гипотония может возникать внезапно и проявляться коллапсом , обмороком , шоком или протекать хронически. Хроническая гипотония развивается при некоторых общих заболеваниях организма (туберкулез, тяжелые формы малокровия, язвенная болезнь желудка, заболевания желез внутренней секреции), при длительном недоедании (недостаток в пище белков, жиров, витаминов). В этих случаях успешное лечение основного заболевания или полноценное питание излечивают гипотонию. В других случаях гипотония развивается у молодых людей в возрасте 18-30 лет, обычно перенесших ранее инфекционные заболевания, нервно-психические травмы, а также испытавших длительное воздействие неблагоприятных внешних факторов. Гипотония проявляется общим плохим самочувствием, головокружениями, головными болями, вялостью, потемнением в глазах (иногда обмороками) при быстром вставании, раздражительностью, неприятными ощущениями в области сердца, мышечными и суставными болями.
Профилактика: правильная организация рабочего дня (чередование труда и отдыха), разумный отдых в выходные дни, систематические занятия физкультурой, полноценное, богатое витаминами питание, крепкий чай или кофе по утрам; курортное лечение (санаторий, дом отдыха).
Инсульт - внезапно наступающее нарушение кровообращения в головном мозге в виде кровоизлияния, тромбоза [закупорка сосуда тромбом ] или эмболии . Инсульт может развиться вследствие гипертонической болезни, атеросклероза мозговых сосудов и ряда других заболеваний сосудов, травмы черепа.
Кровоизлияния возникают внезапно (чаще при гипертонической болезни), нередко при волнении и напряжении; кровоизлиянию предшествуют иногда головная боль, головокружение, тяжесть в голове. Кровоизлияние вызывает разрушение мозговой ткани и в связи с этим нарушение соответствующих функций; оно сопровождается потерей сознания, рвотой, лицо становится багрово-красным, дыхание глубокое, частое, нередко хрипящее, пульс напряжен и замедлен, повышается температура, моча и испражнения задерживаются или выделяются непроизвольно. Такое тяжелое, опасное для жизни состояние продолжается 1-3 дня, затем сознание возвращается и выявляются симптомы, зависящие от нарушения той или иной области мозга: чаще всего гемиплегия , нарушение речи и др. Иногда понижается чувствительность на одной половине тела. Нарушенные функции могут частично, а иногда почти полностью восстановиться в течение нескольких месяцев.
При инсульте, связанном с тромбозом мозговых сосудов, наступает размягчение мозговой ткани. После предвестников (головная боль, головокружение) постепенно без потери сознания развивается ощущение онемения в руке или ноге, которое затем сменяется парезом или параличом , расстройством чувствительности, нарушается речь. Лицо больного бледное, зрачки узкие, пульс слабый, температура нормальная. Восстановление функций продолжается в течение нескольких месяцев.
При инсульте, вызванном эмболией, нарушение мозгового кровообращения наступает внезапно, иногда после физического напряжения. Эмболии предшествует ухудшение общего состояния: слабость, одышка, сердцебиение, повышение температуры. При эмболии может наступить потеря сознания, лицо бледнеет; пульс учащен, иногда отмечаются озноб и повышение температуры. В связи с размягчением мозговой ткани возникает паралич руки и ноги с расстройством чувствительности, иногда нарушается речь. В течение 1-3 месяцев функции могут восстановиться, иногда полностью.
При первых признаках инсульта необходимо срочно вызвать врача. Больному обеспечить полный покой. В дальнейшем строго выполнять все предписания врача по лечению и уходу за больным.
Инфаркт - очаг омертвения ткани, развивающийся в результате длительного нарушения кровообращения в том или ином участке ткани. В зависимости от локализации и размеров инфаркт наблюдаются и различные поражения в организме. При благоприятном исходе инфаркта мертвые ткани подвергаются размягчению и рассасыванию или рубцеванию.
Инфаркт миокарда - острое заболевание сердечной мышцы (миокарда), в основе которого лежит нарушение проходимости одной из венечных (коронарных) артерий сердца, пораженных атеросклеротическим процессом. Это нарушение чаще всего возникает вследствие закупорки артерии тромбом , реже из-за резкого ее сужения - спазма. Обычно в происхождении инфаркта миокарда одновременно участвуют оба фактора. Возникший в результате нервных влияний (переутомление, волнение, психическая травма) спазм венечной артерии ведет к сужению сосуда, замедлению тока крови в нем и образованию вследствие этого тромба. В механизме возникновения инфаркта миокарда имеет значение увеличение в крови некоторых веществ, повышающих свертываемость крови, что и создает дополнительные условия для образования тромба в артерии. Вследствие быстрого прекращения кровоснабжения в участке миокарда, который получает кровь из данной артерии, развивается омертвение (некроз). В дальнейшем после постепенного рассасывания омертвевшей ткани происходит ее замена молодой соединительной тканью (рубцевание). Образование прочного рубца происходит в течение полутора-двух месяцев.
Инфаркт миокарда возникает преимущественно у мужчин в возрасте 30-60 лет. Заболевают чаще люди, ведущие малоподвижный образ жизни, склонные к атеросклерозу, гипертонической болезни, ожирению, диабету и другим нарушениям обмена веществ. Примерно в половине случаев инфаркта миокарда возникает на фоне более или менее длительно существующей стенокардии . Стенокардия и инфаркт миокарда представляют собой разные проявления одного и того же болезненного процесса. Наиболее характерное проявление инфаркта миокарда - длительный приступ сильнейших болей за грудиной или в областисердца с отдачей в левую (реже правую) руку, левую лопатку, шею, челюсть и пр. В этот момент наблюдаются и другие симптомы: кровяное давление после кратковременного повышения довольно резко падает, вследствие чего наступает опасное состояние (коллапс), проявляющееся в похолодании конечностей, появлении липкого холодного пота, синюшности лица, аритмии сердца , иногда ощущения страха смерти. Вследствие развивающегося в окружности инфаркта воспалительного процесса на 2-3-й день болезни происходит повышение температуры до 37,5- 38,5°, изменяется состав крови, что обнаруживается при ее исследовании. Помимо этих типичных симптомов, могут быть и другие: боли в животе (брюшная форма) или приступ резкой одышки, удушья (астматическая форма).
Для диагноза инфаркта миокарда большое значение имеют показания электрокардиограммы. На сновании электрокардиографического исследования можно установить не только самый факт инфаркта миокарда, но и уточнить место его образования в том или другом участке сердечной мышцы, судить о течении болезни и о наличии осложнений со стороны сердца.
Инфаркт миокарда развивается не сразу. Обычно ему предшествует период предвестников (продромальный) продолжительностью от нескольких часов до нескольких дней, когда проявляются частые кратковременные боли в сердце или за грудиной (при нем уменьшается кровоснабжение сердца). В этом периоде, если принять необходимые меры (обязательно нужно обратиться к врачу!), можно предотвратить развитие инфаркта миокарда. Острый период инфаркта миокарда начинается с болевого приступа, продолжительностью от нескольких часов до суток. На 2-3-й день появляется лихорадка, которая держится 8-10 дней, затем начинается период выздоровления; продолжительность этого периода - 2 месяца. Указанные сроки являются ориентировочными; во многих случаях продолжительность того или иного периода или всего заболевания в целом удлиняется из-за тяжести поражения или присоединяющихся осложнений. За периодом выздоровления следует послеинфарктный период, в течение которого больному еще необходимы строгий режим и врачебное наблюдение. Инфаркт миокарда часто протекает благоприятно и не дает в дальнейшем нарушения функции сердца. В других случаях, особенно при нарушении режима и других предписаний врача, вследствие развития обширных изменений в сердечной мышце, что может привести к значительному нарушению работоспособности сердца или даже смерти.
Профилактика инфаркта миокарда во многом зависит от предупреждения атеросклероза венечных сосудов и нарушений со стороны нервной системы, которые вызывают спазмы этих сосудов, ведущие к уменьшению кровоснабжения сердечной мышцы. Важнейшим профилактическим мероприятием для людей, страдающих атеросклерозом венечных сосудов сердца, является соблюдение диеты. Особенно вредно переедание. Важно следить за весом тела, не допускать его нарастания сверх физиологических норм. г). Необходимы овощи и фрукты, т. к. доказано задерживающее влияние на развитие атеросклероза витамина С, содержащегося в большом количестве в этих продуктах. Исходя из этого, следует дополнительно применять витамин С в виде настоя шиповника, черной смородины или медикаментозных препаратов (аскорбиновая кислота и пр.). Особенно важно соблюдать правильный режим работы и отдыха. Спать следует не менее 7-8 часов ночью и 1-2 часа днем. Необходим рациональный отдых в выходные дни и правильное использование ежегодных отпусков. Курение табака и спиртные напитки приносят большой вред больным, страдающим стенокардией или перенесшим Для диагноза инфаркта миокарда большое значение имеют показания электрокардиограммы. На сновании электрокардиографического исследования можно установить не только самый факт инфаркта миокарда, но и уточнить место его образования в том или другом участке сердечной мышцы, судить о течении болезни и о наличии осложнений со стороны сердца.
Инфаркт миокарда развивается не сразу. Обычно ему предшествует период предвестников (продромальный) продолжительностью от нескольких часов до нескольких дней, когда проявляются частые кратковременные боли в сердце или за грудиной (при нем уменьшается кровоснабжение сердца). В этом периоде, если принять необходимые меры (обязательно нужно обратиться к врачу!), можно предотвратить развитие инфаркта миокарда. Острый период инфаркта миокарда начинается с болевого приступа, продолжительностью от нескольких часов до суток. На 2-3-й день появляется лихорадка, которая держится 8-10 дней, затем начинается период выздоровления; продолжительность этого периода - 2 месяца. Указанные сроки являются ориентировочными; во многих случаях продолжительность того или иного периода или всего заболевания в целом удлиняется из-за тяжести поражения или присоединяющихся осложнений. За периодом выздоровления следует послеинфарктный период, в течение которого больному еще необходимы строгий режим и врачебное наблюдение.
инфаркта миокарда часто протекает благоприятно и не дает в дальнейшем нарушения функции сердца. В других случаях, особенно при нарушении режима и других предписаний врача, вследствие развития обширных изменений в сердечной мышце И. м. может привести к значительному нарушению работоспособности сердца или даже смерти.
Важную роль при лечении инфаркта миокарда играет система скорой и неотложной помощи, обеспечивающая быструю диагностику и своевременное проведение лечебных мероприятий. Лечение инфаркта миокарда лучше проводить в условиях стационара.
Больному необходим физический и психический покой, ему должно быть обеспечено удобное положение в постели; для дефекации и мочеиспускания следует пользоваться подкладным судном и мочеприемником. Вокруг больного не должно быть никакого шума и суеты; в комнате больного может быть оставлен только один из близких людей для ухода. Строгий постельный режим (но не полная неподвижность) соблюдается в течение 4-6 недель. Питание не должно быть избыточным, пища должна содержать достаточное количество витаминов. Не рекомендуется употреблять продукты, вызывающие вздутие кишечника (горох, капуста и др.). Во время болевого приступа по назначению врача дают болеутоляющие, а также сердечно-сосудистые средства. Нужно следить, чтобы конечности больного были теплыми, применяя при надобности грелки.
Профилактика инфаркта миокарда во многом зависит от предупреждения атеросклероза венечных сосудов и нарушений со стороны нервной системы, к-рые вызывают спазмы этих сосудов, ведущие к уменьшению кровоснабжения сердечной мышцы. Важнейшим профилактическим мероприятием для людей, страдающих атеросклерозом венечных сосудов сердца, является соблюдение диеты. Особенно вредно переедание. Важно следить за весом тела, не допускать его нарастания сверх физиологических норм (см. Вес тела.}. При наклонности к ожирению необходимо снижение питательности (калорийности) пищи за счет ограничения жиров и углеводов (мучные и сдобные изделия). Количество белков (нежирные мясо и рыба, творог) не должно быть ниже установленных норм (100-150 г). Необходимы овощи и фрукты, т. к. доказано задерживающее влияние на развитие атеросклероза витамина С, содержащегося в большом количестве в этих продуктах. Исходя пз этого, следует дополнительно применять витамин С в виде настоя шиповника, черной смородины или медикаментозных препаратов (аскорбиновая кислота и пр.). Особенно важно соблюдать правильный режим работы и отдыха. Спать следует не менее 7-8 часов ночью и 1-2 часа днем. Необходим рациональный отдых в выходные дни и правильное использование ежегодных отпусков. Курение табака и спиртные напитки приносят большой вред больным, страдающим стенокардией или перенесшим инфаркт миокарда. В профилактике инфаркта миокарда у людей, больных стенокардией, большую роль играет применение нитроглицерина, который необходимо принимать каждый раз при появлении первых болевых ощущений в сердце. Лечебная физкультура (назначает врач) должна быть также использована для профилактики
Ревматизм - общее заболевание организма с преимущественным поражением сердечно-сосудистой системы, суставов и нервной системы. При этом заболевании происходят изменения в так называемой. соединительной ткани организма. Так как соединительная ткань в большей или меньшей мере входит в состав всех органов, то понятно чрезвычайное многообразие проявлений ревматизма: воспаление внутренних органов, суставов, мышц, кожи, нервной системы. Однако на фоне всевозможных проявлений ревматизма в разных органах, постоянным и самым важным, определяющим сущность этой болезни, является поражение сердечно-сосудистой системы. Иногда в понятие ревматизм ошибочно объединяют различные заболевания суставов, не имеющие ничего общего с ним, например деформирующий полиартрит, артриты (воспаления суставов), возникающие на почве подагры, туберкулеза, сифилиса и т. д.
Ревматизм начинается чаще всего в детском или юношеском возрасте; в 75% случаев заболевают дети от 3 до 15 лет, в 15% случаев - между 15 и 25 годами и лишь в 10% - после 25 лет. У детей до трех лет и у пожилых людей Р. встречается сравнительно редко.
Особое значение в возникновении ревматизма придают стрептококку. Ревматизм, как правило, развивается после какого-либо стрептококкового заболевания, например после ангины , тонзиллита , гайморита , фарингита , при кариесе зубов и др. Проявление ревматизма через 10-15 дней после острого заболевания, а также некоторые особенности ревматической инфекции (поражение суставов, кожные проявления, изменения крови) дают основание считать, что в развитии заболевания играют роль не только стрептококки сами по себе, но и состояние повышенной чувствительности организма человека к этим микробам, так называемая аллергия . Поэтому ревматизм рассматривается как инфек-ционно-аллергическое заболевание. На развитие болезни большое влияние оказывает охлаждение организма (холод и сырость) - наибольшее число заболевших приходится на осенне-зимние месяцы (с октября по апрель).
Если ревматический приступ (атака) сопровождается поражением суставов, развитие болезни в типичном случае происходит примерно так. Через 10-15 дней после перенесенной ангины (или другого заболевания), когда больной считает себя уже здоровым, у него внезапно появляется сильная боль в одном из крупных суставов, чаще всего в коленном или голеностопном, реже в плечевом, тазобедренном. Одновременно повышается температура до 39-40". Пораженный сустав опухает, кожа над ним краснеет, становится лоснящейся, горячей на ощупь. В последующие дни поражается другой сустав, а вскоре боли и припухлость охватывают ряд суставов, не только крупных, но и мелких. Любое движение и даже легкое сотрясение кровати сопряжено с сильнейшими болями. Характерной особенностью является нестойкость, летучесть ревматических поражений в каждом отдельном суставе. Больные обычно обильно потеют. В зависимости от своевременности и правильности лечения через более или менее продолжительное время (от двух недель до нескольких месяцев) температура становится нормальной, боли в суставах проходят, их функция полностью восстанавливается.
Французский ученый Э. Ш. Ласег сказал, что «...ревматизм лижет суставы, плевру, даже мозговые оболочки, но кусает сердце». Этим подчеркивается, что изменения со стороны сердца занимают важнейшее место в заболевании ревматизмом. Они наблюдаются почти во всех случаях ревматических заболеваний. Значительно реже, чем сердце и суставы, ревматизм поражает кожу, подкожную клетчатку, плевру, перикард, брюшину, периферическую и центральную нервную систему, почки, кровь.
Характерным для ревматизма является склонность к частым обострениям, которые ведут к прогрессированию болезни и утяжелению ее последствий (развитие пороков сердца, недостаточности кровообращения). Интервал между отдельными приступами продолжается от нескольких месяцев до многих лет. При первой ревматической атаке, если она протекает без поражения суставов, болезнь может остаться не замеченной больным. Такие скрытые формы болезни распознаются лишь впоследствии на основании образовавшегося с течением времени порока сердца . У детей заболевание протекает тяжелее, чем у взрослых. Преждевременное вставание может повлечь за собой значительные изменения со стороны сердца, а также возникновение раннегорецидива. По окончании атаки трудоспособность больного во многом определяется состоянием его сердца.
В борьбе с ревматизмом огромное значение имеет профилактика заболевания. Каждый случай заболевания ангиной, особенно у детей, подростков и молодых людей, требует самого серьезного внимания. Воспаление миндалин (тонзиллит), гайморит и другие хронические заболевания, дающие обострения, необходимо своевременно лечить. Следует с раннего возраста проводить разумное закаливание организма. Больные, хоть раз перенесшие атаку ревматизма., для предупреждения обострений болезни должны находиться под постоянным наблюдением врача. В целях предупреждения обострения процесса весной и осенью проводится медикаментозная профилактика по указанию врача. Больные должны соблюдать режим труда и отдыха, полноценно питаться, регулярно заниматься физкультурой и посильным физическим трудом (предварительно посоветовавшись с врачом). В период ревматической атаки - строгий постельный режим, продолжительность которого устанавливает лечащий врач. В питании следует ограничить углеводы (сахар, белый хлеб, картофель) и поваренную соль. Медикаментозные средства применяются по указанию врача. Курортное лечение (Цхал-тубо,. Кисловодск, Сочи - Мацеста, Липецк, Старая Русса, Евпатория, Одесса, Дарасун) - в межприступный период и по предписанию врача.
Стенокардия , грудная жаба. - заболевание, характеризующееся приступами сильных болей и чувством сжатия за грудиной или в области сердца. Непосредственная причина возникновения приступа стенокардии - уменьшение снабжения сердечной мышцы кровью. В происхождении болезни могут играть роль как нервные влияния (психическое состояние больного, нервное напряжение, переживание), так и анатомические изменения венечных артерий (Атеросклероз). Чаще сочетаются обе эти причины.
Стенокардия - распространенное заболевание. Она чаще встречается у мужчин, чем у женщин (приблизительно в 5 раз). Это объясняется отчасти том, что атеросклероз у мужчин развивается примерно на 10 лет раньше, чем у женщин, и чаще локализуется в венечных артериях, а также и другими причинами: особенностью профессий, обусловливающих значительные психические эмоции и большое нервное перенапряжение, курением табака. Наиболее часто болезнь встречается после 40 лет. Изредка наблюдается и у более молодых людей.
Главное проявление стенокардии - это болевой приступ. Боль ощущается за грудиной, обычно за верхней ее половиной, иногда слева от нее. Очень характерна отдача (иррадиация) боли в руки, чаще только в левую, а иногда в обе одновременно. Боли отдают и в область левой лопатки, реже в шею и нижнюю челюсть. Продолжительность приступа от нескольких минут до получаса, реже больше. Боль, затянувшаяся на несколько часов, свидетельствует о длительном спазме или закупорке (тромбозе) венечных артерий, что может вызвать инфаркт миокарда . Очень типичны условия, при которых возникает боль. Чаще всего она появляется па улице во время ходьбы. Сперва слабая, она быстро нарастает и заставляет больного остановиться; при этом боль вскоре затихает. Но если человек возобновляет ходьбу, боль вновь появляется и заставляет его остановиться. Боли появляются чаще при ходьбе в холодную погоду, при встречном ветре и особенно при ходьбе после еды. У лиц, страдающих стенокардией, поводом к развитию приступа могут служить и другие физические и нервно-психические перенапряжения - перегрузка желудка, половой акт. Такой тип стенокардии, когда боли появляются при ходьбе или другом физическом напряжении, называется стенокардия напряжения. При другом типе стенокардии боли появляются, как правило, ночью - стенокардия покоя. Больные с вечера засыпают и просыпаются среди ночи от приступа сильных болей. Характерно, что больные вынуждены тогда сесть или встать, упираясь обо что-нибудь руками. В этой позе больной застывает на все время приступа. Во время приступов стенокардии больной обычно резко бледнеет, на лбу выступают капельки холодного пота.
Профилактика. Главную роль в происхождении стенокардии, помимо наследственного предрасположения, играют перенапряжение нервной системы, чрезмерное питание, особенно мясной пищей, и некоторые вредные привычки. Поэтому людям, имеющим неблагоприятную в отношении стенокардии наследственность, следует придерживаться преимущественно растительной диеты с ограничением общего количества съедаемой пищи (чтобы избежать полноты); воздерживаться от курения и употребления спиртных напитков; систематически заниматься физкультурой. Лечение, назначаемое врачом, имеет целью устранение приступов и предупреждение их повторения. Лучшим средством для прекращения приступа С. является нитроглицерин , который, быстро всасываясь, уже через 1-2 мин. расширяет венечные сосуды и прекращает боль. Очень важно принимать нитроглицерин в самом начале появления болей, так как на высоте приступа действие его не столь отчетливо. Неправильным является поведение, когда больные стараются «но злоупотреблять» нитроглицерином, оставляют его на «черный день» из боязни, что к нему якобы может наступить привыкание и он в дальнейшем перестанет действовать. Такие опасения не обоснованы. Если приступы стенокардии появляются закономерно при ходьбе, то целесообразно принимать нитроглицерин перед выходом на улицу. Хороший эффект, хотя и менее надежный, оказывает валидол . Имеются и другие препараты, предупреждающие развитие спазма на несколько часов (назначаются врачом). При возникновении приступа стенокардии ходьба и всякое другое физическое напряжение должны быть немедленно приостановлены. Во время приступа боли облегчаются также теплом: кладут грелку с горячей водой на грудь, опускают руки больного в горячую воду, ставят горчичники на область сердца. Для понижения возбудимости нервной системы применяют препараты брома, валерианы и пр. У больных, страдающих стенокардией нередко имеются более или менее выраженные склеротические изменения в венечных артериях сердца, поэтому им назначают также лечение, применяемое при атеросклерозе.
Контрольные вопросы.
1.Расскажите об особенностях строении сердца, его положении в грудной клетке.
2. Почему сердце сокращается? Какие звуковые явления сопровождают деятельность
сердца? Где их можно выслушать?
3.Как называют сосуды идущие к сердцу? от сердца?
Какие Вы знаете круги кровообращения? Где они начинаются и заканчиваются?
4. Назовите факторы, обеспечивающие движение крови по сосудам?
5. Что такое пульс? Какие параметры его характеризуют? Какие Вы знаете
нарушения пульса?
6. Что такое артериальное давление? Какие Вы знаете способы его измерения?
Что такое систолическое, диастолическое и пульсовое давление?
Какие факторы влияют на величину артериального давления?
7. Какое артериальное давление считают нормальным?
Какие известны нарушения артериального давления?
8.Что называют патологией сердца? Какие вы знаете наиболее распространенные заболевания сердечно сосудистой системы? Их профилактика?
Далеко не все люди знают, чем их лечили от той или иной болезни. На вопрос о том, какие таблетки они когда-то принимали от гастрита, пиелонефрита или зубной боли, многие отвечают что-то вроде: «Ну, такие, круглые, зелененькие»… Они даже могут не запомнить названий!
Кардиологические пациенты – это группа больных, которые, как правило, четко помнят, какими препаратами они лечатся. Притом, обычно они знают не только наименования, но и дозы препаратов. Все дело в том, что медикаментозное лечение требуется этим больным постоянно. От большинства заболеваний, связанных с поражением сердца, не выздоравливают окончательно, их лишь контролируют лекарствами и образом жизни, добиваясь максимально хорошего самочувствия и благоприятного прогноза.
Лечение сердечно-сосудистых заболеваний (ССЗ) – достаточно сложное предприятие, за успех которого ответственен как врач, так и сам пациент. О том, как проводится терапия этих болезней, мы поговорим ниже.
Есть проблемы с сердцем? Пройдите чекап на наличие сердечно-сосудистых заболеваний в санатории «Барвиха»! Обследование займет минимум времени. Также мы приглашаем пациентов с имеющимися болезнями сердца на программы кардиореабилитации . С вопросами и для записи звоните по телефону 8 925 642 52 86.
Строение сердечно-сосудистой системы
Сердечно-сосудистая система состоит из двух основных структурных «единиц»: это собственно сердце, основная функция которого – обеспечение движения крови по сосудам, и сосуды, проводящие кровь по телу и обеспечивающие возможность получения кислорода и питательных веществ каждой клеткой тела.
Сердце человека состоит из четырех камер (два предсердия, два желудочка), которые благодаря проводящей системе ритмично и в определенном порядке сокращаются. Между камерами располагаются клапаны, в каждую камеру сердца впадают или от нее отходят крупные сосуды. Порядок сокращения сердечных камер и отграничивающая функция клапанов обеспечивают эффективный внутрисердечный кровоток и возможность работы сердца как мощного насоса, перегоняющего кровь по всему телу.
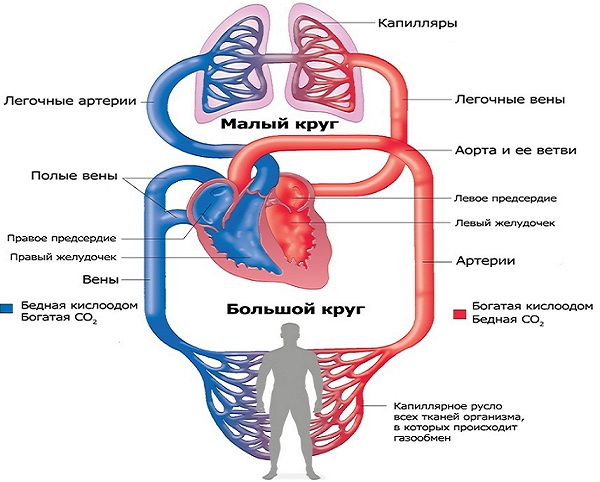
Сосуды делятся на три основных вида: артерии (несут кровь от сердца), вены (несут кровь к сердцу) и капилляры (обеспечивают микроциркуляцию в тканях). Сосуды отличаются различным калибром. Самый крупный из них – аорта – в своем устье имеет диаметр 3,0- 3,5 см, а просвет наиболее мелких капилляров всего несколько микрометров в поперечнике. (Кстати, интересный факт: если бы можно было извлечь из тела одного человека все капилляры и вытянуть их в одну «нить», этой нитью можно было бы 2,5 раза обернуть Земной шар).
 Кровь перемещается по организму в строго заданном направлении. В правое предсердие впадают полые вены, которые несут венозную кровь от большинства органов тела. Эта кровь почти не содержит кислорода, но она перенасыщена углекислым газом и другими продуктами обмена веществ.
Кровь перемещается по организму в строго заданном направлении. В правое предсердие впадают полые вены, которые несут венозную кровь от большинства органов тела. Эта кровь почти не содержит кислорода, но она перенасыщена углекислым газом и другими продуктами обмена веществ.
Она перемещается в правый желудочек, а затем выбрасывается из него в легочную артерию. Та разветвляется и переходит в легочные капилляры. В легких эта кровь избавляется от углекислого газа и летучих метаболитов, насыщается кислородом и становится артериальной.
Затем она собирается в укрупняющиеся легочные вены (самых крупных из них – четыре) и изливается в левое предсердие. После она попадает в левый желудочек и выбрасывается в аорту, откуда идет, неся кислород, практически ко всем органам. Ответвившиеся от нее артерии распадаются на капилляры, собираются в вены и, в конце концов, образуют верхнюю и нижнюю полые вены, которые, как уже говорилось, идут к правому предсердию.
Так и происходит непрерывный процесс кровообращения, протекающий по двум кругам. Большой круг начинается от левого желудочка и оканчивается правым предсердием, его «миссия» — насытить органы и ткани кислородом и собрать из них продукты обмена веществ. Малый начинается правым желудочком и оканчивается левым предсердием, он предназначен для очищения крови от продуктов обмена, в том числе углекислого газа, и насыщения ее кислородом, то есть его значение состоит в подготовке крови к дальнейшей рециркуляции.
Заболевания сердечно-сосудистой системы
В любой части сердечно-сосудистой системы могут возникать нарушения, ведущие к ее заболеваниям, и даже дефекты со стороны других органов способны оказывать свое неблагоприятное влияние на сердце и сосуды.
Наиболее распространенными являются следующие заболевания:
- Стенокардия
- Инфаркт миокарда
- Сердечная недостаточность
- Миокардиты
- Аритмии
- Артериальная гипертония
- Эндокардиты
- Пороки сердца и т.д.
В их основе лежат различные патологические механизмы:
- Нарушение коронарного кровообращения – снижение поступления крови к миокарду, что вызывает его кислородное голодание и необратимые изменения в сердечной мышце;
- Расстройства «пропускной способности» клапанов, в результате чего либо затрудняется протекание через них крови, либо они перестают выполнять свою отграничивающую функцию;
- Нарушения сердечного ритма;
- Неспособность сердца полноценно перекачивать кровь по телу и т.д..
Различные сочетания причин, факторов риска и патологических механизмов, изобилие разных форм болезней сердца, особенности сопутствующих заболеваний – все это определяет необходимость индивидуального подхода к лечению сердца. Для терапии может использоваться большое количество препаратов, которые назначаются больным в определенных комбинациях.
Как лечить сердечно-сосудистые заболевания? Основные медикаменты
 Для медикаментозной терапии применяются следующие группы препаратов:
Для медикаментозной терапии применяются следующие группы препаратов:
Нитраты. Препараты из этой группы назначаются для расширения коронарных сосудов и уменьшения ишемии миокарда. Прежде всего они используются при стенокардии. Притом нитраты бывают быстродействующие (в виде таблеток, спреев, например, нитроглицерин, нитроспрей, нитроминт) и длительно действующие (разные лекарственные формы на основе изосорбида моно- и динитрата). Частый побочный эффект от применения нитратов – головная боль, кроме того, на фоне их приема может снижаться артериальное давление.
Антиагреганты. Эта важная группа лекарств применяется при ишемической болезни сердца. Их назначают при всех формах ИБС, при пороках, после перенесенных операций на сердце, если операция выполнена из-за ИБС. Они препятствуют агрегации тромбоцитов, то есть не допускают образования тромбов. Чаще всего в кардиологии применяются препараты на основе низкодозированного аспирина, иногда также используется тиклопидин.
Самый частый побочный эффект приема аспирина – это лекарственная гастропатия. Чтобы защитить желудок, пациентам предлагаются антиагреганты в кишечнорастворимой оболочке.
Антикоагулянты. Они уменьшают коагуляцию крови, то есть обладают противосвертывающей способностью. Антикоагулянты бывают прямыми (гепарин, фраксипарин, эноксапарин) и непрямыми (варфарин). Применяют их как при острых заболеваниях (инфаркт миокарда, нестабильная стенокардия, все формы мерцательной аритмии), так и в других ситуациях (например, после имплантации искусственного клапана сердца). В настоящее время выделяют группу так называемых новых оральных антикоагулянтов, к которым относятся дабигатран, ривароксабан, апиксабан.
Бета-блокаторы . Препараты данной группы блокируют бета-адренорецепторы сердца и сосудов, за счет чего происходят некоторые полезные клинические эффекты. Урежается сердечный ритм, снижается потребность миокарда в кислороде, уменьшается артериальное давление. Бета-блокаторы бывают коротко- (атенолол, метопролола тартрат) и длительно действующие (метопролола сукцинат, бисопролол, небиволол, бетаксолол), неселективные (пропранолол) и селективные (бисопролол). Применяются эти средства при стенокардии, инфаркте, артериальной гипертонии и др. Бета-блокаторы противопоказаны при некоторых заболеваниях органов дыхания (бронхиальная астма, ХОБЛ), так как они усиливают обструкцию бронхов.
Блокаторы кальциевых каналов. К ним относится группа довольно разнородных препаратов (верапамил, нифедипин, амлодипин). Некоторые из них применяются при аритмиях (например, верапамил используется при наджелудочковых тахикардиях), некоторые используются преимущественно в борьбе с повышенным артериальными давлением (в том числе легочной гипертензией).
Диуретики. Диуретики, или мочегонные препараты, разделяют на несколько подгрупп в соответствии с механизмом действия. К ним относится фуросемид, торасемид, гипотиазид, индапамид, верошпирон и другие средства. Они применяются при отеке легких, застойной сердечной недостаточности, артериальной гипертонии и других состояниях, назначаются с целью вывести из организма жидкость. Прием многих диуретиков грозит возникновением электролитных нарушений, так что эти препараты назначают с осторожностью.
Ингибиторы АПФ. Их применяют при лечении ИБС, хронической сердечной недостаточности, артериальной гипертонии. Также их использование показано при инфаркте миокарда и сердечной недостаточности, они рекомендуются для уменьшения ремоделирования сердца (то есть для профилактики возникновения в нем необратимых структурных изменений). Препараты противопоказаны при стенозе почечных артерий.
Блокаторы рецепторов ангиотензина II (валсартан, телмисартан) – это препараты, родственные предыдущей группе. При их применении также удается снизить артериальное давление. Иногда их применяют у пациентов с побочными эффектами на ингибиторы АПФ.
Гиполипидемические препараты. Основные из применяемых сегодня гиполипидемических препаратов – это статины (аторвастатин, розувастатин, симвастатин) и фибраты (фенофибрат). Они способствуют снижению содержания в крови холестерина и его фракций – главных «виновников» атеросклероза, приводящего к заболеваниям сердца. Прием этих препаратов не дает ощутимого клинического эффекта (то есть пациент не чувствует явного облегчения своего состояния), но он улучшает прогноз болезни и способствует продлению жизни пациентов.
Антиаритмические препараты. К этой большой группе относят множество разных средств, объединенных в пять классов. Их используют при различных нарушениях ритма сердца, как отдельно, так и в комбинациях друг с другом. Определенной антиаритмической активностью обладают препараты из вышеперечисленных групп, например, бета-блокаторы и антагонисты кальция.
Сердечные гликозиды. Их назначают при недостаточности кровообращения, иногда – при острых сердечно-сосудистых заболеваниях, сопровождающихся малым выбросом крови сердцем. Гликозиды увеличивают силу и эффективность сердечных сокращений.
Другие методы лечения сердечно-сосудистых заболеваний
Помимо лекарств в терапии сердечно-сосудистых заболеваний огромное место занимают другие средства и способы лечения. Большую важность имеет соблюдение диеты, проведение физиопроцедур, лечебная физкультура.
Когда комплексное лечение с применением всех перечисленных мер не может улучшить состояние пациента, прибегают к хирургическим вмешательствам. Оперативным способом могут лечить нарушения коронарного кровообращения (операции стентирования , коронарного шунтирования ), клапанные пороки (имплантация искусственного клапана , вальвулопластика и т.д.), аритмии сердца (радиочастотная абляция ) и т.д.
 После хирургических вмешательств, лечения острых заболеваний сердца (инфаркт миокарда
, нестабильная стенокардия
), а также при хронических болезнях сердечно-сосудистой системы (ИБС
, хроническая сердечная недостаточность
) пациентам рекомендуется проходить кардиореабилитацию. Реабилитация при сердечных заболеваниях представляет собой двух-или трехнедельную программу специального восстановительного лечения в щадящем, щадящее-тренирующем или тренирующем режимах.
После хирургических вмешательств, лечения острых заболеваний сердца (инфаркт миокарда
, нестабильная стенокардия
), а также при хронических болезнях сердечно-сосудистой системы (ИБС
, хроническая сердечная недостаточность
) пациентам рекомендуется проходить кардиореабилитацию. Реабилитация при сердечных заболеваниях представляет собой двух-или трехнедельную программу специального восстановительного лечения в щадящем, щадящее-тренирующем или тренирующем режимах.
При ее помощи удается добиться максимально хорошего самочувствия человека, увеличения его физических возможностей, объективных положительных сдвигов в состоянии. Грамотная реабилитация продлевает человеку жизнь и повышает ее качество.
Народные средства при лечении сердечно-сосудистых заболеваний
Существует обширный пласт пациентов, которые при какой бы то ни было болезни пытаются прибегнуть к методам нетрадиционной медицины. Некоторые люди практикуют гомеопатическое лечение заболеваний сердечно-сосудистой системы, другие проповедуют медитативные практики. Третьи считают, что мед, боярышник или почки сосны при заболеваниях сердца и сосудов – это самые лучшие средства. Последователи альтернативных практик часто ссылаются на то, что их методики применяются тысячи лет, и что их «возраст» является в какой-то степени критерием непревзойденного качества.
Однако стоит понимать, что, во-первых, раньше люди лечились травами, продуктами пчеловодства и прочими «природными ресурсами» в первую очередь потому, что не имели доступа к использованию эффективных и современных средств, которыми официальная медицина пользуется сейчас. Во-вторых, результаты применения старых методик явно нельзя назвать наилучшими. Эффект многих «натуральных» средств очень слабый, какие-то из них вообще бесполезны, а какие-то и вовсе вредны.
Конечно, среди различных нетрадиционных методик есть небезнадежные. Некоторые из них могут применяться на практике (подробнее об этом читайте в статьях «Народное лечение стенокардии », «Народное лечение ИБС », «Народное лечение инфаркта »). Но заменой лекарствам, операциям, диете, физкультуре и правильному образу жизни они не будут никогда.
Вы хотите обследовать свою сердечно-сосудистую систему? Полная и быстрая диагностическая программа санатория «Барвиха» поможет вам узнать о ваших проблемах со здоровьем. Опытные кардиологи, лучшее диагностическое оборудование, прекрасно оснащенная лаборатория позволят в самые сжатые сроки установить наличие и тяжесть заболеваний сердца.
А может быть, у вас уже выставлен диагноз, и вы хотите улучшить свое самочувствие? В этом случае санаторий приглашает вас на кардиореабилитацию. Индивидуально выстроенная программа восстановительного лечения поможет вам почувствовать себя намного лучше, стать более активным, избавиться от вредных привычек, нормализовать вес и обзавестись бесценными знаниями о том, как правильно планировать свой образ жизни.
Задать интересующие вопросы и записаться на диагностику или кардиореабилитацию в санатории «Барвиха» можно по телефону 8 925 642 52 86.


