11.08.2019
Fluxul sanguin dezvoltă un proces inflamator. Inflamația acută a pielii: tipuri, diagnostic, tratament, fotografie. Modificări epiteliale ale pielii
Inflamație acută pielea începe cu expansiune vase de sânge, supraumplendu-le cu eritrocite cu un amestec ușor crescut de leucocite. Foarte curând, umflarea endoteliului care căptușește pereții vaselor și ieșirea în țesutul perivascular de lichid și elemente de formă sânge. Datorită infiltrației componentelor lichide ale sângelui, un edem inflamator se dezvoltă într-un spațiu mai mare sau mai mic, ale cărui caracteristici sunt rarefierea stromei fibroase a pielii, umflarea și slăbirea capacității de a colora fibrele pielii. țesut conjunctiv. În ceea ce privește eliberarea elementelor celulare din fluxul sanguin în timpul inflamației acute, aici vorbim despre leucocite și, în primul rând, despre leucocite polimorfonucleare. Printre leucocitele polimorfonucleare se numără:
Studiile experimentale pe animale au demonstrat că histatinele sintetice aplicate local pot reduce semnificativ hemoragia și progresia gingivitei7. Deși histatinele sunt încă în curs de testare clinică, inflamația gingivală, deoarece sunt o componentă naturală a salivei umane, fără niciun efect advers aparent asupra țesutului gazdă 8. Terapiile cu antibiotice localizate administrate folosind noi dispozitive pot fi, de asemenea, utilizate pentru a controla parodontoza avansată și pentru a opri infecțiile acute De exemplu , sa demonstrat că minociclina aplicată local cu microsfere în pungile parodontale reduce semnificativ adâncimea pungii parodontale atunci când este utilizată în combinație cu detartraj și răzuirea cimentului radicular.
bazofile;
acidofile (sau eozinofile);
neutrofile.
Acestea din urmă sunt cele mai multe dintre leucocitele polimorfonucleare. Pereții capilari deteriorați în inflamația acută sunt adesea rupți, iar sângele este turnat în țesutul din jur - se obțin mai multe sau mai puține hemoragii. În zona țesutului insular, ne întâlnim și cu alte celule, dar acestea sunt comparativ mai puține. Acestea sunt limfocite, fibroblaste, poliblaste, ocazional mastocite Ehrlich și plasmocite Unna. Fibroblastele cresc mai ales ca număr în stadiul final al inflamației acute, în perioada în care începe refacerea stromei pielii deteriorate de inflamație. Poliblastele, numite și macrofage (Swordsmen) sau histiocite, sunt celule mezenchimale active care absorb produse patologice ale țesutului inflamat: fragmente de țesut degradat, bucăți de fibre elastice, picături de grăsime etc.
În paralel, natura inflamatorie a parodontitei indică faptul că ar putea fi posibilă reducerea distrugerii țesutului parodontal prin blocarea căilor inflamatorii și modularea răspunsurilor gazdei prin tratament farmacologic. studii, studiile au arătat că utilizarea locală a inhibitorilor de ciclooxigenază reduce semnificativ rata pierderii osoase alveolare în comparație cu placebo în studiile experimentale pe animale.
Legătura dintre sănătatea orală și sănătatea generală
S-a recunoscut de mult timp că bolile comune pot contribui la dezvoltarea bolilor parodontale - tulburări metabolice, disfuncții ale sângelui, boală autoimună, sarcina și pubertatea cresc toate incidența bolii parodontale 1. În ultimii ani, un număr tot mai mare de dovezi a susținut conceptul că relația dintre sănătatea generală și sănătatea orală este bidirecțională. Numeroase studii au demonstrat o asociere între parodontită și impactul acesteia asupra nașterii premature și asupra nou-născuților cu greutate mică la naștere. 3 Studiile au arătat, de asemenea, că boala parodontală poate crește riscul de boli cardiovasculare, afectiuni respiratoriiși osteoporoza și accelerează progresia diabetului.
Participarea stromei pielii la procesul inflamator acut nu se limitează întotdeauna la dezvoltarea edemului inflamator descris mai sus. Foarte des, sub influența unui agent nociv mai mult sau mai puțin energetic, se ajunge la degenerarea, dizolvarea și distrugerea completă a tuturor țesuturilor pielii dintr-o zonă sau alta, inclusiv foliculii de păr, glandele sebacee și sudoripare. În astfel de cazuri, se obține o cavitate, uneori umplută cu un număr mare de neutrofile, un abces.
Mecanismul general care stă la baza efectelor generale ale parodontitei asupra sănătății este parțial legat de un răspuns inflamator generalizat indus de lipopolizaharide și bacterii în cavitatea bucală. Ele mediază eliberarea a două tipuri de citokine, interleukina-6 și factorul de necroză tumorală alfa 10. Înțelegerea și gestionarea efectelor infecțiilor orale asupra sănătății generale este o provocare pentru medicina parodontală 10 .
De exemplu, identificarea și validarea markerilor comuni pentru parodontită va oferi instrumente puternice pentru diagnosticarea, tratamentul și urmărirea pacienților cu parodontită. În ultimii ani, s-a acordat o atenție sporită inflamației bucale datorită asocierii sale importante cu boala parodontală și un factor de risc pentru boli comune. Nu mai este posibil să privim gingivita ca un precursor al parodontozei; ar trebui considerată ca o inflamație orală care trebuie controlată și eliminată pentru bunăstarea generală a individului.
![]()
Inflamația cronică a pielii
Inflamația cronică a pielii începe, de asemenea, cu extinderea vaselor de sânge și limfatice, cu umflarea endoteliului, umflarea țesutului înconjurător și eliberarea celulelor sanguine în acesta. Dar în curând această similitudine inițială cu imaginea inflamației acute este înlocuită cu o serie de modificări deosebite. Endoteliul vascular suferă adesea o proliferare mai mult sau mai puțin semnificativă, uneori foarte pronunțată. Limfocitele, mai degrabă decât neutrofilele, ies predominant din vasele. Ele se acumulează în țesutul inflamator în cantitate semnificativă și, împreună cu înmulțirea fibroblastelor, dau naștere unui infiltrat inflamator. Acesta din urmă poate atinge o densitate considerabilă și, cu presiunea sa, contribuie la distrugerea sau atrofia stromei pielii, care a suferit și modificări inflamatorii și edematoase. În unele cazuri, infiltratul este păstrat în cel mai apropiat cerc de vase de sânge, înconjurându-le sub formă de manșon, atunci vorbim de infiltrat perivascular. La altele - se acumuleaza sub forma unor cuiburi mai mult sau mai putin limitate - infiltratie imbricata, poate patrunde in final pielea pe o zona semnificativa continuu, complet, aceasta este o infiltratie difuza.
Orice strategie terapeutică nouă care poate ajuta la controlul gingivitei ar trebui să aibă un efect benefic asupra sănătății orale, precum și asupra sănătății generale. Inhibarea gingivitei experimentale la câini cu fuziuni topice de histatină. Histatină: peptide antimicrobiene cu potențial terapeutic. Relevanța clinică a microsferelor suplimentare de minociclină la pacienții cu parodontită cronică. Medicina parodontala: aparitia unei noi ramuri a parodontologia. Boala parodontală ca factor de risc pentru rezultatele adverse ale sarcinii. Mai mult Risc ridicat naștere prematură si greutate mica la nastere la femeile cu boala parodontala.
- Impactul noilor tehnologii asupra diagnosticului și tratamentului bolii parodontale.
- Diagnosticul și tratamentul bolii parodontale: un viitor interesant.
- Efectul triclosanului asupra mediatorilor inflamației gingivale.
Compoziția elementelor celulare ale infiltratului în inflamația cronică este mult mai diversă decât în inflamația acută. În primul rând, în el se găsesc limfocite, care sunt destul de asemănătoare cu limfocitele din sânge, apoi poliblastele sunt celule mari, de formă poligonală, cu o cantitate mare de protoplasmă reticulata, cu un nucleu mare rotund sau oval, care percepe bine culorile de bază. Adesea în poliblaste sunt vizibile vacuole, care conțin diverse incluziuni: picături de grăsime, granule de pigment, fragmente de celule moarte. Mai mult, celulele plasmatice (Plasmazellen) ale Unna și mastocitele (Mastzellen) din Ehrlich sunt originale din punct de vedere morfologic. Primele sunt reprezentate de diferite dimensiuni și forme diferite - celule rotunde, poligonale, ovale cu în majoritatea cazurilor un nucleu situat excentric, mare, sferic sau oval, cu un aranjament original de cromatina în el: este adesea situat de-a lungul periferiei nucleului sub formă de boabe mai mult sau mai puțin mari. În centrul nucleului se află nucleolul, dacă legați granulele de cromatina cu nucleolul cu linii mentale, uneori obțineți figura spițelor unei roți. Protoplasma bazofilă a acestor celule pare nodulă, conform lui Unn-Pappenheim, este colorată în roșu purpuriu cu pironină și albastru profund cu albastru de metilen policrom.
Abia atunci nou-născutul este pe deplin pregătit pentru viața în afara uterului. Uneori, însă, copilul se naște mai devreme decât se aștepta. Acest lucru poate ascunde o mulțime de riscuri, dar vestea bună este că în zilele noastre medicina are cu adevărat nivel inalt, iar bebelușii născuți mai devreme pot fi salvați.
Cu cât se naște un copil mai avansat, cu atât corpul lui este mai matur și cu atât este mai probabil să se ocupe de viața din afara pântecelui mamei. Cu toate acestea, bebelușii prematuri au nevoie de îngrijire specială, profesioniști medicali calificați și echipamente moderne pentru a le asigura cea mai bună dezvoltare.

Mastocitele lui Ehrlich sunt foarte diverse ca formă, adesea alungite, adesea echipate cu procese mai mult sau mai puțin lungi. Protoplasma lor este cu granulație grosieră, iar boabele de albastru de metilen policrom sunt colorate megacromatic într-o culoare roșu-violet. Nucleii mastocitelor seamănă uneori cu nucleii celulelor plasmatice, uneori sunt foarte asemănătoare cu nucleii ovale alungiți ai fibroblastelor. fibroblaste, frecvente componentă infiltrat inflamator, au corpul alungit, transformându-se în procese lungi de tip panglică ale fibrei și nuclee fusiforme foarte intens colorate.
Unii copii petrec luni de zile în spital până ajung la dimensiunea și dezvoltarea corectă. du-te acasă fără îngrijire medicală. Ca părinți, nu suntem niciodată pregătiți pentru o astfel de situație. Te confrunți cu o provocare uriașă, care, în loc de euforia veselă a aspect copilul tau te confrunta cu o realitate dureroasa in care incepi sa numeri fiecare minut, fiecare gram trecut, fiecare mica victorie a copilului tau. Și așteptați cu nerăbdare momentul legământului în care vă puteți întoarce împreună acasă cu toții.
Principalele cauze ale nașterii premature. Una dintre cele mai frecvente cauze ale travaliului prematur este infecțiile vaginale precum chlamydia, trichomonas, micoplasma, toxoplasmoza, vaginoza bacteriană etc. un uter normal este normal, dar orice proces inflamator face ca pereții să fie incompleti, așa că sarcina continuă până când peretele uterin se întinde, iar apoi organismul încearcă să scape de făt.
Mai rar, însă, destul de des, în infiltrat se găsesc celule epitelioide, numite astfel pentru asemănarea lor externă cu epiteliul (ca formă, proprietăți ale nucleului, poziția relativă și relația cu coloranții). Spre deosebire de epiteliu, nu au fibre protoplasmatice, protoplasma lor este cu granulație grosieră, sfărâmicioasă. Nucleul are forma unei bule, situată în principal în centrul celulei, se colorează ceva mai intens decât nucleii epiteliului. Problema originii celulelor epitelioide este încă deschisă. Aparent, celulele gigantice sunt genetic foarte apropiate de cele epitelioide. În infiltratul inflamației cronice, au forma unor formațiuni mari ovoide, uneori patrulatere alungite cu colțurile rotunjite, alteori complet neregulate. Nucleii lor, foarte asemănători cu nucleii celulelor epitelioide, sunt localizați mai ales de-a lungul periferiei, parietale. Protoplasma, cu granulație fină sau omogenă, se colorează oarecum mai puternic decât în elementele epitelioide. Adesea, în el sunt vizibile vacuole și diverse incluziuni.
Rubeolă, citomegalovirus, herpes, gripă, infecție cu adenovirus. Fixarea placentară a aberantei. Ele prezintă un risc de naștere prematură chiar dacă există chiar și cazuri de gemeni. Nașterea unui copil prematur poate avea loc la 75% dintre femeile care devin mame pentru prima dată și la 45% femei născute. Acest lucru se datorează faptului că, deoarece este mai întins decât de obicei, uterul devine mai ușor. La intrarea în luna a șaptea, examinările trebuie efectuate mai des, examinările ar trebui să depășească 15 zile, iar femeia însărcinată trebuie să se odihnească cel mult.
Daca o femeie insarcinata are boli precum hipertensiune arteriala, boli cardiovasculare, anemie, afectiuni pulmonare sau hepatice etc. Sunt necesare îngrijiri prenatale și supravegherea strictă a unui specialist. Deosebit de atent ar trebui să fie femeile cu procese inflamatorii cronice și acute ale uterului; endometru; cei care au avortat și cei care au avut un avort spontan. În prezența proces inflamator ar trebui tratat prompt.
Relațiile cantitative ale elementelor celulare enumerate ale infiltratului inflamator cronic sunt departe de a fi aceleași, nu toate sunt, de asemenea, întotdeauna prezente. Uneori, însă, compoziția și localizarea infiltratului celular în legătură cu alte simptome (de exemplu, starea vaselor de sânge, natura evoluției acestuia) par într-o oarecare măsură tipice pentru cutare sau cutare suferință a pielii. Deci, de exemplu, numeroase celule gigantice în combinație cu cuiburi epitelioide sunt adesea găsite în procesul tuberculos. Un infiltrat constând din acumulări mari de plasmocite aproape exclusiv este o apariție frecventă în sifilidele papulare (plasmomul pur).
Accident vascular cerebral, traumatism, suprasolicitare. Aceștia sunt, de asemenea, factori care pot contribui la nașterea prematură. Insuficiență imuno-cervicală. A doua cea mai frecventă cauză a travaliului prematur este insuficiența astm-cervicală.
Dezvoltarea poate fi declanșată de traumă cavitate abdominală datorită folosirii uneltelor metalice. Se poate datora și rupturii colului uterin la nașterile anterioare, expansiunii grosiere a uterului în uter. Ca urmare, deschiderea internă a colului uterin nu ține fătul în creștere, colul uterin se deschide și apar avorturi spontane sau nașteri premature.
Modificări epiteliale ale pielii
Modificările epidermei sunt cauzate de deteriorarea celulelor epiteliale cu diferențiere incompletă, adică celulele stratului Malpighian. Celulele care sunt complet diferențiate ca celule ale stratului cornos nu sunt capabile de alte transformări în ordinea procesului biologic, dar pot suferi diferite transformări sub influența agenților chimici, fizici și de altă natură de tipul celor care apar în reacțiile cu morți. tesut. Celulele alterate patologic ale stratului malpighian își continuă dezvoltarea într-un mod anormal, ceea ce este relevat de o anomalie în structura epidermei. Modificările epidermei în ansamblu și elementele sale individuale sunt extrem de diverse. Un efect slab asupra epidermei are un efect stimulator, determinând proliferarea acesteia. Din punct de vedere histologic, acest lucru se manifestă prin proliferarea crescută a celulelor în stratul bazal, fapt dovedit de numeroase mitoze. Rezultatul proliferării este o îngroșare a stratului malpighian - uniformă (difuză) sau sub formă de fire care ies în piele în sine (acantoză). Îngroșarea stratului cornos (hiperkeratoză) însoțește de obicei dezvoltarea excesivă a stratului granular. Neregularitatea keratinizării poate afecta faptul că celulele își pierd capacitatea de a produce keratohialină. Aplatizate și insuficient cheratinizate, rețin nucleele (pe o secțiune în formă de tijă). Acest fenomen se numește parakeratoză.
Preeclampsia se caracterizează prin mare tensiune arteriala, umflarea și umflarea mâinilor, gleznelor și feței, creștere rapidă în greutate și tulburări de somn. În realitate, însă, aceasta este numai semne vizibile că ceva nu este în regulă în corpul unei femei. O trăsătură caracteristică a preeclampsiei este, de asemenea, un nivel crescut de proteine în rinichi în urină și o durere de cap severă. Cunoscută și sub denumirea de „toxemie”, preeclampsia apare de obicei în ultimul trimestru de sarcină și se dezvoltă foarte repede.
Funcția rinichilor este afectată și proteinele din sânge sunt transportate în urină. Unele altele sunt vitale organe importante, inclusiv ficatul, plămânii, inima și coagularea sângelui, suferă de asemenea de agravarea stărilor. Acest lucru provoacă complicații periculoase, cum ar fi eclampsie, hemoragie cerebrală, edem pulmonar, leziuni hepatice și subțierea sângelui. Din fericire, aceste complicații sunt rare.
Răspunsul epidermei la efect nociv pot fi detectate și prin creșterea volumului celulelor epiteliale, colorarea mai slabă a acestora, structură neclară, dispariția spațiilor intercelulare, contactul strâns cu celulele afectate adiacente. Acest fenomen se numește tumefiere tulbure sau edem parenchmatos.
În preeclampsie, alimentarea cu sânge a placentei poate fi afectată. Acest lucru este periculos deoarece dacă placenta nu are suficient sânge, copilul nu va avea suficient oxigen și nutrienți. Acest lucru poate cauza pierderea în greutate la naștere și alte probleme pentru copil.
Diabetul gestațional este una dintre cele mai frecvente boli metabolice care apar în timpul sarcinii. Este cauzat nivel crescut nivelurile de zahăr din sânge și pot avea efecte adverse grave pe termen scurt și lung asupra mamei și copilului. Majoritatea femeilor însărcinate cu această boală dau naștere la copii sănătoși, debilitante. Efectele secundare pot fi reduse prin îngrijire adecvată - diagnosticare în timp util și tratament adecvat, activitate alimentară și fizică și comportament adecvat postpartum și postnatal.
Formarea vacuolelor în celulele stratului malpighian sub forma unei margini înguste în apropierea nucleului sau sub forma unei cavități mari care ocupă aproape întreaga celulă și împinge nucleul semilunar picnotic și resturile de protoplasmă către membrana celulară este cunoscută sub denumirea de degenerare vacuolară (alteration cavitaire).
Edemul intercelular sau spongioza, adică acumularea de lichid seros în spațiile intercelulare în exces față de normă, poate fi detectată și în starea patologică a celulelor. O cantitate crescută de lichid în timpul edemului intercelular determină extinderea spațiilor dintre celule și prelungirea punților intercelulare, drept urmare zona afectată devine asemănătoare cu un burete, de unde și denumirea de „spongioză”. Cu o acumulare semnificativă de lichid, punțile intercelulare se rup și se formează bule. În acest caz, celulele individuale sau grupurile lor sunt separate de restul epiteliului și suferă degenerare.
Nivelurile slab controlate de zahăr din sânge pot duce la consecințe grave. Bolile inflamatorii cardiace sunt boli cauzate de tulburări infecțioase, bacteriene, toxice, metabolice sau procese patologice rezultate din diferite modificări ale compoziției. mediu intern. Inflamația poate fi bruscă și severă sau se poate dezvolta lent și deveni cronică.
Boala infecțioasă a inimii poate afecta țesutul din mușchiul inimii, țesutul interstițial, vasele de sânge sau pericard. Agenții infecțioși dăunează mușchiului inimii în trei moduri.
- Infiltrează direct și distruge celulele.
- Produce și eliberează substanțe toxice pentru ei.
- Stimulează răspunsul imun.
Veziculele din epidermă se formează, de asemenea, ca urmare a disocierii celulelor epiteliale, ca urmare a unui fel de degenerare, însoțită de dispariția punților intercelulare și de transformarea celulelor aflate liber în cavitatea vezicii urinare în formațiuni sferice omogene ( așa-numita degenerare balonată). Cu o astfel de leziune, se observă uneori diviziunea nucleară directă și formarea de celule epiteliale gigantice.
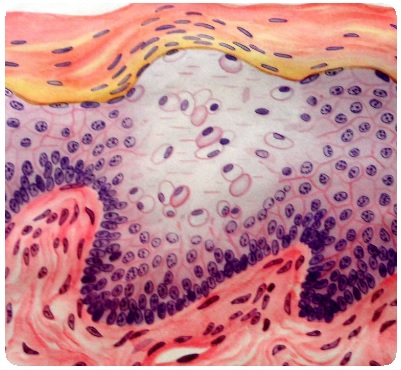
Pe lângă modificările elementelor celulare ale stratului malpighian și transpirația fluidă (exozoză), celulele infiltrate (exocitoză), singure sau sub formă de grupuri mici (abcese miliare), pătrund în epidermă. Amestecul de neutrofile la conținutul veziculelor seroase determină transformarea veziculelor seroase în seros-purulente sau purulente (pustule).
Formarea veziculelor în stratul cornos nu are loc, dar veziculele situate în stratul malpighian se deplasează treptat spre exterior pe măsură ce epiderma subiacentă se dezvoltă și, atunci când aceasta din urmă se cheratinizează, se găsesc în stratul cornos, unde suferă modificări și sunt parte din solzi, cruste.
Inflamație - tipică proces patologic, format în evoluție ca o reacție protectoare și adaptativă a organismului la impactul factorilor patogeni (flogogeni), având ca scop localizarea, distrugerea și îndepărtarea agentului flogogen, precum și eliminarea consecințelor acțiunii acestuia și caracterizată prin alterare, exudare și proliferare.
Etiologia inflamației:
Inflamația apare ca o reacție a organismului la un stimul patogen și la daunele pe care le provoacă. Patogeni, în acest caz numit flogogeni, iritanti, i.e. cauzele inflamației pot fi diverse: biologice, fizice, chimice, atât de origine exogenă, cât și endogenă.
Factori etiogeni: tromb, embolie, depunere de sare, hemoragie, tumora
Factori exogeni: mecanic, fizic, chimic, biologic.
Rolul principal - mecanismul reflex.
Clasificare:
Există trei forme principale de inflamație:
1) difuz interstițial;
2) granulomatos;
3) creșteri inflamatorii hiperplazice (hiper-regenerative).
La sistematizarea tipurilor de inflamație, împreună cu caracteristicile clinice și anatomice, se iau în considerare următoarele:
1) timp caracteristic procesului (acut și cronic);
2) caracteristici morfofuncționale ale inflamației;
3) specificul patogenetic al inflamației (inflamația imună).
Procesul este considerat acut dacă durata lui este de până la 4-6 săptămâni, dar în cele mai multe cazuri se termină în 1,5-2 săptămâni.
În funcţie de natura dominantei proces local (alterare, exsudare sau proliferare) există trei tipuri de B. În cazul predominării proceselor alterative, distrofie, necroză, inflamație alternativă (necrotică).. Se observă cel mai adesea în organele parenchimatoase în bolile infecțioase care apar cu intoxicație severă. Există, de asemenea tipuri exudative și proliferative V. în conformitate cu gravitatea unui anumit proces.
exudativ V. se caracterizează printr-o tulburare circulatorie pronunţată cu fenomene de exudare şi emigrare a leucocitelor. De natura exudatului se face distincția între V. seroasă, purulentă, hemoragică, fibrinoasă, mixtă. În plus, odată cu dezvoltarea V. a mucoaselor, când mucusul este amestecat cu exudat, se vorbește despre V. catarral, care este de obicei combinat cu V. exsudativ al altor tipuri (sero-catarral, cataral purulent etc.).
proliferativă și productivă V. se caracterizează prin reproducerea dominantă a celulelor de origine hematogenă şi histogenă. În zona V. apar infiltrate celulare, care, în funcție de natura celulelor acumulate, în celule rotunde (limfocite, histiocite), infiltrate plasmocelulare, eozinofile, epitelioide celulare, macrofage.
SEMNIFICAȚIA INFLAMAȚIEI PENTRU ORGANISM
Ca și în cazul altor procese tipice, dăunătoare și benefică sunt combinate într-o legătură inseparabilă. Combină mobilizarea apărării organismului, și fenomenul de deteriorare, „ruperea”. Organismul se protejează de influența factorilor străini și nocivi pentru el prin delimitarea focarului inflamator de întregul organism, formând un fel de barieră cu permeabilitate unilaterală în jurul focarului lui V. Localizarea focarului de V. previne răspândirea infecției. Datorită exsudației, concentrația de substanțe toxice în focarul în sine scade, Zona inflamată nu numai că fixează, ci și absoarbe substanțele toxice, asigură detoxifierea acestora. În centrul atenției lui V., sunt create și condiții nefavorabile pentru viața m / o.
Al doilea opus este că V., fiind un proces de protecție dezvoltat evolutiv, are în același timp un efect dăunător asupra organismului, poartă întotdeauna un element de distrugere. Lupta împotriva „agresorului” din zona B. se îmbină inevitabil cu moartea propriilor celule. În unele cazuri, începe să predomine alterarea, ceea ce duce la moartea unui țesut sau a unui întreg organ. Exudația poate provoca malnutriție a țesutului, topirea lui enzimatică, hipoxie și intoxicație generală.
La boli inflamatorii ale zonei maxilo-faciale și, în special, formele severe de procese inflamatorii odontogenice sunt parodontita, periostita, osteomielita maxilarelor și flegmonul țesuturilor moi din jur.
Caracteristici ale apariției și cursului reacțiilor inflamatorii în țesuturile cavității bucale:
Procesele inflamatorii din regiunea maxilo-facială se caracterizează prin inflamație granulomatoasă, care se caracterizează printr-un focus limitat de inflamație productivă, productiv-exudativă, formarea de infiltrate delimitate. O astfel de inflamație se bazează pe creșteri primare ale țesutului de granulație infiltrat cu celule polinucleare, limfocite și plasmocite în diferite proporții. Un exemplu de astfel de inflamație este granulomul dentar - o formațiune asemănătoare unei tumori în apropierea vârfului dintelui din țesutul de granulație, înconjurată de o capsulă fibroasă, rezultată din inflamația cronică în timpul infecției parodonțiului din canalul dentar. În cazurile de dezvoltare a proceselor inflamatorii în regiunea maxilo-facială, este necesar să ne amintim particularitățile sistemului venos. Absența unui sistem valvular în venele feței determină posibilitatea unei migrări rapide a unui tromb în direcția ascendentă și apariția trombozei sinusului peceros cu un prognostic extrem de amenințător de viață pentru pacienți.
Manifestări locale și generale ale inflamației, mecanisme de dezvoltare a acestora. Caracteristicile conceptului de „răspuns în fază acută”, proteine de fază acută, semnificația lor clinică.
SIMPTOME LOCALE
Reacție locală în acută infecție purulentă manifestată prin simptome care caracterizează dezvoltarea unei reacții inflamatorii: ruber(roşeaţă), calorii(caldura locala) tumora(umflătură), dolor(durere), functio laesa(funcție afectată).
Roşeaţă ușor de identificat la examinare. Reflectă expansiunea vaselor de sânge (arteriole, venule și capilare), apoi are loc o încetinire a fluxului sanguin până la oprirea sa aproape completă - stază. Astfel de modificări sunt asociate cu impactul asupra vaselor de histamină și schimbări acidotice ascuțite în zona inflamației. În caz contrar, modificările descrise se numesc termen „hiperemia”.
căldură locală asociat cu reacții catabolice crescute cu eliberare de energie. Creșterea locală a temperaturii se determină de obicei cu dosul mâinii, comparând senzațiile obținute cu senzațiile din timpul palpării în afara focarului dureros.
Umflăturățesutul se datorează unei modificări a permeabilității peretelui vasului pentru plasmă și celule sanguine, precum și creșterea presiunii hidrostatice în capilare. Permeabilitatea crescută a peretelui vascular privește în principal capilarele și venele mici. Partea lichidă a plasmei transpirată din vase, împreună cu leucocitele migratoare și adesea eritrocitele eliberate prin diapedeză, formează un exudat inflamator. Cea mai mare parte a acesteia sunt leucocite neutrofile. Umflarea este de obicei determinată vizual. În cazuri îndoielnice, se fac măsurători (circumferința membrelor, de exemplu).
Durere. Prezența durerii și a durerii la palpare în zona de focalizare este semn distinctiv boli purulente. Trebuie amintit că palparea trebuie efectuată suficient de atent pentru a nu provoca senzații negative pacientului.
Încălcarea funcției. asociat cu dezvoltarea sindrom de durere, și cu edem. Este cel mai pronunțat atunci când procesul inflamator este localizat pe membre, în special în zona articulațiilor.
Principalele manifestări clinice ale reacției generale în bolile purulente sunt simptomele intoxicației, exprimate într-o măsură sau alta.
A) Manifestari clinice intoxicatie - Pacienții se plâng de obicei de febră, frisoane, durere de cap, stare generală de rău, oboseală, slăbiciune, apetit scăzut, uneori retenție de scaun. Au o creștere a temperaturii corpului (uneori până la 40 ° C și peste), tahicardie, dificultăți de respirație. Pacienții sunt adesea acoperiți de sudoare, inhibați. Caracteristică este schimbarea temperaturii în timpul zilei cu mai mult de 1,5-2 ° C - temperatura dimineața este normală sau subfebrilă, iar seara atinge un nivel ridicat (până la 39-40 ° C). Uneori, pacienții au splina și ficatul mărite, apare o colorare icterică a sclerei. Cu o reacție generală puternic pronunțată a corpului la o infecție chirurgicală, toate modificările de mai sus apar într-o formă ascuțită.
b) Modificări ale datelor de laborator.
Schimbari in analiza clinica sânge- toate bolile chirurgicale purulente se caracterizează prin prezența leucocitozei, o deplasare a formulei leucocitelor spre stânga, o creștere a VSH. Sub deplasarea formulei spre stânga, se înțelege neutrofilia (o creștere a procentului de neutrofile), precum și un exces nivel normal leucocite înjunghiate (mai mult de 5-7%) și apariția în sângele periferic a formelor imature (tinere) de leucocite (tinere, mielocite). În acest caz, există de obicei o scădere relativă a numărului de limfocite și monocite. Scăderea absolută a limfocitelor și monocitelor este un semn nefavorabil și indică epuizarea mecanismelor de protecție. Creșterea VSH se notează de obicei după 1-2 zile de la debutul bolii și se restabilește după 7-10 zile după ameliorarea inflamației acute. Normalizarea VSH indică de obicei eliminarea completă a activității procesului inflamator. Cu procese purulente severe prelungite, se observă anemie.
Schimbari in analiza biochimică sânge. Este posibilă o creștere a indicatorilor azotați (creatinină, uree), indicând predominanța proceselor catabolice și funcționarea insuficientă a rinichilor. În cazuri complexe și severe, se determină nivelul proteinelor de fază acută din sânge (proteina C reactivă, ceruloplasmină, haptoglobină etc.) În procesele pe termen lung se observă modificări în compoziția fracțiilor proteice (o creștere relativă). în numărul de globuline, în principal din cauza y-globulinelor) .De asemenea, este important să se monitorizeze nivelul de glucoză din sânge, deoarece bolile purulente se dezvoltă adesea pe fondul diabetului zaharat.
Hemocultură pentru sterilitate De obicei este produsă la apogeul febrei și ajută la diagnosticarea sepsisului (bacteremia).
Modificări ale testelor de urină Modificările testelor de urină se dezvoltă numai cu intoxicație extrem de pronunțată și sunt numite "toxic mugure”. Se notează proteinurie, cilindrurie și uneori leucociturie.
Proteine de fază acută- este vorba despre imunomodulatori, proteine cu actiune bactericida directa sau indirecta si (sau) bacteriostatica, mediatori inflamatori, chemoatractanti si opsonine nespecifice, inhibitori ai alterarii primare, a caror sinteza creste in ficat in perioada acuta inflamație după o anumită răspândire a focalizării sale în țesuturile sănătoase. Acestea includ proteine care migrează în timpul electroforezei pe gel în regiunile sale alfa-1 și alfa-2: alfa-1-antitripsină, alfa-1 glicoproteina acidă, amiloizii A și P, antitrombina III, proteina C-reactivă, inhibitorul C-1 -esteraze. , fracția de complement C3, cerulloplasmină, transferină, haptoglobulină, orosomucoid, plasminogen.
O creștere a concentrației proteinelor de fază acută în sângele circulant este un marker al inflamației acute. În același timp, concentrația de proteină C reactivă din plasma sanguină este cea mai sensibilă la inflamația acută, care poate crește de 10-100 de ori în primele ore de inflamație.
Răspuns de fază acută- acestea sunt modificări ale țesuturilor, organelor și sistemelor întregului organism, care se dezvoltă ca urmare a efectului la distanță al mediatorilor inflamatori, în primul rând CK. În țesutul deteriorat, sunt activate citokinele pro și antiinflamatorii.
Grupul proinflamator al CK include IL1α, β, IL6, IL8, TNFα, β, IFα, β, factori de stimulare a coloniilor de granulocite și monocitare (g, mCSF) și alții. Acești mediatori contribuie la dezvoltarea procesului inflamator.
CK antiinflamatorii (IL4, IL5, IL10, IL13, IL18, factorii de creștere transformatori α, β (TGFα, β) contracarează proinflamatorii, limitează deteriorarea și promovează repararea țesuturilor, optimizează starea imunitară a organismului.
Modificare
alterare primară este un set de modificări ale metabolismului, proprietăților fizico-chimice, structurii și funcției celulelor și țesuturilor sub influența expunerii directe. factor etiologic B. Alterarea primară, ca urmare a interacțiunii factorului etiologic cu organismul, persistă și provoacă inflamație chiar și după încetarea acestei interacțiuni. Reacția de alterare primară, așa cum ar fi, prelungește acțiunea cauzei B. Factorul cauzal în sine poate să nu mai fie în contact cu corpul.
alterare secundară - apare sub influența unui stimul flogogen, și a unor factori de alterare primară. Dacă alterarea primară este rezultatul acțiunii directe a unui agent inflamator, atunci cea secundară nu depinde de acesta și poate continua chiar și atunci când acest agent nu mai are efect (de exemplu, în timpul expunerii la radiații). Factorul etiologic a fost inițiatorul, mecanismul de declanșare al procesului, iar apoi V. va proceda conform legilor inerente țesutului, organului și organismului în ansamblu.
Acțiunea agentului flogogen se manifestă în primul rând pe membranele celulare, inclusiv pe lizozomi. Când lizozomii sunt deteriorați, se eliberează enzime (hidrolaze acide) care se pot descompune diverse substante care alcătuiesc celula (proteine, acizi nucleici, carbohidrați, lipide). În plus, aceste enzime, în prezența unui factor etiologic sau deja fără acesta, continuă procesul de alterare, precum și distrugere, ducând la formarea de produse de - mediatori inflamatori. Eliberați sub influența unui agent dăunător, mediatorii modifică o mare varietate de procese care apar în țesuturi - tonusul vascular, permeabilitatea pereților acestora, emigrarea leucocitelor și a altor celule sanguine, aderența și activitatea fagocitară a acestora, provoacă durere etc.
Complex modificari fizice si chimice include acidoza (datorită oxidării afectate a țesuturilor și acumulării de produse suboxidate în țesuturi. În primul rând, este compensată prin mecanisme tampon, apoi devine decompensată. Ca urmare, pH-ul exudatului scade. Odată cu creșterea acidității, crește presiunea osmotică. în țesutul inflamat), hiperionie (acumulare în focarul de ioni B K +, Cl -, HPO 4 din celulele moarte), disionie (modificări ale raportului dintre ionii individuali, de exemplu, o creștere a coeficientului K + / Ca 2+ ), hiperosmie, hiperonie (datorită creșterii concentrației proteinelor, dispersiei și hidrofilității acesteia).
Transportul lichidului în țesuturi depinde de modificările fizico-chimice care apar pe ambele părți ale peretelui vascular. Datorită eliberării de proteine din patul vascular, cantitatea acesteia în afara vaselor crește, ceea ce contribuie la creșterea presiunii oncotice în țesuturi. În același timp, în focalizarea lui V., sub influența hidrolazelor lizozomale, are loc expansiunea proteinei și a altor molecule mari în molecule mai mici. Hiperonkia și hiperosmia în centrul de alterare creează un aflux de lichid în țesutul inflamat. Acest lucru este facilitat și de o creștere a nivelului intravascular presiune hidrostatica din cauza modificărilor circulației sanguine în focarul B.
23. Dinamica reacţiilor vasculare şi modificări ale circulaţiei sanguine în timpul dezvoltarea stereotipului V.: în primul rând, apare un spasm reflex pe termen scurt al orteriolelor și precapilarelor cu o încetinire a fluxului sanguin, apoi, înlocuindu-se, se dezvoltă hiperemia arterială și venoasă, prestaza și staza - oprirea fluxului sanguin.
Hiperemia arterială eu este rezultatul formării în focarul V. a unui număr mare de substanțe vasoactive - mediatori ai V., care, prin suprimarea automatizării elementelor musculare netede ale peretelui arteriolelor și precapilarelor, provoacă relaxarea acestora. Acest lucru duce la o creștere a debitului sânge arterial, își accelerează mișcarea, deschide capilarele nefuncționale anterior, crește presiunea în ele. În plus, vasele adductoare se dilată ca urmare a „paraliziei” vasoconstrictoarelor și a predominării influențelor parasimpatice asupra peretelui vaselor, acidozei, ioniei hiperkalium și scăderii elasticității țesutului conjunctiv din jurul vaselor.
Congestie venoasă apare din cauza acțiunii unui număr de factori care pot fi împărțiți în trei grupe: 1) factori sanguini, 2) factori ai peretelui vascular, 3) factori ai țesuturilor înconjurătoare. Factorii legați de sânge includ leucocitele marginale, umflarea eritrocitelor, scurgerea de lichid în țesutul inflamat și cheaguri de sânge, formarea de microtrombi datorită activării factorului Hageman și epuizarea heparinei.
Influența factorilor peretelui vascular asupra congestie venoasă Se manifestă prin umflarea endoteliului, în urma căreia lumenul vaselor mici se îngustează și mai mult. Venulele modificate își pierd elasticitatea și devin mai flexibile la acțiunea compresivă a infiltratului. Și, în cele din urmă, manifestarea factorilor de țesut este aceea că o sută de țesut edematos, strângând venele și vasele limfatice, contribuie la dezvoltarea hiperemiei venoase.
Odată cu dezvoltarea unei stări prestatice, se observă o mișcare pendulară a sângelui - în timpul sistolei se deplasează de la artere la vene, în timpul distolei - în direcția opusă. În cele din urmă, mișcarea sângelui se poate opri complet și se poate dezvolta stază ceea ce poate duce la modificări ireversibile ale celulelor și țesuturilor sanguine.
Ieșirea părții lichide a sângelui în interstițiul focarului V. - de fapt exudatie este cauza creștere bruscă permeabilitatea barierei histohematice și, ca urmare, îmbunătățirea procesului de filtrare și a transportului microvezicular. Ieșirea lichidului și a substanțelor dizolvate în acesta se efectuează în punctele de contact ale celulelor endoteliale. Decalajele dintre ele pot crește cu vasodilatație, contracția structurilor contractile și rotunjirea celulelor endoteliale. În plus, celulele endoteliale sunt capabile să „înghită” cele mai mici picături de lichid (micropinocitoză), să le transporte în partea opusă și să le arunce în mediul înconjurător (extrudare).
Emigrarea leucocitelor (leucodiapedeză) - eliberarea de leucocite din lumenul vaselor prin peretele vascular în țesutul din jur. Acest proces are loc în normă, dar cu V. capătă o scară mult mai mare. Sensul emigrării este că în focarul V. se acumulează un număr suficient de celule care joacă un rol în dezvoltarea V. (fagocitoză etc.).


