25.01.2018
Akut kompartman sendromu - osc - kompartman sendromu - akut - Volkmann iskemisi. Karın Bölmesi Sendromu.
Birçoğu ilgileniyor: "Bölme sendromu - nedir?" Bu patoloji, kasların güçlü fasya ile çevrili olduğu tüm alanlarda görülebilir - bu, kalça, uyluk, omuz, alt sırt ve sırt bölgesidir.
Bölme sendromu, vücudun sınırlı bir bölgesindeki basınç artışının neden olduğu bir dizi değişikliktir. Dokuların içindeki basınç artışını neyin tetiklediğine bağlı olarak, hastalığın akut veya kronik bir formunu ayırt etmek gelenekseldir.
Patolojinin gelişim nedenleri
Hastalığın gelişiminin en yaygın nedenleri şunlardır:
- kırık;
- yumuşak doku hasarının boyutu;
- kan damarlarının bütünlüğünün ihlali;
- pozisyonel sıkıştırma sırasında uzuv sıkıştırması;
- yanlış uygulanmış alçı;
- yakmak;
- uzun süreli travmatik operasyonlar.
Tıpta, zehirli yılanların ısırıklarının yanı sıra bir damar veya arter içine basınç altında sıvı enjeksiyonu vakaları vardır.
Kanı incelten ilaçların ve genel olarak kan pıhtılaşmasının ihlali ile birlikte yüksek bir patoloji geliştirme riski de vardır. İyatrojenik nedenler, bilinçsiz hastalara karşı dikkatsiz tutum dışlanmaz.
Sendromun kronik formu
Kompartman sendromu, uzun süreli tekrarlayan fiziksel efor durumunda kronik bir karakter alır. Ayrıca incinme bölgesindeki dokularda basınç artışı ile de ilişkilidir. Yoğun fiziksel egzersiz sınırları aşan izin verilen sınır, karşılık gelen segmentte sıkıştırmaya neden olan kas hacminde% 20'ye kadar bir artışa neden olur. Bölme sendromu genellikle profesyonel koşucularda teşhis edilir. 
patofizyolojik temel
Sendromun patofizyolojisi, travmanın etkisi altında lokal doku homeostazına, dokular ve kas kılıfları içindeki basıncın artmasına, kılcal damarlarda kan akışının azalmasına, venöz kan akışının bozulmasına ve ardından arteriyel girişe bağlıdır. Sonuçta, oksijen eksikliği nedeniyle doku nekrozu gelişir.
Belirtiler
Kompartman sendromunun belirtileri akut form, palpasyonla belirlenen hızla artan bir şişlikte ifade edilir (etkilenen bölgenin yoğunluk derecesi belirlenir). Kabarcıklar da görünür Ağrı kasın pasif hareketi (ayağın fleksiyonu ve uzaması) ile hassasiyet kaybolur.
Kompartman sendromu gibi bir patolojinin en çarpıcı işaretinin, seviyesi hasarın yoğunluğunu gösteren ağrı olduğu belirtilmelidir. Genellikle anestezik ilaçların kullanılmasından sonra bile onu durdurmak mümkün değildir.
Bu semptom aynı zamanda gazlı kangren için de karakteristiktir.
Kompartman sendromunun ana formları
Bölme sendromu iki şekilde ortaya çıkabilir: abdominal ve miyofasyal (artan basıncın arka planına karşı lokal iskemi sendromu).
Miyofasyal form, kas perfüzyonunda azalma, iskemi, nekroz ve kontraktür gelişimi ile karakterizedir. Pidfasyal basınç seviyesindeki artışın nedenleri travma sonrası hematom, inflamatuar ödem, pozisyonel kompresyon ve ilerleyici bir tümörde yatmaktadır.
Fizik muayene ile teşhis konur. 
Aşağıdaki göstergeler dikkate alınır:
- kliniğe kabul edilmeden önce yaralanmadan sonra geçen süre;
- şişme başlangıcından bu yana geçen süre;
- şişmedeki artış oranı (yaralanmadan sonraki 6-12 saat içinde);
- iskeminin süresi ve önlenmesi (kısa bir süre için turnikenin çıkarılması).
Ağrılar derinden zonkluyor. Normal hasardan daha yoğundurlar, genel olarak kabul edilen dozlarda hasarlı bölgenin ve analjeziklerin immobilizasyonu ile durdurulmazlar.
Ağrı, yaralanan kasın pasif gerilmesi ile oluşur. Bu parmakların pozisyonunu değiştirir.
Dokuların içindeki basıncı ölçme yöntemi
Kompartman sendromu nasıl teşhis edilir? Patoloji, interstisyel basıncı ölçen Whiteside yöntemi (1975) kullanılarak teşhis edilir.
Aşağıdakilerin kullanımını içerir:
- bir cıva manometresi içeren bir sistem;
- üç yönlü vana;
- çapı en az 1 mm olan enjeksiyon iğneleri;
- tüp sistemleri;
- 20 ml hacimli şırınga.
Şu anda, pidfasyal basıncı belirlemek için uzun süreli izleme yapan cihazlar kullanılmaktadır. Elde edilen sonuçlar gösterge ile karşılaştırılır kalp basıncı. Uzuvun miyofasiyal boşluğundaki basınç 10 mm Hg'yi geçmemelidir. Sanat. Pidfasyal basınç indeksi kritik işareti 40 mm Hg aşarsa kompartman sendromunun varlığı belirlenir. Sanat. ve diyastolik altında. 4-6 saat içindeki artışı iskemi oluşumunu tetikleyebilir. 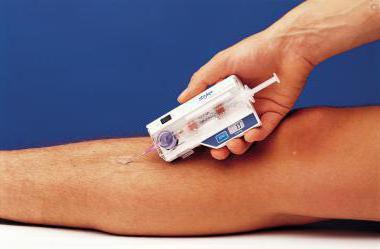
Miyofasyal formun sınıflandırılması
- Hafif lezyon - palpe edildiğinde ekstremitenin distal kısmı sıcaktır. Ana arterlerde nabzın güvenliği not edilir. 40 mm Hg'de subfasyal basınç göstergesi. Sanat. diyastolik altında.
- Orta lezyon - uzuvun hasarlı bölgesindeki cilt daha fazla düşük sıcaklık daha sağlıklı. Uzuvun parmaklarında hiperestezi veya anestezi var. Nabız zayıf bir şekilde palpe edilebilir. Subfasyal basınç distolik ile aynıdır.
- Şiddetli lezyon - nabız ana arterler elle tutulur değil. Parmakların anestezisi not edilir. Subfasyal basınç diyastolikten daha yüksektir.
tanı farklılaşması
Bölme sendromu, ana damarlara verilen hasardan, arteriyel trombozun varlığından, klostridiyal ve klostridiyal olmayan miyozitten sinir gövdelerine verilen hasardan ayırt edilmelidir.
Ayırıcı tanı bir dizi kritere göre yapılmalıdır:
- nabız varlığı;
- şişlik;
- uzuvda duyu eksikliği;
- kan zehirlenmesi;
- lökosit seviyesinde artış;
- pidfasyal basınç indeksi.
Önkol kas yaralanması
Önkoldaki kaslar fasya ile üç osteofasyal duruma ayrılır: radyal kas bölgesinde lateral, ön (kaslar parmakların bükülmesinden sorumludur) ve arka (kaslar parmakların uzatılmasında rol oynar).
Hasta parmaklarını düzeltemiyorsa önkol ön kompartman sendromu gibi bir tanı konur. Hasta parmaklarını bükemezse arka kılıf etkilenir.
Bacak kaslarında hasar
Alt bacağın kasları fasya yoluyla dört kemik-fasyal duruma ayrılır:
- yanal (peroneal kaslar);
- ön (ayağın uzatılmasından sorumlu);
- posterior (yüzeysel soleus kası);
- posterior derin (fleksiyondan sorumlu).
Hasta ayağını ve parmaklarını bükemiyorsa ve buna teşebbüs etmek akut ağrıya neden oluyorsa ön kompartman sendromunun varlığından bahsedebiliriz, eğer parmaklarını düzeltemiyorsa bu arkadan görünümdür. . 
Karın şekli
Karın boşluğundaki normal basınç göstergesi vücut ağırlığına bağlıdır ve yaklaşık olarak sıfırdır. Karın, yüzeydeki ve tüm alanlardaki basıncın aynı olduğu bir sıvı deposudur. Karın içi basınç, karnın herhangi bir yerinde ölçülebilir.
Hipertansiyon gelişimi için risk faktörleri nelerdir? Ana neden, yoğun infüzyon tedavisi alan bir hastada bağırsak parezi, çok sayıda yaralanma, acil laparotomidir. Bu, karındaki sıvı hacminde bir artışa yol açar.
sonra birçok hastada cerrahi müdahale karında, boşluğundaki basınç 3-13 mm Hg artar. Sanat. herhangi bir klinik belirti olmadan
Abdominoplasti ile karın içindeki basınç 15 mm Hg artar. Karın kompartman sendromunun gelişimini provoke eden Sanat.
25 mm Hg göstergesi ile. Sanat. ve dahası, peritondaki büyük damarlardan kan akışında bir başarısızlık vardır, bu da böbrek yetmezliğine ve kalp ve kan damarlarının bozulmasına yol açar.
35 mm Hg'nin üzerinde basınç. Sanat. tam kalp durmasına neden olabilir.
nasıl tezahür eder
Karın kompartman sendromu, yüzeysel zahmetli solunum ve kalp debisinde azalma ile kendini gösterir. Diürez varlığı, kan doygunluğu da not edilir.
Tıpta, peritonda dört tip hipertansiyon vardır:
- 1. derece - 12-15 mm Hg'lik bir basınç göstergesi. Sanat.
- 2. derece - basınç göstergesi 16-20 mm Hg. Sanat.
- 3. derece - 21-35 mm Hg'lik bir basınç göstergesi. Sanat.
- 4. derece - 35 mm Hg'nin üzerinde bir basınç göstergesi. Sanat.
Periton bölgesindeki basıncı ölçme yöntemleri
Kural olarak, karın içindeki basınç ölçülür mesane. İyi gerilmiş bir duvar, peritondaki sıvı hacmi 50-100 ml'yi geçmezse, karın içi basıncın pasif bir iletkeni olarak işlev görür. Büyük hacimli ölçüm, mesane kaslarının gerginliğinden etkilenir.
Karın sendromu tedavisi
Kompartman sendromu nasıl tedavi edilir? Tedavi, nedenlerin düzeltilmesini veya ortadan kaldırılmasını içerir (kompresyon iç çamaşırının çıkarılması, yatak başının yüksek konumu, sakinleştirici). Nazogastrik tüpün kullanıldığı oksijen tedavisi yapılır.
Hemodinamik dekompansasyonu önlemek için kan oksijen doygunluğu geri yüklenir ve pıhtılaşma optimize edilir. İntraperitoneal basıncın ve diğer fonksiyonların izlenmesi de belirtilir.
Dekompresyon laparostomisi ile ortadan kaldırıldı. Periton hacmini arttırmak için mesane kateterizasyonu yapılır. 
Konservatif tedavi için ana önlemler
Konservatif tedavi ile aşağıdaki önlemler alınır:
- etkilenen bölgenin sıkılması ortadan kaldırılır (pansumanların çıkarılması, alçı atel, iskelet traksiyonunun zayıflaması, etkilenen uzuvun iskemi gelişimini önleyen kalp ile aynı seviyede olması);
- kan dolaşımı optimize edilir, damar bölgesindeki spazmlar ve artan pıhtılaşma ortadan kalkar;
- kanın reolojik parametreleri iyileşir;
- ağrı kesiciler kullanılır (narkotik maddelere dayalı analjezikler ve ayrıca narkotik olmayan ilaçlar);
- şişlik giderilir;
- asidoz tedavi edilir.
Eğer konservatif tedavi beklenen sonuçları getirmez, subfasyal basınç seviyesi kritik seviyenin üzerinde not edilir, kas tonusu ve şişlik görülür, ardından gösterilir cerrahi müdahale(dekompresyon fasyotomisinin kullanılması). Tedavi edici veya önleyici olabilir.
Dekompresyon fasyotomisi nedir?
Dekompresyon fasyotomi kompartman sendromunu önlemeyi ve rahatlatmayı amaçlayan cerrahi bir müdahaledir. Omuz arter ve damarlarında hasar olması durumunda operasyona başvurulur. Medial bileşenin kompartman sendromunu da bu sayede ortadan kaldırır. dirsek eklemi, dirsek fossasının ve diz altındaki arterlerin ve damarların yaralanmasının sonuçları. Fasyotomi çoğunlukla alt ekstremitelerde yapılır. 
Profilaktik fasyotomi için endikasyonlar
Ana endikasyonlar şunları içermelidir:
- venöz yetmezliğin varlığı;
- diz altındaki arterde hasar;
- arterlerin başarısız bir şekilde yeniden yapılandırılması;
- arterlerin geç rekonstrüksiyonu;
- uzuv yumuşak dokularının şiddetli şişmesi.
Terapötik fasyotomi yapmak
Operasyon, çalışma sırasında tanımlanan belirgin subfasyal basıncı olan hastalarda gerçekleştirilir. Gösterge 30 mm Hg'nin üzerinde. Sanat. patolojik olarak sınıflandırılır.
Subfasyal basınçtaki bir artış, tıbbi bir operasyon için mutlak bir göstergedir.
Böyle bir cerrahi müdahalenin ana göstergeleri aşağıdaki belirtilerdir:
- parestezi varlığı;
- uzuvun pasif hareketleri sırasında ağrı;
- sinirin korunması ile felç varlığı;
- periferik nabızda azalma.
Uyarı
Bu operasyon kalça veya omuz bölgesine yapılmamalıdır. "Mannitol" ve antibiyotikler sadece doktorun takdirine bağlı olarak reçete edilir.
Fasyotomi komplikasyonlara da (enfeksiyon, kronik ağrı, parestezi varlığı, şişlik, osteomiyelit) neden olabilen bir ameliyattır. Nadiren göründüklerine dikkat edilmelidir, ancak olasılık hala mevcuttur. Bu nedenle müdahaleden önce hastanın dikkatli bir şekilde muayene edilmesi gerekir.
Ön kolda dekompresyon fasyotomisi
Önkol kompartman sendromu gibi bir patolojiyi ortadan kaldırmak için cerrahi müdahale, lokal anestezi kullanımını içerir. Kesi epikondilden bilek bölgesine yapılır. Dirsek bölgesinde fleksör kasın üzerinden fasya açılır. Medial olarak hareket eder. Fleksiyondan sorumlu yüzeysel kas laterale yer değiştirir. Fasya, derin fleksörün üzerinde disseke edilir. Her kasın fasyası uzunlamasına bir kesi ile açılır.
Gerekirse, volar kesi dorsal bir kesi ile tamamlanır. Canlı kas anında şişer. Tepki hiperemisi gözlendi.
Canlı olmayan bir kas (genellikle derinde bulunan bir fleksör) Sarı nekrozun özelliğidir. Fasya sütüre edilmez. Cilt yarası gergin olmadan dikilir. Böyle bir manipülasyonun uygulanması imkansızsa, cilt yarası içeride bırakılır. açık form bandajın altında.
Pansumanlar için antiseptik ajanlar veya sorbentler kullanılır. Gelecekte, su emülsiyon merhemleri kullanılır.
İkincil dikişler ameliyattan beş gün sonra yerleştirilir. Bazen yara bir ay boyunca açık kalır. Bazı durumlarda, ek müshil insizyonları veya farklı şekiller estetik Cerrahi. 
El fasyotomi tekniği
Operasyon, birinci metakarpal kemiğin tenor bölgesinde uzunlamasına bir kesi yapmayı içerir. Böyle bir kesi beşinci karpal kemiğe paralel yapılır. Projeksiyon kesişmiyor. ulnar sinir. İnterosseöz kasların dekompresyonu, elin arkasındaki ayrı kesilerden gerçekleştirilir.
Alt bacakta fasyotomi yapılması
Alt bacağın kompartman sendromu, lokal anestezi kullanımı ile cerrahi müdahale ile ortadan kaldırılır.
Hasta ayak ve ayak parmaklarını bükmede güçlük çekiyorsa akut ağrı, o zaman ön kompartman sendromunun varlığını yargılayabiliriz. Alt bacağını düzeltemiyorsa, bu alt bacağın arka kompartman sendromudur.
Tüm vakaları açmak için, uzunluğu 15 cm olan alt bacakta iki veya üç uzunlamasına kesiğe başvurun, gerekirse, fasyanın kesisi Z şeklinde olabilir.
Birkaç dakika sonra ayaktaki dolaşım düzelmezse medial kesi derinleştirilir ve arkada bulunan kılıf makasla açılır. Posterior tibial arter ve tibial sinir zarar görebileceğinden bu fasyanın kesisi bistüri ile yapılmaz.
Fasya insizyonu açık kalır. Mümkünse ciltteki yara gergin olmadan dikilir. Dikiş mümkün değilse, yara bir pansuman altında açık bırakılır. İkincil dikişler genellikle 5 gün sonra yerleştirilir.
Ayak cerrahisi tekniği
Bu işlem dört erişim içerir. 2. ve 4. dorsal kesiler boyunca kemikler ve ayaktaki merkezi kılıf arasında dört boşluk açılarak yapılır. Yanal ve medial olarak birkaç kesi daha yapılır. Davaları açarlar.
Kas dokusu nekrozu oluşmadan yapılan bir operasyon yüksek derece yeterlik. Dekompresyondan sonraki üçüncü günde şişlik azalır ve yara kapanması mümkün hale gelir. Dekompresyon sırasında kas dokusunun nekrozu tespit edilirse, ölü alanın çıkarılması belirtilir. Bu durumda son sıkıştırma bir hafta ertelenir.
Hastalık prognozu
Hastalığın prognozu doğrudan zamanında tedaviye ve cerrahi müdahalenin tam olarak uygulanmasına bağlıdır. Ağrı durursa, nörolojik bozukluklar ortaya çıkar, o zaman bu, kural olarak, geri döndürülemezliği gösterir. patolojik değişiklikler. Nekrektomi ve diğer prosedürlerin daha fazla uygulanması uzuv kurtaramaz, amputasyonu belirtilir. Durumu aşırıya götürmemek için, kompartman sendromunun gelişmesini önlemeye yönelik tüm önlemlerin zamanında alınması tavsiye edilir.
AA Bogdanov FRCA, DEAA
Klinik vaka: 45 yaşında kadın hasta barsak tıkanıklığı, şiddetli dehidratasyon, bozulmuş su ve elektrolit metabolizması semptomları ile hastaneye başvurdu. acil laparotomi bağırsak halkasının nekrozu ile yapışkan tıkanıklık ortaya çıkardı. rezeksiyon yapıldı ince bağırsak anastomoz ile. Ameliyat sonrası seyir şiddetlidir. Peristalsis geri yüklenmez. Böbrek yetmezliği fenomeni, asit-baz dengesinin ihlalleri büyüyor. Karın şişmiş, peristalsis yok. İkinci operasyonda, karın boşluğunda belirgin değişiklikler olmadan sarkık peritonit fenomeni bulundu. Karın boşluğunun dikilmesi ile abdominal lavaj. Ameliyat sonrası dönemde böbrek yetmezliği ve hemodinamik kararsızlık fenomeni artar. Hasta yoğun bakım ünitesine transfer edildi ve burada mekanik ventilasyon dahil, hemodinamiği stabilize etmek için inotrop infüzyonu ile böbrek yetmezliği için yoğun tedaviye başladı. Artan adrenalin dozlarına rağmen, hemodinamik kararsız kalmaya devam eder, asidoz artar ve normal kan gazlarını korumak için artan ventilasyon basıncı ve FiO2 değerleri gerekir. Asidozun düzeltilmesi için hemofiltrasyon başlandı. Hemofiltrasyonun etkisi geçicidir, bir miktar iyileşmeden sonra hastanın durumu bozulmaya devam eder. Bu durumda, karın, peristalsis olmadan keskin bir şekilde şişmiş halde kalır. Cerrahlarla görüştükten sonra bir teşhis kondu - abominal kompartman sendromu. Karın yarası açık ve açık bırakılmış. Tedavinin diğer parametrelerinin değişmeden bırakılmasına karar verildi. Neredeyse hemen, ventilasyon düzeldi - inspiratuar basınç değerleri azaldı, solunan oksijenin fraksiyonunu kademeli olarak azaltmak mümkün oldu. 6 saat içinde hastanın durumu önemli ölçüde düzeldi. Azaltılmış inotropik tedavi dozu (daha sonra, yara çözüldükten 14 saat sonra inotoplar iptal edildi), iyileşme 8 saat içinde gerçekleşti normal değerler KShchS, diürez başladı.
Muhtemelen bir hastada şişmiş bir göbek ameliyat sonrası dönem- her canlandırıcının aşina olduğu bir durum. Bununla birlikte, şişkin bir göbeğin aynı zamanda işleyişini etkileyen artmış bir karın içi basıncı olduğunu düşünmeyiz. iç organlar. Son zamanlarda, bu sorunu çeşitli bakış açılarından tartışan birkaç yayın ortaya çıktı.
İlginç bir şekilde, artan karın içi basıncının iç organların işlevleri üzerindeki zararlı etkileri 19. yüzyılın ilk yarısı kadar erken bir tarihte tanımlandı. Olumsuz etkileri, yani tedavinin yokluğunda neredeyse %100 ölüm oranına sahip bir çoklu organ yetmezliği sendromunun gelişimi, ancak nispeten yakın zamanda fark edildi.
Normalde IBP, intraplevral basıncın bir yansımasıdır ve sıfıra eşittir veya hafif negatiftir (atmosferin altında). Obezite ile postoperatif dönemde mekanik ventilasyon ile IBP'de (3-15 mm Hg) hafif bir artış gözlenebilir. Kompartman sendromu (veya kompresyon sendromu), kapalı karın boşluğundaki basınç, karın organlarına normal normal kan akışını kesen bir seviyeye yükseldiğinde ortaya çıkar. Bu basıncın eşiği, karın duvarının hacim ve kompliyans derecesine bağlı olarak değişir. IBP'deki ılımlı bir artış, sıvıların transfüzyonu ile telafi edilebilir. IBP 25 mm Hg ve üzerine ulaştığında, büyük karın içi damarlarda kan akışı bozuklukları meydana gelir ve bu da karaciğer-böbrek yetmezliği, kardiyovasküler ve solunum yetmezliğine yol açabilir. Buna göre zamanında teşhis ve Uygun tedavi Bu sendromun tedavisi, bu gibi durumlarda başarılı tedavinin anahtarıdır.
IBP ölçümü
Doğrudan (laparoskopi sırasında) ve organlarda ve anatomik yapılarda (femoral ven, mide, mesane) basınç ölçüldüğünde, karın boşluğundaki basınçtaki değişiklikleri yansıtan dolaylı olarak ayrılan IBP'yi ölçmek için çeşitli yöntemler vardır. Mesanedeki basınç ölçümünü kullanan en yaygın kullanılan teknik. Yaklaşık 50-100 ml'lik bir intravezikal hacim ile mesane duvarları, bir idrar sondası yoluyla IBP basıncının ölçülmesini mümkün kılan pasif bir zar görevi görür. İntravezikal basınç ve IBP arasındaki doğrusal ilişki 5 - 70 mm Hg aralığında kalır.
Teknik, 10 ml steril salinin düzenli bir tüp yoluyla boş bir mesaneye enjekte edilmesini içerir. idrar kateteri. Daha sonra kateter sisteminin drenaj tüpü idrar toplama kabından ayrılarak bir manometre veya dönüştürücüye bağlanır. Sıfır noktası, kasık simfizinin seviyesidir. Bazı yazarlar, değiştirilmiş bir gastrotonometre kullanmışlardır.
Oluş sıklığı ve risk faktörleri
Bu sendromun genel cerrahi pratiğindeki sıklığı henüz ayrıntılı olarak değerlendirilmemiştir, ancak bazı hasta kategorilerinde çok daha sık meydana geldiği oldukça açıktır. Bu hastalar arasında künt ve penetran karın travması, anevrizma rüptürü yer alır. abdominal aort, karın boşluğu tümörleri, pankreatit, masif asit, karaciğer nakli.
Tablo 1. Abdominal hipertansiyon sendromu gelişimi için risk faktörleri
|
alt bölüm |
|
|
Karın içi sıvı hacminin artması |
travmatik kanama |
|
visseral ödem |
pankreatit |
|
pnömoperitonyum |
laparoskopi |
|
bağırsak gazı |
Midenin akut dilatasyonu |
|
katı nesneler |
inatçı kabızlık |
|
Karın duvarı faktörleri |
Fıtık onarımı veya fıtık onarımı sonrası karın hacmi kaybı |
Artmış karın içi basıncının patofizyolojisi sorunları
Karın içi hacimdeki kronik (yavaş) artış, karın duvarı kompliansındaki değişikliklerle telafi edilebilir. Bu hacimdeki artışın hızlı olduğu veya karın duvarı kompliyansının rezerv kapasitesinin tükendiği durumlarda İKB'de artış gözlenir. Aynı zamanda hacim artış hızı, peritonizme bağlı kas spazmlarının varlığı gibi faktörler de basınç artış derecesini etkileyebilir.
IBP'deki artış derecesi, ölçümü sırasında elde edilen verilere bağlı olarak sınıflandırılır (bkz. Tablo 3).
Yüksek IBP'nin sistemik etkileri
Kardiyovasküler sistem:
Çeşitli çalışmalar, IBP'deki artışla birlikte, inferior vena kavanın intra ve subhepatik bölümlerinin çapında bir azalma olduğunu göstermiştir. Bu sıkıştırmaya, gövdenin alt yarısından venöz dönüşte bir azalma eşlik etti. IBP'deki artışa intratorasik basınçta bir artış eşlik ettiğinden, bu normal venöz dönüşü sürdürme koşullarını daha da kötüleştirdi. Doğal olarak, hipovolemili hastalarda tüm bu fenomenler çok daha büyük ölçüde kendini gösterir.
Aynı zamanda, periferik vasküler dirençteki artış (hem pulmoner hem de sistemik bileşenler nedeniyle) ve ventriküler kompliyanstaki değişiklikler nedeniyle kalp debisinde bir azalma vardır.
Aynı zamanda, kan basıncı yeterince normal bir seviyede kalır. uzun zaman, PSS'deki önemli bir artış nedeniyle bir süreliğine bile artabilir. Karın boşluğunda artan basıncın iletilmesi merkezi damarlar(PEEP ile benzer şekilde) hem CVP'de hem de kama basıncında bir artışa eşlik eder pulmoner arter. Bu nedenle, yüksek CVP değerlerinin varlığı, hipovolemi olmadığı anlamına gelmez. Bu koşullarda volemi seviyesinin daha güvenilir bir göstergesi, rezidüel LV diyastolik hacminin (ekokardiyografi) ölçümü veya IBP veya interplevral basınç değeri ile CVP'nin düzeltilmesidir.
IBP'de bir artışa eşlik eden venöz tıkanıklığa, artan venotromboz riski eşlik eder.
Solunum sistemi:
Karın boşluğundaki basınçta bir artışla, diyafram kademeli olarak göğse doğru kayar, buna intratorasik basınçta bir artış ve akciğer parankiminin sıkışması eşlik eder. Klinik olarak bu, diyafram kubbelerindeki bir artışla kendini gösterir. Atelektazi, şanttaki bir artış ve kandaki kısmi oksijen basıncında bir azalma ile birlikte ortaya çıkar. CO2'deki bir azalma aynı zamanda şantlamada bir artışa yol açar. Daha önce de belirtildiği gibi, pulmoner vasküler direnç artar. Ventilasyon ve perfüzyon arasındaki uyumsuzluğun artması. Göğüs ve akciğerlerin kompliyansı azalır ve ventilasyon esas olarak akciğerlerin üst kısımlarına yeniden dağıtılır. Buna göre, yeterli ventilasyonu sağlamak için inspiratuar basıncı, yüksek PEEP, NPV değerleri ve inhale oksijen fraksiyonunu artırma ihtiyacı artar. Karın boşluğunun dekompresyonuna, bozulmuş fonksiyonların çok hızlı bir şekilde iyileşmesi eşlik eder.
böbrekler:
IBP'deki bir artış, böbrek yetmezliği gelişiminde bağımsız bir faktör olarak tanımlanmıştır. Akut böbrek yetmezliğinin gelişimi için mekanizmalar çoktur. PSS'de bir artış ile renal kan akışı ve buna bağlı olarak glomerüler filtrasyon hızı azalır. Bu değişiklikler, kalp debisinin restorasyonuna rağmen devam edebilen oligüriye yol açar. oyuna katıl ve hormonal etkiler ADH, aldosteron ve renin salgılanmasında bir artış şeklinde, atriyal natriüretik peptidin salgılanmasında bir azalma (venöz dönüşün azalması nedeniyle). Kandaki biyokimyasal değişiklikler, yukarıdaki değişikliklerin tümünü yansıtır.
IBP'de bir artış ile ICP'de bir artış gözlemlenebilir, bu gerçeğin en olası açıklaması artan intratorasik basınç ve CVP nedeniyle baş ve boyundan venöz çıkışın engellenmesidir. IBP'deki bir artışı birleştirirken bu gerçekler dikkate alınmalıdır ( künt travmaörneğin karın) ve TBI. İlginç bir şekilde, özellikle abdominal tipte obezite gibi durumlarda ICP'de iyi huylu bir artış tarif edilmiştir. Cerrahi dekompresyon ve kilo kaybına IBP'de bir azalma eşlik etti.
Gastrointestinal sistem üzerindeki etkisi:
IBP'de bir artış ile, mezenterik kan akışındaki azalmaya bağlı olarak bağırsak mukozasının iskemisi gözlenir. Ayrıca mukozadaki kısmi oksijen basıncında bir azalma ve bağırsak mukozasının koruyucu özelliklerini azaltan ve bakteriyel translokasyonu kolaylaştıran serbest radikallerin üretiminde bir artış vardır.
Cerrahi anastomozların başarısız olma riski artar. İlaçlar da dahil olmak üzere hepatik metabolizmada ilişkili bozukluklarla birlikte hepatik kan akışında azalma. İlginç bir şekilde, IBP'de 20 mm Hg'nin üzerindeki bir seviyeye bir artışla benzer etkiler gözlenir.
Tablo 2. Yüksek IBP'nin sistemik etkileri.
Klinik bulgular
Abdominal kompartman sendromu, organ anormallikleri yükselmiş IBP'ye katıldığında ortaya çıkar ve dekompresyondan sonra normale döner. Daha önce de belirtildiği gibi, organ bozuklukları aynı anda birkaç organ ve sistemde ortaya çıkar.
Sendromun klinik belirtileri, azalmış pulmoner kompliyans, artmış inspiratuar basınç, hipoksi ve hiperkapni ile karakterize solunum yetmezliğini içerir. Bazen, küçük DO değerlerine bile ulaşmak için, çok yüksek inspiratuar basınç değerleri uygulamak gerekir (basınçlı ventilasyon sırasında). Aynı zamanda radyografi göğüs akciğer hacimlerinde azalma ile diyafram kubbelerinin yükselişini ortaya koymaktadır.
Hemodinamik belirtiler taşikardi, normal veya yüksek CVP ile hipotansiyon veya pulmoner arter kama basıncını içerir.
Böbrek disfonksiyonu, artan azotemi ile oligüri veya anüri olarak kendini gösterir. Aynı zamanda, OPN'nin yokluğunda vurgulanmaktadır. Solunum yetmezliği kompartman sendromu tanısını olası kılmaz.
Tedavi Sorunları
Doğal olarak, bu gibi durumlarda en etkili olanı önleme veya daha gerçekçi olarak erken teşhistir. Bu durumda, bu durumun gelişmesine yatkın hastaları belirlemek gerekir. Risk faktörleri olan ve yukarıda sıralanan durumlar için ameliyat olan hastalarda bu kararlar genellikle ameliyat masasında verilir. Ana karar, cerrahi yaranın dikilme şekli ve kararıdır. Bu konuda risk artışı olan hastalarda emilebilir meş kullanımının daha iyi bir sonucu beraberinde getirdiği gösterilmiştir.
Tedavinin başka bir yönü, doku perfüzyon seviyesini optimize etmektir. Plazma laktat düzeyi, baz eksikliği ve mide mukozasının pH düzeyi (mide tonometrisi) gibi çeşitli göstergeler, doku perfüzyonunun optimalliğinin göstergeleri olarak adlandırılır.
Tablo 3 Yüksek IBP'nin yönetimi.
|
Ölçülen BBP |
Alınan önlemler |
|
|
10-15 mm Hg |
Normovoleminin sürdürülmesi |
|
|
16-25 mmHg |
hipervolemi elde etmek |
|
|
26-35 mmHg |
Baskıyı azaltma |
|
|
> 35 mmHg |
Relaparotomi ve dekompresyon |
Yukarıdaki tablo derecelendirmeyi gösterir yoğun bakım IAD hipertansiyonunun derecesine bağlı olarak. Yukarıdaki tablonun yalnızca genel bir eylem kılavuzu olarak kullanılması gerektiği ve her bir vakanın özelliklerinin her zaman dikkate alınması gerektiği dikkate alınmalıdır.
Şu anda, cerrahi dekompresyon, bu durumda mortalitede önemli bir azalma ile ilişkili tek tedavidir. Tedavinin yokluğunda (dekompresyon) %100 mortalite tanımlanmıştır. Aynı zamanda, dekompresyon kullanıldığında, erken dekompresyon ile letalite %20'ye, geç dekompresyon ile ise %43-62,5'e kadar düşmektedir.
Yukarıda bahsedildiği gibi, bir hastada hipovolemi varlığında abdominal kompartman sendromunun tüm klinik ve patofizyolojik belirtileri çok daha belirgindir. Bu durumda organ bozuklukları daha fazla başlar erken aşama ve daha şiddetlidir. Bu nedenle sendrom geliştiğinden şüphelenilen tüm hastalar iyileşmek için yoğun bakıma alınmalıdır. normal seviye volemi. Ne yazık ki, yukarıda açıklanan izleme güçlüklerinden dolayı bu hasta grubunda infüzyon tedavisinin parametrelerini belirtmek zordur. Aynı zamanda, normovoleminin restorasyonundan sonra bir süre için bağırsak mukozasının diürezi ve perfüzyonu restore edilemeyebilir.
Bu durumda inotropların etkinliği belirsizliğini koruyor.
Peritonizm (veya peritonit) sonucu daha önce bahsedilen kas spazmı, karın içi hipertansiyonun korunmasına veya artmasına katkıda bulunabilir, bu nedenle bu gruptaki tüm hastalara kas gevşetici kullanılması önerilir.
Kompartman sendromlu hastalarda bazı anestezi soruları
Her şeyden önce, bu tür hastaların artan instabilitesi ameliyathaneye ulaşımlarına engel olabilir, bu nedenle birçok yoğun bakım ünitesinde cerrahlar artık doğrudan yoğun bakım ünitesinde karın dekompresyonu yapmaktadır.
Kural olarak, bu tür hastalarda ilaçların farmakokinetiği ve farmakodinamiği bozulur ve anestezik ilaçların kardiyodepresif etkisine daha duyarlıdırlar. Öte yandan, BCC ve organ kan akışındaki değişiklikler anesteziklerin etkisini artırabilir.
Cerrahi dekompresyon sırasında, potansiyel olarak tehlikeli birkaç an meydana gelebilir.
Dekompresyondan sonra periferik vasküler dirençte ani bir düşüşe kardiyovasküler kollaps eşlik edebilir. Daha önce inotropların (adrenalin, norepinefrin) kullanılması önerildi, ancak çoğu şimdi bu durumda sıvıların agresif kullanımına yöneliyor.
Daha önce yüksek inspiratuar basınçlarla zor mekanik ventilasyon koşulları altında pulmoner uyumda önemli bir azalma (iyileşme) ile intratorasik basınçta keskin bir düşüş, yetersiz büyük bir gelgit hacminin verilmesiyle akciğer parankiminde hasarla doludur.
Ve son olarak, daha önce yetersiz perfüze olmuş dokuların perfüzyonunun restorasyonuna, aritmi, miyokardiyal depresyon ve vazodilatasyon gelişiminin eşlik ettiği çok miktarda toksik ürünün (laktat, adenosin, potasyum) genel dolaşıma salınması eşlik eder. . Dekompresyon sonrası yüksek derecede abdominal hipertansiyonu olan hastalarda, vakaların %25'inde %100 mortalite ile kardiyak arrest gelişir. Bu reperfüzyon sendromu, 50 g mannitol ve 50 mEq sodyum bikarbonat içeren 2 litre %0,45 sodyum klorür ile dekompresyondan hemen önce transfüzyon yapılarak önlenir.
Dekompresyon sonrası karın kapanması bağırsak ödemi nedeniyle uzun süre gecikebilir. Bu tür hastalarda sıvı ihtiyacının (açık karın boşluğu) keskin bir şekilde artar - bazen 10 - 20 l / güne kadar. Hipotermi ciddi bir tehlikedir. Dekompresyona rağmen relapslar mümkündür, bu nedenle dekompresyondan sonra IBP izlemesi devam etmelidir. Bu tür hastalar enteral beslenmeyi iyi tolere eder, bu durumda bağırsak ödeminin hızlı çözülmesine katkıda bulunabilir.
Edebiyat
- D. Hopkins ve arkadaşları "İntraabdominal hipertansiyon ve abdominal kompartman sendromu" BJA CEPD İncelemeleri, cilt 1, Sayı 2, Nisan 2001
- J. Bailey ve arkadaşları "Abdominal kompartman sendromu" Crit Care 2000, 4: 23-29
- BH Saggi ve diğerleri "Karın kompartman sendromu" J Trauma, 1998, 45:597-609
Kompartman sendromu (Volkmann'ın kontraktürü, alt bacağın kompartman sendromu, alt bacakta tibial yatak sendromu) bu nedenlerden dolayı ortaya çıkabilir:
- kırık alanındaki hematomlar, dokuların ezilmesi, travma sonrası kaslar - dar (bölünmemiş) alçı, dairesel bandajlar
- nedeniyle yatak sıkıştırma iç kanama(kan pıhtılaşma bozuklukları) veya kan damarlarının hasar görmesi veya bir arterin tıkanması nedeniyle şişme (Tourniquet sendromu - turnike sendromu)
- Yanık ödemli 3. derece dairesel yanıklar
- varus veya valgus osteotomisinden sonra, kırıkların aşırı traksiyonu, intraosseöz osteosentez
- müteakip revaskülarizasyon ile uzuv arterlerinin yaralanmasından sonra
- fonksiyonel kompartman sendromu (aşırı yük nedeniyle yürüyüş sendromu, dar ayakkabılar)
- sekonder kompartman ödemli nefrotik sendrom
patogenez
Hematom, iskemik ödem, şişkinlik, basınçta artışa, kas yatağında sıkışmaya, arteriyel ve venöz kan akımında azalmaya, kılcal geçirgenlikte artışa ve şişkinliğin artmasına (kısır döngü) neden olur. nöromüsküler fonksiyonel bozukluklar iskemik kas nekrozuna, sikatrisyel kas kontraktürlerine neden olur. Lokalizasyon: özellikle sıklıkla alt bacakta, bazen önkolda.
sınıflandırma
- tehdit edici kompartman sendromu: hafif nörolojik semptomlar, sağlam periferik dolaşım, derin künt
- tezahür eden kompartman sendromu: ağrı, ödem, nörolojik eksiklik, bozulmuş periferik dolaşım
klinik
Önde gelen semptomlar: sert, gergin kaslar, ağrı.
Yandan alt ekstremite: pretibial ağrı, yumuşak dokuların şişmesi, gerginlik hissi, duyusal rahatsızlıklar, birinci ve ikinci parmaklar arasında parmakların ve ayağın fleksörlerinin zayıflığı, N. Peroneus parezi, N. tibialis - asılı ayak), peroneal (horoz) yürüyüş
Yandan üst uzuv: ağrı, şişme, gerginlik hissi, bozulmuş hassasiyet, Kas Güçsüzlüğü. arteriyel nabız, bir kural olarak, palpe edilir (son derece belirgin bir kompartman sendromunun yokluğunda).
teşhis
Anamnez (yaralanma şeması) ve klinik muayene, kontrol 4 "K": kasılma (kas kasılması), kıvam, renk (ten rengi), kılcal dolaşım.
Subfasyal basınç ölçümü: 20 mm'de sınırlı perfüzyon. Hg, arasındaki fark diyastolik basınç ve kas yatağındaki basınç en az 30 mmHg olmalıdır, aksi takdirde belirgin mikrodolaşım bozuklukları meydana gelir.
Flebografi: genellikle flebotrombozu dışlamak için yapılır. Kompartman sendromu ile uzuvdaki derin damarların daralması belirlenir.
Fark teşhis
- flebotromboz
- Phlegmasia coerulea dolens
- tromboflebit
- yürüyen kangren (kas gerginliği)
Tedavi
Tehdit edici kompartman sendromu için konservatif tedavi - soğuk, ekstremitenin yüksek pozisyonu, antiflojistik, kontrol.
Cerrahi tedavi - zamanında müdahale önemlidir, ilk 6 saat boyunca fasyayı keserek (fasyotomi) etkilenen kas yatağını boşaltın ve açık tedavi yaralar. 4 yatağın tümü uzunluk boyunca bir orta veya lateral kesi kullanılarak açılır, daha sonra ikincil bir sütür uygulamak veya defektleri bölünmüş bir cilt flebi veya meş grefti ile kapatmak mümkündür.
Kompartman sendromunun komplikasyonları
- Rebound - kompartman sendromu (rebound sendromu): Kan dolaşımının hızla artması ve kılcal geçirgenliğin artması nedeniyle kasların tekrar tekrar şişmesinden 6-12 saat sonra
- kasların ve yumuşak dokuların nekrozu: nekrotik dokunun eksizyonu yapılır
- kas kontraktürleri (örneğin, pençe parmakları): tendon uzatması yapılır
- rabdomiyoliz, Ezilme-böbrek (böbrek tübüllerinin miyoglobin tarafından tıkanması, böbrek yetmezliği), hiperkalemi, şok
- basınca bağlı sinir hasarı (özellikle N. tibialis, N. peroneus)
Kompartman sendromunun önlenmesi
- atravmatik ameliyat tekniği
- üst ekstremite ve alt bacakta osteosentez yaparken, fasyal sütür kullanmayın
- Şiddetli ödem durumunda cildi zorla sıkmaktan kaçının, gerekirse dikiş atılmaz veya cilt kesilir.
- bölünmüş sıva ve alçı dökümün düzenli kontrolü; Alçı altında ağrıdan şikayet eden hastalar her zaman ciddiye alınmalı ve izlenmelidir.
patofizyoloji
Kompartman sendromu (pozisyonel kompresyon sendromu), kas bölümleri arasında iskemiye yol açan basınç farkı olduğunda gelişir. Bazı insanların neden kas bölümlerinde basınç artışı yaşadığı belirsizliğini koruyor. Hastalar, başlangıçtan kısa bir süre sonra ortaya çıkan ağrıdan şikayet ederler. egzersiz yapmak ve sona ermesinden sonra birkaç dakika sürer. Paresteziler, konvülsiyonlar ve güçsüzlük de not edilebilir. Yüksek tansiyonçevreleyen sinirlerin geçici nöropraksisine neden olabilir. Egzersizden önce ve egzersizden 1 ve 5 dakika sonra alt ekstremitedeki basınç ölçülerek tanı doğrulanır. Modu değiştirmek mümkün değilse motor aktivitesi, tedavi için kompartman sendromu etkilenen bölümlerin açık veya endoskopik fasyotomisine başvurmak.
Kompartman sendromunun belirtileri:
Narkotik olmayan ağrı kesicilerin etkisine uygun olmayan ağrı;
Azaltılmış hassasiyet;
Cilt soluk, parlak, "gerilmiş", gergin;
Palpasyonda ağrı ve kas kasılması;
Parmaklarda pasif hareketlerle ağrı;
Fasiyal durumdaki basınç 45 mm Hg'den fazladır.
Geç belirtiler:
felç;
Nabız yok;
parestezi;
sözleşme
İlk muayene
Hastanın hayati parametrelerini kontrol edin, hipotansiyon, taşikardi olup olmadığını not edin.
Hastadan yaşadığı ağrının doğasını (yoğun, derin, zonklama) tanımlamasını isteyin.
Yaralanma koşullarını öğrenin.
Nabzını kontrol et.
Cilt rengini kontrol edin.
Bir pim kullanarak felç varlığını, derecesini belirleyin.
İlk yardım
Yüzükler, saatler, bilezikler gibi vücudun parçalarını sıkıştırabilecek her şeyi hastadan çıkarın.
Fasyal sendromun klinik tezahürü oldukça geç ortaya çıkar ve klinik şiddeti ile tedavi sadece ilk aşamalarda etkilidir, bazı durumlarda geç tanı ile sadece amputasyon hakkında konuşabiliriz. erken tarihler veya daha sonra mevcut bozuklukların ortopedik düzeltilmesi. Çoklu travması olan hastalarda fasyal sendromun teşhisi genellikle zordur çünkü üretken teması bozulmuş hastalarda semptomları tanımlamak imkansızdır. ağrı sendromu kullanılan ağrı kesiciler ile maskelenebilir. Ek olarak, sürecin dinamikleri, kas şişmesinin yaralanmadan sonraki dönemlerde başlayabileceği veya ilerleyebileceği şekilde olabilir.
Hastayı kan basıncı izlemesi için hazırlayın.
Bir idrar sondası takın.
Doktorunuzun yönlendirdiği şekilde girin:
° ağrıyı azaltmak için analjezikler;
° sedatifler, çünkü gerginlik vazokonstriksiyona yol açar;
° kan kaybının sonuçlarını önleyen kan bileşenleri;
° intravenöz solüsyonlar(Örneğin, tuzlu su sodyum klorür) böbrek fonksiyonunu iyileştirmek için.
Aşağıdaki eylemler
Hastanın hayati parametrelerini sürekli kontrol edin.
Bandajların durumunu izleyin.
Hemoglobin, protrombin vb. için kan testi sonuçlarını kontrol edin.
Önleyici tedbirler
Araba kullanırken, bisiklet sürerken vb. dahil olmak üzere kişisel güvenlik kurallarına uyulmasını teşvik etmek gerekir.
İzole yaralanmaların teşhisi nispeten kolaysa, hastanın kendisi genellikle yaralı uzuvun anormal bir durumunu gösterdiğinden, o zaman bilinçsiz bir hasta durumunda, ciddi karın yaralanmaları, şok hipotansiyonu, damar hasarı genellikle zaman geldiğinde geç teşhis edilir. zaten kan akışını yeniden sağlamak için kaybedildi ve tek çıkış yolu amputasyon. Travmatologun bu durumda rolü, her bir saatlik gecikme hastayı ampütasyona yaklaştırdığı için mümkün olduğunca erken teşhis etmektir. Vasküler dikiş, anjiyocerrahilerin ayrıcalığı olmasına rağmen, ilk aşaması stabil osteosentez olduğu için travmatolog bu operasyonda aktif olarak yer almaktadır.Çoğu durumda teşhis acil bir doktor tarafından yapıldığında, yaralanmalar ve açık kırıklar sırasında ekstremite arterlerine verilen hasarı tartışmıyoruz. En büyük zorluk damar hasarı de kapalı kırıklar ve çıkıklar. Arterlerde hasar genellikle kemiğe yakın oldukları veya kaslar, bağlar ve kemikler tarafından sabitlendiği bölgede meydana gelir. İkinci mekanizma, alt bacağın çıkıklarında popliteal artere verilen hasar için tipiktir. Teminat ağı ne kadar az gelişmişse, uzuvda kalıcı iskemi ve trajik bir sonuç olarak uzuv amputasyonu gelişme olasılığı o kadar yüksektir.
Kapalı damar yaralanmaları 2 tiptir: hasar damar duvarı ana arterlerin tam ve kısmi yırtılmaları ve arterlerin sıkışması şeklinde tam derinliğe, spazmlarına ve ardından tromboza yol açar (Şekil 3-27).
İkinci durumda, damar duvarının dış bütünlüğü ile birlikte genellikle intima hasarı vardır. Kapalı damar hasarı, damar duvarındaki aterosklerotik değişiklikler tarafından desteklenir.
Bilinçli kazazedelerde tanı nispeten kolaydır ve komada olan ve şok uzamış hipotansiyonu olan hastalarda büyük zorluklar gösterir. Her zaman Bohler kuralına uymak gerekir: uzuvun büyük bir bölümünün her kırılması veya çıkığı ile uzuvlar incelenmelidir. görünüm uzuvlar (iskemi sırasında, mermer lekelerle soluktur), hızla artan hematomların varlığı (femoral arter yırtıldığında, uyluğun hacmi tam anlamıyla gözlerimizin önünde büyür); her iki ekstremitenin distal kısımlarının sıcaklığı, nabız periferik damarlar tipik noktalarda (üst ekstremitede radyal arter, ayağın dorsal arteri ve posterior tibial arter alt ekstremitede), el ve ayak damarlarının doldurulması, el ve ayakta tırnak yataklarının kılcal damarlarının doldurulması.
Pirinç. 3-27. Kapalı kırık ve çıkıklarla ana arterlere verilen hasar şeması, a - tromboz; b - intimal yırtılma; c - arterin iç astarının ayrılması; g - spazm.
Ayrıca uzuvların çevresel kısımlarının dokunsal ve ağrı duyarlılığını ve el veya ayağın parmaklarını hareket ettirme yeteneğini kontrol ederler. Düşük tansiyon ve hastaya vazopresörlerin verilmesi ile meydana gelen muayene sonuçları şüpheli ise, 0,5-1 saat sonra, uzuvdaki arteriyel kan akışının durumu tekrar belirlenir.
Ana damarlarda en ufak bir yaralanma şüphesinde, bir anjiyocerrahi ile istişare ve ultrason (dopplerografi) ve anjiyografiyi içeren daha ileri muayene gereklidir. Osteosentez olmadan güvenilir bir anjiyoplasti yapmak mümkün olmadığından, kan akışını düzeltme operasyonu bir anjiyocerrahi ve bir travmatolog tarafından ortaklaşa gerçekleştirilir. Gelecekte, bu hastaların çoğu, hastaların antikoagülan tedaviye ihtiyacı olduğundan, bir anjiyocerrahinin aktif gözetimi ile bir travmatolog gözetiminde kalır.
Ekstremite iskemisi, kapalı kas-iskelet-fasyal boşluklarda doku basıncı arttığında ortaya çıkan bir semptom kompleksi olan kompartman sendromunun da özelliğidir. İskemi, kas nekrozuna neden olacak kadar güçlü olabilir, ancak ana arterlerin yaralanmasının aksine, ekstremitenin periferik kısımlarının canlılığı genellikle korunur. Nekrotize olan kaslar ve sinirler dejenere olur ve fonksiyonlarını kaybederek el ve ayak hareketlerinin bozulmasına ve kontraktür oluşumuna neden olur.
Kompartman sendromunun tipik bir sonucu, 19. yüzyılda çocuklarda tanımlanan elin Volkmann kontraktürüdür.
Bölme sendromu hem dış hem de iç nedenlerden kaynaklanır. Dış nedenler arasında sıva veya bandajlar, kırıkta aşırı çekiş. Dış nedenler, hastaların yetersiz izlenmesiyle ortaya çıkar ve olumsuz sonuçlar olmadan zamanla ortadan kaldırılabilir. İç nedenler- bu, venöz çıkışın eşzamanlı ihlali ile fasyal yatakta bir kanamadır. Kanama, genellikle araç içi yaralanmalarda gözlenen, bir uzvun bir süre sıkıştırılmasıyla oluşur. Sadece kaslar değil, bu bölgedeki arteriol ve venüllerin duvarları da zarar görür, bazıları tromboze olur. Fasiyal boşlukların şişmesi hızla artar, bu da damar ve arterlerin sıkışmasını arttırır ve iskemi görünümüne katkıda bulunur. Dokulardaki basınç 10-30 kat artar. Uzuvun bu segmentindeki kemik kırıkları genellikle intraosseöz ve ekstraosseöz damarların hasar gördüğü ve büyük bir hematomun olduğu çok parçalıdır.
Klinik tablo kompartman sendromu, ana damarlara verilen hasarın aksine, hemen değil, birkaç saat sonra ortaya çıkar. Hasarlı segment ve distal uzuvda büyüyen sıkı şişlik, deri mavimsi-soluk bir renk elde edin. Periferik nabız tanımlanır, ancak diğer uzuv ile karşılaştırıldığında zayıflar. Basınçtan sonra subungual kılcal damarlar 2 s'den fazla bir gecikmeyle doldurulur. Kas fonksiyonu keskin bir şekilde bozulur - ayak parmaklarının veya elin hareketleri ya yoktur ya da küçük bir genlikle gerçekleştirilir.
Ayak veya elin cilt hassasiyeti azalır veya yoktur. Doppler çalışması, büyük damarların açıklığını, kas içi hematomların varlığını, arteriyogramda damarların açık olduğunu, ancak çaplarının önemli ölçüde daraldığını, kollateral ağ tükendiğini gösterir. Yurtdışında subfasyal basıncı ölçmek için cihazlar önerilmiş, ancak ülkemizde henüz geniş bir uygulama alanı bulamamıştır.
Gerçek kompartman sendromunun tedavisi fasyotomi, hematom boşaltma ve drenajdır..
Ancak cerrahi yöntem ancak bir dizi ihtiyatlı önlemden sonra başvururuz. Kurbanın uzuvları Beler ateli üzerine yerleştirilir, subfasyal hematomların delinmesi ve boşaltılması gerçekleştirilir ve iskelet traksiyonunda yük azalır. Hastaların büyük çoğunluğunda, bu önlemlerin olumlu bir etkisi vardır. 2 saat içinde olmazsa fasyotomi yapılır. Çoğu zaman alt bacakta yapılır. Fasyotomi tekniği aşağıdaki gibidir. Bacağın üst üçte birinde tibia ve fibula arasında, cilt ve fasya 4 cm kesilir, genellikle soluk renkli kaslar hemen subfasyal boşluktan dışarı çıkar, pratik olarak kanamaz. Fasya deri altından ve distalden dar bir makasla diseke edilir, aynı kesi makasın ucunda yapılır, kaslar tekrar incelenir ve fasya benzer şekilde alt bacağın alt üçte birlik kısmına daha da distal olarak diseke edilir.
Posterior fasyal boşluk, median insizyonlardan aynı şekilde açılır. arka yüzey incikler Kırığın yakınında, kas lifleri bir kelepçe ile yetiştirilir ve hematom serbest bırakılır. Genellikle kaslar pembeye döner, kanamaya başlar. Yaralar hemen iyileşmez. Deri dikişleri 3 gün sonra, uzuvdaki kan akışı tamamen düzeldiğinde uygulanır.
Hiçbir durumda uzuvda amputasyon gerektirecek ölümcül dolaşım bozuklukları olmadı, ancak müteakip kas atrofisi her 4 kurbanda bir "at ayağı" oluşumuna yol açtı.
V.A. Sokolov
Çoklu ve kombine yaralanmalar botoks kazan


