29.01.2021
Omiterea pereților vaginului și uterului: tratament nechirurgical și chirurgical. Coborârea pereților vaginali Coborârea umidității peretelui posterior
Omiterea pereților vaginului (prolaps vaginal) este o patologie care apare cel mai adesea după naștere sau la femeile aflate la menopauză. Boala se caracterizează prin apariția de disconfort și durere în zona vaginală.
Mecanismul dezvoltării patologiei
Prolapsul vaginal este o boală care poate să nu se manifeste mult timp. Mecanismul de coborâre a pereților vaginali este următorul:
- fibrele musculare ale planșeului pelvin sunt slăbite treptat, elasticitatea structurilor musculare scade din cauza creșterii presiunii intra-abdominale;
- ca urmare a slăbirii, masa musculară nu este capabilă să mențină armonios organele sistemului genito-urinar la același nivel;
- presiune organe interne duce la o încălcare a tonusului fibrelor musculare ale podelei pelvine, ceea ce provoacă prolapsul pereților vaginului.

Pereții musculari ai vaginului îndeplinesc funcții vitale. Ele asigură nu numai imobilitatea naturală a organelor pelvine, dar sunt și responsabile pentru atingerea orgasmului (datorită contracției active). Prin urmare, este foarte important ca o femeie să contacteze imediat un specialist atunci când sunt detectate primele semne de prolaps vaginal.
Cauzele bolii
Prăbușirea zidurilor se datorează tensiune arterială crescută organele interne, care apare pe fondul atrofiei mușchilor podelei pelvine. Foarte des omiterea anterioară sau peretele din spate vaginul este diagnosticat la femeile care au născut și la femeile în vârstă.

În plus, prolapsul vaginal poate apărea la femeile care încarcă corpul cu efort fizic excesiv.
Statisticile indică faptul că la 3 din 10 femei, prolapsul vaginal apare ca urmare a travaliului frecvent.
LA motive suplimentare bolile prolapsului vaginului includ:

Ca urmare a legăturii strânse dintre vagin și uter, procesul de prolaps are loc simultan. Prin urmare, slăbirea mecanismului ligamentar al uterului este cauza directă a slăbirii pereților vaginului.
Semne de patologie
prolaps - boala insidiosa, care progresează încet peste 10-15 ani. O excepție fac cazurile de naștere dificilă, când patologia se manifestă imediat după naștere.

LA simptome generale experiența pacienților includ:
- sindrom de durere în abdomenul inferior, care iradiază către lombar;
- încălcarea procesului de urinare și de evacuare;
- umflarea și inflamația fantei genitale;
- disconfort în timpul actului sexual;
- scurgeri lăptoase sau mucoase.
Unul dintre semnele clare ale coborârii pereților este senzația unui obiect străin în zona vaginală.
Grade și tipuri de omisiune
În medicină, există trei grade de prolaps vaginal.

Fiecare grad diferă în ceea ce privește simptomele și stadiul de omisiune patologică.
| Gradul de patologie | Caracteristică | Simptome |
| Primul grad | Faringele colului uterin practic nu este coborât și este situat la o distanță de 20-30 mm. de la intrarea în vagin. Există, de asemenea, o ușoară extindere a decalajului genital, cu toate acestea, sub influența efortului, decalajul poate fi închis. |
|
| Gradul II | Există un prolaps semnificativ al colului uterin, care se găsește la recepția la ginecolog. Medicul notează deplasarea patologică a faringelui către vestibulul vaginului. De asemenea, un specialist poate observa că, la încercări semnificative, faringele se mișcă spre exterior, dar după aceea este retras. |
|
| Gradul trei | Ca urmare a slăbirii pereților vaginului, capacitatea lor de a ține colul uterin este redusă, ceea ce duce la prolapsul uterului și la contactul corpului ei cu lenjeria intimă. Acest lucru duce la fisuri în membrana mucoasă și la colonizarea microorganismelor patogene. Aceste procese neplăcute duc la inflamarea progresivă a canalului cervical. |
|
Unele surse indică patru etape ale patologiei. Etapa finală se referă la prolapsul complet al pereților și uterului.
Pe lângă cele trei grade identificate de prolaps vaginal, în practica ginecologica Există două tipuri de această boală. Primul tip se numește cistocel - un proces patologic de prolaps sau prolaps numai al peretelui anterior al vaginului, însoțit de o schimbare a poziției vezicii urinare, care provoacă prolapsul peretelui vaginal.

Al doilea tip este un rectocel (omiterea peretelui posterior al vaginului). Acest tip de patologie este însoțit de apariția așa-numitului „buzunar” în rect, care contribuie la acumularea fecalelor și la formarea constipației cronice.

Proceduri de diagnosticare
Pentru a identifica patologia, medicul examinează pacientul pe scaunul ginecologic. Specialistul acordă o atenție deosebită locației anatomice și stării externe a peretelui vaginal (anterior și posterior), uretrei și colului uterin.
Principalele acțiuni ale medicului în timpul examinării sunt următoarele:

Pe lângă examinare, ginecologul trimite pacientul la urolog pentru o procedură, cum ar fi un studiu urodinamic (acesta verifică funcția de golire a vezicii urinare, a cărei încălcare indică o problemă). De asemenea, metodele de diagnostic obligatorii includ ultrasunetele, care arată cum arată uterul și ovarele.

Tratament conservator
Cu cât prolapsul peretelui vaginal este diagnosticat mai devreme, cu atât este mai mare probabilitatea unui rezultat favorabil al tratamentului conservator. În caz contrar, pacientul este programat pentru intervenție chirurgicală.
Termenul „tratament conservator al coborârii peretelui” se referă la terapia cu un set de exerciții care vizează creșterea tonusului țesutului muscular. Gimnastica terapeutică include următoarele exerciții:


Dacă efectul exercițiilor terapeutice nu este observat, iar intervenția chirurgicală este contraindicată din orice motiv, specialistul instalează un inel uterin introdus în vulvă (pesar). Acest inel vă permite să împiedicați căderea organelor interne.
După introducerea inelului uterin, pacienta trebuie observată sistematic de către medicul curant, deoarece pesarul poate crește în membranele mucoase, provocând fenomene patologice cum ar fi supurația, inflamația membranei mucoase și iritația.

Pe lângă efectuarea exercițiilor de fizioterapie, medicul prescrie o întărire generală medicamentele, care include complexe de vitamine(Selmevit, Complivit, Triovit) și purtând un bandaj. De asemenea, se acordă un loc separat în tratamentul prolapsului alimentație potrivită care are ca scop reducerea riscului de constipatie.
În timpul menopauzei, femeii (pe lângă terapia cu exerciții fizice) i se prescrie un curs de terapie hormonală, care are ca scop normalizarea fondului hormonal al pacientului, îmbunătățirea circulației sângelui și restabilirea elasticității mușchilor vaginali.
Interventie chirurgicala
La diagnosticarea prolapsului de perete de gradul 3, a interventie chirurgicala- colpoplastie (plastic, în care pereții vaginului sunt suturați). Există mai multe tipuri de colpoplastie:


Tipul de operație este determinat de o consultare a specialiștilor. Decizia se bazează pe gradul de progresie a patologiei, analiza epiteliului pereților vulvei, prezența comorbidități sau alte probleme de sănătate ale pacientului.
0Ginecologii estetici Frau Klinik oferă pacienților o gamă completă atât de produse nechirurgicale, cât și metode chirurgicale tratamentul patologiilor.
Metodele non-invazive includ:
Ca parte din tratament chirurgical pacientii fac:
Prolaps uterin - ce este?
Boala apare atunci când tonusul structurilor musculare ale podelei pelvine scade. Esența problemei este deplasarea treptată a corpului uterului spre vagin, în timp ce gâtul acestuia este în aceeași poziție. Într-o formă severă de patologie, poate apărea chiar și un prolaps complet al organului spre exterior.
Ginecologii disting trei categorii de boală:
- Locația uterului este ușor schimbată, este mutat mai aproape de vagin, există o ușoară deformare a colului uterin.
- Poziția uterului se schimbă semnificativ, se lasă în interiorul vaginului, drept urmare își schimbă forma.
- Stadiul extrem: uterul nu are o pozitie fixa, se poate deplasa in afara cavitatii vaginale partial sau complet.

Cauze și factori care contribuie la prolapsul uterului și al vaginului
Scăderea cantității de colagen în țesutul conjunctiv
Încetinirea producției de fibre de colagen în organism implică o întindere treptată a ligamentelor și, ca urmare, duce la prolapsul organelor pelvine.
Scăderea tonusului muscular
Boala apare atunci când tonusul structurilor musculare ale podelei pelvine scade. Procesul poate fi condiționat ca modificări fiziologiceîn corpul unei femei însărcinate și o suprasolicitare a mușchilor pelvieni în timpul nașterii, și neglijarea recomandărilor medicului cu privire la regimul alimentar și motor al unei mame tinere. Locația corectă (sănătoasă) a uterului este între rect și vezică urinară. În caz de pierdere a tonusului, mușchii nu mai pot împiedica deplasarea uterului către vagin.
Deteriorări mecaniceși traumatisme la naștere
Poziția uterului este, de asemenea, afectată de leziunile perineale primite de o femeie în timpul nașterii sau dintr-un alt motiv. În cazul nașterii dificile, mușchii cavității abdominale pot suferi și ei de stres pe termen lung.
Modificări de vârstă
Odată cu vârsta, producția de estrogen a unei femei scade, ceea ce duce la o pierdere treptată a tonusului muscular. În menopauză, simptomele prolapsului uterin deranjează mult mai des femeile.
Excesul de greutate și probleme gastrointestinale
În unele cazuri, prolapsul uterin poate fi provocat de: excesul de greutate, care creează o încărcare suplimentară constantă asupra tuturor organelor interne, precum și patologii cronice sistem digestiv(constipație etc.).
Simptomele prolapsului uterin
Într-un stadiu incipient, boala practic nu se manifestă în niciun fel, prin urmare, cel mai adesea este recunoscută la examinarea unui ginecolog sau cu ajutorul ultrasunetelor.
În unele cazuri, procesul de coborâre este neuniform: de exemplu, doar peretele din spate sau din față își poate schimba locația. Prin urmare, alegerea tratamentului trebuie făcută ținând cont de toate caracteristicile evoluției bolii.
Cu un prolaps semnificativ al uterului, durerea devine mai intensă, durerea ascuțită apare chiar și atunci când încercați să vă așezați.
Diagnosticare
Odată cu detectarea în timp util a problemei, există șanse mari de a preveni apariția simptomelor dureroase și intervenție chirurgicală.
Setul de proceduri de diagnosticare include:
- examinare pe scaun ginecologic,
- diagnostic instrumental,
- teste de laborator.
Dacă este necesar, medicul poate prescrie suplimentar: urografie, ecografie a organelor pelvine, colposcopie, tomografie, analiză de urină. În unele cazuri, sunt necesare concluziile specialiștilor de specialitate: un proctolog și un urolog.
Tratamentul prolapsului vaginal fără intervenție chirurgicală

Tratamentul chirurgical al prolapsului uterin
Diagnosticul de „prolaps uterin” nu implică întotdeauna o intervenție chirurgicală. În cele mai multe cazuri, este posibil să se facă față patologiei prin metode conservatoare.
Tratamentul chirurgical este indicat în caz de prolaps uterin. Există două opțiuni pentru rezolvarea problemei: histerectomia (înlăturarea completă a organului) sau fixarea acestuia.
Pacienți tineri

Perineoplastie cu fir- o procedură minim invazivă, al cărei scop este corectarea estetică și funcțională a perineului feminin. Rezolvă probleme precum: deschiderea fantei genitale, prolapsul organelor genitale. Pentru perineoplastie se foloseste un mezofir vaginal bidirectional dintr-un material biodegradabil care in timp, putrezindu-se in interiorul tesuturilor, este inlocuit cu fibre de colagen. Rezultat: întărirea zonei perineului, formarea unui cadru organic în interiorul țesuturilor. In functie de indicatii, firul vaginal se introduce in stratul muscular sau direct sub piele.
Durata procedurii este de aproximativ 1 oră, efectuată în ambulatoriu. Pacientul se întoarce acasă în aceeași zi.

Colpoperineolevatoroplastie- o operatie care implica sutura peretelui vaginal si a muschilor. Se realizează în tandem cu utilizarea plaselor sintetice nebiodegradabile. Implanturile creează un efect de susținere și de întărire a țesuturilor pelvine.
3 tipuri de plastie vaginala:
- peretele anterior este întărit (cu prolaps al acestuia și al vezicii urinare);
- corectarea peretelui posterior se efectuează pentru a întări rectul;
- instalarea ambelor implanturi se realizează cu prolaps complet al uterului, organul se fixează cu ligamente speciale.

Colporrafie- o operatie care vizeaza corectarea dimensiunii vaginului. In functie de situatie, medicul isi sutura peretele anterior sau posterior.
În prima etapă, se selectează partea mucoasei care trebuie corectată. Se excizează longitudinal, după care țesuturile sunt suturate în straturi. Vaginul devine mai îngust. Cu această metodă, este posibilă îndepărtarea cicatricilor postpartum.
Pacienți în vârstă
Colporrafie mediană Operația se efectuează pe femei în vârstă. Această intervenție exclude posibilitatea activității sexuale, precum și examenul ginecologic și biopsia colului uterin. Prin urmare, prezența patologiilor CMM este o contraindicație pentru utilizarea acestei metode.
metoda radicala- se foloseste in formele severe de prolaps uterin, cand singura cale de iesire este extirparea organului. Se efectuează o histerectomie dacă nu este necesar să se păstreze funcția fertilă a femeii. Metoda implică un curs special ulterior de tratament, terapie cu exerciții fizice, dietă, minimizarea activității fizice.
Tehnici chirurgicale
Operații pentru prolapsul pereților uterului și vaginului
De ce nu poți amâna rezolvarea problemei?
Prolapsul uterin se referă la patologii grave. În absența tratamentului, pacienții au multe probleme asociate:
- incontinenta urinara;
- ciupirea vezicii urinare;
- constipatie cronica;
- prolaps rectal;
- perturbarea intestinelor;
- inversiunea vaginală etc.
Dragi femei! Vă rugăm să nu amânați să aveți grijă de sănătatea dumneavoastră. Ascultă-ți corpul. Cu cât boala este diagnosticată mai devreme, cu atât mai rapid și mai ușor va fi tratarea acesteia. Fii sănătos!
Medicii ginecologi care tratează prolapsul uterin la Frau Klinik
Prolapsul vaginal sau prolapsul pereților vaginali este un proces patologic complex. Se observă cel mai adesea la femeile care au născut după vârsta de 50 de ani. Prevalența la vârsta de 30 până la 45 de ani este de 40%, până la 30 de ani de 10%. În unele cazuri, această boală se manifestă în Varsta frageda chiar şi la femeile nulipare.
Această patologie este posibilă datorită slăbirii mușchilor planșeului pelvin. Ca urmare, atât peretele anterior, cât și cel posterior al vaginului pot cădea. Dacă peretele anterior coboară, uretra este simultan deplasată și vezică. Odată cu omiterea patologică a peretelui posterior, apare deplasarea și, în cazurile mai severe, prolapsul rectului.
Mușchii vaginali - necesitatea lor
 Mușchii și tendoanele vaginului sunt implicați în perioada concepției copilului, în timpul nașterii acestuia și în timpul nașterii. Iar cursul fiziologic al sarcinii și perioada nașterii depinde de starea în care se află.
Mușchii și tendoanele vaginului sunt implicați în perioada concepției copilului, în timpul nașterii acestuia și în timpul nașterii. Iar cursul fiziologic al sarcinii și perioada nașterii depinde de starea în care se află.
La purtarea unei sarcini, stratul muscular al vaginului se hipertrofiază, există o hiperplazie tisulară crescută. Aceasta contribuie la tradiția fibrelor musculare cu o elasticitate deosebită. Acest lucru afectează în mod favorabil biomecanismul nașterii, în care vaginul acționează ca canal de naștere.
Trecerea unui nou-născut prin canalul de naștere depinde direct de starea musculară a pereților vaginului.
Cauzele prolapsului pereților vaginului
Dat stare patologică Nu este instantaneu, se dezvoltă pe o perioadă lungă de timp. Acest lucru se datorează unei creșteri a presiunii organelor interne (corpul uterului, vezica urinară, departamentul rect) pe . Rezultatul acestui proces îndelungat este omiterea pereților vaginului, uneori prolapsul lor complet.
Această boală poate fi însoțită de următoarele condiții anormale și poate deveni cauza dezvoltării:

Cel mai adesea, peretele frontal este omis. Omiterea sau prolapsul ambilor pereți este rară.
Gradul de dezvoltare al prolapsului pereților vaginului
În dezvoltarea acestui proces, se obișnuiește să se distingă 3 grade ale bolii:

Dacă presiunea este exercitată de vezica deplasată, aceasta duce la boala cistocelului. Mai rar, apare un rectocel, care duce la o deplasare a peretelui posterior al vaginului.
Simptomele prolapsului peretelui vaginal
Dezvoltarea acestui proces patologic poate avea loc pe parcursul mai multor decenii. Și numai uneori, din cauza nașterii dificile sau a îngrijirii obstetricale necorespunzătoare, procesul poate fi mai rapid.
Pacientul poate simți primele simptome în formă.
Pe măsură ce boala progresează, apar următoarele simptome:

Într-un stadiu incipient, o femeie nu merge la medic pentru că nimic nu o deranjează. Cu toate acestea, când examen vaginal, care se efectuează în timpul unui examen fizic, medicul ginecolog poate observa o ușoară lăsare a peretelui vaginal.
Datele ulterioare duc la dezvoltarea proeminenței herniei. În acest proces, peretele vaginului este un sac herniar și conține o secțiune a vezicii urinare.
Similar tablou clinic, se poate dezvolta și cu peretele posterior al vaginului. Odată cu o astfel de dezvoltare a patologiei, o parte a rectului va apărea în sacul herniar.
Diagnosticul prolapsului pereților vaginului
Pentru a pune un diagnostic corect, în cele mai multe cazuri, este suficient ca un ginecolog să facă o examinare preliminară cu ajutorul unei oglinzi vaginale, precum și o examinare la palpare.
După aceste evenimente, organele prolapsate sunt repoziționate, iar pe parcurs se evaluează starea mușchilor planșeului pelvin. Metode suplimentare de examinare sunt prescrise de un medic.
- Cistoscopie.
- urografie excretorie.
- examinare (uneori este prescrisă o ecografie transvaginală).
- Consultație cu un urolog, urmată de programarea unui studiu urodinamic.
- În caz de prolaps al peretelui posterior al vaginului, o consultație obligatorie cu un proctolog.
Omiterea pereților vaginului sarcina și nașterea
Când apare sarcina, chiar și la o femeie sănătoasă, aparatul musculo-scheletic este supus unei sarcini grele. Are de-a face cu creșterea fătului. În cazul în care pacienta este diagnosticată cu omisiunea pereților vaginului, un rezultat favorabil al sarcinii este posibil doar în stadiul inițial.
În același timp, pe toată durata gestației fătului, este necesar să utilizați un complex Kegel de exerciții terapeutice, asigurați-vă că purtați un bandaj sau utilizați un pesar (acesta este un inel de plastic care este introdus în vagin și îi crește. tonusului muscular).
Caracteristici ale tratamentului:

Pentru a evita această patologie, este suficient să vizitați un medic ginecolog o dată la șase luni și, fără programarea acestuia, să faceți exerciții terapeutice în fiecare dimineață.
Tratamentul prolapsului pereților vaginali
Pentru a alege tactica potrivită pentru tratamentul acestei boli, se stabilește gradul acesteia. Acest lucru poate fi făcut doar de un medic.
Dacă această patologie se află în primul grad al bolii, atunci pacientul poate fi tratat cu o metodă conservatoare de terapie. În gradul al treilea sau al patrulea, tactica principală de tratament este intervenția chirurgicală, urmată de măsuri preventive.
Tratament conservator pentru prolapsul pereților vaginali
Această tehnică presupune un set de măsuri pentru creșterea tonusului muscular. În acest scop, se desemnează:
- Fizioterapie.
- Masaj.
- Purtarea unui bandaj sau pesar.
- Aplicarea metodelor de medicină populară.
- Trecerea la o dietă.
- La bătrânețe, odată cu debutul menopauzei, este posibilă utilizarea terapiei hormonale.
Fizioterapie
Un set de exerciții terapeutice este selectat individual, este necesar să se exerseze zilnic, de preferință dimineața înainte de micul dejun.
Pentru a face acest lucru, puteți folosi următoarele exerciții:

Întregul complex de exerciții ar trebui să înceapă cu o perioadă minimă de timp și repetări, creșterea sarcinii trebuie făcută treptat.
Masaj
Pentru implementarea lui se folosește un scaun ginecologic. Cu o mână, ginecologul efectuează acțiuni de masaj, introducând două degete în lumenul vaginului, cealaltă mână efectuează mișcări de masaj de-a lungul peretelui abdominal anterior.
Numărul de ședințe trebuie să fie de cel puțin 10, după care se face o scurtă pauză și are loc un al doilea curs de masaj.
O condiție necesară pe parcursul întregului curs, pacienta ar trebui să doarmă pe burtă. Sesiunea nu durează mai mult de 15 minute. dureri severe nu mai este nominalizat.
Purtând un bandaj și pesar
 Un bandaj este un costum special de înot cu talie înaltă. Sunt realizate din tricotaje de înaltă calitate. Versiunile moderne ale acestui produs îl fac invizibil sub haine. Cu ajutorul cârligelor speciale amplasate lateral se reglează gradul de tensiune al acestuia.
Un bandaj este un costum special de înot cu talie înaltă. Sunt realizate din tricotaje de înaltă calitate. Versiunile moderne ale acestui produs îl fac invizibil sub haine. Cu ajutorul cârligelor speciale amplasate lateral se reglează gradul de tensiune al acestuia.
Cu alegerea corectă a tensiunii, nu împiedică mișcarea, este confortabil de purtat și este igienic.
Un pesar poate fi folosit pentru a preveni lăsarea pereților vaginali. Aceste produse sunt fabricate din plastic sau silicon, vin sub diferite forme, cel mai adesea sub forma unui inel. Forma și dimensiunea sunt selectate de ginecolog, individual, ținând cont caracteristici fiziologice pacientii de sex feminin.
Este foarte important ca medicul ginecolog să instaleze pesarul pentru prima dată.
După 2 săptămâni de purtare a pesarului, trebuie să consultați un specialist. Poate fi purtat nu mai mult de 1 lună, după care se face o scurtă pauză. Asigurați-vă că tratați cu un antiseptic la fiecare introducere ulterioară.
Utilizarea corectă a inelului uterin va permite:
- În unele cazuri, refuzați.
- Va preveni prolapsul pereților vaginului.
- Evitați simptomul neplăcut al incontinenței urinare.
- Salvează și poartă copilul.
O atenție deosebită trebuie acordată unei diete adecvate. Alimentele pe care le consumi nu ar trebui să ducă la creșterea formării de gaze în intestine. De asemenea, trebuie evitată constipația.
 Pentru asta ai nevoie de:
Pentru asta ai nevoie de:
- Diversifică-ți dieta cu fructe și legume.
- Produsele alimentare trebuie să conțină o cantitate mare de fibre grosiere.
- Evita leguminoasele din dieta ta zilnica.
- Nu mâncați carne prăjită grasă.
- Dacă este posibil, folosiți alimente fierte, supe lichide și cereale.
- Monitorizați microflora intestinală, utilizați laxative dacă este necesar medicamenteși prebiotice.
Aplicarea metodelor de medicină populară
Terapie ierburi medicinale, cu ajutorul căruia se fac infuzii de decocturi, dă un efect pozitiv numai în stadiul inițial al acestui proces patologic. Folosind Rețete Medicină tradițională nu poate fi principalul tip de tratament, este folosit ca metoda suplimentara. În același timp, utilizarea ierburi medicinale trebuie convenit cu medicul ginecolog.
Pentru a crește tonusul muscular și a întări ligamentele, puteți folosi:

Tratamentul chirurgical al pereților vaginali prolapsați
Dacă tratamentul conservator nu duce la apariție rezultate pozitive, sau acesta este la nivelul etapei a 3-a sau a 4-a a dezvoltării sale. Acest lucru oferă motive pentru efectuarea unei metode operabile de tratament pentru această dezvoltare anormală.
Operația se poate face în 2 moduri:

Operația poate consta în două etape. Într-o etapă suplimentară, organele interne sunt tivite, care exercită o presiune excesivă (din cauza prolapsului lor) pe pereții vaginali.
Acest lucru face posibilă restabilirea locației anatomice a acestor organe, după care își vor restabili funcțiile fiziologice.
Colporrafie anterioară
Tragând în sus peretele din față efectuat prin lumenul vaginului, aceasta evită incizia peretelui abdominal. Ca urmare, intervenția chirurgicală devine mai puțin traumatizantă, oferă un ușor disconfort psiho-emoțional femeii bolnave.
Înainte de operație, femeilor în vârstă, în special în timpul menopauzei, sunt prescrise. Acestea cresc circulația sângelui și normalizează procesul de reparare a țesuturilor după intervenție chirurgicală.
În perioada de reabilitare, se prescriu terapie cu antibiotice, medicamente din grupul analgezic. Pacientului i se oferă recomandări, inclusiv avertismente cu privire la abținerea de la contactul sexual.
Colporafia posterioară
Scopul său principal este de a restabili despărțirea dintre rect și peretele vaginal. Un grup de mușchi care țin anus. Acest lucru duce la întărirea septului rectovaginal. Dacă este necesar, se efectuează îndepărtarea (dacă există) a hemoroizilor, excrescențelor polipozei, tratamentul fisurii anusului și al sfincterului anal.
Colpopexia
Acest tip de operație este utilizat rar, deoarece înlătură efectele prolapsului, doar temporar. Dar dacă este utilizat în combinație cu colporrafia, atunci oferă o dinamică pozitivă bună în tratamentul acestei patologii.
Esența acestui tratament operabil este că pereții slăbiți ai vaginului sunt suturați la ligamentele și fascia pereților interiori ai abdomenului. Acest tip de intervenție chirurgicală a primit o „a doua viață” datorită utilizării tehnologiilor avansate în medicină și utilizării de materiale noi (se folosește o plasă de polipropilenă).
Perioada de reabilitare după tratamentul chirurgical
Perioada de recuperare poate dura de la 5 la 20 de zile. Depinde de tehnica care a fost utilizată în intervenția chirurgicală.
Pacienților li se atribuie:

Când este externată din spital, femeii i se oferă o serie de recomandări pe care trebuie să le urmeze pentru a preveni redezvoltarea stării patologice:
- Evitați consumul de alimente care provoacă creșterea formării de gaze. In caz de constipatie, ia un laxativ, daca nu ajuta, apeleaza la o clisma.
- Monitorizați starea organelor genitale externe, observa igiena intimă pentru a preveni infectarea cusăturilor și dezvoltarea proceselor inflamatorii.
- Preveniți tulburările dispeptice sub formă de diaree. Provoacă infecția membranelor mucoase ale vulvei și vaginului, ceea ce duce la dezvoltarea bolilor inflamatorii și crește perioada de reabilitare.
- Pentru vindecarea suturilor în decurs de o săptămână și jumătate, pacientului îi este interzis să stea și să se ghemuiască. Chiar și atunci când călătorește cu mașina, ea ar trebui să recurgă la o poziție semi-șezând. Acest lucru va evita stresul asupra perineului.
- Activitatea sexuală nu este permisă timp de 60 de zile după operație.
- Evitați orice activitate fizică în primele săptămâni Acest lucru este valabil și pentru teme.
- Orice fel de sport este interzis. Acestea vor fi posibile numai după o examinare de control de către un medic ginecolog, aproximativ în 2-3 luni.
- Băile, solariile, saunele, piscinele sunt interzise în primele luni.
- În primele șase luni după operație purtați un bandaj.
- Asigurați-vă că vizitați medicul la datele indicate de acesta.În cazul oricărui simptome de anxietate, nu vă automedicați, ci mergeți la clinică.
Un set de exerciții terapeutice
În perioada de reabilitare, utilizarea activității fizice nu este permisă, dar după 2 sau 3 luni medicul prescrie gimnastică terapeutică. Ar trebui să fie dozat și trebuie început treptat (în acest caz nu sunt necesare înregistrări).
Puteți folosi diferite tipuri de exerciții, alcătuiți un complex din ele, care vor fi efectuate zilnic dimineața.
Pentru a face acest lucru, puteți folosi următoarele exerciții în patru labe:

Exerciții întins pe spate:

Toate exercițiile sunt efectuate cu încetinitorul, cu controlul obligatoriu al respirației. Cel mai bine este să faceți acest lucru cu 2 ore înainte de mese (înainte de micul dejun).
Exerciții Kegel pentru întărirea pereților vaginali
Principalele exerciții Kegel includ:

Prevenirea prolapsului pereților vaginali
Măsurile preventive pentru eliminarea acestei patologii trebuie luate la împlinirea vârstei de 18 ani. Acest lucru va contribui la cursul normal al sarcinii și la trecerea lină a nașterii.
Pentru a face acest lucru, trebuie să urmați următoarele reguli:

Lucrătorii din domeniul sănătății joacă un rol important în prevenirea acestei patologii.
Deoarece depinde de ei:
- Vindecarea corectă a perineului cu rupturi postpartum.
- Managementul rațional al nașterii și aplicare corectă obstetrică.
- Eliminarea competentă a rupturilor mușchilor perineului.
Această patologie poate duce la dezvoltarea unor boli ginecologice grave. Prin urmare, pentru a elimina prolapsul pereților vaginului, în stadiile incipiente, utilizați toate metodele conservatoare posibile de tratament.
În cazul în care boala a fost recunoscută doar la o dată ulterioară, conveniți cu medicul asupra datei operației și nu o amânați.
Sindromul de prolaps perineal (prolaps al pereților vaginului, prolaps al uterului) este un eveniment foarte frecvent. Cu toate acestea, mulți cred pur și simplu că aceasta este o variantă a normei, puteți trăi cu ea și, cel mai important, că rușine să spun! Doar te obișnuiești cu această stare.
Într-adevăr, în stadiile inițiale, nimic nu face griji. Doar în timpul activității sexuale se schimbă senzațiile (vaginul devine mai larg). În timp, plângerile de incontinență urinară se alătură, cronice boli inflamatorii vagin, cistita, scurgeri patologice din tractul genital. Tratamentul conservator pe termen lung nu aduce rezultatul dorit.
Și totul este legat de faptul că pereții vaginului depășesc limitele decalajului genital, în contact constant cu lenjeria și zona rectală.
Principalele motive care aduc femeile la medic sunt următoarele:
- disconfort în timpul activității sexuale și lipsa senzațiilor;
- zona urata a picioarelor;
- simptome de incontinență urinară;
- inflamația cronică a vaginului și secreția patologică din tractul genital.
Să încercăm să explicăm puțin ce se întâmplă și ce duce la o astfel de schimbare a anatomiei:
Cauzele prolapsului și prolapsului organelor genitale feminine (omiterea pereților vaginului, prolapsul și prolapsul uterului) sunt următoarele:
- lacrimi ale vaginului și perineului în timpul nașterii
- patologia congenitală a țesutului conjunctiv (displazie)
Atât în primul, cât și în al doilea caz, există o slăbire a relației dintre mușchii podelei pelvine, ei slăbesc și încetează să susțină organele pelvine de jos. Acest lucru duce la faptul că pereții vaginului încep să coboare treptat în jos (omiterea pereților vaginului), lăsând fanta genitală. Ulterior, există un prolaps și un prolaps al uterului, care, parcă, se întinde în spatele vaginului.
 Planul planșeului pelvin este deplasat în jos, iar acest lucru duce la prolapsul organelor pelvine (vagin, uter, rect), incontinență anală, incontinență urinară. În ciuda faptului că boala este comună și serios studiată, mecanismul apariției ei este practic necunoscut. De asemenea, nu există o definiție clară a sindromului de prolaps al perineului și o clasificare clară.
Planul planșeului pelvin este deplasat în jos, iar acest lucru duce la prolapsul organelor pelvine (vagin, uter, rect), incontinență anală, incontinență urinară. În ciuda faptului că boala este comună și serios studiată, mecanismul apariției ei este practic necunoscut. De asemenea, nu există o definiție clară a sindromului de prolaps al perineului și o clasificare clară.
După cum puteți vedea în figură, vezica urinară este în fața vaginului, iar rectul este în spate. Baza podelei pelvine sunt mușchii, care sunt în mod normal strâns îmbinați în centrul perineului.
prolapsul organelor genitale(în special, prolapsul uterului) este deplasarea lor în jos. Întregul organ sau oricare dintre pereții săi poate fi deplasat.
Frecvența prolapsului uterin și vaginal este de 12-30% la femeile multipare și de 2% la femeile nulipare!
Și conform literaturii de specialitate, riscul pe viață de a fi supus unei intervenții chirurgicale pentru corectarea prolapsului vaginului și uterului este de 11%.
ÎN termeni medicali, care denotă prolapsul organelor genitale, există o terminație „cele”. Și destul de des, acest lucru ridică o serie de întrebări la pacienți. Tradus din greacă, acest cuvânt înseamnă „umflare, umflare”. Pentru a facilita înțelegerea terminologiei medicale, puteți citi
cistocel- bombare (ca proeminență) a peretelui posterior al vezicii urinare în lumenul vaginului.
cistouretrocel- combinație de cistocel cu deplasarea părții proximale a uretrei.
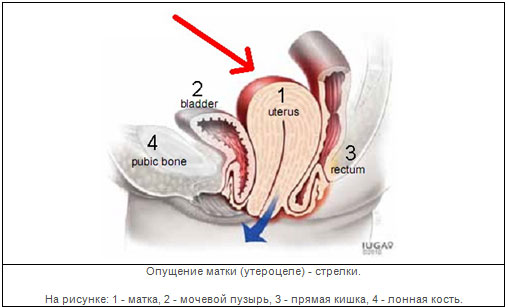 Rectocelul- bombarea rectului in lumenul vaginului.
Rectocelul- bombarea rectului in lumenul vaginului. 
Enterocel- bucla bombata intestinul subtireîn lumenul vaginului.
Cea mai comună combinație de cistocel și rectocel, care necesită o corecție suplimentară
Poziția organelor pelvine (de la prolapsul vaginului și prolapsul uterului până la gradul său extrem: prolapsul uterin) este de obicei evaluată subiectiv, folosind o scală de la 0 la 3 sau de la 0 la 4 puncte. Zero puncte corespunde normei, cel mai mare scor corespunde prolapsului complet al organului. Când este prolapsat, uterul trece dincolo de golul genital complet (prolaps complet) sau parțial, uneori doar colul uterin (prolaps incomplet).
Există o clasificare a prolapsului și prolapsului vaginului și uterului(M.S. Malinovsky)
prolaps de gradul I:
- pereții vaginului ajung la intrarea în vagin
- există un prolaps al uterului (orificiul extern al colului uterin este sub planul spinal)
Prolaps de gradul II:
- colul uterin se extinde dincolo de fanta genitală,
- corpul uterului este situat deasupra acestuia
Prolaps de gradul III (prolaps complet):
- întregul uter se află sub fanta genitală.
Condițiile preliminare pentru omiterea organelor pelvine pot fi următorii factori:
- insuficiență congenitală a aparatului ligamentar și de susținere a uterului și boli ale țesutului conjunctiv
- malformații ale uterului
- un număr mare de nașteri
- traumatisme perineale în timpul nașterii
- proces adeziv în pelvis
- tumori și formațiuni asemănătoare tumorilor ale organelor pelvine
- constipatie cronica
- picioare plate
- fumatul (bronșită cronică)
- obezitatea sau pierderea bruscă în greutate
- activitate fizică serioasă (muncă, sporturi profesionale)
- astenie generală
- in varsta
Problema prolapsului și prolapsului vaginului și uterului continuă să fie în centrul atenției chirurgilor ginecologici, deoarece, în ciuda diversității diverse metode tratament chirurgical, apar adesea recidive ale bolii. Soluția acestei probleme este deosebit de importantă în tratamentul pacienților de vârstă reproductivă și de muncă. Dacă există semne minime de prolaps ale pereților vaginului, este deja necesar să se ia măsuri preventive.
Metode de tratament
În ultimii ani mare importanțăîn chirurgia reconstructivă pelviană se dobândește utilizarea protezelor sintetice, care oferă suport suplimentar organelor pelvine și previn dezvoltarea recăderilor.
Pentru tratamentul prolapsului se folosește o plasă specială din polipropilenă GYNEMESH PS (Johnson & Johnson), precum și sistemul PROLIFT (Johnson & Johnson) pentru refacerea secțiunilor anterioare, posterioare sau refacerea completă a planșeului pelvin. Sistemul PROLIFT a fost dezvoltat de chirurgi pelvini de top și este în prezent cea mai avansată abordare pentru reconstrucția podelei pelvine la femei.
Scopul utilizării sistemului PROLIFT este eliminarea anatomică completă a defectelor planșeului pelvin conform unei tehnici standardizate. În funcție de localizarea defectului și de preferințele chirurgului, procedura poate fi efectuată sub forma unei reconstrucții anterioare sau posterioare, precum și a unei refaceri complete a planșeului pelvin. Esența intervenției este instalarea unuia sau a două implanturi de plasă din polipropilenă sintetică (GYNEMESH PS) folosind acces vaginal.
Aceste implanturi sunt plasate fără tensiune și sunt concepute pentru a închide toate defectele existente și potențiale ale podelei pelvine.
Mai mult de jumătate din cazurile de prolaps de organe pelvine sunt asociate cu incontinență urinară.
În prezent, medicii care sunt competenți în tehnicile chirurgicale TVT, GYNEMESH PS și PROLIFT pot combina aceste operații în timp ce întăresc organele planșeului pelvin și elimină incontinența urinară de efort. Această procedură este ușor de tolerat și permite pacientului să revină la viata normala cât mai repede posibil.
- aceasta este o afecțiune patologică în care o femeie are o deplasare a organelor genitale din poziția lor anatomică normală sau un prolaps complet spre exterior. Inițial, se manifestă prin disconfort și senzația de corp străin în perineu la încordare sau strănut. Mai târziu, există o încălcare a fluxului de ieșire și incontinență urinară, constipație, durere. În cazurile avansate, apare prolapsul total al uterului și vaginului. Baza diagnosticului este un examen ginecologic, testul Valsalva, ultrasunetele organelor genitale. Tratamentul în stadiul inițial este conservator; odată cu progresia patologiei, este indicată corectarea chirurgicală.
ICD-10
N81 Prolapsul organelor genitale feminine

Informatii generale
Prolapsul vaginal (prolapsul genital, distensia organelor pelvine) este cauza a 15% din procedurile chirurgicale ginecologice. Adesea există o omisiune izolată a peretelui anterior al vaginului. Dacă procesul patologic a afectat peretele din spate, apare proeminența rectului, se formează un rectocel. 50-60% dintre pacienti sunt femei de varsta in varsta si senila, in 26% din cazuri prolapsul de organ pelvin fiind diagnosticat inainte de varsta de 40 de ani.
Cauze
Prolapsul vaginal este considerat un tip de hernie pelviană, care are propriul sac, orificiu herniar și conținut. Aspectul său este asociat cu defecțiunea podelei pelvine. Patologia este rezultatul unei combinații a mai multor factori provocatori. Există următoarele motive:
- traumatisme la naștere. Orice sarcină la termen crește riscul de prolaps vaginal. Boala este provocată de nașterea rapidă, leziuni ale țesuturilor moi, beneficii obstetrice în timpul nașterii și un făt mare. Probabilitatea de a dezvolta prolaps genital este direct legată de durata celei de-a doua etape a travaliului.
- Creșterea presiunii intra-abdominale. La femeile cu tulburări ale intestinelor cu constipație frecventă, flatulență și presiune intra-abdominală crescută, apare o deplasare a organelor pelvine. Aparatul ligamentar se întinde și se slăbește treptat. Munca fizică grea, ridicarea greutății, munca în poziție în picioare, tumorile cavității abdominale duc la omiterea vaginului.
- Displazia țesutului conjunctiv. anomalii congenitale dezvoltarea țesutului conjunctiv provoacă prolaps rapid și prolaps al organelor genitale după prima naștere fără acțiunea altor factori declanșatori. În această situație, necesitatea tratamentului chirurgical apare în următorii 5 ani de la apariția simptomelor.
- Deficit de estrogen. In ligamentele sacro-uterine se gasesc receptori de estrogeni, cu lipsa hormonului, tesuturile conjunctive se lasa, se intind usor. Odată cu apropierea menopauzei, precum și ca urmare a luării de medicamente care blochează funcția ovariană, producția de steroizi sexuali este suprimată, prolapsul vaginal progresează constant.
- Operații pe pelvis. Intervențiile chirurgicale asupra vezicii urinare, rectului sau organelor de reproducere provoacă leziuni ale țesuturilor moi, aparatul ligamentar, care în combinație cu alți factori pot potența prolapsul vaginului. Riscul crește cu excesul de greutate.
Patogeneza
Planșeul pelvin la femei este format din mușchi și ligamente care susțin organele de reproducere, vezica urinară și colonul distal în poziție suspendată. Sub influența unuia sau mai multor factori, organele pelvine sunt strânse în jos. Se formează un sac herniar, al cărui conținut devine uter, vezica urinară sau rect. Apropierea anatomică a organelor duce la o încălcare a topografiei acestora.
Când regiunea anterioară a vaginului este coborâtă, aceasta poartă vezica urinară împreună cu ea, apar tulburări de urinare. Deschiderea externă a uretrei, nu se închide bine, prin urmare, atunci când strănut, tuse, râs, scurgeri de urină. În cazurile severe, îndoirea gâtului vezicii urinare provoacă retenție acută de urină. Prolapsul vaginului din spate deplasează rectul, se dezvoltă tulburări de defecare.
Coborârea cupolei vaginului se poate forma după o histerectomie. Patologia este asociată cu o încălcare a aranjamentului normal al ligamentelor uterului după îndepărtarea organului, deteriorarea fasciei în timpul operației. În acest caz, conținutul sac herniar pot exista atat rectul cat si vezica urinara, se detecteaza un cistorectocel.
Clasificare
Au fost dezvoltate mai multe clasificări ale prolapsului genital, dar stadializarea POP-Q este cea mai modernă. Rezultatele sale sunt ușor de reprodus, neafectate de poziția pacientului, iar pentru cuantificarea prolapsului sunt folosite mai multe repere anatomice. Unul dintre aceste puncte sunt rămășițele unui himen. În funcție de rezultatele măsurătorilor, se disting următoarele opțiuni:
- 0 etapa. Fără prolaps de vagin.
- 1 etapa. Cea mai proeminentă parte a vaginului se află la 1 cm sau mai mult deasupra himenului.
- 2 etapă. Vaginul este coborât, punctul său cel mai de jos este la mai puțin de un cm deasupra sau sub himen.
- 3 etapă. Punctul proeminent este de până la 1 cm sau mai mult deplasat în jos față de himen, dar lungimea totală a vaginului este redusă cu cel mult 2 cm.
- 4 etapă. Prolaps complet, care este însoțit de o scurtare a vaginului cu până la 2 cm sau mai mult.
Simptomele prolapsului vaginal
Primul semn de patologie este senzația de corp străin în perineu. O femeie se plânge medicului despre senzația de plenitudine, prezența unui obiect rotunjit. Durerile de desen în abdomenul inferior se unesc, iradiază în regiunea lombară. La strecurare, activitate fizica gazele pot scăpa involuntar, tendința de constipație crește, ceea ce agravează și mai mult starea de bine. 30% dintre pacienții cu prolaps dezvoltă dispareunie.
Tulburările urinare sunt mixte. În stadiul inițial al prolapsului vaginal, se alătură incontinența urinară de efort, care se scurge la strănut, tuse puternică, râsete. La început, porțiile sunt mici, ulterior cresc. Se dezvoltă incontinență urgentă, nevoia de a merge la toaletă apare brusc și este însoțită de scurgerea unei porțiuni de urină. Unele femei sunt preocupate de enurezis, care este urina eliberată în timpul actului sexual. Manifestările se pot intensifica înainte de menstruație.
Cu prolaps sever al organelor pelvine, urina reziduală se acumulează în vezică. În stadiile avansate ale bolii, poate apărea o obstrucție completă, vezica urinară nu poate fi golită singură. Simptomele de întârziere se dezvoltă rapid și necesită măsuri de urgență. Îngrijorat de senzația de plenitudine peste pubis, de dorința de a urina, care nu poate fi realizată, durere ascuțită.
Complicații
În cazul încălcării fluxului de urină și stagnării acesteia, crește riscul de infecție și dezvoltarea cistitei, care este dificil de tratat din cauza urinei reziduale și a incapacității de a stabili o urinare normală. Infecția se poate răspândi în sus, ducând la pielonefrită. În caz de retenție urinară urgentă, uzura constanta Cateter Foley pentru a preveni recidiva.
Dacă tratamentul este refuzat, prolapsul vaginului progresează, se formează prolapsul uterului, care este situat în mod constant pe perineu, ceea ce înrăutățește calitatea vieții, duce la infecţie organele genitale. Ulcerele trofice apar pe mucoasa vaginala. Afecțiunea este însoțită de dischezie - mușchii planșeului pelvin și ai sfincterilor anali lucrează necoordonat, deci defecarea este extrem de dureroasă și necesită asistență manuală.
Diagnosticare
Dacă apar simptome de prolaps vaginal, o femeie trebuie să contacteze un obstetrician-ginecolog. Poate fi necesar să consultați un urolog; dacă rectul este implicat în procesul patologic, este prescrisă o examinare de către un proctolog. Pentru diagnostic, sunt suficiente metode de examinare minim invazive, cercetare de laborator nu au caracter informativ si se folosesc in stadiul pregatirii preoperatorii. Se aplică următoarele metode:
- Examen ginecologic. Medicul determină deplasarea vizuală a pereților vaginului, bombarea unuia dintre ei sau o omisiune uniformă. Etapa POP-Q este stabilită. La examinarea bimanuală, este posibilă durerea în pelvis. Se efectuează un test Valsava, în care urina curge în timpul efortului.
- frotiu pentru oncocitologie. Necesar pentru pacienții cu ulcere troficeși eroziunea mucoasei vaginului. Materialul este preluat din zonele de ulcerație. La depistare celule atipice este necesară consultarea unui medic oncolog.
- Ecografia transvaginala. Vă permite să determinați dimensiunea uterului, locația organelor pelvine. Uneori, prolapsul vaginal este diferențiat de fibromul uterin prin ecografie. Se examinează și starea ovarelor, a trompelor uterine.
- Studiu urodinamic combinat. Metodă de evaluare a funcției urinare. Se ține un jurnal special, în care se notează caracteristicile vizitei la toaletă. Conform urofluometriei, se evidențiază o scădere a ratei fluxului de urină, o modificare a duratei urinării și o creștere a volumului de urină reziduală. Procedura este completată de cistometrie și profilometrie.
- RMN al pelvisului. Procedura este prescrisă pentru femeile cu forme combinate de prolaps vaginal, cu o recidivă a bolii după tratamentul chirurgical. Se face un RMN cu vaginul umplut cu gel cu ultrasunete, care mărește contrastul imaginii. Antrenament special intestinul vă permite să creșteți acuratețea studiului.
Tratamentul prolapsului vaginal
Obiectivele tratamentului depind de vârsta pacientului și de starea sistemului său reproducător. La pacienții tineri, sarcina principală este de a păstra fertilitatea și de a îmbunătăți calitatea contactelor sexuale. La femeile în vârstă, terapia are ca scop îmbunătățirea calității vieții. În stadiile inițiale, metodele conservatoare sunt utilizate sub supravegherea unui medic. clinica prenatala. Spitalizarea în secția ginecologică se efectuează pentru un tratament chirurgical planificat.
Terapie conservatoare
La femeile care suferă de gradul inițial de prolaps vaginal, este posibil să se utilizeze un tratament conservator complex pentru a încetini progresia patologiei. Metodele conservatoare sunt, de asemenea, indicate pentru femeile în vârstă în prezența contraindicațiilor absolute la intervenție chirurgicală. Sunt utilizate următoarele abordări:
- Exerciții Kegel. Efectuat cu omiterea vaginului 1-2 grade. Esența exercițiilor este de a contracta și relaxa alternativ mușchii podelei pelvine. Cursurile se desfășoară în decubit dorsal sau șezând, cu o bună fitness musculară, puteți exersa în orice poziție.
- Gimnastica după Atarbekov. Un set de exerciții care vizează întărirea mușchilor pelvisului și a peretelui abdominal anterior. Se produc diferite tipuri de înclinații, răsucire, picioare de reproducere. Oferă o sarcină pe presă, ghemuiește cu picioarele larg depărtate.
- Dietă. Nutriția este prescrisă pentru a elimina constipația. O femeie nu este recomandată făina, alimente bogate în carbohidrați simpli. Pentru a slăbi scaunul în dieta zilnic include caise uscate, prune uscate, caise proaspete sau prune, sfeclă. Cantitatea de alimente vegetale este crescută, excluzând alimentele care favorizează formarea gazelor.
- Preparate cu estrogeni. Indicat pentru tratamentul prolapsului vaginal în combinație cu alte metode. Eficient la femeile în vârstă. Pentru tratament, utilizați o cremă sau supozitoare într-o doză individuală. În primul rând, corpul este saturat, după care trec la un mod de întreținere.
- Pesar ginecologic. Un inel sau o altă formă de silicon este selectat individual, introdus în vagin și servește la susținerea organelor genitale. Nu elimină prolapsul, dar îi reduce severitatea. La utilizare pe termen lung poate contribui la progresia prolapsului, la apariția escarelor și la adăugarea complicațiilor infecțioase.
Interventie chirurgicala
Principala metodă de corectare a prolapsului vaginal. Indicațiile sunt 3-4 grade de patologie, disfuncția organelor învecinate, prolapsul complet al uterului sau progresia rapidă a bolii. Tipul de intervenție depinde de vârsta femeii și de dorința acesteia de a păstra funcția de reproducere. Se pot folosi operatii cu acces vaginal si abdominal. Tratamentul prin perineu se efectuează prin următoarele metode:
- Colporrafie. Chirurgia reconstructivă are ca scop reducerea volumului vaginului datorită țesuturilor proprii. Recomandat femeilor tinere cu un aparat fascio-ligamentar destul de bine conservat. În alte cazuri, riscul de reapariție a prolapsului vaginal ajunge la 50%.
- Fixare sacrospinală. Aceasta metoda tratamentul este indicat după îndepărtarea uterului la coborârea ciotului vaginului. Operația se desfășoară fără utilizarea materialelor sintetice. Domul vaginului este fixat de ligamentul sacrospinos drept.
- Vaginopexie cuPLASĂ- proteză. Accesul vaginal introduce o plasă sintetică din polipropilenă, a cărei formă repetă defectul în fascia pelvisului. Tehnica revine poziția anatomică a organelor genitale, reduce riscul de reapariție a prolapsului vaginal. Fixarea se face prin atașarea la ligamentele proprii, ceea ce oferă elasticitate și o probabilitate scăzută de eroziuni vaginale.
- Operațiuni Sling TVT și TVT-O. Metode folosind o bandă sintetică, care se realizează prin acces vaginal. Elimină prolapsul părții anterioare a vaginului, ameliorează femeia de simptomele incontinenței urinare. Riscul de recidivă este minim.
- Colpocleiza. Cusatura pereților anterior și posterior ai vaginului. Se efectuează la pacienții vârstnici când este imposibil să se utilizeze alte metode. Avantajele operației sunt minim invazive, simple și rapide. După tratament, activitatea sexuală este exclusă.
Când utilizați o abordare vaginală, poate fi necesară îndepărtarea uterului. Operația poate fi combinată cu montarea ulterioară a unei proteze cu plasă. Atunci când este indicat, abordările laparoscopice sau abdominale sunt aplicabile pentru corectarea prolapsului vaginal, dar aceste metode sunt mai puțin preferate datorită perioadei lungi de recuperare. Au fost dezvoltate următoarele tipuri de operațiuni:
- Sacrovaginopexie. Se efectuează laparoscopic. Recomandat pentru prolaps izolat al uterului. Colul uterin și vaginul sunt fixate de ligamentul presacral al sacrului. Pentru a imbunatati rezultatele, operatia este completata de utilizarea implanturilor de plasa.
- Vaginopexie cu ligamente proprii. Intervenția se realizează prin laparoscopie și laparotomie. Vaginul este suturat la perete abdominal datorită ligamentelor proprii, care sunt ușor scurtate. Dezavantajul tehnicii este riscul de complicații postoperatorii, sângerări și reapariția prolapsului din cauza entorsei.
- Fixare aponevrotică. Este rar efectuată din cauza traumei mari și a probabilității de complicații. Operatia se realizeaza prin acces laparotomic, se folosesc aponevroze musculare pentru fixarea vaginului si a uterului. După tratament, este necesară o perioadă lungă de recuperare.
Prognoza si prevenirea
Cu o vizită în timp util la medic și urmând recomandările, este posibilă oprirea progresiei prolapsului vaginal, dar eliminarea completă a patologiei prin metode conservatoare este imposibilă. Operațiuni moderne cu utilizarea implanturilor vă permit să restabiliți poziția anatomică a organelor și să scăpați de simptome neplăcute. Riscul de recidivă depinde de tehnica chirurgicală și metoda de tratament chirurgical.
Prevenirea prolapsului vaginal constă în organizarea corectă a travaliului, limitarea ridicării greutăților și gestionarea atentă a nașterii. Este necesar să se controleze activitatea intestinelor, pentru a evita apariția constipației. La femeile aflate în premenopauză, șansa de prolaps vaginal rapid poate fi redusă cu terapia de substituție hormonală.


