25.01.2018
Akutni kompartment sindrom - osc - kompartment sindrom - akutni - Volkmannova ishemija. Abdominalni kompartment sindrom.
Mnogi su zainteresirani za: "Sindrom kompartmenta - šta je to?" Ova patologija se može uočiti u svim područjima gdje su mišići okruženi jakom fascijom - to je područje stražnjice, bedara, ramena, donjeg dijela leđa i leđa.
Kompartment sindrom je skup promjena izazvanih povećanjem pritiska u ograničenom dijelu tijela. Ovisno o tome što je izazvalo povećanje pritiska unutar tkiva, uobičajeno je razlikovati akutni ili kronični oblik bolesti.
Razlozi za razvoj patologije
Najčešći uzroci razvoja bolesti su:
- fraktura;
- stepen oštećenja mekog tkiva;
- kršenje integriteta krvnih žila;
- kompresija ekstremiteta tokom pozicijske kompresije;
- nepravilno naneseni gips;
- burn;
- dugotrajne traumatske operacije.
U medicini postoje slučajevi ubrizgavanja tečnosti pod pritiskom u venu ili arteriju, kao i ugrizi zmija otrovnica.
Visok rizik od razvoja patologije postoji i kod uvođenja lijekova koji razrjeđuju krv i općenito kod kršenja zgrušavanja krvi. Nisu isključeni jatrogeni uzroci, nepažljiv odnos prema pacijentima bez svijesti.
Hronični oblik sindroma
Kompartment sindrom poprima kronični karakter u slučaju dugotrajnog ponavljajućeg fizičkog napora. Također je povezan s povećanjem pritiska u tkivima u području potkolenice. Intenzivno fizičke vežbe koji prelaze granice dozvoljena granica, izazivaju povećanje mišićnog volumena do 20%, što uzrokuje kompresiju u odgovarajućem segmentu. Kompartment sindrom se često dijagnosticira kod profesionalnih trkača. 
Patofiziološka osnova
Patofiziologija sindroma je posljedica lokalne homeostaze tkiva pod utjecajem traume, povećanog pritiska unutar tkiva i mišićnih ovojnica, smanjenog protoka krvi u kapilarima, poremećenog venskog odljeva krvi, a potom i arterijskog dotoka. Na kraju, nekroza tkiva se razvija zbog nedostatka kiseonika.
Simptomi
Simptomi kompartment sindroma koji se javljaju u akutni oblik, izražavaju se u brzo rastućem otoku, koji se utvrđuje palpacijom (utvrđuje se stepen gustine zahvaćenog područja). Pojavljuju se i mjehurići bol kod pasivnog pokreta mišića (fleksija i ekstenzija stopala) gubi se osjetljivost.
Treba napomenuti da je najupečatljiviji znak takve patologije kao što je kompartment sindrom bol, čija razina ukazuje na intenzitet oštećenja. Često ga nije moguće zaustaviti ni nakon uvođenja anestetika.
Ovaj simptom je također karakterističan za plinsku gangrenu.
Glavni oblici kompartment sindroma
Kompartment sindrom se može javiti u dva oblika: abdominalni i miofascijalni (sindrom lokalne ishemije na pozadini povećanog pritiska).
Miofascijalni oblik karakterizira smanjenje mišićne perfuzije, ishemija, nekroza i razvoj kontrakture. Razlozi za povećanje nivoa pidfascijalnog pritiska leže u posttraumatskom hematomu, inflamatornom edemu, pozicijskoj kompresiji i progresivnom tumoru.
Dijagnosticira se fizičkim pregledom. 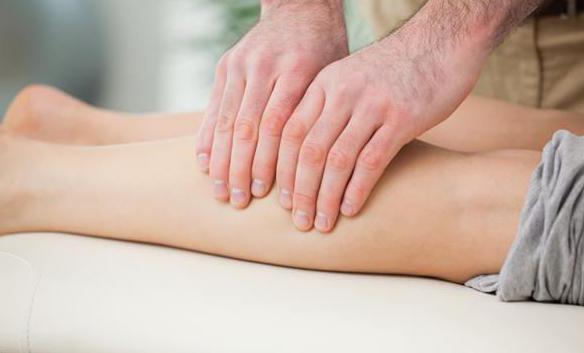
U obzir se uzimaju sljedeći pokazatelji:
- vrijeme proteklo nakon ozljede prije prijema u kliniku;
- vrijeme od pojave otoka;
- stopa povećanja otoka (unutar 6-12 sati nakon ozljede);
- termin i prevencija ishemije (uklanjanje podveza na kratko).
Bolovi su duboko pulsirajući. Intenzivnije su nego kod normalnog oštećenja, ne zaustavljaju se imobilizacijom oštećenog područja i analgeticima u opšteprihvaćenim dozama.
Bol se javlja kod pasivnog istezanja ozlijeđenog mišića. Ovo mijenja položaj prstiju.
Metoda za mjerenje pritiska unutar tkiva
Kako se dijagnosticira kompartment sindrom? Patologija se dijagnosticira primjenom Whiteside metode (1975), kojom se mjeri intersticijski pritisak.
Uključuje upotrebu:
- sistem koji uključuje živin manometar;
- trosmjerni ventil;
- igle za injekcije, čiji je promjer najmanje 1 mm;
- Sistemi cijevi;
- špric zapremine 20 ml.
Trenutno se za određivanje pidfascijalnog pritiska koriste uređaji koji provode dugotrajno praćenje. Dobijeni rezultati se upoređuju sa indikatorom srčani pritisak. Pritisak u miofascijalnom prostoru ekstremiteta ne bi trebao biti veći od 10 mm Hg. Art. Prisustvo kompartment sindroma utvrđuje se ako indeks pidfascijalnog pritiska premaši kritičnu oznaku za 40 mm Hg. Art. i ispod dijastolnog. Njegovo povećanje u roku od 4-6 sati može izazvati pojavu ishemije. 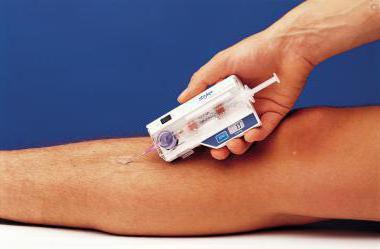
Klasifikacija miofascijalnog oblika
- Lagana lezija - distalni segment ekstremiteta je topao kada se palpira. Na glavnim arterijama bilježi se sigurnost pulsa. Indikator subfascijalnog pritiska na 40 mm Hg. Art. ispod dijastolnog.
- Srednja lezija - koža na oštećenom dijelu uda ima više niske temperature nego zdravo. Postoji hiperestezija ili anestezija prstiju uda. Puls je slabo opipljiv. Subfascijalni pritisak je isti kao i distolni.
- Teška lezija - puls glavne arterije nije opipljivo. Primjećuje se anestezija prstiju. Subfascijalni pritisak je viši od dijastoličkog.
Dijagnoza diferencijacije
Kompartment sindrom treba razlikovati od oštećenja glavnih krvnih žila, prisutnosti arterijske tromboze, oštećenja nervnih stabala od klostridijskog i neklostridijalnog miozitisa.
Diferencijalnu dijagnozu treba provoditi u skladu s nizom kriterija:
- prisutnost pulsiranja;
- natečenost;
- nedostatak osjeta u udovima;
- intoksikacija krvi;
- povećanje nivoa leukocita;
- indeks pidfascijalnog pritiska.
Povreda mišića podlaktice
Mišići na podlaktici su fascijom podijeljeni u tri koštano-fascijalna slučaja: lateralni u području radijalnog mišića, prednji (mišići su odgovorni za fleksiju prstiju) i stražnji (mišići su uključeni u ekstenziju prstiju).
Ako pacijent ne može ispraviti prste, tada se postavlja dijagnoza kao što je sindrom prednjeg odjeljka podlaktice. Ako pacijent ne može savijati prste, zahvaćena je stražnja ovojnica.
Oštećenje mišića nogu
Mišići potkoljenice su pomoću fascije podijeljeni u četiri koštano-fascijalna slučaja:
- bočni (peronealni mišići);
- prednji (odgovoran za ekstenziju stopala);
- stražnji (površinski mišić soleus);
- stražnja duboka (odgovorna za fleksiju).
Ako pacijent ne može savijati stopalo i prste, a pokušaj da to učini mu uzrokuje akutnu bol, onda možemo govoriti o prisutnosti sindroma prednjeg odjeljka, a ako ne može ispraviti prste, onda je ovo stražnji pogled. . 
Abdominalni oblik
Normalni indikator pritiska u trbušnoj šupljini zavisi od telesne težine i približno je nula. Trbuh je rezervoar za tečnost, u kome je pritisak na površini iu svim oblastima isti. Intraabdominalni pritisak se može meriti bilo gde u abdomenu.
Koji su faktori rizika za razvoj hipertenzije? Glavni razlog je pareza crijeva, brojne ozljede, hitna laparotomija kod pacijenta koji prima intenzivnu infuzijsku terapiju. To dovodi do povećanja volumena tečnosti u abdomenu.
Kod mnogih pacijenata nakon hirurška intervencija u abdomenu, pritisak u njegovoj šupljini raste za 3-13 mm Hg. Art. bez ikakvih kliničkih znakova
Kod abdominoplastike pritisak unutar abdomena raste za 15 mm Hg. čl., što izaziva razvoj sindroma abdominalnog odjeljka.
Sa indikatorom od 25 mm Hg. Art. i više dolazi do zastoja u protoku krvi kroz velike sudove u peritoneumu, što dovodi do zatajenja bubrega i poremećaja rada srca i krvnih žila.
Pritisak iznad 35 mm Hg. Art. može uzrokovati potpuni srčani zastoj.
Kako se manifestuje
Kompartment sindrom abdomena manifestuje se površnim otežanim disanjem i smanjenjem minutnog volumena srca. Također je zabilježeno prisustvo diureze, zasićenost krvlju.
U medicini postoje četiri tipa hipertenzije u peritoneumu:
- 1. stepen - indikator pritiska od 12-15 mm Hg. Art.
- 2. stepen - indikator pritiska 16-20 mm Hg. Art.
- 3. stepen - indikator pritiska od 21-35 mm Hg. Art.
- 4. stepen - indikator pritiska iznad 35 mm Hg. Art.
Metode mjerenja pritiska u peritonealnoj regiji
U pravilu se tlak u abdomenu mjeri kroz bešike. Dobro rastegnut zid djeluje kao pasivni provodnik intraabdominalnog pritiska ako volumen tekućine u peritoneumu ne prelazi 50-100 ml. Kod velikog volumena, na mjerenje utiče napetost mišića mjehura.
Terapija abdominalnog sindroma
Kako se liječi kompartment sindrom? Liječenje podrazumijeva ispravljanje ili otklanjanje uzroka (skidanje kompresijskog rublja, visok položaj uzglavlja kreveta, sedativi). Provodi se terapija kisikom u kojoj se koristi nazogastrična sonda.
Kako bi se spriječila hemodinamska dekompenzacija, obnavlja se zasićenost krvi kisikom i optimizira koagulacija. Takođe je prikazano praćenje intraperitonealnog pritiska i drugih funkcija.
Eliminira se dekompresijskom laparostomijom. Kateterizacija mokraćnog mjehura se provodi kako bi se povećao volumen peritoneuma. 
Glavne mjere konzervativnog liječenja
Uz konzervativno liječenje, poduzimaju se sljedeće mjere:
- eliminira se stiskanje zahvaćenog područja (uklanjanje zavoja, gipsane udlage, slabljenje skeletne trakcije, položaj zahvaćenog ekstremiteta na istoj razini sa srcem, što sprječava razvoj ishemije);
- optimizira se cirkulacija krvi, eliminiraju se grčevi u vaskularnom području i povećana koagulacija;
- poboljšavaju se reološki parametri krvi;
- koriste se lijekovi protiv bolova (analgetici na bazi opojnih supstanci, kao i ne-opojne droge);
- otklanja se natečenost;
- acidoza je izlečena.
Ako a konzervativno liječenje ne donosi očekivane rezultate, nivo subfascijalnog pritiska je zabeležen iznad kritičnog nivoa, uočen je tonus mišića i otok, zatim se pokazuje hirurška intervencija(upotreba dekompresijske fasciotomije). Može biti kurativno ili preventivno.
Šta je dekompresijska fasciotomija?
Dekompresijska fasciotomija je hirurška intervencija koja ima za cilj prevenciju i ublažavanje kompartment sindroma. Operaciji se pribjegava u slučaju oštećenja arterije i vena ramena. Takođe eliminiše kompartment sindrom medijalne komponente pomoću njega. lakatnog zgloba, posljedice ranjavanja jame lakta i arterija i vena ispod koljena. Fasciotomija se uglavnom izvodi na donjim ekstremitetima. 
Indikacije za profilaktičku fasciotomiju
Glavne indikacije bi trebale uključivati:
- prisustvo venske insuficijencije;
- oštećenje arterije ispod koljena;
- neuspješno završena rekonstrukcija arterija;
- kasna rekonstrukcija arterija;
- jako oticanje mekih tkiva ekstremiteta.
Izvođenje terapijske fasciotomije
Operacija se izvodi kod pacijenata sa izraženim subfascijalnim pritiskom, utvrđenim tokom studije. Indikator je iznad 30 mm Hg. Art. klasifikovan kao patološki.
Povećanje subfascijalnog pritiska je apsolutni pokazatelj za medicinsku operaciju.
Glavni pokazatelji za takvu hiruršku intervenciju su sljedeći simptomi:
- prisustvo parestezije;
- bol tokom pasivnih pokreta udova;
- prisutnost paralize uz očuvanje živca;
- smanjenje perifernog pulsa.
Upozorenje
Ovu operaciju ne treba izvoditi na području kuka ili ramena. "Manitol" i antibiotici se propisuju samo po nahođenju ljekara.
Fasciotomija je operacija koja može uzrokovati i komplikacije (infekcije, kronični bol, prisustvo parestezije, otok, osteomijelitis). Treba napomenuti da se pojavljuju rijetko, ali vjerovatnoća i dalje postoji. Stoga je prije intervencije potreban pažljiv pregled pacijenta.
Dekompresijska fasciotomija na podlaktici
Kirurška intervencija za uklanjanje patologije kao što je sindrom podlaktice uključuje upotrebu lokalne anestezije. Rez se pravi od epikondila do područja ručnog zgloba. Fascija se otvara preko mišića fleksora u predjelu lakta. Pomiče se medijalno. Površinski mišić odgovoran za fleksiju je pomjeren bočno. Fascija je disecirana iznad dubokog fleksora. Fascija svakog mišića otvara se uzdužnim rezom.
Ako je potrebno, volarni rez se nadopunjuje dorzalnim. Živi mišić odmah nabubri. Uočava se hiperemija njenog odgovora.
Neživi mišić (obično fleksor koji se nalazi u dubini) je obojen žutašto je karakteristično za nekrozu. Fascija nije šivana. Kožna rana se šije bez napetosti. Ako je provođenje takve manipulacije nemoguće, onda se rana na koži ostavlja unutra otvorena forma ispod zavoja.
Za obloge se koriste antiseptički agensi ili sorbenti. U budućnosti se koriste vodeno-emulzione masti.
Sekundarni šavovi se postavljaju pet dana nakon operacije. Ponekad rana ostaje otvorena i po mjesec dana. U nekim slučajevima, dodatni laksativni rezovi ili različite vrste plastična operacija. 
Tehnika fasciotomije ruke
Operacija uključuje izradu uzdužnog reza u predjelu tenora prve metakarpalne kosti. Takav rez se pravi paralelno sa petom karpalnom kosti. Projekcija se ne siječe. ulnarnog nerva. Dekompresija međukoštanih mišića izvodi se iz zasebnih rezova na stražnjoj strani šake.
Izvođenje fasciotomije na potkoljenici
Kompartment sindrom potkoljenice eliminira se kirurškom intervencijom uz korištenje lokalne anestezije.
Ako pacijent ima poteškoća sa savijanjem stopala i prstiju zbog akutni bol, tada možemo suditi o prisutnosti sindroma prednjeg odjeljka. Ako ne može da ispravi potkoljenicu, onda je to sindrom stražnjeg odjeljka potkoljenice.
Da biste otvorili sve kutije, koristite dva ili tri uzdužna reza na potkoljenici, dužine 15 cm. Po potrebi rez na fasciji može imati Z-oblik.
Ako se cirkulacija u stopalu nije poboljšala nakon nekoliko minuta, produbljuje se medijalni rez, a makazama se otvara kućište koje se nalazi pozadi. Rez ove fascije se ne radi skalpelom, jer se može oštetiti stražnja tibijalna arterija i tibijalni živac.
Rez fascije ostaje otvoren. Ako je moguće, rana na koži se šije bez napetosti. Ako šivanje nije moguće, rana se ostavlja otvorenom ispod zavoja. Sekundarni šavovi se obično postavljaju nakon 5 dana.
Tehnika operacije stopala
Ova operacija uključuje četiri pristupa. Napravljena su dva dorzalna reza duž 2. i 4. kroz koje se otvaraju četiri prostora između kostiju i centralnog omotača u stopalu. Napravljeno je još nekoliko rezova lateralno i medijalno. Otvaraju kutije.
Operacija koja se izvodi prije nekroze mišićnog tkiva visok stepen efikasnost. Trećeg dana nakon dekompresije oteklina se smanjuje i postaje moguće zatvaranje rane. Ako je tokom dekompresije otkrivena nekroza mišićnog tkiva, tada je indicirano uklanjanje mrtvog područja. Konačna kompresija u ovom slučaju se odlaže za nedelju dana.
Prognoza bolesti
Prognoza bolesti direktno ovisi o pravovremenoj terapiji i potpunoj provedbi kirurške intervencije. Ako bol prestane, pojavljuju se neurološki poremećaji, onda to, u pravilu, ukazuje na nepovratnost patoloških promjena. Daljnja provedba nekrektomije i drugih zahvata nije u mogućnosti spasiti ud, indikovana je njegova amputacija. Kako se situacija ne bi dovela do ekstrema, preporučuje se pravovremeno poduzimanje svih mjera koje imaju za cilj sprječavanje razvoja kompartment sindroma.
AA. Bogdanov FRCA, DEAA
Klinički slučaj: Žena stara 45 godina primljena je u bolnicu sa simptomima crijevne opstrukcije, teške dehidracije, poremećenog metabolizma vode i elektrolita. Hitna laparotomija otkrivena adhezivna opstrukcija s nekrozom crijevne petlje. Izvršena resekcija tanko crijevo sa anastomozom. Postoperativni tok je težak. Peristaltika nije obnovljena. Pojave bubrežne insuficijencije, kršenja kiselinsko-bazne ravnoteže rastu. Trbuh je otečen, nema peristaltike. Na drugoj operaciji utvrđeni su fenomeni mlohavog peritonitisa bez izraženih promjena u trbušnoj šupljini. Ispiranje abdomena sa šivanjem trbušne šupljine. U postoperativnom periodu pojačavaju se fenomeni zatajenja bubrega i hemodinamske nestabilnosti. Pacijent je prebačen na odjel intenzivne njege, gdje je započeo intenzivnu terapiju zatajenja bubrega uz uključivanje mehaničke ventilacije, infuzije inotropa za stabilizaciju hemodinamike. Unatoč povećanim dozama adrenalina, hemodinamika i dalje ostaje nestabilna, acidoza se povećava, a za održavanje normalnih plinova u krvi potrebne su sve veće vrijednosti ventilacijskog tlaka i FiO2. Započeta je hemofiltracija kako bi se ispravila acidoza. Efekat hemofiltracije je privremen, nakon nekog poboljšanja stanje pacijenta nastavlja da se pogoršava. U ovom slučaju, trbuh ostaje oštro natečen sa odsutnom peristaltikom. Nakon konsultacija sa hirurzima, postavljena je dijagnoza - sindrom abominalnog kompartmenta. Rana na abdomenu je otvorena i ostavljena otvorena. Odlučeno je da se ostali parametri terapije ostave nepromijenjeni. Gotovo odmah, ventilacija se poboljšala - vrijednosti inspiratornog tlaka su se smanjile, postalo je moguće postupno smanjiti udio udahnutog kisika. U roku od 6 sati stanje pacijenta se značajno poboljšalo. Doza inotropne terapije je smanjena (naknadno, inotopi su otkazani 14 sati nakon otapanja rane), oporavak je nastupio u roku od 8 sati normalne vrednosti KShchS, diureza je počela.
Vjerovatno natečen trbuh kod pacijenta u postoperativni period- stanje poznato svakom reanimatologu. Međutim, retko se dešava da pomislimo da je naduti stomak i povećani intraabdominalni pritisak koji utiče na funkcionisanje unutrašnje organe. Nedavno se pojavilo nekoliko publikacija koje raspravljaju o ovom problemu sa različitih gledišta.
Zanimljivo je da su štetni efekti povećanog intraabdominalnog pritiska na funkcije unutrašnjih organa opisani još u prvoj polovini 19. stoljeća. Tek relativno nedavno su prepoznati njeni negativni efekti, odnosno razvoj sindroma višeorganske insuficijencije sa skoro 100% smrtnošću u odsustvu liječenja.
Normalno, IBP je odraz intrapleuralnog pritiska i jednak je nuli ili blago negativan (ispod atmosferskog). Blago povećanje IBP-a (3-15 mm Hg) može se uočiti kod mehaničke ventilacije, u postoperativnom periodu, kod gojaznosti. Kompartment sindrom (ili sindrom kompresije) nastaje kada pritisak u zatvorenoj trbušnoj šupljini poraste do nivoa koji prekida normalan normalan dotok krvi u trbušne organe. Prag za takav pritisak varira u zavisnosti od stepena zapremine i usklađenosti trbušnog zida. Umjereno povećanje IBP-a može se nadoknaditi transfuzijom tekućine. Kada IBP dostigne 25 mm Hg i više, dolazi do poremećaja protoka krvi u velikim intraabdominalnim sudovima, što može dovesti do jetreno-bubrežne insuficijencije, kardiovaskularnog i respiratornog zatajenja. Shodno tome, pravovremena dijagnoza i pravilan tretman ovog sindroma je ključ uspješne terapije u ovakvim stanjima.
Merenje IBP-a
Postoji nekoliko metoda za mjerenje IBP-a koje se dijele na direktne (tokom laparoskopije) i indirektne, kada se mjeri pritisak u organima i anatomskim strukturama (femoralna vena, želudac, mjehur), što odražava promjene tlaka u trbušnoj šupljini. Najrasprostranjenija tehnika koja koristi merenje pritiska u bešici. Sa intravezikalnim volumenom od oko 50 - 100 ml, zidovi mjehura djeluju kao pasivna membrana, što omogućava mjerenje tlaka IBP-a kroz urinarni kateter. Linearni odnos između intravezikalnog pritiska i IBP-a ostaje u rasponu od 5 - 70 mm Hg.
Tehnika uključuje ubrizgavanje 10 ml sterilnog fiziološkog rastvora u praznu bešiku kroz običnu bešiku urinarni kateter. Nakon toga, drenažna cijev kateterskog sistema se odvaja od posude za sakupljanje urina i spaja na manometar ili sondu. Nulta tačka je nivo pubične simfize. Neki autori su koristili modificirani gastrotonometar.
Učestalost pojavljivanja i faktori rizika
Učestalost ovog sindroma u općoj hirurškoj praksi još nije detaljno procijenjena, ali je sasvim jasno da se kod nekih kategorija pacijenata javlja znatno češće. Ovi pacijenti uključuju tupu i prodornu traumu abdomena, rupturu aneurizme abdominalna aorta, tumori trbušne šupljine, pankreatitis, masivni ascites, transplantacija jetre.
Tabela 1. Faktori rizika za nastanak sindroma abdominalne hipertenzije
|
Subdivision |
|
|
Povećana zapremina intraabdominalne tečnosti |
Traumatsko krvarenje |
|
Visceralni edem |
pankreatitis |
|
Pneumperitoneum |
Laparoskopija |
|
Intestinalni gasovi |
Akutna dilatacija želuca |
|
čvrsti predmeti |
Neizlječiv zatvor |
|
Faktori trbušnog zida |
Gubitak volumena abdomena nakon popravke kile ili popravke kile |
Pitanja patofiziologije povišenog intraabdominalnog pritiska
Kronično (sporo) povećanje intraabdominalnog volumena može se nadoknaditi promjenama u popuštanju trbušnog zida. U situacijama kada se povećanje ovog volumena događa brzo ili je rezervni kapacitet popuštanja trbušnog zida iscrpljen, uočava se povećanje IBP-a. Istovremeno, faktori kao što su brzina povećanja volumena, prisustvo mišićnog spazma zbog peritonizma mogu uticati na stepen povećanja pritiska.
Stepen povećanja IBP-a se klasifikuje u zavisnosti od podataka dobijenih tokom njegovog merenja (videti tabelu 3).
Sistemski efekti povišenog IBP-a
Kardiovaskularni sistem:
Razne studije su pokazale da s povećanjem IBP-a dolazi do smanjenja promjera intra- i subhepatičnih odjeljaka donje šuplje vene. Takva kompresija je bila praćena smanjenjem venskog povrata iz donje polovice trupa. Budući da je povećanje IBP-a praćeno povećanjem intratorakalnog pritiska, to je dodatno pogoršalo uslove za održavanje normalnog venskog povratka. Naravno, sve ove pojave kod pacijenata sa hipovolemijom se manifestuju u mnogo većoj meri.
Istovremeno dolazi do smanjenja minutnog volumena srca zbog povećanja perifernog vaskularnog otpora (zbog plućne i sistemske komponente) i promjene ventrikularne komplijanse.
Istovremeno, krvni pritisak ostaje na dovoljno normalnom nivou dugo vrijeme, može čak i porasti neko vrijeme zbog značajnog povećanja PSS-a. Prenos povećanog pritiska u trbušnoj duplji na centralne vene(po analogiji sa PEEP) je praćen povećanjem i CVP i klinastog pritiska plućna arterija. Stoga prisustvo visokih vrijednosti CVP ne znači odsustvo hipovolemije. Pouzdaniji pokazatelj nivoa volemije u ovim stanjima je mjerenje rezidualnog dijastoličkog volumena LV (ehokardiografija) ili korekcija CVP-a vrijednošću IBP-a ili interpleuralnog pritiska.
Venska kongestija koja prati povećanje IBP-a je praćena povećanim rizikom od venotromboze.
Respiratornog sistema:
Sa povećanjem pritiska u trbušnoj šupljini, dijafragma se progresivno pomiče u grudni koš, što je praćeno povećanjem intratorakalnog pritiska i kompresijom plućnog parenhima. Klinički se to manifestira povećanjem kupola dijafragme. Pojavljuje se atelektaza, koja je praćena povećanjem ranžiranja i smanjenjem parcijalnog tlaka kisika u krvi. Smanjenje CO također dovodi do povećanja ranžiranja. Kao što je već spomenuto, plućni vaskularni otpor se povećava. Sve veća neusklađenost između ventilacije i perfuzije. Komplijansa grudnog koša i pluća je smanjena, a ventilacija se preraspoređuje uglavnom na vrhove pluća. Shodno tome, povećava se potreba za povećanjem inspiratornog pritiska, visokim vrijednostima PEEP, NPV i frakcije inhaliranog kisika kako bi se postigla adekvatna ventilacija. Dekompresiju trbušne šupljine prati vrlo brz oporavak narušenih funkcija.
bubrezi:
Povećanje IBP-a identifikovano je kao nezavisni faktor u razvoju zatajenja bubrega. Mehanizmi za nastanak akutnog zatajenja bubrega su višestruki. S povećanjem PSS, bubrežni protok krvi i, shodno tome, brzina glomerularne filtracije se smanjuju. Ove promjene dovode do oligurije, koja se može nastaviti uprkos obnavljanju minutnog volumena srca. pridružite se igri i hormonski uticaji u vidu povećanja lučenja ADH, aldosterona i renina, smanjenja lučenja atrijalnog natriuretskog peptida (zbog smanjenja venskog povratka). Biohemijske promjene u krvi odražavaju sve gore navedene promjene.
Sa povećanjem IBP-a može se uočiti povećanje ICP-a, a najvjerovatnije objašnjenje za ovu činjenicu je otežano vensko odtjecanje iz glave i vrata zbog povećanog intratorakalnog pritiska i CVP-a. Ove činjenice treba uzeti u obzir kada se kombinuje povećanje IBP-a ( tupa trauma abdomen na primjer) i TBI. Zanimljivo je da je benigno povećanje ICP-a opisano kod stanja kao što je gojaznost, posebno kod abdominalnog tipa. Hirurška dekompresija i gubitak težine bili su praćeni smanjenjem IBP-a.
Utjecaj na gastrointestinalni trakt:
S povećanjem IBP-a, uočava se ishemija crijevne sluznice zbog smanjenja mezenteričnog krvotoka. Također dolazi do smanjenja parcijalnog tlaka kisika u sluznici i povećanja proizvodnje slobodnih radikala, što smanjuje zaštitna svojstva crijevne sluznice i olakšava translokaciju bakterija.
Povećava se rizik od neuspjeha hirurških anastomoza. Smanjen protok krvi u jetri s povezanim poremećajima u metabolizmu u jetri, uključujući lijekove. Zanimljivo je da su slični efekti uočeni sa povećanjem IBP-a na nivo iznad 20 mm Hg.
Tabela 2. Sistemski efekti povišenog IBP-a.
Kliničke manifestacije
Sindrom abdominalnog odjeljka pojavljuje se kada se abnormalnosti organa pridruže povišenom IBP-u, vraćajući se u normalu nakon dekompresije. Kao što je ranije spomenuto, poremećaji organa se javljaju u nekoliko organa i sistema odjednom.
Kliničke manifestacije sindroma uključuju respiratornu insuficijenciju koju karakteriziraju smanjena plućna kompliansa, povećan inspiratorni tlak, hipoksija i hiperkapnija. Ponekad, da bi se postigle čak i male vrijednosti DO, potrebno je primijeniti vrlo visoke vrijednosti inspiratornog tlaka (tokom ventilacije pod pritiskom). Istovremeno, radiografija prsa otkriva porast kupola dijafragme sa smanjenjem volumena pluća.
Hemodinamske manifestacije uključuju tahikardiju, hipotenziju s normalnim ili povišenim CVP-om ili pritisak u plućnoj arteriji.
Disfunkcija bubrega se manifestira kao oligurija ili anurija s povećanjem azotemije. Istovremeno se ističe da OPN u nedostatku respiratorna insuficijencijačini dijagnozu kompartment sindroma malo vjerojatnom.
Treatment Issues
Naravno, najefikasnija u ovakvim stanjima je prevencija ili, realnije, rana dijagnoza. U tom slučaju potrebno je identificirati pacijente koji su skloni razvoju ovog stanja. Ove odluke se često donose odmah na operacionom stolu kod pacijenata koji su podvrgnuti operaciji zbog stanja koja su faktori rizika i koja su gore navedena. Glavna odluka je odluka i vrsta šivanja hirurške rane. Pokazalo se da je korištenje upijajućih mrežica praćeno boljim rezultatom kod pacijenata s povećanim rizikom u tom pogledu.
Drugi smjer liječenja je optimizacija nivoa perfuzije tkiva. Nekoliko indikatora, kao što su nivo laktata u plazmi, nedostatak baze i pH nivo želučane sluznice (želučana tonometrija), nazivaju se indikatorima optimalnosti perfuzije tkiva.
Tabela 3 Upravljanje povišenim IBP-om.
|
Izmjereni BBP |
Poduzete radnje |
|
|
10-15 mm Hg |
Održavanje normovolemije |
|
|
16-25 mmHg |
Postizanje hipervolemije |
|
|
26-35 mmHg |
Dekompresija |
|
|
> 35 mmHg |
Relaparotomija i dekompresija |
Gornja tabela pokazuje gradaciju intenzivne njege zavisno od stepena IAD hipertenzije. Treba uzeti u obzir da gornju tabelu treba koristiti samo kao opći vodič za djelovanje i uvijek treba uzeti u obzir posebnosti svakog pojedinačnog slučaja.
Trenutno je kirurška dekompresija jedini tretman koji je povezan sa značajnim smanjenjem mortaliteta u ovom stanju. U nedostatku tretmana (dekompresija), opisana je 100% smrtnost. Istovremeno, kada se koristi dekompresija, smrtnost se smanjuje na 20% kod rane dekompresije i do 43-62,5% kod kasne dekompresije.
Kao što je već spomenuto, sve kliničke i patofiziološke manifestacije abdominalnog kompartment sindroma su mnogo izraženije u prisustvu hipovolemije kod pacijenta. Poremećaji organa u ovom slučaju počinju od više rana faza i teže su. Stoga bi svi pacijenti kod kojih se sumnja na razvoj sindroma trebali biti podvrgnuti intenzivnoj njezi kako bi se oporavili. normalan nivo volemia. Nažalost, teško je naznačiti parametre infuzione terapije u ovoj grupi pacijenata zbog gore opisanih poteškoća u praćenju. U isto vrijeme, diureza i perfuzija crijevne sluznice se možda neće obnoviti neko vrijeme nakon obnove normovolemije.
Djelotvornost inotropa u ovoj situaciji ostaje nejasna.
Već spomenuti mišićni spazam kao posljedica peritonizma (ili peritonitisa) može doprinijeti održavanju ili povećanju intraabdominalne hipertenzije, stoga se svim pacijentima ove grupe preporučuje upotreba mišićnih relaksansa.
Neka pitanja anestezije kod pacijenata sa kompartment sindromom
Prije svega, sve veća nestabilnost ovakvih pacijenata može biti prepreka njihovom transportu u operacionu salu, stoga u mnogim jedinicama intenzivne njege kirurzi sada rade abdominalnu dekompresiju direktno u jedinici intenzivne njege.
U pravilu su kod takvih pacijenata narušena farmakokinetika i farmakodinamika lijekova i osjetljiviji su na kardiodepresivno djelovanje anestetika. S druge strane, promjene u BCC-u i krvotoku organa mogu povećati snagu anestetika.
Tokom hirurške dekompresije može doći do nekoliko potencijalno opasnih trenutaka.
Iznenadno smanjenje perifernog vaskularnog otpora nakon dekompresije može biti praćeno kardiovaskularnim kolapsom. Prije se preporučala upotreba inotropa (adrenalin, norepinefrin), ali većina sada u ovoj situaciji naginje agresivnoj upotrebi tekućina.
Oštar pad intratorakalnog tlaka sa značajnim smanjenjem (poboljšanjem) plućne usklađenosti u uvjetima ranije teške mehaničke ventilacije s visokim inspiratornim pritiscima prepun je oštećenja plućnog parenhima s isporukom neadekvatno velikog disajnog volumena.
I konačno, obnavljanje perfuzije prethodno neadekvatno prokrvljenih tkiva praćeno je oslobađanjem u opću cirkulaciju velike količine toksičnih produkata (laktat, adenozin, kalij), što je praćeno razvojem aritmije, depresije miokarda i vazodilatacije. . Kod pacijenata sa visokim stepenom abdominalne hipertenzije nakon dekompresije, 25% slučajeva razvije srčani zastoj sa 100% smrtnošću. Ovaj reperfuzijski sindrom se sprečava transfuzijom neposredno pre dekompresije sa 2 litre 0,45% natrijum hlorida koji sadrži 50 g manitola i 50 mEq natrijum bikarbonata.
Zatvaranje abdomena nakon dekompresije može biti odgođeno na duže vrijeme zbog crijevnog edema. Treba imati na umu da je potreba za tekućinom kod takvih pacijenata (sa otvorenim trbušne duplje) se naglo povećava - ponekad i do 10 - 20 l / dan. Hipotermija je ozbiljna opasnost. Relapsi su mogući uprkos dekompresiji, tako da praćenje IBP-a treba nastaviti nakon dekompresije. Takvi pacijenti dobro podnose enteralnu prehranu, što u ovom slučaju može doprinijeti brzom rješavanju crijevnog edema.
Književnost
- D. Hopkins et al "Intraabdominalna hipertenzija i sindrom abdominalnog kompartmenta" BJA CEPD Reviews, vol. 1, br. 2, april 2001.
- J. Bailey i ostali "Sindrom abdominalnog odjeljka" Crit Care 2000, 4: 23-29
- BH Saggi et al "Sindrom abdominalnog odjeljka" J Trauma, 1998, 45:597-609
Kompartment sindrom (Volkmanova kontraktura, kompartment sindrom potkolenice, sindrom tibijalnog ležaja u potkolenici) može se pojaviti iz sledećih razloga:
- hematomi u predelu preloma, drobljenje tkiva, posttraumatski mišići - uski (necepani) gips, kružni zavoji
- kompresija kreveta zbog unutrašnjeg krvarenja(poremećaji zgrušavanja krvi) ili oteklina zbog oštećenja krvnih žila ili začepljenja arterije (Tourniquet sindrom - tourniquet sindrom)
- Kružne opekotine 3. stepena sa edemom od opekotina
- nakon varus ili valgus osteotomije, prekomjerne trakcije prijeloma, intraosalne osteosinteze
- nakon ozljede arterija ekstremiteta s naknadnom revaskularizacijom
- funkcionalni kompartment sindrom (marširajući sindrom, zbog prevelikog opterećenja, uskih cipela)
- nefrotski sindrom sa sekundarnim kompartment edemom
Patogeneza
Hematom, ishemijski edem, distenzija izaziva porast pritiska, kompresiju mišićnog ležaja, smanjenje arterijske i venske krvi, povećanje propusnosti kapilara i povećanje otoka (začarani krug). Neuromuscular funkcionalni poremećaji uzrokuju ishemijsku nekrozu mišića, cicatricijalne mišićne kontrakture. Lokalizacija: posebno često na potkoljenici, ponekad na podlaktici.
Klasifikacija
- prijeteći kompartment sindrom: blagi neurološki simptomi, netaknuti periferna cirkulacija, duboko tup
- manifestni kompartment sindrom: bol, edem, neurološki deficit, poremećena periferna cirkulacija
Klinika
Vodeći simptomi: ukočenost, napeti mišići, bol.
Sa strane donji ekstremiteti: pretibijalni bol, oticanje mekih tkiva, osjećaj napetosti, senzorni poremećaji, slabost pregibača prstiju i stopala između prvog i drugog prsta, pareza N. Peroneusa, N. tibialis - viseće stopalo), peronealna (petao) hod.
Sa strane gornji ud: bol, otok, osjećaj napetosti, poremećena osjetljivost, slabost mišića. arterijski puls, u pravilu je opipljiv (u nedostatku izrazito izraženog kompartment sindroma).
Dijagnostika
Anamneza (šema povrede) i klinički pregled, provjera 4 "K": kontraktilnost (kontraktilnost mišića), konzistencija, boja (boja kože), kapilarna cirkulacija.
Merenje subfascijalnog pritiska: ograničena perfuzija na 20 mm. Hg, razlika između dijastolni pritisak a pritisak u mišićnom krevetu treba da bude najmanje 30 mmHg, inače dolazi do izraženih poremećaja mikrocirkulacije.
Flebografija: često se radi kako bi se isključila flebotromboza. Kod kompartment sindroma utvrđuje se suženje dubokih vena ekstremiteta.
Dif. dijagnostika
- flebotromboza
- Phlegmasia coerulea dolens
- Tromboflebitis
- marširajuća gangrena (naprezanje mišića)
Tretman
Konzervativno liječenje prijetećeg kompartment sindroma - prehlada, povišen položaj ekstremiteta, antiflogistika, kontrola.
Hirurško liječenje - važna je pravovremena intervencija, rasterećenje zahvaćenog mišićnog ležaja seciranjem fascije (fasciotomija) tokom prvih 6 sati i otvoreni tretman rane. Sva 4 kreveta se otvaraju srednjim ili lateralnim rezom po dužini, kasnije je moguće postaviti sekundarni šav ili zatvoriti defekte razdvojenim kožnim režnjem ili mrežastim graftom.
Komplikacije kompartment sindroma
- Rebound-compartment sindrom (rebound sindrom): 6-12 sati nakon ponovnog oticanja mišića zbog brzog poboljšanja cirkulacije krvi i povećane propusnosti kapilara
- nekroza mišića i mekih tkiva: vrši se ekscizija nekrotičnog tkiva
- mišićne kontrakture (npr. kandžasti prsti): vrši se produžavanje tetiva
- rabdomioliza, Crush-bubreg (blokada bubrežnih tubula mioglobinom, otkazivanja bubrega), hiperkalemija, šok
- oštećenje živaca uslijed pritiska (posebno N. tibialis, N. peroneus)
Prevencija kompartment sindroma
- atraumatska operativna tehnika
- kod osteosinteze na gornjem ekstremitetu i potkoljenici nemojte koristiti fascijalne šavove
- u slučaju jakog edema izbjegavati nasilno zatezanje kože; ako je potrebno, ne stavljaju se šavovi ili se koža reže
- split gips i redovna kontrola gipsa; Pacijente koji se žale na bol ispod gipsa treba uvijek shvatiti ozbiljno i nadzirati
Patofiziologija
Kompartment sindrom (sindrom pozicijske kompresije) nastaje kada postoji razlika u pritisku između mišićnih sekcija, što dovodi do ishemije. Ostaje nejasno zašto neki ljudi doživljavaju povećanje pritiska u mišićnim dijelovima. Pacijenti se žale na bol koji se javlja ubrzo nakon pojave vježbe i traje nekoliko minuta nakon njihovog prekida. Također se mogu primijetiti parestezije, konvulzije i slabost. Visok krvni pritisak može uzrokovati privremenu neuropraksiju okolnih nerava. Dijagnoza se potvrđuje mjerenjem pritiska u donjem ekstremitetu prije vježbanja, a zatim 1 i 5 minuta nakon vježbanja. Ako nije moguće promijeniti način rada motoričke aktivnosti, za liječenje kompartment sindrom pribjegavanje otvorenoj ili endoskopskoj fasciotomiji zahvaćenih odjela.
Simptomi kompartment sindroma:
Bol koji nije podložan djelovanju ne-narkotičnih lijekova protiv bolova;
Smanjena osjetljivost;
Koža je blijeda, sjajna, "nategnuta", napeta;
Bol pri palpaciji i kontrakciji mišića;
Bol kod pasivnih pokreta u prstima;
Pritisak u fascijalnom slučaju je veći od 45 mm Hg.
Kasni simptomi:
paraliza;
Nema pulsa;
parestezija;
Kontraktura.
Inicijalni pregled
Provjerite vitalne parametre pacijenta, zabilježite prisutnost ili odsustvo hipotenzije, tahikardije.
Zamolite pacijenta da opiše prirodu doživljenog bola (intenzivan, dubok, pulsirajući).
Saznajte okolnosti povrede.
Provjerite svoj puls.
Provjerite boju kože.
Pomoću igle odredite prisustvo paralize, njen stepen.
Prva pomoć
Uklonite s pacijenta sve što može stisnuti dijelove tijela - prstenje, satove, narukvice.
Klinička manifestacija fascijalnog sindroma javlja se dosta kasno i svojom kliničkom težinom liječenje je djelotvorno samo u početnim fazama; u nekim slučajevima, uz kasnu dijagnozu, možemo govoriti samo o amputaciji u ranih datuma ili ortopedska korekcija postojećih poremećaja u kasnijim. Dijagnoza fascijalnog sindroma kod pacijenata s višestrukom traumom često je teška jer je nemoguće identificirati simptome kod pacijenata s oštećenim produktivnim kontaktom. Bolni sindrom mogu biti maskirani lijekovima protiv bolova koji se koriste. Osim toga, dinamika procesa može biti takva da oticanje mišića može početi ili napredovati u kasnijim periodima nakon ozljede.
Pripremite pacijenta za praćenje krvnog pritiska.
Instalirajte urinarni kateter.
Unesite prema uputama Vašeg ljekara:
° analgetici za smanjenje boli;
° sedativi, jer napetost dovodi do vazokonstrikcije;
° komponente krvi koje sprječavaju posljedice gubitka krvi;
° intravenski rastvori(Na primjer, fiziološki rastvor natrijum hlorid) za poboljšanje funkcije bubrega.
Sljedeće radnje
Stalno provjeravajte vitalne parametre pacijenta.
Pratite stanje zavoja.
Provjerite rezultate krvnih pretraga na hemoglobin, protrombin itd.
Preventivne mjere
Neophodno je promicati poštivanje ličnih sigurnosnih pravila, uključujući vožnju automobila, vožnju bicikla itd.
Ako je dijagnoza izolovanih ozljeda relativno laka, budući da sam pacijent često ukazuje na abnormalno stanje ozlijeđenog ekstremiteta, onda se kod bolesnika bez svijesti, teške ozljede abdomena, šok hipotenzija, vaskularno oštećenje često dijagnosticira kasno, kada je vrijeme isteklo. već je izgubljen da bi se obnovio protok krvi i jedini izlaz je amputacija udova. Uloga traumatologa u ovoj situaciji je da postavi dijagnozu što je ranije moguće, jer svaki sat kašnjenja pacijenta približava amputaciji. Iako je vaskularno šivanje prerogativ angiohirurga, traumatolog je aktivno uključen u ovu operaciju, budući da je njena prva faza stabilna osteosinteza.Ne govorimo o oštećenjima arterija ekstremiteta prilikom povreda i otvorenih preloma, kada dijagnozu u većini slučajeva postavlja lekar hitne pomoći. Najveća poteškoća je vaskularno oštećenje at zatvoreni prelomi i dislokacije. Oštećenje arterija obično nastaje u predjelu gdje se nalaze blizu kosti ili su učvršćene mišićima, ligamentima i kostima. Potonji mehanizam je tipičan za oštećenje poplitealne arterije kod dislokacija potkoljenice. Što je kolateralna mreža manje razvijena, veća je vjerovatnoća razvoja perzistentne ishemije ekstremiteta i, kao tragičnog ishoda, amputacije uda.
Zatvorene vaskularne povrede su 2 vrsteOpis: oštećenja vaskularni zid do pune dubine u vidu potpunih i parcijalnih ruptura glavnih arterija i kompresije arterija, što dovodi do njihovog spazma, a zatim i tromboze (sl. 3-27).
U potonjem slučaju, kod vanjskog integriteta vaskularnog zida obično dolazi do oštećenja intime. Zatvoreno vaskularno oštećenje promoviše aterosklerotske promjene u vaskularnom zidu.
Dijagnoza je relativno laka kod svjesnih žrtava, a predstavlja velike poteškoće kod pacijenata u komi i s hipotenzijom produženom šokom. Uvijek je potrebno poštovati Bohlerovo pravilo: kod svakog prijeloma ili iščašenja većeg segmenta ekstremiteta potrebno je pregledati udove. izgled udovi (tokom ishemije, blijedo je sa mramornim mrljama), prisustvo brzo rastućih hematoma (kada pukne femoralna arterija, volumen bedra raste bukvalno pred našim očima); temperatura distalnih dijelova oba ekstremiteta, pulsiranje perifernih sudova na tipičnim tačkama (radijalna arterija na gornjem ekstremitetu, dorzalna arterija stopala i stražnja tibijalna arterija na donjem ekstremitetu), punjenje vena šake i stopala, punjenje kapilara nokatnog ležišta na šaci i stopalu.
Rice. 3-27. Shema oštećenja glavnih arterija sa zatvorenim prijelomima i dislokacijama, a - tromboza; b - ruptura intime; c - odvajanje unutrašnje obloge arterije; g - grč.
Također provjeravaju taktilnu i bolnu osjetljivost perifernih dijelova udova i sposobnost pomicanja prstiju šake ili stopala. Ako su rezultati pregleda sumnjivi, što se dešava kod niskog krvnog pritiska i uvođenja vazopresora pacijentu, nakon 0,5-1 h ponovo se utvrđuje stanje arterijskog krvotoka ekstremiteta.
Pri najmanjoj sumnji na povredu magistralnih krvnih sudova neophodna je konsultacija angiohirurga i dalji pregled koji uključuje ultrazvuk (doplerografiju) i angiografiju. Operaciju obnavljanja krvotoka zajednički izvode angiohirurg i traumatolog, jer pouzdanu angioplastiku nije moguće izvesti bez osteosinteze. U budućnosti većina ovih pacijenata ostaje pod nadzorom traumatologa uz aktivni nadzor angiohirurga, budući da je pacijentima potrebna antikoagulantna terapija.
Ishemija ekstremiteta karakteristična je i za tzv. kompartment sindrom, koji je kompleks simptoma koji nastaje kada se poveća pritisak tkiva u zatvorenim mišićno-koštano-fascijalnim prostorima. Ishemija može biti toliko jaka da uzrokuje nekrozu mišića, međutim, za razliku od ozljeda glavnih arterija, vitalnost perifernih dijelova ekstremiteta je općenito očuvana. Nekrotizirani mišići i živci degeneriraju i gube svoju funkciju, što rezultira otežanim kretanjem šake i stopala i stvaranjem kontraktura.
Tipičan ishod kompartment sindroma je Volkmannova kontraktura šake opisana u 19. veku kod dece.
Kompartment sindrom nastaje iz vanjskih i unutrašnjih uzroka. Vanjski uzroci uključuju kompresiju gipsom ili zavoji, prekomjerna trakcija kod prijeloma. Spoljašnji uzroci nastaju lošim praćenjem pacijenata i mogu se na vrijeme otkloniti bez negativnih posljedica. Unutrašnji uzroci- ovo je krvarenje u fascijalnom krevetu s istovremenim kršenjem venskog odljeva. Krvarenje nastaje kada je ud neko vrijeme komprimiran, što se često opaža kod ozljeda unutar vozila. Oštećuju se ne samo mišići, već i zidovi arteriola i venula u ovom području, od kojih su neke trombozirane. Otok fascijalnih prostora se brzo povećava, što povećava kompresiju vena i arterija i doprinosi pojavi ishemije. Pritisak u tkivima se povećava za 10-30 puta. Prijelomi kostiju u ovom segmentu ekstremiteta obično su višestruko usitnjeni, pri čemu su oštećene intraossealne i vankoštane žile i postoji veliki hematom.
Klinička slika kompartment sindrom, za razliku od oštećenja glavnih krvnih žila, ne pojavljuje se odmah, već nakon nekoliko sati. Rastuće zategnuto oticanje oštećenog segmenta i distalnog ekstremiteta, kože dobijaju plavkasto-bledu boju. Periferna pulsacija je definisana, ali oslabljena u odnosu na drugi ekstremitet. Subungualne kapilare se nakon pritiska pune sa zakašnjenjem većim od 2 s. Mišićna funkcija je oštro poremećena - pokreti prstiju ili ruke su ili odsutni ili se izvode s malom amplitudom.
Osjetljivost kože stopala ili šake je smanjena ili izostaje. Dopler studija pokazuje prohodnost velikih krvnih sudova, prisustvo intramuskularnih hematoma, na arteriogramu su žile prohodne, ali im je prečnik značajno sužen, kolateralna mreža je iscrpljena. U inostranstvu su predloženi uređaji za merenje subfascijalnog pritiska, ali kod nas još nisu našli široku primenu.
Liječenje pravog kompartment sindroma je fasciotomija, pražnjenje hematoma i drenaža..
Ali hirurška metoda primjenjujemo tek nakon niza konzervativnih mjera. Ud žrtve stavlja se na Belerovu udlagu, vrši se punkcija i pražnjenje subfascijalnih hematoma, te se smanjuje opterećenje u skeletnoj trakciji. Kod velike većine pacijenata ove mjere imaju pozitivan učinak. Ako se ne dogodi u roku od 2 sata, indikovana je fasciotomija. Najčešće se izvodi na potkoljenici. Tehnika fasciotomije je sljedeća. U gornjoj trećini noge ispred između tibije i fibule, koža i fascija su prerezani za 4 cm. Obično blijedo obojeni mišići odmah izboče iz subfascijalnog prostora, praktički ne krvare. Uskim makazama potkožno secira fascija uzduž i distalno, na kraju makaza se napravi isti rez, ponovo se pregledaju mišići, a fascija se na sličan način secira još distalnije od donje trećine potkoljenice.
Stražnji fascialni prostor se otvara na isti način od srednjih rezova duž stražnja površina potkoljenice. U blizini prijeloma, mišićna vlakna se spajaju stezaljkom i hematom se oslobađa. Obično mišići postaju ružičasti, počinju krvariti. Rane ne zarastaju odmah. Kožni šavovi se postavljaju nakon 3 dana, kada se u potpunosti obnovi krvotok udova.
Ni u jednom slučaju nije bilo fatalnih poremećaja cirkulacije ekstremiteta, koji bi zahtijevali amputaciju, međutim, naknadna atrofija mišića dovela je do formiranja "konjske noge" kod svake 4. žrtve.
V.A. Sokolov
Višestruke i kombinovane povrede botox kazan


