29.05.2019
Enflamasyonun formları ve aşamaları. Enflamasyon: genel özellikler, alteratif ve eksüdatif enflamasyonun patomorfolojisi.
Genel bilgi
Enflamasyon- çeşitli ajanların etkisinin neden olduğu doku hasarına karşı karmaşık bir lokal vasküler-mezenkimal reaksiyon. Bu reaksiyon, hasara neden olan ajanı yok etmeyi ve hasarlı dokuyu onarmayı amaçlar. Filogenez sırasında gelişen bir reaksiyon olan inflamasyon, koruyucu ve adaptif bir karaktere sahiptir ve sadece patolojinin değil aynı zamanda fizyolojinin de unsurlarını taşır. Enflamasyon gövdesi için böyle bir ikili anlam, onun kendine özgü bir özelliğidir.
19. yüzyılın sonlarında, I.I. Mechnikov, iltihabın vücudun evrim sürecinde gelişen adaptif bir reaksiyonu olduğuna ve en önemli tezahürlerinden birinin patojenik ajanların mikrofajları ve makrofajları tarafından fagositoz olduğuna ve böylece vücudun iyileşmesini sağladığına inanıyordu. Ancak iltihabın onarıcı işlevi I.I. Mechnikov gizlidir. İltihabın koruyucu niteliğine vurgu yaparak, aynı zamanda iltihaplanma reaksiyonu olan doğanın iyileştirici gücünün henüz mükemmele ulaşmış bir adaptasyon olmadığına inanıyordu. I.I.'ye göre Mechnikov'a göre, bunun kanıtı, iltihaplanmanın eşlik ettiği sık görülen hastalıklar ve bunlardan kaynaklanan ölümlerdir.
Enflamasyonun etiyolojisi
Enflamasyona neden olan faktörler biyolojik, fiziksel (travmatik dahil), kimyasal olabilir; endojen veya eksojen kökenlidirler.
İle fiziksel faktörler, Enflamasyona neden olan radyasyon ve elektrik enerjisi, yüksek ve Düşük sıcaklık, çeşitli yaralanmalar.
kimyasal faktörler inflamasyon farklı olabilir kimyasal maddeler, toksinler ve zehirler.
Enflamasyonun gelişimi, yalnızca bir veya başka etiyolojik faktörün etkisiyle değil, aynı zamanda organizmanın reaktivitesinin özelliğiyle de belirlenir.
Enflamasyonun morfolojisi ve patogenezi
Enflamasyon mikroskobik bir odak veya geniş bir alanın oluşumu ile ifade edilebilir, sadece odak değil, aynı zamanda dağınık bir karaktere sahiptir. Bazen iltihap oluşur doku sistemi, o zaman konuş sistemik inflamatuar lezyonlar ( romatizmal hastalıklar bağ dokusunun sistemik inflamatuar lezyonları, sistemik vaskülit, vb.). Bazen lokalize ve sistemik inflamasyonu ayırt etmek zordur.
Bölgede iltihap gelişiyor histi ve aşağıdaki ardışık gelişen evrelerden oluşur: 1) değişiklik; 2) eksüdasyon; 3) hematojen ve histiyojenik hücrelerin ve daha az sıklıkla parankimal hücrelerin (epitel) proliferasyonu. Bu fazların ilişkisi Şema IX'da gösterilmektedir.
değişiklik- doku hasarı başlangıç aşaması iltihap ve tezahür farklı tür distrofi ve nekroz. Enflamasyonun bu aşamasında, biyolojik olarak aktif maddelerin - enflamatuar aracıların salınımı vardır. BT - başlatıcı kinetiği belirleyen inflamasyon Tahrik edici cevap.
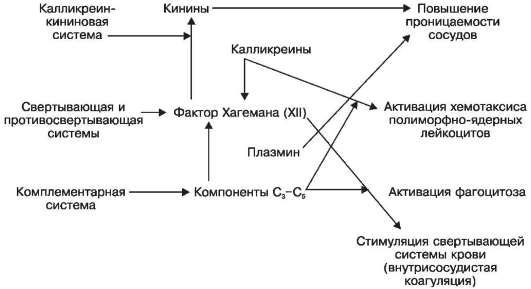
Enflamatuar aracılar, plazma (hümoral) ve hücresel (doku) kaynaklı olabilir. Plazma kökenli aracılar- bunlar kallikrein-kinin (kininler, kallikreinler), pıhtılaşma ve pıhtılaşma önleyici (XII kan pıhtılaşma faktörü veya Hageman faktörü, plazmin) ve tamamlayıcı (bileşenler C3 -C5) sistemlerinin temsilcileridir. Bu sistemlerin aracıları mikrodamarların geçirgenliğini arttırır, polimorfonükleer lökositlerin kemotaksisini, fagositoz ve intravasküler pıhtılaşmayı aktive eder (Şema X).
Hücresel kökenli aracılar efektör hücrelerle ilişkili - mastositler (doku bazofilleri) ve histamin, serotonin, yavaş reaksiyona giren bir anafilaksi maddesi vb. salgılayan bazofilik lökositler; histamin, serotonin ve prostaglandinlere ek olarak lizozomal enzimler de üreten trombositler; lökokinden zengin polimorfonükleer lökositler
Şema IX. Enflamasyonun evreleri
Şema X. Plazma (hümoral) kökenli enflamatuar aracıların etkisi
 mi, lizozomal enzimler, katyonik proteinler ve nötr proteazlar. Enflamatuar aracıları üreten efektör hücreler aynı zamanda bağışıklık tepkilerinin hücreleridir - monokinlerini serbest bırakan makrofajlar (interlökin I) ve lenfokinler üreten lenfositler (interlökin II). Sadece hücresel kökenli aracılarla ilişkili değildir mikrodamarların artan geçirgenliği
ve fagositoz;
onlarda var bakterisidal etki,
neden ikincil değişiklik
(histoliz), dahil bağışıklık mekanizmaları
inflamatuar bir yanıtta proliferasyonu düzenlemek
ve hücre farklılaşması
hasar odağının bağ dokusu ile onarılmasını, telafi edilmesini veya değiştirilmesini amaçlayan iltihaplanma alanında (Şema XI). Enflamasyon alanındaki hücresel etkileşimlerin iletkeni makrofaj.
mi, lizozomal enzimler, katyonik proteinler ve nötr proteazlar. Enflamatuar aracıları üreten efektör hücreler aynı zamanda bağışıklık tepkilerinin hücreleridir - monokinlerini serbest bırakan makrofajlar (interlökin I) ve lenfokinler üreten lenfositler (interlökin II). Sadece hücresel kökenli aracılarla ilişkili değildir mikrodamarların artan geçirgenliği
ve fagositoz;
onlarda var bakterisidal etki,
neden ikincil değişiklik
(histoliz), dahil bağışıklık mekanizmaları
inflamatuar bir yanıtta proliferasyonu düzenlemek
ve hücre farklılaşması
hasar odağının bağ dokusu ile onarılmasını, telafi edilmesini veya değiştirilmesini amaçlayan iltihaplanma alanında (Şema XI). Enflamasyon alanındaki hücresel etkileşimlerin iletkeni makrofaj.
Plazma ve hücresel kaynaklı aracılar birbirine bağlıdır ve geri besleme ve karşılıklı destek ile otokatalitik reaksiyon prensibi üzerinde çalışır (bkz. Şema X ve XI). Aracıların etkisine, efektör hücrelerin yüzeyindeki reseptörler aracılık eder. Bundan, bazı arabulucuların zaman içinde başkaları tarafından değiştirilmesinin, iltihaplanma alanındaki hücresel formlarda - fagositoz için polimorfonükleer bir lökositten onarım için makrofaj monokinleri tarafından aktive edilen bir fibroblasta - bir değişikliğe neden olduğu takip edilir.
eksüdasyon- nörotransmitterlerin değişmesini ve salınmasını hızlı bir şekilde takip eden aşama. Birkaç aşamadan oluşur: mikro dolaşım yatağının kanın reolojik özelliklerinin ihlali ile reaksiyonu; mikrovaskülatür düzeyinde artan vasküler geçirgenlik; kan plazmasının bileşenlerinin eksüdasyonu; kan hücrelerinin göçü; fagositoz; eksüda ve inflamatuar hücre infiltrat oluşumu.
Şema XI. Hücresel (doku) kökenli inflamatuar aracıların etkisi
nia
 Mikro dolaşım yatağının kanın reolojik özelliklerinin ihlali ile reaksiyonu- iltihabın en parlak morfolojik belirtilerinden biri. Mikrodamarlardaki değişiklikler bir refleks spazmı, arteriyollerin ve prekapillerlerin lümeninde bir azalma ile başlar, bunun yerini hızla iltihaplanma bölgesinin tüm vasküler ağının ve her şeyden önce kılcal damarların ve venüllerin genişlemesi alır. inflamatuar hiperemi sıcaklıkta artışa neden olur (kalori) ve kızarıklık (rubor) iltihaplı bölge. İlk spazm ile arteriollerdeki kan akışı hızlanır ve ardından yavaşlar. AT lenf damarları, kanda olduğu gibi, önce lenf akışının hızlanması ve ardından yavaşlaması vardır. Lenfatik damarlar lenf ve lökositlerle taşar.
Mikro dolaşım yatağının kanın reolojik özelliklerinin ihlali ile reaksiyonu- iltihabın en parlak morfolojik belirtilerinden biri. Mikrodamarlardaki değişiklikler bir refleks spazmı, arteriyollerin ve prekapillerlerin lümeninde bir azalma ile başlar, bunun yerini hızla iltihaplanma bölgesinin tüm vasküler ağının ve her şeyden önce kılcal damarların ve venüllerin genişlemesi alır. inflamatuar hiperemi sıcaklıkta artışa neden olur (kalori) ve kızarıklık (rubor) iltihaplı bölge. İlk spazm ile arteriollerdeki kan akışı hızlanır ve ardından yavaşlar. AT lenf damarları, kanda olduğu gibi, önce lenf akışının hızlanması ve ardından yavaşlaması vardır. Lenfatik damarlar lenf ve lökositlerle taşar.
Avasküler dokularda (kornea, kalp kapakçıkları), iltihabın başlangıcında, değişiklik fenomeni baskındır ve daha sonra komşu bölgelerden gelen damarlar büyür (bu çok hızlı olur) ve enflamatuar reaksiyona dahil edilir.
Kanın reolojik özelliklerindeki değişiklikler yavaş kan akışına sahip genişlemiş venüllerde ve kılcal damarlarda, lökositlerin ve eritrositlerin kan akışındaki dağılımının bozulmasından oluşur. Polimorfonükleer lökositler (nötrofiller) eksenel akımdan çıkar, marjinal bölgede toplanır ve damar duvarı boyunca yer alır. kenar-
nötrofillerin tüm düzenlemesi onların yerine geçer. kenar ayakta, hangisi önce gelir göç geminin dışında.
Enflamasyonun odağındaki hemodinamik ve vasküler tondaki değişiklikler, durağanlık yerini alan kılcal damarlarda ve venüllerde tromboz. Aynı değişiklikler lenfatik damarlarda da meydana gelir. Böylece, iltihaplanma odağına sürekli kan akışı ile, lenflerin yanı sıra çıkışı da bozulur. Efferent kanın ve lenfatik damarların blokajı, inflamasyonun odağının, sürecin genelleşmesini önleyen bir bariyer görevi görmesine izin verir.
Mikrovaskülatür seviyesinde artan damar geçirgenliği inflamasyonun temel belirtilerinden biridir. Tüm doku değişiklikleri, iltihaplanma biçimlerinin özgünlüğü, büyük ölçüde vasküler geçirgenlik durumu, hasarının derinliği ile belirlenir. Mikrovaskülatür damarlarının artan geçirgenliğinin uygulanmasında büyük bir rol, hasarlı hücre ultrastrüktürlerine aittir, bu da aşağıdakilere yol açar: artan mikropinositoz. artan vasküler geçirgenlik ile ilişkili plazmanın sıvı kısımlarının doku ve boşluklarında eksüdasyon, kan hücrelerinin göçü, Eğitim eksüda(inflamatuar efüzyon) ve inflamatuar hücresel infiltrat.
eksüdasyon oluşturan parçalar plazma kan, mikrodolaşım yatağı içinde gelişen bir vasküler reaksiyonun tezahürü olarak kabul edilir. Kanın sıvı bileşenlerinin damarından çıkışında ifade edilir: su, proteinler, elektrolitler.
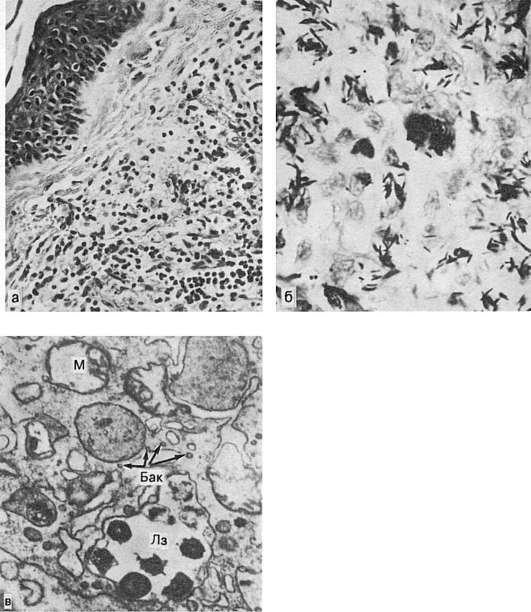
Kan hücrelerinin göçüşunlar. kan akışından kan damarlarının duvarından çıkışları, kemotaktik aracıların yardımıyla gerçekleştirilir (bkz. Şema X). Daha önce de belirtildiği gibi, göçten önce nötrofillerin marjinal konumu gelir. Damar duvarına yapışırlar (esas olarak kılcal damarlarda ve venüllerde), sonra endotel hücreleri arasında nüfuz eden süreçler (psödopodia) oluştururlar - interendotelyal göç(Şek. 63). Nötrofiller, büyük olasılıkla fenomene dayanarak bazal membranı geçerler. tiksotropi(tiksotropi - kolloidlerin viskozitesinde izometrik geri dönüşümlü azalma), yani. hücre zara dokunduğunda zar jelinin sola geçişi. Perivasküler dokuda nötrofiller psödopodia yardımıyla hareketlerini sürdürürler. Lökositlerin göç sürecine denir lökodiapedez, ve eritrositler - eritrodiapedez.
fagositoz(Yunancadan. fagos- yutmak ve kitolar- kap) - hem canlı (bakteri) hem de cansız (yabancı cisimler) doğasının çeşitli vücutlarının hücreleri (fagositler) tarafından emilim ve sindirim. Fagositler çeşitli hücreler olabilir, ancak iltihaplanmada nötrofiller ve makrofajlar en büyük öneme sahiptir.
Fagositoz, bir dizi biyokimyasal reaksiyonla sağlanır. Fagositoz sırasında, fagositoz için enerji üretmek için gerekli olan gelişmiş anaerobik glikojenoliz ile ilişkili olan fagosit sitoplazmasındaki glikojen içeriği azalır; glikojenolizi bloke eden maddeler ayrıca fagositozu da engeller.
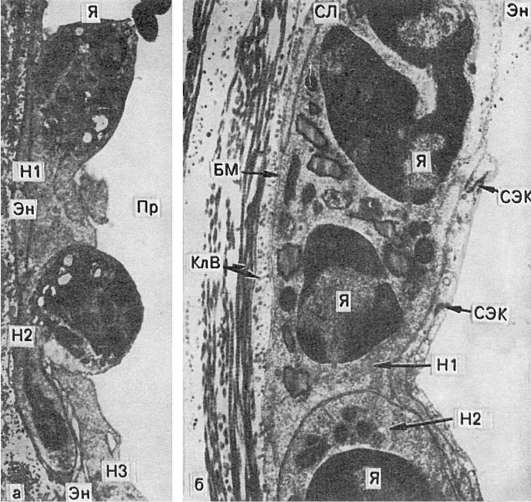 Pirinç. 63. Enflamasyon sırasında lökositlerin damar duvarından göçü:
Pirinç. 63. Enflamasyon sırasında lökositlerin damar duvarından göçü:
a - nötrofillerden biri (H1) endotel (En) ile yakından bitişiktir, diğeri (H2) iyi tanımlanmış bir çekirdeğe (N) sahiptir ve endotel içine (En) nüfuz eder. Bu lökositin çoğu subendotelyal tabakada bulunur. Bu bölgedeki endotelde üçüncü lökositin (H3) psödopodisi görülür; Pr - geminin lümeni. x9000; b - iyi konturlu çekirdeklere (N) sahip nötrofiller (SL), endotel ile bazal membran (BM) arasında bulunur; bazal membranın arkasındaki endotel hücreleri (ECC) ve kollajen liflerinin (CLF) bağlantıları. x20.000 (Flory ve Grant'e göre)
İstila edilmiş bir sitomembran (fagositoz - fagosit sitomembranının kaybı) ile çevrili fagositik bir nesne (bakteri) oluşur. fagozom. Bir lizozomla birleştiğinde, fagolizozom(ikincil lizozom), hücre içi sindirimin hidrolitik enzimler yardımıyla gerçekleştirildiği - tamamlanmış fagositoz(Şek. 64). Tamamlanmış fagositozda, nötrofil lizozomlarının antibakteriyel katyonik proteinleri önemli bir rol oynar; daha sonra sindirilen mikropları öldürürler. Mikroorganizmaların fagositler tarafından, daha sıklıkla makrofajlar tarafından sindirilmediği ve sitoplazmalarında çoğaldığı durumlarda, bunlardan bahsederler. eksik fagositoz, veya endositobiyoz. Onun
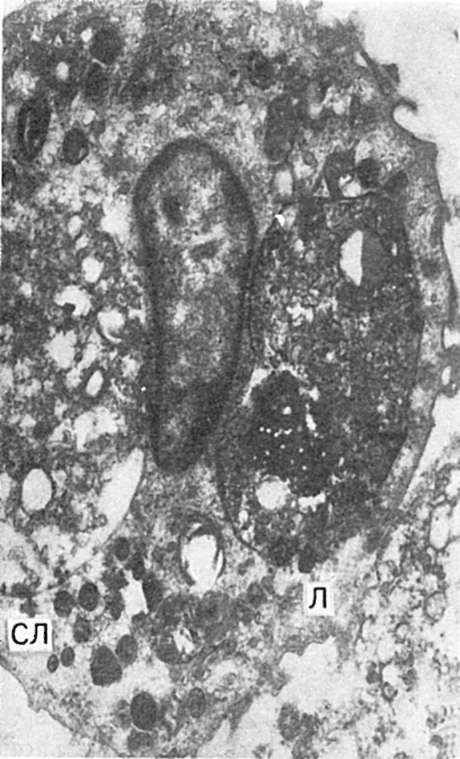 Pirinç. 64. Fagositoz. Fagosite edilmiş lökosit fragmanları (SL) ve lipid kapanımları (L) içeren makrofaj. elektronogram. x 20.000.
Pirinç. 64. Fagositoz. Fagosite edilmiş lökosit fragmanları (SL) ve lipid kapanımları (L) içeren makrofaj. elektronogram. x 20.000.
birçok nedenle, özellikle makrofaj lizozomlarının yetersiz miktarda antibakteriyel katyonik protein içerebilmesi veya bunlardan tamamen yoksun olması gerçeğiyle açıklanmaktadır. Bu nedenle fagositoz her zaman vücudun koruyucu bir reaksiyonu değildir ve bazen mikropların yayılması için ön koşulları yaratır.
Eksüda oluşumu ve inflamatuar hücre infiltratı yukarıda açıklanan eksüdasyon işlemlerini tamamlar. Kanın sıvı kısımlarının eksüdasyonu, lökositlerin göçü, eritrositlerin diapedezi, etkilenen dokularda veya vücut boşluklarında iltihaplı bir sıvının - eksüdanın ortaya çıkmasına neden olur. Dokuda eksüda birikmesi, hacminde bir artışa yol açar. (tümör) sinir sıkışması ve ağrı (dolor), inflamasyon sırasında ortaya çıkması, aracıların (bradikinin) etkisi ile bir doku veya organın işlevinin ihlali ile de ilişkilidir. (işlev laesa).
Tipik olarak, eksüda %2'den fazla protein içerir. Damar duvarının geçirgenlik derecesine bağlı olarak, farklı proteinler dokuya nüfuz edebilir. Vasküler bariyerin geçirgenliğinde hafif bir artışla, esas olarak albüminler ve globulinler içinden nüfuz eder ve yüksek derecede geçirgenlikle, büyük moleküler proteinler, özellikle fibrinojen de onlarla birlikte ortaya çıkar. Bazı durumlarda, nötrofiller eksüdada baskındır, diğerlerinde - lenfositler, monositler ve histiyositler, diğerlerinde - eritrositler.
Eksüda hücrelerinin sıvı kısmında değil, dokularda birikmesi ile konuşurlar. inflamatuar hücre infiltratı, Hem hematojen hem de histiyojenik elementlerin baskın olabileceği.
Çoğalma(üreme) hücrelerin hasarlı dokuyu restore etmeyi amaçlayan enflamasyonun son aşamasıdır. Mezenkimal kambiyal hücrelerin, B- ve T-lenfositlerin ve monositlerin sayısı artar. Enflamasyon odağında hücreler çoğaldığında, hücre farklılaşması ve transformasyonu gözlemlenir (Şema XII): kambiyal mezenkimal hücreler farklılaşır. fibroblastlar; B-lenfositler
Şema XII. Enflamasyon sırasında hücrelerin farklılaşması ve dönüşümü
 eğitime yol açmak Plazma hücreleri. Görünüşe göre T-lenfositler başka biçimlere dönüşmezler. monositler yol açar histiyositler ve makrofajlar. Makrofajlar bir eğitim kaynağı olabilir epiteloid ve dev hücreler(hücreler yabancı vücutlar ve Pirogov-Langhans).
eğitime yol açmak Plazma hücreleri. Görünüşe göre T-lenfositler başka biçimlere dönüşmezler. monositler yol açar histiyositler ve makrofajlar. Makrofajlar bir eğitim kaynağı olabilir epiteloid ve dev hücreler(hücreler yabancı vücutlar ve Pirogov-Langhans).
Fibroblast proliferasyonunun çeşitli aşamalarında, Ürün:% s aktiviteleri - protein kolajen ve glikozaminoglikanlar, belli olmak argirofilik ve kollajen lifleri, hücreler arası madde bağ dokusu.
Enflamasyon sırasında proliferasyon sürecinde de yer alır. epitel(bkz. Şema XII), özellikle cilt ve mukoza zarlarında (mide, bağırsaklar) belirgindir. Bu durumda, çoğalan epitel polipöz büyümeler oluşturabilir. Enflamasyon alanında hücre çoğalması bir onarım görevi görür. Aynı zamanda, çoğalan epitel yapılarının farklılaşması ancak bağ dokusunun olgunlaşması ve farklılaşması ile mümkündür (Garshin V.N., 1939).
Tüm bileşenleri ile iltihaplanma, yalnızca fetal gelişimin sonraki aşamalarında ortaya çıkar. Fetüste, yenidoğanda ve çocukta iltihaplanmanın bir takım özellikleri vardır. Enflamasyonun ilk özelliği, filogenetik olarak daha yaşlı oldukları için alternatif ve üretken bileşenlerinin baskın olmasıdır. Yaşla ilişkili inflamasyonun ikinci özelliği, yerel süreç immünogenez ve bariyer doku organlarının anatomik ve fonksiyonel olgunlaşmamışlığı nedeniyle dağılım ve genelleme.
Enflamasyonun düzenlenmesi hormonal, sinirsel ve bağışıklık faktörleri. Hipofiz bezinin somatotropik hormonu (GH), deoksikortikosteron, aldosteron gibi bazı hormonların inflamatuar yanıtı arttırdığı tespit edilmiştir. (iltihap önleyici hormonlar) diğerleri - hipofiz bezinin glukokortikoidleri ve adrenokortikotropik hormonu (ACLT), aksine, onu azaltır (anti-inflamatuar hormonlar). kolinerjik maddeler, inflamatuar mediatörlerin salınımını uyararak,
proinflamatuar hormonlar gibi davranır ve adrenerjik, aracı aktivitesini inhibe ederek, anti-inflamatuar hormonlar gibi davranırlar. Enflamatuar reaksiyonun şiddeti, gelişme hızı ve doğası aşağıdakilerden etkilenir: bağışıklık durumu. Enflamasyon, antijenik stimülasyon (duyarlılık) koşulları altında özellikle hızlı ilerler; böyle durumlarda biri konuşur bağışıklık, veya alerjik, iltihap(bkz. İmmünopatolojik süreçler).
Çıkış inflamasyon etiyolojisine ve seyrin doğasına, vücudun durumuna ve içinde geliştiği organın yapısına bağlı olarak farklıdır. Doku bozunma ürünleri enzimatik bölünme ve fagositik rezorpsiyona uğrar, bozunma ürünlerinin rezorpsiyonu meydana gelir. Sayesinde hücre çoğalması iltihabın odağı yavaş yavaş bağ dokusu hücreleri ile değiştirilir. Enflamasyonun odağı küçükse, önceki dokunun tam restorasyonu meydana gelebilir. Önemli bir doku kusuru ile odak bölgesinde bir yara izi oluşur.
Enflamasyonun terminolojisi ve sınıflandırılması
Çoğu durumda, belirli bir dokunun (organın) iltihabının adı genellikle organ veya dokunun Latince ve Yunanca adlarına bir son eklenerek oluşur. -bu, ve Rusça'ya - -it. Bu nedenle, plevranın iltihabı olarak belirtilir. plörit- plörezi, böbrek iltihabı - nefrit- nefrit, diş eti iltihabı - diş eti iltihabı- diş eti iltihabı vb. Bazı organların iltihaplanması özel isimler. Bu nedenle, farenksin iltihaplanmasına anjina denir (Yunancadan. çapa- ruh, sıkma), zatürree - zatürree, içlerinde irin birikmesi ile bir dizi boşluğun iltihabı - ampiyem (örneğin, plevranın ampiyemi), saç folikülünün komşu ile pürülan iltihabı yağ bezi ve kumaşlar - çıban (lat. furiare- çıldırmak), vb.
Sınıflandırma. Enflamasyonun eksüdatif veya proliferatif fazının baskınlığına bağlı olarak, sürecin seyri ve morfolojik formlar dikkate alınır. Akışın doğasına göre, ayırt ederler. akut, subakut ve kronik iltihap, inflamatuar reaksiyonun eksüdatif veya proliferatif fazının baskınlığı ile - eksüdatif ve.
Yakın zamana kadar, inflamasyonun morfolojik formları arasında, alternatif inflamasyon, değişikliğin (nekrotik inflamasyon) baskın olduğu ve eksüdasyon ve proliferasyonun aşırı derecede zayıf olduğu veya hiç ifade edilmediği. Halihazırda, bu enflamasyon formunun varlığı, alternatif enflamasyon olarak adlandırılan durumda, enflamatuvar reaksiyonun özü olan vasküler-mezenkimal reaksiyonun (eksüdasyon ve proliferasyon) esasen olmadığı gerekçesiyle çoğu patolog tarafından reddedilmektedir. Yani, bu durumda, hakkında konuşmuyoruz iltihap oh oh nekroz. Alternatif inflamasyon kavramı, inflamasyonun "besleyici teorisinden" (hatalı olduğu ortaya çıktı) yola çıkan R. Virchow tarafından yaratıldı, bu yüzden alternatif inflamasyon adını verdi. parankimal.
Morfolojik inflamasyon formları
eksüdatif inflamasyon
eksüdatif inflamasyon eksüdasyonun baskınlığı ve dokularda ve vücut boşluklarında eksüda oluşumu ile karakterize edilir. Eksüdanın doğasına ve inflamasyonun baskın lokalizasyonuna bağlı olarak, aşağıdaki eksüdatif inflamasyon türleri ayırt edilir: 1) seröz; 2) lifli; 3) pürülan; 4) kokuşmuş; 5) hemorajik; 6) nezle; 7) karışık.
Seröz inflamasyon.% 2'ye kadar protein ve az miktarda hücresel element içeren eksüda oluşumu ile karakterizedir. Seröz inflamasyonun seyri genellikle akuttur. Seröz boşluklarda, mukoza zarlarında ve meninkslerde daha sık, iç organlarda, ciltte daha az görülür.
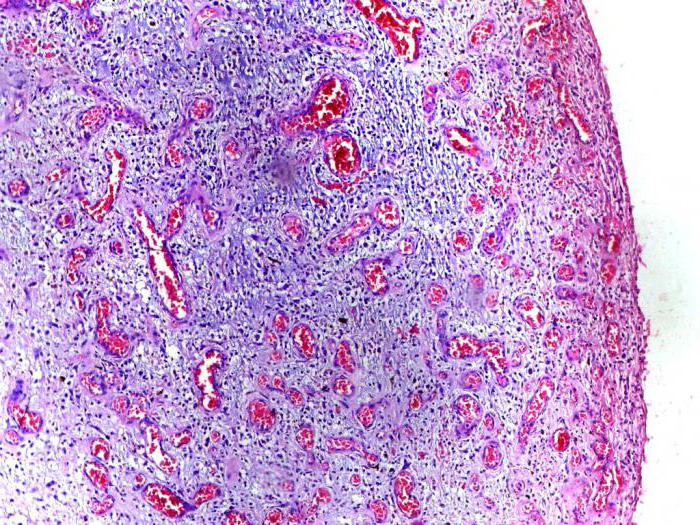
Morfolojik resim. AT seröz boşluklar seröz eksüda birikir - arasında sönük mezotelyal hücreler ve tek nötrofillerin baskın olduğu hücresel elementlerde zayıf bulutlu bir sıvı; kabuklar kanlı hale gelir. aynı resim çıkıyor seröz menenjit. Enflamasyon ile mukoza zarları, Aynı zamanda tam kan haline gelen mukus ve sönük epitel hücreleri eksüda ile karıştırılır, seröz nezle mukoza zarı (aşağıdaki nezle açıklamasına bakın). AT karaciğer sıvı perisinüzoidal boşluklarda birikir (Şekil 65), miyokard kas lifleri arasında böbreklerde - glomerüler kapsülün lümeninde. seröz inflamasyon deri, örneğin, bir yanık ile, epidermisin kalınlığında görünen, bulutlu bir efüzyonla dolu kabarcıkların oluşumu ile ifade edilir. Bazen eksüda epidermisin altında birikir ve onu alttaki dokudan büyük kabarcıklar oluşturarak eksfoliye eder.
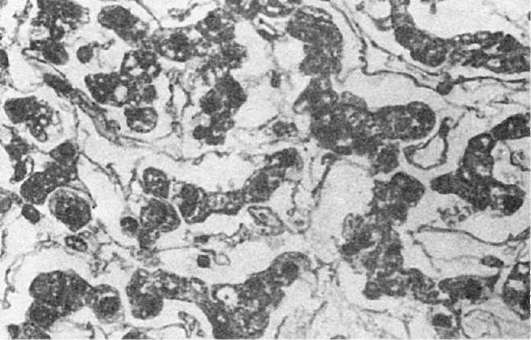 Pirinç. 65. seröz hepatit
Pirinç. 65. seröz hepatit
Neden seröz inflamasyon çeşitli bulaşıcı ajanlardır (mikobakteri tüberkülozu, Frenkel diplokok, meningokok, shigella), termal ve kimyasal faktörlere maruz kalma, otointoksikasyon (örneğin, tirotoksikoz, üremi ile).
Çıkış seröz inflamasyon genellikle uygundur. Önemli miktarda eksüda bile emilebilir. İç organlarda (karaciğer, kalp, böbrekler) skleroz bazen kronik seyrinde seröz inflamasyon sonucu gelişir.
Anlam derece tarafından belirlenir fonksiyonel bozukluklar. Kalp gömleğinin boşluğunda, efüzyon kalbin çalışmasını engeller, plevral boşlukta akciğerin çökmesine (sıkışmasına) yol açar.
fibröz inflamasyon. Etkilenen (nekrotik) dokuda fibrine dönüşen fibrinojen açısından zengin bir eksüda oluşumu ile karakterizedir. Bu süreç, nekroz bölgesinde büyük miktarda tromboplastinin salınmasıyla kolaylaştırılır. Fibröz iltihaplanma, organın kalınlığında daha az sıklıkla mukoza ve seröz zarlarda lokalizedir.
Morfolojik resim. Mukoza veya seröz zarın ("zarlı" iltihaplanma) yüzeyinde beyazımsı gri bir film belirir. Doku nekrozunun derinliğine, mukoza zarının epitelinin tipine bağlı olarak, film alttaki dokulara gevşek bir şekilde bağlanabilir ve bu nedenle kolayca ayrılabilir veya sıkıca ve dolayısıyla ayrılması zor olabilir. İlk durumda, krup hakkında ve ikincisinde - fibröz iltihabın difteritik varyantı hakkında konuşurlar.
krupöz inflamasyon(İskoçya'dan. grup- film) sığ doku nekrozu ve nekrotik kitlelerin fibrin ile emprenye edilmesi ile oluşur (Şekil 66). Alttaki doku ile gevşek bir şekilde ilişkili olan film, mukoza zarını veya seröz zarı matlaştırır. Bazen kabuğun olduğu gibi talaş serpilmiş gibi görünüyor. mukoza zarı kalınlaşır, şişer, film ayrılırsa yüzey hatası oluşur. seröz zar saçla kaplı gibi pürüzlü hale gelir - fibrin iplikleri. Bu gibi durumlarda fibrinli perikardit ile "kıllı bir kalp" hakkında konuşurlar. Arasında iç organlar krupöz inflamasyon gelişir akciğer - lober pnömoni(santimetre. Zatürre).
difteritik inflamasyon(Yunancadan. difter- kösele film) derin doku nekrozu ve nekrotik kitlelerin fibrin ile emprenye edilmesi ile gelişir (Şekil 67). üzerinde gelişir mukoza zarları. Fibröz film alttaki dokuya sıkıca lehimlenir, reddedildiği zaman derin bir kusur oluşur.
Fibröz iltihabın (krupöz veya difteritik) varyantı, daha önce belirtildiği gibi, sadece doku nekrozunun derinliğine değil, aynı zamanda mukoza zarlarını kaplayan epitel tipine de bağlıdır. Skuamöz epitel ile kaplı mukoza zarlarında (ağız boşluğu, farenks, bademcikler, epiglot, yemek borusu, gerçek ses telleri, serviks), filmler genellikle epitel ile sıkı bir şekilde ilişkilidir, ancak nekroz ve fibrin prolapsusu bazen sadece epitel kapağı ile sınırlıdır. Bu açıklıyor-
 Bunun nedeni, skuamöz epitel hücrelerinin birbiriyle ve alttaki bağ dokusu ile yakından bağlantılı olması ve bu nedenle filmi "sıkıca tutmasıdır". Mukoza zarlarında kaplı prizmatik epitel(üst solunum yolu, gastrointestinal sistem, vb.), epitelin alttaki doku ile bağlantısı gevşektir, bu nedenle ortaya çıkan filmler, derin fibrin çökeltisinde bile epitel ile birlikte kolayca ayrılır. Örneğin, farinks ve trakeada fibrinöz inflamasyonun klinik önemi, ortaya çıkmasının aynı nedeni ile bile eşit değildir (difteride difteritik boğaz ağrısı ve krupöz tracheitis).
Bunun nedeni, skuamöz epitel hücrelerinin birbiriyle ve alttaki bağ dokusu ile yakından bağlantılı olması ve bu nedenle filmi "sıkıca tutmasıdır". Mukoza zarlarında kaplı prizmatik epitel(üst solunum yolu, gastrointestinal sistem, vb.), epitelin alttaki doku ile bağlantısı gevşektir, bu nedenle ortaya çıkan filmler, derin fibrin çökeltisinde bile epitel ile birlikte kolayca ayrılır. Örneğin, farinks ve trakeada fibrinöz inflamasyonun klinik önemi, ortaya çıkmasının aynı nedeni ile bile eşit değildir (difteride difteritik boğaz ağrısı ve krupöz tracheitis).
Nedenler fibröz inflamasyon farklıdır. Frenkel'in diplokokları, streptokoklar ve stafilokoklar, difteri ve dizanteri patojenleri, mikobakteri tüberkülozu ve grip virüslerinden kaynaklanabilir. Enfeksiyöz ajanlara ek olarak, fibröz inflamasyona, endojen (örneğin, üremi ile) veya eksojen (süblimasyon zehirlenmesi ile) kaynaklı toksinler ve zehirler neden olabilir.
Akış fibröz inflamasyon genellikle akuttur. Bazen (örneğin, seröz zarların tüberkülozu ile), kroniktir.
Çıkış mukoza ve seröz zarların fibröz iltihabı aynı değildir. Filmlerin reddedilmesinden sonra mukoza zarlarında farklı derinliklerde kusurlar kalır - ülserler; krupöz iltihaplanma ile yüzeyseldirler, difteri ile derindirler ve arkada sikatrisyel değişiklikler bırakırlar. Seröz zarlarda fibröz eksüdanın emilmesi mümkündür. Bununla birlikte, fibrin kitleleri sıklıkla plevra, periton ve kalp gömleğinin seröz tabakaları arasında yapışıklık oluşumuna yol açan organizasyona uğrar. Fibröz iltihabın bir sonucu olarak, seröz boşluğun bağ dokusu ile tamamen aşırı büyümesi meydana gelebilir - onun yok etme.
Anlam fibröz inflamasyon çok büyüktür, çünkü birçok hastalığın (difteri, dizanteri) morfolojik temelini oluşturur,
zehirlenme (üremi) ile gözlenir. Larinks, trakeada film oluşumu ile asfiksi tehlikesi vardır; bağırsakta filmlerin reddedilmesi ile ortaya çıkan ülserlerden kanama mümkündür. Fibröz iltihaplanma geçirdikten sonra, uzun süreli iyileşmeyen, yara izi bırakan ülserler kalabilir.
Pürülan inflamasyon. Eksüdada nötrofillerin baskınlığı ile karakterizedir. adı verilen çürüyen nötrofiller pürülan cisimler, eksüdanın sıvı kısmı ile birlikte irin oluşturur. Ayrıca lenfositler, makrofajlar, ölü doku hücreleri, mikroplar içerir. Pus, sarı-yeşil bir renge sahip bulutlu, kalın bir sıvıdır. Karakteristik özellik pürülan iltihap dır-dir histoliz, nötrofillerin proteolitik enzimlerinin dokuları üzerindeki etkisi nedeniyle. Pürülan inflamasyon herhangi bir organda, herhangi bir dokuda meydana gelir.
Morfolojik resim. Pürülan inflamasyon, prevalansına bağlı olarak bir apse veya balgam ile temsil edilebilir.
Apse (apse)- irinle dolu bir boşluk oluşumu ile karakterize fokal pürülan inflamasyon (Şekil 68). Zamanla, apse, duvarları boyunca artan lökosit göçü olan kılcal damarlardan zengin bir granülasyon dokusu şaftı ile sınırlandırılır. Apse kabuğu gibi oluşur. Dışında, değişmemiş dokuya bitişik olan bağ dokusu liflerinden ve içte - granülasyon dokusu ve pürülan cisimlerin granülasyonlarla salınması nedeniyle sürekli yenilenen irin içerir. Püy üreten apse denir piyojenik membran.
balgam - pürülan eksüdanın doku elemanları arasında yaygın olarak yayıldığı, dokuları emdiren, eksfoliye eden ve parçalayan yaygın pürülan iltihaplanma. Çoğu zaman, pürülan eksüdanın kolayca yolunu bulabileceği yerde balgam görülür, yani. kaslar arası tabakalar boyunca, tendonlar boyunca, fasya, deri altı doku, nörovasküler gövdeler boyunca, vb.
Yumuşak ve sert balgam vardır. Yumuşak balgam doku nekrozunun görünür odaklarının olmaması ile karakterize edilir, sert balgam- pürülan füzyona uğramayan bu tür odakların varlığı, bunun sonucunda dokunun çok yoğun hale gelmesi; ölü doku dökülür. balgam
 yağ dokusunda (selülit) sınırsız dağılım ile karakterizedir. Vücut boşluklarında ve bazı içi boş organlarda irin birikimi olabilir. ampiyem
(plevra, safra kesesi, apendiks vb. ampiyemi).
yağ dokusunda (selülit) sınırsız dağılım ile karakterizedir. Vücut boşluklarında ve bazı içi boş organlarda irin birikimi olabilir. ampiyem
(plevra, safra kesesi, apendiks vb. ampiyemi).
Neden pürülan iltihaplanma daha sık piyojenik mikroplardır (stafilokok, streptokok, gonokok, meningokok), daha az sıklıkla Frenkel'in diplokokları, tifo basilleri, mikobakteri tüberkülozu, mantarlar, vb. Bazı kimyasallar dokuya girdiğinde aseptik pürülan iltihaplanma mümkündür.
Akış pürülan inflamasyon akut ve kronik olabilir. Akut pürülan inflamasyon, bir apse veya balgam ile temsil edilir, yayılma eğilimindedir. Organ kapsülünü eriten ülserler komşu boşluklara girebilir. Apse ile irin çıktığı boşluk arasında yumruklu pasajlar. Bu durumlarda, geliştirmek mümkündür. ampiyem. Pürülan iltihaplanma, yayıldığında komşu organlara ve dokulara geçer (örneğin, akciğer apsesi ile plörezi oluşur ve karaciğer apsesi ile peritonit oluşur). Bir apse ve balgam ile cüruflu bir süreç alabilir lenfojen ve hematojen yayılım, hangi gelişmeye yol açar septikopiyemi(santimetre. Sepsis).
Kronik süpüratif inflamasyon apse kapsüllendiğinde gelişir. Aynı zamanda çevre dokularda skleroz gelişir. Bu gibi durumlarda irin bir çıkış yolu bulursa, görün kronik fistulous pasajlar, veya fistüller, hangi aracılığıyla açılır deri dışarı. Yumrulu pasajlar açılmazsa ve süreç yayılmaya devam ederse, pürülan iltihabın birincil odağından önemli bir mesafede apse oluşabilir. Bu tür uzak ülserlere denir sinter apsesi, veya karter. Uzun bir seyirle, pürülan iltihap, gevşek liflere yayılır ve geniş irin çizgileri oluşturarak ciddi zehirlenmelere neden olur ve vücudun tükenmesine yol açar. Yara takviyesi ile komplike olan yaralarda, yara yorgunluğu, veya pürülan-emici ateş(Davydovsky I.V., 1954).
Çıkış cerahatli iltihaplanma, yaygınlığına, seyrin doğasına, mikropun virülansına ve organizmanın durumuna bağlıdır. Olumsuz durumlarda, enfeksiyonun genelleşmesi meydana gelebilir, sepsis gelişir. İşlem sınırlandırılırsa, apse spontan veya cerrahi olarak açılır ve bu da irin salınmasına neden olur. Apse boşluğu olgunlaşan granülasyon dokusu ile doldurulur ve apsenin yerinde bir yara izi oluşur. Başka bir sonuç da mümkündür: apsedeki irin kalınlaşır, taşlaşmaya uğrayan nekrotik döküntüye dönüşür. Uzun süreli pürülan inflamasyon genellikle amiloidoz.
Anlam pürülan inflamasyon, öncelikle dokuları (histolisis) yok etme yeteneği ile belirlenir, bu da pürülan sürecin temas, lenfojen ve hematojen yoluyla yayılmasını mümkün kılar.
yol. Pürülan inflamasyon, birçok hastalığın ve bunların komplikasyonlarının altında yatmaktadır.
çürük iltihabı(Yunancadan kangrenli, ichorous. irin- ikor). Genellikle çürütücü bakterilerin iltihaplanma bölgesine girmesi sonucu gelişir ve kötü kokulu gazların oluşumu ile doku bozulmasına neden olur.
Hemorajik inflamasyon. Eksüda çok fazla kırmızı kan hücresi içerdiğinde oluşur. Bu tip inflamasyonun gelişiminde, rol sadece mikrodamarların keskin bir şekilde artan geçirgenliği değil, aynı zamanda nötrofillerle ilgili olarak negatif kemotaksidir. Şiddetli bulaşıcı hastalıklarda hemorajik inflamasyon oluşur - şarbon, veba, grip, vb. Bazen o kadar çok eritrosit vardır ki, eksüda bir kanamayı andırır (örneğin, şarbon meningoensefaliti ile). Genellikle hemorajik inflamasyon diğer tiplere katılır eksüdatif inflamasyon.
Hemorajik inflamasyonun sonucu, ona neden olan nedene bağlıdır.
Nezle(Yunancadan. nezle- aşağı akış) veya Katar. Mukoza zarlarında gelişir ve karakterize edilir bol salgı yüzeylerinde eksüda (Şekil 69). Eksüda seröz, mukoza, pürülan, hemorajik olabilir ve dökülen hücreler her zaman onunla karıştırılır. örtü epiteli. Nezle akut veya kronik olabilir. akut nezle bir dizi enfeksiyonun özelliği (örneğin, akut solunum yolu enfeksiyonu olan üst solunum yollarının akut nezlesi). Aynı zamanda, bir tür nezleden diğerine geçiş karakteristiktir - seröz nezle mukustur ve mukus pürülan veya pürülan-hemorajiktir. kronik nezle hem bulaşıcı (kronik pürülan nezle bronşit) hem de bulaşıcı olmayan (kronik nezle gastrit) hastalıklarda ortaya çıkar. Kronik nezle atrofi eşlik eder (atrofik nezle) veya hipertrofi (hipertrofik nezle) mukoza zarı.
 Pirinç. 69. nezle bronşit
Pirinç. 69. nezle bronşit
Nedenler nezle farklıdır. Çoğu zaman, nezle bulaşıcı veya bulaşıcı alerjik bir yapıya sahiptir. Termal ve kimyasal ajanlara maruz kalma nedeniyle otointoksikasyon (üremik nezle gastrit ve kolit) sırasında gelişebilirler.
Anlam nezle iltihabı, lokalizasyonu, yoğunluğu, kursun doğası ile belirlenir. En yüksek değer genellikle kronik bir karaktere sahip olan ve ciddi sonuçlara (amfizem, pnömoskleroz) sahip olan solunum yollarının mukoza zarlarının nezlesi elde eder. Daha az önemli olmayan, bir tümörün gelişimine katkıda bulunan kronik mide nezlesidir.
Karışık iltihap. Başka bir eksüda türünün birleştiği durumlarda, karışık inflamasyon gözlenir. Sonra seröz-pürülan, seröz-fibröz, cerahatli-hemorajik veya fibröz-hemorajik inflamasyon hakkında konuşurlar. Daha sık olarak, yeni bir enfeksiyonun eklenmesiyle eksüdatif inflamasyon tipinde bir değişiklik, vücudun reaktivitesinde bir değişiklik gözlenir.
Proliferatif (üretken) inflamasyon
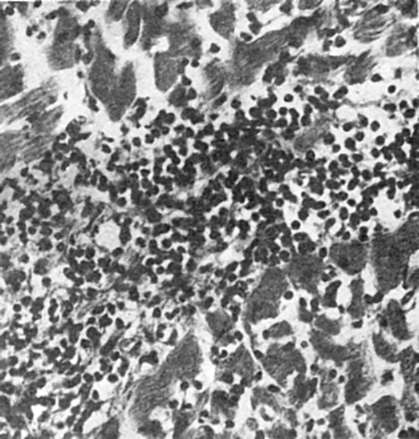
Proliferatif (üretken) inflamasyon hücresel ve doku elemanlarının proliferasyonunun baskınlığı ile karakterize edilir. Alternatif ve eksüdatif değişiklikler arka plana çekilir. Hücre proliferasyonu sonucunda fokal veya diffüz hücresel infiltratlar oluşur. Polimorfosellüler, lenfositik monositik, makrofaj, plazma hücresi, epiteloid hücre, dev hücre vb. olabilirler.
Üretken iltihaplanma herhangi bir organda, herhangi bir dokuda meydana gelir. Aşağıdaki proliferatif inflamasyon türleri ayırt edilir: 1) interstisyel (interstisyel); 2) granülomatöz; 3) polip ve genital siğil oluşumu ile iltihaplanma.
İnterstisyel (interstisyel) inflamasyon. Stroma - miyokard (Şekil 70), karaciğer, böbrekler, akciğerlerde hücresel bir sızıntı oluşumu ile karakterizedir. Sızma, histiyositler, monositler, lenfositler, plazma hücreleri, mast hücreleri, tekli nötrofiller, eozinofiller ile temsil edilebilir. İnterstisyel inflamasyonun ilerlemesi, olgun fibröz bağ dokusunun gelişmesine yol açar - gelişir skleroz (bkz. Diyagram XII).
 Pirinç. 70.İnterstisyel (interstisyel) miyokardit
Pirinç. 70.İnterstisyel (interstisyel) miyokardit
Hücre infiltratında çok sayıda plazma hücresi varsa, bunlar homojen küresel oluşumlara dönüşebilirler. hyalip topları, veya fuksinofilik cisimler(Roussel cisimleri). Dışarıdan, interstisyel inflamasyonlu organlar çok az değişir.
Granülomatöz inflamasyon. Fagositoz yapabilen hücrelerin proliferasyonu ve transformasyonundan kaynaklanan granülomların (nodüller) oluşumu ile karakterizedir.
morfogenez granülomlar 4 aşamadan oluşur: 1) doku hasarı bölgesinde genç monositik fagositlerin birikmesi; 2) bu hücrelerin makrofajlara olgunlaşması ve bir makrofaj granülomunun oluşumu; 3) monositik fagositlerin ve makrofajların epiteloid hücrelere olgunlaşması ve transformasyonu ve bir epiteloid hücre granülomunun oluşumu; 4) epiteloid hücrelerin (veya makrofajların) füzyonu ve dev hücrelerin (yabancı cisim hücreleri veya Pirogov-Langhans hücreleri) ve epiteloid hücre veya dev hücreli granülom oluşumu. Dev hücreler, önemli polimorfizm ile karakterize edilir: 2-3 çekirdekten 100 veya daha fazla çekirdek içeren dev semplastlara. Yabancı cisimlerin dev hücrelerinde, çekirdekler sitoplazmada, Pirogov-Langhans hücrelerinde - esas olarak çevre boyunca - eşit olarak dağılır. Kural olarak granülomların çapı 1-2 mm'yi geçmez; daha sıklıkla sadece mikroskop altında bulunurlar. Granülomun sonucu sklerozdur.
Böylece yönlendirilmiş morfolojik özellikler, üç tip granülom ayırt edilmelidir: 1) makrofaj granülomu (basit granülom veya fagositom); 2) epiteloid hücre granülomu (epiteloidositoma); 3) dev hücreli granülom.
Metabolizma seviyesine bağlı olarak, granülomlar düşük ve yüksek metabolizma seviyeleri ile ayırt edilir. ile granülomlar düşük seviye değiş tokuş inert maddelere (inert yabancı cisimler) maruz kaldığında ortaya çıkar ve esas olarak yabancı cisimlerin dev hücrelerinden oluşur. Yüksek metabolik hızlı granülomlar toksik uyaranların etkisi altında ortaya çıkar (mikobakteri tüberkülozu, cüzzam, vb.) ve epiteloid hücre nodülleri ile temsil edilir.
etiyoloji granülomatozis çeşitlidir. Enfeksiyöz, enfeksiyöz olmayan ve tanımlanamayan granülomlar vardır. Enfeksiyöz granülomlar tifüs ve tifo ateşi, romatizma, kuduz, viral ensefalit, tularemi, bruselloz, tüberküloz, frengi, cüzzam, skleroma ile birlikte bulunur. Enfeksiyöz olmayan granülomlar toz hastalıkları (silikoz, talkoz, asbestoz, bysinoz vb.), ilaç etkileri (granülomatöz hepatit, oleogranülomatöz hastalık); ayrıca yabancı cisimlerin etrafında da görülürler. İle doğası bilinmeyen granülomlar sarkoidoz, Crohn ve Horton hastalıkları, Wegener granülomatozu, vb. granülomları içerir. Etiyoloji tarafından yönlendirilen bir grup şu anda ayırt edilir granülomatöz hastalıklar.
patogenez granülomatozis belirsizdir. Bir granülomun gelişimi için iki koşulun gerekli olduğu bilinmektedir: uyarıcı özelliği olan maddelerin varlığı.
monositik fagosit sistemi, makrofajların olgunlaşması ve transformasyonu ve uyarıcının fagositlere karşı direnci. Bu terimler belirsiz bağışıklık sistemi. Bazı durumlarda, fagositik aktivitenin keskin bir şekilde azaldığı epiteloid ve dev hücrelerde bir granülom, aksi takdirde fagositoz, endositobiyoz ile değiştirilir, bir ekspresyon haline gelir. Gecikmiş tip aşırı duyarlılık reaksiyonları. Bu durumlarda biri konuşur bağışıklık granülomu, genellikle Pirogov-Langhans dev hücreleri ile epiteloid-hücresel morfolojiye sahiptir. Diğer durumlarda, granülom hücrelerinde fagositoz nispeten yeterli olduğunda, immün olmayan granülom, genellikle bir fagositom ile temsil edilir, daha az sıklıkla yabancı cisim hücrelerinden oluşan dev hücreli bir granülom ile temsil edilir.
Granülomlar ayrıca spesifik ve spesifik olmayan olarak ayrılır. özel Morfolojisi belirli bir bulaşıcı hastalık için nispeten spesifik olan bu granülomlar, nedensel ajanı histobakteriyoskopik inceleme sırasında granülom hücrelerinde bulunabilen olarak adlandırılır. Spesifik granülomlar (önceden spesifik enflamasyonun temeliydiler) tüberküloz, sifiliz, cüzzam ve skleromadaki granülomları içerir.
tüberküloz granülom aşağıdaki yapıya sahiptir: merkezinde, çevre boyunca bir nekroz odağı vardır - makrofaj ve plazma hücrelerinin bir karışımına sahip bir epiteloid hücre ve lenfosit şaftı. Epiteloid hücreler ve lenfositler arasında, tüberküloz granülom için çok tipik olan Pirogov-Langhans dev hücreleri (Şekil 71, 72) bulunur. Gümüş tuzları ile emprenye edildiğinde, granülom hücreleri arasında bir argirofilik lif ağı bulunur. Sadece dış bölgelerde az sayıda kan kılcal damarı bulunur.
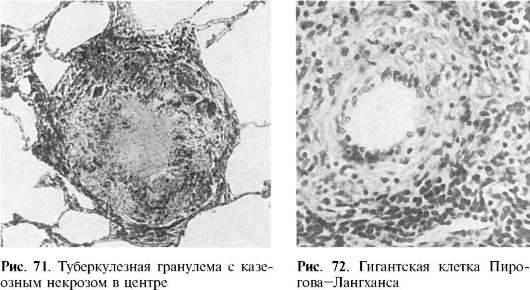 tüberkül. Ziehl-Neelsen'e göre boyandığında dev hücrelerde Mycobacterium tuberculosis saptanır.
tüberkül. Ziehl-Neelsen'e göre boyandığında dev hücrelerde Mycobacterium tuberculosis saptanır.
lenfositlerin, plazmositlerin ve epiteloid hücrelerin hücresel infiltratı ile çevrili geniş bir nekroz odağı ile temsil edilir; Pirogov-Langhans dev hücreleri nadirdir (Şekil 73). Gumma, çoğalan endotel (endovaskülit) ile birçok damar ile nekroz odağı çevresinde hızlı bağ dokusu oluşumu ile karakterize edilir. Bazen hücresel bir sızıntıda, gümüşleme yöntemiyle soluk bir treponema ortaya çıkarmak mümkündür.
Lepra granülomu (leproma) Esas olarak makrofajların yanı sıra lenfositler ve plazma hücrelerinden oluşan bir nodül ile temsil edilir. Makrofajlar arasında, top şeklinde paketlenmiş mikobakteri cüzamını içeren yağlı vakuollere sahip büyük hücreler ayırt edilir. Lepromaların çok karakteristik özelliği olan bu hücrelere denir. Virchow'un cüzzam hücreleri(Şek. 74). Çürüyerek, leproma hücreleri arasında serbestçe bulunan mikobakterileri serbest bırakırlar. Lepromadaki mikobakterilerin sayısı çok fazladır. Lepromalar sıklıkla iyi vaskülarize lepromatöz granülasyon dokusu oluşturmak üzere birleşirler.
skleroma granülomu plazma ve epiteloid hücrelerin yanı sıra aralarında birçok hiyalin topunun bulunduğu lenfositlerden oluşur. Adı verilen hafif bir sitoplazmaya sahip büyük makrofajların görünümü Mikulich hücreleri. Sitoplazmada, hastalığın etken maddesi tespit edilir - Volkovich-Frisch çubukları (Şekil 75). Granülasyon dokusunun belirgin sklerozu ve hyalinozu da karakteristiktir.
 Pirinç. 73. Sifilitik granülom (sakız)
Pirinç. 73. Sifilitik granülom (sakız)
 Pirinç. 74. cüzzam:
Pirinç. 74. cüzzam:
a - lepromatöz formlu leproma; b - cüzzamlı düğümde çok sayıda mikobakteri; c - Virchow'un cüzzam hücresi. Hücrede mikobakteri (Buck), çok sayıda lizozom (Lz) birikimleri vardır; mitokondri yıkımı (M). elektronogram. x25.000 (David'e göre)
 Pirinç. 75. Mikulich'in skleromadaki hücresi. Volkovich-Frisch basili (B) içeren sitoplazmada (C) büyük vakuoller görülebilir. PzK - plazma hücresi (David'e göre). x7000
Pirinç. 75. Mikulich'in skleromadaki hücresi. Volkovich-Frisch basili (B) içeren sitoplazmada (C) büyük vakuoller görülebilir. PzK - plazma hücresi (David'e göre). x7000
Spesifik olmayan granülomlar spesifik granülomlarda bulunan karakteristik özelliklere sahip değildir. Bir dizi enfeksiyöz (örneğin, tifo ve tifo granülomları) ve enfeksiyöz olmayan (örneğin, silikoz ve asbestoz granülomları, yabancı cisim granülomları) hastalıklarda ortaya çıkarlar.
Çıkış çift granülom - gelişimi fagositlerin monokinleri (interlökin I) tarafından uyarılan nekroz veya skleroz.
Polip ve genital siğil oluşumu ile üretken iltihaplanma. Bu tür iltihaplanma, mukoza zarlarında ve ayrıca skuamöz epiteli çevreleyen alanlarda görülür. Altta yatan bağ dokusu hücreleriyle birlikte glandüler epitelin büyümesi ile karakterizedir, bu da birçok küçük papilla veya adı verilen daha büyük oluşumların oluşumuna yol açar. polipler. Bu tür polipoz büyümeleri, burun, mide, rektum, uterus, vajina vb. Mukoza zarının uzun süreli iltihaplanması ile gözlenir. Prizmatik yakınında bulunan skuamöz epitel alanlarında (örneğin, anüs, cinsel organlarda), mukoza zarları ayrılır, skuamöz epiteli sürekli tahriş eder, hem epitel hem de stromanın büyümesine yol açar. Sonuç olarak, papiller oluşumlar ortaya çıkar - Genital siğiller. Frengi, bel soğukluğu ve kronik inflamasyonun eşlik ettiği diğer hastalıklarda görülürler.
Akış üretken inflamasyon akut olabilir, ancak çoğu durumda kronik olabilir. akut seyirüretken inflamasyon bir dizi karakteristiktir bulaşıcı hastalıklar(tifo ve tifüs, tularemi, akut romatizma, akut glomerülit), kronik seyir- skleroz ile sonuçlanan miyokard, böbrekler, karaciğer, kaslardaki çoğu ara üretken süreç için.
Çıkış prodüktif inflamasyon, tipine, seyrin doğasına ve meydana geldiği organ ve dokunun yapısal ve fonksiyonel özelliklerine bağlı olarak farklıdır. Kronik üretken inflamasyon, fokal veya diffüz gelişimine yol açar. skleroz organ. Aynı zamanda organın deformasyonu (kırışıklığı) ve yapısal yeniden yapılanması gelişirse, o zaman onlar hakkında konuşurlar. siroz. Bunlar, kronik üretken glomerülonefritin bir sonucu olarak nefrosiroz, bir sonuç olarak karaciğer sirozudur. kronik hepatit, kronik pnömoninin bir sonucu olarak pnömokiroz, vb.
Anlam üretken inflamasyon çok yüksektir. Birçok hastalıkta görülür ve uzun süreli olarak organların sklerozuna ve sirozuna ve dolayısıyla fonksiyonel yetersizliklerine yol açabilir.
İnsan oldukça kırılgan bir varlıktır. Ancak türlerin hayatta kalmasını önemseyen doğa, insanlara çok önemli bir hediye - bağışıklık kazandırdı. Vücudumuzun var olması, gelişmesi ve agresif bulaşıcı ajanları önlemesi onun sayesinde.
Enflamasyon - vücudun zarar görmesi veya korunması?
Enflamasyonun enfeksiyonla eş anlamlı olmadığını düşünmek önemlidir. Bu, vücuda herhangi bir patojenik penetrasyona karşı tipik bir bağışıklık tepkisidir, bir enfeksiyon ise böyle bir reaksiyonu provoke eden agresif bir ajandır.
Geçmiş referansı
Enflamasyon, inflamasyonun evreleri, özelliklerçağımızın başında biliniyordu. Özellikle antik bilim adamları - Claudius Galen ve Romalı yazar Cornelius Celsus - bu konularla ilgileniyorlardı.  Herhangi bir iltihabın dört ana bileşenini seçen ikincisiydi:
Herhangi bir iltihabın dört ana bileşenini seçen ikincisiydi:
- eritem (kızarıklık görünümü);
- ödem;
- yüksek ateş;
- ağrı.
Beşinci bir işaret de vardı - etkilenen bölge veya organın işlevlerinin ihlali (son nokta Galen tarafından daha sonra desteklendi).
Daha sonra birçok bilim adamı bu konuyu ele aldı. Dünyaca ünlü biyolog Ilya Ilyich Mechnikov da bunu inceledi. İnflamatuar tepkinin şifa olduğunu, doğanın gerçek bir armağanı olduğunu, ancak yine de daha fazla gelişmeye ihtiyaç duyduğunu düşündü. Evrimsel gelişme, çünkü bu tür süreçlerin tümü vücudun iyileşmesine yol açmaz. Özellikle şiddetli iltihapların ölümcül vakalarda sona erdiği gerçeğinden bahsetmiyorum bile.
terminoloji
Bu süreç vücutta meydana gelirse (bu durumda iltihabın gelişim aşamaları dikkate alınmaz), o zaman “-it” ile biten karakteristik, kural olarak, Latince olarak hastalığın adına mutlaka eklenir. Örneğin, gırtlak, böbrek, kalp, periton, pankreas iltihabı sırasıyla larenjit, nefrit, miyokardit, peritonit, pankreatit olarak adlandırılır. Eğer genel iltihap organ, bitişik bağ veya yağ dokusunun bir hastalığı birleşir, daha sonra isme “para-” öneki eklenir: paranefrit, parametrit, vb. Ancak bu konuda, herhangi bir kuralda olduğu gibi, istisnalar vardır, örneğin , angina veya pnömoni gibi belirli tanımlar.
Enflamasyon neden ortaya çıkıyor?
Peki iltihabın ana nedenleri nelerdir? Bunlar üç tiptir:
 Ayrıca, iltihaplanma nedenleri ciddi psikolojik travma, sürekli stres ve alkol kötüye kullanımı olabilir.
Ayrıca, iltihaplanma nedenleri ciddi psikolojik travma, sürekli stres ve alkol kötüye kullanımı olabilir.
Bu tür süreçler ya akut olarak ilerler ya da kronik form. Uyaran reaksiyonu hemen gerçekleştiğinde, yani lökositler ve plazma etkilenen bölgelerde hareket etmeye ve çok aktif davranmaya başladığında, bu tam olarak karakterize edilir. akut süreç. Eğer değişiklikler hücresel Seviye yavaş yavaş ortaya çıkar, iltihaplanmaya kronik denir. Türler ve formlar hakkında daha fazla bilgi daha sonra tartışılacaktır.
Belirtiler
Enflamasyon gelişiminin tüm aşamaları benzer ana semptomlarla karakterizedir. Yerel ve genel olarak ikiye ayrılırlar. İlk işaret grubu şunları içerir:
- Etkilenen bölgenin hiperemi (kızarıklık). Bu belirti yoğun kan akışı nedeniyle oluşur.
- Hipertermi - metabolizma hızlandıkça yerel sıcaklıkta bir artış.
- Şişlik, dokuların eksüda ile emprenye edilmesi durumunda.
- Asidoz, asitlikte bir artıştır. Bu semptom genellikle ateş nedeniyle ortaya çıkar.
- Hiperalji (yoğun ağrı). Reseptörler ve sinir uçları üzerindeki etkilere yanıt olarak ortaya çıkar.
- Etkilenen bölgenin kaybı veya bozulması. Yukarıdaki tüm semptomların bir sonucu olarak ortaya çıkar.
 Bu arada, iç organların iltihabı her zaman acı verici duyumlarla kendini göstermez, ancak süreç yüzeyde devam ederse, yukarıdaki semptomların hemen hemen hepsi mevcuttur.
Bu arada, iç organların iltihabı her zaman acı verici duyumlarla kendini göstermez, ancak süreç yüzeyde devam ederse, yukarıdaki semptomların hemen hemen hepsi mevcuttur.
Ortak işaretler kullanılarak bulunabilir laboratuvar araştırmasıözellikle ayrıntılı bir kan testi. Örneğin, karakteristik değişiklikler lökosit kısmındaki kan formüllerinin yanı sıra ESR'de önemli bir artış. Böylece, bu semptom kompleksini dikkatlice inceledikten sonra iltihaplanma teşhis edilebilir. Enflamasyonun aşamaları - bu konuyu inceleyen insanları ilgilendiren bir sonraki soru.
Enflamatuar sürecin aşamaları ve gelişim türleri
Herhangi bir süreç gibi, bu da aşamalar halinde gelişir. Tahsis 3 Değişen derecelerde geliştirilebilirler, ancak her zaman mevcutturlar. onları tarif edersen basit terimlerle, o zaman bu hasar, eksüda salınımı ve doku büyümesidir. Enflamasyonun ilk aşaması değişimdir. Bunu eksüdasyon ve ondan sonra - çoğalma izler.
Şimdi, doğrudan aşamalarla ilgili olan iltihaplanma türlerini daha ayrıntılı olarak tartışmaya değer. Daha önce de belirtildiği gibi, süreç hızla geliştiğinde buna akut denir. Genellikle, onu bu şekilde nitelendirmek için, zaman faktörüne ek olarak, bu tür aşamalar geçerli olmalıdır. akut inflamasyon eksüdasyon ve proliferasyon gibi.
 Başka bir bölüm daha var: banal (olağan) ve immün inflamatuar süreç. İkinci durumda, bağışıklığın reaksiyonu. Bu tür inflamasyonun aşamalarını ve mekanizmalarını inceleyerek, derecelendirmenin gecikmeli mi yoksa hemen mi olduğuna bağlı olduğunu güvenle söyleyebiliriz. Bu ifade oldukça basit bir şekilde açıklanmıştır: her şeyden önce, bu iltihabın mekanizmasının antijen-antikor tandem olduğunu belirtmekte fayda var. Vücutta belirli bir müdahaleye tepki hemen gelişirse, bu mekanizma önce aktive edilir ve daha sonra fagositoz süreçleri, belirtilen tandemlerin lökositlerle karıştırılması ve vasküler duvarların bu kompleksine zarar verilmesi, doku ödemi ve çoklu kanamalar hızla artar. Böyle bir örnek akut durum hizmet edebilir anafilaktik şok, anjiyoödem (veya anjiyoödem) ve resüsitasyon önlemlerinin kullanılmasını gerektiren diğer işlemler.
Başka bir bölüm daha var: banal (olağan) ve immün inflamatuar süreç. İkinci durumda, bağışıklığın reaksiyonu. Bu tür inflamasyonun aşamalarını ve mekanizmalarını inceleyerek, derecelendirmenin gecikmeli mi yoksa hemen mi olduğuna bağlı olduğunu güvenle söyleyebiliriz. Bu ifade oldukça basit bir şekilde açıklanmıştır: her şeyden önce, bu iltihabın mekanizmasının antijen-antikor tandem olduğunu belirtmekte fayda var. Vücutta belirli bir müdahaleye tepki hemen gelişirse, bu mekanizma önce aktive edilir ve daha sonra fagositoz süreçleri, belirtilen tandemlerin lökositlerle karıştırılması ve vasküler duvarların bu kompleksine zarar verilmesi, doku ödemi ve çoklu kanamalar hızla artar. Böyle bir örnek akut durum hizmet edebilir anafilaktik şok, anjiyoödem (veya anjiyoödem) ve resüsitasyon önlemlerinin kullanılmasını gerektiren diğer işlemler.
Antijene yavaş bir reaksiyonla, süreç o kadar hızlı değildir (örneğin, bu durumda, lenfositler önce yabancı maddeyi dokularla birlikte bulur ve yok eder. Daha sonra granülom yavaş yavaş büyür. Bu süreç, oldukça uzun bir süre ile karakterize edilir. kurs.
Böylece, aşağıdaki enflamatuar süreç türleri ayırt edilir:
- Baharatlı. Süresi birkaç saat olarak tahmin edilmektedir. Yaklaşık bir hafta sürdüğü zamanlar vardır.
- Subakut. Genellikle birkaç hafta sonra tamamlanır.
- Kronik. Alevlenmeden remisyona kadar dalgalar halinde akarak yıllarca hatta ömür boyu sürebilir.
Hasar: ilk aşama
Öyleyse, vücuttaki adım adım değişikliklerin doğrudan bir açıklamasına geçelim. Herhangi bir iltihap bu şekilde başlar. Daha önce de belirtildiği gibi, iltihabın 1. aşamasına değişiklik denir (kelimeden değişiklik- "zarar").  Doku yırtılması ve buna bağlı olarak nekrotik değişikliklere yol açan hücrelerin ve kan damarlarının bütünlüğünün ihlali ve bu aktif maddelerin salınımı vasküler tonu değiştirerek keskin ağrı ve şişmeye neden olur.
Doku yırtılması ve buna bağlı olarak nekrotik değişikliklere yol açan hücrelerin ve kan damarlarının bütünlüğünün ihlali ve bu aktif maddelerin salınımı vasküler tonu değiştirerek keskin ağrı ve şişmeye neden olur.
eksüdasyon
İltihaplı bölgedeki damarsal bozukluklar eksüdaya (eksüdatio) neden olur. Bu, iltihaplanmanın 2. aşamasıdır.Süreç, kan sıvısının dokuya salınmasından oluşur. Eksüda olarak adlandırılır, bu süreci bu şekilde adlandırmak için sebep verdi. Bu aşama gerçekleştiğinde, iltihaplanmaya neden olan aracıların aktivasyonu ve damarların bozulmasıdır. ![]() Arteriollerde oluşan spazm nedeniyle hasarlı bölgedeki kan akımı önemli ölçüde artar ve bu da hiperemiye yol açar. Ayrıca, metabolizma artar ve arteriyel hiperemi venöze geçer. Damar basıncı hızla yükselir ve sıvı kan kısmı sınırlarının dışına çıkar. Eksüda farklı dolum olabilir, bunun neden olduğu inflamatuar form buna bağlı olacaktır.
Arteriollerde oluşan spazm nedeniyle hasarlı bölgedeki kan akımı önemli ölçüde artar ve bu da hiperemiye yol açar. Ayrıca, metabolizma artar ve arteriyel hiperemi venöze geçer. Damar basıncı hızla yükselir ve sıvı kan kısmı sınırlarının dışına çıkar. Eksüda farklı dolum olabilir, bunun neden olduğu inflamatuar form buna bağlı olacaktır.
üretken süreç
Enflamasyonun üçüncü aşaması proliferatif olarak adlandırılır ve bu enflamasyon aşaması son aşamadır. Dokularda meydana gelen rejeneratif süreçler, ya iltihaptan zarar görmüş bölgelerin eski haline getirilmesini ya da bu yerde bir yara izi oluşmasını mümkün kılar. Ancak bu köklü ve istikrarlı şemada nüanslar vardır: 3 inflamasyon aşaması değişen yoğunluk derecelerinde olabilir. Bu nedenle, bu işlemlerin farklı biçimleri de vardır.
Temel formlar
Enflamasyonun türleri, formları ve aşamaları - ilk önce dikkat etmeniz gereken şey budur. Daha önce öğrendiğimiz gibi, sürecin süresi tür gibi bir kavram tarafından belirlenir. Ancak bunlar, inflamasyonun değerlendirilebileceği tüm özellikler değildir.  Enflamasyonun aşamaları, onun yeterlilik ve değerlendirmesinin temelidir. Ancak, sürecin bileşenlerinin değişen derecelerde ifade edildiği görülür. Enflamatuar yanıtın temeline bağlı olarak, üç tür spesifik değişiklik ayırt edilir:
Enflamasyonun aşamaları, onun yeterlilik ve değerlendirmesinin temelidir. Ancak, sürecin bileşenlerinin değişen derecelerde ifade edildiği görülür. Enflamatuar yanıtın temeline bağlı olarak, üç tür spesifik değişiklik ayırt edilir:
Yukarıdakilere dayanarak, pürülan iltihabın hangi aşamalarının uzmanlar tarafından ayırt edildiği konusunda daha ayrıntılı olarak durmak gerekir:
- Seröz sızma.
- Nekrotik süreç (balgamlı, kangrenli, apse)
Ana püstüler oluşumlar aşağıdaki tiplere ayrılır:
- Odak iltihabı (apse). Aksi takdirde, böyle bir sürece apse denir. Bu tür bir iltihaplanma ile, aşağıdakiler meydana gelir: Enfeksiyonun odağında, içine sürekli bir lökosit akışı olan bir iltihaplı boşluk oluşur. Apse dışa doğru kırılırsa, buna fistül denir. Bu aynı zamanda kaynar ve karbonkülleri de içerir.
- Ampiyem, içeriğin dışarı akışının imkansızlığı nedeniyle doğal boşluklarda (ek, plevra, parankim) pürülan eksüda oluşumudur.
- Sızmak. Başka bir şekilde, bu aşamaya balgam denir. Bu durumda, irin organı tamamen emdirir. Süreç, etkilenen bölgenin yapısı boyunca yaygındır.
Pürülan eksüda tamamen çözülebilir ve bir yara izi oluşturabilir. Ama aynı zamanda olumsuz bir sonuç olasılığı da var. Bu, irin kan dolaşımına girerse olur. Sonuç olarak, sepsis kaçınılmaz olarak gelişir ve süreç tehlikeli hale gelir, genelleşir, enfeksiyon vücuda yayılır.
Konuyla ilgili örnek: pnömoni
Bu, akciğerlerin iltihaplanmasına neden olan çeşitli patojenlerin neden olduğu en ciddi ve oldukça öngörülemeyen hastalıklardan biridir. Hastanın nefes almasını zorlaştıran ve yaşam kalitesini daha da kötüleştiren alveollerde eksüda varlığıdır. İnsidans, başta insan bağışıklığı olmak üzere çeşitli faktörlere bağlıdır. Ancak her durumda, bu hastalık örneğini kullanarak iltihaplanma sürecinin üç aşamasını da takip etmek mümkündür.
![]() Pnömoni de aşamalar halinde ilerler. Patogenez açısından, pnömoninin 4 aşaması ayırt edilir: sıcak basması, kırmızı hepatizasyon, gri hepatizasyon, çözünürlük. Bunlardan ilki, bulaşıcı bir ajanın vücuda girmesini, hücrelerin bütünlüğüne zarar vermesini (değişiklik) karakterize eder. Sonuç olarak, hiperemi oluşur, cilt alerjik reaksiyonlar, nefes darlığı, hızlı nabız, şiddetli zehirlenme belirtileri.
Pnömoni de aşamalar halinde ilerler. Patogenez açısından, pnömoninin 4 aşaması ayırt edilir: sıcak basması, kırmızı hepatizasyon, gri hepatizasyon, çözünürlük. Bunlardan ilki, bulaşıcı bir ajanın vücuda girmesini, hücrelerin bütünlüğüne zarar vermesini (değişiklik) karakterize eder. Sonuç olarak, hiperemi oluşur, cilt alerjik reaksiyonlar, nefes darlığı, hızlı nabız, şiddetli zehirlenme belirtileri.
Hepatizasyon aşamalarında (kırmızı ve gri hepatizasyon), eksüda aktif olarak oluşur. akciğer dokuları. Belirgin hırıltılı solunuma, zehirlenme belirtilerine ve nörolojik bozukluklara neden olan bu süreçtir. Balgam oluşumu çok fazladır - eksüda kelimenin tam anlamıyla etkilenen tüm bölgeyi doldurur. Zatürrenin ne kadar ciddi olduğunu, lezyonun büyüklüğünün faktörünü söylüyor (odak, segment, akciğer lobu veya toplam inflamasyon). Odakların bire birleştirilmesi durumları vardır.
Çözülme aşamasının seyri sırasında, ortaya çıkan eksüda ayrılır, akciğerin etkilenen bölgeleri restore edilir (çoğalma) ve kademeli olarak iyileşir. Tabii ki, zatürree aşamaları, vücudun tarif edilen durumunun karakteristik süreçlerini açıkça göstermektedir. Pnömoniye ek olarak, en sık bir örnek karakteristik hastalıklar, doğrudan inflamasyonun gelişimi ile ilgili olabilir:
- Ateroskleroz.
- Kanser tümörleri.
- astım değişiklikleri.
- Prostatit: hem akut hem de kronik.
- Hastalıklar candan dolaşım sistemi(örneğin, iskemik hastalık).
- Glomerülonefrit.
- Bağırsak iltihabı.
- Pelvik bölgede bulunan organların hastalıkları.
- Romatizmal eklem iltihabı.
- Bir grup otoimmün hastalık.
- Vaskülit.
- sistit.
- transplant reddi.
- Sarkoidoz.
Son olarak, cilt yüzeyinde ve epidermisin daha derin katmanlarında iltihabi süreçlerin bir sonucu olarak sıradan akne de ortaya çıkar.
 Bağışıklık sisteminin genellikle vücutla acımasız bir şaka yapması ve iltihaplanma gelişimini tetiklemesi dikkat çekicidir. Bu süreci kısaca açıklayın, bağışıklıklı bedenlerin kendi bedenlerine saldırdığını söyleyebiliriz. Tüm organ sistemlerini tüm yapının yaşamı için bir tehdit olarak algılayabilirler. Bu neden olur, ne yazık ki, tam olarak anlaşılmamıştır.
Bağışıklık sisteminin genellikle vücutla acımasız bir şaka yapması ve iltihaplanma gelişimini tetiklemesi dikkat çekicidir. Bu süreci kısaca açıklayın, bağışıklıklı bedenlerin kendi bedenlerine saldırdığını söyleyebiliriz. Tüm organ sistemlerini tüm yapının yaşamı için bir tehdit olarak algılayabilirler. Bu neden olur, ne yazık ki, tam olarak anlaşılmamıştır.
Kısa sonuç
tabii ki inflamatuar değişiklikler değişen şiddette, yaşayanlardan hiçbiri sigortalı değil. Üstelik bu süreç, doğa tarafından insanlığa sunulmuştur ve bağışıklık geliştirmek ve vücudun evrim yolunu daha başarılı bir şekilde takip etmesine yardımcı olmak için tasarlanmıştır. Bu nedenle, enflamatuar metamorfozlar sırasında meydana gelen mekanizmaları anlamak, gezegenin her bilinçli sakini için gereklidir.
kabul edilmiş
Tüm Rusya eğitim ve metodoloji merkezi
Sürekli Tıp ve Eczacılık Eğitimi İçin
Rusya Federasyonu Sağlık Bakanlığı
tıp öğrencileri için bir ders kitabı olarak
8.1. Enflamatuar sürecin başlatılması
Enflamatuar sürecin başlangıcı, hangi kökenden olursa olsun, doku hasarının bir sonucu olarak ortaya çıkar:
- fiziksel: yanık, soğuk, iyonlaştırıcı radyasyon;
- mekanik: mekanik yaralanma, maloklüzyon dişler, pamuk rulosunu çıkarırken mukozanın epitel tabakasının ayrılması vb.;
- kimyasal: asitler, alkaliler;
- biyolojik: bağışıklık reaksiyonları HHNT ve HHST, bir antijen ile antikorların veya T-katillerinin komplekslerinin oluşumu veya bulaşıcı patojenlerin etkisinin bir sonucu olarak, kan dolaşımına giren enzimler (tripsin, yılan zehiri fosfolipaz, vb.).
Enflamasyonun ana nedenleri adlandırılsa da sayıları sınırsızdır. Bu, enfeksiyöz veya enfeksiyöz olmayan ajanların neden olduğu enflamasyonun biyolojik doğasından kaynaklanmaktadır. Enflamasyon lokal bir reaksiyon olarak ortaya çıkar, biyolojik anlamı lezyonu sınırlamaktır. BAS bağlantılarının izolasyonu genel reaksiyonlar homeostazı geri yüklemek için vücut. Başa çıkmazlarsa, yerel süreç bir hastalığa dönüşür, örneğin bakteriyemi ve sepsis gelişir.
Terminoloji: "o" biten organın adına eklenir - hepatit, miyokardit, gastrit, keilitis, glossit, stomatit, pulpitis, periodontitis.
8.2. Enflamasyonda lokal reaksiyonların aşamaları
- değişiklik
- Vasküler bozukluklar, eksüdasyon ve göç
- Çoğalma
Enflamasyonun tetiklenmesinde (etyolojisinde) hasar veren faktörün (fiziksel, kimyasal, biyolojik) lizozom zarı üzerindeki doğrudan etkisi birincil öneme sahiptir (Şekil 16). Ağız boşluğunda (pulpitis, periodontitis, stomatit) inflamatuar süreçlerin ortaya çıkma mekanizması, diğer organların iltihaplanmasına benzer. Birincil veya ikincil değişiklik, lizozomlarla ilişkilidir.
Bu hücre içi parçacıklar "hücredeki en asidik yerdir" (yani 7'den daha düşük bir pH'ta çalışırlar). Enzimlerle aynı etki mekanizmasına ve sınıfa sahip bir dizi enzime sahiptirler. gastrointestinal sistem ve polimerleri monomerlere: proteinlere - peptitlere ve sonra amino asitlere; nükleik asitler - mononükleotitlere; karbonhidratlar - monosakkaritlere.
Lizozom enzimleri, parçalanma enzimleridir. Normalde işlevleri sitoplazmik proteinleri, tek tek zarları, hatta hücre içi parçacıkları yakalamak ve onları monomerlere yok etmektir. Parçacıkların içinde çalışırlar, çünkü zar, lizozomal içeriği güvenli bir şekilde sınırlar. Rol - hücrenin güncellenmesi (plastisite). Atrofi gibi herhangi bir işlem için hücre içi sindirim süreci gereklidir. Bu mekanizmanın yardımıyla lenfoid folikülün atrofisi, menstrüasyon sırasında endometrial mukoza, çekilen dişin deliğini oluşturan dokular vb. Şunlar. hücre farklılaşması süreci için lizozomlar gereklidir - bir yapının diğeriyle değiştirilmesi. Enflamasyon sırasında, etiyolojik inflamasyon faktörlerinin etkisi altında biyomembranlarının geçirgenliğinin artması nedeniyle lizozomların işlevleri değişir.
8.2.1. Enflamasyonun ilk aşaması - değişiklik
Katabolizmada keskin bir artış (değişiklik), bozukluğun odağında monomer birikimi ve ozmotik basınçta bir artış gelişir. Mitokondrinin ölümü, ATP üretiminin anaerobik sürecinde - glikolizde bir artışa yol açar. Glyaluronidase ve lizozom kollajenaz, hyaluronik asit olan kollajenin parçalanmasına neden olur.
Kilit olay, Hageman faktörünün (XII RSK) aktivasyonudur. Bu protein, diğer tüm olayların ilişkili olduğu proteazdır.
Aşama 1'in sonucu, Hageman faktörünün değiştirilmesi + aktivasyonudur.
8.2.2. İkinci aşama - vasküler reaksiyonlar, eksüdasyon, göç
Patogenez:
- Hageman faktörü, mikrotromboza (çamur) ve dolaşım hipoksisine yol açan kan pıhtılaşma reaksiyonunu aktive eder;
- Hageman faktörü tamamlayıcıyı aktive eder (anafilotoksin, mast hücrelerini yok eden C3a fragmanından oluşur - BAS deposu);
- Hageman faktörü, geçirgenlik, uyarılabilirlik, vazodilatasyon ve ağrıdaki artışı belirleyen kinin oluşum kaskadının aktivasyonuna neden olur.
Bütün bunlar tromboz ve ödeme yol açar. Son semptom, mikrodamar duvarlarının geçirgenliğinde bir artış ve iltihaplanma odağında ozmotik basınçta bir artış ile açıklanmaktadır.
8.2.2.1. Vasküler reaksiyonlar
Vasküler reaksiyonlar aslında hem mikrosirkülasyondaki kan akışındaki değişikliklerin hem de eksüdasyon ve göçün altında yatmaktadır. Yeni bir fenomen, mikro sirkülasyon, hiperemi, plazma kaybı, trombosit agregasyonu, eritrosit sütunlarının oluşumunun ihlalidir. Bu, yayılmış mikrotromboz (çamur), staz oluşumuna yol açar. Kan serbestçe akamaz, bu da hipoksiye neden olur. Tabii ki, ilgili biyokimyasal faktörler var. Toplama, ADP, trombin, düzenleyici maddeler gerektirir.
8.2.2.2. eksüdasyon
Eksüdasyon - kanın sıvı kısmının, odaktaki Roy basıncındaki bir artışın ve lizozom enzimlerinin ve biyolojik olarak aktif maddelerin (öncelikle histamin ve bradikininler) etkisi altında vasküler geçirgenlikte bir artışın neden olduğu iltihaplanma odağına salınması . Enflamatuar eksüda, içindeki proteinin ve her şeyden önce fibrinojenin varlığı ile karakterize edilir. Pıhtılaştırıcı, odağı sınırlayan fibröz bir film oluşturur.
Enflamasyonun ikinci aşamasının düzenlenmesi, enflamasyonun "motorları" - BAS tarafından gerçekleştirilir. Kandaki mast hücre faktörleri ve analogları - bazofiller - süreçlerin erken evresinde çalışır. Bunlar şunları içerir:
- Lizozomların ana proteinleri, özellikleri histamin proteinlerine benzer bir dizi etkiye sahip katyonik proteinlerdir. Mikrodamarların geçirgenliğini artırarak eksüdasyona, göçe neden olurlar. Kemotaksi de onların aracılık ettiği bir etkidir, yani. lökositler, lizozomların ana proteinlerinin artan konsantrasyonu boyunca (çevreden merkeze) iltihaplanma odağına hareket eder.
- Aminler - amino asitlerden kaynaklanır. Histamin, mast hücrelerinde (mikrodamarların etrafında bulunan özel bağ dokusu hücreleri) üretilir. Normalde tek bir komplekste heparin ile ilişkilidir. Histamin salınımının nedenlerinden biri lizozomların ana proteinleridir, ikincisi antijen-antikor kompleksidir. Histamin, endotelin miyofibrillerini büzerek kılcal damarların ve venüllerin geçirgenliğini arttırır, hücrelerin "buruşması" ile eksüdasyon ve ödeme katkıda bulunan boşluklar oluşur. Histamin, erken evrelerde salınan HHNT'nin ana faktörüdür.
Bağışıklık çatışmaları sırasında, zar üzerinde sabitlenmiş IgE'nin etkisi nedeniyle, Ca2+ salınır ve mast hücre zarlarının lipidlerini yok ederek içlerinde histamin, serotonin ve heparinin geçtiği kanalların oluşumuna neden olan fosfolipaz A aktive edilir. kolayca çıkın.
Histamin için tipik cilt reaksiyonu:
- hiperemi - doğrudan veya akson refleksi yoluyla düz kas hücrelerinin histamin reseptörleri üzerindeki etkisi nedeniyle.
- artan kılcal geçirgenliğin bir sonucu olarak ödem.
Serotonine tipik bir reaksiyon: arteriyollerin venül spazmının arka planına karşı genişlemesi, kanın lokal durgunluğuna ve plazmanın dokulara salınmasına yol açar. M-serotonin reseptörlerini bloke eden LSD, şişliği bastırır.
Asetilkolin bir amino asit türevidir, aktif etkileri histaminden daha az belirgindir.
Enflamasyonun geç döneminde (saatler veya daha fazla), yeni düzenleyiciler - kininler - bağlanır. Bunlar zaten oligopeptidlerdir, yani. birkaç amino asitten oluşurlar. Bradykinin kanda dolaşan kinindir ve kallidin oluşur ve sadece lokal olarak hareket eder, tk. karboksipeptidaz tarafından hızla parçalanır. Yarı ömür - 30 sn.

Kinin oluşumu kaskadı aşağıdaki gibi temsil edilir (Şekil 17). Kallikrein enzimi kanda dolaşır, normalde aktif değildir, peptidazlara (esas olarak Hageman faktörü) maruz kaldıktan sonra kendiliğinden oluşur. Hayvanların ve bakterilerin (streptokinaz) lizozomlarının enzimleri, kinin oluşum kaskadını doğrudan aktive edebilir, kinin sisteminin başlatılması peptidazlar - proteolitik enzimler tarafından gerçekleştirilir. Bu, proteoliz inhibitörlerinin (örneğin trasilol) kullanımının temelini oluşturur.
Kininlerin patofizyolojik etkileri:
- Histaminin etkilerine benzerler (hipotansiyon, artan vasküler geçirgenlik), ancak etkili konsantrasyonlar birçok kez daha azdır. Lökositlerin göçünü başlatmak.
- Doğrudan ağrıya neden olur.
- Bradikardi.
Patogenetik tedavi
Alerjik ve enflamatuar süreçlerin tedavisinde pipolfen ve difenhidramin kullanılır. Pipolfen, histamin reseptörleri için 10 kat daha fazla ajana sahiptir, ancak daha kötü davranır, çünkü. temiz hale getirir antihistaminik etki, ve difenhidramin ayrıca kininlerin etkisini bloke eder. Lizozom zarlarını daha dayanıklı yapan herhangi bir faktör kinin oluşumunu engeller: salisilatlar, GCS.
- Enflamasyonun geç evresindeki diğer biyolojik olarak aktif madde grupları: hormonlar, türevler yağ asitleri(lökotrienler ve prostaglandinler). Lökotrienler ilk olarak lökositlerden izole edildi. Kan damarlarını spazmlandırırlar ve prostaglandinler gibi lipid hormonlarıdır. Doymamış yağ asitlerinden oluşur arakidonik asit tüm dokuların tüm hücrelerinde.
Lökotrienler ve prostaglandinlerin patofizyolojik etkileri kininlerinkine benzer. Kan damarlarını genişletirler, geçirgenliklerini arttırırlar, şişmeyi ve ağrıyı arttırırlar. özellikle telaffuz ağrı sendromu minber ile, iltihaplanma sırasında ödem oluşması ve hamurun boyun eğmeyen bir odaya - diş boşluğuna - yerleştirilmesi nedeniyle olabilir. Bu tür acı verici şekilde değiştirilmiş diş etlerinde, prostaglandinlerin konsantrasyonu normalden 20 kat daha fazladır. Prostasiklin (prostaglandin I 2) kan damarlarını genişletir ve trombosit agregasyonunu önler, tromboksan A2 onun antagonistidir. Normalde prostaglandinler ve kininler fizyolojik hiperemiden sorumludur.
Salisilatların etki mekanizması uzun süredir tartışmalıdır, şimdi içindeki ana şeyin prostaglandin biyosentezinin bloğu olduğu bilinmektedir. Anti-inflamatuar aktivitedeki artışa göre, bunlar şu şekilde düzenlenebilir: metindol - butadione - aspirin.
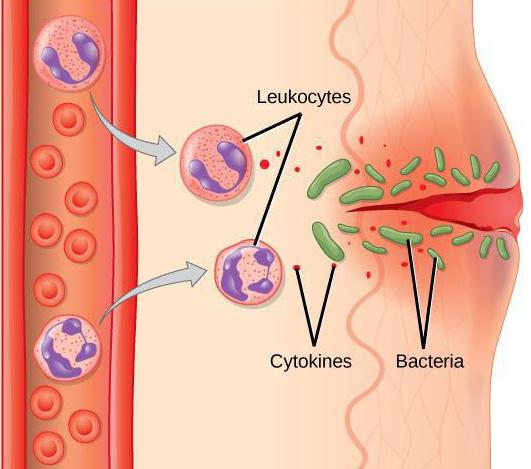
8.2.2.3. göç
Bozulmuş vasküler endotelyuma yapışan nötrofiller, geçirgenlik faktörlerini (interlökin-1, lökotrienler, prostaglandinler) salgılar ve etkilenen dokunun odağında halihazırda oluşturulmuş ana lizozom proteinlerinin konsantrasyon gradyanı boyunca hücreler arası boşluğa geçer (göç eder). Orada, nötrofiller ek kemotaksis faktörleri salgılar. Lezyondaki görünümleri ile iltihaplanma başlar. Amaç fagositozdur. Bütün bu olaylar inflamasyonun erken evresine aittir. "Cilt penceresi" yöntemi (cilt sıyırma ve ekli cam üzerinde leke) kullanılarak, nötrofillerin görünümünün, zararlı ajana maruz kalmanın başlangıcından itibaren ilk 4 saat içinde tespit edildiği gösterilmiştir. Enflamasyonun geç fazı yaklaşık 24 saat sonra gelişir ve enflamasyonun odağında makrofajların ortaya çıkması ile karakterize edilir, bundan sonra karakteri değişir, bağışıklık sistemi bağlanır.
Fagositoz ve enflamatuar ajanın yok edilmesi mekanizması yaygındır ve yabancı bir cismin (bakteri, bağışıklık kompleksleri, vb.) Bir lökositin plazma zarı, makrofaj ile temas bölgesinde, istilasının oluşması gerçeğinde yatmaktadır. . Bu şekilde vidalanan zarın (fagozom) yüzeyinde, bakterisit etkisi olan miyeloperoksidaz tarafından süperoksit radikali O 2 oluşumu başlar. O 2 oluşumundaki bir kusur - "eksik fagositoz" adı verilen bir fenomene yol açar ve kronik inflamasyon ve bir immün yetmezlik durumunun bir resmi ile kendini gösterir.
Aşama II'nin sonucu: triadın gelişmesiyle birlikte spazm, hiperemi, mikrotromboz ve dolaşım hipoksisi şeklinde vasküler reaksiyon (ATP eksikliği, asidoz, biyomembran hasarı). Nötrofillerin (pürülan eksüda) eksüdasyonu ve göçü, ardından makrofajlar (yaranın temizlenmesi ve proliferasyonun başlatılması).
8.3. Proliferasyon - Enflamasyonun III aşaması
Bağ dokusu hücrelerinin en hızlı üremesi - fibroblastlar. Örneğin hepatositler, miyokardiyositler ve mukozal hücreler çok hızlı bir şekilde yenilenemezler, bu nedenle enflamatuar yıkım bölgelerinde yara izleri oluşur. Bir doku kusurunun odağında proliferasyonun başlamasına özel olarak katkıda bulunan doğrudan biyokimyasal veriler yoktur. Süreç uyuyor gibi görünüyor Genel kural: herhangi bir hacimde ne kadar az hücre olursa, o kadar çok çoğalırlar. Kendi haline bırakılan hücreler çoğalma aktivatörlerine ihtiyaç duymazlar. Onları çoğaltan nedir? Bu, temas inhibisyonu olgusudur. Onsuz, kötü huylu tümörler her organda büyüyecekti.
Düzen tasarımcısının notu: metin orijinal kaynağa göre yerleştirilir
Temas engelleme teorisi
Hücrelerin plazma zarında, belirli bir işlevi yerine getiren glikoproteinler ve glikolipidler bulunur. Hücrelerin dış yüzeyinde bir tür "anten" oluştururlar. Hücreler temas ettiğinde, birincil an "antenlerin" temasıdır ve ikincil olan, hücre içindeki cAMP seviyesindeki bir artıştır, bu da muhtemelen hücrenin baskılanmasına yol açan bir biyokimyasal reaksiyon zincirini tetikler. mitoz.
Hızla çoğalan dokuların hücrelerinde çok az cAMP olduğu ortaya çıktı. Çok sayıda hücre olduğunda, içlerindeki cAMP konsantrasyonu keskin bir şekilde artar. cAMP eklendiğinde hücre büyümesi yavaşlar: malign tümörler küçük cAMP. Doku ne kadar hızlı büyürse hücrelerinde o kadar az cAMP olur.
Enflamasyonda lizozomların fonksiyonlarının özeti. Lizozomlar inflamasyonun başlangıcı ve bitişidir. Onu açarlar ve olumlu sonucuna katkıda bulunurlar. Diğer inflamatuar faktörler motorlardır.
- Lizozomlar doku değişikliği yapar.
- Lizozomlar, sürecin ikinci aşamasını belirleyen biyolojik olarak aktif maddelerin konsantrasyonunu arttırmada öncü bir rol oynar:
- temel (katyonik) proteinler sağlamak
- mast hücre degranülasyonunun bir sonucu olarak histamin, lökotrpenler ve muhtemelen diğer inflamatuar faktörlerin salınımını teşvik eder;
- lizozom enzimleri kinin sistemini, fibrinolizi (plazmin aktivasyonu) aktive eder.
- Lizozomlar, örneğin antijen-antikor kompleksini ve bakterileri yok ederek, iltihaplanma sürecinin kendisinin ortadan kaldırılmasına katkıda bulunur.
- Lizozomlar hazırlanmasında yer alır Aşama III hasarlı dokuları ortadan kaldırarak iltihaplanma, bu nedenle peptidaz inhibitörleri iltihaplanmanın başlangıcında ve peptidazların kendileri - sonunda daha iyi yardımcı olur.
Bu faktörler, inflamasyonun patogenezinin modern hipotezini doğrulamak için temel oluşturdu: lizozom enzimlerinin salınımı, hücre dışı substratlara (mast hücreleri, BAS öncüleri) saldırıları. Bu reaksiyonların ürünleri, iltihabın odağındaki mikro dolaşımı bozar. Sonuç sadece saldırganlık faktörlerine değil, aynı zamanda organizmanın kendisinin homeostatik yeteneklerine de bağlıdır.
8.4. Enflamasyonun düzenlenmesi - aslında tedavisinin ilkeleri
- aşama, değişiklik
- lizozom membran stabilizatörleri (glukokortikosteroidler, salisilatlar, altın tuzları)
- lizozom enzim inhibitörleri (kontrikal, trasilol, deksametazon, fosfolipaz inhibitörleri)
- evre, vasküler bozukluklar, eksüdasyon, göç
- vasküler reaksiyonlar üzerindeki etkiler - BAS reseptörlerinin (antihistaminikler) sentezinin blokerleri, prostaglandinlerin, lökotrienlerin (salisilatlar) biyosentezi
- eksüdasyon süreçleri üzerindeki etkisi - kollajen biyosentezini artırmak için C, PP vitaminleri
- göç sürecine etkisi - immün yetmezliğin tedavisi
- aşama, çoğalma: - protein biyosentezi uyarıcılarının (anabolikler) kullanımı:
- inflamasyon odağının nekrotik dokusunun proteazlarla tedavisi
- androjenler: biyosentez süreçlerine katkıda bulunur. İyileşme sürecinde önemli, yeterli değiller. Anabolik steroidler iyidir - nerabol Protein biyosentezini artırma yeteneğini korurlar, ancak erkek cinsiyet hormonlarının özelliklerinden yoksundurlar.
8.5 Enflamasyon ve patogenetik tanıda genel reaksiyonlar
8.5.1 Kan plazma proteinlerinin içerik ve oranındaki değişiklikler: 8.5.1.1. Albüminler: Akut inflamasyonda sayıları artar ve kronik inflamasyonda azalır. Biyosentezleri sadece hepatositler tarafından gerçekleştirilir. 8.5.1.2. Globulinler: Bu fraksiyondaki bir dizi protein (immünoglobulinler) plazma hücreleri tarafından sentezlenir. Akut inflamasyonda, alfa-1 ve alfa-2 globulinlerin içeriği, kronik inflamasyonda artar - alfa-2 ve gama globulinler. Bu teşhis için önemlidir, çünkü immünoglobulinler, gama globulin fraksiyonuna aittir ve daha sonraki iltihaplanma döneminde oluşurlar. Sürecin kronik bir forma geçişinin bir işareti - albümin ve globulin içeriğinin bir dizi ihlali, albümin / globulin katsayısındaki değişikliklere yansır. 8.5.2. Glikoproteinlerin içeriğinde bir artış: fibrinojen, protrombin ve bunların karbonhidrat bileşenleri - sialik asit, seromukoid. Glikoproteinlerin çoğu karaciğerde sentezlenir, yani. artışları ikincil bir tepkidir. Enflamasyon ne kadar akut olursa, kan plazmasında o kadar fazla glikoprotein bulunur. Tanı için glikoproteinler hiçbir şey vermez çünkü. yükselmek diyabet, hamilelik sırasında. Ancak sürecin ciddiyetini belirlemek için çok şey veriyorlar.Sonuç: glikoproteinler, inflamasyon dinamiklerinin ve tedavinin etkinliğinin önemli bir göstergesidir. Tedavi sırasında kandaki glikoproteinlerin içeriği artarsa, tedavi rejimi değiştirilmelidir. 8.5.3. SAS aktivasyonu ve adrenal korteksin (AAO), özellikle fasiküler (GCS) ve retiküler (mineralokortikosteroidler) aktivitesi, yani herhangi bir strese tipik bir tepkide olduğu gibi.
Kortikosteroidlerin inflamasyondaki etkileri:
- Lizozom zarlarının gücünü arttırın.
- Vasküler duvarın gücünü arttırın, bu nedenle eksüdasyon azalır.
- Lökositlerin iltihaplanma odağına göçünü azaltın.
- Fagositozu inhibe eder.
- Bağ dokusu gelişimini inhibe eder, fibroblastların büyümesini ve çoğalmasını engeller
- Tüm proteinlerin yanı sıra antikorların biyosentezini azaltın.
- Lenfoid organların atrofisine neden olan T-lenfosit oluşumunu baskılar
Bu nedenle kortikosteroidler inflamasyon tedavisinde yaygın olarak kullanılmaktadır, ancak süreci lokal olarak baskılayarak genelleşmesine katkıda bulunurlar. 8.5.4. Ateş. Nötrofilik lökositoz, daha önce lökosit pirojen olarak adlandırılan interlökin-1 adlı spesifik bir proteinin de novo üretimine neden olur. Termoregülasyon merkezinin ayar noktasında daha fazla kaymaya neden olur. yüksek seviye, fagositozu ve T-katillerinin aktivitesini uyarır. 8.5.5. Lökositoz. Lökosit faktörlerinin ve inflamatuar odak dokularının çürüme ürünlerinin etkisi altında, miyeloid germ hücrelerinin çoğalmasını aktive eden uyarıcı bir faktör oluşur. kemik iliği, hem granüler hem de monokromatik seri.
8.6. Akut inflamasyonun kronik hale geçişi
Temel, hem kendi proteinlerinin iltihaplanması sırasında değişen hem de bakteriyel patojenlerle benzerliğin bir sonucu olarak otoalerjik süreçlerin ortaya çıkmasıdır. Bir kısır döngü tipine göre kararlı bir patogenez bağlantı döngüsü oluşumu vardır.
Patogenetik tedavi: Anti-inflamatuar tedavi rejimine anti-alerjik tedaviyi dahil etmek çok önemlidir: olası bir immün yetmezlik durumunun tedavisi.
8.7. inflamasyon ve homeostaz
Tabii ki, iltihaplanma temel olarak koruyucu bir rol oynar. Bu karmaşık sürecin yardımıyla organizma, organizmanın işlevsel ve morfolojik sabitliğini korumak için saldırganlık faktörünü veya kendi ölü dokusunu sınırlamaya, çevrelemeye ve uzaklaştırmaya çalışır.
Hem homeostaz bozukluklarının lokal önlenmesi hem de homeostazın yeniden sağlanmasına yönelik genel sistemik reaksiyonların her iki mekanizması da buna yöneliktir. Saldırganlık faktörünün aşırı etkisi ile homeostatik mekanizmalar baş edemez ve bu durumda iltihaplanma bir hastalığa dönüşür.
Tıbbi terim "patogenez", hastalığın gelişim mekanizması anlamına gelir. Bu patolojik süreç esas olarak taşıyan vücutta koruyucu işlev patojenik ajanlardan. Bu yazıda, hastalığın gelişiminin her aşamasında inflamasyonun patogenezini, formlarını ve aşamalarını ele alacağız.
İnflamasyonun patogenezi nasıl gelişir?
Enflamasyonun patogenezi, iltihaplanma sürecinin üç aşamasından kaynaklanmaktadır:
değişiklik süreci - doku hasarı;
inflamasyon patogenezinde vasküler reaksiyon - artan duvar geçirgenliği, eksüdatif süreç ve lökosit göçü ile en küçük damarlarda dolaşım bozuklukları
çoğalma süreci yenilenen dokuların oluşumudur.
Bu nedenle, her üç bileşenin varlığında vücutta meydana gelen süreç inflamatuar olarak kabul edilebilir. Aksi takdirde, yukarıdaki faktörlerden birinin bile yokluğunda iltihaplanma patogenezi gelişmez. Faktörlerin her biri, iltihaplanmaya katılmadan bağımsız varoluş hakkına sahiptir.
Enflamasyonun patogenezi ve değişimi
Latince değişim, değişim anlamına gelir. Değişim süreci birincil ve ikincildir.
Birincil değişiklik sırasında, patojenik bir ajanın doğrudan etkisi altında dokulardaki süreçler ve değişiklikler meydana gelir. Enflamasyonun patogenezindeki değişiklikler, hücrelere, sinir uçlarına, damar sistemine, vücudun patojenik faktöre direnme kabiliyetine ve diğerlerine verilen hasarın süresine ve gücüne bağlıdır. Hasarlı hücrelerin ölümünün sonucu, iltihaplanma sürecinin seyrini etkileyen biyolojik olarak aktif maddeler salınır.
Dokularda ikincil değişiklik süreci, dokuların yapısındaki değişiklikler ve metabolik bozukluklar anlamına gelir. Enflamasyonun patogenezindeki değişiklik ölçeği, hücresel alanı ve hücreler arası maddeyi kapsar. Böylece, distrofik fenomenlerle birlikte inflamatuar bir süreç gelişir.
Enflamasyon sırasında vasküler sistemden reaksiyon
İnflamasyonun patogenezini belirleyen ikinci faktör ise vasküler reaksiyondur. Belirtileri kılcal damarlar, arteriyoller, venüller gibi küçük damarlarda görülür. Damarların iltihaplanma patogenezindeki reaksiyonu, patojenik ajanların yayılmasının keskin bir şekilde kısıtlanmasından ve metabolik süreçlerin ihlalinden oluşur. Böylece, doku dejenerasyonu ve nekrotik belirtiler, ayrıca kanın sıvı kısımlarının dokulara girmesi ve lökosit göçü meydana gelir. Enflamasyon bölgesine düşen lökositler, bağışıklıkta artışa yol açan fagositoz başta olmak üzere savunma mekanizmalarında yer alır. Sonuç olarak, gerekli inflamatuar bariyerler oluşturulur.
Enflamasyonda proliferasyon fazı patogenezi
Bu süreç, iltihaplanma sürecinin en başında başlar. Hücrelerdeki ilk ihlallerde dokular kendilerini yenilemeye başlar. Enflamasyonun patogenezinde proliferasyon kaynakları dokulara göç etmiş lenf hücreleri ve makrofajlardır. Proliferasyon, doku değiştirme ürünleri, yani doku uyarıcıları tarafından uyarılır.
Enflamasyonun gelişim aşamaları ve patogenezi
Herhangi bir inflamatuar süreç aşamalara ayrılabilir. Enflamasyonun 3 aşamasını ayırt etmek gelenekseldir. Bu fazlar sorunsuz bir şekilde diğerine geçer, bu nedenle net sınırlar belirlemek her zaman mümkün değildir. Ardından, iltihabın tüm aşamalarına ve nasıl ilerlediğine daha yakından bakacağız.
Enflamasyonun ilk aşamasının patogenezi
Doku hasarından sonra iltihabın ilk aşaması başlar. Damarların geçirgenliğinin artması ve damarlardan, proteinlerden ve diğer cisimlerden gelen sıvının etkilenen bölgeye gönderilmesi, eksüda oluşması ile karakterizedir. Ayrıca lökositlerin göçü, damarlardan çıkışları da vardır. Eksüda ile basınç yükselir, bu da kan dolaşımını değiştirir ve homeostaz bozulur. Lökositler yaralanma bölgesine girdiğinde fagositoz süreci başlar. Tüm bu sürecin bir sonucu olarak, iltihabın ilk aşamasında kan akışı kötüleşir.
İkinci aşama iltihaplı hastalıklar
Bitiş, ilk aşama, vücudun tahriş edici maddelerden kurtulmaya çalıştığı ikinci aşamaya akar. Başlangıçta, görev, kan dolaşımını ve etkilenen bölgeye yararlı maddelerin, anti-inflamatuar enzimlerin akışını iyileştirerek toksinlerin vücuttan atılmasıdır. Enflamasyon sırasında lökosit sayısı arttığından, bu anormal fenomen birkaç gün daha devam eder. Bu, vücudun korunması, bir anlamda ihtiyati tedbirdir.
Enflamasyonun üçüncü aşamasının patogenezi
Enflamasyonun üçüncü aşamasına rejeneratif aşama da denir. Bu dönemde vücut doku onarım sürecine yönlendirilir. Enflamasyonun kendisi bir miktar doku hasarına bağlı olarak meydana geldiğinden, son aşamada bağ dokusu yardımıyla hasar yenilenir.
Enflamasyon evrelerinin alternatif sınıflandırması
Ancak, iltihaplanma sürecinin meydana geldiği başka bir şema var. Martin tarafından önerildi. Ona göre, iltihaplanma evreleri üçe değil, beş evreye ayrılır. İlk fazın en kısa olduğuna ve artan vasküler geçirgenlik ile karakterize olduğuna inanıyordu. Üç alt aşamaya ayrılmıştır.
- Geçirgenliğin arttığı ilk alt faz (A) yaklaşık iki dakika sürer.
- Alt faz iki (B), bu bir mühürdür, ödem oluşur.
- Son alt faz (C), histamin oluşumunun yanı sıra bradikinin maddesinin salınması ve alt fazda oluşturulan aminlerin yok edilmesi ile karakterize edilir.
Daha sonra, sıvıdaki bir artış nedeniyle vasküler geçirgenliğin azaldığı ikinci inflamasyon aşaması ilerler. Bu, proteinlerin amino asitlere parçalanmasını başlatır. Dolaşım başlar Kurtarma işlemi 4. aşamada ve beşinci aşamada tüm dokular tamamen restore edilir.
Enflamasyon seyrinin formları ve patogenezi
Vücuda maruz kaldığında olumsuz faktörler vücudu etkileyen, çeşitli tezahürleri olan koruyucu bir reaksiyon meydana gelir. Nasıl geliştiklerine bağlı olarak 3 tür iltihaplanma vardır.
Alternatif inflamasyon şekli - nasıl gelişir? Genellikle kalp, karaciğer ve böbrekler gibi parankimal organlarda görülür. Ana özelliği şudur:
- atrofik,
- nekrotik,
- distrofik süreçler.
Eksüdatif inflamasyon formu nasıl gelişir?
Bu iltihaplanma, proteinlerin, çeşitli diğer hücrelerin ve kan sıvısının dokulara salınması ve lökositlerin göçü ile karakterize edilir. Buna karşılık, bu iltihaplanma şekli aşağıdaki tiplere ayrılır: pürülan, paslandırıcı, kangrenli, seröz, hemorajik.
Bileşimindeki pürülan eksüda, çok sayıda proteinin yanı sıra lökositlere sahiptir. Lökositler öldükçe sarımsı-yeşil bir renk alırlar.
Hemorajik eksüda, eritrositler ve az miktarda lökositlerden oluşur. Genellikle pembemsi veya kırmızı renktedir. Aynı zamanda etkilenirler. damar duvarları.
Putrefaktif (kangrenli) eksüda, doku üzerinde yıkıcı bir şekilde hareket eden putrefaktif bakteriler vücuda etki ettiğinde ortaya çıkar.
Seröz iltihabın temel özelliği, iltihaplı doku tarafından sarı veya yeşil bir sıvının salgılanmasıdır. İltihap karın kısmındaysa, orada yaklaşık birkaç litre bol miktarda sıvı birikebilir.
Kural olarak, daha önce tahrip olmuş dokunun restorasyonu sırasında bağ dokusunda bir artış meydana gelir, ancak bazen büyük miktarlarda meydana geldiği de olur. Ve bunun üretken süreçlerle ilgisi var.
Enflamatuar hastalıkların üretken formu ve patogenezi
Genellikle bu iltihaplanma şekli, bağ dokularının iltihaplanması ile gelişir. Bununla birlikte, sıvıların, proteinlerin ve lökositlerin dokulara salınması nedeniyle etkilenen organda bir artış ve daha sonra bağ dokusu sıkıştırıldığı için azalması gözlenir.
Ancak iltihap formları bununla sınırlı değildir, çünkü belirli bir süreçte ortaya çıkan spesifik iltihaplanma diye bir şey de vardır. Örneğin, tüberkül, tüberkülozda iltihaplanma unsuru, cüzzamdaki düğümlerdir. Genel olarak inflamatuar süreçlerçeşitlidir, bazen bir form, bazen başka bir form ortaya çıkar, ancak bir dereceye kadar her üç form da mevcuttur.


