03.04.2018
Sindrom zbijanja plućnog tkiva. Zbijenost pluća uzroci i metode dijagnoze.
Jedna fokalna formacija pluća je nezavisni rendgenski sindrom. Na slici, takvo zatamnjenje ima malu veličinu (do 1 cm), različite intenzitete i konture. Za utvrđivanje prirode potrebno je diferencijalna dijagnoza fokalne formacije u plućima, o kojima ćemo govoriti u nastavku.
Nije potrebno odrediti nosološki oblik prilikom dešifriranja slike. Potrebno je pažljivo opisati strukturu zamračenja, dodijeliti dodatni pregledi. Rendgen metoda nije okarakterisana visok stepen osjetljivosti, ali se odlikuje manjom ekspozicijom u odnosu na kompjuterizovana tomografija. Koristi se za identifikaciju patološki sindromi, za dodatno proučavanje strukture zamračenja koriste se druge radijacijske i kliničko-instrumentalne metode. U završnoj fazi koristi se biopsija, razvijene su metode za dinamičko praćenje fokalnih sjenki veličine do 5, 10 mm.
Solitarna fokalna lezija pluća
Većina pojedinačnih fokalnih formacija jednog ili oba pluća nije praćena teškim kliničkim znakovima. Asimptomatski tijek ne dozvoljava identifikaciju bolesti u ranoj fazi.
Pojedinačni fokus je lokalno područje zbijenosti plućnog parenhima, što se na slici odražava kao sjena zaobljenog ili njemu bliskog oblika. Prema međunarodnim standardima, formacija promjera do 3 cm može se smatrati fokusom. Po domaćim standardima - do 1 cm.
Ako pristupimo diferencijalnoj dijagnozi bolesti na osnovu ftizijatrijskih pokazatelja, možemo ustanoviti sljedeće karakteristike patoloških sjena:
tuberkuloma;
Infiltrati;
Fokalna tuberkuloza.
Ako pristupimo tumačenju radiografije pluća prema međunarodnim standardima, onda u diferencijaciju treba uključiti kancerozni čvor do 3 cm u promjeru. Takva senka na slici najčešće daje rak nemalih ćelija u stadijumu T1. Za domaće radiologe, doktore radiodijagnostika vizualizacija senki do 10 mm u prečniku predstavlja značajne poteškoće.
Izraz "jedan" ne podrazumijeva prisustvo jedne formacije. Pojedinačne sjene mogu biti od jedne do šest. Ako ima više zamračenja - višestruka zamračenja. Radiolozi takve žarište često nazivaju diseminiranim, jer se nalaze u oba pluća.
bitan klinička karakteristika sindrom" fokalna formacija pluća" je prisustvo znakova maligniteta. Prema statistikama, oko 70% čvorova na obdukciji ima manifestaciju maligniteta. Rendgenskim pregledom se otkrivaju znaci maligniteta sa veličinom čvora većom od 1 cm.U dinamičkoj studiji (izvođenje nekoliko uzastopnih rendgenskih snimaka) specijalista ima mogućnost razlikovanja žarišta benigne i maligne etiologije.
Fokalne formacije u plućima na CT (kompjuterskoj tomografiji) su jasno definisane. Studija vam omogućava da razlikujete benigni i maligni rast. Specifičnost simptoma određena je žarištima propadanja, infiltracije limfnih sudova, povećanje limfnih čvorova koji se nalaze u blizini žarišta.
Za tačnu provjeru uzroka solitarnog sindroma formiranje pluća uvijek treba koristiti dodatne metode istraživanja, alternativne metode.
Znakovi fokalnih formacija plućnog tkiva
Prilikom izvođenja radiografija kod pacijenata sa sumnjom na tumor, preporučuje se dinamičko praćenje sindroma. Praksa pokazuje da jedna radiografija nije dovoljna za pouzdanu verifikaciju tumora. U prisustvu niza slika, moguće je procijeniti progresiju žarišta, uprkos aktivnom protuupalnom tretmanu.
Pozitronska emisiona tomografija sa 18-fluorodeoksiglukozom otkriva funkcionalnu i organsku strukturu maligne ili benigne neoplazme.
Rendgen i tomogram kod bolesnika s pojedinačnim formacijama na vrhovima s tuberkulozom
Morfološki pregled materijala kod pacijenata u svim kliničkim situacijama pomoću jednog algoritma omogućava preciznu verifikaciju. Pod mikroskopom, atipične ćelije izgledaju prilično specifično. Upotreba ove metode omogućava vam da odredite morfološki supstrat raka. Biopsija je invazivna procedura, stoga se radi samo pod strogim indikacijama. Prije upotrebe provodi se diferencijalna dijagnoza zračenjem, laboratorijskim, instrumentalnim, kliničkim pregledima.
Ne postoji jedinstven algoritam za analizu znakova fokalnih lezija pluća. Svaki radiolog u praksi razvija sheme za analizu rendgenske slike.
Do nedavno su se radiografija i fluorografija smatrali glavnom metodom primarne detekcije tumora. Lezije se otkrivaju kod 1% pacijenata koji su podvrgnuti rendgenskom pregledu prsa.
Obični fluorogrami, rendgenski snimci ne pokazuju znakove pojedinačno obrazovanje do 1 cm u prečniku. U praksi, stručnjaci propuštaju veće žarište iz preklapanja anatomskih struktura: rebara, korijena pluća, srčane sjene. Anomalije u razvoju krvnih sudova, bronhijalnog trakta takođe ometaju vizualizaciju malih zamračenja na slici.
Znakovi fokalnih formacija često se nalaze na rendgenskim snimcima koji su napravljeni prije 1-2 godine. Svaki rendgensko odeljenječuva slike pacijenata najmanje 3 godine.
Ovakvi pristupi su bili racionalni u nedostatku kompjuterizovane tomografije, PET/CT, koji su visoko osetljivi i pouzdani u otkrivanju patologije plućnog parenhima.
Rentgenski pregled je racionalan kako bi se isključila upala pluća, hronične plućne bolesti, emfizem, opstruktivne bolesti. Kompjuterska tomografija pomaže u identifikaciji lezija 2-4 puta više od radiografije. Zbog velike izloženosti pacijenta zračenju, ne može se koristiti za masovne preglede ljudi. Tehnike za smanjenje izloženosti ljudi zračenju tokom CT-a se razvijaju, prolaze klinička ispitivanja, ali još nisu masovno implementirane.
CT može otkriti više lezija u parenhima pluća nego rendgenski pregled. Ako je usamljena fokalna formacija u plućima manja od 1 cm, racionalnost izvođenja kompjuterske tomografije značajno se povećava. Radiolog ili ljekar koji prisustvuje mogu odrediti indikacije za njegovo imenovanje.
Kompjuterska tomografija nije apsolutna metoda za otkrivanje tumora. Kada je veličina formacije manja od 5 mm, osjetljivost metode je oko 72%. Efikasnost takvog skrininga na početku rak plućaželi sve najbolje. niske gustinežarišta na kompjuterizovanim tomogramima izaziva specifičan znak koji se zove brušeno staklo. Formacije male gustine detektuju se sa osetljivošću do 65%. Kliničke studije su pokazale da se male fokalne lezije u plućima na CT-u utvrđuju sa vjerovatnoćom od 50%. Samo kada se veličina fokusa premaši za više od 1 cm, osjetljivost se povećava na 95%.
Kako bi poboljšali preciznost, neki istraživači su razvili vlastite algoritme koji rade na bazi trodimenzionalnog modeliranja maksimalnih nepravilnosti, volumetrijskog renderiranja.
Diferencijalna dijagnoza fokalnih formacija u plućima
Za diferencijalnu dijagnozu formacija potrebna je kompjuterska tomografija ili radiografija. Za pravilnu verifikaciju žarišta treba analizirati na osnovu sljedećih indikatora:
1. Dimenzije;
2. Struktura;
3. Konture;
4. Gustina;
5. Stanje okolnih tkiva.
Pojedinačno, svaki opisani znak ima vjerovatnoću vrijednost, ali u zbiru odražavaju nozološku formu. Unatoč tome, čak i uz najpažljiviju analizu znakova solitarne formacije, rijetko je moguće dijagnosticirati nosološki oblik. Na primjer, masno tkivo je slabog intenziteta, jasnih kontura (lipom), ali se javlja i kod hamartoma, tuberkuloma i arteriovenskih malformacija. Stvara senke slabog intenziteta na slici, koje treba razlikovati od "matiranog stakla". Kod velikih lipoma dijagnoza nije teška, ali problemi nastaju s malim nakupinama lipocita.
Lokacija žarišta u plućnom parenhimu nije od fundamentalnog značaja. Prema istraživačima, slučajnosti ili izuzeci od standardnih radioloških pravila javljaju se u 70% slučajeva. Sličan broj karcinoma nalazi se u gornjim režnjevima. U desnom plućnom krilu lokalizacija se može pratiti češće nego u lijevom.
Tuberkulozne infiltracije karakterizira sličan raspored. Rak pluća kod idiopatske plućne fibroze nalazi se u donjem režnju.
Tuberkulozni infiltrati se nalaze u posudi na vrhovima.
Strukturne karakteristike pojedinačnih žarišta:
1. Neravne ili ujednačene konture;
2. Jasne, nejasne ivice;
3. Perifokalni skrining, radiant corolla;
4. Različiti oblik;
5. Odlična gustina žarišta.
U diferencijalnoj dijagnozi stručnjaci obraćaju pažnju na nejasne, neravne konture u tumorima, upalne infiltrate.
Neke terenske studije su to pokazale tumorske formacije do 1 cm imaju konture male gustine, a zračenje se ne prati uvijek na kompjuterskom tomogramu.
Fokalne formacije pluća tokom tomografije u 97% slučajeva imaju obod neujednačenih kontura. Valovite granice sa fokusom većim od 1 cm ozbiljan su znak raka. Takvi tumori zahtijevaju morfološko verifikaciju, detaljan dodatni pregled pomoću kompjuterske tomografije, PET/CT.
Konture krunice mogu se pratiti kod sljedećih bolesti:
Skvamozni karcinom, karcinom malih ćelija;
Karcinoid.
Jedna praktična studija u literaturi ukazuje na valovite konture žarišta kod malignog raka u samo 40% slučajeva. Ako su ovi rezultati dostupni, potrebno je uvesti dodatne kriterije kako bi se omogućila diferencijalna dijagnoza pojedinačnih žarišta u plućima na tomogramu:
1. Čvrsta struktura (ujednačena);
2. Mješoviti čvorovi;
3. Formiranje tipa "matirano staklo".
Formacije koje daju sindrom magle na tomogramu imaju malu gustoću. Konture su predstavljene nepromijenjenim plućnim intersticijumom. Formacije karakteriziraju nedestruktivne upalne procese, atipičnu adenomatoznu hiperplaziju. Morfološka osnova fenomena je zadebljanje zidova interalveolarnih septa u lokalnim područjima sa zračnim alveolama.
Slika odražava upalne infiltracije, fibrozne trake. Slična slika kod karcinoida je zbog bronhoalveolarnog širenja tumora. Fenomen "mraznog stakla" na rendgenskim snimcima nije praćen. Također se ne vidi na linearnim tomogramima.
Čvrsti, mješoviti čvor može se karakterizirati prisustvom gustog područja u središnjem dijelu s perifernim smanjenjem gustoće u obliku izmaglice. Slika se formira oko starih žarišta, posttuberkuloznih kaverni. Oko 34% nesolidnih formacija formirano je od malignih tumora koji su na rendgenskom snimku veći od 1,5 cm.
Usamljeno obrazovanje karakteriše tipična struktura:
Okrugli oblik;
Niska gustina;
Odlične konture.
Sindrom se javlja u bilo kojem patološkom procesu.
Struktura jedne formacije jasno se vidi na tomogramu:
Homogena struktura male gustine;
Nekroza s inkluzijama zraka;
Masni, tečni čvorovi visoke gustine.
Opisane karakteristike nisu karakteristike specifičnog patološkog procesa. Samo hamartome karakterizira uključivanje masnog tkiva. Čak se i kalcifikacije u žarištima nalaze u različitim nozološkim oblicima.
Uključivanje zračnih šupljina, detekcija saća na CT-u otkrivaju se 2 puta češće nego na konvencionalnoj radiografiji.
Vrste kalcifikacija jednog fokusa:
"Kokice";
slojevito;
Difuzno - zauzima cjelokupno obrazovanje.
Ako se otkrije kalcifikacija (taloženje kalcija), moguće je sa velikom sigurnošću govoriti o benignoj strukturi bolesti, ali postoje izuzeci. Metastaze raka jajnika, crijeva, sarkoma kostiju nakon kemoterapije mogu kalcificirati.
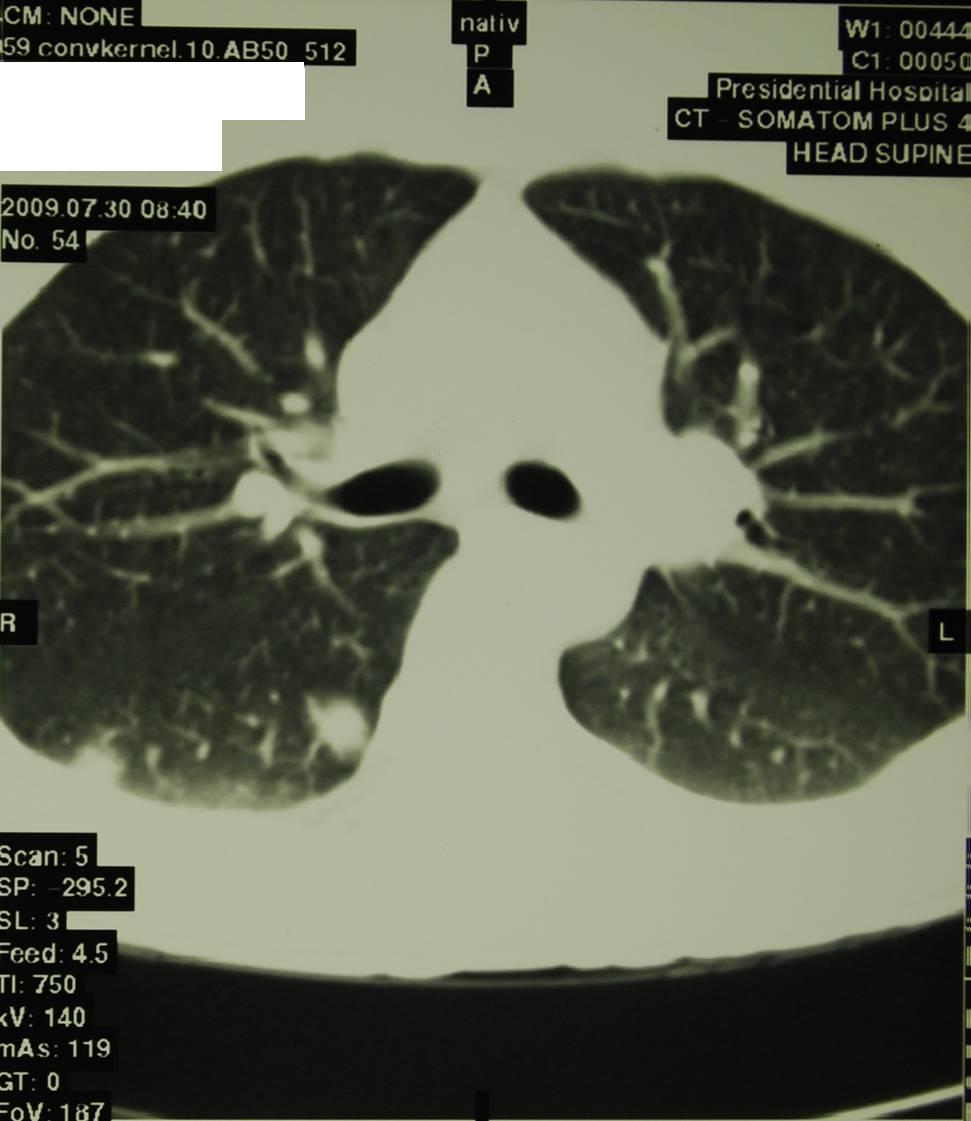
Kompjuterski tomogram - pojedinačna žarišta u šestom segmentu sa vaskulitisom
U malignim formacijama postoje točkaste, amorfne inkluzije kalcijevih soli koje nemaju jasne konture.
Postoje praktični dokazi da u perifernim formacijama učestalost kalcifikacije dostiže 13%. Kada je veličina žarišta manja od 2 cm, frekvencija je niža - oko 2%.
Taloženje kalcijevih soli nije osjetljiva dijagnostička karakteristika. Patognomija simptoma je prilično niska.
Još jedan zanimljiv simptom diferencijalne dijagnoze jedne lezije na plućima je "zračna bronhografija". Porozna ili saćasta struktura nastaje zbog uključivanja zraka, što se može pratiti u malignom tumoru. Vjerovatnoća pojave zraka kod raka je 30%, ali u benigni čvor– 6%. Akumulacija zraka može oponašati propadanje tkiva, što također ukazuje na malignu prirodu formacije.
Fokalne sekundarne lezije pluća - procjena brzine rasta
Sekundarne žarišne lezije pluća na slikama treba dinamički pratiti. Samo na taj način diferencijalna dijagnoza će otkriti maksimalan broj znakova koji omogućavaju optimalno razlikovanje prirode žarišta. Promjene treba pratiti prema postojećem arhivskom kompleksu - radiografiji, linearni ili kompjuterski tomogrami, fluorogrami. Ako se čvor ne povećava duže od 2 godine, to je znak benigne prirode.
Značajan dio sekundarnih formacija pluća preskače prilikom inicijalne analize radiografije. Arhivska analiza je obavezna faza diferencijalne dijagnostike. Efikasnost radijacijskog pregleda u patologiji određena je brzinom promjene karakteristika obrazovanja u malignom rastu. Vrijeme udvostručavanja kreće se od 40 do 720 dana. Svaki čvor koji se pojavi na slici mora se pratiti mjesec dana. Ako se ne pronađu nikakve promjene, treba ga dinamički pratiti 20 godina.
Postoje izuzeci od gornjeg pravila - lezije brušenog stakla pronađene na kompjuterizovanoj tomografiji predstavljaju bronhioloalveolarni karcinom. Ovom nozologijom je isključeno dinamičko promatranje.
Prilikom određivanja kontura niske gustine duž periferije žarišta, neophodno je poslati pacijenta na kompjuterizovanu tomografiju!
Drugi faktor koji ograničava mogućnost dinamičkog praćenja pacijenata je retrospektivna analiza formacija manjih od 1 cm u prečniku. Udvostručenje volumena lezije od 5 mm na naknadnoj kompjuteriziranoj tomografiji rezultira povećanjem promjera na 6,5 mm. Takve promjene se ne vide na rendgenskom snimku.
Mnogi istraživači tvrde da je takva slika izvan rezolucije ne samo radiografije, već i CT-a.
Značajan značaj pridaje se kompjuterskoj evaluaciji trodimenzionalnog modela spiralne kompjuterizovane tomografije, koji je sposoban za modeliranje. Neki tehnološki dijagnostički algoritmi omogućavaju identifikaciju malih čvorova, ali zahtijevaju praktičnu potvrdu.
Na osnovu analize kliničkih i radioloških znakova moguće je utvrditi malignu prirodu sekundarne fokalne formacije, iako neki stručnjaci podcjenjuju ovaj pristup.
Koji znaci ukazuju na maligni proces:
1. Debljina zida preko 16mm;
2. Hemoptiza;
3. Nejasne, neravne konture;
4. Istorija operacija tumora;
5. Veličina fokusa je od 20 do 30 mm;
6. Vrijeme udvostručavanja manje od 465 dana;
7. Starost preko 70 godina;
8. Senka slabog intenziteta na slici;
9. Istorija pušenja.
Gustoća sekundarnog fokusa može biti različita, stoga nema značajnu dijagnostička vrijednost. Potrebno je samo uzeti u obzir veliku intrinzičnu vaskulaturu tumora, koja se otkriva angiografijom, PET/CT.
Ako su formacije lišene vaskularne mreže, radi se o benignoj izraslini. Kod takve slike treba uzeti u obzir prirodu fokusa. Kod tuberkuloze se uočava kazeoza, koja na rendgenskom snimku ima različitu gustoću. Specifično topljenje plućnog tkiva razvija se postepeno. Samo sa slabim imunitetom aktiviraju se mikobakterije. Dinamički nadzor vam omogućava da odredite progresiju tuberkuloznog fokusa. Kod raka, čvor raste mnogo brže. Promjene na tumoru se vizualiziraju proučavanjem radiografije za mjesec dana.
Punjenje gnojem, eksudat ukazuje na formiranje ciste, apscesa. U ovom slučaju, tehnika dinamičkog praćenja daje značajan rezultat. Tumori rastu mnogo brže od tuberkuloznog čvora.
Dinamička kompjuterska tomografija vam omogućava da sasvim jasno odredite prirodu fokusa. Kod izvođenja sekcija moguće je kontrastiranje sa izradom tomograma nakon 1,2,3,4 minuta.
Mjerenje gustine se vrši u ¾ zapremine reza. Prag amplifikacije omogućava razlikovanje benigne i maligne patologije. Prilikom identifikacije malignih tumora gustina preko 15 HU sa sigurnošću većom od 98% ukazuje na rak.
Tehnika ima nedostatke:
Male lezije do 1 cm imaju nisku specifičnost na CT;
Tehničke greške zbog artefakata;
kontrastno sredstvo stvara mala žarišta u tkivima.
Opisani nedostaci su nadoknađeni upotrebom višeslojnog spiralnog QD-a. Postupak procjenjuje gustinu fokusa. Postoje mnoge studije koje ukazuju da višak od 25 HU i brzo smanjenje od 10-30 HU ukazuje na rak.
Ukupna tačnost višeslojne tomografije u detekciji maligna neoplazma ne prelazi 93%.
Usamljena žarišna masa u plućima na PET/CT
Sve gore navedene informacije temelje se na makroskopskoj analizi pojedinačnih plućnih formacija. Uvođenje pozitronske emisione tomografije sa kratkoživućim izotopima omogućilo je dobijanje funkcionalne karakteristike istraživano obrazovanje.
Metaboličke karakteristike se procjenjuju korištenjem 18-fluorodeoksiglukoze. Metabolizam u tumoru je intenzivniji, pa se izotop snažno akumulira. Osetljivost PET/CT je do 96%.
Da bi se dobila potpunija slika, kombiniraju se metaboličke i makroskopske karakteristike patološkog fokusa. Lažno pozitivne greške u studiji nastaju zbog akumulacije radioizotopa u aktivnim tuberkuloznim kavernama, primarnim tumorima makroskopskog izgleda brušenog stakla, koje ne karakteriše intenzivna opskrba krvlju. Neoplazma manja od 7 mm također ne daje intenzivnu akumulaciju.
PET/CT podatke treba uporediti sa kliničkim rezultatima, drugim metodama zračenja. Biopsija se smatra odlučujućom metodom za otkrivanje tumora. Metoda uključuje uzimanje komada materijala iz identificiranog čvora. U budućnosti, uz pomoć mikroskopa, provodi se proučavanje ćelijskog sastava. Definicija atipične ćelije zahtijeva hiruršku intervenciju.
U zaključku treba istaći zanimljivu metodu vođenja pacijenata sa različitim rezultatima metoda zračenja kod pacijenata sa pojedinačnim plućnim lezijama.
Ako se otkrije lezija veća od 1 cm u prečniku sa blistavim, neravnim konturama, "matirano staklo", potrebna je verifikacija biopsijom.
Ostali pacijenti su klasifikovani kao srednji i neodređeni. U ovoj kategoriji pacijenata nalaze se žarišta promjera više od 10 mm, valovitih, ujednačenih kontura bez inkluzija. Nakon dobijanja znakova maligniteta u biopsiji, PET/CT, primjeni drugih metoda, koristi se isčekivani tretman. Dinamičko praćenje je najracionalniji pristup.
Pacijenti s lezijama manjim od 10 mm, odsutnost inkluzija kalcija ne zahtijeva dinamičko promatranje ako je čvor manji od 5 mm. preporuka - zajednička preventivni pregled tokom godine.
Fokusi veličine od 5 do 10 mm zahtijevaju kontrolu nakon 3 i 6, 12 i 24 mjeseca. U nedostatku dinamike, posmatranje prestaje. Uz promjene u obrazovanju, biopsija je racionalna.
Diferencijalna dijagnoza fokalne formacije u plućima je složen proces koji zahtijeva profesionalne vještine radiologa. Rational Ownership različite metode radiodijagnostika, sheme koje koriste različite algoritme pomažu u otkrivanju raka u ranoj fazi.
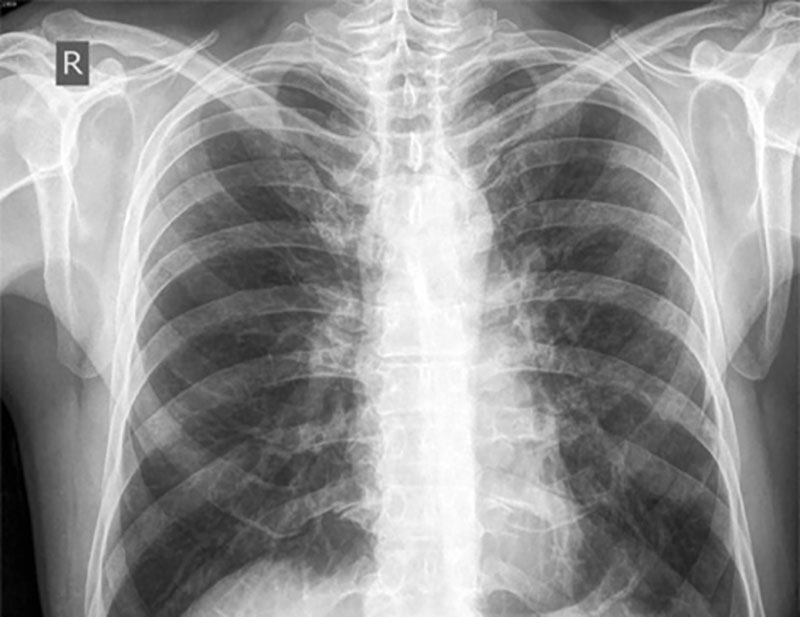
Ovo je jedna od najčešćih u patologiji respiratornog sistema, koja se manifestuje u različitom stepenu težine smanjenjem ili čak potpunim nestankom prozračnosti plućnog tkiva u manje ili više uobičajenom području (segment, režanj, nekoliko režnjevi). Njegov razvoj može biti uzrokovan:
Upalna infiltracija plućnog tkiva (punjenje alveola inflamatornom tekućinom i fibrinom kod pneumonije);
Infarkt pluća zbog tromboembolije (punjenje alveola krvlju);
Pneumoskleroza i karnifikacija zbog zamjene plućnog tkiva vezivnim tkivom;
Rak pluća - klijanje pluća tumorskim tkivom;
Infiltrativna tuberkuloza;
Atelektaza (opstruktivna i kompresijska atelektaza) i hipoventilacija (sa kompresijom velikih bronha uvećanim limfnim čvorovima, fibroznim tkivom).
Kongestivno zatajenje srca (stagnacija krvi u donjim dijelovima pluća).
Kliničke manifestacije sindromi ovise o lokalizaciji fokalnog zbijanja, njegovom području, specifičnom uzroku i mehanizmima razvoja.
Sindrom zbijanja plućnog tkiva analizirat ćemo na primjeru upale pluća. Pneumonija - akutna infekcija, nastaje stvaranjem upalnog eksudata u plućnom parenhima i zatamnjenjem na rendgenskom snimku, koje je ranije bilo odsutno, dok drugih nema poznatih uzroka zamračenje nastaje kada rendgenski pregled pluća .
Moderna etiološka klasifikacija upala pluća uključuje sljedeće naslove:
1. U zajednici - stečeno van zdravstvene ustanove (sinonimi: dom, ambulantno);
2. Nozokomijalni - stečeno u zdravstvenoj ustanovi
(sinonimi: bolnica, bolnica);
3. Aspiraciona pneumonija
4. Pneumonija kod osoba sa teški prekršaj imunitet
(kongenitalna imunodeficijencija, HIV infekcija, jatrogena imunosupresija).
Sa praktične tačke gledišta, najvažnije je podijeliti upalu pluća na upalu pluća i bolničku.
Postoje četiri patogenetska mehanizma koji određuju razvoj CAP. Glavni patogenetski mehanizam koji uzrokuje razvoj pneumonije je aspiracija orofaringealnog sekreta, što se opaža u 70% slučajeva. zdravi ljudi uglavnom u snu. Međutim, postoje mehanizmi "samopročišćavanja" traheobronhalnog stabla: refleks kašlja, mehanizam mukocilijarnog klirensa, antibakterijska aktivnost alveolarnih makrofaga i sekretornih imunoglobulina, koji osiguravaju eliminaciju inficiranog sekreta iz donjeg respiratornog trakta i njihovu sterilnost. U slučaju oštećenja ovih mehanizama stvaraju se uslovi za razvoj upale pluća. Manje uobičajen način za razvoj CAP je udisanje mikrobnog aerosola. Ima veliku ulogu u infekciji donjeg respiratornog trakta obveznim patogenima kao što je Legionella spp. Još manje važno je hematogeno i direktno širenje patogena iz izvora infekcije. Dakle, patogeneza CAP je povezana sa mikroflorom gornjih disajnih puteva, čiji sastav zavisi od spoljašnje sredine, starosti pacijenta i opšte stanje zdravlje. Od brojnih mikroorganizama mikroflore gornjih dišnih puteva, samo neki imaju povećanu virulenciju, sposobni su uzrokovati upalni odgovor. Tipičan uzročnik vanbolničke pneumonije u 30 - 50% slučajeva je: Streptoc. pneumoniae. Udio atipičnih mikroorganizama čini 8 do 30% slučajeva bolesti, a to su:
Clamydophila pneumoniae
Mycoplasma pneumoniae
Legionella pneumophila
Hemophilus influenzae
Staphylococcus aureus
Klebsiella pneumoniae
Respiratorni virusi (virusi gripe A i B, parainfluenca, adenovirus i respiratorni sincicijski virus) se često navode kao drugi uzročnici pneumonije stečene u zajednici, ali u stvarnosti ne utiču često direktno na respiratorne regije pluća. Virusno respiratorne infekcije i, prije svega, epidemijska gripa, smatraju se vodećim faktorima rizika za upalu pluća, kao svojevrsni provodnik bakterijska infekcija. Treba imati na umu da CAP može biti povezan s novim, ranije nepoznatim patogenima koji uzrokuju epidemije. Virus ptičje gripe, metapneumovirus, može se pripisati uzročnicima CAP-a identificiranim posljednjih godina.
Za neke mikroorganizme razvoj bronhopulmonalne upale nije karakterističan. Njihova izolacija iz sputuma najvjerovatnije ukazuje na kontaminaciju materijala florom gornjih disajnih puteva. Ovi mikroorganizmi uključuju:
Streptococcus viridans
Staphylococcus epidermidis
Enterococcus spp.
Budući da je pneumokokna pneumonija najčešća u kliničku praksu, u ovom primeru ćemo analizirati sindrom lobarnog zbijanja plućnog tkiva. Ranije se pneumokokna pneumonija zvala krupozna, ovaj termin je predložio Botkin. Krupozna pneumonija je pneumokokna (u 30-50% slučajeva) lobarna pleuropneumonija. (Upala pluća stečena u zajednici kod odraslih: praktični saveti o dijagnostici, liječenju i prevenciji, 2005) Najčešći i dobro definiran sindrom zbijanja plućnog tkiva u kliničkoj praksi - sa lobarna pneumonija. Krupozna pneumonija je pneumokokna (u 85-90% slučajeva) lobarna pleuropneumonija. Pneumokok spada u grupu bakterija koje proizvode endotoksine, tokom života je lišen faktora agresije, toksini se oslobađaju tek nakon smrti mikroorganizma. Pneumokoki žive u gornjim disajnim putevima zdravih ljudi. Glavni patogenetski mehanizam koji uzrokuje razvoj pneumonije je aspiracija orofaringealnog sekreta, što se uočava kod 70% zdravih ljudi, uglavnom tokom spavanja. Međutim, postoje mehanizmi "samopročišćavanja" traheobronhalnog stabla: refleks kašlja, mehanizam mukocilijarnog čišćenja, antibakterijska aktivnost alveolarnih makrofaga i sekretornih imunoglobulina, koji osiguravaju eliminaciju inficiranih sekreta iz donjih respiratornih puteva i njihovu sterilnost. U slučaju oštećenja ovih mehanizama stvaraju se uslovi za razvoj upale pluća.
Patološki u toku pneumonije razlikuju se tri stadijuma: bljesak - bakterijski edem, stadij hepatizacije (crvena i siva) i faza razrešenja. Klinički, odgovaraju stadijumima: početak bolesti, visina i rezolucija. U 1. fazi, pod djelovanjem endotoksina dolazi do oštećenja alveolokapilarne membrane, povećava se njena propusnost, plazma se znoji u alveole, koja se u pravilu širi na cijeli režanj ili nekoliko segmenata. Početak bolesti je akutan, sa ogromnom drhtavicom, bolovima u pleuralu, kašljem, u početku suh, zatim od 2-3 dana sa odvajanjem "zarđalog" sputuma. Karakteriziraju ga herpetične erupcije u nosu, sluznici usana, crvenilo obraza na strani lezije, bljedilo nazolabijalnog trokuta, ograničenje pokretljivosti zahvaćene strane grudnog koša. Već u prvoj fazi utvrđuje se određeno povećanje nad zahvaćenim režnjem podrhtavanje glasa, perkusija - tupost bubnjića (jer u alveolama ima i tekućine i zraka), uz auskultaciju - oslabljeno vezikularno disanje, tzv. početni crepitus; može se čuti trljanje pleuralnog trenja.
U 2. stadijumu (3-4 dana) dolazi do dijapedeze eritrocita, infiltracije leukocita u plućno tkivo, prolapsa fibrina, dok eksudat u alveolama postaje gust, po gustini podseća na tkivo jetre (stadijum hepatizacije-hepatizacije). Fizički, u 2. stadijumu, uočava se značajno povećanje drhtanja glasa, s perkusijom - tupost, auskultacijom - patološko bronhalno disanje preko cijelog zahvaćenog režnja i pojačana bronhofonija. Trajanje ove faze je 5-7 dana, nakon čega počinje faza rješavanja. U ovoj fazi dolazi do aktivacije proteolitičkih enzima, neutrofila, uništava se fibrin i dolazi do njegove postupne resorpcije. Obnavlja se pneumatizacija alveola, što dovodi do nestanka pojačanog drhtanja glasa, pojave tuposti s timpanijskim nijansama s postupnim prijelazom na jasan plućni zvuk; patološko bronhijalno disanje zamjenjuje se vezikularnim disanjem, koje dugo ostaje oslabljeno. Ponovo se pojavljuje krepitacija rezolucije, čuju se zvučni, vlažni, fino mjehurasti hripavi, a pojačana bronhofonija nestaje.
Sindrom fokalnog zbijanja plućnog tkiva može se razmotriti na primjeru fokalne pneumonije, koja u pravilu nema tako jasno definirane kliničke i patološke faze kao kod krupozne pneumonije. Početak bolesti je postupan, često se fokalna pneumonija razvija u pozadini akutnih respiratornih infekcija ili bronhitisa. Područja zbijenosti kod fokalne pneumonije su male veličine i teško ih je klinički odrediti, ali se radiološki detektiraju karakteristika pneumonija - prisustvo zamračenja, koje, međutim, ne zauzima udio, ali se često nalazi u zasebnim žarištima. Fokalnu upalu pluća karakteriziraju: kašalj, groznica, može doći do kratkog daha, s prijelazom upale na pleuru može se pojaviti bol u pleuri. Pneumonija se često pojavljuje na pozadini simptoma akutnog oblika respiratorna bolest: curenje iz nosa, bol i grlobolja, promjene tembra glasa, glavobolje, bolovi u mišićima i zglobovima. Temperatura je često subfebrilna, može i izostati, posebno u starijoj i senilnoj dobi. Podaci perkusije i auskultacije za mala žarišta upale, koja se nalaze duboko, mogu biti nesigurni. Kada se žarište upalne infiltracije plućnog tkiva nalazi na periferiji, utvrđuje se pojačana bronhofonija i drhtanje glasa. Tupljenje plućnog zvuka se pojavljuje na perkusijama, čuje se teško disanje, karakteristični su glasni vlažni hripavi, crepitus u ograničenom dijelu grudnog koša. Dijagnoza upale pluća je klinička i radiološka dijagnoza. Lobarnu pneumoniju karakterizira pojava na rendgenskim snimcima gustog homogenog infiltrata koji odgovara režnju ili nekoliko segmenata pluća s pleuralnom reakcijom. Kod žarišne pneumonije, perivaskularna inflamatorna infiltracija plućnog tkiva pojavljuje se na rendgenskim snimcima (područje zamračenja promjera najmanje 1-2 cm); vrlo mala žarišta zbijenosti plućnog tkiva ne mogu se otkriti radiografski, dok prisustvo karakterističnih kliničkih simptoma ne odbacuje dijagnozu upale pluća.
Pneumoniju karakteriziraju krvne promjene u vidu neutrofilne leukocitoze i povećanje ESR, izraženije kod lobarne pneumonije, reakcija alfa-2 i gama globulina, javlja se C-reaktivni protein, povećava se sijalinska kiselina. Nivo fibrinogena se povećava 2-3 puta i karakterizira stanje hiperkoagulabilnosti. AT opšta analiza urina s teškom intoksikacijom, može se pojaviti albuminurija.
Sputum je bogat proteinima, leukocitima, eritrocitima (kod krupozne upale pluća). Bakterioskopski i bakteriološki pregled sputuma omogućava ne samo razjašnjavanje etiologije upale pluća, već i adekvatno rješavanje pitanja terapije. Kod plućne tuberkuloze, Kochove bakterije se otkrivaju u sputumu. Karcinom pluća karakteriše pojava sputuma tipa „žele od maline“, kao i atipičnih ćelija. Učinkovitost mikrobiološke dijagnostike u velikoj mjeri ovisi o blagovremenosti prikupljanja kliničkog materijala. Najčešće ispitivan sputum koji se dobija kašljanjem. Treba imati na umu da pouzdanost dobivenih rezultata uvelike ovisi o usklađenosti s pravilima za njegovo prikupljanje.
Prvi korak u mikrobiološkom testiranju je bojenje razmaza sputuma po Gramu. U prisustvu manje od 25 polimorfonuklearnih leukocita i više od 10 epitelnih ćelija, proučavanje kulture uzorka je nepraktično, jer u ovom slučaju je proučavani materijal značajno kontaminiran sadržajem usnoj šupljini. Detekcija u brisu značajnog broja gram-pozitivnih ili gram-negativnih mikroorganizama tipične morfologije (lanceolatni gram-pozitivni diplokoki S.pneumoniae; slabo obojeni gram-negativni H. influenzae) može poslužiti kao smjernica za izbor antibakterijskog lijeka. upala pluća.
Većinu hospitaliziranih pacijenata treba kultivirati prije početka terapije antibioticima. venska krv. Prilikom venepunkcije treba se pridržavati pravila asepse i tretirati mjesto uzorkovanja prvo 70% etil alkoholom, a zatim 1-2% rastvorom joda. Trebali biste pričekati da se antiseptik osuši i tada više ne možete palpirati mjesto uboda. Potrebno je uzeti 2 uzorka iz dvije vene, po 10,0 ml krvi. ovo dovodi do značajnog povećanja frekvencije pozitivni rezultati hemokulture. Uprkos važnosti pribavljanja laboratorijskog materijala (sputuma, krvi) prije propisivanja antibiotika, mikrobiološki pregled ne može biti razlog odgađanja antibiotske terapije.
Trenutno je široko rasprostranjen enzimski imunotest sa određivanjem specifičnog rastvorljivog antigena L. Pneumoniae (1. serotip) u urinu, kao i imunohromatografski test sa određivanjem pneumokoknog antigena u urinu.
Lančana reakcija polimeraze (PCR) obećava za dijagnostiku infekcija kao što su Clamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila.
U prisustvu pleuralnog izliva i stanja bezbedno ponašanje pleuralna punkcija (vizualizacija na laterogramu slobodno pomične tekućine s debljinom sloja većom od 1 cm), studija pleuralne tekućine treba uključivati broj leukocita s formulom leukocita, određivanje pH, LDH aktivnost, sadržaj proteina, brisevi otpornosti na Gram i kiseline, anaerobne i aerobne kulture i mikobakterije.
U slučaju sumnje na plućnu tuberkulozu i u nedostatku produktivnog kašlja, preporučuju se invazivne dijagnostičke metode: fibrobronhoskopija s kvantitativnom procjenom mikrobne kontaminacije dobivenog materijala („biopsija zaštićenom četkicom, bronhoalveolarna lavaža) ili transtrahealna aspiracija, biopsija, transtor itd. .
Posljednjih godina, proučavanje serumskog C-reaktivnog proteina i prokalcitonina privuklo je pažnju kod hospitaliziranih pacijenata. Većina visoka koncentracija CRP je prijavljen kod pacijenata sa teškom pneumokoknom i legionelnom pneumonijom. Nivo prokalitonina također je u korelaciji s težinom stanja pacijenta i može biti prediktor razvoja komplikacija i neželjenih ishoda.
Kod pacijenata sa simptomima respiratorna insuficijencija zbog raširene pneumonične infiltracije, masivnog pleuralnog izljeva, razvoja EP na pozadini HOBP-a, potrebno je odrediti plinove arterijske krvi. Istovremeno, hipoksemija sa smanjenjem nivoa Po2 ispod 60 mm Hg je prognostički nepovoljan znak i ukazuje na potrebu smještaja pacijenta u intenzivnu terapiju.
Dijagnoza CAP-a, zasnovana samo na fizičkim i radiološkim dokazima, može se izjednačiti samo sa sindromom, postaje nozološka nakon identifikacije uzročnika bolesti.
Zbog velike etiološke heterogenosti sindroma zbijanja plućnog parenhima, diferencijalna dijagnoza je složena i višestepena. Klinička diferencijacija sindroma moguća je samo kod dovoljno velikih patoloških procesa pokrivaju više od jednog segmenta i nalaze se blizu periferije plućnog tkiva, pristupačne za fizikalne metode istraživanja.
Kamen temeljac kliničke faze diferencijalne dijagnoze je utvrđivanje prisustva tuposti plućnog zvuka na određenom području plućnog tkiva. Daljnji zadatak dijagnoze je utvrđivanje prohodnosti bronha odgovornih za provođenje zraka u zahvaćeno područje pluća. Rješenje problema postiže se primjenom metoda za određivanje drhtanja glasa, bronhofonije i auskultacije pluća. U prilog odsutnosti bronhijalnog oštećenja svjedoči utvrđivanje pojačanog drhtanja glasa, bronhofonije na strani lezije i slušanja bronhijalnog disanja preko područja patološkog procesa. Takve Klinički znakovi najčešće se javljaju kod lobarne pneumonije, plućnog edema, nadomjesne fibroze plućnog tkiva, perifernog karcinoma pluća.
Uz potpunu ili djelomičnu blokadu (obturaciju) zahvaćenih bronha, utvrđuje se slabljenje ili izostanak drhtanja glasa na strani lezije i auskultacija oslabljenog vezikularnog disanja, ponekad - zona "tihog" pluća iznad zone lezije. patološki proces. takav, kliničkih simptoma najčešće se javljaju kod centralnog karcinoma pluća, stranog tijela u bronhu, što uzrokuje razvoj opstruktivne atelektaze pluća.
Nakon kliničke faze diferencijalne dijagnoze, slijedi faza dodatnih studija, uključujući laboratorijske i instrumentalne metode dijagnostika. Ovaj skup studija najčešće uključuje ponovljene (najmanje 3 puta) citološki pregled sputum, rendgen grudnog koša u dvije projekcije, fibrobronhoskopija. Po potrebi se proširuje obim istraživanja dodatne metode radijaciona dijagnostika - konvencionalna i/ili kompjuterska tomografija organa prsnog koša.
Zadatak rendgenske metode istraživanja je identificirati zamračenje u području zbijanja plućnog tkiva - rendgenski simptom infiltracije plućnog tkiva. Bilateralna simetrična infiltracija plućnog parenhima, uglavnom u donjim režnjevima i u predelu korena pluća, ukazuje na plućni edem kardiogenog porekla (Sl. 2).
Zamračenje jednostrane lokalizacije može imati različitu veličinu i oblik - od jednog ili više žarišta do 1 cm u prečniku, lociranih jedan pored drugog, do većih infiltrata koji zauzimaju dio segmenta, cijeli segment, nekoliko obližnjih segmenata, cijeli režanj ili nekoliko režnjeva pluća. Zamračenje je obično heterogena struktura- nehomogena po gustini. Ponekad ima jasnu konturu unutar anatomskih formacija - segmenta ili režnja pluća. Ako je kontura zamračenja konkavna sa lukom unutar zamračenja, to ukazuje uglavnom u korist atelektaze, a ako je vanjska u korist inflamatorne infiltracije (sl. 3 i sl. 4).
Sindrom zbijanja plućnog tkiva u većini slučajeva kombinira se sa sindromom intoksikacije, a s opsežnim lezijama pluća - s plućnom insuficijencijom uzrokovanom restriktivnim poremećajima.
Principi liječenja sindroma zbijanja plućnog parenhima
Sindrom zbijanja plućnog tkiva uzrokovan je mnogim bolestima. Stoga je glavni zadatak u njegovom određivanju kvalitetna i pravovremena diferencijalna dijagnoza, nakon čega se propisuje etiotropna i patogenetska terapija. Provjera dijagnoze u najboljem slučaju traje nekoliko dana. Na početku dijagnostičke pretrage nakon završetka kliničke faze istraživanja, uz jednostranu lokalizaciju procesa, najčešće se postavlja radna dijagnoza upale pluća. Odgađanje liječenja nije moguće, odredite empirijski antibiotska terapija u kombinaciji sa metodama detoksikacije, korekcije respiratornih i hemodinamskih poremećaja. Nakon završetka diferencijalne dijagnoze i verifikacije dijagnoze, koriste se metode liječenja određene bolesti.
književnost:
Sakharchuk I.I., Ilnitsky R.I., Dudka P.F. Inflamatorne bolesti bronhi: diferencijalna dijagnoza i liječenje. - K.: Book plus, 2005. - 224 str.
Statistika kaže da u našoj zemlji od tuberkuloze dnevno umre dvadeset pet ljudi. Ova strašna zarazna bolest odnosi mnogo više života od tetanusa, difterije i gripe. Država pokušava spriječiti epidemiju tuberkuloze uvođenjem rutinske fluorografije, ali do sada je bilo malo poboljšanja. Ipak, fluorografija ostaje studija koja doprinosi otkrivanju novih slučajeva bolesti.
Osoba koja u ruke dobije zaključak radiologa često ostaje sama sa misterioznim natpisima u sebi medicinski karton. Ne može svako da razume značenje onoga što je napisano. Kako razumjeti dijagnozu i saznati u kojim slučajevima je potrebno oglasiti alarm?
Fluorografija. Opšte znanje
Fluorografija je metoda koja koristi rendgenske zrake. Prolazi kroz tkiva i fiksira se na film. Tako jeftin pregled grudnog koša kako bi se otkrile različite patologije. Nažalost, ova metoda je daleko od savršene i sumnjiva za ranu dijagnozu bolesti.
Rezultati fluoroskopije
Sve promjene na rendgenskom snimku uglavnom su posljedica promjene gustine organa. I samo u slučaju kada postoji određena razlika između gustine struktura, radiolog vidi te promjene. Obično su radiološke promjene posljedica razvoja vezivnog tkiva u plućima. Njihov opis ovisi o lokalizaciji i obliku promjena: slojevitost, fibroza, adhezije, težina, skleroza, sjene, cicatricijalne promjene, sjaj. Svi su vidljivi na slici zbog povećanog sadržaja vezivnog tkiva.
Zbog svoje značajne čvrstoće, vezivno tkivo štiti bronhije od preteranog istezanja tokom hipertenzija ili astma. U takvim slučajevima na fluorogramu će biti vidljivo zadebljanje zidova krvnih žila ili bronha. Šupljine u plućima izgledaju prilično karakteristično na slici. Na rendgenskom snimku se jasno vide zaobljene senke sa nivoom tečnosti koji zavisi od položaja tela (šupljina, apsces, cista). Razlike u gustoći su jasno izražene ako postoje lokalne pečate - cista, apsces, kalcifikacije, emfizematozne ekspanzije ili rak.
Treba napomenuti da se promjene u gustoći organa ne primjećuju u svim patološkim procesima. Na primjer, čak ni upala pluća neće uvijek biti vidljiva na rendgenskom snimku, tako da rendgenski podaci nisu neosporna osnova za postavljanje konačne dijagnoze.
Šta se vidi na fluorografiji
Kasni stadijumi upale
- Tumori
- Fibroza i skleroza
- Patološke šupljine (cista, kavitet, apsces)
- Prisustvo vazduha ili tečnosti u anatomskim prostorima
- Strana tijela
Najčešći zaključci nakon fluorografije
Prije svega, treba reći sljedeće. Ako ste dobili podatke o obavljenoj fluorografiji, a niko vas ne zadržava, onda doktor nije našao ništa sumnjivo, jer će vas u sumnjivim slučajevima svakako uputiti na tuberkuloznu ambulantu ili na obični RTG radi razjašnjenja dijagnoza. A sada direktno o zaključcima.
Korijeni su prošireni, zbijeni
U stvari, korijeni pluća su skup struktura smještenih na vratima pluća. Korijen pluća čini glavni bronh, Limfni čvorovi i žile, bronhijalne arterije, plućne vene i arterije. Najčešći su ekspanzija i zbijanje korijena pluća. Izolovani pečat ukazuje na hronični proces u plućima. Korijeni mogu biti prošireni i zbijeni zbog povećanja limfnih čvorova ili zbog oticanja bronha i velikih krvnih žila.
Ovi procesi se javljaju izolovano ili istovremeno i posmatraju se kada akutni bronhitis i upala pluća. Naravno, ovaj znak je opisan i kod ozbiljnijih bolesti, ali postoje i drugi tipični znaci, na primjer, karijes ili žarišta. Drugim riječima, ako zaključak kaže "korijeni su zbijeni, prošireni", onda to ukazuje na upalu pluća ili bronhitis. Ovaj znak se često nalazi kod pušača, iako se osoba u isto vrijeme može osjećati odlično.
Korijenje je teško
Prilično uobičajen izraz u radiološkim izvještajima. Obično se otkriva u prisustvu hronične ili akutni proces u plućima. Najčešće se kod bronhitisa, prvenstveno kod pušačkog bronhitisa, opaža težina plućnog uzorka ili težina korijena pluća. U kombinaciji sa drugim znacima, uočava se kod onkoloških bolesti, profesionalnih oboljenja pluća i kod bronhiektazija.
Dakle, ako se u zaključku kaže samo "težina korijena pluća", onda se može tvrditi da liječnik ne sumnja na ništa ozbiljno. Naravno, ne može se isključiti kronični proces (opstruktivna plućna bolest ili bronhitis), pa je, ako postoje tegobe iz pluća, bolje konzultirati terapeuta.
Jačanje vaskularnog (plućnog) uzorka
Plućni uzorak je normalna komponenta fluorografije. Nastaje od sjena krvnih sudova: vena pluća i arterija. Zbog toga radiolozi koriste termin "vaskularni uzorak". U pravilu, slika pokazuje povećanje plućnog uzorka. To se događa zbog intenzivnijeg dotoka krvi u određeno područje pluća. Promatra se ako postoji akutni upalni proces bilo kojeg porijekla, uključujući pneumonitis (stadij raka), stoga je u slučaju upale pluća potrebna druga rendgenska slika kako bi se isključila onkologija.
Pored banalnog bronhitisa, povećanje plućnog obrasca nalazi se kod mitralne stenoze, urođene mane zatajenje srca i srca. Međutim, malo je vjerovatno da se takve strašne bolesti otkriju slučajno u odsustvu simptoma. Jačanje plućnog uzorka je nespecifičan znak a kod prehlade (bronhitis, pneumonija, SARS) ne bi trebalo da izaziva veliku zabrinutost.
fibrozno tkivo, fibroza
Znaci fibroznog tkiva i fibroze na rendgenskom snimku ukazuju na istoriju bolesti pluća. Često to može biti hirurška intervencija, prodorne traume ili infektivnog procesa. Vlakno tkivo je vrsta vezivnog tkiva, a služi za zamjenu slobodnog prostora. Može se reći da je fibroza u plućima prilično pozitivna stvar, iako govori o izgubljenom segmentu plućnog tkiva.
Kalcifikacije
Kalcifikacije su zaobljene senke, čija je gustina uporediva sa gustinom koštanog tkiva. Vrlo često se kalus rebra uzima za kalcifikacije. Za pacijenta i doktora ova edukacija nije od posebnog značaja. Objašnjenje je jednostavno - ljudski organizam ne samo da se "bori" protiv infekcije, već se i "izoluje" od nje, što dokazuju kalcifikacije. Obično nastaju u područjima upalnog procesa koji su uzrokovani bakterijom tuberkuloze. Slično, žarište upale pluća je "izolovano". Ako pacijent ima puno kalcifikacija, onda se može pretpostaviti da je duže vrijeme u kontaktu s bolesnikom od tuberkuloze, a da se bolest nije razvila. Dakle, otkrivanje kalcifikacija u plućima ne bi trebalo da izaziva zabrinutost.
Foci (fokalna sjena)
Fokusi ili žarišne sjene su vrsta opacifikacije plućnog polja. Simptom je vrlo čest. Radiolog, uzimajući u obzir lokalizaciju žarišta i njihova svojstva, najvjerovatnije može staviti tačna dijagnoza. Fokalne sjene su sjene veličine do jednog centimetra. Ako su takve sjene u donjim i srednjim dijelovima pluća, onda to ukazuje na žarišnu upalu pluća. Dešava se da se u zaključku dodaju "fuzija sjene", "pojačavanje plućnog uzorka" i "nazubljene ivice". Ovo je znak aktivne upale. Glatke i guste žarišta ukazuju na povlačenje upalnog procesa. Fokalne senke koje se nalaze u gornjim delovima ukazuju na tuberkulozu, tako da svoje stanje treba da razjasnite kod lekara.
Pleuroapikalni slojevi, adhezije
Adhezije su vezivne strukture koje nastaju nakon upale. Njihova svrha je slična kalcifikacijama, drugim riječima, izoliraju područje upale od zdravih tkiva. Prisustvo adhezija na slici ne zahteva nikakav tretman. Pleuroapikalni slojevi su pečati pleure na vrhovima pluća. Nedavni dokazi upalni proces obično o infekciji tuberkulozom. Ako doktor ne pokaže budnost, onda nema razloga za brigu.
Sinus zatvoren ili slobodan
Sinusi pleure su šupljine koje su formirane naborima pleure. Obično su besplatni. Ali u nekim uslovima se uočava nakupljanje tečnosti, što zahteva pažnju. Izraz "zapečaćen sinus" označava prisustvo adhezija nakon pretrpljene pleuritisa ili traume. Ako nema drugih simptoma, ne morate brinuti.
Promjene dijafragme
Vrlo čest nalaz je anomalija dijafragme (visok položaj kupole, opuštenost kupole, spljoštenost kupole dijafragme). Mnogo je razloga koji mogu uzrokovati takve promjene: gojaznost, naslijeđe, pleuritis, bolesti jednjaka i želuca, bolesti jetre ili onkologija. Tumačenje ove karakteristike se provodi samo uzimajući u obzir druge promjene na slici i s rezultatima drugih klinička istraživanja.
U zaključku, želio bih reći da će vam godišnja fluorografija pomoći da održite svoje zdravlje i izbjegnete smrtonosne bolesti. Obavezno zapamtite da je pravovremeno otkriven rak pluća ili tuberkuloza ponekad jedina šansa za preživljavanje kod ovih bolesti.


