08.01.2018
Ταξινόμηση του IHD σύμφωνα με την τελευταία έκδοση του ICD του ΠΟΥ
Πλέον Κοινή αιτίαΗ ισχαιμία του μυοκαρδίου είναι αθηροσκληρωτικές αλλαγές στο επικαρδιακό στεφανιαίες αρτηρίες, που οδηγούν σε στένωση αυτών των αρτηριών, η οποία προκαλεί μείωση της αιμάτωσης του μυοκαρδίου σε ηρεμία ή περιορισμό της ικανότητας επαρκούς αύξησης της αιμάτωσης του μυοκαρδίου όταν υπάρχει ανάγκη αύξησης της. Η στεφανιαία ροή αίματος μειώνεται επίσης παρουσία θρόμβων αίματος στις στεφανιαίες αρτηρίες, όταν εμφανίζεται σπασμός σε αυτές, μερικές φορές με εμβολή των στεφανιαίων αρτηριών, στένωση τους από συφιλιδικά ούλα. Συγγενείς ανωμαλίεςΟι στεφανιαίες αρτηρίες, όπως η ανώμαλη προέλευση της αριστερής πρόσθιας κατιούσας στεφανιαίας αρτηρίας από τον πνευμονικό κορμό, μπορεί να προκαλέσουν ισχαιμία του μυοκαρδίου και ακόμη και έμφραγμα στα παιδιά, αλλά σπάνια προκαλούν ισχαιμία του μυοκαρδίου στους ενήλικες. Η ισχαιμία του μυοκαρδίου μπορεί επίσης να εμφανιστεί με σημαντική αύξηση της ζήτησης οξυγόνου του μυοκαρδίου, όπως, για παράδειγμα, με σοβαρή υπερτροφία της αριστερής κοιλίας λόγω υπέρτασης ή στένωση της αορτής. Στην τελευταία περίπτωση, μπορεί να εμφανιστούν κρίσεις στηθάγχης, οι οποίες δεν μπορούν να διακριθούν από τις προσβολές στηθάγχης που συμβαίνουν με αθηροσκλήρωση των στεφανιαίων αρτηριών. Σπάνια, μπορεί να εμφανιστεί ισχαιμία του μυοκαρδίου όταν η ικανότητα του αίματος να μεταφέρει οξυγόνο είναι μειωμένη, για παράδειγμα λόγω ασυνήθιστα σοβαρής αναιμίας ή παρουσίας καρβοξυαιμοσφαιρίνης στο αίμα. Συχνά, η ισχαιμία του μυοκαρδίου μπορεί να προκληθεί από δύο ή περισσότερους λόγους, για παράδειγμα, αύξηση της ζήτησης οξυγόνου λόγω υπερτροφίας της αριστερής κοιλίας και μείωση της παροχής οξυγόνου του μυοκαρδίου λόγω αθηροσκλήρωσης των στεφανιαίων αρτηριών.
Φυσιολογικά, η στεφανιαία κυκλοφορία ρυθμίζεται και ελέγχεται από τη ζήτηση οξυγόνου του μυοκαρδίου. Αυτό συμβαίνει ως αποτέλεσμα της σημαντικής αλλαγής της στεφανιαίας αντίστασης και επομένως της ροής του αίματος. Ταυτόχρονα, η ποσότητα οξυγόνου που εξάγεται από το μυοκάρδιο από το αίμα είναι σχετικά σταθερή και αρκετά μεγάλη. Φυσιολογικά, οι ενδομυοκαρδιακές ανθιστικές αρτηρίες έχουν πολύ σημαντική ικανότητα να διαστέλλονται. Οι αλλαγές στη ζήτηση οξυγόνου που συμβαίνουν κατά τη διάρκεια σωματικού και συναισθηματικού στρες επηρεάζουν τη στεφανιαία αντίσταση και έτσι ρυθμίζουν την παροχή αίματος και οξυγόνου (μεταβολική ρύθμιση). Αυτά τα ίδια σκάφη προσαρμόζονται σε φυσιολογικές αλλαγέςτην αρτηριακή πίεση και έτσι να διατηρήσουν τη στεφανιαία ροή του αίματος σε επίπεδο που αντιστοιχεί στις ανάγκες του μυοκαρδίου (αυτορύθμιση). Οι μεγάλες επικαρδιακές στεφανιαίες αρτηρίες, αν και είναι ικανές να στενεύουν και να διαστέλλονται, χρησιμεύουν ως δεξαμενή σε υγιή άτομα και θεωρούνται μόνο ως αγώγιμα αγγεία. Ταυτόχρονα, οι ενδομυοκαρδιακές αρτηρίες μπορούν φυσιολογικά να αλλάξουν σημαντικά τον τόνο τους και επομένως θεωρούνται ως αγγεία αντίστασης.

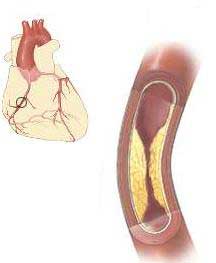
Στεφανιαία αθηροσκλήρωση.Οι αθηροσκληρωτικές αλλαγές εντοπίζονται κυρίως στις επικαρδιακές στεφανιαίες αρτηρίες. Οι υποδοχικές εναποθέσεις παθολογικών λιπών, κυττάρων και προϊόντων διάσπασης, δηλαδή αθηρωματικές πλάκες, κατανέμονται άνισα σε διαφορετικά τμήματα του επικαρδιακού στεφανιαίου δικτύου. Η αύξηση του μεγέθους αυτών των πλακών οδηγεί σε στένωση του αυλού του αγγείου. Υπάρχει σχέση μεταξύ της παλμικής ροής του αίματος και του μεγέθους της στένωσης. Πειραματικές μελέτες έχουν δείξει ότι όταν ο βαθμός στένωσης φτάσει το 75% της συνολικής επιφάνειας του αυλού του αγγείου, η μέγιστη αύξηση της ροής του αίματος ως απάντηση στην αυξανόμενη ζήτηση οξυγόνου του μυοκαρδίου δεν είναι πλέον δυνατή. Εάν ο βαθμός της στένωσης είναι μεγαλύτερος από 80%, τότε είναι δυνατή η μείωση της ροής του αίματος ακόμη και σε κατάσταση ηρεμίας. Μια περαιτέρω, έστω και πολύ μικρή αύξηση του βαθμού στένωσης οδηγεί σε σημαντικό περιορισμό της στεφανιαίας ροής αίματος και εμφάνιση ισχαιμίας του μυοκαρδίου.
Η τμηματική αθηροσκληρωτική στένωση των επικαρδιακών στεφανιαίων αρτηριών προκαλείται συχνότερα από σχηματισμένες πλάκες, στην περιοχή των οποίων μπορεί να εμφανιστούν ρωγμές, αιμορραγίες και θρόμβοι αίματος. Οποιαδήποτε από αυτές τις επιπλοκές μπορεί να οδηγήσει σε προσωρινή αύξηση του βαθμού απόφραξης και μείωση της στεφανιαίας ροής αίματος και να προκαλέσει κλινικές εκδηλώσεις ισχαιμίας του μυοκαρδίου. Περιοχή ισχαιμικού μυοκαρδίου και βαρύτητα κλινικές ΕΚΔΗΛΩΣΕΙΣεξαρτώνται από τη θέση της στένωσης. Η στένωση της στεφανιαίας αρτηρίας, που προκαλεί ισχαιμία του μυοκαρδίου, συχνά προάγει την ανάπτυξη παράπλευρων αγγείων, ειδικά σε περιπτώσεις που αυτή η στένωση αναπτύσσεται σταδιακά. Εάν τα παράπλευρα αγγεία είναι καλά αναπτυγμένα, μπορούν να παρέχουν επαρκή ροή αίματος για διατήρηση κανονική λειτουργίαμυοκάρδιο σε ηρεμία, αλλά όχι με αυξημένη ζήτηση οξυγόνου του μυοκαρδίου.
Μόλις η βαρύτητα της στένωσης του εγγύς τμήματος της επικαρδιακής αρτηρίας φτάσει το 70% ή περισσότερο, τα απομακρυσμένα αντιστασιακά αγγεία διαστέλλονται, η αντίστασή τους μειώνεται, διατηρώντας έτσι επαρκή στεφανιαία ροή αίματος. Αυτό οδηγεί στην εμφάνιση μιας βαθμίδας πίεσης στην περιοχή της εγγύς στένωσης: η μεταστενωτική πίεση πέφτει, με τη μέγιστη επέκταση των αγγείων με αντίσταση, η ροή του αίματος του μυοκαρδίου εξαρτάται από την πίεση σε εκείνο το τμήμα της στεφανιαίας αρτηρίας που βρίσκεται μακριά από το σημείο απόφραξης. Αφού τα αγγεία με αντίσταση έχουν επεκταθεί στο μέγιστο, διαταραχές στην παροχή οξυγόνου στο μυοκάρδιο μπορεί να προκληθούν από αλλαγές στη ζήτηση οξυγόνου του μυοκαρδίου, καθώς και αλλαγές στο διαμέτρημα της στενωτικής στεφανιαίας αρτηρίας λόγω φυσιολογικών διακυμάνσεων στον τόνο της. παθολογικός σπασμός της στεφανιαίας αρτηρίας και ο σχηματισμός μικρών βυσμάτων αιμοπεταλίων. Όλα αυτά μπορούν να επηρεάσουν αρνητικά τη σχέση της παροχής οξυγόνου στο μυοκάρδιο και την ανάγκη του μυοκαρδίου για αυτό και να προκαλέσουν ισχαιμία του μυοκαρδίου.
Συνέπειες ισχαιμίας.Η ανεπαρκής παροχή οξυγόνου στον καρδιακό μυ που προκαλείται από τη στεφανιαία αθηροσκλήρωση μπορεί να οδηγήσει σε διαταραχή των μηχανικών, βιοχημικών και ηλεκτρικών λειτουργιών του μυοκαρδίου. Η ξαφνική ανάπτυξη ισχαιμίας συνήθως επηρεάζει τη λειτουργία του μυοκαρδίου της αριστερής κοιλίας, γεγονός που οδηγεί σε διακοπή των διαδικασιών χαλάρωσης και συστολής. Λόγω του γεγονότος ότι τα υποενδοκαρδιακά μέρη του μυοκαρδίου τροφοδοτούνται λιγότερο καλά με αίμα, αναπτύσσεται πρώτα η ισχαιμία αυτών των περιοχών. Η ισχαιμία που περιλαμβάνει μεγάλα τμήματα της αριστερής κοιλίας οδηγεί στην ανάπτυξη παροδικής ανεπάρκειας της τελευταίας. Εάν η ισχαιμία επηρεάζει επίσης την περιοχή των θηλωδών μυών, τότε μπορεί να περιπλέκεται από ανεπάρκεια της αριστερής κολποκοιλιακής βαλβίδας. Εάν η ισχαιμία είναι παροδική, εκδηλώνεται με την εμφάνιση κρίσης στηθάγχης. Με παρατεταμένη ισχαιμία, μπορεί να εμφανιστεί νέκρωση του μυοκαρδίου, η οποία μπορεί να συνοδεύεται ή όχι κλινική εικόνα οξεία καρδιακή προσβολήμυοκάρδιο. Η στεφανιαία αθηροσκλήρωση είναι τοπική διαδικασία, η οποία μπορεί να προκαλέσει διάφορους βαθμούς ισχαιμίας. Οι εστιακές διαταραχές στη συσταλτικότητα της αριστερής κοιλίας που προκαλούνται από ισχαιμία προκαλούν τμηματική διόγκωση ή δυσκινησία και μπορούν να μειώσουν σημαντικά τη λειτουργία άντλησης του μυοκαρδίου.
Οι μηχανικές διαταραχές που αναφέρονται παραπάνω βασίζονται σε ένα ευρύ φάσμα αλλαγών στον μεταβολισμό των κυττάρων, τη λειτουργία και τη δομή τους. Παρουσία οξυγόνου φυσιολογικό μυοκάρδιομεταβολίζει λιπαρό οξύκαι γλυκόζη σε διοξείδιο του άνθρακα και νερό. Υπό συνθήκες ανεπάρκειας οξυγόνου, τα λιπαρά οξέα δεν μπορούν να οξειδωθούν και η γλυκόζη μετατρέπεται σε γαλακτικό. Το pH στο εσωτερικό του κυττάρου μειώνεται. Στο μυοκάρδιο, τα αποθέματα φωσφορικών αλάτων υψηλής ενέργειας, τριφωσφορικής αδενοσίνης (ATP) και φωσφορικής κρεατίνης μειώνονται. Η δυσλειτουργία των κυτταρικών μεμβρανών οδηγεί σε έλλειψη ιόντων Κ και απορρόφηση ιόντων Na από τα μυοκύτταρα. Το αν αυτές οι αλλαγές είναι αναστρέψιμες ή αν οδηγούν στην ανάπτυξη νέκρωσης του μυοκαρδίου εξαρτάται από το βαθμό και τη διάρκεια της ανισορροπίας μεταξύ της παροχής οξυγόνου του μυοκαρδίου και της ανάγκης για αυτό.
Κατά την ισχαιμία διαταράσσονται και οι ηλεκτρικές ιδιότητες της καρδιάς. Οι πιο χαρακτηριστικές πρώιμες ηλεκτροκαρδιογραφικές αλλαγές είναι οι διαταραχές επαναπόλωσης, που αντιπροσωπεύουν την αναστροφή του κύματος Τ και αργότερα τη μετατόπιση του τμήματος ST. Η παροδική κατάθλιψη του τμήματος ST αντανακλά συχνά την υποενδοκαρδιακή ισχαιμία, ενώ η παροδική ανάσπαση του τμήματος ST πιστεύεται ότι οφείλεται σε πιο σοβαρή διατοιχωματική ισχαιμία. Επιπλέον, λόγω ισχαιμίας του μυοκαρδίου, εμφανίζεται ηλεκτρική αστάθεια, η οποία μπορεί να οδηγήσει στην ανάπτυξη κοιλιακής ταχυκαρδίας ή κοιλιακής μαρμαρυγής.
Στις περισσότερες περιπτώσεις, ο αιφνίδιος θάνατος ασθενών με στεφανιαία νόσο εξηγείται ακριβώς από το περιστατικό σοβαρές παραβιάσειςρυθμός λόγω ισχαιμίας του μυοκαρδίου.
Στεφανιαία νόσος (CHD). Κλινικές εκδηλώσεις ισχαιμίας
Ασυμπτωματική πορεία της στεφανιαίας νόσου και η πορεία της που συνοδεύεται από κλινικές εκδηλώσεις.
Οι μεταθανάτιες μελέτες θυμάτων ατυχημάτων και όσων σκοτώθηκαν σε καιρό πολέμου έδειξαν ότι οι αθηροσκληρωτικές αλλαγές στις στεφανιαίες αρτηρίες συμβαίνουν συνήθως πριν από την ηλικία των 20 ετών. Αυτές οι αλλαγές συμβαίνουν σε ενήλικες που δεν είχαν κλινικές εκδηλώσεις της νόσου κατά τη διάρκεια της ζωής τους. Χρησιμοποιώντας ένα τεστ με σωματική δραστηριότητασε άτομα χωρίς κλινικές εκδηλώσεις στεφανιαία νόσοςκαρδιά, μερικές φορές είναι δυνατό να ανιχνευθεί η λεγόμενη «σιωπηλή» ισχαιμία του μυοκαρδίου, δηλαδή η παρουσία στο ΗΚΓ αλλαγών χαρακτηριστικών της ισχαιμίας του μυοκαρδίου, που δεν συνοδεύονται από επίθεση στηθάγχης. Σε τέτοιους ασθενείς, η στεφανιογραφία συχνά αποκαλύπτει αποφρακτικές αλλαγές στις στεφανιαίες αρτηρίες. Μεταθανάτιες μελέτες σε άτομα με αποφρακτικές αλλαγές στις στεφανιαίες αρτηρίες που δεν είχαν ενδείξεις ισχαιμίας του μυοκαρδίου κατά τη διάρκεια της ζωής τους συχνά αποκαλύπτουν μακροσκοπικές ουλές, συμβατές με έμφραγμα του μυοκαρδίου, στις περιοχές που παρέχονται από την πάσχουσα στεφανιαία αρτηρία. Επιπλέον, πληθυσμιακές μελέτες έχουν δείξει ότι περίπου το 25% των ασθενών με οξύ έμφραγμα του μυοκαρδίου παραμένουν απαρατήρητοι από τους γιατρούς λόγω της άτυπης κλινικής εικόνας της νόσου. Η πρόγνωση ζωής για τέτοιους ασθενείς και η πιθανότητα επιπλοκών είναι η ίδια με αυτή των ασθενών με κλασική κλινική εικόνα. Ο αιφνίδιος θάνατος είναι πάντα απροσδόκητος και συνήθως προκύπτει από στεφανιαία νόσο. Σε ασθενείς που δεν έχουν κλινικές εκδηλώσεις ισχαιμίας πριν την ανάπτυξη καρδιακής ανεπάρκειας, οι πρώτες εκδηλώσεις στεφανιαίας νόσου μπορεί να είναι καρδιομεγαλία ή καρδιακή ανεπάρκεια που αναπτύσσεται ως αποτέλεσμα ισχαιμικής βλάβης στο μυοκάρδιο της αριστερής κοιλίας. Αυτή η κατάσταση ταξινομείται ως ισχαιμική μυοκαρδιοπάθεια. Σε αντίθεση με την ασυμπτωματική πορεία της στεφανιαίας νόσου, η κλινικά έντονη μορφή της νόσου εκδηλώνεται με πόνο στο στήθος λόγω στηθάγχης ή εμφράγματος του μυοκαρδίου. Μετά την πρώτη εμφάνιση κλινικά σημείαη ασθένεια μπορεί να είναι σταθερή ή να εξελιχθεί ή να επανέλθει σε ασυμπτωματική μορφή ή να καταλήξει σε αιφνίδιο θάνατο.
Καρδιακή ισχαιμία. Ταξινόμηση της στεφανιαίας νόσου
Η στεφανιαία νόσος (CHD) είναι μια οξεία ή χρόνια διαδικασία στο μυοκάρδιο, που προκαλείται από μείωση ή διακοπή της παροχής αίματος στο μυοκάρδιο ως αποτέλεσμα μιας ισχαιμικής διαδικασίας στο σύστημα στεφανιαίες αρτηρίες, μια ανισορροπία μεταξύ της στεφανιαίας κυκλοφορίας και των μεταβολικών αναγκών του μυοκαρδίου.
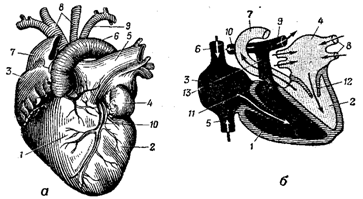
α – μπροστινή όψη της καρδιάς: 1 – δεξιά κοιλία. 2 – αριστερή κοιλία. 3 – δεξιός κόλπος; 4 – αριστερό κόλπο. 5 - πνευμονική αρτηρία; 6 – αορτικό τόξο; 7 – ανώτερη κοίλη φλέβα. 8 – δεξιά και αριστερά κοινά καρωτιδικές αρτηρίες; 9 – αριστερή υποκλείδια αρτηρία. 10 – στεφανιαία αρτηρία;
β – διαμήκης τομή της καρδιάς (υποδεικνύεται με μαύρο χρώμα αποξυγονωμένο αίμα, διακεκομμένη γραμμή – αρτηριακή): 1 – δεξιά κοιλία; 2 – αριστερή κοιλία. 3 – δεξιός κόλπος; 4 – αριστερός κόλπος (η κατεύθυνση της ροής του αίματος υποδεικνύεται με βέλη).
Αιτιολογία και παθογένεση: Ένας αριθμός παραγόντων συμβάλλουν στην εμφάνιση IHD. Μεταξύ αυτών, στην πρώτη θέση θα πρέπει να τοποθετηθεί η υπέρταση, η οποία ανιχνεύεται στο 70% των ασθενών με στεφανιαία νόσο. Υπερτονική νόσοςπροάγει την ταχύτερη ανάπτυξη της αθηροσκλήρωσης και του σπασμού των στεφανιαίων αρτηριών της καρδιάς. Ο σακχαρώδης διαβήτης, ο οποίος συμβάλλει στην ανάπτυξη αθηροσκλήρωσης λόγω διαταραχής του μεταβολισμού των πρωτεϊνών και των λιπιδίων, είναι επίσης προδιαθεσικός παράγοντας για την εμφάνιση στεφανιαίας νόσου. Κατά το κάπνισμα, αναπτύσσεται σπασμός των στεφανιαίων αγγείων και αυξάνεται επίσης η πήξη του αίματος, γεγονός που συμβάλλει στην εμφάνιση θρόμβωσης αλλοιωμένων στεφανιαίων αγγείων. Οι γενετικοί παράγοντες παίζουν συγκεκριμένο ρόλο. Έχει διαπιστωθεί ότι εάν οι γονείς πάσχουν από στεφανιαία νόσο, τότε στα παιδιά τους εμφανίζεται 4 φορές συχνότερα από ό,τι σε άτομα των οποίων οι γονείς είναι υγιείς.
Η υπερχοληστερολαιμία αυξάνει σημαντικά την πιθανότητα εμφάνισης ισχαιμικής καρδιοπάθειας, καθώς είναι ένα από τα σημαντικούς παράγοντες, συμβάλλοντας στην ανάπτυξη της αθηροσκλήρωσης γενικά και των στεφανιαίων αγγείων ειδικότερα. Στην παχυσαρκία, η ισχαιμική καρδιοπάθεια εμφανίζεται αρκετές φορές πιο συχνά από ό,τι σε άτομα με Κανονικό βάροςσώματα. Σε παχύσαρκους ασθενείς, η ποσότητα της χοληστερόλης στο αίμα είναι αυξημένη, επιπλέον, αυτοί οι ασθενείς οδηγούν σε καθιστική ζωήζωής, η οποία συμβάλλει επίσης στην ανάπτυξη αθηροσκλήρωσης και ισχαιμικής καρδιακής νόσου.
Η IHD είναι μια από τις πιο κοινές ασθένειες στις βιομηχανικές χώρες. Τα τελευταία 30 χρόνια, η συχνότητα της στεφανιαίας νόσου έχει διπλασιαστεί, η οποία σχετίζεται με ψυχικό στρες. Στους άνδρες, η IHD εμφανίζεται περίπου 10 χρόνια νωρίτερα από ότι στις γυναίκες. Οι άνθρωποι που εργάζονται σωματικά αρρωσταίνουν λιγότερο συχνά από τους ανθρώπους που εργάζονται ψυχικά.
Παθολογική ανατομία: οι παθολογικές αλλαγές εξαρτώνται από τον βαθμό βλάβης των στεφανιαίων αγγείων από αθηροσκλήρωση. Με τη στηθάγχη, όταν δεν υπάρχει έμφραγμα του μυοκαρδίου, σημειώνονται μόνο μικρές εστίες καρδιοσκλήρωσης. Τουλάχιστον το 50% της αυλικής περιοχής ενός από τα στεφανιαία αγγεία πρέπει να επηρεαστεί για να αναπτυχθεί στηθάγχη. Η στηθάγχη είναι ιδιαίτερα σοβαρή εάν προσβάλλονται δύο ή τρεις ταυτόχρονα. στεφανιαία αγγεία. Στο έμφραγμα μυοκαρδίουήδη τις πρώτες 5-6 ώρες μετά από μια επώδυνη επίθεση, εμφανίζεται νέκρωση των μυϊκών ινών. 8-10 ημέρες μετά την εμφάνιση του εμφράγματος του μυοκαρδίου ένας μεγάλος αριθμός απόνεοσχηματισμένα τριχοειδή αγγεία. Από αυτή τη στιγμή, ο συνδετικός ιστός αναπτύσσεται γρήγορα σε περιοχές νέκρωσης. Από αυτή τη στιγμή, αρχίζουν οι ουλές σε περιοχές νέκρωσης. Σε 3-4 μήνες.
Ταξινόμηση της στεφανιαίας νόσου:
Εγώ Ξαφνικά στεφανιαία θάνατος(πρωτοπαθής κυκλοφορική ανακοπή) – θάνατος από οξεία στεφανιαία ανεπάρκειαστιγμιαία ή μέσα σε λίγες ώρες.
II Στηθάγχη:
νεοεμφανιζόμενη στηθάγχη – στηθάγχη καταπόνησης:
β) σταθερό (που υποδεικνύει τη λειτουργική τάξη).
γ) προοδευτική?
α) αυθόρμητη?
β) ειδική?
III Έμφραγμα του μυοκαρδίου:
1. μακροεστιακό (εκτεταμένο);
2. μικροεστιακή?
IV Μεταεμφραγματική καρδιοσκλήρωση;
V Διαταραχές του καρδιακού ρυθμού.
VI Καρδιακή ανεπάρκεια (οξεία και χρόνια) που υποδεικνύει το στάδιο.
Η IHD ρέει προοδευτικά και αναπτύσσεται στα ακόλουθα στάδια:
0 – στάδιο προ της νόσου (δράση παραγόντων κινδύνου, μεταβολικές αλλαγές) και/ή προκλινικό στάδιο (λεπτό, λιγότερο από 50%, στένωση της στεφανιαίας αρτηρίας, μορφολογικές αλλαγές).
I - ισχαιμικό στάδιο, που χαρακτηρίζεται από βραχυπρόθεσμη (όχι περισσότερο από 15-20 λεπτά) ισχαιμία (μειωμένη αρτηρίωση) του μυοκαρδίου.
II – δυστροφικό-νεκρωτικό στάδιο, χαρακτηρίζεται από εστία δυστροφίας και βλάβης του μυοκαρδίου όταν διαταράσσεται η παροχή αίματος - συνήθως εντός 20-40 λεπτών ή η ανάπτυξη νέκρωσης - περισσότερο από 40-60 λεπτά.
III – σκληρυντικό στάδιο, χαρακτηρίζεται από το σχηματισμό μιας μεγάλης μετεμφραγματικής εστίας ίνωσης ή την ανάπτυξη διάχυτης (αθηροσκληρωτικής) καρδιοσκλήρυνσης.
Καρδιακή ισχαιμία
Πριν μιλήσουμε για τη στεφανιαία νόσο, πρέπει να σας πούμε πώς ο καρδιακός μυς λαμβάνει το οξυγόνο και τα θρεπτικά συστατικά που είναι τόσο απαραίτητα για κανονική λειτουργία. Το γεγονός είναι ότι η καρδιά, ως μυϊκή αντλία, δεν λαμβάνει απολύτως τίποτα από το αίμα που αντλεί, το οποίο "κατά τη μεταφορά" περνά από αυτήν την αντλία. Αλλά η καρδιά είναι ένα όργανο όπως όλα τα άλλα, ειδικά ένα που βρίσκεται σε συνεχή μηχανική εργασία και, φυσικά, πρέπει να έχει μια συνεχή ροή οξυγόνου και ΘΡΕΠΤΙΚΕΣ ουσιες. Αυτό συμβαίνει ως εξής: από τη βάση της αορτής (το μεγαλύτερο αγγείο στο σώμα μας, που αναδύεται από την αριστερή κοιλία της καρδιάς) αναχωρούν δύο στεφανιαίες αρτηρίες - η δεξιά και η αριστερή. Επιστρέφουν στην καρδιά, διακλαδίζονται εκεί, εισέρχονται στο μυοκάρδιο και σχηματίζουν ένα σύστημα μικρών αρτηριών, που τροφοδοτούν την καρδιά με όλα όσα χρειάζεται. Από όλα αυτά προκύπτει ότι η καρδιά έχει το δικό της σύστημα παροχής αίματος.
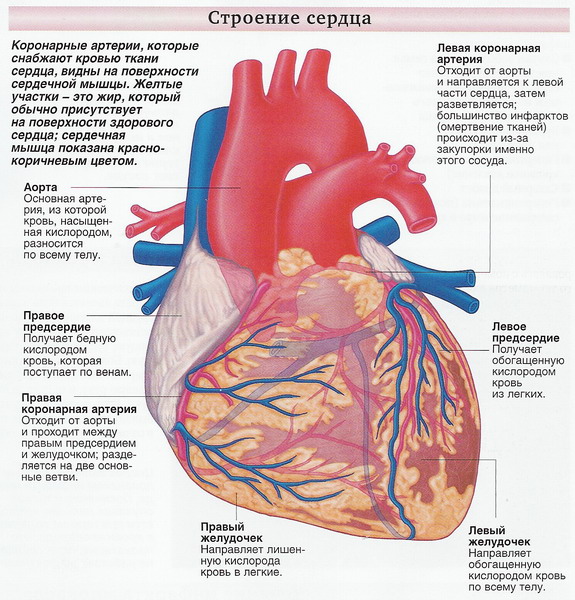
Λοιπόν, τώρα, για τη στεφανιαία νόσο. Καρδιακή ισχαιμία- Αυτό παθολογική κατάσταση, που χαρακτηρίζεται από απόλυτη ή σχετική διαταραχή της παροχής αίματος στο μυοκάρδιο λόγω βλάβης στις στεφανιαίες αρτηρίες της καρδιάς, συνήθως αθηροσκλήρωση, με άλλα λόγια, εμφάνιση αιμοδυναμικά σημαντικών αθηρωματικών πλακών στις στεφανιαίες αρτηρίες και, κατά συνέπεια, τοπική μείωση του αυλού των αρτηριών. Η στεφανιαία νόσος είναι μια βλάβη του μυοκαρδίου που προκαλείται από διαταραχή της στεφανιαίας κυκλοφορίας, που προκύπτει από μια ανισορροπία μεταξύ της στεφανιαίας ροής του αίματος και των μεταβολικών αναγκών του καρδιακού μυός. Με άλλα λόγια, εμφανίζεται έλλειψη οξυγόνου και θρεπτικών συστατικών στην περιοχή του μυοκαρδίου για την οποία ευθύνεται το προσβεβλημένο αγγείο.
Καθώς κάθε πλάκα αναπτύσσεται και μεγεθύνεται και ο αριθμός των πλακών αυξάνεται, αυξάνεται και ο βαθμός στένωσης των στεφανιαίων αρτηριών, γεγονός που καθορίζει σε μεγάλο βαθμό τη σοβαρότητα των κλινικών εκδηλώσεων και την πορεία της στεφανιαίας νόσου. Η στένωση του αυλού της αρτηρίας έως και 50% είναι συχνά ασυμπτωματική. Τυπικά, σαφείς κλινικές εκδηλώσεις της νόσου εμφανίζονται όταν ο αυλός στενεύει στο 70% ή περισσότερο. Όσο πιο εγγύς (πιο κοντά στην αρχή της αρτηρίας) εντοπίζεται η στένωση, τόσο μεγαλύτερη η μάζα του μυοκαρδίου εκτίθεται σε ισχαιμία σύμφωνα με τη ζώνη κυκλοφορίας του αίματος. Οι πιο σοβαρές εκδηλώσεις ισχαιμίας του μυοκαρδίου παρατηρούνται με στένωση του κύριου κορμού ή του στόματος της αριστερής στεφανιαίας αρτηρίας.
Υπάρχουν διάφορες κλινικές μορφές στεφανιαίας νόσου, καθεμία από τις οποίες έχει τη δική της σημασία λόγω των χαρακτηριστικών της.
Ταξινόμηση IHD:
1. Αιφνίδιος στεφανιαίος θάνατος (πρωτοπαθής καρδιακή ανακοπή).
1.1 Αιφνίδιος στεφανιαίος θάνατος με επιτυχή ανάνηψη
1.2 Αιφνίδιος θάνατος από στεφανιαία νόσο (θανατηφόρο έκβαση)
2.1 Σταθερή στηθάγχη κατά την άσκηση (που υποδεικνύει τη λειτουργική τάξη).
2.2 Στεφανιαίο σύνδρομο X
2.4.1 προοδευτική στηθάγχη
2.4.2 νεοεμφανιζόμενη στηθάγχη
2.4.3 πρώιμη μετεμφραγματική στηθάγχη
4. Μεταεμφραγματική καρδιοσκλήρυνση
5. Ανώδυνη μορφή IHD
6. Διαταραχές του καρδιακού ρυθμού
7.Καρδιακή ανεπάρκεια
Παράγοντες κινδύνου για ισχαιμική καρδιοπάθεια.
Υπάρχουν παράγοντες ή περιστάσεις στη ζωή μας κατά τις οποίες ο κίνδυνος εμφάνισης αθηροσκλήρωσης και κατά συνέπεια ο κίνδυνος στεφανιαίας νόσου αυξάνεται σημαντικά. Αυτοί οι παράγοντες χωρίζονται σε τροποποιητικός(με δυνατότητα αλλαγής) και μη τροποποιήσιμο(αμετάβλητος).
Μη τροποποιήσιμοι παράγοντες κινδύνου.
1. Κληρονομικότητα.Θεωρείται ότι επιβαρύνεται με ΔΕΕ εάν στενοί συγγενείς (γονείς, παππούδες, γιαγιάδες, αδέρφια, αδελφές) έχουν κρούσματα ΔΕΕ στην ανδρική γραμμή πριν από τα 55 έτη και στη γυναικεία έως τα 65 έτη.
2. Ηλικία.Σε διάφορους πληθυσμούς, έχει εντοπιστεί μια άμεση σχέση μεταξύ της ηλικίας ενός ατόμου και της συχνότητας εμφάνισης ισχαιμικής καρδιακής νόσου - όσο μεγαλύτερη είναι η ηλικία, τόσο μεγαλύτερη είναι η συχνότητα εμφάνισης ισχαιμικής καρδιακής νόσου.
3. Πάτωμα.Οι άνδρες είναι πολύ πιο πιθανό να υποφέρουν από στεφανιαία νόσο. Σε γυναίκες κάτω των 50-55 ετών (η ηλικία της επίμονης εμμηνόπαυσης), οι περιπτώσεις IHD είναι εξαιρετικά σπάνιες. Εξαίρεση αποτελούν οι γυναίκες με πρόωρη εμμηνόπαυση και διάφορα ορμονικές διαταραχέςσε επιβαρυντικές περιστάσεις: αρτηριακή υπέρταση, υπερλιπιδαιμία, σακχαρώδης διαβήτης. Μετά την εμμηνόπαυση, η συχνότητα εμφάνισης IHD στις γυναίκες αρχίζει να αυξάνεται σταθερά και μετά από 70-75 χρόνια, η καμπύλη επίπτωσης IHD σε άνδρες και γυναίκες είναι η ίδια.
Τροποποιήσιμοι παράγοντες κινδύνου.
1. Φτωχή διατροφή.Πλούσιο φαγητό κορεσμένο λίποςζωικής προέλευσης, με υψηλή περιεκτικότητα σε επιτραπέζιο αλάτι και χαμηλή περιεκτικότητα σε διαιτητικές ίνες.
2. Αρτηριακή υπέρταση.Η σημασία της υψηλής αρτηριακής πίεσης ως παράγοντα κινδύνου έχει αποδειχθεί από πολυάριθμες μελέτες σε όλο τον κόσμο.
3. Υπερχοληστερολαιμία. Αυξημένο περιεχόμενοστο αίμα της ολικής χοληστερόλης (TC), της λιποπρωτεΐνης χαμηλής πυκνότητας χοληστερόλης (LDL-C). Η χοληστερόλη λιποπρωτεΐνης υψηλής πυκνότητας (HDL-C) θεωρείται παράγοντας κατά του κινδύνου - όσο υψηλότερο είναι το επίπεδο HDL-C, τόσο χαμηλότερος είναι ο κίνδυνος ΣΝ.
4. Χαμηλή φυσική δραστηριότητα ή έλλειψη τακτικής σωματικής δραστηριότητας.Σε άτομα που ακολουθούν καθιστική ζωή, η συχνότητα εμφάνισης στεφανιαίας νόσου είναι 1,5-2,4 φορές μεγαλύτερη από ό,τι σε άτομα με σωματική δραστηριότητα.
5. Ευσαρκία.Είναι ιδιαίτερα δυσμενής για τον κοιλιακό τύπο, όταν εναποτίθεται λίπος στην περιοχή της κοιλιάς.
6. Κάπνισμα καπνού.Η άμεση σύνδεση του καπνίσματος με την ανάπτυξη και εξέλιξη της αθηροσκλήρωσης είναι γνωστή και δεν χρειάζεται σχολιασμό.
7. Διαβήτης.Ο σχετικός κίνδυνος θανάτου ακόμη και σε άτομα με μειωμένη ανοχή στη γλυκόζη αυξάνεται κατά 30%, και σε ασθενείς με διαβήτη τύπου 2 κατά 80%.
8. Κατάχρηση αλκόολ.Η κατανάλωση έως και 30 g καθαρού αλκοόλ την ημέρα για τους άνδρες και 20 g για τις γυναίκες, αντίθετα, είναι παράγοντας κατά του κινδύνου.

Στεφανιαία νόσος - τι είναι;
Σύμφωνα με τους ορισμούς του Παγκόσμιου Οργανισμού Υγείας, η καρδιακή ισχαιμία είναι η καρδιακή δυσλειτουργία σε οξεία ή χρόνιες μορφέςε, που προέκυψε λόγω απόλυτης ή σχετικής επιδείνωσης της παροχής αίματος στον καρδιακό μυ (μυοκάρδιο).
Αυτή η ασυμφωνία μεταξύ της ανάγκης και της πραγματικής δυνατότητας φυσιολογικής παροχής αίματος είναι ιδιαίτερα έντονη στην περίπτωση της μειωμένης παροχής αίματος και των αυξανόμενων αναγκών του μυοκαρδίου για ροή αίματος.
Παρόλο που η καρδιά αντλεί αίμα, χρειάζεται επίσης παροχή αίματος. Το μυοκάρδιο ή ο καρδιακός μυς λαμβάνει το απαραίτητο αίμα μέσω δύο στεφανιαίων αρτηριών. Αυτές οι αρτηρίες χωρίζονται περαιτέρω σε μικρούς κλάδους που τροφοδοτούν συγκεκριμένα μέρη της καρδιάς. Δεν υπάρχουν πλέον αρτηρίες που φέρνουν αίμα στην καρδιά, οπότε όταν μια από αυτές είναι φραγμένη, κάποιο μέρος της καρδιάς βιώνει πείνα με οξυγόνο. Και αυτό προκαλεί την εμφάνιση της νόσου.
Στο 90% όλων των περιπτώσεων, η αιτία της στεφανιαίας νόσου είναι η βλάβη στη στεφανιαία αρτηρία της καρδιάς. Ως αποτέλεσμα της επιδείνωσης της παροχής αίματος και οξυγόνου στον καρδιακό μυ, η στεφανιαία ροή αίματος μειώνεται και εμφανίζεται μια ανισορροπία των αναγκών και των δυνατοτήτων παροχής αίματος.
Η καρδιακή ισχαιμία είναι ένα από τα σημαντικούς λόγουςθανάτους μεταξύ των ανθρώπων που ζουν σε βιομηχανικές χώρες. Επηρεάζει συχνότερα τον ανδρικό πληθυσμό σε ηλικία εργασίας, πιο συχνά από τις γυναίκες και στην πιο ενεργή ηλικία. Και όσοι μένουν να ζήσουν είναι καταδικασμένοι να μείνουν προσωρινά ή μόνιμα ανάπηροι.
Ιστορικό ασθένειας
Η νόσος είναι πάνω από διακόσια χρόνια και αυτό μας επέτρεψε να συγκεντρώσουμε σημαντική εμπειρία στη διάγνωση και τη θεραπεία της. Με την πάροδο του χρόνου, οι επιστήμονες έχουν εντοπίσει διάφορες μορφές της νόσου και παραλλαγές της πορείας της.
Τα κριτήρια για τη στεφανιαία νόσο προτάθηκαν για πρώτη φορά το 1772 από τον Άγγλο γιατρό W. Heberden. Σχεδόν πριν από 100 χρόνια, αυτή η παθολογία ήταν σπάνια και περιγράφηκε ως καζουϊστική. Μόλις στις αρχές του περασμένου αιώνα, οι Ρώσοι επιστήμονες V. Obraztsov και N. Strazhesko, και λίγο αργότερα ο Αμερικανός γιατρός Gerrick, έδωσαν μια κλινική περιγραφή της γενικής εικόνας του εμφράγματος του μυοκαρδίου.
Η κύρια εστίαση ήταν το έμφραγμα του μυοκαρδίου, ως η πιο συχνή και σοβαρή μορφή καρδιακής ισχαιμίας. Περιγράφονται λιγότερες περιπτώσεις χρόνια πορείαασθένειες - στηθάγχη, αθηροσκληρωτική καρδιοσκλήρωση και καρδιακό ανεύρυσμα. Και αυτό παρά το γεγονός ότι η αθηροσκληρωτική σκλήρυνση κατέχει την πρώτη θέση σε θνησιμότητα.
Μέχρι τον 20ο αιώνα πιστευόταν ότι η κύρια και μοναδική αιτία της στηθάγχης ήταν η σκλήρυνση των στεφανιαίων αρτηριών. Στις αρχές του εικοστού αιώνα, χάρη στην εμπειρία και τα συσσωρευμένα υλικά, οι εγχώριοι ειδικοί εξήγησαν τη στηθάγχη ως νευρογενή φύση, αν και δεν αποκλείστηκε συνδυασμός αρτηριακού σπασμού και σκλήρυνσης. Αυτή η έννοια χρησιμοποιείται ακόμα και σήμερα.
Το 1957, ειδικοί από τον Παγκόσμιο Οργανισμό Υγείας πρότειναν τον ορισμό της «στεφανιαίας νόσου» για τον προσδιορισμό οξέων ή χρόνιων μορφών της νόσου, ως συνέπεια της μείωσης ή της διακοπής της παροχής αίματος στον καρδιακό μυ λόγω παθολογικές διεργασίεςστο σύστημα της στεφανιαίας αρτηρίας.
Ο όρος ισχαιμία υιοθετήθηκε από τον ΠΟΥ στις αρχές της δεκαετίας του 1960. Περιλάμβανε τα ακόλουθα έντυπα:
- έμφραγμα μυοκαρδίου;
- στηθάγχη;
- στεφανιαία νόσο χωρίς πόνο?
- ενδιάμεσες μορφές?
- αθηροσκληρωτική καρδιοσκλήρυνση, ασυμπτωματική μορφή.
Το 1979, ο ΠΟΥ υιοθέτησε μια νέα ταξινόμηση της IHD, στην οποία υπάρχουν πέντε μορφές:
- πρωτογενής διακοπή της ροής του αίματος.
Επιπολασμός και σημασία της στεφανιαίας νόσου
Η καρδιακή ισχαιμία είναι ένα από τα σημαντικότερα ιατρικά προβλήματα του 21ου αιώνα. Αυτή η πολύ κοινή ασθένεια είναι μια από τις κύριες αιτίες υψηλή θνησιμότητακαι προσωρινή ή μόνιμη απώλεια απόδοσης.
Στη δεκαετία του 1980, σημειώθηκε μείωση των θανάτων από ισχαιμική καρδιοπάθεια. Παρόλα αυτά, στις ανεπτυγμένες ευρωπαϊκές χώρες, οι μισοί θάνατοι οφείλονταν σε αυτή την ασθένεια, ανεξαρτήτως ηλικίας και φύλου. Σύμφωνα με στατιστικά στοιχεία, η καρδιακή ισχαιμία και το εγκεφαλικό εγκεφαλικό αποτελούν περίπου το 90% όλων καρδιαγγειακές παθήσειςκαι χαρακτηρίζει την ισχαιμική καρδιοπάθεια ως την πιο γνωστή καρδιοπάθεια.
Στις Ηνωμένες Πολιτείες στα τέλη του περασμένου αιώνα, η θνησιμότητα ανδρικός πληθυσμόςΤα 40 περίπου χρόνια αντιστοιχούσαν στα 60 στα 10.000 του πληθυσμού. Η αναλογία ανδρών προς γυναίκες που πέθαιναν σε αυτή την ηλικία ήταν 5:1. Πιο κοντά στα 70 χρόνια, η θνησιμότητα από στεφανιαία νόσο έχει ήδη φτάσει τους 160 ανά 10.000 πληθυσμού, ανεξαρτήτως φύλου. Η αναλογία μεταξύ γυναικών και ανδρών σε αυτή την ηλικία μειώθηκε στο 1:2.
Η περαιτέρω υγεία αφού πάσχετε από στεφανιαία νόσο εξαρτάται σε μεγάλο βαθμό από την επαρκή χορηγούμενη θεραπεία, την έγκαιρη φροντίδα και την ποιότητα εξωνοσοκομειακή θεραπεία. Είναι πολύ σημαντικό η έγκαιρη διάγνωση της νόσου και η παροχή βοήθειας στον ασθενή επείγουσα βοήθεια, νοσηλεύεται επειγόντως.
Ταξινόμηση
Η IHD ταξινομείται σύμφωνα με κλινικές μορφές, καθεμία από τις οποίες έχει συγκεκριμένη σημασία, με βάση τα χαρακτηριστικά της πρόγνωσης, τη μέθοδο θεραπείας και τις κλινικές εκδηλώσεις της νόσου.
Μια ομάδα ειδικών το 1979 πρότεινε την ακόλουθη ταξινόμηση:
- Αιφνίδιος θάνατος από στεφανιαία νόσο ή δεύτερο όνομα - πρωτοπαθής καρδιακή ανακοπή:
- με επιτυχή αναζωογόνηση.
- με μοιραίο αποτέλεσμα.
- σταθερός;
- στεφανιαία σύνδρομο Χ;
- φλεβοσσπαστικό?
- ασταθής (πρώιμο μετά το έμφραγμα, νέα έναρξη, προοδευτική).

Είναι αδύνατο να γίνει διάγνωση στεφανιαίας νόσου χωρίς πλήρη εξήγηση της μορφής, αφού σε γενικές γραμμές δεν δίνει πλήρεις πληροφορίεςσχετικά με την ασθένεια. Σε μια σωστά διατυπωμένη διάγνωση, η διάγνωση της IHD προβλέπει μια συγκεκριμένη κλινική μορφή της νόσου.
Γράψτε με άνω και κάτω τελεία, για παράδειγμα, «IHD: πρώιμη μεταεμφραγματική στηθάγχη». Εν κλινική μορφήυποδεικνύεται στην ονομασία που προβλέπεται από την ταξινόμηση αυτού του εντύπου.
Υπάρχει επίσης μια πιο σύγχρονη ταξινόμηση από το 1984. Από αυτή την περίοδο, έχουν συμβεί ορισμένες αλλαγές στην κατανόηση των νόσων της στεφανιαίας νόσου, έχει διαμορφωθεί η έννοια της ανώδυνης ή σιωπηλής ισχαιμίας, ο κατάλογος των τύπων ισχαιμίας έχει αυξηθεί με νέα ισχαιμικά σύνδρομα: χειμερία νάρκη και αναισθητοποίηση του μυοκαρδίου, στηθάγχη (σύνδρομο Χ):
- Αιφνίδιος στεφανιαίος θάνατος (πρωτοπαθής σύλληψη):
- αιφνίδιος στεφανιαίος θάνατος με επιτυχή ανάνηψη.
- αιφνίδιος στεφανιαίος θάνατος με θανατηφόρο κατάληξη.
- στηθάγχη (νέα και σταθερή στηθάγχη με την καθορισμένη λειτουργική κατηγορία).
- ασταθής (σύμφωνα με τον Braunwald).
- αγγειοσπαστικό.
- Με κύμα Q (μεγάλο εστιακό, διατοιχογραφικό)
- Χωρίς κύμα Q (ενδοτοιχωματικό, μικρό εστιακό, υποενδοκαρδιακό)
Τα νέα ισχαιμικά σύνδρομα περιλαμβάνουν: χειμερία νάρκη του μυοκαρδίου και αναισθητοποίηση του μυοκαρδίου. Η νεοεμφανιζόμενη, προοδευτική και αυθόρμητη στηθάγχη είναι μορφές ασταθούς στηθάγχης. Το 1995, η ταξινόμηση περιελάμβανε το στοιχείο «ισχαιμική μυοκαρδιοπάθεια», το οποίο χαρακτηρίζεται για χρόνια καρδιακή ανεπάρκεια απουσία μετεμφραγματικής καρδιοσκλήρυνσης.
Κύριος Ταξινόμηση IHDδιαθέσιμο σε ICD-10. Η ισχαιμική νόσος είναι μια συλλογική έννοια που περιλαμβάνει διάφορες ασθένειες(οξύ έμφραγμα του μυοκαρδίου, στηθάγχη). Η ανάπτυξη αυτής της παθολογίας βασίζεται σε παραβίαση της παροχής αίματος στους ιστούς της καρδιάς. Μαζί με την αρτηριακή υπέρταση και αθηροσκλήρωση ισχαιμική καρδιοπάθειαείναι μια από τις πιο συχνές καρδιακές παθολογίες.
Τύποι IHD
Υπάρχουν διάφορες ταξινομήσεις αυτής της κατάστασης. Η ταξινόμηση που προτάθηκε στα τέλη του 20ου αιώνα από τον ΠΟΥ χρησιμοποιείται ευρέως. Περιλαμβάνει τα εξής κλινικούς τύπους IHD:
- έμφραγμα;
- στηθάγχη (αγγειοσπαστική, σταθερή και ασταθής, στεφανιαία σύνδρομο).
- καρδιοσκλήρωση?
- ανώδυνη μορφή?
- αιφνίδια καρδιακή ανακοπή.
Το 1984 έγιναν κάποιες αλλαγές και προσθήκες. Πιο μοντέρνο αιφνίδιος θάνατος, MI, καρδιοσκλήρωση, διαταραχές του καρδιακού ρυθμού, καθώς και οξείες και χρόνια αποτυχία. Στο ICD-10, η στεφανιαία νόσος είναι μια ξεχωριστή ενότητα.
Διακρίνονται οι ακόλουθες κλινικές μορφές:
- στηθάγχη (ασταθής, με επιβεβαιωμένο σπασμό, απροσδιόριστες, άλλες μορφές).
- οξύ έμφραγμα (διατοιχωματικό, υποενδοκαρδιακό);
- υποξεία (επακόλουθη) καρδιακή προσβολή.
- επιπλοκές οξείας καρδιακής προσβολής.
- άλλες οξείες ισχαιμικές ασθένειες (σύνδρομο Dressler, θρόμβωση που δεν σχετίζεται με καρδιακή προσβολή).
- χρόνια ισχαιμική καρδιοπάθεια (προηγούμενο έμφραγμα, αθηροσκλήρωση, ανεύρυσμα).
Η IHD μπορεί να είναι οξεία ή χρόνια. Τα πιο επικίνδυνα είναι οξείς τύποιισχαιμική νόσο.

Σταθερό σχήμα
Ένα από τα πιο κοινά μορφές ισχαιμικής καρδιοπάθειαςείναι σταθερή στηθάγχη.Η ιδιαιτερότητά του είναι ότι μετά την άσκηση εμφανίζεται μια επώδυνη επίθεση. Δεν παρατηρείται επιδείνωση της κατάστασης για μεγάλο χρονικό διάστημα. Αυτό διαφέρει από την ασταθή στηθάγχη. Η ομάδα κινδύνου περιλαμβάνει άνδρες κάτω των 50 ετών. Η μέγιστη επίπτωση εμφανίζεται μεταξύ 50 και 60 ετών.

Η ανάπτυξη αυτής της παθολογίας βασίζεται στην απόφραξη των στεφανιαίων αρτηριών που τροφοδοτούν την καρδιά με αθηρωματικές πλάκες. Τα συμπτώματα εμφανίζονται εάν ο αυλός των αιμοφόρων αγγείων μειωθεί περισσότερο από 50-60%. Μια στηθαγχική προσβολή συχνά αναπτύσσεται στο φόντο μιας άλλης οξεία παθολογία (χολολιθίαση, οξεία παγκρεατίτιδα, διαφραγματοκήλη).
Οι παράγοντες κινδύνου για την ανάπτυξη αυτού του τύπου IHD περιλαμβάνουν σταθερά υψηλούς αρτηριακή πίεση, ανθυγιεινή διατροφή (υπερβολικό ζωικό λίπος στη διατροφή), κάπνισμα, παχυσαρκία, διαβήτης. Υπάρχουν 4 κατηγορίες σταθερής στηθάγχης. Στην κατηγορία 1, ο πόνος στο στήθος εμφανίζεται μόνο με παρατεταμένη και βαριά προσπάθεια. Το περπάτημα με κανονικό ρυθμό δεν οδηγεί σε επίθεση.
ΚΕΦΑΛΑΙΟ 13 ΣΤΕΦΑΝΙΑΚΟ ΝΟΣΟ: ΤΑΞΙΝΟΜΗΣΗ ΚΑΙ ΝΕΑ ΙΣΧΑΙΜΙΚΑ ΣΥΝΔΡΟΜΑΤΑΚΕΦΑΛΑΙΟ 13 ΣΤΕΦΑΝΙΑΚΟ ΝΟΣΟ: ΤΑΞΙΝΟΜΗΣΗ ΚΑΙ ΝΕΑ ΙΣΧΑΙΜΙΚΑ ΣΥΝΔΡΟΜΑΤΑ
Η ταξινόμηση της IHD μπορεί να χωριστεί σε οξείες μορφές (αιφνίδιος θάνατος, ασταθής στηθάγχη, έμφραγμα) και χρόνιες (σταθερή στηθάγχη, μετεμφραγματική καρδιοσκλήρωση, διαταραχές του ρυθμού, χρόνια καρδιακή ανεπάρκεια, σιωπηλή ισχαιμία του μυοκαρδίου). Τα νέα κερδίζουν αναγνώριση στεφανιαία σύνδρομα: χειμερία νάρκη - χρόνια δυσλειτουργίαμυοκάρδιο που προκαλείται από χρόνια υποαιμάτωση, εκπληκτική - μετα-ισχαιμική δυσλειτουργία του μυοκαρδίου, ισχαιμική προετοιμασία - βελτίωση της ανοχής στην άσκηση μετά από σύντομες περιόδους ισχαιμίας. Το σύνδρομο στεφανιαίου Χ ξεχωρίζει: στηθάγχη καταπόνησης με αγγειογραφικά φυσιολογικά στεφανιαία αγγεία.
Λέξεις-κλειδιά: στεφανιαία νόσο, ταξινόμηση, ισχαιμικά σύνδρομα.
ΤΑΞΙΝΟΜΗΣΗ
Η σύγχρονη ταξινόμηση της στεφανιαίας νόσου προτάθηκε από ομάδα εργασίας της επιτροπής εμπειρογνωμόνων του ΠΟΥ το 1979 και συμπληρώθηκε το 1995. Την παρουσιάζουμε με συντμήσεις και κάποιες αλλαγές.
1. Αιφνίδιος στεφανιαίος θάνατος.
2. Στηθάγχη.
2.1. Σταθερή στηθάγχη κατά την άσκηση (που υποδεικνύει τη λειτουργική τάξη).
2.2. Ασταθής στηθάγχη.
2.3. Αυθόρμητη στηθάγχη.
3. Σιωπηλή ισχαιμία του μυοκαρδίου.
4. Έμφραγμα του μυοκαρδίου.
4.1. Με δόντι Q(μεγάλο εστιακό).
4.2. Χωρίς προεξοχή Q(λεπτοεστιακό).
5. Μεταεμφραγματική καρδιοσκλήρυνση.
6. Διαταραχές του ρυθμού και της αγωγιμότητας ως μοναδική εκδήλωση IHD (που υποδηλώνει τη μορφή αρρυθμίας).
7. Καρδιακή ανεπάρκεια.
Ο αιφνίδιος θάνατος (πρωτοπαθής κυκλοφορική ανακοπή), όπως ορίζεται από την Πανρωσική Επιστημονική Εταιρεία Καρδιολόγων, είναι ένας φυσικός καρδιακός θάνατος, απροσδόκητου χαρακτήρα και χρόνου, ακόμη και στην περίπτωση προηγουμένως διαπιστωμένης καρδιακής νόσου, η πρώτη εκδήλωση του οποίου είναι η απώλεια συνείδηση εντός μίας ώρας από την έναρξη των συμπτωμάτων. Τις περισσότερες φορές προκαλείται από κοιλιακή ταχυκαρδία, που μετατρέπεται σε κοιλιακή μαρμαρυγή ή πρωτοπαθή κοιλιακή μαρμαρυγή, λιγότερο συχνά βραδυαρρυθμίες με ασυστολία.
Η περιγραφή του αιφνίδιου στεφανιαίου θανάτου χρονολογείται από τον Ιπποκράτη, ο οποίος περιέγραψε τον πόνο στην καρδιά που εμφανίζεται σε ηλικιωμένους και προηγείται του αιφνίδιου θανάτου.
Η στηθάγχη είναι ένα κλινικό σύνδρομο που προκαλείται από ισχαιμία του μυοκαρδίου, που συνήθως εκδηλώνεται με πόνο στο στήθος, που συχνά ακτινοβολεί στους βραχίονες, τον αυχένα, κάτω γνάθο, επιγαστρίου, διάρκειας 5-10 λεπτών. Εάν η παροδική ισχαιμία του μυοκαρδίου προκαλεί παροξυσμική δύσπνοια, λιποθυμία ή προσυγκοπή και άλλα άτυπα συμπτώματα, μπορούμε να μιλήσουμε για τα ισοδύναμα της στηθάγχης.
Γίνεται διάκριση μεταξύ σταθερής στηθάγχης, με στερεότυπες κρίσεις για μήνες και χρόνια, αμετάβλητες (ή ελάχιστα μεταβαλλόμενες) συνθήκες έναρξης και ανακούφισης των επεισοδίων και ασταθούς στηθάγχης, που προκαλείται από βλάβη στην αθηρωματική πλάκα και απειλεί την ανάπτυξη εμφράγματος του μυοκαρδίου ή αιφνίδιος θάνατος.
Η σταθερή στηθάγχη ταξινομείται σε λειτουργικές κατηγορίες σύμφωνα με τις οδηγίες της Canadian Heart Society.
FC I - ο ασθενής ανέχεται καλά την κανονική σωματική δραστηριότητα. Οι κρίσεις αναπτύσσονται μόνο κατά τη διάρκεια φορτίων υψηλής έντασης.
II FC - ελαφρός περιορισμός σωματική δραστηριότητα: οι επιθέσεις εμφανίζονται μετά από 500 μέτρα περπάτημα και όταν σκαρφαλώνετε πάνω από 1 όροφο. Η πιθανότητα επίθεσης είναι μεγαλύτερη τις πρώτες ώρες μετά το ξύπνημα, όταν περπατάτε κόντρα στον άνεμο σε κρύο καιρό.
III FC - σημαντικός περιορισμός της φυσικής δραστηριότητας. Οι κρίσεις στηθάγχης αναπτύσσονται όταν περπατάμε με κανονικό ρυθμό σε επίπεδο έδαφος για απόσταση 100-500 m και όταν ανεβαίνετε σε έναν όροφο.
IV FC - η στηθάγχη εμφανίζεται με μικρή σωματική άσκηση (για παράδειγμα, περπάτημα σε επίπεδο έδαφος για λιγότερο από 100 m). Επιθέσεις μπορεί να εμφανιστούν και σε συνθήκες φυσικής ανάπαυσης (στην ύπτια θέση λόγω αυξημένης φλεβικής επιστροφής - κατάκλιση στηθάγχης, με αυξημένη αρτηριακή πίεση ή ταχυκαρδία).
Ο όρος «ασταθής στηθάγχη» είναι μια συλλογική έννοια που χαρακτηρίζει την εξέλιξη της νόσου. Η ασταθής στηθάγχη περιλαμβάνει:
Νέα έναρξη στηθάγχη;
Προοδευτική στηθάγχη κατά την άσκηση;
Στηθάγχη σε ηρεμία με παρατεταμένες ή επαναλαμβανόμενες προσβολές.
Πρώιμη μετεμφραγματική στηθάγχη.
Η ασταθής στηθάγχη περιλαμβάνει επίσης την αυθόρμητη στηθάγχη (παραλλαγή, Prinzmetal), η οποία εμφανίζεται σε ηρεμία, αλλά φαίνεται δικαιολογημένη η διάκρισή της σε ειδική μορφή λόγω της αποδεδειγμένης αγγειοσπαστικής της γένεσης.
Ανώδυνη (ασυμπτωματική, σιωπηλός- σιωπηλή) ισχαιμία του μυοκαρδίου - μια παροδική διαταραχή του μεταβολισμού, της ηλεκτρικής και μηχανικής δραστηριότητας του μυοκαρδίου ισχαιμικής φύσης, που δεν συνοδεύεται από κρίσεις στηθάγχης ή των ισοδύναμων της.
Οι λόγοι για τα ασυμπτωματικά επεισόδια ισχαιμίας του μυοκαρδίου δεν είναι ξεκάθαροι. Διαπιστώθηκε ότι αυτό δεν σχετίζεται με τη σοβαρότητα των στεφανιαίων βλαβών. Πιθανοί μηχανισμοί περιλαμβάνουν υπερβολικές επιδράσεις ενδογενών οπιούχων, βλάβη στο ενδομυοκαρδιακό νευρικές ίνες, μειωμένη ευαισθησία των ενδομυοκαρδιακών υποδοχέων στην αδενοσίνη. Η σιωπηλή ισχαιμία του μυοκαρδίου εμφανίζεται τόσο σε ασθενείς με κλινική στηθάγχη όσο και σε ασυμπτωματικά άτομα με αποδεδειγμένη στεφανιαία αθηροσκλήρωση. Προκαλείται από φυσική δραστηριότητα και καταγράφεται κατά την παρακολούθηση ΗΚΓ. Αν και συνήθως η ασυμπτωματική ισχαιμία του μυοκαρδίου δεν περιγράφεται λεπτομερώς στις ταξινομήσεις, είναι σκόπιμο να υποδιαιρεθεί ανάλογα με τις λειτουργικές κατηγορίες της στηθάγχης ή άλλων μορφών στεφανιαίας παθολογίας.
Η ταξινόμηση της ασυμπτωματικής ισχαιμίας σε ξεχωριστή κατηγορία δικαιολογείται από διαγνωστικά χαρακτηριστικά (η ανάγκη για ενεργό
ταυτοποίηση ατόμων με παράγοντες κινδύνου στεφανιαίου που δεν παρουσιάζουν παράπονα) και ενδείξεις κακής πρόγνωσης (κυρίως λόγω καθυστερημένης διάγνωσης, ήδη στο στάδιο των επιπλοκών και καθυστερημένης έναρξης θεραπείας). Υπάρχει μια τέτοια ενότητα στο ICD-10.
Το έμφραγμα του μυοκαρδίου διαφοροποιείται από την παρουσία ή απουσία κύματος Q(διαφορές πορείας και πρόγνωσης), εντοπισμός, κλινική παραλλαγή κ.λπ.
Η μετεμφραγματική καρδιοσκλήρωση («παλιό» MI στην αγγλική βιβλιογραφία) μπορεί να εκδηλωθεί ως καρδιακή ανεπάρκεια, καρδιακό ρυθμό και διαταραχές αγωγιμότητας. Ταυτόχρονα, μια μεταεμφραγματική ουλή μπορεί να ανιχνευθεί μόνο σε ΗΚΓ ή EchoCG και να μην συνοδεύεται από συμπτώματα. Το χρόνιο καρδιακό ανεύρυσμα είναι μια ειδική περίπτωση μετεμφραγματικής καρδιοσκλήρωσης με μεγαλύτερη πιθανότητα και σοβαρότητα κλινικών εκδηλώσεων.
Διαταραχές του καρδιακού ρυθμού και της αγωγιμότητας σπάνια συμβαίνουν απουσία άλλων εκδηλώσεων στεφανιαίας νόσου και η σύνδεσή τους με τη στεφανιαία ανεπάρκεια πρέπει να αποδειχθεί.
Το 1995, η ταξινόμηση του ΠΟΥ περιελάμβανε την κατηγορία «ισχαιμική μυοκαρδιοπάθεια» για περιπτώσεις χρόνιας καρδιακής ανεπάρκειας απουσία μετεμφραγματικής καρδιοσκλήρυνσης. Αυτός ο όρος περιγράφει τη στεφανιαιογενή κυκλοφορική ανεπάρκεια χωρίς ουλώδεις αλλαγές στο μυοκάρδιο, οι οποίες μπορεί να αντιστοιχούν στην παλιά έννοια της «αθηροσκληρωτικής καρδιοσκλήρυνσης» και να αποτελούν εκδήλωση ενός αριθμού «νέων» (δεν περιλαμβάνονται ακόμη στις επίσημες ταξινομήσεις) στεφανιαίων συνδρόμων (κυρίως χειμερία νάρκη του μυοκαρδίου ). Φαίνεται πιο δικαιολογημένο να συνδυάζονται υπό τον τίτλο «ισχαιμική μυοκαρδιοπάθεια» τόσο η καρδιακή ανεπάρκεια όσο και οι αρρυθμίες απουσία μετεμφραγματικής καρδιοσκλήρωσης και άλλων εκδηλώσεων στεφανιαίας νόσου.
ΝΕΑ ΙΣΧΑΙΜΙΚΑ ΣΥΝΔΡΟΜΑΤΑ
Μυοκάρδιο σε χειμερία νάρκη ("κοιμάται") - προσαρμοστική αντίδρασηελαχιστοποίηση του έργου του καρδιακού μυός με μείωση της κατανάλωσης φωσφορικών αλάτων υψηλής ενέργειας και μερική μετάβαση στον αναερόβιο μεταβολισμό σε συνθήκες χρόνιας ανεπάρκειας παροχής αίματος. Ως αποτέλεσμα, η αναλογία της ζήτησης μυοκαρδιακού οξέος
Το οξυγόνο και η παροχή του σταθεροποιείται σε ένα νέο επίπεδο, το ελάχιστο που απαιτείται για τη διατήρηση της βιωσιμότητας (αλλά όχι της λειτουργίας) των καρδιομυοκυττάρων.
Διαφορετικός οξεία ισχαιμίαμυοκάρδιο με ταχεία αυθόρμητη αποκατάσταση της λειτουργίας του κατά τη βραχυπρόθεσμη ισχαιμία ή ανάπτυξη νέκρωσης με μη αναστρέψιμη δυσλειτουργία κατά τη διάρκεια συνεχιζόμενης ισχαιμίας, η δυσλειτουργία του μυοκαρδίου σε χειμερία νάρκη είναι δυνητικά αναστρέψιμη. Σε ασθενείς με «κοιμισμένο» μυοκάρδιο, η λειτουργία της αριστερής κοιλίας βελτιώνεται μετά από χειρουργική επαναγγείωση (μερικές φορές στο πλαίσιο επαρκούς αντιστηθαγχικής θεραπείας με ομαλοποίηση της αναλογίας ζήτησης/παροχής οξυγόνου). Όμως η παρατεταμένη και βαθιά ισχαιμία του μυοκαρδίου σε χειμερία νάρκη μπορεί να οδηγήσει στον θάνατο των καρδιομυοκυττάρων μέσω του μηχανισμού της απόπτωσης.
Η αναγνώριση του μυοκαρδίου σε χειμερία νάρκη βασίζεται στην ανίχνευση περιοχών μειωμένης συσταλτικότητας της αριστερής κοιλίας στη ζώνη υποαιμάτωσης. Η βιωσιμότητα του μυοκαρδίου σε χειμερία νάρκη αποδεικνύεται με μια δοκιμή με ντοβουταμίνη σε χαμηλές δόσεις: η ντοβουταμίνη αποκαθιστά τη συσταλτικότητα του μυοκαρδίου που κοιμάται και δεν επηρεάζει μη αναστρέψιμα αλλοιωμένες περιοχές του καρδιακού μυός.
Το μυοκάρδιο σε χειμερία νάρκη είναι ένα άλλο πιθανός λόγοςστεφανιαία καρδιακή ανεπάρκεια, ένα άλλο συστατικό της ισχαιμικής μυοκαρδιοπάθειας.
Το μυοκάρδιο σε χειμερία νάρκη είναι η μυοκαρδιακή δυσλειτουργία ηρεμίας που προκαλείται από χρόνια υποαιμάτωση.
Το «αναισθητοποιημένο» μυοκάρδιο είναι μια αναστρέψιμη δυσλειτουργία του μυοκαρδίου που παρατηρείται με πρώιμη θρομβόλυση στην οξεία φάση του εμφράγματος του μυοκαρδίου, παρατεταμένο στεφανιαίο σπασμό και στεφανιαία απόφραξη κατά την αγγειοπλαστική με μπαλόνι. Το «εκπληκτικό» χαρακτηρίζεται από καθυστερημένη (από αρκετές ώρες έως αρκετές ημέρες) αποκατάσταση της μηχανικής λειτουργίας του καρδιακού μυός στη ζώνη της ακραίας ισχαιμίας.
Προσπαθούν να εξηγήσουν τη μετα-ισχαιμική δυσλειτουργία του μυοκαρδίου με το σχηματισμό ελεύθερων ριζών κατά την επαναιμάτωση ή την υπερφόρτωση των καρδιομυοκυττάρων με ασβέστιο. Μέχρι στιγμής, καμία από τις θεωρίες δεν έχει λάβει πρακτική επιβεβαίωση (η επίδραση των κατάλληλων μέτρων θεραπείας).
Η «αναισθητοποίηση» γίνεται σοβαρό πρόβλημα σε άτομα με αρχικά χαμηλή συσταλτικότητα του μυοκαρδίου, σύνδρομο μικρής παροχής, κατά την προετοιμασία για καρδιοχειρουργική ή στην πρώιμη μετεγχειρητική περίοδο.
Το «ζαλισμένο» μυοκάρδιο είναι η δυσλειτουργία της αριστερής κοιλίας που εμφανίζεται ως αποτέλεσμα βαθιάς ισχαιμίας μετά την αποκατάσταση της στεφανιαίας ροής του αίματος.
Ισχαιμικό σκεύασμα (προετοιμασία, «προετοιμασμένο» μυοκάρδιο)
Μια άλλη προσαρμοστική αντίδραση του καρδιακού μυός περιγράφεται ως το φαινόμενο ισχαιμική προετοιμασία(φαινόμενο διαλείπουσας ισχαιμίας).
Η ισχαιμική προετοιμασία του καρδιακού μυός περιλαμβάνει καλύτερη ανοχή σε επαναλαμβανόμενα επεισόδια ισχαιμίας μετά από βραχυπρόθεσμες ισχαιμικές επιδράσεις στο μυοκάρδιο.
Η ισχαιμική προετοιμασία («προετοιμασμένο» μυοκάρδιο) είναι ένα προσαρμοστικό φαινόμενο που εμφανίζεται μετά από έναν ή περισσότερους σύντομους κύκλους ισχαιμίας-επαναιμάτωσης, παρέχοντας αυξημένη αντίσταση των καρδιομυοκυττάρων στις καταστροφικές συνέπειες της παρατεταμένης ισχαιμίας.
Αυτή η μορφή προστασίας του μυοκαρδίου εκδηλώνεται με τον περιορισμό του μεγέθους του εμφράγματος του μυοκαρδίου, τη μείωση της σοβαρότητας των ισχαιμικών και επαναιμάτωσης αρρυθμιών και την ταχύτερη ανάκτηση της καρδιακής μυϊκής λειτουργίας μετά την επαναιμάτωση (λιγότερο σοβαρή «αναισθητοποίηση»).
Ένας από τους μηχανισμούς της «ισχαιμικής προετοιμασίας» είναι η μείωση του ρυθμού του ενεργειακού μεταβολισμού, αιτία της οποίας θεωρείται η μείωση της συσταλτικότητας του μυοκαρδίου (στοιχεία αδρανοποίησης), η μείωση της αδρενεργικής διέγερσης του μεταβολισμού και η αναστολή του μιτοχονδριακού ΑΤΡάση.
Τόσο η χειμερία νάρκη του μυοκαρδίου όσο και η «αναισθητοποίηση» μπορούν να παρατηρηθούν στον ίδιο ασθενή, μερικές φορές στην ίδια περιοχή του καρδιακού μυός. Υποτίθεται ότι η χειμερία νάρκη μπορεί να είναι συνέπεια επαναλαμβανόμενων επεισοδίων μετα-ισχαιμικής «αναισθητοποίησης» του μυοκαρδίου
(συσσωρευμένη αναισθητοποίηση). Στην οξεία φάση του εμφράγματος του μυοκαρδίου, μερικές φορές είναι αδύνατο να γίνει διάκριση μεταξύ των αιτιών της μηχανικής δυσλειτουργίας του μυοκαρδίου - νέκρωση, «αναισθητοποίηση» ή χειμερία νάρκη.
ΣΥΝΔΡΟΜΟ Χ
Το στεφανιαίο σύνδρομο Χ χαρακτηρίζεται από στηθάγχη καταπόνησης σε αγγειογραφικά άθικτες στεφανιαίες αρτηρίες.
Το στεφανιαίο σύνδρομο Χ βασίζεται σε μορφολογικές και λειτουργικές αλλαγές στις ενδομυϊκές στεφανιαίες αρτηρίες και στα προαρτηρίδια - σχετικά μικρά αγγεία, και επομένως αυτές οι αλλαγές δεν ανιχνεύονται με στεφανιογραφία (μικροαγγειακή στηθάγχη).
Μορφολογικές αλλαγές στα προαρτηρίδια χαρακτηρίζονται από στένωση του αυλού λόγω υπερτροφίας και υπερπλασίας λείων μυϊκών κυττάρων και ίνωσης των μέσων. Ο προτεινόμενος μηχανισμός για τη μείωση του αγγειοδιασταλτικού αποθέματος είναι παραβίαση της παραγωγής παραγόντων χαλάρωσης του ενδοθηλίου. Τα προαρτηριόλια χάνουν την ικανότητά τους να διαστέλλονται ως απάντηση στην αυξημένη ζήτηση οξυγόνου του μυοκαρδίου. Ως αποτέλεσμα, η στεφανιαία αντίσταση αυξάνεται και η ροή του αίματος διακόπτεται.
Τέτοιοι ασθενείς χαρακτηρίζονται από θετικά τεστ αντοχής (υποκαρδιακή ισχαιμία), συμπεριλαμβανομένης της παραγωγής γαλακτικού οξέος, που προσδιορίζεται στο αίμα του στεφανιαίου κόλπου κατά τη διέγερση των κόλπων. Η απουσία βλάβης σε μεγάλες στεφανιαίες αρτηρίες καθορίζει χαμηλό κίνδυνο εμφάνισης οξέων στεφανιαίων συνδρόμων και ευνοϊκή πρόγνωση. Αλλά μια μείωση του αποθεματικού στεφανιαίου βλάπτει τη συστολική και διαστολική λειτουργία του μυοκαρδίου (η αρχική έννοια του όρου «ισχαιμική μυοκαρδιοπάθεια» είναι καρδιακή ανεπάρκεια στο σύνδρομο Χ).
Η κλινική εικόνα και οι λειτουργικές εκδηλώσεις της μικροαγγειακής δυσλειτουργίας είναι παρόμοιες με τις αλλαγές που συμβαίνουν με τις αθηροσκληρωτικές βλάβες των μεγάλων στεφανιαίων αρτηριών και αυτό το σύνδρομο θεωρείται συχνά ως μία από τις μορφές στεφανιαίας νόσου, ειδικά επειδή το σύνδρομο Χ χαρακτηρίζεται από σημαντική ανομοιομορφία αυτές οι μορφολειτουργικές αλλαγές σε διάφορα μέρη του καρδιακού μυός.
Αλλά υπάρχει επίσης η άποψη ότι το σύνδρομο Χ είναι μια ανεξάρτητη ασθένεια. Γίνονται προσπάθειες σύνδεσης του στεφανιαίου συνδρόμου Χ με το μεταβολικό σύνδρομο (συνδυασμός αντίστασης στην ινσουλίνη, κεντρική παχυσαρκία, δυσλιπιδαιμία, αρτηριακή υπέρτασηΚαι σακχαρώδης διαβήτηςΤύπος II).
Το σύνδρομο Χ, το φαινόμενο του «κοιμισμένου» μυοκαρδίου και της «ισχαιμικής προετοιμασίας», είναι πιο κοντά σε χρόνιες μορφές στεφανιαίας νόσου - στηθάγχη καταπόνησης και καρδιακή ανεπάρκεια. Το «ζαλισμένο» μυοκάρδιο είναι μία από τις εκδηλώσεις (επιπλοκές) του οξέος εμφράγματος του μυοκαρδίου ή της ασταθούς στηθάγχης. Νέα στεφανιαία σύνδρομα περιμένουν τη θέση τους στην ταξινόμηση της στεφανιαίας νόσου.
ΣΤΡΑΤΙΩΤΙΚΟ ΙΑΤΡΙΚΟ ΙΝΣΤΙΤΟΥΤΟ ΤΗΣ ΟΜΟΣΠΟΝΔΙΑΚΗΣ ΣΥΝΟΡΙΑΚΗΣ ΥΠΗΡΕΣΙΑΣ ΣΤΗΝ ΙΑΤΡΙΚΗ ΑΚΑΔΗΜΙΑ ΝΙΖΝΙ ΝΟΒΓΚΟΡΟΔ
Τμήμα Παθολογίας με μάθημα επείγουσας παιδιατρικής
Παράδειγμα___
"Εγκρίνω"
Επικεφαλής του τμήματος
εσωτερικές ασθένειες
καθηγητής, υποσυνταγματάρχης m/s
Alekseeva O. P.
L E C T I O N
Υποψήφιος Ιατρικών Επιστημών, Αναπληρωτής Καθηγητής
Shalenkova M.A.
Θέμα #___: « Καρδιακή ισχαιμία».
Για φοιτητές κύκλων πιστοποίησης
γενική βελτίωση της θεραπείας (4 μήνες)
και πρωτοβάθμια εξειδίκευση στη θεραπεία (5 μήνες)
Συζητήθηκαν στη συνάντηση
"___"___________1998
Αρ. πρωτοκόλλου__
Νίζνι Νόβγκοροντ, 1998
ΕΡΩΤΗΣΕΙΣ ΜΕΛΕΤΗΣ.
Εισαγωγή. 5 λεπτά
Αιτιολογία, παθογένεση και ταξινόμηση της στηθάγχης 10 min
Ταξινόμηση IHD 10 min
Ιατρείο σταθερής στηθάγχης 15 min
Διαγνωστικά και διαφορική διάγνωση 45 λεπτά
Συμπέρασμα. 5 λεπτά
Χρόνος (σύνολο) 90 λεπτά
Εκπαιδευτική και υλική υποστήριξη:
Προβολέας "Overheath",
πίνακες και διαγράμματα (αρ. 1 - 6),
ενημερωτικά δελτία φαρμάκων.
Βιβλιογραφία:
Παθήσεις της καρδιάς και των αιμοφόρων αγγείων. Εκδ. E. I. Chazova - M.: Medicine, 1992. - T. 2.
Vertkin A.L., Martynorv I.V., Gasilin V.S. et al. Σιωπηλή ισχαιμία του μυοκαρδίου - 1995., Tetrapharm, Μόσχα, 103 P.
Volkov V.S., Pozdnyakov Yu.M. Θεραπεία και αποκατάσταση ασθενών με στηθάγχη σε εξωτερική βάση - 1995, Εκδοτικός Οίκος "Culture", Μόσχα. 176 Σ.
Gasilin V.S., Sidorenko B.A. Στηθάγχη - M. Medicine, 1987 -240 p.
Matusova A.P., Borovkov N.N. Πρακτική καρδιολογία. - Nizhny Novgorod: NGMA Publishing House, 1997. 150 Σ.
Matusova A.P. Borovkov N.N. Αντιμετώπιση ασθενών με στηθάγχη στην καθημερινή πράξη: Εκπαιδευτικό και μεθοδολογικό εγχειρίδιο για φοιτητές της Τέχνης. μαθήματα και ασκούμενοι γιατροί - Nizhny Novgorod: Nizhny Novgorod Medical Institute, 1992 - 63 p.
Μετελίτσα Β.Ι. Εγχειρίδιο Καρδιολόγου Κλινικής Φαρμακολογίας. Εκδ. Ε.Ι. Chazova M.: Medicine, 1987 - 987 p.
Fomina I.G. Επείγουσα θεραπεία στην καρδιολογία. - M. Medicine, 1997. - 256 S.
Εισαγωγή
Η στηθάγχη είναι μια ασθένεια, η ουσία της οποίας είναι η ανάπτυξη επαναλαμβανόμενων επεισοδίων μυοκαρδιακού πόνου, που συνοδεύονται από συγκεκριμένα σημεία θωρακικού πόνου. Η στηθάγχη είναι μια από τις παραλλαγές της κλινικής πορείας της IHD (Πίνακας 1 - ορισμός της IHD)
Τραπέζι 1.
Ορισμός IHD.
Η IHD είναι μια οξεία ή χρόνια βλάβη του καρδιακού μυός που προκαλείται από μείωση ή διακοπή της παροχής οξυγόνου στο μυοκάρδιο, που προκύπτει από παθολογικές διεργασίες στο σύστημα της στεφανιαίας αρτηρίας (WHO 1979).
Η ιστορία της μελέτης της στηθάγχης συνδέεται με το όνομα του Άγγλου επιστήμονα Heberden, ο οποίος το 1772 δημοσίευσε μια κλασική περιγραφή μιας επίθεσης πόνου στο στήθος, αποκαλώντας την «στηθάγχη» (στηθάγχη). Το 1779, ο Perry ανακάλυψε την εξάρτηση της στηθάγχης από βλάβη στις στεφανιαίες αρτηρίες. Σημαντική πρόοδος στη μελέτη της στηθάγχης έχει σημειωθεί τα τελευταία 30 έως 35 χρόνια. Αυτή τη στιγμή, αναπτύχθηκαν και βελτιώθηκαν διαγνωστικές μέθοδοι υψηλής ακρίβειας, συμπεριλαμβανομένης της ηλεκτροκαρδιογραφίας, της υπερηχογραφικής εξέτασης της καρδιάς, της εξέτασης με ραδιοϊσότοπο της καρδιάς και της στεφανιαίας αγγειογραφίας.
Υπάρχουν διάφορες μορφές στηθάγχης (Πίνακας 2 - ταξινόμηση της στεφανιαίας νόσου):
1. Σταθερή στηθάγχη.
2. Ασταθής στηθάγχη.
3. Παραλλαγή στηθάγχης (αυθόρμητη στηθάγχη Prinzmetal); 4. Χ - σύνδρομο (μικροαγγειακή στηθάγχη).
Πίνακας 2.
ΚΛΙΝΙΚΗ ΤΑΞΙΝΟΜΗΣΗ IHD
(Επιτροπή εμπειρογνωμόνων του ΠΟΥ, 1979, τροποποιημένη από την KSC RMAN)
1. Ξαφνικός στεφανιαίος θάνατος (πρωτοπαθής καρδιακή ανακοπή)
2. Στηθάγχη.
2. 1. Στηθάγχη.
2.1.1. Νέα έναρξη στηθάγχης.
2.1.2. Σταθερή στηθάγχη I - IV CPK.
2.1.3. Προοδευτική στηθάγχη.
2.2. Αυθόρμητη (ειδική) στηθάγχη.
3. Έμφραγμα του μυοκαρδίου.
3.1. Μεγάλο εστιακό (διατοιχογραφικό).
3.2. Λεπτά εστιακό.
4. Μεταεμφραγματική καρδιοσκλήρυνση.
5. Διαταραχές του καρδιακού ρυθμού (υποδεικνύει τη μορφή).
6. Καρδιακή ανεπάρκεια (υποδεικνύει το στάδιο).
Η σταθερή στηθάγχη (ΣΣ) είναι η κύρια μορφή χρόνιας ισχαιμικής καρδιοπάθειας. Η διαταραχή της παροχής οξυγόνου στον καρδιακό μυ στο HS προκαλείται από μια ασυμφωνία μεταξύ της στεφανιαίας ροής αίματος και των μεταβολικών αναγκών του καρδιακού μυός. Αυτή η απόκλιση προκύπτει λόγω:
αθηροσκλήρωση των στεφανιαίων αρτηριών.
σπασμός αμετάβλητων στεφανιαίων αρτηριών.
αλλαγές στο ενδοθήλιο των στεφανιαίων αρτηριών.
διαταραχές της μικροκυκλοφορίας?
αύξηση της δραστηριότητας του συστήματος πήξης του αίματος.
Σταθερή στηθάγχηαναπτύσσεται όταν ο αυλός σε τουλάχιστον μία στεφανιαία αρτηρία (CA) στενεύει τουλάχιστον κατά 70 - 80%. Η μορφολογική βάση της στένωσης της στεφανιαίας αρτηρίας είναι μια αθηρωματική πλάκα. Οι πιο συχνές θέσεις στένωσης της στεφανιαίας αρτηρίας είναι: περιοχές διαίρεσης του κύριου κορμού της αριστερής στεφανιαίας αρτηρίας, αριστερή πρόσθια κατιούσα στεφανιαία αρτηρία, διαγώνιος στεφανιαία αρτηρία, κάμψη της δεξιάς στεφανιαίας αρτηρίας. Η διαδικασία στένωσης της στεφανιαίας αρτηρίας συμβαίνει αρκετά αργά, επομένως, για μια σημαντική χρονική περίοδο (μήνες, χρόνια), ο βαθμός στένωσης της στεφανιαίας αρτηρίας παραμένει στάσιμος - η λεγόμενη «σταθερή στένωση» της στεφανιαίας αρτηρίας. Τα αναπτυσσόμενα παράπλευρα και οι αναστομώσεις δεν παρέχουν παροχή αίματος στην προσβεβλημένη στεφανιαία αρτηρία.
Στο μυοκάρδιο αρχικά στάδιαστηθάγχη, σημεία ισχαιμίας ανιχνεύονται μόνο κατά τη διάρκεια επιθέσεων. Με παρατεταμένη στηθάγχη, σημεία ίνωσης αποκαλύπτονται στο μυοκάρδιο, συχνά με ουλές μετά το έμφραγμα, καθώς και υπερτροφία σε μη προσβεβλημένες περιοχές, κυρίως της αριστερής κοιλίας.
ΚΛΙΝΙΚΗ ΔΙΑΓΝΩΣΗ Σ.Σ.
Η κλινική διάγνωση του SS βασίζεται κυρίως στη χαρακτηριστική εικόνα της επίθεσης:
Εντοπισμός πόνου στο κεντρικό τμήμα του θώρακα, πίσω από το στέρνο, στο επιγάστριο, στον αυχένα.
Ακτινοβολία πόνου στην περιοχή της αριστερής ωμοπλάτης, της πλάτης, των χεριών.
Ο πόνος μοιάζει με πίεση, συμπίεση, κάψιμο.
Τυπικές συνθήκες εμφάνισης είναι κατά το περπάτημα, ιδιαίτερα σε ανηφόρα, το πρωί μετά το φαγητό, με αέρα και παγωμένο καιρό.
Προϋποθέσεις για τη διακοπή του πόνου είναι η διακοπή της κίνησης, η λήψη νιτρογλυκερίνης.
Η διάρκεια του πόνου είναι από 2 έως 5 - 10 λεπτά.
Σε σοβαρές μορφές στηθάγχης, η διάγνωση γίνεται όταν εντοπιστούν 4-5 από τα παραπάνω 6 σημάδια - είναι ιδιαίτερα αξιόπιστη. Ωστόσο, σε πρώιμα στάδιαπροσβολή της νόσου μπορεί να είναι άτυπη. Είναι πολύ σημαντικό οι ασθενείς συχνά να μην θεωρούν ότι οι αισθήσεις τους είναι πόνος. Σε τέτοιες περιπτώσεις, είναι απαραίτητο να γίνει διαφορική διάγνωση της στηθάγχης με άλλες ασθένειες που προκαλούν σύνδρομο πόνου στο στήθος. Αυτές περιλαμβάνουν: βλάβη στη νευρομυϊκή και αρθρική συσκευή στήθος(νευραλγία, νευρίτιδα, οστεοχονδρωσία, μυοσίτιδα), φλεγμονή του υπεζωκότα και του περικαρδίου, παθήσεις του μεσοθωρακίου, παθήσεις του οισοφάγου, νευροκυκλοφορική δυστονία.
Πίνακας 3.
ΔΙΑΦΟΡΙΚΗ ΔΙΑΓΝΩΣΗ ΣΥΝΔΡΟΜΟΥ ΘΩΡΑΚΟΥ ΠΟΝΟΥ
|
Η φύση της παθολογίας |
|||
|
Σημάδια |
Σταθερός στηθάγχη |
Νευρομυϊκή ήττες |
περικαρδίτις |
|
Εντοπισμός του πόνου |
Κεντρική φόρτωση |
Αντίστοιχα τόπος τραυματισμού |
Αριστερά του στέρνου, ανάλογα με την πληγείσα περιοχή |
|
Η φύση του πόνου |
Αίσθηση συμπίεσης πίεση, |
Θαμπό, αιχμηρό |
Αιχμηρό, διαπεραστικό |
|
Διάρκεια πόνου |
Από 2-5 έως 10 λεπτά, παροξυντικός |
Μακροπρόθεσμα, συχνά μόνιμος |
Δευτερόλεπτα και μακροπρόθεσμα |
|
Προϋποθέσεις για πόνο |
Περπάτημα στην ανηφόρα μετά το φαγητό, επάνω |
Μετατόπιση του θωρακικού κύτταρα, αλλαγή θέση σώματος |
Αναπνοή, βήχας, αλλαγή στη θέση του σώματος |
|
Ευαισθησία ψηλάφησης στην περιοχή εντοπισμού του πόνου |
Δεν είναι πάντα |
||
|
Συνθήκες για τη διακοπή του πόνου |
Διακοπή κυκλοφορίας, λήψη νιτρογλυκερίνης |
Ξεκούραση, ζεστασιά, αναλγητικά |
Λήψη αναλγητικών |
|
Ισχαιμικές αλλαγές στο ΗΚΓ | |||
Η σύγχρονη διάγνωση της στηθάγχης συμπληρώνεται από οργανικές τεχνικές. Το πιο σημαντικό είναι το ηλεκτροκαρδιογράφημα. Οι μετατοπίσεις του ΗΚΓ αφορούν το τελικό τμήμα του κοιλιακού συμπλέγματος με τη μορφή μείωσης του τμήματος ST και εντοπίζονται συχνότερα στις αριστερές θωρακικές απαγωγές (V5 - V6). Τα γενικά αποδεκτά κριτήρια για αλλαγές ΗΚΓ σύμφωνα με τον διεθνή κώδικα «Μινεσότα» για ισχαιμικά περιλαμβάνουν: οριζόντια μείωση του τμήματος ST κατά 1 mm ή περισσότερο, αναστροφή του κύματος Τ με το συμμετρικό του σχήμα ή το υψηλό πλάτος. Πρέπει να θυμόμαστε ότι οι περιγραφόμενες αλλαγές στο τελικό τμήμα του κοιλιακού συμπλέγματος δεν μπορούν να θεωρηθούν αξιόπιστα σημάδια ισχαιμικής καρδιακής νόσου εάν ο ασθενής έχει μακροχρόνια υψηλή αρτηριακή υπέρταση ή καρδιακή νόσο της αορτής, όταν ανιχνεύονται παρόμοιες αλλαγές στο ΗΚΓ. Επιπλέον, σε κατάσταση ηρεμίας, ισχαιμικές αλλαγές στο ΗΚΓ ανιχνεύονται μόνο σε σοβαρούς ασθενείς με στεφανιαία νόσο. Ως εκ τούτου, τα τεστ αντοχής χρησιμοποιούνται ευρέως για τη διάγνωση της στηθάγχης. Το πιο συνηθισμένο τεστ άσκησης είναι ένα εργόμετρο διαδρόμου ή ποδηλάτου. Σε αυτή την περίπτωση, αξιολογείται η εμφάνιση ισχαιμικών αλλαγών στο ΗΚΓ (Εικ. 1).
Οι αλλαγές στο τμήμα ST κατά τη διάρκεια του τεστ άσκησης είναι οι πιο κατατοπιστικές για τη διάγνωση της στεφανιαίας νόσου.
Το τμήμα ST αρχίζει στο σημείο τομής του ανιόντος σκέλους του κύματος S με το τμήμα ST (σημείο j - διασταύρωση). Ελλείψει του κύματος S, το σημείο j βρίσκεται στην τομή του κατερχόμενου σκέλους του κύματος R με το τμήμα ST. Παρουσία του συμπλέγματος QS, το σημείο j βρίσκεται στη διασταύρωση του QS με το τμήμα ST (Εικ. 1).
Η μετατόπιση ST μετράται σε σχέση με την ισοηλεκτρική γραμμή. Με μια αρχική μετατόπιση ST, οι περαιτέρω αλλαγές του αξιολογούνται με βάση την αρχική κατάσταση.
Η παθολογική δυναμική της μετατόπισης του τμήματος θεωρείται ότι είναι μια μετατόπιση του σημείου j από την αρχική κατάσταση κατά όχι λιγότερο από 0,1 mV ή 1 mm.
Η κατεύθυνση μετατόπισης του τμήματος ST μπορεί να είναι οριζόντια, λοξά κατερχόμενη, λοξά ανιούσα (γρήγορη ή αργή) κλίση ST Το σημείο i (ισαιμία) υστερεί πίσω από το σημείο j κατά 0,08 s, το ύψος h (απόσταση από την ισογραμμή έως το σημείο i) είναι ο πιο σημαντικός προκύπτων δείκτης λειτουργικών δειγμάτων
Ρύζι. 1. Κατάθλιψη τμήματος ST κατά τη διάρκεια της άσκησης:
α) Η οριζόντια μετατόπιση του τμήματος ST κάτω από την ισολίνη εκτιμάται στο σημείο i (ισαιμία).
σι). Λοξά ανιούσα κατάθλιψη τμήματος ST. Με αυτήν την επιλογή, η κατάθλιψη του τμήματος ST θεωρείται διαγνωστική εάν το τμήμα QX είναι περισσότερο από το 50% του QT ή η διάρκεια της μετατόπισης είναι τουλάχιστον 0,08 δευτερόλεπτα.
Εκτός από τις δοκιμασίες άσκησης, χρησιμοποιούνται ιατρικές διαγνωστικές εξετάσεις με διπυριδαμόλη. Ο έλεγχος είναι η εμφάνιση ισχαιμικών αλλαγών στο ΗΚΓ ως αποτέλεσμα του συνδρόμου κλοπής. Σε κλινικές που είναι εξοπλισμένες με σύγχρονο εξοπλισμό, η εμφάνιση ισχαιμίας κατά τη διάρκεια τεστ άσκησης και τεστ φαρμάκων αξιολογείται όχι μόνο σύμφωνα με δεδομένα ΗΚΓ, αλλά και σύμφωνα με ηχοκαρδιοσκόπηση και υπερηχοκαρδιογράφημα στρες. Η απεικόνιση των εστιών της ισχαιμίας του μυοκαρδίου μπορεί να αξιολογηθεί χρησιμοποιώντας μεθόδους ραδιονουκλεϊδίων.
Η ευαισθησία και η ειδικότητα των stress tests είναι περίπου 70 - 80%. Ως εκ τούτου, στη σύνθετη διάγνωση της στεφανιαίας νόσου, χρησιμοποιείται η μέθοδος παρακολούθησης ΗΚΓ Holter, η οποία καθιστά δυνατή την καταγραφή ενός ΗΚΓ για μεγάλο χρονικό διάστημα σε πραγματικές συνθήκες της ζωής του ασθενούς. Σε αυτή την περίπτωση, ανιχνεύονται ισχαιμικές αλλαγές ΗΚΓ. Θα πρέπει να σημειωθεί ότι χάρη στη χρήση της μεθόδου παρακολούθησης Holter, κατέστη δυνατός ο εντοπισμός περιοχών σιωπηλής ισχαιμίας του μυοκαρδίου, όταν ανιχνεύονται ισχαιμικές αλλαγές ΗΚΓ απουσία πόνου. Αυτές οι αλλαγές ισχύουν και για την ισχαιμική καρδιοπάθεια.
Το χρυσό πρότυπο για τη διάγνωση της στεφανιαίας αθηροσκλήρωσης είναι η στεφανιογραφία, συχνά με κοιλιογραφία (Εικ. 2). Εν παράγοντα αντίθεσηςεισάγεται μέσω καθετήρα στο στόμα της στεφανιαίας αρτηρίας. Το σχήμα δείχνει καθαρά στένωση του κορμού της αριστερής στεφανιαίας αρτηρίας με μεταστενωτική διάταση σε ασθενή με σταθερή στηθάγχη.
Μια σταθερή πορεία στηθάγχης μπορεί να διακοπεί από την ανάπτυξη ασταθούς στηθάγχης ή εμφράγματος του μυοκαρδίου.
Για τον καθορισμό των ατομικών τακτικών θεραπείας και την επίλυση ζητημάτων εργασιακής ικανότητας, οι ασθενείς με σταθερή στηθάγχη χωρίζονται σε 4 κλινικο-λειτουργικές κατηγορίες (CFC). Οι CPK προσδιορίζονται από κλινικά συμπτώματα, μελέτες οργάνων και στεφανιογραφία.
Ασθενείς με CPK Έχω σπάνιες κρίσεις στηθάγχης. Προκαλούνται από ασυνήθιστα βαριά φορτία. Το ΗΚΓ ηρεμίας είναι φυσιολογικό. Συχνά οι ασθενείς μπορούν να φτάσουν σε υπομέγιστα επίπεδα άσκησης. Δεν ανιχνεύεται ισχαιμική βλάβη του μυοκαρδίου. Η ικανότητα εργασίας έχει διατηρηθεί. Η στεφανιογραφία συνήθως αποκαλύπτει μια μονοαγγειακή βλάβη.
Η CPK II χαρακτηρίζεται από στηθάγχη καταπόνησης. Η επίθεση αναπτύσσεται κάτω από κανονικά φορτία. Το ΗΚΓ ηρεμίας είναι συχνά φυσιολογικό (οι ουλώδεις αλλαγές είναι συχνές), ο ουδός για VEM είναι κάτω από το υπομέγιστο επίπεδο. Η ισχαιμία εντοπίζεται συνήθως κατά την άσκηση. Η παρακολούθηση του ΗΚΓ συχνά αποκαλύπτει λανθάνουσα ισχαιμία και εξωσυστολία. Η στεφανιογραφία δείχνει βλάβη σε 2-3 αρτηρίες. Το υπερηχογράφημα της καρδιάς αποκαλύπτει διαταραχές στη συσταλτικότητα και διατασιμότητα των κοιλιών της. Η ικανότητα εργασίας των ασθενών μειώνεται. Η εποχική επιδείνωση της νόσου είναι συχνή, ειδικά την κρύα εποχή.
Οι ασθενείς με CPK III χαρακτηρίζονται από επαναλαμβανόμενες προσβολές στηθάγχης κατά τη διάρκεια της ημέρας. Είναι επίσης δυνατή η σπαστική (αυθόρμητη) στηθάγχη. Το στεφανιαίο απόθεμα τους είναι πολύ περιορισμένο. Η μέγιστη ταχύτητα περπατήματος είναι 3 km, μία ώρα ή λιγότερο για 500 - 1000 μέτρα. Το περπάτημα σε καιρό με αέρα, κρύο, μετά το φαγητό, προκαλεί συνήθως κρίσεις στηθάγχης. Το ΗΚΓ ηρεμίας συχνά μεταβάλλεται. Χαρακτηριστικό είναι ένα ελάττωμα με χαμηλό VEM. Για πολλούς ασθενείς, το VEM δεν είναι διαθέσιμο. Σε αρκετούς ασθενείς, το ΗΚΓ αποκαλύπτει κυκλικές αλλαγές στο μυοκάρδιο. Συχνά καταγράφονται διάφορες αρρυθμίες. Το SCG αποκαλύπτει βλάβες σε 2-3 αρτηρίες.
Ασθενείς IV Η CPK χαρακτηρίζεται από τη σοβαρότητα των ασθενών. Με ελαφριά προσπάθεια και σε ηρεμία, παρατηρούνται πολλαπλές κρίσεις στηθάγχης. Κυκλοφορική ανεπάρκεια όχι κατώτερη από II -ΙΙΙ στάδιο. Συχνά οι κρίσεις στηθάγχης συνδυάζονται με καρδιακό άσθμα. Μια αντικειμενική εξέταση αποκαλύπτει: καρδιομεγαλία. σοβαρές διαταραχές του ρυθμού και της αγωγιμότητας. Το ΗΚΓ εμφανίζει σταθερά σημάδια ισχαιμίας του μυοκαρδίου και οσφυϊκές αλλαγές. Ο υπέρηχος δείχνει μια απότομη μείωση της συσταλτικότητας του μυοκαρδίου, το κλάσμα εξώθησης πέφτει στο 30%. Το SKG αποκαλύπτει πολλαπλές στενώσεις στεφανιαίας αρτηρίας.
Θα πρέπει να σημειωθεί ξεχωριστά η λεγόμενη μικροαγγειακή στηθάγχη ή σύνδρομο Χ. Αυτή η μορφή της νόσου χαρακτηρίζεται από τυπικό στηθάγχη, ισχαιμικές αλλαγέςστο ΗΚΓ, συμπεριλαμβανομένων κατά τη διάρκεια τεστ αντοχής, αλλαγές στο ECHO KG, αλλά το SCG δεν αποκαλύπτει στένωση της στεφανιαίας αρτηρίας· σε έναν αριθμό ασθενών, προσδιορίζεται μόνο μια καθυστέρηση στην εκκένωση σκιαγραφικού. Τέτοιοι ασθενείς έχουν πιο ευνοϊκή πρόγνωση, αλλά είναι δύσκολο να αντιμετωπιστούν.
Θεραπεία.
Το πιο παθογενετικά δικαιολογημένο για σταθερή στηθάγχη είναι η επαναγγείωση του μυοκαρδίου και η αποκατάσταση της λειτουργίας του. Προς το παρόν, αυτό είναι δυνατό μόνο με χειρουργική θεραπεία - στεφανιαία παράκαμψη. Αυτή η μέθοδος χρησιμοποιείται ευρέως σε όλο τον κόσμο, ωστόσο, δεν είναι επίσης πανάκεια, καθώς η πιθανότητα εξέλιξης της αθηροσκλήρωσης παραμένει· για τις περιφερικές στενώσεις, μια τέτοια επέμβαση είναι αναποτελεσματική. Η σοβαρή καρδιακή ανεπάρκεια και η σοβαρότητα των συνοδών νοσημάτων αποτελούν αντενδείξεις για χειρουργική επέμβαση.
Ως εκ τούτου, επί του παρόντος, η συντηρητική θεραπεία έχει μεγάλης σημασίας. Οι στόχοι της θεραπείας παρουσιάζονται στον Πίνακα 4.
Στόχοι θεραπείας:
αποκατάσταση της ισορροπίας μεταξύ ζήτησης και προσφοράς του μυοκαρδίου
διόρθωση της ισχαιμίας του μυοκαρδίου
αύξηση της ανοχής στην άσκηση
διατήρηση της ικανότητας εργασίας των ασθενών
βελτίωση της ποιότητας ζωής των ασθενών
βελτιωμένη πρόγνωση της νόσου
Για την επιτυχή επίλυση αυτών των προβλημάτων πρέπει να υπάρχει καλή επαφή μεταξύ του ασθενούς και του γιατρού. Πρώτα από όλα, ο ασθενής πρέπει να διδαχθεί τη σωστή συμπεριφορά και τρόπο ζωής.
Λαμβάνοντας υπόψη τους παράγοντες κινδύνου για την ανάπτυξη και την εξέλιξη της αθηροσκλήρωσης, θα πρέπει να προσπαθήσουμε να μειώσουμε το υπερβολικό βάρος στον ασθενή, να σταματήσουμε το κάπνισμα, να ελέγξουμε την αρτηριακή πίεση και τα επίπεδα λιπιδίων στο αίμα. Εάν υπάρχει συνοδός σακχαρώδης διαβήτης, ζητήστε την πλήρη αποζημίωση του. Ο ασθενής πρέπει πρώτα να εκπαιδευτεί προειδοποιώανάπτυξη κρίσεων στηθάγχης. Το σχήμα του ασθενούς θα πρέπει να παρέχει προστασία από φορτία κατωφλίου· με χαμηλή CPK, πραγματοποιείται προπονητική θεραπεία.
Η φαρμακευτική θεραπεία για σταθερή στηθάγχη περιλαμβάνει
Πίνακας 5
Αντιστηθαγχικά φάρμακα
ΝΙΤΡΙΚΑ
σι - ΑΠΟΚΛΕΙΣΤΕΣ
ΑΝΤΑΓΩΝΙΣΤΕΣ ΑΣΒΕΣΤΙΟΥ
Αντιαιμοπεταλιακά μέσα
ΑΚΕΤΥΛΟΣΑΛΥΚΙΛΙΚΟ ΟΞΥ
Φάρμακα μείωσης των λιπιδίων
ΣΤΑΤΙΝΕΣ
ΠΑΡΑΣΚΕΥΑΣΜΑΤΑ ΝΙΚΟΤΙΝΙΚΟΥ ΟΞΕΟΥ
ΦΙΒΡΑΤΕΣ
Νιτρικά.
Τα νιτρικά άλατα χρησιμοποιήθηκαν για πρώτη φορά για τη θεραπεία της στηθάγχης τον 19ο αιώνα. Το 1867 ο Brunton χρησιμοποίησε εισπνοή νιτρώδους αμυλίου και το 1879 ο Murrel χρησιμοποίησε νιτρογλυκερίνη (NTG).
Η επίδραση του NTG στη στεφανιαία και συστηματική κυκλοφορία είναι ποικίλη. Οι κύριοι μηχανισμοί για τη στηθάγχη είναι η μείωση της φλεβικής ροής του αίματος προς την καρδιά (πτώση προφόρτισης), η μείωση της αντίστασης εξώθησης (μεταφορτίο), η μείωση της καρδιακής εργασίας και της ζήτησης οξυγόνου του μυοκαρδίου, η αύξηση της ροής του αίματος μέσω των παράπλευρων παραγόντων και , τελευταίο αλλά όχι λιγότερο σημαντικό, ένα άμεσο στεφανιαίο διαστολικό αποτέλεσμα. Το NTG είναι το φάρμακο εκλογής για την ανακούφιση μιας κρίσης στηθάγχης: η έναρξη της δράσης είναι σχεδόν άμεση όταν λαμβάνεται κάτω από τη γλώσσα, η διάρκεια δράσης είναι 30 λεπτά. Για την ανακούφιση σοβαρών επαναλαμβανόμενων κρίσεων στηθάγχης, το NTG συνταγογραφείται ενδοφλεβίως με αργή σταγόνα (ή περλινγκονίτης, ισοκέτ κ.λπ.) Δόση - από 25 mcg/min. με σταδιακή αύξηση της δόσης. Σε αυτή την περίπτωση, πρέπει να υπάρχει αυστηρός έλεγχος της αιμοδυναμικής (η ΑΠ μπορεί να μειωθεί όχι περισσότερο από 10-15% της αρχικής).
Το κύριο θεραπευτικό μειονέκτημα του NTG είναι η μικρή διάρκεια δράσης του. Ως εκ τούτου, τα μεσαία και μεσαία νιτρικά άλατα χρησιμοποιούνται για μακροχρόνια χρήση. μακροχρόνια δράση- παρατεταμένη. Πρόκειται για νιτροσορβίδη 10-20 mg σε δισκία (διάρκεια δράσης 3 ώρες). Χρησιμοποιούνται ευρέως σκευάσματα όπως sustak, nitrong, cardiquet, nitromac κ.λπ.. Επιπλέον, υπάρχουν σκευάσματα αλοιφής NTG και επιθέματα που εφαρμόζονται στην επιφάνεια του αντιβραχίου ή στο αριστερό μισό του θώρακα. Είναι ιδιαίτερα βολικά για την πρόληψη των κρίσεων νυχτερινής στηθάγχης. Θα πρέπει να θυμόμαστε ότι με συνεχή μακροχρόνια χρήση, αναπτύσσεται ανοχή στα νιτρικά, η οποία μπορεί να ξεπεραστεί κάνοντας διαλείμματα στη θεραπεία με αυτήν την ομάδα φαρμάκων, αλλάζοντας το φάρμακο.
Βήτα αποκλειστές.
Με σταθερή στηθάγχη, τα φάρμακα αυτής της ομάδας μειώνουν τον καρδιακό ρυθμό, τη συστολική αρτηριακή πίεση και τη συσταλτικότητα του μυοκαρδίου. Δηλαδή μειώνουν την ανάγκη του μυοκαρδίου σε οξυγόνο. Αυτά τα φάρμακα ενδείκνυνται ιδιαίτερα στην παρουσία αρτηριακής υπέρτασης, ταχυαρρυθμιών και μετεμφραγματικής καρδιοσκλήρυνσης.
Το φάρμακο αναπριλίνη είναι ευρέως γνωστό, συνταγογραφείται με δοκιμαστική δόση 20 mg και στη συνέχεια αυξάνει σε 100 - 120 mg σε 4 δόσεις· όταν επιτευχθεί το αποτέλεσμα, προχωρούν σταδιακά σε δόση συντήρησης (1/2 της δόσης θεραπείας ). Επί του παρόντος, χρησιμοποιούνται ευρέως καρδιοεκλεκτικοί β-αναστολείς: κορδάνιο, ατενολόλη, korgard κ.λπ. Αυτά τα φάρμακα έχουν παρατεταμένη δράση.
Ανταγωνιστές ασβεστίου.
Αυτά τα φάρμακα αναστέλλουν τις συσπάσεις των αγγειακών μυών του μυοκαρδίου, μειώνουν τον συσταλτικό τόνο των λείων μυών των στεφανιαίων αρτηριών και έχουν αντιαρρυθμικό αποτέλεσμα.
Τα φάρμακα νιφεδιπίνης βραχείας δράσης αντενδείκνυνται για ασταθή στηθάγχη. έμφραγμα του μυοκαρδίου, υπόταση, κυκλοφορική ανεπάρκεια στάδιο III.
ΣΕ κλινική εξάσκησηχρησιμοποιήστε βεραπαμίλη (ισοπτίνη, φινοπτίνη), νιφεδιπίνη (Corinfar, Cordafen, Plendil), διλτιαζέμη.
Όλα τα αναφερόμενα αντιστηθαγχικά φάρμακα μπορούν να συνδυαστούν.
Φάρμακα μείωσης των λιπιδίων.
Τα φάρμακα αυτής της ομάδας θα πρέπει να συνταγογραφούνται σε όλους τους ασθενείς με στηθάγχη για την πρόληψη της εξέλιξης της αθηροσκλήρωσης. Θα μιλήσουμε για αυτά με περισσότερες λεπτομέρειες στη διάλεξη για την αθηροσκλήρωση.
Η θεραπεία της σταθερής στηθάγχης πρέπει να διεξάγεται διαφοροποιημένη, ανάλογα με την κλινική και λειτουργική κατηγορία.
ΑΝΩΝΥΜΗ ΕΤΑΙΡΙΑ. Πρόγραμμα αντιστηθαγχικής θεραπείαςπαρουσιάζεται στον Πίνακα 6.
Πίνακας 6.
|
στάδιο |
Φύση και έκταση της θεραπείας |
Λειτουργική κατηγορία στηθάγχης |
|||
|
Μονοθεραπεία:
| |||||
|
Συνδυασμός δύο φαρμάκων: νιτρικά + β-αναστολείς νιτρικά+ ανταγωνιστές Ca β-αναστολείς+ανταγωνιστές Ca | |||||
|
Συνδυασμός τριών ή περισσότερων φαρμάκων: νιτρικά + β-αναστολείς + ανταγωνιστές Ca νιτρικά+ αναστολείς ΜΕΑ+ β- αναστολείς το ίδιο + καρδιακές γλυκοσίδες και διουρητικά | |||||
Συμπέρασμα.
Έτσι, η σταθερή στηθάγχη είναι ευρέως διαδεδομένη. Ιδιαίτερη προσοχή πρέπει να δοθεί στο γεγονός ότι επί του παρόντος υπάρχει μια «αναζωογόνηση» της στεφανιαίας νόσου, συμπεριλαμβανομένης της στηθάγχης. Είναι πολύ σημαντικό η σωστή και έγκαιρη διάγνωση της στηθάγχης και η σαφής διενέργεια διαφορικής διάγνωσης. Η εσφαλμένη ερμηνεία του συνδρόμου πόνου στο στήθος μπορεί να οδηγήσει σε θανατηφόρες συνέπειες - ανάπτυξη εμφράγματος του μυοκαρδίου, επείγουσες αρρυθμίες και αιφνίδιο θάνατο. Επομένως, πρέπει να προσεγγίσετε κάθε ασθενή πολύ προσεκτικά: ακόμη και μια σωστά συλλεγμένη αναμνησία και χαρακτηριστικά παράπονα του ασθενούς θα σας βοηθήσουν στη σωστή διάγνωση της στηθάγχης.
Η θεραπεία πρέπει να είναι ολοκληρωμένη και ατομική για κάθε ασθενή. Είναι επίσης σημαντικό να συμμετέχουμε στην πρωτογενή και δευτερογενή πρόληψη της IHD.


