26.05.2019
Semne de moarte iminentă a unei persoane pe față. Demența senilă: cum să ajuți o persoană dragă și să nu înnebuniți singur
drumul vietii omul se termină cu moartea sa. Trebuie să fii pregătit pentru asta, mai ales dacă în familie există un pacient la pat. Semnele înainte de moarte vor fi diferite pentru fiecare persoană. Cu toate acestea, practica observațională arată că este încă posibil să se distingă un număr de simptome comune care prevestesc apropierea morții. Care sunt aceste semne și pentru ce trebuie pregătit?
Cum se simte un muribund?
Un pacient țintuit la pat înainte de moarte, de regulă, experimentează angoasa mentală. În conștiința sonoră există o înțelegere a ceea ce trebuie experimentat. Corpul suferă anumite modificări fizice, acest lucru nu poate fi trecut cu vederea. Pe de altă parte, se schimbă fond emoțional: starea de spirit, echilibrul mental și psihologic.
Unii își pierd interesul pentru viață, alții se închid complet de ei înșiși, alții pot cădea într-o stare de psihoză. Mai devreme sau mai târziu, starea se agravează, persoana simte că își pierde propria demnitate, mai des se gândește la o moarte rapidă și ușoară, cere eutanasie. Aceste schimbări sunt greu de observat, rămânând indiferente. Dar va trebui să vă împăcați cu asta sau să încercați să atenuați situația cu droguri.
Odată cu apropierea morții, pacientul doarme din ce în ce mai mult, manifestând apatie față de lumea exterioară. În ultimele momente, poate să apară o ameliorare bruscă a stării, ajungând în punctul în care pacientul care stă întins de mult timp este dornic să se ridice din pat. Această fază este înlocuită de relaxarea ulterioară a corpului cu o scădere ireversibilă a activității tuturor sistemelor corpului și atenuarea funcțiilor sale vitale.
Pacient imobilizat la pat: zece semne că moartea este aproape
În concluzie ciclu de viață om batran sau pacientul imobilizat la pat se simte din ce în ce mai slăbit și obosit din cauza lipsei de energie. Drept urmare, este din ce în ce mai mult într-o stare de somn. Poate fi profund sau somnoros, prin care se aud voci și se percepe realitatea înconjurătoare.
O persoană pe moarte poate vedea, auzi, simți și percepe lucruri care nu există de fapt, sunete. Pentru a nu supăra pacientul, acest lucru nu trebuie negat. De asemenea, este posibil să se piardă orientarea și Pacientul este din ce în ce mai cufundat în sine și își pierde interesul pentru realitatea din jurul său.
Urina din cauza insuficienței renale devine aproape maro, cu o nuanță roșiatică. Ca urmare, apare edem. Respirația pacientului se accelerează, devine intermitentă și instabilă.
Sub pielea palidă, ca urmare a unei încălcări a circulației sângelui, apar pete venoase întunecate „mergătoare”, care își schimbă locația. De obicei, ele apar mai întâi pe picioare. În ultimele momente, membrele unui muribund se răcesc din cauza faptului că sângele, scurgându-se din ele, este redirecționat către părți mai importante ale corpului.

Eșecul sistemelor de susținere a vieții
Există semne primare care apar în stadiul inițial în corpul unei persoane pe moarte și altele secundare, indicând dezvoltarea proceselor ireversibile. Simptomele pot fi externe sau ascunse.
Tulburări ale tractului gastrointestinal
Cum reacționează pacientul imobilizat la pat? Semnele înainte de moarte, asociate cu pierderea poftei de mâncare și modificarea naturii și volumului alimentelor consumate, se manifestă prin probleme cu scaunul. Cel mai adesea, constipația se dezvoltă pe acest fond. Un pacient fără un laxativ sau o clismă îi este din ce în ce mai greu să golească intestinele.
Pacienții își petrec ultimele zile ale vieții refuzând cu totul mâncarea și apa. Nu ar trebui să vă faceți prea multe griji pentru asta. Se crede că deshidratarea în organism crește sinteza de endorfine și anestezice, care îmbunătățesc într-o oarecare măsură starea generală de bine.
Tulburări funcționale
Cum se schimbă starea pacienților și cum reacționează pacientul din pat la aceasta? Semnele înainte de moarte, asociate cu slăbirea sfincterelor, în ultimele ore de viață ale unei persoane se manifestă prin incontinență fecală și urinară. În astfel de cazuri, este necesar să fii pregătit să-l furnizezi conditii de igiena folosind lenjerie absorbantă, scutece sau scutece.
Chiar și în prezența apetitului, există situații în care pacientul își pierde capacitatea de a înghiți alimente, iar în curând apă și saliva. Acest lucru poate duce la aspirație.
Cu epuizare severă, când globii oculari sunt foarte înfundați, pacientul nu este capabil să închidă complet pleoapele. Acest lucru are un efect deprimant asupra celor din jur. Dacă ochii sunt în permanență deschiși, conjunctiva trebuie umezită cu unguente speciale sau ser fiziologic.
și termoreglarea
Care sunt simptomele acestor modificări dacă pacientul este țintuit la pat? Semnele înainte de moarte la o persoană slăbită în stare inconștientă se manifestă prin tahipnee terminală - pe fondul frecventelor miscarile respiratorii se aud zdrăgănii morţii. Acest lucru se datorează mișcării secreției mucoase în bronhiile mari, trahee și faringe. Această condiție este destul de normală pentru un muribund și nu îi provoacă suferință. Dacă este posibil să așezați pacientul pe o parte, respirația șuierătoare va fi mai puțin pronunțată.
Începutul morții părții creierului responsabilă de termoreglare se manifestă prin salturi ale temperaturii corpului pacientului într-un interval critic. Poate simți bufeuri și frig brusc. Extremitățile sunt reci, pielea transpirată își schimbă culoarea.
Drum spre moarte
Majoritatea pacienților mor în liniște: pierzându-și treptat cunoștința, într-un vis, căzând în comă. Uneori se spune despre astfel de situații că pacientul a murit pe „drumul obișnuit”. Este general acceptat că în acest caz, procesele neurologice ireversibile apar fără abateri semnificative.
O altă imagine se observă în delirul agonal. Deplasarea pacientului spre moarte în acest caz va avea loc de-a lungul „drumului dificil”. Semne înainte de moarte la un pacient imobilizat la pat care a pornit pe această cale: psihoze cu excitare excesivă, anxietate, dezorientare în spațiu și timp pe fondul confuziei. Dacă în același timp există o inversare clară a ciclurilor de veghe și somn, atunci pentru familia și rudele pacientului o astfel de condiție poate fi extrem de dificilă.
Delirul cu agitație este complicat de un sentiment de anxietate, teamă, transformându-se adesea într-o nevoie de a merge undeva, de a alerga. Uneori, aceasta este anxietatea de vorbire, manifestată printr-un flux inconștient de cuvinte. Pacientul în această stare poate efectua doar acțiuni simple, fără a înțelege pe deplin ce face, cum și de ce. Abilitatea de a raționa logic este imposibilă pentru el. Aceste fenomene sunt reversibile dacă cauza unor astfel de modificări este identificată la timp și stopată prin intervenție medicală.

Durere
Înainte de moarte, ce simptome și semne la un pacient imobilizat la pat indică suferință fizică?
De regulă, durerea necontrolată din ultimele ore ale vieții unui muribund crește rar. Cu toate acestea, este încă posibil. Un pacient inconștient nu vă va putea anunța despre acest lucru. Cu toate acestea, se crede că durerea în astfel de cazuri provoacă și suferințe chinuitoare. Un semn al acestui lucru este de obicei o frunte încordată și riduri adânci care apar pe ea.
Dacă, în timpul examinării unui pacient inconștient, există presupuneri cu privire la prezența unui pacient în curs de dezvoltare sindrom de durere De obicei, medicul prescrie opiacee. Ar trebui să fii atent, deoarece acestea se pot acumula și, în timp, se pot agrava deja stare gravăîn legătură cu dezvoltarea supraexcitației excesive și a convulsiilor.
Ajutor
Un pacient imobilizat la pat înainte de moarte poate suferi o suferință semnificativă. Se poate obține ameliorarea simptomelor durerii fiziologice terapie medicamentoasă. Suferința psihică și disconfortul psihologic al pacientului, de regulă, devin o problemă pentru rude și membri apropiați ai familiei muribunzilor.
Un medic cu experiență în etapa de evaluare a stării generale a pacientului poate recunoaște simptomele inițiale ale ireversibile. modificări patologice Procese cognitive. În primul rând, aceasta este: absenta, percepția și înțelegerea realității, adecvarea gândirii la luarea deciziilor. De asemenea, puteți observa încălcări ale funcției afective a conștiinței: percepția emoțională și senzorială, atitudinea față de viață, relația individului cu societatea.
Alegerea metodelor de atenuare a suferinței, procesul de evaluare a șanselor și a rezultatelor posibile în prezența pacientului, în cazuri individuale, poate servi în sine ca instrument terapeutic. Această abordare oferă pacientului șansa de a realiza cu adevărat că îl simpatizează, dar îl percep ca pe o persoană capabilă, cu drept de vot și de alegere. moduri posibile rezolvarea situatiei.
În unele cazuri, cu o zi sau două înainte de moartea așteptată, este logic să nu mai luați anumite medicamente: diuretice, antibiotice, vitamine, laxative, medicamente hormonale și hipertensive. Ele nu vor face decât să agraveze suferința, să provoace neplăceri pacientului. Ar trebui lăsate analgezice, anticonvulsivante și antiemetice, tranchilizante.

Comunicarea cu o persoană pe moarte
Cum să se comporte rudele, în familia cărora se află un pacient la pat?
Semnele de apropiere a morții pot fi evidente sau condiționate. Dacă există cele mai mici condiții prealabile pentru o prognoză negativă, merită să vă pregătiți din timp pentru ce este mai rău. Ascultând, întrebând, încercând să înțelegeți limbajul non-verbal al pacientului, puteți determina momentul în care se schimbă stare fiziologică indică apropierea iminentă a morții.
Nu este atât de important dacă muribundul va ști despre asta. Dacă realizează și percepe, ameliorează situația. Nu trebuie făcute promisiuni false și speranțe zadarnice pentru vindecarea lui. Trebuie să fie clar că ultima lui voință va fi împlinită.
Pacientul nu trebuie să rămână izolat de afacerile active. Este rău dacă există sentimentul că i se ascunde ceva. Dacă o persoană dorește să vorbească despre ultimele momente ale vieții sale, atunci este mai bine să o faci cu calm decât să taci subiectul sau să dai vina pe gânduri stupide. Un muribund vrea să înțeleagă că nu va fi singur, că va fi îngrijit, că suferința nu îl va atinge.
În același timp, rudele și prietenii trebuie să fie gata să arate răbdare și să ofere toată asistența posibilă. De asemenea, este important să asculți, să-i lași să vorbească și să spună cuvinte de mângâiere.
Asistenta medicala
Este necesar să spunem întregul adevăr rudelor în familia cărora se află un pacient în pat înainte de moarte? Care sunt semnele acestei afecțiuni?
Există situații în care familia unui pacient în stadiu terminal, fiind în întuneric despre starea lui, își cheltuiește literalmente ultimele economii în speranța de a schimba situația. Dar chiar și cel mai bun și mai optimist plan de tratament poate eșua. Se va întâmpla ca pacientul să nu se ridice niciodată pe picioare, să nu se mai întoarcă la viata activa. Toate eforturile vor fi zadarnice, cheltuielile vor fi inutile.
Rudele și prietenii pacientului, pentru a oferi îngrijiri în speranța unei recuperări rapide, renunță la locul de muncă și își pierd sursa de venit. În încercarea de a alina suferința, au pus familia într-o situație financiară dificilă. Apar probleme de relație, conflicte nerezolvate din lipsă de fonduri, probleme juridice - toate acestea nu fac decât să agraveze situația.
Cunoașterea simptomelor morții iminente, văzând semne ireversibile modificări fiziologice, un medic cu experienta este obligat sa informeze familia pacientului despre acest lucru. Informați, înțelegând inevitabilitatea rezultatului, ei se vor putea concentra pe oferirea acestuia de sprijin psihologic și spiritual.

Îngrijire paliativă
Rudele care au un pacient în pat au nevoie de ajutor înainte de moarte? Ce simptome și semne ale pacientului sugerează că ar trebui să fie tratată?
Îngrijirile paliative pentru pacient nu vizează prelungirea sau scurtarea vieții acestuia. Principiile sale afirmă conceptul de moarte ca un proces natural și regulat al ciclului de viață al oricărei persoane. Cu toate acestea, pentru pacienții cu o boală incurabilă, mai ales în stadiul ei progresiv, când toate opțiunile de tratament au fost epuizate, se pune problema asistenței medicale și sociale.
În primul rând, trebuie să aplici pentru ea atunci când pacientul nu mai are posibilitatea de a duce un stil de viață activ sau familia nu are condițiile pentru a asigura acest lucru. În acest caz, se acordă atenție atenuării suferinței pacientului. În această etapă contează nu doar componenta medicală, ci și adaptarea socială, echilibrul psihologic, liniștea sufletească a pacientului și a familiei acestuia.
Un pacient pe moarte are nevoie nu numai de atenție, îngrijire și condiții normale de viață. Pentru el este importantă și ușurarea psihologică, ameliorarea experiențelor asociate, pe de o parte, cu incapacitatea de autoservire și, pe de altă parte, cu realizarea faptului unei morți iminente iminente. Pregătit asistente medicaleși cunoașteți complexitatea artei de a atenua o astfel de suferință și poate oferi asistență semnificativă persoanelor cu boli terminale.
Predictorii morții conform oamenilor de știință
La ce să te aștepți pentru rudele care au un pacient în pat în familie?
Simptomele morții apropiate a unei persoane „mâncate” tumoră canceroasă, documentat de personalul clinicilor de îngrijiri paliative. Conform observațiilor, nu toți pacienții au prezentat modificări evidente ale stării fiziologice. O treime dintre ei nu prezentau simptome sau recunoașterea lor a fost condiționată.
Dar la majoritatea pacienților cu boli terminale, cu trei zile înainte de moarte, s-a putut observa o scădere marcată a răspunsului la stimularea verbală. Ei nu au răspuns la gesturi simple și nu au recunoscut expresiile faciale ale personalului care comunica cu ei. „Linia zâmbetului” la astfel de pacienți a fost omisă, s-a observat un sunet neobișnuit al vocii (mârâitul ligamentelor).
La unii pacienți, în plus, a existat hiperextensie a mușchilor cervicali (relaxare și mobilitate crescută a vertebrelor), au fost observate pupile nereactive, pacienții nu și-au putut închide strâns pleoapele. Din explicit tulburări funcționale a fost diagnosticată sângerare tract gastrointestinal(în secțiunile superioare).
Potrivit oamenilor de știință, prezența a jumătate sau mai mult din aceste semne poate indica cel mai probabil un prognostic nefavorabil pentru pacient și moartea lui subită.

Semne și credințe populare
Pe vremuri, strămoșii noștri au acordat atenție comportamentului unei persoane pe moarte înainte de moarte. Simptomele (semnele) la un pacient imobilizat la pat ar putea prezice nu numai moartea, ci și prosperitatea viitoare a familiei sale. Deci, dacă muribundul a cerut mâncare (lapte, miere, unt) în ultimele clipe și rudele i-au dat-o, atunci acest lucru ar putea afecta viitorul familiei. Exista credința că defunctul poate lua bogăție și noroc cu el.
Era necesar să se pregătească pentru moartea iminentă dacă pacientul tremura violent fără un motiv aparent. Era ca și cum ai privi în ochi. De asemenea, un semn al morții apropiate era un nas rece și ascuțit. Se credea că pentru el moartea îl ținea pe candidat în ultimele zile înainte de moartea sa.
Strămoșii erau convinși că dacă o persoană se îndepărtează de lumină și cel mai timpul stă cu fața la zid, el este în pragul unei alte lumi. Dacă brusc s-a simțit ușurat și a cerut să fie transferat pe partea stângă, atunci acesta este un semn sigur al unei morți iminente. O astfel de persoană va muri fără durere dacă ferestrele și ușa sunt deschise în cameră.

Pacient imobilizat la pat: cum să recunoașteți semnele morții iminente?
Rudele unui pacient pe moarte de acasă ar trebui să fie conștienți de ceea ce pot întâlni în ultimele zile, ore, momente din viața lui. Este imposibil să prezici cu exactitate momentul morții și cum se va întâmpla totul. Nu toate simptomele și simptomele descrise mai sus pot fi prezente înainte de moartea unui pacient imobilizat la pat.
Etapele morții, ca și procesele originii vieții, sunt individuale. Indiferent cât de greu este pentru rude, trebuie să vă amintiți că este și mai dificil pentru o persoană pe moarte. Oamenii apropiați trebuie să aibă răbdare și să ofere persoanei pe moarte cât mai mult posibil. conditii posibile, sprijin moral și atenție și grijă. Moartea este un rezultat inevitabil al ciclului de viață și nu poate fi schimbat.
Nu este obișnuit să vorbim despre moarte cu voce tare în timpul nostru. Acesta este un subiect foarte delicat și nu pentru cei slabi de inimă. Dar sunt momente în care cunoștințele sunt foarte utile, mai ales dacă acasă este o persoană în vârstă bolnavă de cancer sau o persoană imobilizată la pat. La urma urmei, ajută să ne pregătim mental pentru finalul inevitabil și să observi schimbările care au loc în timp. Să discutăm împreună despre semnele morții pacientului și să acordăm atenție caracteristicilor lor cheie.
Cel mai adesea, semnele morții iminente sunt clasificate în primare și secundare. Unele se dezvoltă ca o consecință a altora. Este logic că dacă o persoană a început să doarmă mai mult, atunci mănâncă mai puțin etc. Le vom lua în considerare pe toate. Dar, cazurile pot fi diferite și sunt acceptabile excepții de la reguli. Precum și variante ale unei rate medii normale de supraviețuire, chiar și cu o simbioză de semne teribile ale unei schimbări în starea pacientului. Acesta este un fel de minune care se întâmplă cel puțin o dată pe secol.
Care sunt semnele morții?
Schimbarea tiparelor de somn și trezire
discutand, semnele inițiale apropiindu-se de moarte, medicii sunt de acord că pacientul are din ce în ce mai puțin timp să stea treaz. El este adesea cufundat în somn superficialși parcă moșind. Acest lucru economisește energie prețioasă și se simte mai puțină durere. Acesta din urmă se estompează în fundal, devenind, parcă, fundal. Desigur, partea emoțională suferă foarte mult. Lipsa de a-și exprima sentimentele, izolarea în sine, dorința de a tace mai mult decât de a vorbi, lasă amprentă asupra relațiilor cu ceilalți. Nu există dorința de a pune și de a răspunde la orice întrebări, de a fi interesat de viața de zi cu zi și de oamenii din jur.
Ca urmare, în cazurile avansate, pacienții devin apatici și detașați. Ei dorm aproape 20 de ore pe zi dacă nu există durere acută și iritanți serioși. Din păcate, un astfel de dezechilibru amenință cu procese stagnante, probleme mentale și accelerează moartea.
umflare
Edemul apare pe extremitățile inferioare
Semne foarte sigure de moarte sunt umflarea și prezența petelor pe picioare și brațe. Este o defecţiune a rinichilor şi sistem circulator. În primul caz, cu oncologia, rinichii nu au timp să facă față toxinelor și otrăvește organismul. În același timp, procesele metabolice sunt perturbate, sângele este redistribuit neuniform în vase, formând zone cu pete. Nu degeaba se spune că, dacă apar astfel de urme, atunci vorbim despre disfuncția completă a membrelor.
Probleme de auz, vedere, percepție
Primele semne ale morții sunt o schimbare a auzului, a vederii și a simțirii normale a ceea ce se întâmplă în jur. Astfel de modificări pot fi pe fondul durerii severe, leziunilor oncologice, stagnarea sângelui sau moartea țesuturilor. Adesea, înainte de moarte, se poate observa un fenomen cu pupile. Presiunea oculară scade și puteți vedea cum pupila se deformează ca o pisică atunci când o apăsați.
Auzul este totul relativ. Se poate recupera în ultimele zile de viață sau chiar se poate agrava, dar aceasta este deja mai multă agonie.
Scăderea nevoii de hrană

Deteriorarea apetitului și a sensibilității - semne de moarte iminentă
Când un bolnav de cancer este acasă, toate rudele observă semne de deces. Ea refuză treptat mâncarea. Mai întâi, doza este redusă de la o farfurie la un sfert de farfurie, iar apoi reflexul de înghițire dispare treptat. Este nevoie de nutriție printr-o seringă sau tub. În jumătate din cazuri, este conectat un sistem cu terapie cu glucoză și vitamine. Dar eficacitatea unui astfel de sprijin este foarte scăzută. Organismul încearcă să-și consume propriile depozite de grăsime și să minimizeze risipa. Din aceasta, starea generală a pacientului se înrăutățește, apare somnolență și dificultăți de respirație.
Tulburări de urinare și probleme cu nevoile naturale
Se crede că problemele legate de mersul la toaletă sunt, de asemenea, semne de apropiere a morții. Indiferent cât de ridicol ar părea, dar în realitate există un lanț complet logic în asta. Dacă defecarea nu se efectuează la fiecare două zile sau cu regularitatea cu care o persoană este obișnuită, atunci scaun se acumulează în intestin. Se pot forma chiar și pietre. Ca urmare, din ele sunt absorbite toxinele, care otrăvește grav organismul și îi reduc performanța.
Aproximativ aceeași poveste cu urinarea. Rinichii sunt mai greu de lucrat. Trec din ce în ce mai puțin lichid și, ca urmare, urina iese saturată. In ea concentrație mare se notează acizi și chiar sânge. Pentru ușurare, poate fi instalat un cateter, dar acesta nu este un panaceu pe fondul general al consecințelor neplăcute pentru un pacient imobilizat la pat.
Probleme cu termoreglarea

Slăbiciunea este un semn al morții iminente
Semnele naturale înainte de moartea pacientului sunt o încălcare a termoreglării și agonie. Extremitățile încep să devină foarte reci. Mai ales dacă pacientul are paralizie, atunci putem chiar vorbi despre progresul bolii. Cercul de circulație a sângelui este redus. Corpul luptă pentru viață și încearcă să mențină eficiența organelor principale, privând astfel membrele. Ele pot deveni palide și chiar devin cianotice cu pete venoase.
Slăbiciunea corpului
Semnele morții iminente pot fi diferite pentru fiecare, în funcție de situație. Dar, de cele mai multe ori, este vorba despre mare slăbiciune, pierderea în greutate și oboseala generală. Urmează o perioadă de autoizolare, care este agravată de procesele interne de intoxicație și necroză. Pacientul nu poate nici măcar să ridice mâna sau să stea pe o rață pentru nevoi naturale. Procesul de urinare și defecare poate avea loc spontan și chiar inconștient.
Minte întunecată
Mulți văd semne de moarte iminentă în dispariția reacției normale a pacientului la lumea. Poate deveni agresiv, nervos sau invers - foarte pasiv. Memoria dispare și se pot observa atacuri de frică pe această bază. Pacientul nu înțelege imediat ce se întâmplă și cine este în apropiere. În creier, zonele responsabile de gândire dispar. Și poate exista o inadecvare evidentă.
Predagonie
Acest reacție defensivă toate sistemele vitale din organism. Adesea, se exprimă în apariția stuporii sau a comei. Regresia joacă un rol cheie sistem nervos care cheamă în viitor:
- scăderea metabolismului
- ventilație insuficientă a plămânilor din cauza insuficienței respiratorii sau alternarea respirației rapide cu oprire
- leziuni tisulare grave
Agonie

Agonia este caracteristică ultimelor minute din viața unei persoane
Agonia este de obicei numită o îmbunătățire clară a stării pacientului pe fondul proceselor distructive din organism. De fapt, acesta este ultimul efort pentru a menține funcțiile necesare pentru continuarea existenței. Se poate observa:
- auz și vedere îmbunătățite
- reglarea ritmului respiratiei
- normalizarea bătăilor inimii
- refacerea conștienței la pacient
- activitatea musculară după tipul de convulsii
- scăderea sensibilității la durere
Agonia poate dura de la câteva minute până la o oră. De obicei, ea pare să prezinte moarte clinică când creierul este încă în viață, iar oxigenul nu mai curge în țesuturi.
Acestea sunt semne tipice de deces la pacienții imobilizați la pat. Dar nu te opri prea mult asupra lor. La urma urmei, poate exista o altă față a monedei. Se întâmplă ca unul sau două dintre aceste semne să fie pur și simplu o consecință a bolii, dar sunt destul de reversibile cu îngrijirea adecvată. Chiar și un pacient imobilizat la pat poate să nu aibă toate aceste semne înainte de moarte. Și acesta nu este un indicator. Deci, este greu să vorbim despre obligatoriu, precum și să punem pedepse cu moartea.
Scopul discursului meu de astăzi este de a evidenția problemele tipice pe care le au persoanele în vârstă și modul în care acestea ne afectează pe noi, cei care îi îngrijesc.
Mai întâi, să definim conceptul principal. demenţă– aceasta este demența dobândită. Adică, atunci când creierul uman s-a format deja și apoi i s-a întâmplat ceva. Încă folosim cuvântul „oligofrenie” până astăzi. Oligofrenie- aceasta este demența care a apărut în stadiile incipiente ale formării creierului și tot ceea ce o persoană a „dobândit” mai târziu se numește demență. Se întâmplă de obicei după 60-70 de ani.
Evaluarea concepțiilor greșite tipice. "Ce vrei, e bătrân..."
1. Bătrânețea nu este tratată.
Timp de 14 ani am lucrat ca psihiatru geriatric districtual în Korolev într-un dispensar obișnuit. Odată a fost, poate, singura persoană care mergea regulat din casă în casă cu oameni care sufereau de demență.
Desigur, s-a acumulat o mulțime de experiență interesantă. Adesea, rudele pacientului se confruntă cu poziția medicilor: „Ce vrei? El a vandut..." Cel mai strălucit răspuns, după părerea mea, l-a dat o rudă a unei bunici în vârstă, care a spus: „Ce vreau? Mi-aș dori ca atunci când ea a murit, să fiu mai puțin vinovat. Vreau să fac ceea ce aș putea face pentru ea!”
Medicul vrea mereu să fie eficient, vrea să vindece pacientul. Și bătrânețea nu poate fi vindecată. Și se creează iluzia că nu are nimic de-a face cu bătrânii. Cu această iluzie trebuie să luptăm astăzi.
Nu există un diagnostic de „bătrânețe”, există boli care trebuie tratate, ca orice boală la orice vârstă.
2. Dementa nu trebuie tratata deoarece este incurabila.
Într-un astfel de caz, orice boli cronice nu trebuie tratată și totuși aproximativ 5% dintre demențe sunt potențial reversibile. Ce înseamnă „potențial reversibil”? Cu un tratament adecvat din timp pentru unele tipuri de demență, demența poate fi vindecată. Chiar și cu procese ireversibile, într-un stadiu incipient, demența se poate retrage pentru un timp, iar simptomele pot scădea. Dacă este tratat corespunzător.
5% este puțin? Multe la scară generală, deoarece conform datelor oficiale în Rusia există aproximativ 20 de milioane de oameni care suferă de demență. De fapt, cred că această cifră este subestimată de o dată și jumătate până la două ori, deoarece demența este de obicei diagnosticată târziu.
3. „De ce să-l chinuiești cu „chimie”?”.
De asemenea, o încălcare a eticii: nu este de la noi să decidem toate acestea. Când tu însuți te îmbolnăvești, nu trebuie să fii „chinuit” cu medicamente? De ce o persoană în vârstă nu poate primi același ajutor ca o persoană mai tânără? O ipocrizie uimitoare, rudele spun: „Să nu-l chinuim pe bunicul nostru cu chimie”, și apoi. Când bunicul îi înfurie și îi aduce la „căldură albă”, îl pot lovi, îl pot lega.
Adică nu trebuie să „chinuiești cu chimie”, dar poți învinge? O persoană în vârstă nu poate merge singur la medic, iar noi trebuie să ne asumăm această funcție.
4. „Doctore, lasă-l să doarmă…!”.
Oamenii îndură săptămâni, uneori luni, tulburări de comportament groaznice și tulburări de somn din cauza demenței rudelor, apoi, clătinându-se, vin la un psihiatru și spun: „Domnule, nu avem nevoie de nimic, lasă-l doar să doarmă. ” Desigur, somnul este foarte important, trebuie organizat, dar somnul este vârful aisbergului, dacă doar îmbunătățiți somnul, acest lucru nu va ajuta prea mult o persoană cu demență.
Insomnia este un simptom. Și, prin urmare, este posibil să adormi un bunic, dar este imposibil să-l ajuți de demență în acest fel.
Din anumite motive, mediul pacientului - persoane apropiate, asistente, medie personal medical, unii neurologi și terapeuți – ei cred că este foarte greu să îmbunătățești somnul, să îndepărtezi agresivitatea, să înlături ideile nebunești. De fapt, aceasta este o adevărată provocare. Nu putem vindeca o persoană, dar să ne asigurăm că este confortabil pentru noi în îngrijire și, în același timp, se simte mai mult sau mai puțin bine este o sarcină reală.
Rezultatul iluziilor: Suferința inutilă a pacientului și a mediului său.
Agresivitatea, iluziile, tulburările de comportament și de somn și multe altele pot fi oprite, iar dezvoltarea demenței poate fi oprită pentru un timp sau încetinită.

3 D: depresie, delir, demență
Există trei teme principale cu care îngrijitorii și medicii se confruntă în psihiatrie geriatrică:
1. Depresie
- Depresia este o stare de spirit cronic scăzută și incapacitatea de a se bucura.
- Frecvent la bătrânețe
- La această vârstă, poate fi percepută ca o normă de către pacient și alții
- Afectează puternic toate bolile somatice și le agravează prognosticul
Dacă o persoană, indiferent de vârstă, este cronic incapabilă să experimenteze bucurie, este depresie. Fiecare are propria experiență a bătrâneții. Mi-ar plăcea foarte mult ca cu ajutorul meu să ne formăm o imagine a bătrâneții la Japonia, când economisim bani la pensie și mergem undeva, și nu stăm pe scaun drept.
Între timp, imaginea bătrâneții în societatea noastră este destul de deprimantă. Pe cine reprezentăm când spunem „bătrân”? De obicei, un bunic îndoit care rătăcește pe undeva sau o bunica furioasă și neliniştită. Și, prin urmare, atunci când o persoană în vârstă stare rea de spirit, este acceptat ca normal. Este cu atât mai normal când bătrânii care au trăit până la 80-90 de ani spun: „Suntem obosiți, nu vrem să trăim”. Nu este corect!
Atâta timp cât o persoană este în viață, ar trebui să vrea să trăiască, aceasta este norma. Dacă o persoană, în orice situație, nu vrea să trăiască, aceasta este depresie, indiferent de vârstă. Ce e în neregulă cu depresia? Afectează negativ bolile somatice și înrăutățește prognosticul. Știm că persoanele în vârstă au de obicei o mulțime de boli: Diabet al doilea tip, angina pectorală, hipertensiune arterială, dureri de genunchi, dureri de spate și așa mai departe. Chiar și uneori vii la un apel, întrebi o persoană în vârstă ce doare, el spune: „Totul doare!”. Și înțeleg ce vrea să spună.
Atât bătrânii, cât și copiii suferă de depresie în organism. Adică, de fapt, răspunsul „totul doare” poate fi tradus în limba noastră astfel: „Ma doare sufletul, în primul rând, și totul vine din asta”. Dacă o persoană este deprimată, tristă, îi sare presiunea, zahăr, până când eliminăm această tristețe și depresie, pare puțin probabil să normalizăm alți indicatori.
Concluzie: depresia este rareori diagnosticată și tratată. Drept urmare: durata și calitatea vieții sunt mai mici, iar altele sunt mai proaste.
2. Delirium (confuzie)
1) Încețoșarea conștiinței: pierderea contactului cu realitatea, dezorientare, cu vorbire și activitate motrică haotică, agresivitate.
2) Apare adesea după leziuni, mișcări, boli
3) Adesea apare acut seara sau noaptea, poate trece si reia
4) De multe ori o persoană nu își amintește sau își amintește vag ceea ce a făcut într-o stare de confuzie
5) Agravat de un tratament greșit
Întâlnim subiectul delirului la oameni din Varsta frageda, în principal la utilizare pe termen lung alcool. Acesta este „tremens delirant” - halucinații, iluzii acute de persecuție și așa mai departe. La o persoană în vârstă, delirul poate apărea după traumatisme fizice sau psihice, mutare în alt loc, boli corporale.
Chiar alaltăieri, am fost la un apel la o femeie care are deja sub o sută de ani. Ea a trăit întotdeauna aproape independent - cu un asistent social în vizită, rudele cumpărau mâncare. Avea demență, dar ușoară, până la un moment dat nu a fost critică.
Și așa cade noaptea, își rupe colul femural și chiar în prima noapte după fractură începe confuzia în ea. Nu recunoaște pe nimeni, țipă: „Unde mi-ai pus mobila, lucrurile mele?” Începe să intre în panică, să se enerveze, să se ridice cu piciorul rupt și să fugă undeva.
Un motiv comun pentru începutul confuziei este mutarea. Aici un bătrân locuiește singur, se servește la oraș sau la țară. Mediul îl ajută - vecinii cumpără alimente, bunicile vin în vizită. Și deodată îi sună rudele și spun: „Bunicul tău este ciudat”. Le-a dat porcilor ce le-a dat găinilor, găinilor ce le-a dat porcilor, a rătăcit noaptea undeva, abia prins și tot așa, vorbește. Rudele vin și-l iau pe bunicul.
Și aici apare o problemă, pentru că bunicul, deși nu se descurca bine cu găinile și porcii, măcar știa unde este toaleta, unde sunt chibriturile, unde este patul lui, adică s-a orientat cumva în locul obișnuit. . Iar după mutare nu se orientează deloc. Și pe acest fundal, de obicei noaptea, începe confuzia - bunicul este sfâșiat „acasă”.
Uneori, rudele, uimite de o asemenea perseverență, îl iau cu adevărat acasă, ca să se liniștească în privința găinilor... Dar asta nu duce la nimic, pentru că în următoarea intrare același bunic este dornic să „meargă acasă”, deși a trăit. în acest apartament toată viața lui .
Oamenii, în momentul confuziei, nu înțeleg unde sunt și ce se întâmplă în jur. Confuzia apare adesea în mod acut, seara sau noaptea și poate dispărea de la sine dimineața după somn. Adică noaptea cheamă o ambulanță, medicul face o injecție, spune: cheamă un psihiatru, iar dimineața pacientul se trezește calm și nu-și amintește nimic. Deoarece confuzia este uitată (amnezică), persoana nu își amintește, sau își amintește foarte vag ceea ce a făcut într-o stare de confuzie.
Confuzia este însoțită cel mai adesea de agitație psihomotorie: vorbire, motrică, apare de obicei noaptea și, ceea ce este deosebit de neplăcut, este agravată de un tratament incorect.
Când somnul este perturbat la vârstnici, ce medicament este de obicei sfătuit de un terapeut, un neuropatolog? Phenazepam este un tranchilizant cu benzodiazepine. Acest medicament poate trata anxietatea și insomnia. El calmeaza si calmeaza.
Dar cu confuzie (din cauza tulburărilor organice ale creierului), fenazepamul acționează invers - nu calmează, ci excită. Auzim adesea astfel de povești: a venit o ambulanță, a dat fenazepam sau a făcut relaniu intramuscular, bunicul a uitat timp de o oră, apoi a început să „alergă de-a lungul tavanului”. Întregul grup de tranchilizante cu benzodiazepine funcționează adesea invers (paradoxal) la persoanele în vârstă.
Și despre fenazepam: chiar dacă bunicii tăi îl folosesc în limite rezonabile, ține cont că, în primul rând, dă dependență și creează dependență, iar în al doilea rând, este un relaxant muscular, adică relaxează mușchii. Persoanele în vârstă, când își măresc doza de fenazepam, se trezesc, de exemplu, noaptea pentru a merge la toaletă, cad, își rupă șoldurile și atât.

Uneori încep să trateze și insomnia sau confuzia la bunici cu fenobarbital, adică Valocordin sau Corvalol, care îl conțin. Dar fenobarbital, deși într-adevăr un somnifer foarte puternic, anti-anxietate și anticonvulsivant De asemenea, creează dependență și creează dependență. Adică, în principiu, îl putem echivala cu drogurile narcotice.
Prin urmare, în Rusia avem un fenomen atât de specific precum bunicile korvalolshchik. Acestea sunt bunicile care cumpără un număr mare de sticle de Valocordin sau Corvalol într-o farmacie și beau mai multe pe zi. De fapt, sunt dependenți de droguri, iar dacă nu îl beau, a) nu vor adormi; b) vor dezvolta tulburări de comportament asemănătoare sevraj la un alcoolic. Adesea au vorbire neclară precum „terci în gură” și un mers clătinat. Dacă vezi că dvs persoana apropiata bea în mod regulat aceste medicamente fără prescripție medicală - vă rugăm să țineți cont de acest lucru. Ele trebuie înlocuite cu alte medicamente fără astfel de efecte secundare.
Concluzia: atunci când confuzia nu este abordată în stadiile incipiente, nu caută cauze, nu sunt tratate în același mod, ca urmare - suferința pacientului și a întregii familii, fuga asistentelor.
3. Dementa
Demența este demența dobândită: tulburări de memorie, atenție, orientare, recunoaștere, planificare, critică. Încălcarea și pierderea competențelor profesionale și de zi cu zi.
- Rudele, și uneori chiar medicii, „observă” demența doar în stadii avansate
- Tulburările ușoare și uneori moderate sunt considerate norma la vârstnici și senile.
- Demența poate începe cu tulburări de personalitate
- Adesea este folosit un tratament greșit
Ce părere aveți, dacă aduceți o persoană în vârstă medie în vârstă de 70 de ani cu o deficiență de memorie și o orientare la o programare la neurolog, ce diagnostic va primi cel mai probabil? El va primi un diagnostic de „encefalopatie discirculatorie” (DEP), care, tradus în rusă, înseamnă „o tulburare a funcțiilor creierului din cauza circulației sanguine afectate prin vasele sale”. Cel mai adesea, diagnosticul este greșit și tratamentul este greșit. Non-accident vascular cerebral, dar o formă pronunțată a cursului bolii cerebrovasculare (DEP), este severă și relativ boala rara. Astfel de pacienți nu merg, vorbirea lor este afectată, deși este posibil să nu existe asimetrie în ton (diferențe în activitatea mușchilor din jumătatea stângă și dreaptă a corpului).
Există o problemă tradițională în Rusia - supradiagnosticarea probleme vasculare creierul și subdiagnosticarea așa-ziselor probleme atrofice, care include Alzheimer, Parkinson și multe altele. Din anumite motive, neuropatologii de pretutindeni văd probleme cu vasele de sânge. Dar dacă boala se dezvoltă fără probleme, treptat, încet, cel mai probabil nu are legătură cu vasele.
Dar dacă boala se dezvoltă brusc sau spasmodic, aceasta este demența vasculară. Destul de des, aceste două condiții sunt combinate. Adică, pe de o parte, există un proces lin de moarte a celulelor creierului, ca în boala Alzheimer, iar pe de altă parte, „catastrofele” vasculare apar și pe acest fundal. Aceste două procese se „hrănesc” reciproc, astfel încât chiar și ieri un bătrân bine îngrijit poate „să pătrundă într-un pic”.
Rudele și medicii nu observă întotdeauna demența sau o observă doar în stadii avansate. Există un stereotip conform căruia demența este atunci când o persoană stă întinsă într-un scutec și „suflă bule”, iar atunci când, de exemplu, își pierde anumite abilități gospodărești, acest lucru este încă normal. De fapt, demența, dacă se dezvoltă foarte lent, cel mai adesea începe cu tulburări de memorie.
Cazul clasic este demența de tip Alzheimer. Ce inseamna asta? O persoană își amintește bine evenimentele din viața sa, dar nu își amintește ce s-a întâmplat tocmai acum. De exemplu, la recepție întreb o persoană în vârstă, el îi recunoaște pe toți, știe totul, își amintește adresa, iar apoi îi spun: „Ați luat micul dejun azi?”. - „Da”, - „Ce ai mâncat la micul dejun?” - Tăcere, nu-și amintește.
Există, de asemenea, un astfel de stereotip încât demența este ceva legat de memorie, atenție, orientare. De fapt, există tipuri de demență care încep cu tulburări de caracter și de comportament. De exemplu, demența frontotemporală sau boala Pick, așa cum se numea înainte, poate începe cu o tulburare de personalitate. O persoană aflată în primele stadii de demență devine fie ușurată în mod satisfăcător - „marea este până la genunchi”, fie invers, foarte închisă, absorbită de sine, apatică și neglijentă.
Probabil vrei să mă întrebi: unde se află, de fapt, acea graniță condiționată, între normalul încă și deja apariția demenței? Există diferite criterii pentru această limită. ICD (International Disease Qualification) indică faptul că demența este o încălcare a funcțiilor corticale superioare cu o încălcare a abilităților casnice și profesionale. Definiția este corectă, dar este prea vagă. Adică îl putem aplica atât în stadii avansate, cât și în stadii incipiente. De ce este atât de important să definim granița? Acest moment nu este doar medical. Apar adesea probleme juridice: probleme de moștenire, capacitate juridică etc.
Două criterii vor ajuta la determinarea limitei:
1) Dementa se caracterizeaza prin tulburare de critica. Adică, o persoană nu își mai tratează problemele cu critici - la tulburările de memorie, practic. El nu le observă sau subminează amploarea problemelor sale.
2) Pierderea autoservirii. Atâta timp cât o persoană are grijă de sine, putem presupune implicit că nu există demență.
Dar și aici există un punct subtil - ce înseamnă „se servește singur”? Dacă o persoană există deja în grija ta, dar funcționează într-un apartament, asta nu înseamnă că nu există demență. Se poate foarte bine să se dezvolte deja ușor, doar că o persoană din mediul său obișnuit nu o detectează. Dar, de exemplu, nu poate merge să plătească singur conform chitanței: se încurcă, nu înțelege ce și unde să plătească, nu este în stare să numere schimbarea etc.
Iata greseala: tulburarile usoare si lente sunt considerate norma la varsta in varsta si senila. Acest lucru este foarte rău, deoarece tulburările ușoare și lente pot fi tratate eficient. Dacă vă aduceți ruda într-un stadiu incipient al demenței, aceasta poate fi gestionată cu medicamente care nu vindecă demența, dar sunt excelente pentru a o ține. Uneori de mulți, mulți ani.
Concluzia: demența este diagnosticată târziu, tratată incorect. Drept urmare, oamenii apropiați trăiesc mai puțin, mai rău, suferă ei înșiși și provoacă suferință altora.
De unde ar trebui să începi dacă o persoană dragă are demență? Un răspuns foarte neobișnuit: ai grijă de îngrijitor!
Normalizat stare de spiritîngrijitor, noi:
– Îmbunătățirea calității îngrijirii;
– Efectuăm prevenirea „sindromului de epuizare” în rândul rudelor și îngrijitorilor. Dacă explici „pe degete”, cei care sunt în apropiere trec prin etapele de agresivitate, depresie și somatizare;
– Păstrăm îngrijitori buni și sănătate pentru cei dragi care poartă povara îngrijirii;
– Dacă îngrijitorul lucrează, îi îmbunătățim performanța și uneori își păstrăm locul de muncă.
Are cineva o versiune a motivului pentru care trebuie să începi cu tine când ai grijă de o persoană dragă cu demență? Amintiți-vă de 3D, unde depresia este pe primul loc. Îngrijitorul este de fapt mult mai vulnerabil decât pacientul cu demență.
Un pacient cu demență s-ar putea să nu mai înțeleagă nimic, considerați-vă o nepoată, un vecin, o asistentă în loc de o fiică. Și mai trebuie să asigurați pacientul - social, legal, medical. Daca pui pacientul in centru, sau mai bine zis, boala lui, in timp vei sta intinsa langa pacient. Doar prin normalizarea stării îngrijitorului, îmbunătățim calitatea îngrijirii și ajutăm însuși pacientul.
Sindromul Burnout are trei etape condiționale: agresivitate, depresie, somatizare. Agresivitate – adesea ca iritabilitate, varianta clasică este astenia (slăbiciune, oboseală).
Depresia urmează agresiunii dacă îngrijitorul nu are ocazia să se odihnească. Aceasta este faza apatiei, când o persoană nu mai are nevoie de nimic, merge ca un „zombi”, tace, plânge, automat îi pasă și nu mai este printre noi. Aceasta este o etapă mai severă de burnout.
Dacă în această etapă nu avem grijă de noi, apare somatizarea. Pur și simplu, o persoană poate muri pur și simplu. Asistentul își dezvoltă propriile boli și devine el însuși handicapat.
Este imposibil să înșeli realitatea. Dacă îți pasă fără să ai grijă de tine, atunci după un timp tu însuți vei muri. .
Ce se poate face când tratament adecvatși îngrijirea unei rude dement?
– Identificarea și tratarea „demențelor potențial reversibile” și pseudodemențelor depresive;
– Prelungiți viața și calitatea vieții unei persoane dragi dacă demența este incurabilă;
– Eliminați suferința unei persoane în vârstă, tulburările de comportament, tulburările psihotice;
În 5% din cazuri, demența poate fi vindecată. Există demențe cu hipotiroidism, cu hipertiroidism, cu lipsă de vitamina B-12, acid folic, hidrocefalie normotensivă și așa mai departe.
Dacă nu putem vindeca demența, trebuie să înțelegem că durează, în medie, patru până la șapte ani de la momentul diagnosticării până la moartea persoanei dragi. De ce ar trebui să transformăm acești ani în iad? Să eliminăm suferința unei persoane în vârstă și să ne salvăm sănătatea și munca.

Întrebări:
– Dacă observ niște abateri de comportament la o rudă, dar ea nu recunoaște acest lucru și nu vrea să fie tratată?
– În dreptul medical, există Legea federală „Cu privire la îngrijirea psihiatrică și garanțiile drepturilor cetățenilor în furnizarea acesteia”. Consider că toți cei care îngrijesc pacienții cu demență, din cauza situației sociale și medicale și juridice dificile, trebuie să citească și să cunoască această lege. În special despre observația de către un psihiatru: cum poate fi invitat un psihiatru, în ce cazuri poate un psihiatru să îndrume involuntar un pacient la spital și când să refuze etc.
Dar, în practică, dacă vedem demență, încercăm să începem să o tratăm cât mai curând posibil. Deoarece obținerea permisiunii de la instanță pentru o examinare este o perioadă foarte lungă, iar boala progresează, rudele înnebunesc. Aici trebuie amintit că medicamentele psihotrope pentru pacienții cu demență nu pot fi lăsate pe mâini. Ai nevoie de un control strâns. Uită să le ia, sau uită că le-au luat și iau mai multe. Sau nu o iau intenționat. De ce?
- Idei de daune, care se formează pe fondul tulburărilor de memorie. Adică o persoană în vârstă, deja cuprinsă de anxietate paranoică, își ia actele, banii și îi ascunde, apoi nu-și poate aminti unde le-a pus. Și cine a furat? Fie rude, fie vecini.
- Idei de otrăvire. Această problemă poate fi rezolvată dacă începeți tratamentul cu medicamente în soluție. Apoi, când această idee dispare la o persoană, acesta acceptă să ia droguri pentru memorie în mod voluntar.
- Cereri sexuale neadecvate. Am încercat să vorbesc puțin despre asta la Conferință. Un subiect foarte dificil. Suntem obișnuiți cu faptul că îngrijitorii pot abuza sexual pe îngrijitorii neputincioși. Dar se întâmplă și invers: lipsit de critici și „frâne”, secția săvârșește acte depravate față de minori etc. Acest lucru se întâmplă mult mai des decât cred mulți oameni.
– Ce poate fi asociat cu un refuz complet de hrană și apă pentru stadii târzii demenţă?
- În primul rând, este necesar să găsim și să tratăm depresia.
- Depresie (fără poftă de mâncare);
- Idei de otrăvire (schimbări ale gustului, s-a adăugat otravă);
- Boli somatice concomitente cu intoxicație.
- Dacă aveți un înlocuitor, cel mai bun mod când sunteți obosit este să lăsați un post pentru o perioadă. Un înlocuitor poate fi găsit dacă îți stabilești un astfel de obiectiv.
- Dacă este imposibil să pleci și să te odihnești, tratăm „sindromul de epuizare” cu medicamente.
Trebuie avut în vedere că îngrijirea unei persoane în vârstă este o muncă grea fizică și morală, care, pentru noi, rudele, nu este plătită. De ce altfel este sindromul de epuizare atât de relevant? Dacă ai fi plătit cu bani pentru îngrijire, nu te-ai epuiza atât de repede. Îngrijirea plătită în mod corespunzător este prevenirea sindromului de epuizare.
Dar este și mai greu să reconstruiești în interior, să recunoști că persoana iubită este bolnavă, să preiei controlul asupra situației în propriile mâini și, în ciuda oboselii și a necazurilor, să încerci să te bucuri de această viață. Pentru că nu va fi altul.
Dacă sunteți pe moarte sau aveți grijă de o persoană pe moarte, este posibil să aveți întrebări despre cum va fi procesul de moarte din punct de vedere fizic și emoțional. Următoarele informații vă vor ajuta să răspundeți la câteva întrebări.
Semne de apropiere a morții
Procesul morții este la fel de divers (individual) ca și procesul nașterii. Este imposibil de prezis ora exactă a morții și cum va muri exact o persoană. Dar oamenii care sunt la un pas de moarte experimentează multe dintre aceleași simptome, indiferent de tipul de boală.
Pe măsură ce moartea se apropie, o persoană poate experimenta unele schimbări fizice și emoționale, cum ar fi:
Somnolența și slăbiciunea excesivă, în același timp scad perioadele de veghe, energia se estompează.
Modificările respiratorii, perioadele de respirație rapidă sunt înlocuite cu opriri respiratorii.
Auzul și vederea se schimbă, de exemplu, o persoană aude și vede lucruri pe care alții nu le observă.
Pofta de mâncare se înrăutățește, persoana bea și mănâncă mai puțin decât de obicei.
Modificări ale sistemului urinar și gastrointestinal. Urina dvs. poate deveni maro închis sau roșu închis și este posibil să aveți, de asemenea, scaune proaste (dure).
Temperatura corpului variază de la foarte mare la foarte scăzută.
Schimbări emoționale, persoana nu este interesată de lumea exterioară și detaliile individuale ale vieții de zi cu zi, cum ar fi ora și data .
O persoană pe moarte poate prezenta alte simptome, în funcție de boală. Discutați cu medicul dumneavoastră despre ce să vă așteptați. De asemenea, puteți contacta Programul de asistență pentru bolnavi terminali, unde vă vor răspunde la toate întrebările referitoare la procesul de deces. Cu cât tu și cei dragi știi mai multe, cu atât vei fi mai pregătit pentru acest moment.
Somnolență excesivă și slăbiciune asociată cu apropierea morții
Pe măsură ce moartea se apropie, o persoană doarme mai mult și devine din ce în ce mai dificil să se trezească. Perioadele de veghe devin din ce în ce mai scurte.
Pe măsură ce moartea se apropie, oamenii cărora le pasă de tine vor observa că nu răspunzi și că ești într-o situație foarte mare somn adinc. Această stare se numește comă. Dacă sunteți în comă, atunci veți fi legat de pat și toată lumea nevoi fiziologice(scăldat, întoarcere, mâncare și urinare) va trebui să fie controlat de altcineva.
Slăbiciunea generală este un eveniment foarte frecvent pe măsură ce moartea se apropie. Este normal ca o persoană să aibă nevoie de ajutor pentru a merge, a face baie și a merge la toaletă. În timp, este posibil să aveți nevoie de ajutor pentru a vă răsturna în pat. Echipament medical, ca scaune cu rotile, un premergător sau un pat de spital pot fi de mare ajutor în această perioadă. Acest echipament poate fi închiriat de la un spital sau un centru de boală terminală
*
Modificări respiratorii pe măsură ce moartea se apropie
*
Pe măsură ce moartea se apropie, perioadele de respirație rapidă pot fi înlocuite cu perioade de lipsă de aer.
Respirația ta poate deveni umedă și stagnantă. Acest lucru se numește „zdrănător al morții”. Schimbările în respirație apar de obicei atunci când ești slăbit și scurgeri normale din partea ta tractului respirator iar plămânii nu pot ieși.
Deși respirația zgomotoasă poate fi un semnal pentru cei dragi, cel mai probabil nu veți simți durere și nu veți observa congestie. Deoarece lichidul este adânc în plămâni, este dificil să-l eliminați de acolo. Medicul dumneavoastră vă poate prescrie comprimate orale (atropine) sau plasturi (scopolamină) pentru a ameliora congestia.
Cei dragi vă pot întoarce pe cealaltă parte, astfel încât scurgerea să iasă din gură. De asemenea, pot șterge aceste secreții cu o cârpă umedă sau cu tampoane speciale (puteți întreba la centrul de ajutor pentru bolnavii terminali sau le puteți cumpăra de la farmacii).
Medicul dumneavoastră vă poate prescrie terapie cu oxigen pentru a vă ameliora dificultățile de respirație. Oxigenoterapia te va face să te simți mai bine, dar nu îți va prelungi viața.
*
Schimbări ale vederii și auzului pe măsură ce moartea se apropie
*
Deficiența vizuală este foarte frecventă în ultimele săptămâni de viață. Este posibil să observați că aveți dificultăți în a vedea. Este posibil să vedeți sau să auziți lucruri pe care nimeni altcineva nu le observă (halucinații). Halucinațiile vizuale sunt frecvente înainte de moarte.
Dacă ai grijă de o persoană pe moarte care are halucinații, trebuie să-l înveselești. Recunoașteți ceea ce vede persoana. Negarea halucinațiilor poate supăra persoana pe moarte. Vorbește cu persoana respectivă, chiar dacă este în comă. Se știe că muribundii pot auzi chiar și atunci când sunt într-o comă profundă. Oamenii care au ieșit din comă au spus că aud tot timpul în timp ce erau în comă.
*
halucinații
*
Halucinațiile sunt percepția a ceva care nu există cu adevărat. Halucinațiile pot implica toate simțurile: auzul, văzul, mirosul, gustul sau atingerea.
Cele mai frecvente halucinații sunt vizuale și auditive. De exemplu, o persoană poate auzi voci sau poate vedea obiecte pe care cealaltă persoană nu le poate vedea.
Alte tipuri de halucinații includ halucinațiile gustative, olfactive și tactile.
Tratamentul halucinațiilor depinde de cauza acestora.
*
Apetitul se schimbă pe măsură ce moartea se apropie
Pe măsură ce moartea se apropie, este posibil să mănânci și să bei mai puțin. Este legat de sentiment general slăbiciune și metabolism lent.
Deoarece alimentația este atât de importantă în societate, va fi dificil pentru familia și prietenii tăi să se uite că nu mănânci nimic. Cu toate acestea, modificările metabolice înseamnă că nu aveți nevoie de aceeași cantitate de alimente și lichide ca înainte.
Puteți mânca mese mici și lichide în timp ce sunteți activ și capabil să înghiți. Dacă înghițirea este o problemă pentru dumneavoastră, setea poate fi prevenită umezindu-vă gura cu o cârpă umedă sau cu un tampon special (disponibil la farmacie) înmuiat în apă.
Modificări ale sistemelor urinare și gastrointestinale pe măsură ce moartea se apropie
Adesea, rinichii încetează treptat să producă urină pe măsură ce moartea se apropie. Ca rezultat, urina devine maro închis sau roșu închis. Acest lucru se datorează incapacității rinichilor de a filtra corect urina. Ca urmare, urina devine foarte concentrată. De asemenea, numărul acestuia este în scădere.
Pe măsură ce apetitul scade, apar și unele modificări în intestine. Scaunul devine mai greu și mai greu de eliminat (constipație) pe măsură ce persoana aspiră mai puțin lichid și devine mai slabă.
Ar trebui să spuneți medicului dumneavoastră dacă aveți mișcări intestinale mai puțin de o dată la trei zile sau dacă mișcările intestinale sunt inconfortabile. Pentru a preveni constipația, pot fi recomandați agenți de înmuiere pentru scaun. De asemenea, puteți folosi o clismă pentru a curăța colonul.
Pe măsură ce devii din ce în ce mai slab, este firesc că îți este greu să-l controlezi vezică si intestine. Vezica dvs. poate fi plasată cateter urinar ca mijloc de scurgere prelungită a urinei. Programul de bolnavi terminali poate oferi, de asemenea hârtie igienica sau lenjerie intimă (acestea pot fi achiziționate și de la o farmacie).
Modificări ale temperaturii corpului pe măsură ce moartea se apropie
Pe măsură ce moartea se apropie, partea creierului responsabilă cu reglarea temperaturii corpului începe să funcționeze defectuos. S-ar putea să ai o temperatură ridicată, iar într-un minut îți va fi frig. Mâinile și picioarele tale se pot simți foarte reci la atingere și chiar pot deveni palide și cu pete. Modificările de culoare a pielii se numesc leziuni pete ale pielii și sunt foarte frecvente în ultimele zile sau ore de viață.
Îngrijitorul dumneavoastră vă poate controla temperatura ștergându-vă pielea cu o cârpă umedă, ușor caldă sau dându-vă medicamente precum:
Acetaminofen (Tylenol)
Ibuprofen (Advil)
Naproxen (Alev).
Aspirină.
Multe dintre aceste medicamente sunt disponibile sub formă supozitor rectal dacă aveți dificultăți la înghițire.
Schimbări emoționale pe măsură ce moartea se apropie
Așa cum corpul tău se pregătește fizic pentru moarte, trebuie să te pregătești și emoțional și mental pentru aceasta.
Pe măsură ce moartea se apropie, s-ar putea să-ți pierzi interesul pentru lumea din jurul tău și pentru anumite detalii din viața de zi cu zi, cum ar fi data sau ora. Poți să te închizi în tine și să comunici mai puțin cu oamenii. Poate doriți să comunicați doar cu câteva persoane. Această introspecție poate fi un mod de a-ți lua rămas bun de la tot ceea ce știai.
În zilele care au precedat moartea, este posibil să intrați într-o stare de conștientizare și comunicare unică, care poate fi interpretată greșit de cei dragi. Poți vorbi despre faptul că trebuie să mergi undeva - „du-te acasă” sau „du-te undeva”. Sensul unor astfel de conversații este necunoscut, dar unii oameni cred că astfel de conversații ajută la pregătirea pentru moarte.
Evenimentele din trecutul tău recent se pot amesteca cu evenimente îndepărtate. Vă puteți aminti evenimente foarte vechi în detaliu, dar nu vă amintiți ce s-a întâmplat cu o oră în urmă.
Vă puteți gândi la oameni care au murit deja. Puteți spune că ați auzit sau văzut pe cineva care a murit deja. Cei dragi vă pot auzi vorbind cu persoana decedată.
Dacă ai grijă de o persoană pe moarte, s-ar putea să fii supărat sau speriat de acest lucru. comportament ciudat. Poate doriți să vă aduceți persoana iubită înapoi la realitate. Dacă acest tip de comunicare vă deranjează, discutați cu medicul dumneavoastră pentru a înțelege mai bine ce se întâmplă. Persoana iubită poate cădea într-o stare de psihoză și ți-ar putea fi înfricoșător să o privești. Psihoza apare la mulți oameni înainte de moarte. Poate avea o singură cauză sau poate fi rezultatul mai multor factori. Motivele pot include:
Medicamente precum morfina, sedative și analgezice sau luați prea multe medicamente care nu funcționează bine împreună.
Modificări metabolice, conectat cu temperatura ridicata sau deshidratare.
Metastaze.
Depresie profundă.
Simptomele pot include:
Renaştere.
halucinații.
Stare inconștientă, care este înlocuită de renaștere.
Uneori, delirium tremens poate fi prevenit prin Medicină alternativă, cum ar fi tehnicile de relaxare și respirație și alte metode care reduc nevoia de sedative.
Durere
Îngrijirea paliativă vă poate ajuta să ameliorați simptomele fizice asociate cu starea dumneavoastră, cum ar fi greața sau dificultăți de respirație. Controlul durerii și a altor simptome este o parte importantă a tratamentului și îmbunătățirea calității vieții.
Cât de des o persoană simte durere depinde de starea sa. Unele boli mortale, cum ar fi cancerul osos sau cancerul pancreatic, pot fi însoțite de dureri fizice severe.
O persoană poate să-i fie atât de frică de durere și de alții simptome fizice că s-ar putea să se gândească să se sinucidă cu ajutorul unui medic. Dar durerea de moarte poate fi tratată eficient. Ar trebui să spuneți medicului dumneavoastră și celor dragi despre orice durere. Există multe medicamente și metode alternative (cum ar fi masajul) care vă pot ajuta să faceți față durerii morții. Asigurați-vă că cereți ajutor. Cereți unei persoane dragi să raporteze durerea dumneavoastră medicului dacă nu puteți face acest lucru singur.
Poate vrei ca familia ta să nu te vadă suferind. Dar este foarte important să le spui despre durerea ta, dacă nu o poți suporta, pentru ca ei să consulte imediat un medic.
Spiritualitate
Spiritualitatea înseamnă conștientizarea unei persoane cu privire la scopul și sensul vieții sale. De asemenea, denotă relația unei persoane cu forțe sau energie superioară, care dă sens vieții.
Unii oameni nu se gândesc adesea la spiritualitate. Pentru alții, face parte din viața de zi cu zi. Pe măsură ce te apropii de sfârșitul vieții tale, s-ar putea să te confrunți cu propriile tale întrebări și preocupări spirituale. A fi asociat cu religia îi ajută adesea pe unii oameni să obțină confort înainte de moarte. Alți oameni își găsesc alinare în natură, în munca sociala, consolidarea relațiilor cu cei dragi sau în crearea de noi relații. Gândiți-vă la lucruri care vă pot oferi pace și sprijin. Ce întrebări te preocupă? Căutați sprijin de la prieteni, familie, programe relevante și ghizi spirituali.
Îngrijirea unei rude pe moarte
Sinucidere asistată de medic
Sinuciderea asistată de un medic se referă la practicarea asistenței medicale unei persoane care dorește voluntar să moară. Acest lucru se face de obicei prin prescrierea unei doze letale de medicament. Deși medicul este implicat indirect în moartea unei persoane, el nu este o cauză directă a acesteia. Până acum, Oregon este singurul stat care a legalizat sinuciderea asistată de un medic.
O persoană cu o boală terminală poate lua în considerare sinuciderea cu asistența unui medic. Printre factorii care pot determina o astfel de decizie se numără durerea severă, depresia și teama de dependență de alte persoane. Un muribund se poate considera o povară pentru cei dragi și să nu înțeleagă că rudele sale vor să-i ofere ajutorul lor, ca expresie a iubirii și a simpatiei.
Adesea, o persoană cu o boală terminală are în vedere sinuciderea asistată de un medic atunci când simptomele lor fizice sau emoționale nu se ameliorează. tratament eficient. Simptomele asociate cu procesul de moarte (cum ar fi durerea, depresia sau greața) pot fi controlate. Discutați cu medicul dumneavoastră și cu familia despre simptomele dumneavoastră, mai ales dacă aceste simptome vă deranjează atât de mult încât vă gândiți la moarte.
Controlul durerii și simptomelor la sfârșitul vieții
La sfârșitul vieții, durerea și alte simptome pot fi gestionate eficient. Discutați cu medicul dumneavoastră și cu cei dragi despre simptomele pe care le aveți. Familia este o legătură importantă între dumneavoastră și medicul dumneavoastră. Dacă tu însuți nu poți comunica cu medicul, persoana iubită poate face acest lucru pentru tine. Există întotdeauna ceva ce puteți face pentru a vă ușura durerea și simptomele, astfel încât să vă simțiți confortabil.
Durere fizică
Există multe analgezice disponibile. Medicul dumneavoastră va alege cel mai simplu și cel mai non-traumatic medicament pentru ameliorarea durerii. Medicamentele orale sunt de obicei folosite mai întâi, deoarece sunt mai ușor de luat și mai puțin costisitoare. Dacă durerea nu este acută, medicamentele pentru durere pot fi cumpărate fără prescripția medicului. Acestea sunt medicamente precum acetaminofenul și medicamentele antiinflamatoare nesteroidiene (AINS) precum aspirina sau ibuprofenul. Este important să fii înaintea durerii și să iei medicamentele la timp. Utilizarea neregulată a medicamentelor este adesea cauza tratamentului ineficient.
Uneori, durerea nu poate fi controlată cu medicamente fără prescripție medicală. În acest caz, sunt necesare forme de tratament mai eficiente. Medicul poate prescrie medicamente pentru durere, cum ar fi codeina, morfina sau fentanilul. Aceste medicamente pot fi combinate cu altele, cum ar fi antidepresivele, pentru a vă ajuta să scăpați de durere.
Dacă nu puteți lua pastile, există și alte forme de tratament. Dacă aveți probleme la înghițire, puteți utiliza medicamente lichide. De asemenea, medicamentele pot fi sub formă de:
*
Supozitor rectal. Supozitoarele pot fi luate dacă aveți probleme la înghițire sau vă simțiți rău.
Picături sub limbă. Pe lângă tabletele de nitroglicerină sau spray-urile pentru dureri de inimă, pot fi absorbite forme lichide ale anumitor substanțe, precum morfina sau fentanilul. vase de sânge sub limbă. Aceste medicamente sunt administrate în cantități foarte mici - de obicei doar câteva picături - și sunt mod eficient managementul durerii pentru persoanele cu probleme de înghițire.
*
Tencuieli aplicate pe piele (plasturi transdermici). Acești plasturi permit medicamentelor pentru durere, cum ar fi fentanilul, să treacă prin piele. Avantajul plasturii este că primești instantaneu doza necesară de medicamente. Acești plasturi sunt mai buni pentru a controla durerea decât pastilele. În plus, trebuie aplicat un nou plasture la fiecare 48-72 de ore, iar comprimatele trebuie luate de mai multe ori pe zi.
*
Injecții intravenoase (picuratoare). Medicul dumneavoastră vă poate prescrie tratament cu un ac introdus într-o venă a brațului sau a pieptului dacă aveți dureri foarte severe care nu pot fi controlate prin mijloace orale, rectale sau transdermice. Medicamentele pot fi administrate ca o singură injecție de mai multe ori pe zi, sau continuu în cantități mici. Doar pentru că ești conectat la o picurare nu înseamnă că activitatea ta va fi restricționată. Unii oameni poartă mici pompe portabile care le oferă doze mici de medicamente pe tot parcursul zilei.
*
Injecții în regiunea nervilor spinali (epidurale) sau sub țesutul coloanei vertebrale (intratecală). La durere acută analgezice puternice precum morfina sau fentanilul sunt injectate în zona coloanei vertebrale.
*
Mulți oameni care suferă de dureri severe se tem că vor deveni dependenți de medicamente pentru durere. Cu toate acestea, dependența apare rar la persoanele cu boli terminale. Dacă starea dumneavoastră se îmbunătățește, puteți înceta încet să luați medicamentul, astfel încât dependența să nu se dezvolte.
Analgezicele pot fi folosite pentru a gestiona durerea și pentru a o menține tolerabilă. Dar, uneori, analgezicele provoacă somnolență. Poți să iei doar o cantitate mică de medicamente și să înduri puțină durere și să fii încă activ. Pe de altă parte, poate că slăbiciunea nu contează pentru tine de mare importanta si nu esti deranjat de somnolenta cauzata de anumite medicamente.
Principalul lucru este să luați medicamente într-un anumit program și nu doar atunci când este nevoie. Dar chiar dacă iei medicamente în mod regulat, uneori s-ar putea să simți dureri severe. Aceasta se numește „erupții de durere”. Discutați cu medicul dumneavoastră despre medicamentele care ar trebui să fie la îndemână pentru a vă ajuta să gestionați erupțiile. Și spuneți întotdeauna medicului dumneavoastră dacă încetați să luați un medicament. Încetarea bruscă poate provoca serioase efecte secundareși durere severă. Discutați cu medicul dumneavoastră despre modalități de a gestiona durerea fără medicamente. Alternativă terapie medicală poate ajuta unii oameni să se relaxeze și să atenueze durerea. Puteți combina tratament traditional din metode alternative, ca:
*
acupunctura
aromaterapie
Biofeedback
Chiropractica
Imagini îndreptate
Atingerea Vindecătoare
Homeopatie
Hidroterapie
Hipnoza
Magnetoterapia
Masaj
Meditaţie
Yoga
Pentru mai multe informații, consultați secțiunea Dureri cronice.
stres emoțional
În perioada în care înveți să faci față bolii tale, este normal un scurt stres emoțional. Non-depresia care durează mai mult de 2 săptămâni nu mai este normală și trebuie raportată medicului dumneavoastră. Depresia poate fi vindecată chiar dacă ai boala mortala. Antidepresivele combinate cu consilierea psihologică vă vor ajuta să faceți față suferinței emoționale.
Discutați cu medicul dumneavoastră și cu familia despre stresul emoțional. Deși durerea este o parte naturală a procesului de moarte, aceasta nu înseamnă că trebuie să îndurați dureri emoționale severe. Suferința emoțională poate exacerba durerea fizică. De asemenea, pot reflecta prost asupra relațiilor tale cu cei dragi și te pot împiedica să-ți iei rămas bun de la ei în mod corespunzător.
Alte simptome
Pe măsură ce moartea se apropie, este posibil să aveți și alte simptome. Discutați cu medicul dumneavoastră despre orice simptome pe care le puteți avea. Simptomele precum greața, oboseala, constipația sau dificultățile de respirație pot fi gestionate cu medicamente, diete speciale și oxigenoterapie. Rugați un prieten sau un membru al familiei să descrie toate simptomele dumneavoastră unui medic sau unui lucrător în stadiu terminal. Este util să ții un jurnal și să notezi acolo toate simptomele.
Calea vieții unei persoane se termină cu moartea sa. Trebuie să fii pregătit pentru asta, mai ales dacă în familie există un pacient la pat. Semnele înainte de moarte vor fi diferite pentru fiecare persoană. Cu toate acestea, practica observațiilor arată că este încă posibil să se identifice o serie de simptome comune care prevestesc apropierea morții. Care sunt aceste semne și pentru ce trebuie pregătit?
care prevestesc apropierea morţii. Care sunt aceste semne și pentru ce ar trebui să fii pregătit?
Cum se simte un muribund?
Un pacient imobilizat la pat înainte de moarte, de regulă, experimentează angoasa mentală. Într-o minte sănătoasă este înțelegerea a ceea ce trebuie experimentat. Corpul experimentează anumite schimbări fizice, acest lucru nu poate fi ignorat. Pe de altă parte, se schimbă și fondul emoțional: starea de spirit, echilibrul mental și psihologic.
La unii, interesul pentru viață dispare, alții se închid complet în ei înșiși, iar alții pot cădea într-o stare de psihoză. Mai devreme sau mai târziu, starea se înrăutățește, persoana simte că își pierde propria demnitate, se gândește mai des la o moarte rapidă și ușoară, cere eutanasie. Aceste schimbări sunt greu de observat fără a fi indiferenți. Dar va trebui să vă împăcați cu asta sau să încercați să atenuați situația cu medicamente.
Odată cu apropierea morții, pacientul doarme din ce în ce mai mult, manifestând apatie față de lumea din jurul său. În ultimele momente poate apărea o ameliorare bruscă a stării, se ajunge la punctul în care pacientul care a stat mult timp întins tinde să se ridice din pat. Această fază este înlocuită de relaxarea ulterioară a corpului cu o scădere ireversibilă a activității tuturor sistemelor corpului și atenuarea funcțiilor sale vitale.
Pacient mincinos: 10 semne că moartea este aproape
La sfârșitul ciclului de viață, o persoană în vârstă sau un pacient imobilizat la pat se simte din ce în ce mai slăbit și obosit din cauza lipsei de energie. Drept urmare, este din ce în ce mai mult într-o stare de somn. Poate fi profund sau somnoros, prin care se aud voci și se percepe realitatea înconjurătoare.
Un muribund poate vedea, auzi, simți și percepe lucruri care nu există în realitate, sunete. Pentru a nu deranja pacientul, nu trebuie să negi. Pierderea orientării și confuzia sunt, de asemenea, posibile. Pacientul este din ce în ce mai cufundat în sine și își pierde interesul pentru realitatea din jurul său.
Urina din cauza insuficienței renale se întunecă până la maro cu o nuanță roșiatică. Ca urmare, apare edem. Respirația pacientului se accelerează, devine intermitentă și instabilă.
Sub pielea palidă, ca urmare a unei încălcări a circulației sângelui, apar pete venoase întunecate „mergătoare” care își schimbă locația. De obicei, ele apar mai întâi pe picioare. În ultimele momente, membrele unui muribund se răcesc din cauza faptului că sângele, revărsat din ele, este redirecționat către părți mai importante ale corpului.

Eșecul sistemelor de susținere a vieții
Există semne primare care apar în stadiul inițial în organism persoană pe moarte, și secundare, mărturisesc dezvoltarea proceselor ireversibile. Simptomele pot fi externe sau ascunse.
Tulburări ale tractului gastrointestinal
Cum reacționează pacientul imobilizat la pat? Semnele înainte de moarte, asociate cu pierderea poftei de mâncare și modificarea naturii și volumului alimentelor consumate, se manifestă prin probleme cu scaunul. Cel mai adesea, pe fondul acestui fapt, se dezvoltă constipația.Devine din ce în ce mai dificil pentru un pacient să-și golească intestinele fără un laxativ sau clisma.
Pacienții își petrec ultimele zile ale vieții refuzând cu totul mâncarea și apa. Nu ar trebui să vă faceți prea multe griji pentru asta. Se crede că deshidratarea în organism crește sinteza de endorfine și anestezice, care într-o anumită măsură îmbunătățesc starea generală de bine.
Tulburări funcționale
Cum se schimbă starea pacienților și cum reacționează pacientul imobilizat la aceasta Semnele înainte de moarte, asociate cu slăbirea sfincterelor, în ultimele ore de viață ale unei persoane se manifestă prin incontinență fecală și urinară. In astfel de cazuri, trebuie sa fii pregatit sa ii oferi conditii de igiena, folosind lenjerie intima absorbanta, scutece sau scutece.
Chiar și în prezența apetitului, există situații în care pacientul își pierde capacitatea de a înghiți alimente, iar în curând apă și saliva. Acest lucru poate duce la aspirație.
Cu epuizare severă, când globii oculari sunt foarte înfundați, pacientul nu este capabil să închidă complet pleoapele. Acest lucru are un efect deprimant asupra celor din jur. Dacă ochii sunt în permanență deschiși, conjunctiva trebuie umezită cu unguente speciale sau soluție salină.
Respirație și termoreglare afectate
Care sunt simptomele acestor modificări dacă pacientul este un pacient la pat? Semnele înainte de moarte la o persoană slăbită într-o stare inconștientă se manifestă prin tahipnee terminală - pe fondul mișcărilor respiratorii frecvente, auziți raze de moarte. Acest lucru se datorează mișcării secreției mucoase în bronhiile mari, trahee și faringe. Această situație este destul de normală pentru un muribund și nu îi provoacă suferință. Dacă este posibil să așezați pacientul pe o parte, respirația șuierătoare va fi mai puțin pronunțată.
Începutul morții părții creierului responsabilă de termoreglare se manifestă prin salturi ale temperaturii corpului pacientului într-un interval critic. Poate simți bufeuri și frig brusc. Membrele îngheață, apoi pielea își schimbă culoarea.
Drum spre moarte
Majoritatea pacienților mor în liniște: pierzându-și treptat cunoștința, într-un vis, căzând în comă. Uneori se spune despre astfel de situații că pacientul a murit pe „drumul obișnuit”. Este general acceptat că în acest caz, procesele neurologice ireversibile apar fără abateri semnificative.
O altă imagine se observă în delirul agonal. Deplasarea pacientului spre moarte în acest caz va avea loc de-a lungul „drumului greu”. Semne înainte de moarte la un pacient imobilizat la pat care a pornit pe această cale: psihoze cu excitare excesivă, anxietate, dezorientare în spațiu și timp pe fondul confuziei. Dacă în același timp există o inversare clară a ciclurilor de veghe și somn, atunci pentru familia și rudele pacientului, această afecțiune poate fi extrem de dificilă.
Delirul cu agitație se complică de un sentiment de anxietate, teamă, de multe ori se transformă în nevoia de a merge undeva, de a alerga. Uneori, aceasta este anxietatea de vorbire, manifestată printr-un flux inconștient de cuvinte. Pacientul în această stare poate efectua doar acțiuni simple, fără a înțelege pe deplin ce face, cum și de ce. Abilitatea de a raționa logic este imposibilă pentru el. Aceste fenomene sunt reversibile dacă cauza unor astfel de modificări este identificată la timp și stopată prin intervenție medicală.

Durere
Înainte de moarte, ce simptome și semne la un pacient mincinos indică suferință fizică?
De regulă, durerea necontrolată din ultimele ore ale vieții unui muribund crește rar. Cu toate acestea, este încă posibil. Un pacient inconștient nu vă va putea anunța despre acest lucru. Cu toate acestea, se crede că durerea în astfel de cazuri aduce suferințe chinuitoare. Un semn al acestui lucru este de obicei o frunte încordată și pe ea apar riduri adânci.
Dacă, în timpul examinării unui pacient inconștient, există o presupunere că durerea se dezvoltă, medicul va prescrie de obicei opioide. Ar trebui să fii atent, deoarece acestea se pot acumula și, în timp, exacerba o situație deja dificilă din cauza dezvoltării excitării excesive și a convulsiilor.
Ajutor
Un pacient imobilizat la pat poate suferi o suferință considerabilă înainte de moarte.Ameliorarea simptomelor durerii fiziologice poate fi obținută prin terapie medicamentoasă. Suferința psihică și disconfortul psihologic al pacientului, de regulă, devin o problemă pentru rudele și membrii apropiați ai familiei muribunzilor.
Un medic cu experiență în etapa de evaluare a stării generale a pacientului poate recunoaște simptomele inițiale ale modificărilor patologice ireversibile ale proceselor cognitive. Aceasta este, în primul rând: distragerea atenției, percepția și înțelegerea realității, adecvarea gândirii la luarea deciziilor. De asemenea, puteți observa încălcări ale funcției afective a conștiinței: percepția emoțională și senzorială, atitudinea față de viață, relația individului cu societatea.
Alegerea metodelor de atenuare a suferinței, procesul de evaluare a șanselor și a rezultatelor posibile în prezența pacientului, în cazuri individuale, poate servi în sine ca instrument terapeutic. Această abordare îi oferă pacientului șansa de a realiza cu adevărat că îl simpatizează, dar sunt percepuți ca o persoană capabilă, cu drept de vot și să aleagă posibile modalități de rezolvare a situației.
În unele cazuri, cu o zi sau două înainte de moartea așteptată, este logic să nu mai luați anumite medicamente: diuretice, antibiotice, vitamine, laxative, medicamente hormonale și hipertensive. Nu vor face decât să sporească suferința, să facă pacientul inconfortabil. Ar trebui lăsate analgezice, anticonvulsivante și antiemetice, tranchilizante.
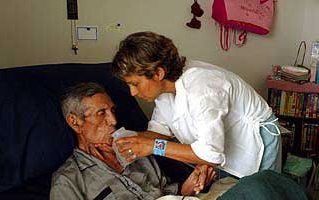
Comunicarea cu o persoană pe moarte
Cum să se comporte rudele, în familia cărora se află un pacient la pat?
Semnele de apropiere a morții pot fi evidente sau condiționate. Dacă există cele mai mici condiții prealabile pentru o prognoză negativă, ar trebui să vă pregătiți din timp pentru ce este mai rău. Ascultând, întrebând, încercând să înțelegeți limbajul non-verbal al pacientului, puteți determina momentul în care modificările stării sale emoționale și fiziologice indică apropierea rapidă a morții.
Persoana pe moarte va ști despre asta - acest lucru nu este atât de important. Dacă realizează și percepe, ameliorează situația. Nu ar trebui făcute promisiuni false și speranțe goale despre recuperarea lui. Trebuie să fie clar că ultima lui voință va fi împlinită.
Pacientul nu trebuie să rămână izolat de afacerile active. Este rău dacă există sentimentul că i se ascunde ceva. Dacă o persoană vrea să vorbească despre ultimele momente ale vieții sale, atunci este mai bine să o facă calm decât să tacă subiectul sau să se plângă de gânduri stupide. Un muribund vrea să înțeleagă că nu este singur, că va fi îngrijit, că suferința nu îl va atinge.
În același timp, rudele și prietenii trebuie să fie gata să arate răbdare și să ofere toată asistența posibilă. De asemenea, este important să asculți, să-i lași să vorbească și să spună cuvinte de mângâiere.
evaluarea medicamentelor
Trebuie să spuneți întregul adevăr rudelor în familia cărora se află un pacient în pat înainte de moarte? Semne ale unei astfel de afecțiuni?
Există situații în care familia unui pacient în stadiu terminal, fiind în întuneric despre starea lui, își cheltuiește literalmente ultimele economii în speranța de a schimba situația. Dar chiar și cel mai impecabil cel mai optimist plan de tratament poate eșua. Se va întâmpla ca pacientul să nu se mai ridice niciodată pe picioare, să nu se mai întoarcă la viața activă. Toate eforturile vor fi zadarnice, cheltuielile vor fi inutile.
Rudele și prietenii pacientului, pentru a oferi îngrijiri în speranța unei recuperări rapide, renunță la locul de muncă și își pierd sursa de venit. În încercarea de a alina suferința, au pus familia într-o situație financiară dificilă. Apar probleme de relație, conflicte nerezolvate din lipsă de fonduri, probleme juridice - toate acestea nu fac decât să agraveze situația.
Cunoscând simptomele apropierii iminente a morții, văzând semne ireversibile ale modificărilor fiziologice, un medic cu experiență este obligat să informeze familia pacientului despre acest lucru. Conștienți, înțelegând inevitabilitatea rezultatului, aceștia se vor putea concentra pe a-i oferi sprijin psihologic și spiritual.

Îngrijire paliativă
Aveți nevoie de ajutor pentru rudele a căror familie este țintă la pat înainte de moarte? Ce simptome și semne ale pacientului indică faptul că trebuie tratată?
Îngrijirile paliative pentru pacient nu vizează prelungirea sau scurtarea vieții acestuia. În principiile sale de aprobare, conceptul de moarte ca proces natural și regulat al ciclului de viață al oricărei persoane. Cu toate acestea, pentru pacienții cu o boală incurabilă, mai ales în stadiul ei progresiv, când toate opțiunile de tratament au fost epuizate, se pune problema asistenței medicale și sociale.
În primul rând, trebuie să aplici pentru ea atunci când pacientul nu mai are posibilitatea de a duce un stil de viață activ sau familia nu are condițiile pentru a asigura acest lucru. În acest caz, se acordă atenție atenuării suferinței pacientului. În această etapă contează nu doar componenta medicală, ci și adaptarea socială, echilibrul psihologic, liniștea sufletească a pacientului și a familiei acestuia.
Un pacient pe moarte are nevoie nu numai de atenție, îngrijire și condiții normale de viață. Pentru el este importantă și ușurarea psihologică, ameliorarea experiențelor asociate, pe de o parte, cu incapacitatea de autoservire, iar pe de altă parte, cu conștientizarea faptului că moartea iminentă este iminentă.Asistente și medici pregătiți în clinicile paliative. cunoaște complexitatea artei de a atenua o astfel de suferință și poate oferi o asistență semnificativă.persoane terminale.
Predictorii morții conform oamenilor de știință
La ce să te aștepți pentru rudele care au un pacient în pat în familie?
Simptomele morții apropiate a unei persoane, „mâncate” de o tumoare canceroasă, au fost documentate de personalul clinicilor de îngrijiri paliative. Conform observațiilor, nu toți pacienții au prezentat modificări evidente în starea fiziologică. O treime dintre ei au avut simptome sau recunoașterea lor a fost condiționată.
Dar la majoritatea pacienților bolnavi în stadiu terminal, o scădere marcată a răspunsului la stimularea verbală a putut fi observată cu trei zile înainte de moarte. Nu au răspuns la gesturi simple și nu au recunoscut expresiile faciale ale personalului care comunica cu ei. „Linia zâmbetului” la astfel de pacienți a fost omisă, s-a observat un sunet neobișnuit al vocii (conexiune de mormăit).
La unii pacienți, în plus, a existat hiperextensie a mușchilor cervicali (relaxare și mobilitate crescută a vertebrelor), au fost observate pupile nereactive, pacienții nu și-au putut închide strâns pleoapele. Dintre tulburările funcționale evidente, a fost diagnosticată sângerare în tractul gastrointestinal (în secțiunile superioare).
Potrivit oamenilor de știință, prezența a jumătate sau mai mult din aceste semne poate indica cel mai probabil un prognostic nefavorabil pentru pacient și moartea lui subită.

Prevestiri și credințe populare
Pe vremuri, strămoșii noștri au acordat atenție comportamentului unei persoane pe moarte înainte de moarte. Simptomele (semnele) la un pacient imobilizat la pat ar putea oferi nu numai moartea, ci și prosperitatea viitoare a familiei sale. Deci, dacă muribundul a cerut mâncare (lapte, miere, unt) în ultimele clipe și rudele i-au dat-o, atunci acest lucru ar putea afecta viitorul familiei. Exista credința că decedatul ar putea lua bogăția și succesul cu ei.
Era necesar să se pregătească pentru moartea iminentă dacă pacientul tremura violent fără un motiv aparent. Se credea că moartea îi privea în ochi. De asemenea, un semn al morții apropiate era un nas rece și ascuțit. Se credea că moartea lui l-a ținut pe candidat în ultimele zile înainte de moartea sa.
Strămoșii erau convinși că, dacă o persoană cu o boală fatală se îndepărtează de lumină și de cele mai multe ori stă întinsă cu fața la zid, el se află în pragul unei alte lumi. Dacă brusc s-a simțit ușurat și a cerut să fie transferat pe partea stângă, atunci acesta este un semn sigur al unei morți iminente. O astfel de persoană va muri fără chin dacă ferestrele și ușile sunt deschise în cameră.

Pacient imobilizat la pat: cum să recunoașteți semnele morții iminente?
Rudele din casa unui pacient pe moarte ar trebui să fie conștienți de ceea ce pot întâlni în ultimele zile, ore, minute din viața lui. Este imposibil să prezici cu exactitate momentul morții și cum se va întâmpla totul. Nu toate simptomele descrise mai sus și un semn înainte de moartea unui pacient imobilizat la pat pot fi prezente.
Etapele morții, ca și procesele originii vieții, sunt individuale. Oricât de greu este pentru rude, trebuie să rețineți că este și mai dificil pentru o persoană pe moarte.Oamenii apropiați trebuie să aibă răbdare și să ofere celui pe moarte condiții maxime posibile, sprijin moral și atenție și îngrijire.Moartea este un rezultat inevitabil al ciclului de viață și acesta nu poate fi schimbat.


