24.05.2018
Efectele secundare ale medicamentelor și de ce nu ar trebui să vă fie frică de ele. Un exercițiu simplu și eficient pentru a preveni sindromul picioarelor neliniştite video
Majoritate medicamente ia înăuntru. Este necesar să se cunoască modul în care medicamentele interacționează cu sucul gastric și alimente, deoarece timpul de administrare a medicamentului (înainte, după sau în timpul meselor) depinde de aceasta. Unele alimente accelerează acțiunea medicamentelor, în timp ce altele le încetinesc, le reduc eficacitatea sau chiar le neutralizează. efect terapeutic. Atunci când alegeți una sau alta formă de dozare, trebuie reținut că preparatele lichide (tincturi, poțiuni etc.) sunt mai puțin afectate de alimente decât cele solide (tablete, pastile etc.), deoarece acestea din urmă rămân mai mult timp în stomac.
Timpul de a lua medicamente
Multe medicamente își schimbă puternic proprietățile sub acțiunea sucului gastric, astfel încât în timpul fabricării ele trebuie să fie închise în cochilii sau capsule care sunt solubile numai în intestine. Sucul gastric contine acid clorhidricși, la o anumită concentrație, poate „digera” un medicament împreună cu alimente. Concentrația (și aciditatea) sucului gastric este deosebit de mare în timpul și imediat după masă. De aceea, majoritatea medicamentelor se recomandă a fi luate înainte de masă, când efectul distructiv al sucului gastric este minim, bea 50-100 ml apă fiartă. Cu toate acestea, există destul de multe excepții de la aceste reguli. Prin urmare, atunci când luați medicamente, trebuie să urmați recomandările medicului sau să vă ghidați după instrucțiunile pentru medicament.
Medicamentele se iau de obicei fie cu 15-30 de minute înainte de masă, fie în timpul meselor, fie la 30-40 de minute după aceasta.
| Grupuri de droguri | Efectul terapeutic și timpul de internare |
| Antibiotice, sulfonamide și antiseptice | Folosit pentru a trata diverse infecții, are un efect antimicrobian, inhibă creșterea bacteriilor.
|
| Antihelmintice | Ucide viermii și scoate-i din corp.
|
| Preparate cu vitamine | A sustine necesar zilnic organism în vitamine, tonifică, îmbunătățește imunitatea.
|
| Hepatoprotectori | Protejați celulele hepatice de distrugere, promovați recuperarea lor.
|
| Medicamente antihipertensive | Reduceți tensiunea arterială.
|
| Medicamente hormonale glanda tiroida | Reglează metabolismul și procesele energetice din organism.
|
| Preparate coleretice și enzimatice | Stimulează secreția de sucuri digestive.
|
| Diuretice | Creșterea debitului de urină, reduce umflarea.
|
| Infuzii, decocturi și alte preparate din plante | Au un tonic, sedativ, antispastic și alte acțiuni.
|
| Agenti invelitoare si antiulcerosi | Reduce aciditatea sucului gastric și previne secreția abundentă a acestuia.
|
| Expectorante și antitusive | Ele ajută la reducerea vâscozității sputei și la separarea acesteia, ameliorează crizele de tuse.
|
| Medicamente antiinflamatoare | Au efecte antiinflamatorii, analgezice și antipiretice.
|
| Agenți antidiabetici | Reduceți glicemia.
|
| Sedative și hipnotice | Au efect calmant, induc somnul.
|
| Înseamnă afectarea circulatia cerebrala | Îmbunătățesc circulația cerebrală, memoria, dilată vasele creierului, elimină amețelile, tinitusul, durerile de cap.
|
| Mijloace pentru tratamentul aterosclerozei | Reduce nivelul de colesterol, îmbunătățește elasticitatea vasculară.
|
| Enterosorbente și laxative | Îndepărtează toxinele, accelerează mișcarea alimentelor și curăță intestinele.
|
Medicamente și alimente
Unele alimente conțin substanțe active care pot modifica efectul medicamentelor: reduc sau măresc eficacitatea acestora, provoacă reacții adverse nedorite.
| Alimente | Interacțiuni medicamentoase |
| Alimente grase |
|
| Alimente bogate în carbohidrați (zaharuri): miere; fructe de pădure frecate cu zahăr; gem; ciocolată, dulciuri; cartof | Reduce eficacitatea sulfonamidelor (Sulfalen, Ftalazol), macrolidelor (Klacid, Sumamed), cefalosporinelor (Cefazolin, Cefalexin) |
| Varză albă, salată verde, ridichi |
|
| viburnum, aronia, căpșuni, sfeclă | Îmbunătățiți efectul medicamentelor care scad tensiunea arterială, ceea ce poate duce la o scădere bruscă a tensiunii arteriale (colaps) |
| Castraveți, dovlecel, pătrunjel | Reduce eficacitatea acidului ascorbic (vitamina C) |
| Alimente, bogat în vitamine K: spanac, ficat de porc, rosii, mazare verde | Reduce eficacitatea anticoagulantelor (heparina, fibrinolizina) |
| Alimente bogate în vitamina B 6: carne, pește, lapte, brânză, soia, porumb, orz, drojdie | Medicamentele psihotrope din grupul levodopa își pierd complet eficacitatea (Nakom, Madopar, Sinemet) |
| Alimente bogate în săruri de potasiu: cartofi jachete, caise uscate, smochine, nuci | Utilizarea simultană cu diuretice care economisesc potasiu (spironolactonă, triamteren) poate duce la tulburări ale ritmului cardiac |
| Alimente bogate in vitamina C: coacaze negre, macese, lamai, mere |
|
| Alimente bogate în tiramină: brânză, brânză, hering murat și afumat | Utilizarea simultană cu antidepresive (Amitriptiline, Insidon, Tritico) poate provoca o creștere bruscă tensiune arteriala, criză hipertensivă, convulsii |
| Alimente care conțin nitrați, care se pot acumula în fructe și legume, în special în rădăcinoase: morcovi, ridichi etc. | Utilizarea simultană cu medicamentele enumerate mai jos poate duce la formarea de compuși cancerigeni periculoși (promovează tumorile) în organism:
|
| Produse care conțin acid folic: fasole, rosii, ficat, rinichi | Odată cu utilizarea simultană a medicamentelor sulfanilamide (Sulfasalazină, Salazopiridazină), eficacitatea acestora este redusă semnificativ. |
Interacțiunile medicamentelor cu lichidele
Tabletele, pastilele și alte forme de dozare solide sunt recomandate a fi înghițite cu lichid pentru a facilita înghițirea.
Trebuie amintit că efectul medicamentului poate depinde de lichidul cu care este spălat. De exemplu, multe antibiotice nu trebuie luate cu lapte, deoarece laptele le încetinește absorbția și, prin urmare, le reduce eficacitatea. Dacă nu există alte instrucțiuni în instrucțiunile pentru medicament, atunci cel mai bine este să beți medicamentul cu 50-100 ml de apă fiartă.
Atenţie! Pentru copii, nu amestecați medicamentele cu laptele și dați într-o sticlă cu mamelon. Gustul neplăcut al medicamentului poate dezvolta în ei o aversiune față de alimente. În plus, o cantitate semnificativă de medicament se poate așeza pe pereții sticlei, pe mamelon și, ca urmare, copilul nu va primi doza necesară de medicament.
| Lichide | Interacțiuni medicamentoase |
| Lapte și produse lactate: chefir, acidophilus, iaurt etc. |
|
| Ape minerale alcaline |
Luarea acestor medicamente cu apă minerală reduce probabilitatea apariției pietrelor la vezică;
|
| Băuturi tonice precum Fanta, Coca-Cola etc. | Reduce eficacitatea și întârzie debutul acțiunii antibioticelor din grupa tetraciclinei (Doxycycline, Metacycline), macrolidelor (Azitromicină, Eritromicină), precum și Kanamicină și Lincomicina |
| Sucuri acide de fructe și legume |
|
| sirop de zahăr | Încetinește absorbția ampicilinei, ibuprofenului, furosemidului, eritromicinei, ceea ce reduce eficacitatea acestor medicamente |
| Cafea ceai | Încetiniți acțiunea și reduceți eficacitatea Aspirinei, Paracetamolului, contraceptivelor orale (Nonovlon, Bisecurin) |
Sursă: Referință enciclopedică. Medicamente moderne. - M.: Russian Encyclopedic Partnership, 2005; M.: OLMA-PRESS, 2005
efect farmacologic
compus complexant. Formează complexe chelate cu ioni de cupru, mercur, plumb, fier, arsenic, calciu, zinc, cobalt, aur. Reduce absorbția cuprului din alimente și elimină excesul său în țesuturi. Kuprenil afectează diverse legături sistem imunitar(suprimarea funcției T-helper a limfocitelor, inhibarea chemotaxiei neutrofilelor și eliberarea enzimelor din lizozomii acestor celule, creșterea funcției macrofagelor). Are capacitatea de a perturba sinteza colagenului, divând legăturile încrucișate dintre moleculele de tropocolagen nou sintetizate. Are efect antiinflamator. Penicilamina este un antagonist al piridoxinei (vitamina B 6).
Farmacocinetica
Aspiraţie
După administrarea medicamentului în interior, penicilamina este absorbită rapid din tractul gastrointestinal, în timp ce Cmax este atinsă după 1,5 ore.
Metabolismul și excreția
Biotransformat în ficat. Este excretat prin rinichi, în principal sub formă de metaboliți. T 1/2 este de 24-75 de ore.
Indicatii
- boala Konovalov-Wilson;
- intoxicații cu cupru, compuși anorganici de mercur, plumb, aur, zinc;
- hemosideroza;
- nefrolitiază cistinică;
- sclerodermie;
- artrita reumatoida;
- ciroza alcoolica a ficatului cu hepatomegalie;
- forma fibroplastică a glomerulonefritei.
Regimul de dozare
Setați individual, în funcție de indicații. Kuprenil se prescrie pe cale orală, cu 1-2 ore înainte de masă sau 2 ore după mese sau altele medicamente. Medicamentul trebuie luat numai cu apă.
La boala Konovalov-Wilson doza de medicament este determinată de cantitatea de cupru excretată în urină în 24 de ore. Adulti la începutul tratamentului, se recomandă prescrierea medicamentului într-o doză zilnică de 250 mg, crescând treptat până la 1,5 g (în cazuri rare, până la 2 g / zi). Doza zilnică se ia fracționat, în timpul zilei. Doza este considerată eficientă dacă excreția zilnică de cupru în urină (după prima săptămână de administrare a medicamentului) depășește 2 mg. În viitor, adecvarea dozei este determinată pe baza nivelului de cupru liber din serul sanguin (cel puțin 10 μg / ml). copii medicamentul este prescris în doză de 20 mg/kg greutate corporală pe zi; maxim doza zilnica- 500 mg.
La otrăvire acută metale adultii Kuprenil este prescris în doză de 0,75-1,5 g/zi; copii- în doză de 30-40 mg/kg/zi.
La cistinurie adultii prescrieți medicamentul în doză de 0,75-2 g / zi în timp ce prescrieți vitamina B 6 și compensând deficiența de cupru. copii prescrieți medicamentul în doză de 90 mg / kg / zi.
La artrita reumatoida si sclerodermia doza inițială a medicamentului este de 125 mg / zi în prima săptămână de tratament cu teste generale regulate de sânge și urină. Din a doua săptămână de tratament, doza este crescută la 250 mg/zi; cu a treia - până la 375 mg / zi. Tratamentul cu ultima doză se efectuează timp de 3 luni. În absența unui efect clinic, doza poate fi crescută cu 125 mg în următoarele 3 luni. Doza maxima- 500 mg/zi; dacă este ineficient, tratamentul trebuie întrerupt. Când starea pacientului se îmbunătățește, terapia medicamentoasă este continuată timp de 1-2 ani, reducând treptat doza la 250 mg, administrată 1 dată în 2 zile.
La ciroza alcoolică a ficatului doza de medicament este de 250-125 mg / zi. Scopul tratamentului este de a reduce treptat dimensiunea ficatului fără a crește citoliza. Terapia se efectuează sub o monitorizare atentă a activității ALT și AST în plasma sanguină. Medicamentul se ia 1 dată/zi pe stomacul gol, cu cel puțin 1 oră înainte sau 2 ore după masă (recomandat înainte de cină) și, de asemenea, nu mai devreme de 1 oră după administrarea oricăror alte medicamente.
Efect secundar
Din lateral sistem digestiv:
anorexie, greață, vărsături, diaree, stomatita aftoasa, glosită, colestază intrahepatică, pancreatită.
Din sistemul hematopoietic: eozinofilie, trombocitopenie, leucopenie, anemie (aplastică sau hemolitică), agranulocitoză.
Din lateral sistemul respirator:
pneumonită interstițială, alveolită fibrozată difuză, sindrom Goodpasture.
Din SNC și periferic sistem nervos:
pierdere totală sau distorsiunea senzațiilor gustative; rar - polinevrita reversibilă (asociată cu deficit de vitamina B6).
Reacții dermatologice: erupții cutanate, necroliză epidermică, alopecie.
Reactii alergice: alveolită alergică, febră, polimiozită, dermatomiozită, reacții asemănătoare lupusului (artralgii, mialgii, erupții cutanate eritematoase, apariția de anticorpi antinucleari și anticorpi la ADN).
Alții: nefrită, mărirea glandelor mamare cu dezvoltarea galactoreei (la femei), miastenia gravis.
Contraindicatii
- agranulocitoza;
- lupus eritematos sistemic;
- miastenia gravis;
insuficiență renală;
- sarcina;
- alaptarea ( alăptarea);
- hipersensibilitate la penicilamină și alte componente ale medicamentului.
Sarcina și alăptarea
Kuprenil este contraindicat pentru utilizare în timpul sarcinii.
Dacă este necesar, utilizarea medicamentului în timpul alăptării ar trebui să decidă întreruperea alăptării.
Instrucțiuni Speciale
Pacienții care iau Kuprenil trebuie să fie sub supraveghere medicală constantă. La începutul tratamentului, complet analize generale sânge (inclusiv număr de trombocite) și urină la fiecare 3 zile, apoi în fiecare săptămână. În fiecare lună, trebuie monitorizate funcțiile rinichilor și ficatului, trebuie efectuată o examinare generală și neurologică a pacientului.
În boala Konovalov-Wilson sau cistinurie, Kuprenil este utilizat în combinație cu piridoxina (datorită restricțiilor alimentare utilizate pentru tratarea acestor boli). Cu tratament de lungă durată, examinare regulată cu raze X sau cu ultrasunete a rinichilor și tractului urinar.
Când apar semne de deficit de piridoxină la pacienții cu artrita reumatoida, iar în cazul în care aceste simptome nu dispar de la sine, piridoxina este prescrisă suplimentar în doză de 25 mg/zi.
În caz de dezvoltare în timpul tratamentului febrei, leziuni ale plămânilor, ficatului, hematologice severe sau tulburări neurologice, miastenia gravis, hematurie, sindrom asemănător lupusului sau alte forme severe efecte secundare medicamentul este anulat și, dacă este necesar, se prescrie GCS. În cazul dezvoltării proteinuriei izolate, dacă aceasta nu crește și nu depășește 1 g/zi, continuați tratamentul cu medicamentul; în alte cazuri se anulează.
Cu prudență și în doze reduse, medicamentul trebuie prescris pacienților cu insuficiență renală.
Pacientul trebuie avertizat că, dacă apar evenimente adverse, trebuie să înceteze imediat administrarea medicamentului și să informeze medicul curant despre simptomele care au apărut. Problema reluării terapiei este decisă de medic individual. În acest caz, medicamentul trebuie prescris, începând cu cea mai mică doză.
Kuprenil poate fi utilizat la cel puțin 6 luni de la eliminarea preparatelor de aur din cauza ineficienței acestora.
Trebuie avută prudență atunci când utilizați Kuprenil cu alte medicamente (inclusiv medicamente antiinflamatoare), care pot provoca disfuncție hepatică.
Dacă este necesară utilizarea preparatelor cu fier în timpul terapiei cu Kuprenil, trebuie respectat un interval de două ore între administrarea acestora.
Kuprenil nu trebuie utilizat concomitent cu medicamente care pot provoca afectarea hematopoiezei măduvei osoase.
Orice interventii chirurgicale(inclusiv stomatologic) în timpul terapiei cu Kuprenil.
Influență asupra capacității de a conduce vehicule și a mecanismelor de control
Medicamentul nu afectează potențial capacitatea de a exercita specii periculoase activități care necesită o atenție sporită și viteza reacțiilor psihomotorii.
Supradozaj
Tratament: dacă este necesar, efectuați o terapie simptomatică.
interacțiunea medicamentoasă
Cu utilizarea simultană a Kuprenil cu medicamente antimalarice, levamisolul și fenilbutazona cresc riscul de efecte secundare ale acestuia din urmă.
Termeni si conditii de depozitare
Medicamentul trebuie păstrat la îndemâna copiilor la o temperatură de 15 ° până la 25 ° C. Perioada de valabilitate - 3 ani.
Condiții de eliberare din farmacii
Medicamentul este eliberat pe bază de rețetă.
FARMACOLOGIE CLINICĂ
001. Cum se modifică volumul de distribuție al medicamentelor liposolubile
la pacientii obezi?
a) scade
c) nu se modifică
d) nu se modifică sau crește
d) creşte
002. Cum se schimbă biotransformarea drogurilor pe fondul fumatului și consumului de alcool?
a) scade
b) scade sau nu se modifică
c) nu se modifică
d) nu se modifică sau crește
d) din ce în ce mai puternic
003. De ce factor principal depinde bioechivalența unui medicament?
a) caracteristicile farmacodinamice ale medicamentelor
b) caracteristici fizico-chimice
c) forma de dozare
d) tehnologia de fabricaţie
e) starea corpului pacientului
004. Ce efecte secundare ale medicamentelor nu depind de doză?
a) asociat cu proprietăți farmacologice LS
b) complicații toxice,
din cauza supradozajului absolut sau relativ
c) efecte secundare datorate încălcării
proprietăți imunobiologice ale organismului
d) reacţii imunologice de tip imediat şi întârziat
e) sindromul de sevraj
005. Care este complicația la nou-născuți
poate provoca introducerea sulfatului de magneziu la femeile însărcinate înainte de naștere?
a) dezvoltarea blocajelor neuromusculare și letargie
b) depresie respiratorie
c) trombocitopenie
d) efect hepatotoxic
e) malnutriţie
006. Ce complicații la nou-născuți
poate determina numirea gravidelor -blocante adrenergice?
a) pierderea auzului
b) afectarea pielii
c) malnutriţia placentei şi a fătului
d) închiderea prematură a canalului arterios
e) sindromul hemoragic
007. Utilizarea cărora medicamente antimicrobiene
cel mai sigur în timpul sarcinii?
a) aminoglicozide
b) cotrimoxazol
c) nitrofurani
d) peniciline
e) fluorochinolone
008. Precizați un antibiotic care nu are activitate antipseudomonală:
a) carbenicilina
b) ampioks
c) ticarcilina
e) azlocilină
d) ceftazidimă
009. Un pacient cu pneumonie care primește tratament cu antibiotice,
a început să se plângă de amețeli,
instabilitate și clătinare la mers.
Ce antibiotic ar putea provoca aceste simptome?
a) ampicilină
b) cefoperazonă
c) gentamicina
d) eritromicină
e) lincomicină
010. Precizați antibioticul care este medicamentul de alegere
în tratamentul infecţiilor cauzate de stafilococ. aureus:
a) penicilina
b) gentamicina
c) azitromicină
d) cloramfenicol
e) amoxicilină-clavulanat
011. Precizați antibioticul, care este medicamentul de alegere
în tratamentul infecțiilor,
cauzate de stafilococ rezistent la meticilină:
a) lincomicină
b) eritromicină
c) vancomicina
d) penicilina
e) oxacilină
012. Specificați antibioticul,
a) ampicilină
b) gentamicina
c) cefoperazonă
d) metranidazol
e) tetraciclina
013. Activ împotriva agenților patogeni atipici
(micoplasmă, chlamydia, legionella):
a) gentamicina
b) eritromicină
c) ampioks
d) cloramfenicol
e) clindamicină
014. Cotrimoxazolul este medicamentul de elecție în tratamentul:
a) pneumonia pneumocystis la pacienții imunodeprimați
b) difterie
c) colangită
d) pneumonie pneumococică
e) dizenteria amibiană
015. Ce antibiotic este contraindicat pacienților,
primiți relaxante musculare sau miastenia gravis?
a) ampicilină
b) gentamicina
c) eritromicină
d) lincomicină
e) ciprofloxacina
016. Pacient cu astm bronșic,
primiți în mod constant inhalații orale de prednison, teopec, berotek,
datorita infectiei bronhopulmonare asociate
au fost prescrise eritromicină și bromhexină.
În a treia zi de tratament, pacientul s-a dezvoltat durere de cap, anxietate,
iritabilitate, palpitații, senzație de întrerupere a inimii,
scăderea tensiunii arteriale, febră, greață, vărsături.
Cu efect toxic cu ce medicament sunt asociate aceste simptome?
a) prednison
b) teopec
c) eritromicină
d) berotek
e) bromhexină
017. Concentrația de teofilină în sânge este redusă de toate aceste medicamente,
a) fenobarbital
b) rifampicina
c) carbamazipină
d) nifedipină
e) fenitoina
018. Concentrația terapeutică medie a teofilinei în plasmă este:
a) 10-20 mcg/ml
b) 25-30 mcg/ml
c) 30-35 mcg/ml
d) 35-40 mcg/ml
e) 5-10 mcg/ml
019. Cu acțiunea combinată a teofilinei și cimetidinei, efectul eufillinei:
a) se intensifică
b) crește sau nu se modifică
c) scade
d) scade sau nu se modifică
d) nu se modifică
020. Durata de acțiune a xantinelor:
a) 1-2 ore
b) 2-3 ore
c) 3-4 ore
d) 6-8 ore
e) 10-12 ore
021. Care este mecanismul de acţiune al agoniştilor 2-adrenergici?
a) inhibarea fosfodiesterazei
b) inhibarea degranulării mastocitelor
c) blocarea receptorilor histaminei
d) inhibarea acţiunii leucotrienelor asupra căilor respiratorii
e) activarea adenilat-ciclazei, creșterea formării cAMP
022. Indicați începutul, acțiunea maximă și durata acțiunii
fenoterol (berotec):
a) imediat, 10 minute, 6 ore
b) 15 minute, 30 minute, 6 ore
c) 2-3 minute, 20 minute, 2,5 ore
d) 5-10 minute, 30 minute, 6 ore
e) 30-40 de secunde, 20 de minute, 3-5 ore
023. Care sunt cele mai frecvente efecte secundare?
forme de glucocorticoizi inhalatori:
a) dezvoltarea osteoporozei
b) hipercortizolism
c) candidoza cavitatii bucale si a faringelui
d) hipertensiune arterială
024. Spre deosebire de propionat de beclometazonă, budesonida are:
a) afinitate mai mare pentru receptorii din plămâni,
suferă o biotransformare activă în ficat
la prima trecere
b) c Mai mult inhibă formarea hidrocortizonului
c) mai des duce la dezvoltarea hiperglicemiei
d) determină mai des o exacerbare a unei infecţii bronho-pulmonare
e) nu există nicio diferență între medicamente
025. Specificați 2-agonist cu acțiune prelungită:
a) salbutamol
b) terbutalină
c) fenoterol
d) sulfat de orciprenalină
e) formoterol
026. Precizați medicamentul care are cel mai puternic efect inhibitor
a) omeprazol
b) cimetidina
c) famotidina
d) sucralfat
pentru tratamentul recurenței ulcerului duodenal:
028. Un pacient care suferă de artrită reumatoidă,
de mult timp primesc AINS.
Ce medicament este indicat pentru acest pacient
pentru a preveni ulcerația?
a) sucralfat
b) gastrocepină
c) ranitidină
d) maalox
e) misoprostol
029. În tratamentul helicobacteriozei, cea mai eficientă aplicare este:
a) ranitidina
b) oxacilină
c) de-nola
d) de-nola + ampicilină (amoxicilină)
e) maalox
030. Cel mai rațional mod de a prescrie antiacide
la pacientii cu ulcer peptic:
a) cu 20 de minute înainte de masă
b) imediat după masă
c) la 20 de minute după masă și noaptea
d) la o oră după masă și noaptea
e) indiferent de aportul alimentar de 4-5 ori pe zi
031. Ce medicamente antihipertensive
acționează în primul rând ca blocante adrenergice postganglionare?
a) pentamină
b) clonidina
c) sulfat de guanetidină
d) anaprilină
e) clortalidonă
032. Ce medicamente antihipertensive
afectează mecanismele neuroumorale de reglare a tensiunii arteriale?
a) clonidina
b) captopril
c) minoxidil
d) guanetidina
e) hidroclorotiazidă
033. Precizați mecanismele acțiune hipotensivă veroshpiron:
a) scăderea activității reninei plasmatice
b) blocarea receptorilor adrenergici
c) o scădere a volumului fluidului circulant
d) scăderea rezistenţei periferice totale
e) antagonist competitiv al aldosteronului
034. Biodisponibilitatea nifedipinei este scăzută datorită:
a) eliminarea presistemică în ficat
b) absorbție scăzută
c) legarea de proteinele plasmatice
d) inactivare în tractul gastrointestinal
035. Precizaţi durata acţiunii hipotensive a unei singure doze de clonidină
atunci când se administrează oral:
a) 1-2 ore
b) 6-8 ore
c) 10-12 ore
d) 2-24 ore
e) până la 3 zile
036. Relieful necomplicat criza hipertensivă ar trebui sa inceapa:
a) cu injecție intramusculară 1,0 ml soluție de clonidină 0,01%.
b) cu 40 mg furosemid pe cale orală
c) cu 10-20 mg nifedipină sublingual
d) cu 40 mg anaprilină în interior
e) cu intravenos 1,0 ml soluţie de fentolamină 0,5%.
037. Captopril este contraindicat la pacientii:
a) ciroza hepatică
b) cu insuficienţă renală cronică
c) cu cor pulmonar
d) cu diabet
e) cu ulcer peptic
038. Precizați mecanismul de acțiune al nitroglicerinei:
a) blocarea receptorilor -adrenergici
b) acţiune antispastică, miotropă
pe musculatura neteda a peretelui vascular
c) blocarea canalelor mici de calciu ale membranei celulare
d) activitate crescută a receptorilor α
peretele vascular al arterelor coronare
e) crește fluxul lent de calciu în celulă
039. Care sunt contraindicațiile pentru prescrierea nitraților?
A) infarct acut miocardului
b) hipertensiune arterială
c) hipotensiune arterială
d) bradicardie
e) blocaj atrioventricular
040. Ce cauzează efectul antianginos al blocantelor -adrenergice?
a) dilatarea vaselor coronare
b) scăderea post- și preîncărcare pe inimă
c) scăderea muncii inimii
d) mecanism central de acţiune
e) necesar crescut de oxigen miocardic
041. Specificați un -blocant al acțiunii selective:
a) certat
b) trazikor
c) whisky
d) sector
042. Care este biodisponibilitatea propranololului atunci când este administrat oral?
043. Care este biodisponibilitatea verapamilului atunci când este administrat oral?
044. Precizați contraindicațiile la numirea nifedipinei:
a) hipertensiune arterială
b) insuficienta cardiaca
c) astmul bronşic
d) hipotensiune arterială
e) blocaj atrioventricular de gradul II
045. Precizați medicamentul aparținând grupei I de medicamente antiaritmice
(acțiune de stabilizare a membranei):
a) lidocaina
b) izoptin
c) cordarone
d) chinidină
e) definin
046. Precizați medicamentul aparținând grupei a 2-a de medicamente antiaritmice
(anestezice locale):
a) mexitil
b) obzidan
c) whisky
d) cordarone
e) novocainamidă
047. Precizați medicamentul aparținând grupei a 3-a de medicamente antiaritmice
(-blocante):
a) lidocaina
b) trazikor
c) cordarone
d) chinidină
e) izoptin
048. Precizați durata de acțiune a lidocainei:
a) 20 de minute
b) 60 de minute
c) 1,5-2 ore
e) 12 ore
049. Precizați timpul de înjumătățire al cordaronei:
a) 4-6 ore
b) 1-2 ore
c) 20-24 ore
050. Precizați ora la care trebuie să ajungeți concentrație maximă izoptină
în plasmă atunci când se administrează oral:
a) 10 minute
b) 50 de minute
c) 1,5-2 ore
d) 8 ore
e) 10 ore
051. Specificați anestezicul local,
cu cel mai pronunțat efect antiaritmic:
a) lidocaina
b) trimekaină
c) xicaină
d) novocaină
e) mexitil
052. Dezvoltarea toleranței la nitrați depinde în principal de:
a) din calea de administrare a nitratului
b) din momentul atingerii concentraţiei maxime în sânge
c) durata acţiunii
d) combinație cu alte medicamente
d) niciunul dintre factorii de mai sus
nu afectează dezvoltarea toleranței
053. Spre deosebire de dinitrat de izosorbid, mononitrat de 5-izosorbid:
a) nu suferă eliminare presistemică primară
la trecerea prin ficat
b) nu determină dezvoltarea toleranţei
c) nu provoacă methemoglobinie
d) nu provoacă dureri de cap
e) nu există diferenţe între medicamente
054. Numiți un agent antiinflamator cu acțiune prelungită:
a) aspirina
b) analgină
c) piroxicam
d) indometacin
e) ortofen
055. La administrarea de salicilați se observă cea mai mică concentrație a acestora:
a) în rinichi
b) în ficat
c) la nivelul miocardului
d) în plămâni
d) în creier
056. Denumiți preparatele glucocorticoizi cu acțiune prelungită:
a) prednison
b) polcortolon
c) dexametazonă
d) Kenalog
e) metilprednisolon
057. Precizati efect secundar Acid nicotinic:
a) lipodistrofie
b) hiperuricemie
c) rabdomioză
d) deficiență de vedere
e) bronhospasm
058. Precizați efectul secundar al sechestranților acizi biliari:
a) mâncărimi ale pielii
b) diaree
c) constipatie
d) deficiență de vedere
e) depresie
059. Ce medicament antihistaminic este contraindicat
a) suprastin
b) pipolfen
c) difenhidramină
d) tavegil
e) fenkarol
060. Ce medicament antihistaminic este contraindicat
în tratamentul reacțiilor alergice la administrarea de medicamente,
a) pipolfen
b) suprastin
c) difenhidramină
d) tavegil
e) fenkarol
061. Timpul de înjumătățire al medicamentelor este:
a) timpul până la atingerea concentrației maxime a medicamentului în plasmă
b) timpul în care medicamentul ajunge în circulaţia sistemică
c) timpul în care medicamentul este distribuit în organism
d) timpul pentru care concentrația medicamentului în plasmă scade cu 50%
e) timpul necesar pentru ca jumătate din doza administrată să ajungă la organul țintă
062. Indicele terapeutic este:
a) doza terapeutică a medicamentului
b) raportul dintre concentrația medicamentului într-un organ sau țesut
la concentrația sa plasmatică
c) intervalul dintre minim și maxim
d) procentul de medicament nelegat la proteine
e) interval între minim și maxim
concentrațiile medicamentului terapeutic
063. Medicamentele receptori competitive includ:
a) medicamente antiinflamatoare nesteroidiene
b) -blocante
c) diuretice de ansă
d) nitraţi
e) fluorochinolone
064. La prescrierea următoarelor medicamente
trebuie luată în considerare atât funcția ficatului, cât și a rinichilor:
a) lipofile, formând metaboliți inactivi
b) lipofile, formând metaboliți activi
c) hidrofil
d) hepatotoxice
e) nefrotoxice
065. Selectivitatea acțiunii unei substanțe medicamentoase depinde de:
a) din timpul de înjumătățire
b) asupra modului de primire
c) din legătura cu proteina
d) asupra volumului de distribuţie
e) asupra dozei
066. Următoarele grupuri de reacții adverse sunt strict dependente de doză:
a) farmaceutic
b) toxice
c) alergice
d) mutagen
e) sindromul de sevraj
067. Enumerați grupurile de medicamente cu un indice terapeutic îngust:
a) blocante
b) peniciline
c) glicozide cardiace
d) metilxantine
e) diuretice puternice
068. Medicamentul de elecție în prezența agenților patogeni atipici
(micoplasma, chlamydia) este:
a) eritromicină
b) metronidazol
c) gentamicina
d) carbenicilina
e) cefuroximă
069. Medicamente de elecție în prezența agenților patogeni atipici
(micoplasma, chlamydia) sunt:
a) macrolide
b) peniciline
c) aminoglicozide
d) cefalosporine
e) sulfonamide
070. Specificați un medicament antibacterian,
având cea mai mare activitate antianaerobă:
a) eritromicină
b) ampicilină
c) tetraciclina
d) gentamicina
e) cefotetan
071. Disbacterioza intestinală
cauza toate cele de mai sus medicamente antibacteriene, În afară de:
a) droguri semisintetice
b) tetracicline
c) fluorochinolone
d) cefalosporine orale
e) macrolide
072. Următoarele medicamente antibacteriene sunt nefrotoxice,
a) gentamicina
b) carbenicilina
c) eritromicină
d) cefazolină
e) vancomicina
073. Precizați medicamentul antibacterian,
inactiv împotriva pneumococului:
a) azitromicină
b) penicilina
c) ceftriaxonă
d) ciprofloxacină
e) cloramfenicol
074. Alegeți o combinație de medicamente antibacteriene,
cu sinergie de acțiune și siguranță:
a) peniciline + tetracicline
b) peniciline + cefalosporine
c) peniciline + macrolide
d) peniciline + aminoglicozide
e) peniciline + sulfonamide
075. Bună penetrare prin bariera hemato-encefalică
următoarele medicamente antibacteriene:
a) penicilinele
b) macrolide
c) tetracicline
d) aminoglicozide
e) cefalosporine
076. Medicamentul de alegere pentru pneumonie lobară este un:
a) cefaclor
b) doxiciclina
c) meticilină
d) cefotaxima
e) penicilina
077. Medicamentul de elecție pentru faringită este:
a) cefaclor
b) tetraciclina
c) ceftazidimă
d) ofloxacina
e) penicilina
078. Noua generație de antibiotice macrolide
are urmatoarele avantaje:
a) biodisponibilitate ridicată
b) o gamă largă de acțiuni antibacteriene
c) acţiune bactericidă
d) timp de înjumătățire lung
e) calea renală de excreţie
079. Fluorochinolonele diferă de chinolone prin următoarele proprietăți:
a) un spectru larg de acţiune antibacterian
b) acţiune bacteriostatică
c) pătrundere mare în țesut
d) efect post-antibacterian
e) calea de administrare orală
080. Alege un medicament,
suprimarea maximă a secreției de acid clorhidric:
a) pirenzepină
b) cimetidina
c) carbenoxolonă
d) antiacide
e) omeprazol
081. Numărul maxim de reacții adverse în rândul blocanților H2
apeleaza:
a) cimetidina
b) roxatidină
c) nizatidină
d) ranitidină
e) famotidina
082. Analogi sintetici ai prostaglandinelor (enprostil, misoprostol)
produce urmatoarele efecte:
a) acţiune antisecretorie
b) secretia de barbiturice
c) formarea mucusului
d) acţiune reparatorie
083. Inhibă metabolismul altor medicamente:
a) omeprazol
b) carbenoxolonă
c) cimetidina
d) famotidina
e) gastrocepină
084. Durata acțiunii antisecretorii a omeprazolului este:
a) 2-4 ore
b) 8-10 ore
c) 16-20 ore
e) 3 zile
085. Specificați medicamentul,
care este un stimulent puternic al formării mucusului în stomac:
a) carbenoxolona
b) platifilin
d) omeprazol
e) metoclopramidă
086. În prezenţa insuficienţei renale
este necesară ajustarea dozei:
a) analogi de prostaglandine
b) omeprazol
c) blocante H2
d) sucralfat
e) anticolinergice
087. Precizați medicamentul antisecretor care blochează „pompa de protoni”
a) metoclopramidă
b) carbenoxolonă
c) pirenzepină
d) sucralfat
e) omeprazol
088. În caz de patologie renală
apar următoarele modificări în farmacogenetica medicamentelor:
a) excreție renală afectată
b) o creștere a concentrației de medicamente în plasma sanguină
c) scăderea legării la proteinele plasmatice
d) o creștere a timpului de înjumătățire
e) scăderea biodisponibilităţii
089. Ciroza hepatică provoacă următoarele modificări ale farmacocineticii medicamentelor:
a) scăderea metabolismului de primă trecere
b) scăderea legării proteinelor plasmatice
c) o creștere a timpului de înjumătățire
d) creşterea biodisponibilităţii
e) scăderea volumului de distribuţie
090. În caz de insuficiență cardiacă
se observă următoarele modificări ale farmacocineticii digoxinei:
a) scăderea absorbţiei tract gastrointestinal cu 30%
b) scăderea legării proteinelor plasmatice
c) metabolism crescut în ficat
d) scaderea excretiei renale
e) o creștere a timpului de înjumătățire
091. Alcoolul cauzează:
a) pentru a crește absorbția medicamentelor
c) să încetinească metabolismul în ficat
d) scăderea excreţiei renale
e) la o creștere a timpului de înjumătățire
092. Nicotina duce la:
a) pentru a reduce absorbția medicamentelor
b) să crească volumul de distribuţie a medicamentelor
c) să crească legătura cu proteinele plasmatice
d) să accelereze metabolismul în ficat
e) pentru a crește excreția renală a medicamentelor
093. În cazul anginei pectorale se indică următoarele:
a) nifedipină
b) propranolol
c) capoten
d) enalapril
e) clonidina
094. In cazul anginei Prinzmetal (vasospastice) este indicat:
a) nifedipină
b) obzidan
c) dipiridamol
d) dopegit
e) captopril
095. Criteriul de eficacitate al unui agent antianginos este:
a) creșterea timpului de încărcare pe PEM > 1 minut
b) creşterea cantităţii de NTG consumat
c) Creșterea timpului VEM - probe >2 minute
d) reducerea timpului de încărcare
e) trecerea pacientului de la a 2-a la a 3-a clasa functionala angină pectorală
096. Medicamentele antianginoase includ:
a) clopoțeii
b) capoten
c) aspirina
d) verapamil
097. Pentru a opri un atac de angină pectorală, se folosesc următoarele:
o incheietura
b) azotat
c) nitroglicerina
d) verapamil
e) diltiazem
098. Din medicamente antianginoase
cu o combinaţie de boală coronariană şi hipertensiune arteriala afișate:
o incheietura
b) verapamil
c) captoprilil
d) clopoțeii
e) enalapril
099. Dezvoltarea toleranței este cel mai probabil atunci când se utilizează:
a) trinitrolonga
b) sustaka
c) nitroglicerină sublinguală
d) izosorbitol-5-mononitrat
e) azotat
100. Metoda de monitorizare a eficacității terapiei antianginoase este:
a) Monitorizare Holter ECG
b) controlul nivelului lipidelor din sânge
c) monitorizarea zilnică a tensiunii arteriale
d) măsurarea funcției respiratorii (funcțiile respirației externe)
e) măsurarea tensiunii arteriale în orto- și clinostază
101. Medicamentul de elecție pentru angina pectorală la un pacient cu bradicardie este:
a) pindolol
b) propranolol
c) verapamil
d) diltiazem
e) metoprolol
102. Medicament de elecție pentru angina pectorală
la un pacient cu insuficiență cardiacă este:
a) verapamil
b) corinfar
c) diltiazem
d) acebutalol
e) nitrorbitol
103. Corticosteroizii inhalatori includ:
a) hidrocortizon
b) beclometazona
c) prednison
d) polcortolon
e) dexametazonă
104. 2-agoniştii selectivi cu acţiune prelungită includ:
a) fluticazonă
b) salmeterol
c) salbutamol
d) fenaterol
e) terbutalină
105. Pentru a opri un atac de astm bronșic, se utilizează următoarele:
a) bromura de ipratropiu
b) teopec
d) salbutamol
e) zaditen
106. Stabilizatorul membranar pentru administrare orală este:
a) ketotifen
b) nedocramil sodic
c) cromoglicat de sodiu
d) suprastin
e) bromura de ipratropiu
107. În sindromul de „blocare” se aplică:
a) salbutamol
b) fenoterol
c) teopec
d) eufillin
e) adrenalină
108. Medicamentele mucolitice includ:
a) codeina
b) cromoglicat de sodiu
c) acetilcisteină
d) salmeterol
e) teofilina
109. Cu utilizare simultană
crește concentrația de teofilină în sânge:
a) ofloxacina
b) peniciline
c) ceftriaxonă
d) gentamicina
e) biseptol
110. Cu utilizare simultană
reduce concentrația de teofilină în sânge:
a) pefloxacina
b) cimetidina
c) rifampicina
d) eritromicină
e) ampioks
111. Cu presiune crescută în artera pulmonară
la un pacient cu astm bronșic:
a) verapamil
b) nifedipină
c) digoxină
e) beclometazona
112. Când astm bronsic pe fundalul bronșită cronică afișate:
a) bromura de ipratropiu
b) adrenalina
c) efedrina
d) ketotifen
e) suprastin
113. Precizați calea preferată de administrare a medicamentului
în insuficiența cardiacă congestivă:
a) rectal
b) sublingual
c) în interior
d) intravenos
e) piele
114. Lista medicamente,
având un efect inotrop pozitiv direct:
a) digoxină
b) dopamina
c) norepinefrină
d) eufillin
e) hidralazina
115. Precizați stările,
creșterea sensibilității la glicozide cardiace:
a) vârsta înaintată
b) tireotoxicoza
c) cor pulmonar
d) hipokaliemie
e) insuficienta cardiaca congestiva
116. Enumerați medicamentele, atunci când interacționați cu care
Concentrația de digoxină în sânge poate crește:
a) fosfogel
b) chinidina
c) verapamil
d) amiodarona
117. Enumeraţi factorii care încetinesc absorbţia glicozidelor cardiace
din tractul gastrointestinal:
a) insuficienta renala cronica
b) insuficienta cardiaca congestiva
c) ulcer gastric
d) administrarea concomitentă cu antiacide
118. Enumeraţi factorii
oferind cea mai mare siguranță și eficacitate a diureticelor
în tratamentul pe termen lung al insuficienței cardiace:
a) dozele maxime
b) doze medii
c) doze minime
d) aportul zilnic
e) recepţie intermitentă
119. Precizați cel mai eficient diuretic
pentru tratamentul insuficientei cardiace congestive
cu dezvoltarea hiperaldosteronismului secundar:
a) acid etacrinic (uregidă)
b) clortalidonă (higroton)
c) acetazolamidă (diacarb)
d) spironolactonă (veroshpiron)
e) triampur
120. Precizați principalul efect terapeutic al nitrosorbidei
la pacientii cu insuficienta cardiaca:
a) extinderea predominant a arteriolelor și scăderea postîncărcării
b) extinderea predominant venulelor și scăderea preîncărcării
c) efect inotrop pozitiv direct
d) creșterea diurezei și scăderea preîncărcării
121. Enumerați medicamentele care au efecte secundare anticolinergice:
a) lidocaina
b) chinidina
c) amiodarona (cordaronă)
d) verapamil
e) procainamidă (novocainamidă)
122. Enumerați grupele de medicamente antiaritmice,
având efect antifibrilator:
a) glicozide cardiace
b) antagonişti de calciu (grupa 4)
c) blocante (grupa 2)
d) amiodarona, tosilat de bretiliu (grupa 3)
e) chinidină, procainamidă și alte medicamente din grupa 1a
123. Lista medicamente,
care poate provoca un atac de tahiaritmie atrială
cu sindrom Wolff-Parkinson-White:
a) digoxină
b) amiodarona
c) verapamil
d) propranolol
e) etmozină
124. Precizați medicamentele, care se caracterizează prin efect aritmogen:
a) aymalin
b) mexiletina
c) propafenona
d) amiodarona
125. Enumeraţi indicaţiile pentru tratamentul cu medicamente antiaritmice:
a) aritmii care provoacă tulburări hemodinamice
b) intoleranţă subiectivă la aritmie
c) încălcarea ritmului gradaţiilor înalte
d) tulburări frecvente de ritm
126. Lista medicamente,
principala actiune antiaritmica a carui
asociate cu prelungirea conducerii atrioventriculare:
a) propranolol
b) lidocaina
c) verapamil
d) digoxină
e) procainamidă
127. Precizați efectele interacțiunii amiodaronei și disopiramidelor
(rhythmylen, norpace):
a) încetinirea metabolismului disopiramidei
b) încetinirea metabolismului amiodaronei
c) risc crescut de efecte secundare ale disopiramidei
d) risc crescut de efecte secundare ale amiodaronei
128. Precizați efectul secundar al nifidepinei:
a) bradicardie
b) bronhospasm
c) umflarea picioarelor si picioarelor
G) Dezvoltare F-V blocadă
e) ulcerogenitate
129. Precizați medicamentul,
mecanismul acțiunii sale hipotensive
este o blocare a receptorilor:
a) clonidina
b) prazosin
c) propranolol
d) capoten
e) verapamil
130. Medicamentul la alegere
la un pacient cu hipertensiune arterială şi insuficiență congestivă circulatia sangelui
este un:
a) enalapril
b) nitrosorbid
c) clonidina
d) adelfan
e) pentamină
131. Medicamentul optim pe termen lung terapie antihipertensivă ar trebui să:
a) afectează metabolismul
b) au reacţii de ricoşet
c) au un sindrom de sevraj
d) au o concentrație stabilă în sânge
e) provoacă reacţii ortostatice
132. Enumerați grupele de medicamente antihipertensive,
reducerea activității sistemului renină-angiotensină-aldosteron:
a) inhibitori ai ECA
b) blocante
c) agonişti centrali
d) diuretice tiazidice
e) antagonişti de calciu
133. Precizați medicamentele antihipertensive,
care trebuie folosit cu prudență
când sunt combinate Diabet si hipertensiune arteriala:
a) verapamil
b) propranolol
c) diltiazem
d) hipotiazidă
e) enalapril
134. Efectuarea monitorizării drogurilor
necesare în tratamentul următoarelor grupuri de medicamente:
a) anticonvulsivante
b) 2-simpatomimetice
c) metilxantine
d) glucocorticoizi
e) M-colinomimetice
135. Dezvoltarea asistolei este posibilă cu o combinație de propranolol:
a) cu fenobarbital
b) cu furosemid
c) cu verapamil
d) cu fenitină
e) cu cimetidină
136. Riscul de efecte toxice crește cu combinația de gentamicină:
a) cu furosemid
b) cu penicilină
c) cu metilxantine
d) cu macrolide
e) cu glucocorticoizi
FARMACOLOGIE CLINICĂ
|
114 - a, b, c, d, e |
|||||
|
115 - a, b, c, d, e |
|||||
|
088 - a, b, c, d |
|||||
|
089 - a, b, c, d |
|||||
|
090 - a, b, d, e |
|||||
|
124 - a, b, c, d, e |
|||||
|
078 - a, b, c, d |
|||||
|
079 - a, c, d, e |
|||||
|
083 - a, b, c, d |
|||||
feluri interacțiuni medicamentoase
Există următoarele tipuri de interacțiuni medicamentoase:
Farmaceutică, asociată cu interacțiunile fizico-chimice ale substanțelor medicinale în afara organismului (de exemplu, formarea de compuși insolubili);
Farmacocinetică, asociată cu o modificare a caracteristicilor farmacocinetice ale substanțelor medicamentoase;
Farmacodinamică, asociată cu o modificare a efectelor medicamentelor.
Interacțiunea farmaceutică
Interacțiunea farmaceutică a substanțelor medicamentoase este posibilă chiar înainte de introducerea lor în organism sau direct la locul introducerii lor.
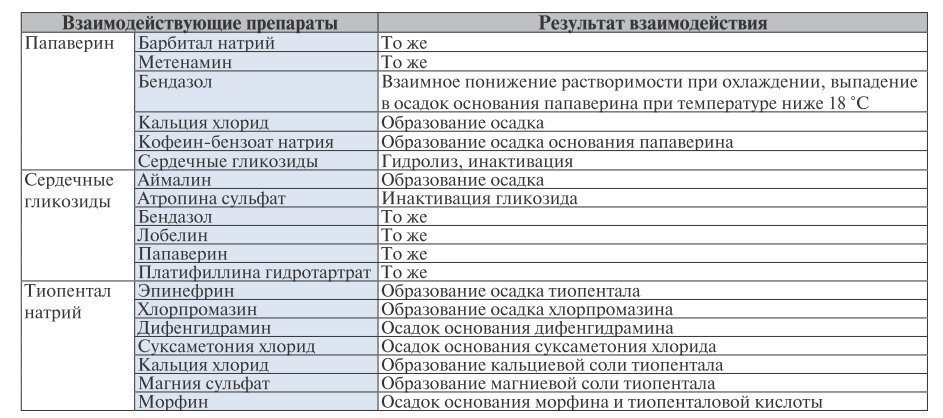
Interacțiunile farmaceutice apar de obicei în afara organismului în timpul fabricării medicamentelor, în practica clinica la amestecarea medicamentelor într-o singură seringă sau sistem de perfuzie. Exemple negative de astfel de amestecare imprudente sunt date în tabel. 5.1.

Tabelul 5.1
De obicei, interacțiunea farmaceutică este rezultatul reacțiilor fizico-chimice ale substanțelor medicamentoase (de exemplu, acizi și alcalii). În acest caz, se pot forma compuși insolubili, culoarea, mirosul, proprietățile farmaceutice ale substanțelor medicinale se pot schimba. De obicei, acest tip de interacțiune apare la compilarea prescripțiilor iraționale pentru medicamente. De exemplu, într-un mediu alcalin, glicozidele cardiace se descompun parțial, ceea ce duce la pierderea activității lor.
Soluțiile acide nu pot fi folosite ca bază pentru substanțele medicinale care sunt acizi slabi, deoarece este posibilă precipitarea substanțelor medicinale; sunt heparină instabilă, aminofilină etc.
Soluția de clorură de sodiu 0,9%, care are un pH neutru, este potrivită pentru dizolvarea majorității medicamentelor. Noradrenalina este instabilă la pH neutru, dar este bine conservată într-un mediu acid.
Barbituricele, fenitoina, fenotiazinele, furosemidul și vitaminele B nu sunt recomandate a fi amestecate cu soluții de alte medicamente.
În tabel. 5.2 sunt exemple de incompatibilitate farmaceutică a unor medicamente în soluții.

Tabelul 5.2
Un exemplu de interacțiune fizică este formarea așa-numitelor amestecuri eutectice de substanțe medicinale. Ele se formează prin amestecarea medicamentelor cu constante crioscopice ridicate cu medicamente cu un punct de topire scăzut. Ca urmare a interacțiunii lor, se formează o masă umedă nepotrivită consumului.
Această proprietate trebuie luată în considerare atunci când se prescriu pulberi de acid ascorbic, mentol, bromură de camfor, fenazonă. O combinație de cofeină și benzoat de sodiu este considerată eutectică.
Rezultatul interacțiunii fizice nu este întotdeauna negativ. Deci, acest tip de interacțiune este utilizat atunci când este necesară adsorbția (legarea moleculelor de medicament împreună cu substanțe toxice sau săruri ale metalelor grele etc.). Enterosorbentii actioneaza in acelasi timp si in tractul gastrointestinal, impiedicand absorbtia acestor compusi. Interacțiunile chimice sunt, de asemenea, utilizate în scopuri terapeutice, cum ar fi reacțiile de neutralizare a acidului. Cu toate acestea, această interacțiune poate duce la dezvoltare reactii adverse.
Interacțiunea farmaceutică este posibilă și la nivelul absorbției substanțelor medicamentoase în tractul gastrointestinal. De exemplu, adsorbanții luați simultan cu alte medicamente le reduc absorbția și biodisponibilitatea. Ionii de calciu, legați de tetracicline, împiedică absorbția acestora din urmă. Rășinile schimbătoare de ioni (de exemplu, colestiramina) interacționează cu o serie de medicamente (digoxină, anticoagulante indirecte etc.), care devin insolubile și sunt excretate prin intestine. Astfel, inhibarea absorbției preparatelor cu hormoni tiroidieni sub influența colestiraminei poate duce la dezvoltarea hipotiroidismului la pacienții care utilizează terapia de substituție hormonală.
Interacțiuni medicamentoase în timpul absorbției
Caracteristicile interacțiunii în această etapă a farmacocineticii medicamentelor depind de viteza și completitatea absorbției.
Modificarea vitezei de aspirație
Este important în cazurile în care este important să obțineți rapid efectul maxim al medicamentului. De asemenea, joacă un rol în momentul administrării medicamentului la o doză de întreținere în timpul terapiei pe termen lung, astfel încât concentrația medicamentului să nu scadă sub valoarea minimă terapeutică. O modificare a ratei de absorbție poate afecta eficacitatea medicamentelor ale căror efecte terapeutice nu depind de concentrația medicamentului în sânge, ci de viteza de modificare a acestei concentrații. Prin încetinirea ratei de absorbție a medicamentelor care interacționează, biodisponibilitatea sistemică a medicamentelor slab solubile poate scădea.
Modificarea completității absorbției
Afectează biodisponibilitatea medicamentului și, în consecință, efectele sale sistemice. În unele cazuri, o modificare a completității absorbției poate afecta natura distribuției medicamentului în organism.
Se observă o modificare a absorbției dacă substanțele medicamentoase:
Interacționează chimic între ele (Tabelul 5.3);
Modificați aciditatea stomacului (Tabelul 5.4);
Afectează rata de trecere a chimului prin tractul gastrointestinal;
Concurează pentru sistemele de transport ale intestinului subțire;
Acestea afectează microflora intestinală (Tabelul 5.5).

Tabelul 5.3
Astfel, atunci când sunt combinate, unele medicamente pot afecta rata și completitudinea absorbției altor medicamente, ducând la o modificare a biodisponibilității lor sistemice. Principalele mecanisme de interacțiune medicamentoasă în stadiul de absorbție includ:
Modificarea acidității conținutului gastric;
Influență asupra ratei de trecere a chimului prin tractul gastrointestinal;
Concurență datorită sistemelor de transport ale intestinului subțire;
Suprimarea microflorei intestinale.

Tabelul 5.4
Interacțiunile datorate competiției datorate transportului tubular sunt prezentate în Tabelul 1. 5.6.
Interacțiunea în etapa de distribuție a medicamentelor
Substanțele medicamentoase cu acțiune sistemică de la locul injectării intră în sânge. În sânge, ele interacționează cu proteinele plasmatice și elemente de formă. Ca rezultat, se formează fracții libere și legate ale substanței medicamentoase (Tabelul 5.7), ceea ce duce la o schimbare a ratei metabolismului și eliminării acesteia și, în unele cazuri, la o schimbare a naturii distribuției în organe și țesuturi ( Tabelul 5.8). În primul rând, astfel de interacțiuni sunt notate cu substanțe medicinale cu un grad înalt legarea de proteinele din sânge.

Tabelul 55
De obicei, substanțele medicinale care intră în sânge se leagă într-o măsură sau alta de proteinele plasmatice. Se stabilește un echilibru dinamic între fracțiile libere și cele legate, care pot fi deplasate în orice direcție. O astfel de schimbare poate fi efectuată de alte medicamente care au un agent pentru aceleași proteine. Ar trebui luat în considerare faptul că efect farmacologic arată fracția liberă a medicamentului. O scădere a legării proteinelor de la 98 la 96% duce la o creștere de două ori a fracției libere din sânge (Reichart D.V. și colab., 2007). Astfel, substanțele medicinale care au o afinitate mai mare pentru această proteină, înlocuind medicamentul de la legătura sa, pot spori semnificativ efectul terapeutic și toxic al acesteia din urmă, crescând brusc conținutul său în sânge. Acest lucru este semnificativ pentru medicamentele care se leagă de proteine cu ≥85%.

Tabelul 56

Tabelul 5.7
Medicamente cardiovasculare care se leagă de proteine cu ≥85%: propranolol, warfarină, verapamil, digitoxină, fenitoină, nifedipină, prazosin, furosemid, chinidină, clorpropamidă, clofibrat, dicumarol.

Tabelul 5.8
Cea mai cunoscută semnificație terapeutică este înlocuirea medicamentelor din asocierea lor cu proteinele din sânge în timpul prescrierii cu:
Anticoagulante;
peniciline;
Medicamente antidiabetice orale;
Digitoxină;
Metotrexat.
Interacțiunile medicamentoase care apar ca urmare a deplasării unei substanțe medicamentoase de către alta din asocierea acesteia cu proteina purtătoare sunt prezentate în tabel. 5.9.

Tabelul 5.9
Interacțiune în stadiul de metabolism și eliminare
Substanțele medicamentoase pot acționa ca inductori și inhibitori ai enzimelor metabolice, reducând sau mărind timpul de înjumătățire al acestora:
Dacă timpul de înjumătățire scade (inducerea enzimatică), atunci pentru a menține concentrațiile plasmatice în intervalul terapeutic, este necesară creșterea dozei de medicament sau reducerea intervalului de timp dintre dozele acestuia;
Dacă timpul de înjumătățire crește (inhibarea enzimei), atunci este necesară o ajustare a dozei de medicament în direcția reducerii acestuia sau a creșterii intervalelor dintre doze.
Aparent, nu numai efectele de mai sus joacă un rol în potențarea acțiunii unui medicament de către altul, ci și scăderea metabolismului substanțelor din microzomii hepatici (Tabelul 5.10). Inductori puternici ai metabolismului hepatic sunt barbituricele, carbamazepina, fenitoina, rifampicina, hidratul de cloral, clordiazepoxidul, clorpromazina, meprobamatul, difenhidramina, trifluoperazina, codeina etc., inductorii activi sunt mentolul, cafeaua, alcoolul si unii aditivi alimentari. O serie de substanțe toxice - acetonă, benzen, DDT (4,4-diclorodifeniltricloretan) și altele cresc activitatea metabolismului hepatic. În același timp, alte substanțe toxice (plumb, mercur, nichel, arsen, fenoli, tetraclorura de carbon, anilină etc.) îl reduc.

Tabelul 5.10
Trebuie remarcat faptul că inducerea activității microzomilor hepatici se dezvoltă de obicei lent. Numai după aproximativ 7-10 doze combinate de medicamente, dintre care una afectează metabolismul hepatic, este detectată o modificare semnificativă clinic a concentrației unui alt medicament. În acest caz, concentrația sanguină a inductorului de droguri de obicei nu afectează în mod semnificativ gradul de inducție enzimatică. Dacă se observă inducerea enzimelor hepatice, pentru a atinge ceea ce s-a dorit efect terapeutic este necesară creșterea dozei de medicament, al cărui metabolism este stimulat.
Inhibarea enzimelor hepatice are loc de obicei mai rapid decât inducția. De regulă, pentru dezvoltarea fenomenului de inhibiție, este suficient să se atingă o anumită concentrație a medicamentului inhibitor. Această concentrație poate fi atinsă chiar și la prima aplicare. Cu cât este mai mare concentrația de medicament inhibitor în sânge (adică cu cât doza este mai mare), cu atât este mai mare probabilitatea de a dezvolta interacțiuni medicamentoase asociate cu inhibarea enzimelor hepatice. Când metabolismul hepatic este inhibat, este necesar să se reducă doza de medicament, al cărui metabolism este inhibat, sau să se mărească intervalul dintre doze. În caz contrar, probabilitatea de a dezvolta reacții adverse asociate cu un supradozaj crește dramatic.
Deoarece este imposibil să se calculeze în avans gradul de inducție (inhibare) a metabolismului hepatic, utilizarea combinată pe termen lung a medicamentelor cu inductori sau inhibitori ai metabolismului hepatic este o indicație pentru monitorizarea medicamentelor terapeutice.
Astfel, atunci când sunt utilizate în combinație, unele substanțe medicamentoase pot afecta rata metabolismului și/sau excreția altor substanțe medicamentoase. Inducerea enzimelor metabolismului hepatic se dezvoltă pe o perioadă lungă de timp, de obicei 7-10 sau mai multe zile de la administrarea inductorului de medicament. În același timp, concentrația inductorului de medicament în plasma sanguină nu este semnificativă. Inhibarea enzimatică depinde de concentrația medicamentelor inhibitoare și nu de durata administrării acestora. Chiar și o singură doză de astfel de medicamente în doza mare poate duce la inhibarea enzimelor. Interacțiunea medicamentelor la nivelul metabolismului hepatic poate fi asociată cu o modificare nu numai a activității enzimelor hepatice, ci și a fluxului sanguin hepatic. Utilizarea combinată pe termen lung a medicamentelor cu inductori sau inhibitori ai metabolismului hepatic este o indicație pentru monitorizarea medicamentelor terapeutice.
Modificarea activității farmacologice sub acțiunea medicamentelor-inductori ai sistemului hepatic citocrom P450 este prezentată în tabel. 5.11.

Tabelul 5.11
Interacțiuni farmacodinamice medicamentoase
Interacțiunile farmacodinamice ale medicamentelor sunt asociate cu următoarele mecanisme principale:
Concurență de legare la receptor
Atât agoniştii, cât şi antagoniştii pot concura.
Modificarea cineticii medicamentelor la locul de acțiune
Acest lucru se poate datora modificărilor în absorbția, distribuția, metabolismul și eliminarea acestora.
Efect asupra transmiterii sinaptice
Deci, reserpina duce la epuizarea catecolaminelor, care sunt distruse de MAO. Dacă inhibitorii MAO sunt utilizați concomitent cu rezerpina, atunci metabolismul catecolaminelor va fi perturbat, ceea ce va duce la creștere bruscă IAD.
Interacțiunea efectelor medicamentelor dacă acestea provoacă efecte opuse
În unele cazuri, interacțiunile farmacodinamice ale substanțelor medicamentoase pot duce la dezvoltarea reacțiilor adverse (Tabelul 5.12).
După cum rezultă din tabel, există un număr mare de mecanisme diferite de interacțiune medicamentoasă. Multe dintre ele nu au fost suficient studiate. Prin urmare, pentru a evita posibilele interacțiuni medicamentoase și reacțiile adverse asociate, monoterapia (dacă situația clinică o permite) trebuie preferată față de tratamentul complex.
Interacțiunile periculoase ale unui număr de medicamente sunt prezentate în tabel. 5.13.
Interacțiunea medicamentelor cu alimentele
Când se studiază siguranța medicamentelor, de obicei se acordă o atenție deosebită interacțiunii acestora cu componentele care compun alimentele (Viktorov A.P. și colab., 1991; 2000).
La nivelul absorbției substanțelor medicamentoase în tractul gastrointestinal, efectul alimentelor poate fi asociat cu:
Formarea de complexe cu medicamente, o modificare a pH-ului stomacului și / sau duoden;
Redistribuirea medicamentelor între chim și lumenul tractului gastrointestinal;
Competiție datorită acelorași sisteme de transport de la lumenul intestinal la sânge.

Tabelul 5.12

Tabelul 5.13
Astfel de interacțiuni afectează rata și gradul de absorbție a medicamentelor, ceea ce duce la o modificare a concentrației lor maxime în plasma sanguină sau a timpului de atingere a acesteia.
Dacă interacțiunea a fost observată numai în stadiul de absorbție a medicamentelor din tractul gastrointestinal, atunci ar putea fi evitată prin utilizarea medicamentelor între mese sau prin utilizarea căilor de administrare parenterală. Cu toate acestea, multe alimente nu numai că afectează biodisponibilitatea și rata de absorbție a medicamentelor în tractul gastrointestinal, ci pot acționa și ca inductori/inhibitori ai enzimelor implicate în metabolismul medicamentelor. Astfel, un fel de senzație a fost descoperirea efectului sucului de grepfrut asupra activității sistemului citocromului P450. Alimentele pot conține vitamine (A, E, B 6 etc.) și microelemente (Se, Cu, Zn etc.), care sunt cofactori ai enzimelor care metabolizează medicamentele. Carbohidrații, lipidele, alcoolul etilic sunt inductori sau inhibitori competitivi ai enzimelor din prima fază a metabolismului.
Cu toate acestea, după cum arată practica, majoritatea medicilor nu țin cont de interacțiunea medicamentelor cu alimentele în cazurile în care aceasta apare la nivelul absorbției. În același timp, alimentele pot crește și scădea rata de absorbție și biodisponibilitatea medicamentelor în tractul gastrointestinal.
Interacțiunile medicamentelor cu alimentele pot reduce eficacitatea terapiei în curs și pot crește probabilitatea reacțiilor adverse, în special la pacienții cu risc și care iau medicamente cu o fereastră terapeutică îngustă. Interacțiunile medicamentelor cu alimentele sunt cel mai adesea detectate prin administrarea orală a medicamentelor. Mâncarea, creșterea secreției gastrice, poate duce la modificarea proprietăților substanțelor medicinale sau a umpluturii care face parte din forma de dozare. mancare cu continut ridicat carbohidrații, proteinele și grăsimile reduc biodisponibilitatea ampicilinei și crește - griseofulvina, medicamente cu greutate moleculară mare (de exemplu, spironolactonă, nitrofurani, griseofulvina etc.), care se dizolvă mai bine în chim.
În cazurile în care alimentele modifică biodisponibilitatea medicamentului, medicamentul este prescris pe stomacul gol (cu cel puțin 30 de minute înainte de masă) sau la 2-3 ore după masă. Pe de o parte, alimentele îmbunătățesc secreția de acizi biliari, ca urmare a crește solubilitatea și absorbția medicamentelor liposolubile (carbamazepină, spironolactonă, warfarină etc.). Pe de altă parte, amestecarea unui număr de medicamente cu alimente poate duce la o încetinire a absorbției acestora. Aceste medicamente includ: digoxină, paracetamol, dinitrat de izosorbid, furosemid, sulfadiazină, fenobarbital, eritromicină.
După masă, pH-ul intestinal devine > 7,0. Prin urmare, dacă în această perioadă se iau medicamente care sunt acizi slabi, atunci există o inactivare crescută a sucului lor intestinal. Astfel de substanțe medicinale includ ampicilină, tetracicline, naproxen, acid acetilsalicilic, captopril etc. (Tabelul 5.14).

Tabelul 5.14
Rezultatul interacțiunii dintre medicamente și alimente este afectat nu numai compoziție chimică hrana, dar si doza, durata medicatiei. Deci, utilizarea simultană a ketoconazolului și a Coca-Cola duce la o creștere a concentrației medicamentului în sânge. O singură creștere a concentrației medicamentului nu are o semnificație clinică semnificativă, cu toate acestea, o creștere pe termen lung a concentrației necesită monitorizarea dozelor de ketoconazol pentru a evita riscul de reacții adverse.
Cu toate acestea, efectul alimentelor nu se limitează la modificarea biodisponibilității medicamentelor. Deosebit de periculoasă este utilizarea simultană a inhibitorilor MAO și a produselor bogate în tiramină. În mod normal, tiramina este metabolizată cu participarea MAO, prin urmare, atunci când luați alimente bogate în tiramină, în timp ce luați inhibitori de MAO, este posibilă o creștere a tensiunii arteriale (Tabelul 5.15).

Tabelul 5.15
Produse care cauzează reactii alergice continerea histaminei sau eliberarea acesteia din mastocite (eliberatori de histamina) poate duce la dezvoltarea unei reactii pseudo-alergice. Poate fi apreciat în mod eronat ca efect secundar al terapiei medicamentoase și poate duce la retragerea medicamentului sau la prescrierea nejustificată de medicamente antialergice (Tabelul 5.16A, B, C).

Tabelul 5.16
Produse alimentare care contin vitamina K sunt antagonisti ai warfarinei si ai altora anticoagulante indirecte, deoarece pe baza vitaminei K, unii dintre factorii de coagulare plasmatici sunt sintetizați de ficat (Tabelul 5.16D).
D. Alimente cu vitamina K

Multe dintre vitamine, în special vitamina B 6, sunt cofactori pentru enzimele de metabolizare a medicamentelor. În acest sens, ultimul creste rata metabolica relevante medicamente. Deci, alimente bogate vitamina B 6, creste rata de divizare levodopa, reduce concentrația de dopamină în sânge și reduce severitatea antiparkinsonian efectele medicamentului. Cu altul mână, deficit vitamina B 6 se poate reduce intensitatea metabolismului unor medicamente precum terfenadina, izoniazida etc. (Tabelul 5.16E)
D. Alimente bogate în vitamina B 6

Alimentele grase determină redistribuirea medicamentelor lipofile și hidrofile în tractul gastrointestinal între lumenul intestinal și chim, ceea ce le modifică rata și gradul de absorbție. Deci, consumul de alimente grase crește absorbția de albendazol, griseofulvina, itraconazol, mebendazol etc. Absorbția didanozinei, indinavirului, zidovudinei și a altor medicamente încetinește sub influența grăsimilor.
Laptele reduce aciditatea sucului gastric, reducând astfel biodisponibilitatea unui număr de medicamente (tetracicline, fluorochinolone, preparate de fier, unii inhibitori ai proteinazelor virale, cum ar fi nelfinavir).
Sucul de grepfrut inhibă principala enzimă a sistemului citocromului P450 - CYP 3A4 (nu numai în ficat, ci și în intestin) și glicoproteina P. În ciuda faptului că, având în vedere mecanismul de acțiune, o gamă largă de interacțiuni ale medicamentelor sintetice cu suc de grepfrut poate fi de așteptat, doar pentru o cantitate limitată de medicamente, au fost identificate interacțiuni semnificative clinic. Acest lucru se poate datora atât domeniului limitat al unor astfel de studii, cât și disponibilitatea căilor alternative pentru metabolismul drogurilor sintetice. Cea mai semnificativă este interacțiunea sucului de grepfrut cu blocanții canalelor de calciu, ceea ce duce la creșterea concentrației de medicamente, ASC și crește riscul de reacții adverse. Odată cu utilizarea simultană a terfenadinei, cisapridei și sucului de grepfrut, s-a observat o prelungire a intervalului QT pe ECG și o creștere a probabilității de a dezvolta o aritmie ventriculară polimorfă care pune viața în pericol.
Pectinele se obtin din materii prime vegetale de diverse origini: mere, citrice, alge marine. Sunt folosiți ca surse de fibre alimentare și enterosorbanți și sunt, de asemenea, eficienți ca hepatoprotectori. Cea mai interesantă este pectina obținută din algele marine din familia Zosteraceae (eelweeds), deoarece practic nu este distrusă în tractul gastrointestinal. Datele din studiile clinice extinse indică faptul că, spre deosebire de alte pectine, aceasta nu afectează metabolismul normal al mineralelor și vitaminelor. Datorită proprietăților mari de sorbție, administrarea orală simultană de pectine și medicamente cu greutate moleculară mică poate duce la scăderea biodisponibilității acestora datorită adsorbției pe pectină.
Alimentele și componentele sale pot afecta farmacocinetica medicamentelor. Aceasta se referă în primul rând la calea de administrare orală, cu toate acestea, unele componente afectează și distribuția și/sau metabolismul medicamentelor.
Problema interacțiunii dintre medicamente și alimente este complexă. În consecință, ar trebui să fie studiat și decis de grupuri de specialiști, inclusiv farmacologi, nutriționiști, terapeuți și medici de alte specialități. Din păcate, mâncarea este greu de standardizat. Produsele alimentare obținute în diferite teritorii pot diferi în compoziția microelementelor, care este determinată de caracteristicile endemice. Condiții geografice și climatice diferite sugerează cultivarea diferitelor soiuri de culturi de legume, pomi și arbuști fructiferi, creșterea animalelor, păsări de curte etc. Toți acești factori pot determina diferențe în compoziția chimică a alimentelor chiar și cu aceeași dietă. În același timp, nu se poate exclude faptul că chiar și mici diferențe în compoziția chimică pot avea un efect semnificativ asupra farmacocineticii medicamentelor.
În plus, tradițiile culturale, naționale, nivelul de trai și alți factori socio-economici afectează nu numai natura alimentelor utilizate, ci și metodele de păstrare, preparare, combinare a mai multor alimente la o masă etc. Există mulți factori care pot afecta compoziția chimică a nutrienților consumați. Prin urmare, în prezent, majoritatea studiilor sunt dedicate nu efectului alimentelor, ci componentelor sale individuale asupra farmacocineticii medicamentelor.
Astfel, în prezent, este mai ușor să discutăm problema interacțiunii medicamentelor cu alimentele decât să o rezolvi. Cu toate acestea, deoarece există interacțiuni care ar trebui luate în considerare atunci când se utilizează medicamente adecvate, medicul trebuie să stipuleze neapărat dieta pacientului pentru a reduce probabilitatea interacțiunilor medicamentoase cu alimentele.
Interacțiunea medicamentelor cu ingrediente din plante
Utilizarea componentelor plantelor ca medicamente își are rădăcinile în antichitate. Medicina tradițională din Asia, Africa, Europa și America se bazează pe utilizarea ierburilor. Dezvoltarea rapidă a industriei farmaceutice a dus la apariția unei game largi de medicamente sintetice. Cu toate acestea, în ciuda progreselor semnificative înregistrate în domeniul creării de noi substanțe medicinale sintetice, în prezent, există diferențe stabilite între medicina modernă și cea tradițională. parteneriate. Potrivit OMS, într-un număr de țări folosirea metodelor de medicină tradițională prevalează asupra celor moderne. interventii medicale. Astfel, într-un număr de țări africane până la 80% îngrijire medicală se dovedește prin metode tradiționale, în India - până la 65%. Chiar și în țările dezvoltate, metodele de medicină tradițională sunt foarte populare: în Australia, până la 48% din cazurile de îngrijire medicală sunt metode de medicină tradițională, în Belgia - 40%, în Canada - 70%, în Franța - 75% și în SUA. - 42%. OMS în 1991–2002 a publicat o serie de publicaţii pe Medicină tradițională, inclusiv publicații despre metode tradiționale plante medicinale în China, Coreea și Vietnam.
Compoziția multor forme finite de preparate ca principiu activ include extracte și extracte din plante medicinale. Mulți aditivi biologic activi se bazează pe componente vegetale, care reprezintă o parte semnificativă a pieței farmacologice. În același timp, principalii consumatori de biologic aditivi activi sunt oameni care sunt atenți la sănătatea lor și nu au încredere în medicina alopată.
Extractele și extractele de plante medicinale care fac parte din unele medicamente combinate pot interacționa cu medicamentele de sinteză: Valerian officinalis, Ginkgo biloba, Panax ginseng, sunătoare, agave, castan de cal, lemn dulce, musetel, usturoi, efedra coada-calului, echinacea purpurea.
Din păcate, pentru multe preparate din plante nu există criterii de standardizare, principiile active active nu au fost studiate, dozele terapeutice nu au fost dezvoltate, iar mecanismul de acțiune este practic necunoscut.
Eficacitate și siguranță uz medical majoritatea medicamentelor naturiste sunt încă necunoscute. Până la 70% dintre pacienții care utilizează tratament fitoterapeutic nu sunt informați despre posibilele reacții adverse provocate de aceste medicamente, despre interacțiunile cu medicamentele de origine sintetică. Majoritatea pacienților nu clasifică agenții fitoterapeutici drept medicamente, prin urmare nu acordă atenție și nu își amintesc ce medicamente au fost utilizate, care este eficacitatea acestor medicamente. Mulți dintre ei nu cred că ar putea apărea reacții adverse (în special alergice) în legătură cu utilizarea medicamentelor. origine vegetală. Mulți încep medicina pe bază de plante fără consultarea prealabilă cu un medic sau farmacist, adică se auto-medicează fără a identifica indicații obiective pentru o astfel de terapie și potential risc din aplicarea acestuia. Adesea sărbătorită utilizare pe termen lung medicamente naturale, ceea ce poate duce la o modificare a activității enzimelor implicate în biotransformarea medicamentelor sintetice.
Interacțiunea medicamentelor cu alcoolul etilic
O serie de medicamente combinate pentru uz intern, inclusiv tincturi de plante medicinale, sedative, conțin alcool etilic în diferite concentrații - de la 1–20 la 81–99%. Băuturile alcoolice, precum și medicamentele care conțin alcool etilic ca unul dintre componentele active, intră în interacțiuni farmacocinetice și farmacodinamice cu cantitate mare medicamente. Aceste interacțiuni nu numai că reduc eficacitatea terapiei, dar cresc și probabilitatea reacțiilor adverse. În unele cazuri, alcoolul etilic este fundamental incompatibil cu medicamentul.
Catecolaminele eliberate de glandele suprarenale sub influența etanolului cresc nevoia de glucoză în țesuturi. Potențarea efectelor hipoglicemiante ale insulinei și medicamentelor hipoglicemiante orale cu alcool etilic se bazează probabil pe o creștere a consumului de glucoză de către țesuturi.
Sub influența alcoolului etilic, ionii sunt redistribuiți în spațiul celular și intercelular, ca urmare, echilibrul lor este perturbat, iar cea mai periculoasă este modificarea echilibrului de potasiu. Prin urmare, combinația de alcool etilic cu glicozide cardiace și diuretice (în special cele care economisesc potasiu) poate fi asociată cu un risc crescut de apariție a aritmiilor cardiace.
Este important de menționat că, sub influența ranitidinei și a altor blocanți ai receptorilor H 2, biodisponibilitatea alcoolului etilic crește din cauza unei modificări a ratei de trecere a alimentelor prin stomac. Efecte similare au fost găsite în acid acetilsalicilic, ibuprofen și paracetamol.
Astfel, se recomandă prudență la utilizarea concomitentă de alcool etilic și medicamente, în special la pacienții cu alcoolism cronic. În unele cazuri, pentru a monitoriza eficacitatea și/sau siguranța terapiei, este necesar să se efectueze monitorizarea medicamentelor terapeutice.
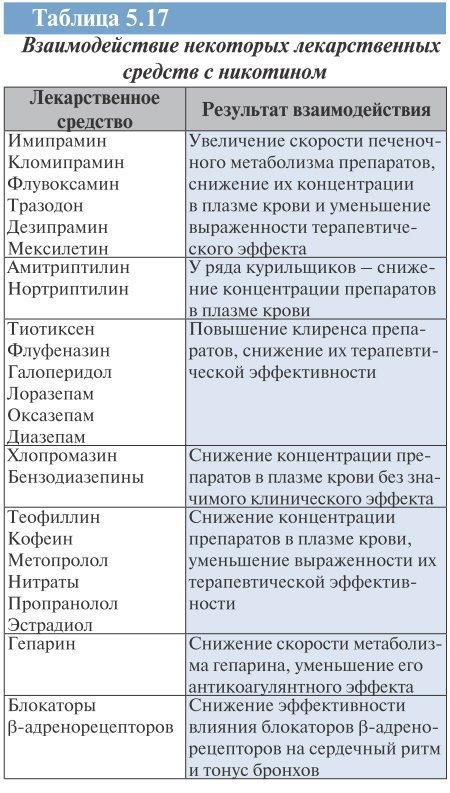
Interacțiuni medicamentoase cu nicotina
Nicotina și alte substanțe care compun țigările pot afecta farmacocinetica medicamentelor (Tabelul 5.17). Prin inhalare, atât la fumătorii activi, cât și la cei pasivi, aceștia intră în circulația sistemică. Carbohidrații aromatici și nicotina conținute în țigări sunt metabolizate cu participarea celor trei izoforme principale ale citocromului P450, CYP 1A1, 1A2 și 2E1 și sunt inductori ai enzimelor corespunzătoare. Prin urmare, fumătorii au o concentrație plasmatică redusă de medicamente precum imipramină, fluvoxamină, ceea ce reduce eficacitatea terapiei cu utilizarea lor. În același mod fum de tigara afectează metabolismul cofeinei, teofilinei, pentazocinei, estradiolului, heparinei și a unui număr de alte medicamente.
Nicotina interacționează cu majoritatea medicamentelor prin inducerea metabolismului acestora.
În încheierea acestui capitol, trebuie subliniat faptul că consecințele interacțiunii medicamentelor între ele, cu alimentele, cu alte xenobiotice în organismul unei persoane bolnave sunt multiple și nu întotdeauna previzibile. Studiul lor este destul de dificil și necesită costuri semnificative. Cunoștințele noastre în aceste chestiuni sunt insuficiente. Prin urmare, medicul trebuie să fie întotdeauna atent la alegerea medicamentelor care interacționează necesare, la dieta pacienților, în această situație, la condițiile de muncă și de viață. Este necesar să se informeze pacientul, familiarizarea cu instrucțiunile (prospect), implementarea strictă de către acesta a tuturor recomandărilor conținute în acesta (el).
Tabelul 5.17
A.P. Viktorov "Farmacologie clinică"
Acest articol evidențiază problema complexă și controversată a efectelor secundare ale medicamentelor. Problema este luată în considerare, dacă este posibil, de către pacient, medic și producător.
Cu toții am luat medicamente cel puțin o dată în viață. Motivele pentru aceasta sunt diferite pentru fiecare, dar, probabil, mulți dintre noi ne-am gândit - este acest medicament cu adevărat util pentru întregul organism? Un număr mare de oameni, în special cei cărora le pasă de sănătatea lor, apelează la adnotarea medicamentului. Și uneori nu găsești cele mai plăcute lucruri acolo. Multe, multe medicamente au o listă impresionantă de efecte secundare în adnotare. Uneori este de câteva ori mai mare decât lista de indicații și proprietăți „bune”. Aceasta este o situație, am luat medicamentul și apoi ne-am gândit la efectele secundare, dar în epoca mass-media și în dezvoltarea rapidă a internetului, există o altă situație. Să o luăm în considerare mai jos.
În domeniul medicinii de sănătate și asigurări, în prezent funcționează un sistem strict de standarde. Multe abordări ale diagnosticului, formularea diagnosticelor, metodele de tratare a bolilor au fost standardizate, chiar dacă acestea din urmă depind încă în mare măsură de specialist, iar eficacitatea tratamentului selectat este în mare măsură meritul medicului. Cu toate acestea, povara unui medic, inclusiv a unui neurolog, devine și ea standardizată. Deci, de exemplu, întâlnirea inițială la policlinică cu un neurolog este de 15 minute, a doua, de regulă, este mai mică. Încărcarea se calculează în funcție de momentul admiterii și este de cel puțin 24 de persoane pe zi. În astfel de circumstanțe, medicul nu are de obicei timp să explice pacientului toate întrebările în detaliu, ci doar suficient timp pentru a completa documentația de raportare necesară, a se gândi la problema pacientului și a prescrie tratamentul. După aceea, pacientul pleacă acasă, după ce a primit o listă de medicamente și atât. Medicii nu au timp fizic să explice pentru ce i s-a prescris pacientul. În acest caz, ca atare, nu există nicio vină a medicului.
Pacientul pleacă acasă. Și internetul îl așteaptă acasă. Și mulți oameni se gândesc dacă merită să luați medicamentul. Alții se familiarizează cu adnotarea într-o farmacie. Și văd o listă terifiantă de efecte secundare. Ca urmare, respectarea (aderarea) la tratamentul prescris de medic se pierde. Pacientul refuză adesea întregul tratament sau, uneori, mai rău, o parte din el care pur și simplu „nu i-a plăcut”. Mai mult, există adesea critici la adresa medicului „neexperimentat” care a prescris „otrava”. Boala nu merge nicăieri, simptomele progresează.
Care este problema? Este problema cu medicul care nu a înțeles pacientul și a prescris un medicament „dăunător”? Problema sunt drogurile care pot doar paraliza? Problema, în opinia mea, este acoperirea insuficientă a multor probleme importante.
Prima problemă este problema neîncrederii. Mulți pacienți ar trebui să înțeleagă că medicii nu au nevoie de mult timp pentru a se familiariza cu dosarele medicale. Este o abilitate. O abilitate dobândită ca student. O singură privire asupra listei de diagnostice revizuite vă permite să obțineți 90-95% din informații pentru a evalua gradul de risc de a prescrie anumite medicamente și efectele lor nedorite. Interogarea pacientului vă permite să dezvăluiți aproape toate informațiile. De ce pacientul găsește în cele din urmă efecte secundare inacceptabile în adnotarea medicamentului? Dar pentru că principiul întocmirii acestei liste de acțiuni nedorite este destul de complex și necesită o analiză atentă.
Toate medicamentele originale (puteți citi despre problemă făcând clic pe link) trebuie să treacă prin mai multe etape ale studiilor clinice. Una dintre etapele finale este testarea eficacității și identificarea efectelor nedorite asupra voluntarilor. Pe scurt, este recrutat un grup de persoane cu anumite probleme de sănătate, care sunt invitate să ia o anumită substanță medicinală. De asemenea, voluntarii sunt examinați superficial, măcar ei verifică parametrii biochimici ai sângelui. După aceea, subiectul primește un jurnal special în care este obligat să înscrie următoarele puncte:
- Efectul subiectiv al luării medicamentului și gradul de influență a medicamentului asupra simptomelor bolii.
- Manifestări subiective și obiective neplăcute care au apărut în timpul terapiei medicamentoase.
- Luarea altor medicamente, băuturi alcoolice, orice situații extreme și neobișnuite care au apărut în timpul tratamentului și ar putea afecta terapia.
După ce a procesat toate informațiile la sfârșitul testului, producătorul întocmește o listă de efecte secundare. în care punct important este, de asemenea, faptul că nu poate fi întotdeauna asociat cu medicamente. Într-adevăr, dacă o persoană s-a îmbolnăvit în timpul experimentului, de exemplu, SARS, dar nu au existat manifestări clasice, diagnosticul nu a fost pus. Această listă poate fi completată cu simptome precum slăbiciune, senzație de slăbiciune, dureri de cap etc. În acest caz, compania farmaceutică trebuie să indice toate informațiile obținute în timpul studiului.
De asemenea, când citesc lista de efecte secundare, puțini oameni acordă atenție cuvintelor care indică frecvența efectelor secundare. De obicei, chiar și cel mai frecvent efect advers nu depășește 5-10 cazuri la 100 de persoane care au luat medicamentul. În același timp, cuvântul teribil „foarte des” va fi scris în adnotare, dar nimeni nu a acordat atenție notelor de subsol. În același timp, efectele secundare „frecvente” nu depășesc de obicei 1%, iar efectele secundare „rare”, „foarte rare” și „singure” sunt sutimi și miimi de procent.
Deci, care este probabilitatea de a obține întreaga listă de efecte secundare atunci când luați un medicament? Această probabilitate, prin simplă analiză matematică, tinde spre zero în marea majoritate a cazurilor. Chiar și dezvoltarea a 2-3 efecte secundare în timpul internării la un pacient este deja un precedent.
Desigur, probabilitatea de a dezvolta un efect secundar crește în prezența unei patologii specifice fiecărui medicament, o combinație de mai multe boli, de exemplu, patologia neurologică și boala somatica. Dar toate aceste momente sunt privite și evaluate de medic. Toate sunt de asemenea evaluate. riscuri posibile. Și numai după aceea se ia decizia ce medicament să prescrie.
Da, în orice caz, este posibil să aibă loc un anumit rău de la administrarea medicamentului. După cum se spune, „tratăm un lucru - îl infirmăm”. Dar, în marea majoritate a cazurilor, riscul pentru sănătate și viață din lipsa terapiei este mult mai mare decât riscul de la efectele secundare ale medicamentului. Este dificil pentru omul obișnuit să evalueze aceste riscuri și, probabil, fără educatie medicala imposibil. La urma urmei, multe aspecte ale acestei probleme ar trebui evaluate și nu doar faptul că medicamentul are o listă lungă de efecte secundare.
Concluzie. Și vreau să trag o concluzie din întregul meu articol. Da, în mass-media, mulți doctori îi ceartă. Da, condițiile sistemului modern de sănătate sunt departe de a fi ideale. Da, din păcate, există și medici analfabeți care nu înțeleg pe deplin problemele farmacoterapiei raționale. Și apoi există întrebarea alegerii. Ori ai încredere în medic, ori nu. Și fie îi iei cuvintele despre credință și accepți schemele de terapie, încercând să scapi de suferință, fie nu. Și, dacă de fiecare dată, după ce ați vizitat un medic, citiți adnotarea medicamentului din scoarță în scoarță, după care refuzați tratamentul, atunci poate că nu ar trebui să mergeți la medic, dar ar trebui să vă gândiți să obțineți o educație medicală?
P.S. Autorul nu a căutat să atingă sentimentele nimănui și a încercat doar să evalueze obiectiv problema efectelor nedorite ale medicamentelor. De asemenea, autorul speră că, în ciuda subiectivității continue a întrebării, aceste informații s-au dovedit a fi utile cuiva.


