02.04.2018
Χρόνια καρδιακή ανεπάρκεια. Πότε τα καρδιακά προβλήματα γίνονται χρόνια: αιτίες και θεραπεία
Η χρόνια καρδιακή ανεπάρκεια (CHF) εμφανίζεται κατά μέσο όρο σε 7 στα 100 άτομα.Ο επιπολασμός της αυξάνεται με την ηλικία. Σε άτομα άνω των 90 ετών, CHF παρατηρείται στο 70% των περιπτώσεων.
Τι είναι η χρόνια καρδιακή ανεπάρκεια και γιατί εμφανίζεται;
Η CHF δεν είναι ασθένεια, αλλά ένα σύνδρομο που περιπλέκει την πορεία των καρδιακών και αγγειακών παθήσεων. Αναπτύσσεται σταδιακά και χαρακτηρίζεται από την αδυναμία της καρδιάς να εκτελέσει μια λειτουργία άντλησης και να εξασφαλίσει κανονική κυκλοφορία του αίματος λόγω μειωμένης χαλάρωσης του καρδιακού μυός ή επιδείνωσης της συσταλτικότητάς του.
Το περισσότερο κοινούς λόγουςανάπτυξη CHF – (IHD) και αυξήθηκε αρτηριακή πίεσηδηλαδή αρτηριακή υπέρταση ( υπερτονική νόσο, συμπτωματική υπέρταση). Περισσότερο σπάνιοι λόγοιΟι διαταραχές της καρδιακής συσταλτικότητας είναι:
- τυχόν συγγενή ή επίκτητα καρδιακά ελαττώματα.
- (φλεγμονή του καρδιακού μυός) και (υπερτροφική, περιοριστική, διεσταλτική)?
- ασθένειες του περικαρδίου και του ενδοκαρδίου (συσπαστική περικαρδίτιδα, υπερηωσινοφιλικό σύνδρομο και άλλα).
- διαταραχές του καρδιακού ρυθμού (κολπική μαρμαρυγή, υπερκοιλιακή και κοιλιακή ταχυκαρδία και άλλα).
- βλάβη στον καρδιακό μυ λόγω αλκοολισμού, αναιμίας και ορισμένων άλλων καταστάσεων που δεν σχετίζονται άμεσα με ασθένειες της ίδιας της καρδιάς.
Πιστεύεται ότι οι κύριοι παράγοντες στην εξέλιξη της CHF είναι:
- μυοκαρδιακή βλάβη?
- ενεργοποίηση νευροχυμικών μηχανισμών.
- διαταραχή των διεργασιών χαλάρωσης της καρδιάς (διαστολική δυσλειτουργία).
Βλάβη του μυοκαρδίου έχει σπουδαίοςμε το θάνατο μιας μεγάλης μάζας των κυττάρων του, για παράδειγμα, λόγω εκτεταμένων ή επαναλαμβανόμενων. Η μείωση της καρδιακής συσταλτικότητας συνεπάγεται αντισταθμιστική αύξηση της παραγωγής αδρεναλίνης, αγγειοτασίνης II, αλδοστερόνης και άλλων ουσιών. Προκαλούν σπασμό των αιμοφόρων αγγείων που βρίσκονται στα εσωτερικά όργανα και έχουν σχεδιαστεί για να μειώνουν τον όγκο αγγειακό κρεβάτιγια να μειώσει τις ανάγκες του οργανισμού σε οξυγόνο. Ωστόσο, με σταθερά ανυψωμένο επίπεδοΑυτές οι ουσίες συγκρατούν νάτριο και νερό, συμβαίνει επιπλέον υπερφόρτωση του μυοκαρδίου και υπάρχει άμεση καταστροφική επίδραση στα κύτταρα του. Ως αποτέλεσμα, σχηματίζεται ένας «φαύλος κύκλος», η καρδιά καταστρέφεται και εξασθενεί όλο και περισσότερο.
Η εξασθενημένη χαλάρωση της καρδιάς συνοδεύεται από μείωση της ελαστικότητας και της ευκαμψίας των τοιχωμάτων της. Ως αποτέλεσμα, διαταράσσεται η πλήρωση των κοιλοτήτων αυτού του οργάνου με αίμα, με αποτέλεσμα να υποφέρει η συστηματική κυκλοφορία. Η διαστολική δυσλειτουργία της αριστερής κοιλίας είναι συχνά η μεγαλύτερη πρώιμο σημάδι CHF.
Στάδια και συμπτώματα CHF

Στη Ρωσία, η ταξινόμηση του CHF χρησιμοποιήθηκε παραδοσιακά, που προτάθηκε το 1935 από τους N.D. Strazhesko και V.Kh. Βασιλένκο. Σύμφωνα με αυτήν, κατά τη διάρκεια της CHF διακρίθηκαν 3 στάδια, με βάση κυρίως τις εξωτερικές εκδηλώσεις του συνδρόμου, όπως οίδημα, αίσθημα παλμών, εμφάνιση κατά την άσκηση ή την ηρεμία.
Επί του παρόντος, η λειτουργική ταξινόμηση που αναπτύχθηκε από την Ένωση Καρδιολογίας της Νέας Υόρκης (NYHA) έχει το πλεονέκτημα. Σύμφωνα με αυτό, υπάρχουν 4 λειτουργικές κατηγορίες (FC) καρδιακής ανεπάρκειας, ανάλογα με την ανοχή φορτίου του ασθενούς, οι οποίες αντικατοπτρίζουν το βαθμό της καρδιακής δυσλειτουργίας:
- FC I: η σωματική δραστηριότητα δεν είναι περιορισμένη, δεν προκαλεί δύσπνοια, αίσθημα παλμών ή έντονη κόπωση. Η διάγνωση γίνεται με βάση πρόσθετες μέθοδοιέρευνα.
- FC II: ο ασθενής αισθάνεται καλά σε ηρεμία, αλλά με κανονική άσκηση (βάδισμα, ανέβασμα σκαλοπατιών), εμφανίζεται δύσπνοια, αίσθημα παλμών και γρήγορη κόπωση.
- III FC: τα συμπτώματα εμφανίζονται με μικρή προσπάθεια, ο ασθενής αναγκάζεται να περιορίσει την καθημερινή του δραστηριότητα, δεν μπορεί να περπατήσει γρήγορα ή να ανέβει σκάλες.
- IV FC: οποιεσδήποτε, ακόμη και μικρές αιτίες δραστηριότητας δυσφορία. Τα συμπτώματα εμφανίζονται και σε κατάσταση ηρεμίας.
Τα πιο χαρακτηριστικά σημάδια CHF:
- δύσπνοια;
- ορθόπνοια (ενόχληση στην ύπτια θέση, αναγκάζοντας τον ασθενή να ξαπλώσει σε ψηλά μαξιλάρια ή να καθίσει).
- παροξυσμική δύσπνοια τη νύχτα.
- μειωμένη αντοχή (μειωμένη ανοχή στην άσκηση).
- αδυναμία, γρήγορη κόπωση, την ανάγκη για μακρά ανάπαυση μετά τη σωματική δραστηριότητα.
- πρήξιμο στους αστραγάλους ή αύξηση της περιφέρειάς τους (αρχίζουν να εμφανίζονται ίχνη από τις ελαστικές ταινίες των κάλτσων, τα παπούτσια γίνονται μικρά).
Λιγότερο συγκεκριμένα σημεία, τα οποία, ωστόσο, μπορεί να εμφανιστούν με CHF:
- βήχας τη νύχτα?
- αύξηση βάρους άνω των 2 κιλών την εβδομάδα.
- απώλεια βάρους;
- Ελλειψη ορεξης;
- αίσθημα φουσκώματος και διεύρυνση της κοιλιάς.
- εξασθενημένος προσανατολισμός στο διάστημα (σε ηλικιωμένους).
- συναισθηματική κατάθλιψη?
- συχνές και/ή ;
- λιποθυμία.
Όλα τα αναφερόμενα σημάδια μπορεί να υποδεικνύουν όχι μόνο CHF, αλλά και άλλες ασθένειες, επομένως μια τέτοια διάγνωση πρέπει να επιβεβαιωθεί με πρόσθετες ερευνητικές μεθόδους.
Διαγνωστικά
Για να επιβεβαιωθεί η διάγνωση της CHF, πραγματοποιούνται οι ακόλουθες μελέτες:
- ηλεκτροκαρδιογράφημα (με ένα απολύτως φυσιολογικό καρδιογράφημα, η πιθανότητα CHF είναι χαμηλή, αλλά δεν υπάρχουν συγκεκριμένα σημεία ΗΚΓ αυτού του συνδρόμου).
- (σας επιτρέπει να αξιολογήσετε τις διαστολικές και συστολικές λειτουργίες της καρδιάς, να αναγνωρίσετε πρώιμο στάδιο CHF);
- ακτινογραφία οργάνων στήθοςγια τον προσδιορισμό της συμφόρησης στους πνεύμονες, της συλλογής στην υπεζωκοτική κοιλότητα.
- γενικά και ΒΙΟΧΗΜΙΚΕΣ ΕΞΕΤΑΣΕΙΣαίμα με προσδιορισμό, ιδίως, του επιπέδου κρεατινίνης.
- προσδιορισμός του επιπέδου των νατριουρητικών ορμονών στο αίμα (το φυσιολογικό τους περιεχόμενο καθιστά πρακτικά δυνατό τον αποκλεισμό της παρουσίας CHF σε ένα άτομο).
- Εάν το υπερηχοκαρδιογράφημα δεν είναι πληροφοριακό, ενδείκνυται η μαγνητική τομογραφία (MRI) της καρδιάς.
Θεραπεία
 Οι ασθενείς με CHF αναγκάζονται να παίρνουν φάρμακα σε όλη τους τη ζωή.
Οι ασθενείς με CHF αναγκάζονται να παίρνουν φάρμακα σε όλη τους τη ζωή. Στόχοι θεραπείας:
- εξάλειψη των συμπτωμάτων της CHF (δύσπνοια, οίδημα κ.λπ.)
- μείωση του αριθμού των νοσηλειών·
- μείωση του κινδύνου θανάτου από αυτή την κατάσταση·
- βελτίωση της ανοχής στην άσκηση και της ποιότητας ζωής.
Η βάση της θεραπείας είναι η εφαρμογή φάρμακα, επηρεάζοντας τους νευροχυμικούς μηχανισμούς της εξέλιξης της CHF και ως εκ τούτου επιβραδύνοντας την εξέλιξή της:
- Οι αναστολείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης (εναλαπρίλη και άλλα ΜΕΑ) ή, εάν παρουσιάζουν δυσανεξία, οι αναστολείς των υποδοχέων της αγγειοτενσίνης II (σαρτάνες - λοσαρτάνη, βαλσαρτάνη και άλλοι) συνταγογραφούνται σε όλους τους ασθενείς ελλείψει αντενδείξεων.
- Οι β-αναστολείς χρησιμοποιούνται σχεδόν σε όλους τους ασθενείς· σήμερα έχει αποδειχθεί ότι η CHF δεν αποτελεί αντένδειξη, αλλά, αντίθετα, ένδειξη για τη χρήση αυτών των φαρμάκων (βισοπρολόλη). Εάν παρουσιάζουν δυσανεξία, μπορεί να συνταγογραφηθεί ivabradine (Coraxan).
- Ανταγωνιστές υποδοχέα ορυκτοκορτικοειδών (επλερενόνη) με μείωση του κλάσματος εξώθησης σύμφωνα με ηχοκαρδιογραφία μικρότερη από 35%.
Για την εξάλειψη των συμπτωμάτων που σχετίζονται με την κατακράτηση υγρών, στους περισσότερους ασθενείς με CHF συνταγογραφούνται επίσης διουρητικά.
Η λήψη φαρμάκων πρέπει να είναι τακτική και μακροχρόνια (συχνά δια βίου). Η αποτελεσματικότητά του παρακολουθείται από καρδιολόγο ή/και θεραπευτή.
Οι καρδιακές γλυκοσίδες (διγοξίνη) έχουν επί του παρόντος περιορισμένη χρήση. Ελλείψει άλλων ενδείξεων, σε ασθενείς με CHF δεν συνταγογραφούνται στατίνες (φάρμακα που μειώνουν τα επίπεδα στο αίμα), βαρφαρίνη ή αλισκιρένη.
Σε πολλές περιπτώσεις, εξετάζεται το θέμα της εγκατάστασης βηματοδότη, της αντιμετώπισης των συνοδών διαταραχών του ρυθμού, της πρόληψης του σχηματισμού θρόμβων και της επαναγγείωσης του μυοκαρδίου μέσω χειρουργικής επέμβασης.
Χαρακτηριστικά διατροφής για CHF:
- περιορισμός της πρόσληψης υγρών σε 1,5 λίτρο την ημέρα.
- μείωση της κατανάλωσης επιτραπέζιου αλατιού (για ήπια CHF - μην τρώτε αλμυρά τρόφιμα, για μέτριας σοβαρότητας– Μην προσθέτετε αλάτι στο φαγητό, εάν είναι βαρύ, αφαιρέστε σχεδόν εντελώς το αλάτι από τη διατροφή).
- τα τρόφιμα πρέπει να είναι αρκετά πλούσια σε θερμίδες και να είναι εύπεπτα.
- Θα πρέπει να τρώτε μικρές μερίδες 5-6 φορές την ημέρα.
- Συνιστάται να αποφεύγετε τα πικάντικα, καπνιστά φαγητά και το αλκοόλ και να μην καπνίζετε.
Η σωματική δραστηριότητα καθορίζεται κυρίως από τις δυνατότητες του ασθενούς και θα πρέπει να επιλέγεται μεμονωμένα. Σχεδόν όλοι οι ασθενείς μπορούν να εκτελέσουν κάποιο είδος σωματικής δραστηριότητας. Ακόμη και με σοβαρή CHF θα είναι χρήσιμο ασκήσεις αναπνοής, και με ήπια έως μέτρια συμπτώματα - περπάτημα και άσκηση, αλλά μόνο μετά από συμβουλή γιατρού.
Όταν σχεδιάζετε διακοπές, πρέπει να λάβετε υπόψη ότι είναι καλύτερο να επιλέξετε θέρετρα στη δική σας κλιματική ζώνη. Συνιστάται η αποφυγή μεγάλων πτήσεων και μεταφορών, καθώς η ακινησία μπορεί να προκαλέσει σχηματισμό θρόμβων αίματος ή πρήξιμο.
Είναι πολύ χρήσιμο για τους ασθενείς με καρδιακή ανεπάρκεια να παρακολουθούν εκπαιδευτικά μαθήματα σε κλινικές σχετικά με αυτό το θέμα («Σχολή για ασθενείς με CHF»). Έτσι θα μπορέσουν να κατανοήσουν καλύτερα τις δυνατότητές τους, να κατανοήσουν την πορεία του συνδρόμου, να μάθουν για τη διατροφή, σωματική δραστηριότητα, φαρμακευτική θεραπεία. Η γνώση βοηθά τους ασθενείς να αυξήσουν την τήρηση της θεραπείας (συμμόρφωση) και συνεπώς να μειώσουν τον αριθμό των νοσηλειών και να επιτύχουν άλλους θεραπευτικούς στόχους.
- Ο ασθενής θα πρέπει να έχει την ευκαιρία να παρακολουθείται τακτικά από γιατρό (θεραπευτή), πιθανώς ακόμη και με τη μορφή τηλεφωνικών συνεννοήσεων.
- Είναι πολλά υποσχόμενη η εισαγωγή συστημάτων απομακρυσμένης παρακολούθησης της κατάστασης του ασθενούς (παρακολούθηση καρδιακού παλμού, καρδιακού ρυθμού, αρτηριακής πίεσης κ.λπ.).
- Είναι σημαντικό να ζυγίζεστε καθημερινά, γεγονός που σας επιτρέπει να παρατηρήσετε έγκαιρα την κατακράτηση υγρών και να αυξήσετε τη δόση του διουρητικού φαρμάκου.
- Ο ασθενής και οι συγγενείς του θα πρέπει να γνωρίζουν όσο το δυνατόν περισσότερα για αυτό το σύνδρομο, τους στόχους της θεραπείας του, τις ενδείξεις και τις πιθανές παρενέργειεςφάρμακα, καθώς αυτό αυξάνει την τήρηση της θεραπείας και βελτιώνει την πρόγνωση.
- Η διακοπή του καπνίσματος, η παρακολούθηση της αρτηριακής πίεσης και των επιπέδων γλυκόζης στο αίμα, η παρακολούθηση μιας δίαιτας και του ποτού και η ορθολογική σωματική δραστηριότητα είναι σημαντικά.
- Σε σοβαρές περιπτώσεις, είναι απαραίτητο να συζητήσετε την παρηγορητική φροντίδα και τη φροντίδα για το άρρωστο άτομο με το γιατρό σας.
- Η διαβούλευση με έναν καρδιολόγο απαιτείται συνήθως όταν τα συμβατικά θεραπευτικά σχήματα είναι αναποτελεσματικά.
Με ποιον γιατρό πρέπει να απευθυνθώ;
Η χρόνια καρδιακή ανεπάρκεια αντιμετωπίζεται από καρδιολόγο και θεραπευτή. Σε ορισμένες περιπτώσεις απαιτείται συνεννόηση με καρδιοχειρουργό (για παράδειγμα, για καρδιακές ανωμαλίες ή για εγκατάσταση βηματοδότη). Ένας διατροφολόγος θα σας πει περισσότερα για τη διατροφή για καρδιακές παθήσεις.
Η χρόνια καρδιακή ανεπάρκεια (CHF) είναι μια ασθένεια που τις περισσότερες φορές είναι φυσικό αποτέλεσμα άλλων ασθενειών του καρδιαγγειακού συστήματος. Με αυτή τη διαταραχή, η ικανότητα της καρδιάς να γεμίζει πλήρως με αίμα και να αδειάζει κατά τη διάρκεια της εργασίας της είναι μειωμένη. Αυτό οδηγεί σε κακή κυκλοφορία και στασιμότητα του αίματος στον μικρό ή μεγάλο κύκλο. Ως αποτέλεσμα, εμφανίζονται συγκεκριμένα συμπτώματα: δύσπνοια, πρήξιμο, κόπωση κ.λπ.
Ο επιπολασμός της CHF στη χώρα μας είναι εξαιρετικά υψηλός. Σύμφωνα με τα στοιχεία Εθνικές συστάσειςγια τη διάγνωση και τη θεραπεία της CHF (2012, III αναθεώρηση), η επίπτωση είναι 7% του πληθυσμού. Αυτό σημαίνει ότι 7,9 εκατομμύρια Ρώσοι έχουν χρόνια καρδιακή ανεπάρκεια. Σε 5,1 εκατομμύρια (4,5% του πληθυσμού) η νόσος έχει σοβαρή πορεία. 2,4 εκατομμύρια (2,1%) είχαν τερματικό, το πιο σοβαρό, CHF.
ορισμός " χρόνια νόσος«Δεν ακούγεται ιδιαίτερα τρομακτικό. Χρόνια πορείαμπορεί να έχει βρογχίτιδα, πυελονεφρίτιδα και άλλα προβλήματα που δεν είναι καθόλου απειλητικά για τη ζωή. Ωστόσο, η χρόνια καρδιακή ανεπάρκεια είναι μια επικίνδυνη κατάσταση. Με την πάροδο του χρόνου, εάν αφεθεί χωρίς θεραπεία, η CHF μπορεί να προκαλέσει σημαντική επιδείνωση της υγείας ενός ατόμου και ακόμη και να οδηγήσει σε θάνατο. Μεταξύ των ασθενών με κλινικά σημαντική καρδιακή ανεπάρκεια (δηλαδή, εκείνοι που έχουν εμφανή συμπτώματα) 26-29% των ανθρώπων πεθαίνουν σε ένα χρόνο. Αυτό σημαίνει ότι κάθε χρόνο το CHF προκαλεί το θάνατο 880-980 χιλιάδων Ρώσων.
Μόνο η έγκαιρη και ικανή θεραπεία μπορεί να βοηθήσει τους ασθενείς να βελτιώσουν την ευημερία τους και να εξασφαλίσουν μια μακρά, μέγιστη ζωή. γεμάτη ζωή. Αυτό το άρθρο θα σας πει τι είναι το CHF, πώς να το αναγνωρίσετε και πώς να το αντιμετωπίσετε.
Αιτίες και ανάπτυξη χρόνιας καρδιακής ανεπάρκειας
Η CHF ονομάζεται επίσης το τελικό σημείο για την ανάπτυξη καρδιαγγειακών παθήσεων. Στην πραγματικότητα, η χρόνια καρδιακή ανεπάρκεια μπορεί να είναι ένα ανεξάρτητο φαινόμενο, αλλά πιο συχνά περιπλέκει ορισμένες καρδιακές παθήσεις. Συνήθως αναπτύσσεται ως συνέπεια καρδιακής προσβολής, άλλα μορφές ισχαιμικής καρδιοπάθειας, κακίες, αρτηριακή υπέρταση. Όλα αυτά διαταράσσουν την ανατομία της καρδιάς και την ποιότητα της εργασίας της, γεγονός που προκαλεί τα ανάλογα συμπτώματα.
Υπάρχουν επίσης ορισμένοι παράγοντες που συμβάλλουν στην αύξηση των συμπτωμάτων και στην αυξημένη σοβαρότητα της CHF. Πρόκειται για φαινόμενα όπως:
Όπως μπορείτε να δείτε, οι περισσότεροι από αυτούς τους παράγοντες είναι αναστρέψιμοι, δηλαδή οι αρνητικές επιπτώσεις τους μπορούν να προληφθούν ή να σταματήσουν. Κάθε ασθενής με χρόνια καρδιακή ανεπάρκεια πρέπει να κάνει ακριβώς αυτό. Αυτό θα βελτιώσει σημαντικά τόσο την ευημερία του ατόμου όσο και την πρόγνωση της ασθένειάς του.
Περίπτωση από την πρακτική. Ασθενής Κ., 59 ετών, επιχειρηματίας. Από την ηλικία των 45 υπέφερε από στηθάγχη, σακχαρώδη διαβήτη και αρτηριακή υπέρταση. Περιοδικά νοσηλευόταν σε νοσοκομείο, αλλά γενικά δεν έδινε ιδιαίτερη σημασία στην υγεία του. Δούλευε πολύ, ταξίδευε συχνά στο εξωτερικό, συνέχισε να καπνίζει, παρά τις συστάσεις των γιατρών, δεν παρακολουθούσε τη διατροφή του και έπινε περιοδικά αλκοόλ για να «χαλαρώσει».Το 2012 νοσηλεύτηκε με νέα επιδείνωση. Κατά την εισαγωγή, το επίπεδο της αρτηριακής πίεσης ήταν 190 και 100 mm Hg, ο ασθενής παραπονέθηκε για πόνο στην καρδιά, έντονη δύσπνοια και πρήξιμο στα πόδια άρχισε να εμφανίζεται. Το επίπεδο γλυκόζης ήταν 18,5 mmol/L (σημαντική αύξηση). Ο ασθενής διαγνώστηκε με ασταθή στηθάγχη (προεμφραγματική κατάσταση), υπερτασική κρίση, αντιστάθμιση του σακχαρώδη διαβήτη. Επιπλέον, ο ασθενής διαγνώστηκε με χρόνια καρδιακή ανεπάρκειαIIΚαι τα στάδιαIIIλειτουργική κατηγορία (αυτό υποδηλώνει σοβαρή διαταραχή της καρδιάς).
Αυτή ήταν η πρώτη φορά που η υγεία του ασθενούς είχε επιδεινωθεί τόσο σημαντικά. Οι γιατροί του νοσοκομείου κατάφεραν να τον πείσουν για την ανάγκη καρδιακής αποκατάστασης. Μετά την ολοκλήρωση της θεραπείας στο νοσοκομείο, ο ασθενής εισήχθη σε θεραπεία αποκατάστασηςστο σανατόριο Barvikha. Επιλέξαμε ένα κατάλληλο σχήμα φαρμακευτικής θεραπείας και εκπαίδευσης για αυτόν και του προσφέραμε μια ισορροπημένη διατροφή.
Γνωρίζοντας τα χαρακτηριστικά του χαρακτήρα του ασθενούς και τη συνήθεια του να παραμελεί την υγεία του, οι ειδικοί μας έδωσαν μεγάλη προσοχή σε μεμονωμένες συνομιλίες, εξηγώντας τη φύση των ασθενειών του ασθενούς και την πρόγνωσή τους. Ο ασθενής συνεργάστηκε με ψυχοθεραπευτή, παρακολούθησε θεματικές σχολές, όπου μίλησαν για τον τρόπο ζωής με στηθάγχη και καρδιακή ανεπάρκεια.
Όλα αυτά του επέτρεψαν να αλλάξει τη στάση του απέναντι στη θεραπεία. Πήρε εξιτήριο από το σανατόριο με κανονική πίεσηκαι τα επίπεδα σακχάρου στο αίμα, αντιστοιχούσε καρδιακή ανεπάρκειαΕγώλειτουργική τάξη. Όλα αυτά σήμαιναν ότι, με την προϋπόθεση ότι τηρούνται όλες οι συστάσεις, ο ασθενής μπορεί να οδηγήσει σε ένα πλήρες πρόγραμμα ενεργό ζωή- αυτό που κάνει τώρα.
Συμπτώματα χρόνιας καρδιακής ανεπάρκειας
Υπάρχουν τρία κύρια συμπτώματα με τα οποία αξιολογείται πρωτίστως η κατάσταση ενός ατόμου και η σοβαρότητα της κατάστασης. Αυτό:
- Δύσπνοια
- Οίδημα
- Κούραση.
Αλλά στην πραγματικότητα, υπάρχουν πολύ περισσότερες πιθανές εκδηλώσεις της CHF. Ας μιλήσουμε για αυτούς με περισσότερες λεπτομέρειες.
Δύσπνοιαεμφανίζεται στο 98,4% των ασθενών με καρδιακή ανεπάρκεια, δηλαδή σχεδόν σε όλους. Εμφανίζεται λόγω στασιμότητας του αίματος στην πνευμονική κυκλοφορία (στους πνεύμονες) και διαταραγμένης ανταλλαγής αερίων. Στην αρχή, εμφανίζεται μόνο με αυξημένα φορτία, μετά αρχίζει να σας ενοχλεί κατά τη διάρκεια της κανονικής δραστηριότητας και ακόμη και με ελάχιστο άγχος, για παράδειγμα, όταν σηκώνεστε από μια καρέκλα, δένετε κορδόνια κ.λπ. Σε σοβαρές περιπτώσεις, δύσπνοια εμφανίζεται και σε κατάσταση ηρεμίας, ειδικά όταν ο ασθενής είναι ξαπλωμένος (σε οριζόντια θέση, αυξάνεται η στασιμότητα του αίματος στους πνεύμονες).
ΜΕ  καρδιακό άσθμα.Μερικές φορές, με τη CHF, οι άνθρωποι ενοχλούνται από το ακόλουθο σύμπλεγμα συμπτωμάτων: κρίση δύσπνοιας, βήχας, ακόμη και ασφυξία, που εμφανίζεται τη νύχτα, προκαλώντας την αφύπνιση του ασθενούς, φόβο και ανάγκη να πάρει μια καθιστή θέση (π. ονομάζεται ορθοπνική θέση). Στην πραγματικότητα, το καρδιακό άσθμα είναι μια οριακή κατάσταση μεταξύ χρόνιας και οξείας καρδιακής ανεπάρκειας· οι ειδικοί πιστεύουν ακόμη ότι είναι αρχική εκδήλωσηοξεία καρδιακή ανεπάρκεια. Σε ορισμένες περιπτώσεις, εάν αυτή η κατάσταση δεν αντιμετωπιστεί με οποιονδήποτε τρόπο, εξελίσσεται σε πνευμονικό οίδημα.
καρδιακό άσθμα.Μερικές φορές, με τη CHF, οι άνθρωποι ενοχλούνται από το ακόλουθο σύμπλεγμα συμπτωμάτων: κρίση δύσπνοιας, βήχας, ακόμη και ασφυξία, που εμφανίζεται τη νύχτα, προκαλώντας την αφύπνιση του ασθενούς, φόβο και ανάγκη να πάρει μια καθιστή θέση (π. ονομάζεται ορθοπνική θέση). Στην πραγματικότητα, το καρδιακό άσθμα είναι μια οριακή κατάσταση μεταξύ χρόνιας και οξείας καρδιακής ανεπάρκειας· οι ειδικοί πιστεύουν ακόμη ότι είναι αρχική εκδήλωσηοξεία καρδιακή ανεπάρκεια. Σε ορισμένες περιπτώσεις, εάν αυτή η κατάσταση δεν αντιμετωπιστεί με οποιονδήποτε τρόπο, εξελίσσεται σε πνευμονικό οίδημα.
Βήχαςμπορεί να είναι ένα σύμπτωμα που δεν σχετίζεται με το καρδιακό άσθμα· μερικές φορές ανησυχεί επίσης ασθενείς με σταθερή CHF. Στην περίπτωση αυτή, είναι ξηρό, αραιό, κοντό και εμφανίζεται λόγω του ότι τα τοιχώματα των κυψελίδων και των μικρών βρόγχων «διογκώνονται» λόγω στασιμότητας του υγρού, έρχονται σε επαφή μεταξύ τους και αυτό ερεθίζει τους υποδοχείς του βήχα. την αναπνευστική οδό.
Κούραση, κούρασηεμφανίζονται σε χρόνια καρδιακή ανεπάρκεια στο 94,3% των περιπτώσεων. Η εμφάνισή τους οφείλεται σε διάφορους λόγους. Λόγω της επιδείνωσης της κυκλοφορίας του αίματος, τα όργανα και, ειδικότερα, οι σκελετικοί μύες δεν τροφοδοτούνται επαρκώς με αίμα και λαμβάνουν λιγότερο οξυγόνο. Η ασθένεια προκαλεί επίσης μεταβολικές διαταραχές στις οποίες διαταράσσεται ο μεταβολισμός των ηλεκτρολυτών, οι διαδικασίες παραγωγής ενέργειας από τα κύτταρα και άλλα φαινόμενα «υπεύθυνα» για την αντοχή και την αντίσταση στο στρες.
Ote 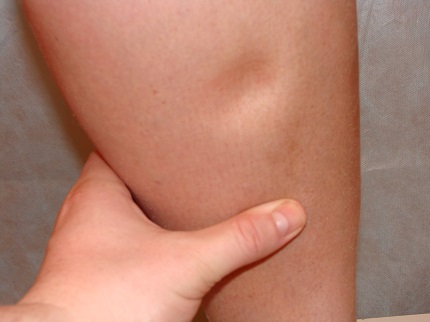 κι- Σχεδόν υποχρεωτικό σύμπτωμα σε CHF με ανεπάρκεια δεξιάς κοιλίας. Η εμφάνισή τους υποδηλώνει στασιμότητα του αίματος στη συστηματική κυκλοφορία, η οποία, υπενθυμίζουμε, τροφοδοτεί με αίμα όλα τα όργανα και τους ιστούς του σώματος, με εξαίρεση τους πνεύμονες. Λόγω της στασιμότητας του αίματος στις φλέβες, η πίεση αυξάνεται. Το τελευταίο οδηγεί σε μερική απελευθέρωση του υγρού μέρους του αίματος στους περιβάλλοντες ιστούς. Αρχικά, οίδημα με CHF εμφανίζεται στα πόδια και εμφανίζεται το απόγευμα. Στη συνέχεια γίνονται πιο διαδεδομένα και υπάρχουν μόνιμα. Αντίστοιχα, ένας ασθενής με αυξανόμενο οίδημα κερδίζει βάρος.
κι- Σχεδόν υποχρεωτικό σύμπτωμα σε CHF με ανεπάρκεια δεξιάς κοιλίας. Η εμφάνισή τους υποδηλώνει στασιμότητα του αίματος στη συστηματική κυκλοφορία, η οποία, υπενθυμίζουμε, τροφοδοτεί με αίμα όλα τα όργανα και τους ιστούς του σώματος, με εξαίρεση τους πνεύμονες. Λόγω της στασιμότητας του αίματος στις φλέβες, η πίεση αυξάνεται. Το τελευταίο οδηγεί σε μερική απελευθέρωση του υγρού μέρους του αίματος στους περιβάλλοντες ιστούς. Αρχικά, οίδημα με CHF εμφανίζεται στα πόδια και εμφανίζεται το απόγευμα. Στη συνέχεια γίνονται πιο διαδεδομένα και υπάρχουν μόνιμα. Αντίστοιχα, ένας ασθενής με αυξανόμενο οίδημα κερδίζει βάρος.
Σε σοβαρή καρδιακή ανεπάρκεια, ολόκληρο το σώμα αρχίζει να «διογκώνεται». Το υγρό συσσωρεύεται όχι μόνο σε υποδερμικός ιστός, αλλά και σε όργανα (που οδηγεί σε μεγέθυνση του ήπατος), καθώς και σε σωματικές κοιλότητες (υπεζωκοτική, κοιλιακή). Όλα αυτά προκαλούν την εμφάνιση νέων συμπτωμάτων: αύξηση του μεγέθους της κοιλιάς, εξασθενημένη πέψη, νεφρική λειτουργία κ.λπ.
Δυσπεψία.Η δυσπεψία είναι ένα σύμπλεγμα συμπτωμάτων που συνδυάζεται διάφορα σημάδιαεξασθενημένη πέψη. Λόγω της στασιμότητας του αίματος στο ήπαρ και της κακής παροχής αίματος στη γαστρεντερική οδό, οι ασθενείς εμφανίζουν κοιλιακό άλγος, δυσκοιλιότητα, ναυτία και μετεωρισμό.
Δυσλειτουργία ούρων.Με έντονη μείωση της καρδιακής παροχής, η νεφρική λειτουργία επιδεινώνεται. Αυτό οδηγεί σε μείωση του όγκου των ούρων που απεκκρίνονται. Συμβαίνει συχνά να παράγονται λίγα ούρα κατά τη διάρκεια της ημέρας και τη νύχτα οι ασθενείς, αντίθετα, συχνά σηκώνονται για να πάνε στην τουαλέτα.
De  κατάθλιψη, εγκεφαλικές διαταραχές.Τα δυσάρεστα συμπτώματα και η μειωμένη ποιότητα ζωής στην CHF συνοδεύονται συχνά από κατάθλιψη. Σύμφωνα με στατιστικά στοιχεία, ανιχνεύεται στο 14-36% των ασθενών που εισάγονται στο νοσοκομείο με καρδιακή ανεπάρκεια! Είναι ενδιαφέρον, η σοβαρότητα καταθλιπτικές διαταραχέςείναι ευθέως ανάλογη με τη σοβαρότητα των παραπόνων κόπωσης και κόπωσης. Με σοβαρή CHF και σοβαρά κυκλοφορικά προβλήματα στον εγκέφαλο, οι ασθενείς μπορεί επίσης να εμφανίσουν πονοκεφάλους, διαταραχές μνήμης, ακόμη και ψύχωση και σύγχυση.
κατάθλιψη, εγκεφαλικές διαταραχές.Τα δυσάρεστα συμπτώματα και η μειωμένη ποιότητα ζωής στην CHF συνοδεύονται συχνά από κατάθλιψη. Σύμφωνα με στατιστικά στοιχεία, ανιχνεύεται στο 14-36% των ασθενών που εισάγονται στο νοσοκομείο με καρδιακή ανεπάρκεια! Είναι ενδιαφέρον, η σοβαρότητα καταθλιπτικές διαταραχέςείναι ευθέως ανάλογη με τη σοβαρότητα των παραπόνων κόπωσης και κόπωσης. Με σοβαρή CHF και σοβαρά κυκλοφορικά προβλήματα στον εγκέφαλο, οι ασθενείς μπορεί επίσης να εμφανίσουν πονοκεφάλους, διαταραχές μνήμης, ακόμη και ψύχωση και σύγχυση.
Ταξινόμηση της χρόνιας καρδιακής ανεπάρκειας
Σε ορισμένους ασθενείς με CHF, τα σημάδια της νόσου είναι ελάχιστα αισθητά: ζουν μια φυσιολογική ζωή και παραπονούνται μόνο για δύσπνοια υπό αυξημένο στρες. Άλλοι δεν μπορούν να σηκώσουν τίποτα βαρύτερο από ένα φλιτζάνι - έχουν τόση αδυναμία, δύσπνοια και άλλα συμπτώματα. Μερικοί ασθενείς έχουν μόνο δύσπνοια μεταξύ όλων των σημείων της CHF, αλλά δεν τους επιτρέπει να ζήσουν κανονικά. άλλοι έχουν πολλά παράπονα ταυτόχρονα, αλλά δεν τους ενοχλούν ιδιαίτερα...
Όπως φαίνεται από αυτά τα παραδείγματα, η χρόνια καρδιακή ανεπάρκεια μπορεί να έχει πολύ διαφορετική πορεία. Προκειμένου να χαρακτηριστεί η κατάσταση κάθε ασθενή με CHF όσο το δυνατόν ακριβέστερα, οι γιατροί χρησιμοποιούν ταυτόχρονα δύο ταξινομήσεις: ανά στάδιο και κατά λειτουργική τάξη. Το πρώτο μιλά για την αντικειμενική σοβαρότητα της κατάστασης, το δεύτερο - για την υποκειμενική ευημερία του ασθενούς. Κατά κανόνα, όσο πιο «προχωρημένο» είναι το στάδιο της νόσου ενός ατόμου, τόσο χειρότερα αισθάνεται. Αλλά μερικές φορές δεν συμβαίνει έτσι…
Μια πολύ σημαντική σημείωση: τα στάδια μπορούν μόνο να γίνουν πιο σοβαρά, μερικές φορές ακόμη και παρά τη θεραπεία. Η αναστροφή της νόσου είναι αδύνατη. Όσον αφορά τις λειτουργικές τάξεις, μπορούν να αλλάξουν και προς τις δύο κατευθύνσεις.
Ταξινόμηση κατά στάδια:
Πρώτα (Εγώ) στάδιο.Ο ασθενής έχει κρυφή καρδιακή ανεπάρκεια. Ζει μια φυσιολογική ζωή, δεν παραπονιέται για τίποτα και μόνο κάτω από υψηλά φορτία μπορεί να εμφανίσει σημάδια κυκλοφορικής ανεπάρκειας. Σε ηρεμία απουσιάζουν.
ΣτάδιοIIΕΝΑ.Η βλάβη στην καρδιά είναι πιο σοβαρή· ο ασθενής αρχίζει να εμφανίζει τα πρώτα σημάδια αιμοδυναμικών (κυκλοφορικών) διαταραχών. Διαταράσσεται σε έναν κύκλο κυκλοφορίας του αίματος - συνήθως με μικρό τρόπο, που εκδηλώνεται με δύσπνοια.
ΣτάδιοIIΣΙ.Σοβαρή βλάβη στην καρδιά, υπάρχει στασιμότητα του αίματος και στους δύο κύκλους κυκλοφορίας. Ένας ασθενής με στάδιο ΙΙΒ πολύ συχνά έχει ολόκληρο το σύνολο πιθανά συμπτώματαασθένειες.
ΣτάδιοIIIονομάζεται επίσης τελικό, τελικό, δυστροφικό. Η καρδιακή λειτουργία του ασθενούς είναι πολύ εξασθενημένη, και αυτό προκαλεί μη αναστρέψιμες αλλαγές στη δική του γενική κατάστασηκαι ζωτικής κατάστασης σημαντικά όργανα: εγκέφαλος, νεφρά, πνεύμονες και ούτω καθεξής. Κατά κανόνα, οι ασθενείς με αυτό το στάδιο της νόσου πεθαίνουν σύντομα.
Διάγνωση και θεραπεία χρόνιας καρδιακής ανεπάρκειας
Για τη διάγνωση της CHF, οι γιατροί χρησιμοποιούν και τα δύο κλινική διάγνωση(αξιολόγηση των συμπτωμάτων και της κατάστασης ενός ατόμου) και με χρήση εργαστηριακών και οργάνων μεθόδων.
«Ύποπτοι» όσον αφορά την CHF είναι όλοι οι άνθρωποι που έχουν υποστεί κάποιου είδους οξύ επεισόδιο καρδιαγγειακή νόσο(έμφραγμα του μυοκαρδίου, ιδιαίτερα επιπλεγμένο από πνευμονικό οίδημα και άλλες σοβαρές διαταραχές). Επίσης, η καρδιακή ανεπάρκεια αναζητείται ειδικά σε ασθενείς με μακροχρόνιες παθήσεις της καρδιάς και των αιμοφόρων αγγείων: στεφανιαία νόσο, μυοκαρδίτιδα κ.λπ.
Από  Οι εργαστηριακές εξετάσεις περιλαμβάνουν γενικές και βιοχημικές εξετάσεις αίματος, ανάλυση ούρων και μελέτη καθημερινής διούρησης (μερικές φορές). Τέτοιες εξετάσεις δεν υποδεικνύουν άμεσα CHF, αλλά αλλαγές στα αποτελέσματά τους (για παράδειγμα, αυξημένο κάλιο στο αίμα, εμφάνιση πρωτεΐνης στα ούρα) υποδεικνύουν έμμεσα τη νόσο ή/και τη σοβαρότητά της. Ορισμένες κλινικές μετρούν το επίπεδο του νατριουρητικού πεπτιδίου στο αίμα. Αυτός είναι ένας ειδικός δείκτης, οι τιμές του οποίου σχετίζονται στενά με τη διάγνωση της CHF και την πρόγνωσή της, επομένως η δοκιμή για νατριουρητικό πεπτίδιο είναι πολύ σημαντική.
Οι εργαστηριακές εξετάσεις περιλαμβάνουν γενικές και βιοχημικές εξετάσεις αίματος, ανάλυση ούρων και μελέτη καθημερινής διούρησης (μερικές φορές). Τέτοιες εξετάσεις δεν υποδεικνύουν άμεσα CHF, αλλά αλλαγές στα αποτελέσματά τους (για παράδειγμα, αυξημένο κάλιο στο αίμα, εμφάνιση πρωτεΐνης στα ούρα) υποδεικνύουν έμμεσα τη νόσο ή/και τη σοβαρότητά της. Ορισμένες κλινικές μετρούν το επίπεδο του νατριουρητικού πεπτιδίου στο αίμα. Αυτός είναι ένας ειδικός δείκτης, οι τιμές του οποίου σχετίζονται στενά με τη διάγνωση της CHF και την πρόγνωσή της, επομένως η δοκιμή για νατριουρητικό πεπτίδιο είναι πολύ σημαντική.
Μεταξύ των οργανικών μελετών που πραγματοποιήθηκαν είναι οι ακόλουθες.
- Όλοι οι ασθενείς υποβάλλονται σε ηλεκτροκαρδιογράφημα· βοηθά να «δουν» διαταραχές της καρδιακής αγωγιμότητας, την ουλή μετά από καρδιακή προσβολή, κοιλιακή υπερτροφία και άλλες παθολογικές αλλαγές που θα μπορούσαν να οδηγήσουν σε καρδιακή ανεπάρκεια.
- Μια πολύ πολύτιμη μελέτη είναι το υπερηχογράφημα Doppler ή το υπερηχογράφημα καρδιάς. Κατά τη διάρκεια αυτού διαγνωστική διαδικασίαο γιατρός βλέπει την καρδιά εργασίας ενός ατόμου στην οθόνη της οθόνης, μπορεί να εξετάσει και να μετρήσει όλες τις δομές της, να αξιολογήσει τη λειτουργία του μυοκαρδίου, να υπολογίσει σημαντικούς δείκτες της καρδιακής λειτουργίας, όπως η καρδιακή παροχή, το επίπεδο αρτηριακής πίεσης πνευμονική αρτηρίακαι τα λοιπά.
- Για να προσδιοριστεί εάν υπάρχουν συμφορητικές αλλαγές στους πνεύμονες, λαμβάνεται ακτινογραφία θώρακος.
- Για την ανίχνευση συσσώρευσης υγρού σε κοιλιακή κοιλότητακαι διευρυμένο ήπαρ, που εμφανίζονται με στασιμότητα στη συστηματική κυκλοφορία, εκτελούν υπερηχογράφημα των κοιλιακών οργάνων.
- Μερικές φορές καταφεύγουν σε άλλες διαγνωστικές μεθόδους: τεστ αντοχής, στεφανιογραφία, μεθόδους ραδιοϊσοτόπων, μαγνητική τομογραφία καρδιάς κ.λπ.
Θεραπεία χρόνιας καρδιακής ανεπάρκειας
 Όσο νωρίτερα ξεκινήσει η θεραπεία για τη CHF, τόσο καλύτερη είναι η πρόγνωση του ασθενούς. Επομένως, είναι προς το συμφέρον κάθε ασθενή με χρόνια καρδιακή ανεπάρκεια να λαμβάνει φάρμακα σε συνεχή βάση και να ακολουθεί όλες τις συστάσεις του γιατρού.
Όσο νωρίτερα ξεκινήσει η θεραπεία για τη CHF, τόσο καλύτερη είναι η πρόγνωση του ασθενούς. Επομένως, είναι προς το συμφέρον κάθε ασθενή με χρόνια καρδιακή ανεπάρκεια να λαμβάνει φάρμακα σε συνεχή βάση και να ακολουθεί όλες τις συστάσεις του γιατρού.
Η θεραπεία για CHF συνίσταται στην τήρηση ειδικής δίαιτας, σωματικής δραστηριότητας σε δόση και λήψη φαρμάκων. Μερικές φορές, σύμφωνα με ενδείξεις, πραγματοποιείται επίσης χειρουργική επέμβαση. Μπορείτε να διαβάσετε περισσότερα για όλους τους τύπους θεραπείας για χρόνια καρδιακή ανεπάρκεια στο αντίστοιχο άρθρο.
Εάν η πορεία της νόσου επιδεινωθεί (απορρόφηση CHF), το άτομο εισάγεται στο νοσοκομείο. Εάν η κατάσταση του ασθενούς είναι σταθερή, η θεραπεία πραγματοποιείται σε εξωτερική βάση, δηλαδή, το άτομο ελέγχει ανεξάρτητα τη θεραπεία του και τη διενεργεί σύμφωνα με το προβλεπόμενο σχήμα. Σημαντικό ρόλο στη θεραπεία παίζει και η καρδιακή αποκατάσταση στο σανατόριο. Κατά τη διάρκεια μιας ειδικά σχεδιασμένης πρόγραμμα θεραπείαςΕπιλέγεται το καλύτερο θεραπευτικό σχήμα για τον ασθενή, πραγματοποιείται φυσικοθεραπεία και άσκηση. Αυτό σταθεροποιεί και βελτιώνει την κατάσταση του ασθενούς, τον βοηθά να επεκταθεί σωματικές ικανότητες, επιβραδύνουν την εξέλιξη της νόσου, βελτιώνουν την πρόγνωση.
Περισσότερα άρθρα για αυτό το θέμα:
Αυτή είναι μια κατάσταση κατά την οποία η καρδιά δεν μπορεί να αντλήσει αρκετό αίμα, με αποτέλεσμα τα όργανα και οι ιστοί να έχουν έλλειψη οξυγόνου και θρεπτικών συστατικών.
Τα πιο εμφανή σημάδια καρδιακής ανεπάρκειας είναι η δύσπνοια και το πρήξιμο. Η δύσπνοια εμφανίζεται λόγω της στασιμότητας του αίματος πνευμονικά αγγείακαι με αυξημένη ανάγκη για οξυγόνο στο σώμα. Εμφανίζεται οίδημα λόγω στασιμότητας του αίματος στο φλεβικό κρεβάτι.
Η CHF αναπτύσσεται σταδιακά, επομένως υπάρχουν διάφορα στάδια αυτής της νόσου. Υπάρχει διαφορετικές αρχέςΔιαχωρίζοντας την καρδιακή ανεπάρκεια σε στάδια, μια από τις πιο βολικές και κατανοητές ταξινομήσεις αναπτύχθηκε από την Ένωση Καρδιολογίας της Νέας Υόρκης. Προσδιορίζει τέσσερις λειτουργικές κατηγορίες ασθενών με CHF:
I FC- ο ασθενής δεν αντιμετωπίζει περιορισμούς στη σωματική δραστηριότητα. Η κανονική άσκηση δεν προκαλεί αδυναμία (αίσθημα κεφαλής), αίσθημα παλμών, δύσπνοια ή στηθάγχη.
II FC- μέτριος περιορισμός της φυσικής δραστηριότητας. Ο ασθενής αισθάνεται άνετα σε ηρεμία, αλλά η εκτέλεση κανονικής σωματικής δραστηριότητας προκαλεί αδυναμία (αίσθημα κεφαλής), αίσθημα παλμών, δύσπνοια ή στηθαγχικό πόνο.
III FC- έντονο περιορισμό της σωματικής δραστηριότητας. Ο ασθενής αισθάνεται άνετα μόνο σε κατάσταση ηρεμίας, αλλά η λιγότερη σωματική δραστηριότητα από τη συνηθισμένη οδηγεί σε ανάπτυξη αδυναμίας (αίσθημα κεφαλής), αίσθημα παλμών, δύσπνοια ή στηθαγχικό πόνο.
IV FC- αδυναμία εκτέλεσης οποιουδήποτε φορτίου χωρίς ενόχληση. Συμπτώματα καρδιακής ανεπάρκειας ή στηθάγχης μπορεί να εμφανιστούν σε ηρεμία. Κάνοντας ελάχιστο φορτίοη δυσφορία αυξάνεται.
Τι είναι η χρόνια καρδιακή ανεπάρκεια;
κατάσταση χρόνια καρδιακή ανεπάρκειασυμβαίνει όταν η καρδιά παύει να τροφοδοτεί επαρκώς τους ιστούς και τα όργανα με αίμα, άρα και οξυγόνο και θρεπτικά συστατικά.
Γιατί συμβαίνει αυτό;
Στο χρόνια αποτυχίαο καρδιακός μυς (μυοκάρδιο) δεν είναι σε θέση να αναπτύξει επαρκείς προσπάθειες για την αποβολή αίματος από την αριστερή κοιλία. Οι αιτίες αυτής της διαταραχής μπορεί να σχετίζονται με βλάβη στο ίδιο το μυοκάρδιο, την αορτή (η κύρια αρτηρία που προέρχεται απευθείας από την καρδιά) και τις καρδιακές βαλβίδες.
Το μυοκάρδιο επηρεάζεται από στεφανιαία νόσοςκαρδιακές παθήσεις, μυοκαρδίτιδα (φλεγμονή του καρδιακού μυός), μυοκαρδιοπάθειες, συστηματικές παθήσεις του συνδετικού ιστού. Τοξική βλάβη στο μυοκάρδιο συμβαίνει επίσης λόγω δηλητηρίασης με δηλητήρια, τοξίνες και φάρμακα.
Βλάβη στην αορτή και τις αρτηρίες εμφανίζεται στην αθηροσκλήρωση, αρτηριακή υπέρταση, σακχαρώδης διαβήτηςκαι κάποιες άλλες ασθένειες.
Ανεγχείρητα καρδιακά ελαττώματα (συγγενή και επίκτητα) οδηγούν επίσης σε καρδιακή ανεπάρκεια.
Τι συμβαίνει?
Η αργή κυκλοφορία του αίματος προκαλεί χρόνια πείνα με οξυγόνο των οργάνων και των ιστών, η οποία προκαλεί χαρακτηριστική εκδήλωσηκαρδιακή ανεπάρκεια - δύσπνοια κατά την άσκηση ή (σε προχωρημένες περιπτώσεις) σε ηρεμία. Ένα άτομο παραπονιέται για κόπωση, άσχημο όνειρο, γρήγορος καρδιακός παλμός (ταχυκαρδία).
Η έλλειψη οξυγόνου στις περιοχές του σώματος που βρίσκονται πιο μακριά από την καρδιά (δάχτυλα χεριών, δάχτυλα των ποδιών, χείλη) κάνει το δέρμα εκεί να αποκτά μια γκρι-μπλε απόχρωση (κυάνωση). Η ανεπαρκής καρδιακή παροχή οδηγεί όχι μόνο σε μείωση του όγκου του αίματος που εισέρχεται στην αρτηριακή κλίνη, αλλά και σε στασιμότητα του αίματος στη φλεβική κλίνη. Αυτό οδηγεί σε πρήξιμο (κυρίως των ποδιών), καθώς και πόνο στο δεξιό υποχόνδριο, που σχετίζεται με συμφόρηση των ηπατικών φλεβών.
Στο πιο σοβαρό στάδιο της καρδιακής ανεπάρκειας, όλα τα παραπάνω συμπτώματα αυξάνονται.
Η κυάνωση και η δύσπνοια ενοχλούν ένα άτομο ακόμη και σε κατάσταση πλήρους ανάπαυσης. Αναγκάζεται να πραγματοποιήσει καθιστή θέσηόλη την ημέρα, αφού σε ξαπλωμένη θέση αυξάνεται η δύσπνοια, και μπορεί να κοιμηθεί μόνο ενώ κάθεται. Το οίδημα εξαπλώνεται σε ολόκληρο το κάτω μέρος του σώματος, υγρό συσσωρεύεται επίσης στις κοιλότητες του σώματος (κοιλιακή, υπεζωκοτική).
Διάγνωση
Η διάγνωση γίνεται βάσει εξέτασης από καρδιολόγο και πρόσθετων μεθόδων εξέτασης, όπως ηλεκτροκαρδιογράφημα σε διάφορες παραλλαγές: καθημερινή παρακολούθηση ΗΚΓ και τεστ σε διάδρομο. Η συσταλτικότητα και το μέγεθος των θαλάμων της καρδιάς και η ποσότητα του αίματος που εκτοξεύεται στην αορτή μπορούν να προσδιοριστούν με ηχοκαρδιογράφημα. Ο καρδιακός καθετηριασμός είναι δυνατός (ένας λεπτός σωλήνας εισάγεται μέσω φλέβας ή αρτηρίας απευθείας στην καρδιά· αυτή η διαδικασία σας επιτρέπει να μετρήσετε την πίεση στους θαλάμους της καρδιάς και να εντοπίσετε τη θέση απόφραξης των αιμοφόρων αγγείων).
Θεραπεία
Η καρδιακή ανεπάρκεια είναι πολύ πιο εύκολο να προληφθεί παρά να θεραπευθεί.
Η πρόληψή της περιλαμβάνει τη θεραπεία της αρτηριακής υπέρτασης, την πρόληψη της αθηροσκλήρωσης, υγιής εικόναΖΩΗ, φυσική άσκηση, διακοπή του καπνίσματος και δίαιτα.
Εάν αναπτυχθεί καρδιακή ανεπάρκεια, ο καρδιολόγος συνταγογραφεί θεραπεία. Αυτό συνήθως περιλαμβάνει διουρητικά (για τη μείωση του όγκου του αίματος που αντλείται), υπερεκλεκτικούς β-αναστολείς (για τη μείωση της ζήτησης οξυγόνου της καρδιάς), μεταβολική θεραπεία και, φυσικά, θεραπεία της υποκείμενης νόσου.
Η χρόνια καρδιακή ανεπάρκεια (CHF) είναι σοβαρή ασθένεια, που εκφράζεται με την αδυναμία της καρδιάς και των αιμοφόρων αγγείων να παρέχουν φυσιολογική παροχή αίματος στον οργανισμό. Είναι συχνά το τελικό σημείο για τις καρδιακές παθήσεις, αλλά και άλλες ασθένειες μπορούν επίσης να οδηγήσουν σε αυτό.
Σύμφωνα με στατιστικά στοιχεία, η CHF προκαλεί συχνότερα νοσηλεία και μερικές φορές θάνατο σε άτομα μεγαλύτερης ηλικίας. Χωρίς θεραπεία, περίπου οι μισοί από αυτούς που επηρεάζονται πεθαίνουν μέσα σε τρία χρόνια από τη διάγνωση. Άνδρες και γυναίκες είναι εξίσου ευάλωτοι στο να αναπτύξουν χρόνια καρδιακή ανεπάρκεια, αλλά οι γυναίκες αρρωσταίνουν αργότερα, κατά την εμμηνόπαυση.
Αιτίες και παράγοντες κινδύνου
Η άμεση αιτία της χρόνιας καρδιακής ανεπάρκειας είναι η μείωση της ικανότητας της καρδιάς να τη γεμίζει με αίμα και να την ωθεί στις αρτηρίες, δηλαδή να μειώνει το κλάσμα καρδιακής εξώθησης (EF). Σε έναν υγιή ενήλικα, το EF σε ηρεμία είναι από 4,5 έως 5 l/min. Αυτό είναι το πόση ποσότητα αίματος έχει το σώμα καλή διατροφήοξυγόνο.
Η εξασθένηση της καρδιακής λειτουργίας αναπτύσσεται συχνότερα λόγω βλάβης στον καρδιακό μυ (μυοκάρδιο) και σε άλλες δομές της καρδιάς. Αλλά για να επηρεάσει τον «κινητήρα» ανθρώπινο σώμαΜπορεί επίσης να υπάρχουν παράγοντες που παρεμβαίνουν στην ηλεκτρική του δραστηριότητα.
1. Στα καρδιακά αίτια περιλαμβάνονται ασθένειες και καταστάσεις που επηρεάζουν το μυοκάρδιο, αλλάζουν τη δομή του οργάνου ή το εμποδίζουν να εκτελέσει τη λειτουργία του. Τα κυριότερα:
- Εμφραγμα μυοκαρδίου; στεφανιαία νόσος (CHD); φλεγμονή του καρδιακού μυός και της επένδυσης του. Βλάβη στον καρδιακό ιστό από νέκρωση. Οι ουλές κάνουν τον καρδιακό μυ λιγότερο ελαστικό και ανίκανο να συστέλλεται σε πλήρη ισχύ.
- Ρευματικά και άλλα καρδιακά ελαττώματα, τραυματισμοί. Μια αλλαγή στην «αρχιτεκτονική» του οργάνου οδηγεί στο γεγονός ότι η κανονική κυκλοφορία του αίματος καθίσταται αδύνατη.
- Καρδιομυοπάθειες - διατατικές ή υπερτροφικές. Στην πρώτη περίπτωση, οι κοιλότητες της καρδιάς τεντώνονται και χάνουν τον τόνο, κάτι που συμβαίνει συχνά σε ηλικιωμένους άνδρες και γυναίκες· στη δεύτερη, τα τοιχώματά τους γίνονται πιο πυκνά και παχύτερα. Ο καρδιακός μυς γίνεται λιγότερο ελαστικός και η συσταλτικότητά του μειώνεται.
- Αρτηριακή υπέρταση, η οποία εμφανίζεται σε άτομα μεγαλύτερης ηλικίας. Οι διακυμάνσεις της αρτηριακής πίεσης εμποδίζουν την καρδιά να χτυπά σε φυσιολογικό ρυθμό.
2. Δεύτερον, η CHF αναπτύσσεται σε συνθήκες που αυξάνουν την ανάγκη των ιστών για οξυγόνο και επομένως απαιτούν αύξηση της καρδιακής παροχής. Αυτοί ονομάζονται μη καρδιακοί παράγοντες κινδύνου για CHF. Πρώτα απ 'όλα, είναι το άγχος, η σκληρή σωματική εργασία, ο αλκοολισμός, το κάπνισμα και ο εθισμός στα ναρκωτικά, καθώς και:
- σύνθετες βρογχοπνευμονικές λοιμώξεις (βρογχίτιδα, πνευμονία), στις οποίες ένα άτομο δεν μπορεί να αναπνεύσει κανονικά. εμβολή των πνευμονικών αρτηριών?
- ασθένειες θυρεοειδής αδένας, διαβήτης και παχυσαρκία?
- χρόνια νεφρική ανεπάρκεια;
- αναιμία (αναιμία) που συνοδεύει πολλές ασθένειες.
3. Η χρόνια καρδιακή ανεπάρκεια μπορεί να προκληθεί με τη λήψη ορισμένων φαρμάκων που συνταγογραφούνται για μεγάλο χρονικό διάστημα. Η λίστα είναι εκτενής, οι πιο συνηθισμένες είναι:
- Αντιαρρυθμικά φάρμακα (εξαίρεση: Amiodarone).
- Μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ), για παράδειγμα παρακεταμόλη. γλυκοκορτικοειδών ορμονών.
- Ανταγωνιστές ασβεστίου (φάρμακα που μειώνουν την αρτηριακή πίεση). άλλα αντιυπερτασικά φάρμακα, για παράδειγμα, ρεζερπίνη.
- Τρικυκλικά αντικαταθλιπτικά.
- Αγγειοδιασταλτικά φάρμακα για αγγειοδιαστολή - Diazoxide (Hyperstat), Hydralazine (Apressin). Συνταγογραφούνται σε ηλικιωμένους με αθηροσκλήρωση.
Επομένως, αυτά τα φάρμακα δεν πρέπει να λαμβάνονται για περισσότερο από αυτό που συνταγογραφεί ο γιατρός. Η μακροχρόνια θεραπεία παρακολουθείται με εξετάσεις και άλλες εξετάσεις και προσαρμόζεται εάν είναι απαραίτητο.
Ταξινόμηση και χαρακτηριστικά της ροής
Πρώτα απ 'όλα, η χρόνια καρδιακή ανεπάρκεια ταξινομείται σύμφωνα με την ικανότητα της καρδιάς να δέχεται φλεβικό υγρό και να το απελευθερώνει σε Αγγειακό σύστημαοξυγονωμένο αρτηριακό αίμα. Η CHF μπορεί να είναι συστολική (τύπου Ι) και διαστολική (τύπου II).
- Η συστολική CHF είναι μια δυσλειτουργία του καρδιακού μυός όταν δεν μπορεί να αντλήσει την απαιτούμενη ποσότητα αίματος κατά τη διάρκεια της συστολής. Σε αυτή την περίπτωση, η λειτουργία της αριστερής κοιλίας μπορεί να διατηρηθεί (EF > 40%) ή να επηρεαστεί (EF< 40 %).
- Η διαστολική CHF είναι μια κατάσταση κατά την οποία η καρδιά χάνει την ικανότητα να γεμίζει με αίμα, αλλά διατηρεί την ικανότητα να συστέλλεται εντός των φυσιολογικών ορίων για να το απελευθερώσει.
Σύμφωνα με την ταξινόμηση του NYHA (New York Heart Association, 1964), η χρόνια καρδιακή ανεπάρκεια χωρίζεται σε τέσσερις λειτουργικές κατηγορίες (FC). Η εγχώρια ταξινόμηση σύμφωνα με τους Strazhesko και Vasilenko τη χωρίζει σε τρία στάδια: I - λανθάνουσα. II (Α και Β) - επεκτάθηκε. III - τερματικό.
Η ρωσική ταξινόμηση δεν είναι πανομοιότυπη με την NYHA, αν και εν μέρει συμπίπτει με αυτήν. Σε αντίθεση με το NYHA, λαμβάνει υπόψη όχι μόνο τα συμπτώματα, αλλά και τον βαθμό κυκλοφορικών (αιμοδυναμικών) και μεταβολικών διαταραχών, την ευαισθησία στη θεραπεία και πρόσθετους δείκτες για τη διάγνωση. Ως εκ τούτου, στην εγχώρια ιατρική συνηθίζεται να υποδεικνύεται τόσο το NYHA FC όσο και το στάδιο της νόσου.
| Ταξινόμηση σύμφωνα με Strazhesko/Vasilenko | Ταξινόμηση NYHA | |
|---|---|---|
| Στάδιο 1 / 1FC | Η κυκλοφορική ανεπάρκεια γίνεται αισθητή μόνο με σημαντική σωματική άσκηση. Με την ανάπαυση, τα συμπτώματα εξαφανίζονται, η κυκλοφορία του αίματος δεν επηρεάζεται. | Ασθενείς με καρδιακή νόσο στους οποίους η συνήθης σωματική δραστηριότητα δεν προκαλεί δύσπνοια, αδυναμία ή ταχυκαρδία. |
| Στάδιο 2 (συνολικά) | Σοβαρή κυκλοφορική ανεπάρκεια, στασιμότητα στους μικρούς και μεγάλους κύκλους. Ο μεταβολισμός και οι λειτουργίες ορισμένων οργάνων διαταράσσονται· τα συμπτώματα εμφανίζονται όχι μόνο κατά τη διάρκεια της άσκησης, αλλά και κατά την ανάπαυση. | |
| Στάδιο 2A/2FC | Μέτρια κυκλοφορική ανεπάρκεια. Η αιμοδυναμική διαταράσσεται είτε στον μεγάλο είτε στον μικρό κύκλο. Η CHF διορθώνεται εύκολα με θεραπεία. | Ασθενείς με καρδιοπάθεια και μέτριο περιορισμό της φυσικής δραστηριότητας. Όταν εκτελείτε δραστηριότητες ρουτίνας, εμφανίζεται δύσπνοια, ταχυκαρδία και αδυναμία. |
| Στάδιο 2B/3FC | Τα συμπτώματα της CHF (δύσπνοια, αδυναμία, ταχυκαρδία) εμφανίζονται σε ηρεμία. Η αιμοδυναμική διαταράσσεται και στους δύο κύκλους της κυκλοφορίας: οίδημα, ασκίτης και συριγμός εμφανίζονται στους πνεύμονες. Η θεραπεία μειώνει τα συμπτώματα της CHF και της συμφόρησης. | Ασθενείς με καρδιοπάθεια και σοβαρό περιορισμό της φυσικής δραστηριότητας. Στην ηρεμία δεν υπάρχουν παράπονα, αλλά η παραμικρή επιβάρυνση κάνει την καρδιά να χτυπάει δυνατά, να επιταχύνει την αναπνοή και τον παλμό. |
| Στάδιο 3/4FC | Σοβαρές κυκλοφορικές διαταραχές, μη αναστρέψιμες αλλαγές στους μεταβολικούς ρυθμούς, στη δομή των οργάνων και των ιστών. Η θεραπεία είναι αναποτελεσματική, η καρδιακή ανεπάρκεια περνά στο ανθεκτικό στάδιο, δηλαδή δεν ανταποκρίνεται στα φάρμακα. | Ασθενείς με καρδιοπάθεια, στους οποίους η παραμικρή προσπάθεια οδηγεί σε δύσπνοια, προκαλεί ζαλάδα και ταχυκαρδία. Τα συμπτώματα μπορεί να εμφανιστούν σε ηρεμία. |
Η ιδιαιτερότητα της νόσου είναι ότι η χρόνια καρδιακή ανεπάρκεια αναπτύσσεται αργά σε άτομα μεγαλύτερης ηλικίας, και υπάρχει κίνδυνος να μην παρατηρηθεί έγκαιρα η αύξηση των συμπτωμάτων. Μερικές φορές οι ηλικιωμένοι ασθενείς με λανθάνουσα μορφή (1FC / στάδιο 1) 2-3 χρόνια μετά τη διάγνωση πηγαίνουν σε 4FC / στάδιο III- τερματικό.
Θα πρέπει να επισκεφτείτε γιατρό εάν τα συμπτώματα αυξηθούν ή εμφανιστούν νέα συμπτώματα (πόνος στο στήθος, ζαλάδα, προοδευτικός βήχας, ασκίτης, πρήξιμο στους αστραγάλους, στα πόδια κ.λπ.). Χωρίς θεραπεία, ο ασθενής μπορεί να αναπτύξει πνευμονικό οίδημα, επίθεση ασφυξίας ή καρδιογενές σοκ - απότομη πτώση της συσταλτικότητας της καρδιάς.
Συμπτώματα
Όταν οι κοιλότητες της καρδιάς τεντώνονται, δεν μπορεί να συστέλλεται σωστά, ωθώντας το αίμα έξω από τον εαυτό της. Ως αποτέλεσμα, μένει στάσιμο στη συστηματική κυκλοφορία και «ξεχειλίζει ενάντια στη ροή», επιστρέφοντας στα αγγεία των πνευμόνων. τότε εμφανίζεται στασιμότητα στον μικρό κύκλο και γίνεται αισθητή από δύσπνοια και πρήξιμο. Η καρδιά, λαμβάνοντας και πετώντας λιγότερο αίμα ανά μονάδα χρόνου, αναγκάζεται να χτυπά πιο συχνά. Έτσι, τα πιο εμφανή συμπτώματα της καρδιακής ανεπάρκειας είναι η δύσπνοια, η ταχυκαρδία και το οίδημα.
- Δυσκολία στην αναπνοή,... Επί αρχικά στάδιαΔεν υπάρχουν επιθέσεις και η αναπνοή γίνεται πιο γρήγορη μόνο κατά τη διάρκεια της ενεργού άσκησης. Με την πάροδο του χρόνου, η αναπνοή γίνεται πιο συχνή με όλο και λιγότερη προσπάθεια ή εμφανίζεται δύσπνοια σε κατάσταση ηρεμίας και αυξάνεται όταν ξαπλώνετε. Λόγω έλλειψης αέρα, οι άνθρωποι ξυπνούν τη νύχτα και αναγκάζονται να κοιμούνται καθιστοί ή μισοκαθιστοί, με πολλά μαξιλάρια κάτω από το κεφάλι τους. Το καρδιακό άσθμα ενοχλεί επίσης τους ηλικιωμένους ασθενείς τη νύχτα: πρόκειται για κρίσεις σοβαρής δύσπνοιας και βήχα.
- Η ταχυκαρδία (αυξημένος καρδιακός ρυθμός, καρδιακός ρυθμός) στην αρχή της νόσου εμφανίζεται μόνο με υπερπροσπάθεια και αργότερα γίνεται σταθερός ή ο παλμός επιταχύνεται με αδύναμη σωματική δραστηριότητα. Το βράδυ, η δύσπνοια και ο καρδιακός ρυθμός > 120 παλμούς/λεπτό εμποδίζουν τον ασθενή να κοιμηθεί. Ενώ ακούει τον ασθενή, ο γιατρός μπορεί να μιλήσει για τον «ρυθμό καλπασμού» - γρήγορους, καθαρούς καρδιακούς παλμούς χαρακτηριστικούς της CHF.
- Οίδημα. Ζωντανά διαγνωστικά σημάδια συμφορητικής καρδιακής ανεπάρκειας είναι το πρήξιμο στους αστραγάλους και τα πόδια, σε κλινήρης ασθενείς - στην ιερή περιοχή, σε σοβαρές περιπτώσεις - στους γοφούς και στο κάτω μέρος της πλάτης. Με την πάροδο του χρόνου αναπτύσσεται ασκίτης.
Οι βλεννογόνοι των χειλιών, η άκρη της μύτης και οι άκρες των δακτύλων γίνονται μπλε λόγω κακή κυκλοφορία: οι περιοχές αυτές παύουν να τροφοδοτούνται πλήρως με αίμα. Το πρήξιμο των σφαγιτιδικών φλεβών, που παρατηρείται όταν πιέζετε την κοιλιά στα δεξιά, συμβαίνει λόγω αύξησης της φλεβικής πίεσης με παραβίαση της εκροής αίματος από την καρδιά. Το συκώτι και ο σπλήνας μεγεθύνονται στο πλαίσιο της στασιμότητας στη συστηματική κυκλοφορία, ενώ το ήπαρ είναι ευαίσθητο, οι ιστοί του γίνονται πιο πυκνοί.

Διαγνωστικά
Στο πρώτο ραντεβού, ο γιατρός θα ακούσει την καρδιά, θα μετρήσει τον σφυγμό, θα ρωτήσει τον ασθενή για το τι ήταν άρρωστο πριν και για την υγεία του, για τα φάρμακα που παίρνει. Σε ένα ηλικιωμένο άτομο, ορισμένες ασθένειες και καταστάσεις μπορεί να μιμούνται την καρδιακή ανεπάρκεια, προκαλώντας συμπτώματα παρόμοια με αυτήν και απαιτούν διαφορική διάγνωση.
- Η αμλοδιπίνη (ομάδα ανταγωνιστών ασβεστίου που χρησιμοποιείται για τη μείωση της αρτηριακής πίεσης) μερικές φορές προκαλεί πρήξιμο στα πόδια, το οποίο εξαφανίζεται μετά τη διακοπή της.
- Τα συμπτώματα της μη αντιρροπούμενης κίρρωσης του ήπατος (ασκίτης, διόγκωση οργάνων, ίκτερος του δέρματος) είναι πολύ παρόμοια με τα σημάδια της CHF.
- Η δύσπνοια συνοδεύει ασθένειες των πνευμόνων με βρογχόσπασμο. Η διαφορά του από τη γρήγορη αναπνοή κατά τη διάρκεια της CHF είναι ότι η αναπνοή γίνεται σκληρή και ο συριγμός ακούγεται στους πνεύμονες.
Η πιθανότητα χρόνιας καρδιακής ανεπάρκειας είναι μεγαλύτερη εάν ένας ηλικιωμένος άνδρας ή γυναίκα μετά τα 55 έχει συστηματικά αυξημένη αρτηριακή πίεση και ιστορικό εμφράγματος του μυοκαρδίου. παρουσία καρδιακών ελαττωμάτων, στηθάγχης, ρευματισμών. Στο πρώτο ραντεβού, ο γιατρός συνταγογραφεί κλινικές και βιοχημικές εξετάσεις αίματος, εξέταση ούρων και μέτρηση της καθημερινής διούρησης. Οι ενόργανες μελέτες συνταγογραφούνται επίσης:
- Ηλεκτροκαρδιογραφία (ΗΚΓ), εάν είναι δυνατόν - Holter 24ωρη παρακολούθηση ΗΚΓ. φωνοκαρδιογραφία για τον προσδιορισμό των καρδιακών ήχων και των φυσημάτων.
- Υπερηχογράφημα καρδιάς (EchoCG).
- Απλή ακτινογραφία θώρακος και/ή στεφανιογραφία, αξονική τομογραφία(CT) - μελέτες της καρδιάς και των αιμοφόρων αγγείων με σκιαγραφικό.
- Απεικόνιση μαγνητικού συντονισμού (MRI). Αυτός είναι ο πιο ακριβής τρόπος για τον προσδιορισμό της κατάστασης του μυοκαρδιακού ιστού, του όγκου της καρδιάς, του πάχους των τοιχωμάτων του και άλλων παραμέτρων. Ωστόσο, η μαγνητική τομογραφία είναι μια δαπανηρή μέθοδος έρευνας, επομένως χρησιμοποιείται όταν άλλες μελέτες είναι ανεπαρκώς ενημερωτικές ή για εκείνους για τους οποίους αντενδείκνυνται.
Τα τεστ άγχους βοηθούν επίσης στη διάγνωση του βαθμού χρόνιας καρδιακής ανεπάρκειας. Το απλούστερο από αυτά συνταγογραφείται σε ηλικιωμένους - ένα τεστ βάδισης έξι λεπτών. Θα σας ζητηθεί να περπατήσετε με γρήγορο ρυθμό κατά μήκος ενός τμήματος του διαδρόμου του νοσοκομείου για έξι λεπτά, μετά από τα οποία θα μετρηθούν οι σφυγμοί, η αρτηριακή πίεση και οι καρδιακές σας παράμετροι. Ο γιατρός σημειώνει την απόσταση που μπορείτε να περπατήσετε χωρίς ξεκούραση.
Θεραπεία
Η θεραπεία της CHF συνίσταται στην ομαλοποίηση της συσταλτικότητας του μυοκαρδίου, του καρδιακού ρυθμού και της αρτηριακής πίεσης. απομάκρυνση της περίσσειας υγρών από το σώμα. Η φαρμακευτική αγωγή συνδυάζεται πάντα με μέτρια σωματική δραστηριότητα και δίαιτα, περιορισμό της θερμιδικής πρόσληψης, αλατιού και υγρών.
- αναστολείς ΜΕΑ. Αυτή η ομάδαφάρμακα μειώνουν τον κίνδυνο αιφνίδιος θάνατος, επιβραδύνει την πορεία της CHF, ανακουφίζει τα συμπτώματα της νόσου. Αυτά περιλαμβάνουν Captopril, Enalapril, Quinapril, Lisinopril. Το αποτέλεσμα της θεραπείας μπορεί να εμφανιστεί μέσα στις πρώτες 48 ώρες.
- Οι καρδιακές γλυκοσίδες είναι το χρυσό πρότυπο θεραπεία της CHF. Ενισχύουν τη συσταλτικότητα του καρδιακού μυός, βελτιώνουν την κυκλοφορία του αίματος, μειώνουν το φορτίο στην καρδιά, έχουν μέτρια διουρητική δράση και επιβραδύνουν τον παλμό. Η ομάδα περιλαμβάνει Digoxin, Strophanthin, Korglykon.
- Τα αντιαρρυθμικά φάρμακα, όπως το Cordarone® (Amiodarone), μειώνουν την αρτηριακή πίεση, επιβραδύνουν τον παλμό, αποτρέπουν την ανάπτυξη αρρυθμιών και μειώνουν τον κίνδυνο αιφνίδιου θανάτου σε άτομα που έχουν διαγνωστεί με καρδιακή ανεπάρκεια.
- Η θεραπεία της χρόνιας καρδιακής ανεπάρκειας περιλαμβάνει απαραίτητα διουρητικά. Ανακουφίζουν από το πρήξιμο, μειώνουν το φορτίο στην καρδιά και μειώνουν την αρτηριακή πίεση. Αυτό είναι το Lasix® (Furosemide). Diakarb®; Veroshpiron® (Spironolactone); Diuver® (Torasemide), Triampur® (Triamterene) και άλλα.
- Τα αντιπηκτικά αραιώνουν το αίμα και αποτρέπουν τους θρόμβους αίματος. Αυτά περιλαμβάνουν βαρφαρίνη και φάρμακα με βάση Ακετυλοσαλυκιλικό οξύ(ασπιρίνη).
Επίσης, με διάγνωση "χρόνιας καρδιακής ανεπάρκειας", συνταγογραφείται βιταμινοθεραπεία, μακροχρόνια παραμονή καθαρός αέρας, θεραπεία σπα.
Η CHF είναι μια ασθένεια που χαρακτηρίζεται από κακή παροχή αίματος στα ανθρώπινα όργανα σε οποιαδήποτε κατάσταση.
Είναι σαν
Αυτό οδηγεί στο γεγονός ότι τα όργανα και οι ιστοί παύουν να λαμβάνουν το απαραίτητο οξυγόνο για την πλήρη λειτουργία στον κατάλληλο όγκο.
Οι συνέπειες αυτού είναι θλιβερές: η κακή παροχή αίματος είναι μία από τις κύριες αιτίες πολλών ασθενειών.
Σε αυτό το φόντο, δύσπνοια, αδυναμία και πρήξιμο εμφανίζονται αμέσως λόγω κατακράτησης υγρών στο σώμα.
Αν μιλάμε για την ανάπτυξη χρόνιας καρδιακής ανεπάρκειας, θα πρέπει να σημειωθεί ότι αυτή η ασθένεια αναπτύσσεται σταδιακά.
Το CHF αναπτύσσεται για ορισμένους λόγους.
Ας μάθουμε τι προκαλεί καρδιακή ανεπάρκεια:
- Πρόσφατο έμφραγμα του μυοκαρδίου.
- Όλα τα είδη ιογενών και βακτηριακών ασθενειών.
- Συνεχής υψηλή αρτηριακή πίεση.
- Παθολογικές αλλαγές στη δομή του καρδιακού ιστού λόγω φλεγμονωδών ασθενειών του παρελθόντος.
- Μεταβολικές διαταραχές στον καρδιακό μυ.
- Λανθασμένος καρδιακός ρυθμός.
- Παθολογική κατάσταση του καρδιακού μυός που προκαλεί αύξηση του συνδετικού ουλώδους ιστού στο μυοκάρδιο.
- Όλα τα είδη καρδιακών ελαττωμάτων.
- Φλεγμονή των καρδιακών βαλβίδων.
- Φλεγμονή της ορογόνου μεμβράνης της καρδιάς, που προκαλεί συμπίεση της καρδιάς και των αιμοφόρων αγγείων από συσσωρευμένο υγρό.
- Παθήσεις των πνευμόνων και των βρόγχων.
- Συνεχείς επιδράσεις του αλκοόλ στον οργανισμό.
- Παλιά εποχή.
Χρόνια καρδιακή ανεπάρκεια: συμπτώματα και διάγνωση
Η χρόνια καρδιακή ανεπάρκεια εκδηλώνεται με συμπτώματα που εξαρτώνται από την έκταση της βλάβης στον καρδιακό μυ.
Τα κύρια συμπτώματα της νόσου μπορούν να ονομαστούν:
- Δύσπνοια, η οποία είναι σοβαρή όταν ξαπλώνετε. Ο ασθενής πρέπει να κοιμάται, σχεδόν μισοκαθισμένος, με πολλά μαξιλάρια κάτω από το κεφάλι του.
- Βήχαςμε πτύελα στα οποία μπορούν να ανιχνευθούν σωματίδια αίματος. Όταν ξαπλώνετε, ο βήχας γίνεται απλά αφόρητος.
- Σοβαρή αδυναμίαακόμα και χωρίς σωματική δραστηριότητα. Το σώμα εξασθενεί επειδή το οξυγόνο παρέχεται στον εγκέφαλο σε ανεπαρκείς ποσότητες.
- Έντονο οίδημα, ειδικά το βράδυ. Το υγρό δεν απομακρύνεται από το σώμα και εγκαθίσταται στους ιστούς των ποδιών, επομένως είναι απαραίτητο να ρυθμιστεί η ισορροπία του νερού.
- Κοιλιακός πόνος που προκύπτει από οίδημα της κοιλιακής κοιλότητας.
- Νεφρική και ηπατική ανεπάρκεια.
- Μπλε αποχρωματισμός του δέρματος, ιδιαίτερα των δακτύλων και των χειλιών. Αυτό συμβαίνει διότι αποξυγονωμένο αίμακυκλοφορεί ανεπαρκώς και δεν κορεστεί τους ιστούς με οξυγόνο.
- Ταχυκαρδία και αρρυθμία.
 Η διάγνωση της χρόνιας καρδιακής ανεπάρκειας γίνεται από γιατρό με βάση τα παράπονα του ασθενούς. Με την ασθένεια, οι αδύναμοι καρδιακοί ήχοι ακούγονται καλά, ΧΤΥΠΟΣ καρδιαςδεν λειτουργεί σωστά, ακούγονται θόρυβοι και συριγμός στους πνεύμονες.
Η διάγνωση της χρόνιας καρδιακής ανεπάρκειας γίνεται από γιατρό με βάση τα παράπονα του ασθενούς. Με την ασθένεια, οι αδύναμοι καρδιακοί ήχοι ακούγονται καλά, ΧΤΥΠΟΣ καρδιαςδεν λειτουργεί σωστά, ακούγονται θόρυβοι και συριγμός στους πνεύμονες.
Κατά τη διάρκεια της εξέτασης γίνεται υπερηχογράφημα της καρδιάς, το οποίο δείχνει την παθολογία ως αποτέλεσμα της οποίας άρχισε να αναπτύσσεται καρδιακή ανεπάρκεια. Επίσης, κατά τη διάρκεια ενός υπερήχου, μπορείτε να δείτε τη συσταλτική λειτουργία του μυοκαρδίου.
Επίσης συνταγογραφείται εργαστηριακές εξετάσεις, εάν τα αποτελέσματά τους είναι φτωχά, μπορεί να συνταγογραφήσουν ηλεκτροκαρδιογράφημα για τον προσδιορισμό της νόσου της στεφανιαίας αρτηρίας, των σημείων καρδιοσκλήρωσης μετά από έμφραγμα και του καρδιακού ρυθμού. Σε περίπτωση σοβαρών αποκλίσεων του ΗΚΓ, μπορεί να γίνει 24ωρο ΗΚΓ, μέτρηση αρτηριακής πίεσης, δοκιμή διαδρόμου και εργομετρία ποδηλάτου. Αυτό μας επιτρέπει να αναγνωρίσουμε το στάδιο της στηθάγχης και της CHF.
Οι ακτινογραφίες συνταγογραφούνται για τον προσδιορισμό της υπερτροφίας του μυοκαρδίου. Επίσης στην εικόνα μπορείτε να δείτε την παθολογία των πνευμόνων, η οποία εμφανίζεται ως αποτέλεσμα φλεβικής στασιμότητας ή οιδήματος.
Εάν υπάρχει στεφανιαία νόσος, ο ασθενής μπορεί να υποβληθεί σε στεφανιογραφία για να προσδιοριστεί το επίπεδο βατότητας των φλεβικών αρτηριών και να συνταγογραφηθεί χειρουργική θεραπεία. Εάν υπάρχει υποψία στασιμότητας του αίματος στο ήπαρ και τα νεφρά, πραγματοποιείται υπερηχογράφημα αυτών των οργάνων.
Η ασθένεια απαιτεί προσεκτική διάγνωση, η οποία πρέπει να συνταγογραφηθεί από γιατρό.
Παράγοντες που μπορούν να οδηγήσουν σε επιδείνωση της CHF:
- Ανάπτυξη μιας υποκείμενης καρδιακής νόσου που δεν μπορεί να αντιμετωπιστεί.
- Ανάπτυξη πρόσθετων ασθενειών του καρδιαγγειακού συστήματος.
- Ανάπτυξη ασθενειών άλλων οργάνων.
- Σωματική εργασία, φτωχή διατροφή, έλλειψη βιταμινών, συνεχής νευρική ένταση.
- Λήψη ορισμένων φαρμάκων.
Οξεία καρδιακή ανεπάρκεια: συμπτώματα και θεραπεία
 Η οξεία καρδιακή ανεπάρκεια είναι ένα σύνδρομο στο οποίο Κλινικά σημείαοι ασθένειες εκδηλώνονται γρήγορα και πολύ καθαρά, ως αποτέλεσμα της επιδείνωσης της συστολικής λειτουργίας της καρδιάς.
Η οξεία καρδιακή ανεπάρκεια είναι ένα σύνδρομο στο οποίο Κλινικά σημείαοι ασθένειες εκδηλώνονται γρήγορα και πολύ καθαρά, ως αποτέλεσμα της επιδείνωσης της συστολικής λειτουργίας της καρδιάς.
Όλες αυτές οι διαταραχές στη λειτουργία της καρδιάς οδηγούν σε αιμοδυναμικές διαταραχές και μη αναστρέψιμες αλλαγές στην κυκλοφορία του αίματος στους πνεύμονες.
Η οξεία καρδιακή ανεπάρκεια είναι μια διαταραχή της καρδιάς, ως αποτέλεσμα της οποίας επιδεινώνεται η καρδιακή παροχή, αυξάνεται η πίεση στην πνευμονική κυκλοφορία, παρατηρείται ασθενής μικροκυκλοφορία του αίματος στους ιστούς και στασιμότητα.
Αυτό παθολογική κατάσταση, η οποία εμφανίζεται λόγω της ανάπτυξης CHF για την αντιρρόπησή της, αν και υπάρχουν περιπτώσεις παθολογίας που αναπτύσσεται χωρίς καρδιακή νόσο.
Το OSN απαιτεί άμεση ιατρική φροντίδα, καθώς είναι μια συχνή πάθηση που αποτελεί απειλή για την ανθρώπινη ζωή.
Η οξεία καρδιακή ανεπάρκεια είναι κρίσιμη κατάστασηασθενή, η οποία μπορεί να οδηγήσει σε καρδιακή ανακοπή. Εάν υποψιάζεστε το σύνδρομο, θα πρέπει να καλέσετε αμέσως ασθενοφόρομε την ομάδα καρδιακής αναζωογόνησης.
Τα συμπτώματα της ανεπάρκειας της δεξιάς κοιλίας περιλαμβάνουν:
- Δύσπνοια σε κατάσταση ηρεμίας. Εμφανίζεται ως αποτέλεσμα βρογχόσπασμου.
- Πόνος πίσω από το στήθος.
- Μπλε ή κιτρίνισμα του δέρματος, ιδιαίτερα των χειλιών.
- Κρύος ιδρώτας στο μέτωπο.
- Προεξοχή και ψηλάφηση φλεβών στον αυχένα.
- Διόγκωση του ήπατος και πόνος στην περιοχή.
- Cardiopalmus.
- Πρήξιμο στα πόδια.
- Φούσκωμα.
Τα συμπτώματα της ανεπάρκειας της αριστερής κοιλίας περιλαμβάνουν τα ακόλουθα:
- Δύσπνοια με ασφυκτικό αποτέλεσμα.
- Συχνοί καρδιακοί παλμοί και αρρυθμία.
- Αδυναμία σε σημείο λιποθυμίας.
- Ωχρότητα του δέρματος.
- Βήχας με σχηματισμό αφρού και αίματος.
- Συριγμός στους πνεύμονες.
Η οξεία καρδιακή ανεπάρκεια μπορεί να είναι θανατηφόρα, επομένως απαιτείται ιατρική βοήθεια. Δεν πρέπει να το αναβάλλετε και να περιμένετε να περάσει η επίθεση· θα πρέπει να καλέσετε επειγόντως ένα ασθενοφόρο με καρδιολόγους. Κατά την άφιξη, οι γιατροί θα βοηθήσουν στην αποκατάσταση του καρδιακού παλμού και της ροής του αίματος μέσω των κατεστραμμένων αγγείων. Για να γίνει αυτό, μέσα στη φλέβα εγχέονται παράγοντες διάλυσης θρόμβου.
Κατά την άφιξη στο νοσοκομείο, μπορεί να πραγματοποιηθεί επείγουσα χειρουργική επέμβαση για την αποκατάσταση του καρδιακού μυός εάν έχει υποστεί ρήξη.
Οι γιατροί ανακουφίζουν επίσης μια κρίση ασφυξίας, η οποία προκάλεσε συμφορητική αποτυχία, αφαιρείται η θρομβοεμβολή και γίνεται οξυγονοθεραπεία. Τα ναρκωτικά αναλγητικά χρησιμοποιούνται συχνότερα για την ανακούφιση του πόνου στην οξεία καρδιακή ανεπάρκεια. Και οι γλυκοσίδες και τα καρδιοτονωτικά βοηθούν στην ομαλοποίηση της συσταλτικής λειτουργίας του μυοκαρδίου.
Πρέπει να γνωρίζετε ότι εάν υπάρχουν σημάδια AHF, θα πρέπει να καλέσετε αμέσως ένα ασθενοφόρο.Είναι απαραίτητο να θυμάστε ότι εάν υπάρχει η παραμικρή υποψία για ανάπτυξη AHF, πρέπει να καλέσετε αμέσως ένα ασθενοφόρο.
Μορφές και στάδια καρδιακής ανεπάρκειας και τα σημεία τους
Τα στάδια της καρδιακής ανεπάρκειας σύμφωνα με την ταξινόμηση των καρδιολόγων Strazhesko και Vasilenko χωρίζονται ανάλογα με την ανάπτυξη της καρδιακής ανεπάρκειας.
 Στάδιο 1 - αρχικό.Εμφανίζονται τα πρώτα σημάδια καρδιακής ανεπάρκειας. Ο ασθενής παγώνει συνεχώς, εμφανίζονται περιοδικά κρύα άκρα και το κάτω μέρος του σώματος (πόδια, πόδια) πρήζεται. Στην πρώτη περίοδο, το πρήξιμο δεν είναι σταθερό, εμφανίζεται το απόγευμα και υποχωρεί μετά από μια μεγάλη νυχτερινή ανάπαυση. Υπάρχει και η παρουσία συνεχές συναίσθημακόπωση, ταχεία κόπωση, η οποία εξηγείται από τη σταδιακή μείωση της ταχύτητας της ροής του αίματος στο δέρμα και τους σκελετικούς μύες. Ακόμα και με μικρά σωματική δραστηριότηταστο σώμα (μεγάλοι περίπατοι, περπάτημα στις σκάλες, καθαρισμός του δωματίου), εμφανίζεται δύσπνοια, είναι δυνατή μια απότομη επίθεση ξηρού βήχα και ο καρδιακός παλμός επιταχύνεται.
Στάδιο 1 - αρχικό.Εμφανίζονται τα πρώτα σημάδια καρδιακής ανεπάρκειας. Ο ασθενής παγώνει συνεχώς, εμφανίζονται περιοδικά κρύα άκρα και το κάτω μέρος του σώματος (πόδια, πόδια) πρήζεται. Στην πρώτη περίοδο, το πρήξιμο δεν είναι σταθερό, εμφανίζεται το απόγευμα και υποχωρεί μετά από μια μεγάλη νυχτερινή ανάπαυση. Υπάρχει και η παρουσία συνεχές συναίσθημακόπωση, ταχεία κόπωση, η οποία εξηγείται από τη σταδιακή μείωση της ταχύτητας της ροής του αίματος στο δέρμα και τους σκελετικούς μύες. Ακόμα και με μικρά σωματική δραστηριότηταστο σώμα (μεγάλοι περίπατοι, περπάτημα στις σκάλες, καθαρισμός του δωματίου), εμφανίζεται δύσπνοια, είναι δυνατή μια απότομη επίθεση ξηρού βήχα και ο καρδιακός παλμός επιταχύνεται.
Στάδιο 2 (Α) - η εμφάνιση στασιμότητας του αίματος. Η μελέτη αποκαλύπτει παραβίαση της ροής του αίματος των μικρών ή μεγάλος κύκλοςΚΥΚΛΟΦΟΡΙΑ ΤΟΥ ΑΙΜΑΤΟΣ Οι περιοδικές κρίσεις άσθματος ή το πνευμονικό οίδημα αρχίζουν να εκδηλώνονται. Αυτό εξηγείται από τη φλεβική συμφόρηση στους πνεύμονες.
Συμπτώματα:
- Συνεχείς κρίσεις ξηρού βήχα.
- Ασφυξία.
- Ξαφνικό αίσθημα άγχους.
- Cardiopalmus.
Με πνευμονικό οίδημα, ο ασθενής έχει βήχα με πτύελα και θορυβώδη αναπνοή.
Στάδιο 2 (Β) - η φλεβική συμφόρηση προχωρά. Η διαταραχή είναι ήδη παρούσα σε 2 κύριους κύκλους κυκλοφορίας.
Το στάδιο 3 είναι μια σαφής εκδήλωση της παρουσίας καρδιακής ανεπάρκειας, δυστροφικές αλλαγέςείναι ήδη μη αναστρέψιμα.
Συμπτώματα:
- Συνεχής παρουσία δύσπνοιας.
- Αδυναμία εκτέλεσης ακόμη και μικρής σωματικής δραστηριότητας.
- Κίρρωση του ήπατος.
- Σχηματισμός οιδήματος.
- Μειωμένη αρτηριακή πίεση.
Εάν δεν συμβουλευτείτε επειγόντως έναν ειδικό και δεν ξεκινήσετε θεραπεία, ο καρδιακός μυς εξαντλείται γρήγορα και το ήπαρ, τα νεφρά και ο εγκέφαλος «υποφέρουν». Πιθανός θάνατος.
Η Ένωση Καρδιολογίας της Νέας Υόρκης έχει αναπτύξει τη δική της λειτουργική ταξινόμησηκαι εντόπισε τα ακόλουθα στάδια καρδιακής ανεπάρκειας:
- Κατηγορία συναρτήσεων 1 - ο ασθενής αισθάνεται δυσκολίες μόνο σε περιπτώσεις που η σωματική του δραστηριότητα είναι σε χαμηλό επίπεδο. υψηλό επίπεδο. Δεν υπάρχουν σημάδια καρδιακής νόσου· οι αλλαγές μπορούν να ανιχνευθούν μόνο με ένα μηχάνημα υπερήχων.
- Λειτουργική κατηγορία 2 - δύσπνοια και οδυνηρές αισθήσειςΕμφανίζονται περιοδικά με τυπικά επίπεδα σωματικής δραστηριότητας.
- Λειτουργική τάξη 3 - η κατάσταση του ασθενούς μπορεί να θεωρηθεί θετική μόνο εάν ακολουθεί ένα καθεστώς ύπνου και περιορίζει τη σωματική δραστηριότητα όσο το δυνατόν περισσότερο.
- Λειτουργική κλάση 4 - ακόμη και ένα ελάχιστο σύνολο κινήσεων μπορεί να προκαλέσει επίθεση· εξαιρούνται οποιοσδήποτε τύπος στρες.
Υπάρχει καρδιακή ανεπάρκεια αριστερής και δεξιάς κοιλίας. Επίσης, εάν παρακολουθείτε παθολογικές μη αναστρέψιμες αλλαγές, μπορείτε να διακρίνετε συστολικούς και διαστολικούς τύπους κοιλιακής δυσλειτουργίας. Στην πρώτη περίπτωση, οι κοιλότητες της αριστερής κοιλίας επεκτείνονται αισθητά και η ροή του αίματος γίνεται μικρότερη. Στη δεύτερη περίπτωση, το προσβεβλημένο όργανο δεν είναι σε θέση να χαλαρώσει πλήρως και να επεξεργαστεί τον τυπικό όγκο αίματος, γεγονός που προκαλεί συμφόρηση στους πνεύμονες.
Είναι πολύ σημαντικό ο ειδικός να διαγνώσει σωστά τον τύπο της κοιλιακής δυσλειτουργίας μελετώντας τα σημάδια της καρδιακής ανεπάρκειας. Η πορεία της θεραπείας φαίνεται επίσης διαφορετική επειδή φυσιολογική παθολογίαΟι παραπάνω μορφές παθολογιών είναι ριζικά διαφορετικές.
Ένα θεραπευτικό σχήμα συντάσσεται μόνο αφού ολοκληρωθεί κλινική εικόναασθένειες. Η εμφάνιση και η ανάπτυξη παθολογιών εξαρτάται άμεσα από την ηλικία του ασθενούς και το στάδιο ανάπτυξης της νόσου. Ο ασθενής πρέπει επίσης να παράσχει το ιατρικό του ιστορικό. Σε αυτή την περίπτωση, θα είναι ευκολότερο για τον καρδιολόγο να εντοπίσει το ιστορικό της εξέλιξης της νόσου και την κατά προσέγγιση προσωρινή παρουσία της.
Στάδια ανάπτυξης παθολογιών:
- Συστολική καρδιακή ανεπάρκεια. Τα χρονικά διαστήματα της κοιλιακής συστολής διαταράσσονται.
- Διαστολική καρδιακή ανεπάρκεια. Τα χρονικά διαστήματα της κοιλιακής χαλάρωσης διαταράσσονται.
- Μικτή μορφή διαταραχής. Παραβιάστηκε κανονική λειτουργίατόσο συστολή όσο και διαστολή.
Επιπλοκές της CHF και μέθοδοι θεραπείας
 Επιπλοκές της CHF μπορεί να εμφανιστούν εάν η θεραπεία για τη νόσο δεν ξεκινήσει έγκαιρα.
Επιπλοκές της CHF μπορεί να εμφανιστούν εάν η θεραπεία για τη νόσο δεν ξεκινήσει έγκαιρα.
Η CHF συχνά προκύπτει από πολλές ασθένειες εσωτερικά όργανακαι τις περισσότερες καρδιακές παθήσεις.
Στη χρόνια καρδιακή ανεπάρκεια, η καρδιά δεν αντλεί αίμα στον απαιτούμενο όγκο, με αποτέλεσμα την έλλειψη θρεπτικών ουσιών στα όργανα.
Τα πρώτα και εμφανή σημάδια της CHF είναι η παρουσία οιδήματος και δύσπνοιας. Το οίδημα είναι το αποτέλεσμα της στασιμότητας του αίματος στις φλέβες. Η δύσπνοια είναι σημάδι στασιμότητας του αίματος στα αγγεία των πνευμόνων.
Κατά τη θεραπεία της CHF, ο ασθενής πρέπει να ακολουθεί τη συνταγογραφούμενη δίαιτα. Αυτό το διατροφικό σύστημα αποτελείται από τον περιορισμό του αλατιού και του νερού. Πρέπει να επιλέγονται προϊόντα που είναι θρεπτικά και εύπεπτα. Πρέπει να περιέχουν την απαιτούμενη ποσότητα πρωτεϊνών, βιταμινών και μετάλλων. Ο ασθενής είναι επίσης υποχρεωμένος να παρακολουθεί το βάρος του και να εκτελεί δυναμικά φορτία. διαφορετικές ομάδεςμύες. Η ποσότητα και οι τύποι φορτίου σε κάθε μεμονωμένη περίπτωση καθορίζονται από τον θεράποντα ιατρό.
Τα φάρμακα που συνταγογραφούνται για CHF ανήκουν στις κύριες, πρόσθετες και βοηθητικές ομάδες. Τα φάρμακα της κύριας ομάδας εμποδίζουν την ανάπτυξη της νόσου, καθώς προστατεύουν την καρδιά, τα εσωτερικά όργανα και βελτιστοποιούν την αρτηριακή πίεση. Αυτό περιλαμβάνει αναστολείς ΜΕΑ, ανταγωνιστές των υποδοχέων της αγγειοτενσίνης (Concor, Anaprilin), β-αναστολείς, διουρητικά (Amiloride, Furosemide) και καρδιακές γλυκοζίτες.
Συχνά συνιστάται η χρήση μεθόδων ηλεκτροφυσιολογικής θεραπείας.
Αυτές οι μέθοδοι περιλαμβάνουν:
- Τεχνητή εμφύτευση που δημιουργεί ηλεκτρική ώθηση στους καρδιακούς μυς.
- Τριθάλαμος εμφύτευση της ώθησης του δεξιού κόλπου και των κοιλιών της καρδιάς. Αυτό εξασφαλίζει ταυτόχρονη συστολή των κοιλιών της καρδιάς και στις δύο πλευρές.
- Εμφύτευση ενός καρδιομετατροπέα-απινιδωτή - μια συσκευή που όχι μόνο μεταδίδει μια ηλεκτρική ώθηση στην καρδιά, αλλά ελαχιστοποιεί και τον κίνδυνο αρρυθμίας.
Όταν η φαρμακευτική αγωγή είναι αναποτελεσματική και η προσβολή καρδιακής ανεπάρκειας δεν υποχωρεί, χρησιμοποιείται χειρουργική επέμβαση.
Είδη χειρουργική επέμβασηγια CHF:
- Η παράκαμψη στεφανιαίας αρτηρίας πραγματοποιείται όταν τα αγγεία επηρεάζονται αισθητά από αθηροσκλήρωση.
- Χειρουργική διόρθωση ελαττωμάτων βαλβίδας - χρησιμοποιείται για σοβαρή στένωση ή ανεπαρκή αριθμό βαλβίδων.
- Μια μεταμόσχευση καρδιάς είναι δραστική, αλλά σε ορισμένες περιπτώσεις απαιτούμενη μέθοδος. Κατά τη διάρκεια μιας τέτοιας επέμβασης, εμφανίζονται συχνά οι ακόλουθες δυσκολίες: απόρριψη, έλλειψη οργάνων δότη, βλάβη στα κανάλια αίματος της μεταμοσχευμένης καρδιάς.
- Προστασία καρδιάς με ελαστικό διχτυωτό πλαίσιο. Χάρη σε αυτή τη μέθοδο, η καρδιά δεν αυξάνεται σε μέγεθος και ο ασθενής αισθάνεται καλύτερα.
![]() Μπορεί επίσης να χρησιμοποιηθεί η εγκατάσταση τεχνητού εξοπλισμού και συσκευών στο ανθρώπινο σώμα για τη βελτίωση της κυκλοφορίας του αίματος. Τέτοιες συσκευές χειρουργική μέθοδοεισάγεται στο σώμα του ασθενούς. Διά μέσου κάλυψη του δέρματοςσυνδέονται με μπαταρίες που βρίσκονται στη ζώνη του. Ωστόσο, κατά τη διάρκεια μιας τέτοιας επέμβασης είναι αρκετά πιθανό μολυσματικές επιπλοκές, θρομβοεμβολή και θρόμβωση. Το κόστος τέτοιων συσκευών είναι πολύ υψηλό, γεγονός που εμποδίζει επίσης τη χρήση τους.
Μπορεί επίσης να χρησιμοποιηθεί η εγκατάσταση τεχνητού εξοπλισμού και συσκευών στο ανθρώπινο σώμα για τη βελτίωση της κυκλοφορίας του αίματος. Τέτοιες συσκευές χειρουργική μέθοδοεισάγεται στο σώμα του ασθενούς. Διά μέσου κάλυψη του δέρματοςσυνδέονται με μπαταρίες που βρίσκονται στη ζώνη του. Ωστόσο, κατά τη διάρκεια μιας τέτοιας επέμβασης είναι αρκετά πιθανό μολυσματικές επιπλοκές, θρομβοεμβολή και θρόμβωση. Το κόστος τέτοιων συσκευών είναι πολύ υψηλό, γεγονός που εμποδίζει επίσης τη χρήση τους.
Εάν η νόσος δεν αντιμετωπιστεί έγκαιρα, ο ασθενής μπορεί να αντιμετωπίσει οξεία μυοκαρδιακή ανεπάρκεια, πνευμονικό οίδημα, συχνή και παρατεταμένη πνευμονία ή ακόμη και αιφνίδιο καρδιακό θάνατο, καρδιακή προσβολή, εγκεφαλικό επεισόδιο ή θρομβοεμβολή. Αυτές είναι οι πιο συχνές επιπλοκές της CHF.
Έγκαιρη θεραπεία - καλύτερη πρόληψητις αναγραφόμενες ασθένειες. Πρέπει να δεις γιατρό εγκαίρως και να ενδώσεις φαρμακευτική θεραπείαή χειρουργική επέμβαση.
Χωρίς θεραπεία, η πρόγνωση για τον ασθενή είναι απογοητευτική. Η καρδιακή νόσος συνήθως οδηγεί σε επιπλοκές και φθορά αυτού του οργάνου. Με την έγκαιρη θεραπεία, η πρόγνωση είναι παρήγορη - η ασθένεια αρχίζει να εξελίσσεται πιο αργά ή ακόμη και να υποχωρεί εντελώς.
Εάν έχετε CHF, θα πρέπει να τηρείτε αυστηρά έναν συγκεκριμένο τρόπο ζωής, και συγκεκριμένα:
- Πρόγραμμα εργασίας και ξεκούρασης, επαρκής ύπνος και χρόνος για βόλτες στον καθαρό αέρα.
- Συμμόρφωση κατάλληλη διατροφή- Αυτό είναι το κλειδί για την υγεία ολόκληρου του σώματος. Τα γεύματα πρέπει να χωρίζονται - 5-6 μικρά γεύματα. Η ποσότητα αλατιού θα πρέπει να περιορίζεται στο ελάχιστο, να περιορίζεται η ποσότητα λίπους στη διατροφή, να αποκλείεται το αλκοόλ και τα προϊόντα νικοτίνης, να τρώτε περισσότερα εποχιακά φρούτα και λαχανικά και γαλακτοκομικά προϊόντα.
- Διατηρήστε ένα πρόγραμμα φυσικής δραστηριότητας - όπως σας έχει συνταγογραφήσει ο γιατρός σας, θα πρέπει να συμμετάσχετε σε φυσικοθεραπεία.
- Ακολουθήστε όλες τις συστάσεις του γιατρού σας - αυτό θα βοηθήσει στην αποφυγή επιπλοκών και θα επιβραδύνει την εξέλιξη της παθολογίας.
Για να διασφαλίσετε ότι μια προσβολή καρδιακής ανεπάρκειας δεν σας ενοχλεί πλέον, θα πρέπει όχι μόνο να πάτε έγκαιρα σε έναν γιατρό, αλλά και να πάρετε φάρμακα.


