02.04.2018
Insuficiență cardiacă cronică. Când problemele cardiace au devenit cronice: cauze și tratament
Insuficiența cardiacă cronică (ICC) apare în medie la 7 persoane din 100. Prevalența acesteia crește odată cu vârsta. La persoanele cu vârsta peste 90 de ani, ICC se observă în 70% din cazuri.
Ce este insuficiența cardiacă cronică și de ce apare?
CHF nu este o boală, ci un sindrom care complică cursul bolilor inimii și ale vaselor de sânge. Se dezvoltă treptat și se caracterizează prin incapacitatea inimii de a îndeplini o funcție de pompare și de a asigura o circulație normală a sângelui din cauza relaxării afectate a mușchiului inimii sau a deteriorării contractilității acestuia.
Cel mai cauze comune dezvoltarea CHF - (IHD) și a crescut presiunea arterială, adică hipertensiune arterială ( boala hipertonică, hipertensiune arterială simptomatică). Mai mult cauze rareîncălcări ale contractilității inimii sunt:
- orice malformații cardiace congenitale și dobândite;
- (inflamația mușchiului inimii) și (hipertrofic, restrictiv, dilatat);
- boli ale pericardului și endocardului (pericardită constrictivă, sindrom hipereozinofil și altele);
- aritmii cardiace (fibrilație atrială, tahicardie supraventriculară și ventriculară și altele);
- afectarea mușchiului inimii cu, alcoolism, anemie și alte afecțiuni care nu sunt direct legate de bolile inimii în sine.
Se crede că principalii factori în progresia ICC sunt:
- leziuni miocardice;
- activarea mecanismelor neuroumorale;
- încălcarea proceselor de relaxare a inimii (disfuncție diastolică).
Leziunea miocardică are importanţă cu moartea unei mase mari a celulelor sale, de exemplu, din cauza extinse sau repetate. O scădere a contractilității cardiace implică o creștere compensatorie a producției de adrenalină, angiotensină II, aldosteron și alte substanțe. Ele provoacă spasme ale vaselor de sânge situate în organele interne și sunt concepute pentru a reduce volumul pat vascular pentru a reduce necesarul de oxigen al organismului. Cu toate acestea, cu constantă nivel ridicat aceste substanțe rețin sodiu și apă, există o supraîncărcare suplimentară a miocardului, există și un efect dăunător direct asupra celulelor acestuia. Ca urmare, se formează un „cerc vicios”, inima este deteriorată și slăbește din ce în ce mai mult.
Încălcarea relaxării inimii este însoțită de o scădere a elasticității și complianței pereților acesteia. Ca urmare, umplerea cavităților acestui organ cu sânge este perturbată, drept urmare circulația sistemică are de suferit. Disfuncția diastolică a ventriculului stâng este adesea cea mai mare semn precoce CHF.
Stadiile și simptomele ICC

În Rusia, a fost folosită în mod tradițional clasificarea CHF, propusă încă din 1935 de N.D. Strazhesko și V.Kh. Vasilenko. Potrivit acesteia, în timpul ICC s-au distins 3 etape, în principal în funcție de manifestările externe ale sindromului, precum edem, palpitații, apărute în timpul efortului sau în repaus.
În prezent, clasificarea funcțională dezvoltată de New York Heart Association (NYHA) are avantajul. Potrivit acestuia, se disting 4 clase funcționale (FC) de insuficiență cardiacă în funcție de toleranța la efort a pacientului, care reflectă gradul de disfuncție cardiacă:
- I FC: activitatea fizică nu este limitată, nu provoacă dificultăți de respirație, palpitații, oboseală severă. Diagnosticul se face pe baza metode suplimentare cercetare.
- II FC: în repaus, pacientul se simte bine, dar cu o sarcină normală (mers, urcat pe scări), apar dificultăți de respirație, palpitații și oboseală rapidă.
- III FC: simptomele apar cu o sarcina usoara, pacientul este obligat sa limiteze activitatile zilnice, nu este capabil sa mearga repede, sa urce scarile.
- IV FC: orice cauze de activitate, chiar nesemnificative disconfort. Simptomele apar și în repaus.
Cele mai tipice semne ale CHF:
- dispnee;
- ortopnee (disconfort în decubit dorsal, obligând pacientul să se întindă pe perne înalte sau să se așeze);
- scurtarea paroxistică a respirației pe timp de noapte;
- scăderea rezistenței (scăderea toleranței la sarcină);
- slăbiciune, oboseală rapidă, nevoia de odihnă îndelungată după activitatea fizică;
- umflarea gleznelor sau o creștere a circumferinței acestora (încep să apară urme de la benzile elastice ale șosetelor, pantofii devin mici).
Semne mai puțin specifice, care, totuși, pot apărea cu CHF:
- tuse noaptea;
- creștere în greutate mai mare de 2 kg pe săptămână;
- pierdere în greutate;
- lipsa poftei de mâncare;
- senzație de balonare și creșterea acesteia;
- dezorientare în spațiu (la vârstnici);
- depresie emoțională;
- frecvente și/sau;
- leșin.
Toate aceste semne pot indica nu numai ICC, ci și alte boli, așa că un astfel de diagnostic trebuie confirmat prin metode de cercetare suplimentare.
Diagnosticare
Pentru a confirma diagnosticul de ICC, sunt efectuate următoarele studii:
- electrocardiografie (cu o cardiogramă absolut normală, probabilitatea de ICC este mică, dar nu există semne ECG specifice ale acestui sindrom);
- (vă permite să evaluați funcțiile diastolice și sistolice ale inimii, recunoașteți stadiu timpuriu CHF);
- radiografie de organ cufăr pentru a determina stagnarea în plămâni, efuziunea în cavitatea pleurală;
- generală şi analize biochimice sânge cu determinarea, în special, a nivelului de creatinină;
- determinarea nivelului de hormoni natriuretici din sânge (conținutul lor normal face practic posibilă excluderea prezenței CHF la o persoană);
- dacă ecocardiografia nu este informativă, este indicată imagistica prin rezonanță magnetică (RMN) a inimii.
Tratament
 Pacienții cu ICC sunt forțați să ia medicamente pe tot parcursul vieții.
Pacienții cu ICC sunt forțați să ia medicamente pe tot parcursul vieții. Obiectivele terapiei:
- eliminarea simptomelor de ICC (respirație scurtă, umflare și așa mai departe);
- reducerea numărului de spitalizări;
- risc redus de deces din această afecțiune;
- îmbunătățirea toleranței la efort și a calității vieții.
Baza tratamentului este aplicarea medicamente care afectează mecanismele neuroumorale ale progresiei CHF și, prin urmare, încetinesc progresia acesteia:
- inhibitorii enzimei de conversie a angiotensinei (enalapril și alți inhibitori ECA) sau, dacă sunt intoleranți, blocanții receptorilor angiotensinei II (sartani - losartan, valsartan și altele) sunt prescriși tuturor pacienților în absența contraindicațiilor;
- beta-blocantele sunt utilizate la aproape toți pacienții, până în prezent s-a dovedit că CHF nu este o contraindicație, ci, dimpotrivă, o indicație pentru utilizarea acestor medicamente (bisoprolol); dacă sunt intoleranți, se poate prescrie ivabradină (Coraksan);
- antagonişti ai receptorilor mineralocorticoizi (eplerenonă) cu o scădere a fracţiei de ejecţie conform ecocardiografiei mai mică de 35%.
Majoritatea pacienților cu ICC primesc și diuretice pentru ameliorarea simptomelor asociate cu retenția de lichide.
Primirea medicamentelor trebuie să fie regulată, lungă (adesea pe tot parcursul vieții). Controlul asupra eficacității sale este efectuat de un cardiolog și/sau terapeut.
Glicozidele cardiace (digoxina) sunt în prezent de utilizare limitată. În absența altor indicații, pacienților cu ICC nu li se prescriu statine (medicamente care reduc nivelurile sanguine), warfarină, aliskiren.
În multe cazuri, se ia în considerare problema instalării unui stimulator cardiac, tratamentul aritmiilor concomitente, prevenirea trombozei, revascularizarea miocardică prin intervenție chirurgicală.
Caracteristicile nutriției în CHF:
- limitarea aportului de lichide la 1,5 litri pe zi;
- aport redus de sare (cu CHF usoara - nu consumati alimente sarate, cu moderat- nu adăugați sare în alimente, în caz de severitate - eliminați aproape complet sarea din dietă);
- alimentele trebuie să fie bogate în calorii, ușor de digerat;
- ar trebui să mănânci în porții mici de 5-6 ori pe zi;
- Se recomanda sa renunti la alimentele picante, afumate si alcool, precum si sa nu fumezi.
Activitatea fizică este determinată în principal de capacitățile pacientului și trebuie selectată individual. Aproape toți pacienții pot efectua anumite tipuri de activitate fizică. Chiar și cu CHF sever va fi util exerciții de respirație, și cu simptome ușoare până la moderate - mers pe jos și exerciții fizice pe simulatoare, dar numai după consultarea medicului.
Când planificați o vacanță, trebuie să luați în considerare că este mai bine să alegeți stațiunile din zona dvs. climatică. Se recomandă să vă abțineți de la zboruri și transferuri lungi, deoarece a fi imobil poate provoca cheaguri de sânge sau umflături.
Este foarte util ca pacienții cu ICC să participe la cursuri educaționale în policlinici pe această temă („Școala pentru pacienți cu ICC”). Astfel încât să își poată înțelege mai bine capacitățile, să înțeleagă cursul sindromului, să învețe despre nutriție, activitate fizica, terapie medicamentoasă. Cunoașterea ajută pacienții să crească aderența la tratament (complianta) și, în consecință, să reducă numărul de spitalizări și să atingă alte obiective ale terapiei.
- Pacientul ar trebui să poată consulta un medic (terapeut) în mod regulat, probabil chiar sub formă de consultații telefonice.
- Este promițătoare introducerea unor sisteme de monitorizare de la distanță a stării pacientului (monitorizarea ritmului cardiac, ritmului cardiac, tensiunii arteriale etc.).
- Cântărirea zilnică este importantă, ceea ce vă permite să observați în timp o retenție de lichide și să creșteți doza de diuretic.
- Pacientul și rudele lui ar trebui să cunoască cât mai multe despre acest sindrom, obiectivele tratamentului, indicațiile și posibilele efecte secundare medicamente, deoarece aceasta crește aderența la terapie și îmbunătățește prognosticul.
- Este important să renunțați la fumat, să controlați tensiunea arterială și nivelul glucozei din sânge, dieta și regimul de băutură și activitatea fizică rațională.
- În cazurile severe, este necesar să discutați cu medicul probleme de îngrijire paliativă și îngrijire pentru o persoană bolnavă.
- Consultarea cu un cardiolog este de obicei necesară atunci când regimurile de tratament convenționale sunt ineficiente.
La ce medic să contactați
Tratamentul insuficienței cardiace cronice este efectuat de un cardiolog, precum și de un medic generalist. În unele cazuri, este necesară consultarea unui chirurg cardiac (de exemplu, pentru defecte cardiace sau pentru instalarea unui stimulator cardiac). Un dietetician vă va spune mai multe despre nutriția pentru bolile de inimă.
Insuficiența cardiacă cronică (ICC) este o boală care este cel mai adesea un rezultat natural al altor boli. a sistemului cardio-vascular. Cu această tulburare, capacitatea inimii de a se umple complet cu sânge și de a se goli în timpul lucrului este afectată. Acest lucru duce la tulburări circulatorii, stagnarea sângelui într-un cerc mic sau mare. Ca urmare, apar simptome specifice: dificultăți de respirație, umflături, oboseală etc.
Prevalența ICC în țara noastră este extrem de mare. Conform datelor Recomandări naționale conform diagnosticului și tratamentului ICC (2012, revizuirea III), incidența este de 7% din populație. Aceasta înseamnă că 7,9 milioane de ruși au insuficiență cardiacă cronică. La 5,1 milioane (4,5% din populație) boala are o evoluție pronunțată. 2,4 milioane (2,1%) au terminal, cel mai grav CHF.
Definiție " boala cronica' nu sună deosebit de intimidant. curs cronic poate avea bronșită, pielonefrită și alte probleme care nu pun deloc viața în pericol. Cu toate acestea, insuficiența cardiacă cronică este o afecțiune periculoasă. În timp, dacă un pacient este lăsat netratat, ICC poate provoca o deteriorare semnificativă a sănătății unei persoane și poate duce chiar la moartea acesteia. Printre pacienții cu insuficiență cardiacă simptomatică (adică cei care au simptome evidente) 26-29% dintre oameni mor într-un an. Aceasta înseamnă că în fiecare an CHF provoacă moartea a 880-980 de mii de ruși.
Doar un tratament în timp util și competent poate ajuta pacienții să-și îmbunătățească starea de bine și să le asigure o durată, maximă viață plină. Acest articol vă va spune ce este CHF, cum să îl recunoașteți și cum să îl tratați.
Cauzele și dezvoltarea insuficienței cardiace cronice
ICC este, de asemenea, numit punctul final al bolilor cardiovasculare. Într-adevăr, insuficiența cardiacă cronică poate fi un fenomen independent, dar mai des complică anumite boli de inimă. De obicei, se dezvoltă ca urmare a unui atac de cord, altele forme de boală coronariană, vicii, hipertensiune arteriala. Toate acestea încalcă anatomia inimii și calitatea muncii sale, ceea ce provoacă simptomele corespunzătoare.
Există, de asemenea, anumiți factori care contribuie la creșterea simptomelor și la creșterea severității ICC. Acestea sunt lucruri precum:
După cum puteți vedea, majoritatea acestor factori sunt reversibile, adică impactul lor negativ poate fi prevenit sau oprit. Fiecare pacient cu insuficiență cardiacă cronică ar trebui să facă exact asta. Acest lucru va îmbunătăți semnificativ atât bunăstarea unei persoane, cât și prognosticul bolii sale.
caz din practică. Pacienta K., 59 de ani, om de afaceri. De la 45 de ani a suferit de angină pectorală, diabet zaharat, hipertensiune arterială. A fost tratat periodic într-un spital, dar în general nu a acordat prea multă atenție sănătății sale. A muncit din greu, a călătorit adesea în străinătate, a continuat să fumeze, în ciuda tuturor recomandărilor medicilor, nu a respectat dieta și a băut periodic alcool pentru a se „odihnește”.În 2012, a fost internat cu o altă deteriorare. La internare, tensiunea arterială a fost de 190 și 100 mm Hg, pacientul s-a plâns de durere la inimă, dificultăți severe de respirație, edem a început să apară pe picioare. Nivelul de glucoză a fost de 18,5 mmol/l (creștere semnificativă). Pacientul a fost diagnosticat cu angină instabilă (condiție pre-infarct), criza hipertensivă, decompensarea diabetului zaharat. În plus, pacienta a fost diagnosticată cu insuficiență cardiacă cronică.IIȘi etapeleIIIclasă funcțională (aceasta indică o tulburare gravă a inimii).
O astfel de deteriorare semnificativă a sănătății pacientului a fost pentru prima dată. Medicii spitalului au reușit să-l convingă de necesitatea cardioreabilitarii. După terminarea tratamentului în spital, pacientul a fost internat tratament de reabilitare la sanatoriul „Barvikha”. I-am ales un regim adecvat de terapie medicamentoasă și antrenament și i-am oferit o dietă echilibrată.
Cunoscând caracteristicile caracterului pacientului și obiceiul acestuia de a neglija sănătatea, specialiștii noștri au acordat o mare atenție conversațiilor individuale, explicând natura bolilor pacientului și prognosticul acestora. Pacienta a lucrat cu un psihoterapeut, a urmat școli tematice, care au vorbit despre stilul de viață în angina pectorală și insuficiență cardiacă.
Toate acestea i-au permis să-și schimbe atitudinea față de tratament. A fost externat din sanatoriu cu presiune normalăși nivelurile de zahăr din sânge, insuficiența cardiacă a corespunseuclasa functionala. Toate acestea au însemnat că, sub rezerva tuturor recomandărilor, pacientul poate efectua un examen cu drepturi depline viata activa- ceea ce face acum.
Simptomele insuficienței cardiace cronice
Există trei simptome principale prin care se evaluează mai întâi starea unei persoane și severitatea situației. Aceasta:
- Dispneea
- Edem
- oboseală.
Dar, de fapt, există mult mai multe manifestări posibile ale CHF. Să vorbim despre ele mai detaliat.
Dispneea apare la 98,4% dintre pacienții cu insuficiență cardiacă, adică la aproape toți. Apare din cauza stagnării sângelui în circulația pulmonară (în plămâni) și a schimbului de gaze afectat. La început, se manifestă numai cu încărcături crescute, apoi începe să deranjeze în timpul activității normale și chiar stres minim, de exemplu, când se ridică de pe scaun, se leagă șireturile pantofilor etc. În cazurile severe, respirația scurtă apare și în repaus, mai ales când pacientul este întins (în poziție orizontală, crește staza sângelui în plămâni).
DIN  astm cardiac. Uneori, cu ICC, oamenii sunt îngrijorați de următorul complex de simptome: un atac de dificultăți de respirație, tuse, chiar sufocare care apar noaptea, provoacă trezirea pacientului, frică și nevoia de a lua o poziție șezând (așa-numita pozitia ortopnee). De fapt, astmul cardiac este o afecțiune limită între insuficiența cardiacă cronică și cea acută, experții cred chiar că este manifestare inițială insuficienta cardiaca acuta. În unele cazuri, dacă nu este tratată, această afecțiune evoluează spre edem pulmonar.
astm cardiac. Uneori, cu ICC, oamenii sunt îngrijorați de următorul complex de simptome: un atac de dificultăți de respirație, tuse, chiar sufocare care apar noaptea, provoacă trezirea pacientului, frică și nevoia de a lua o poziție șezând (așa-numita pozitia ortopnee). De fapt, astmul cardiac este o afecțiune limită între insuficiența cardiacă cronică și cea acută, experții cred chiar că este manifestare inițială insuficienta cardiaca acuta. În unele cazuri, dacă nu este tratată, această afecțiune evoluează spre edem pulmonar.
Tuse poate fi un simptom care nu este asociat cu astmul cardiac, uneori îngrijorează pacienții cu un curs stabil de ICC. În acest caz, este uscat, rar, scurt, apare datorită faptului că pereții alveolelor și bronhiilor mici se „umflă” din cauza stagnării lichidului, vin în contact unul cu celălalt, iar acest lucru irită receptorii de tuse ai căilor respiratorii. tract.
Oboseală, oboseală apar in insuficienta cardiaca cronica in 94,3% din cazuri. Apariția lor se datorează mai multor motive. Din cauza deteriorării circulației sanguine, organele și, în special, mușchii scheletici nu sunt aprovizionați în mod adecvat cu sânge, le este furnizat mai puțin oxigen. Boala provoacă și tulburări metabolice, în care metabolismul electrolitic este perturbat, procesele de obținere a energiei de către celule și alte fenomene care sunt „responsabile” de anduranță și rezistență la stres.
Ote 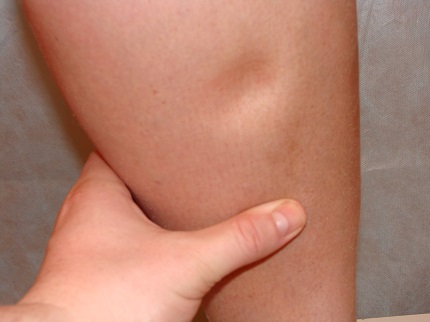 ki- un simptom aproape obligatoriu in ICC cu insuficienta ventriculara dreapta. Aspectul lor vorbește despre stagnarea sângelui în circulația sistemică, care, reamintim, furnizează sânge tuturor organelor și țesuturilor corpului, cu excepția plămânilor. Din cauza stagnării sângelui în vene, presiunea crește. Acesta din urmă duce la o eliberare parțială a părții lichide a sângelui în țesuturile din jur. Inițial, edemul în CHF apare pe picioare, apare după-amiaza. Apoi devin din ce în ce mai comune și există deja permanent. În consecință, la un pacient cu edem în creștere, greutatea crește.
ki- un simptom aproape obligatoriu in ICC cu insuficienta ventriculara dreapta. Aspectul lor vorbește despre stagnarea sângelui în circulația sistemică, care, reamintim, furnizează sânge tuturor organelor și țesuturilor corpului, cu excepția plămânilor. Din cauza stagnării sângelui în vene, presiunea crește. Acesta din urmă duce la o eliberare parțială a părții lichide a sângelui în țesuturile din jur. Inițial, edemul în CHF apare pe picioare, apare după-amiaza. Apoi devin din ce în ce mai comune și există deja permanent. În consecință, la un pacient cu edem în creștere, greutatea crește.
În insuficiența cardiacă severă, întregul corp începe să se „umfle”. Lichidul se acumulează nu numai în țesut subcutanat, dar și în organe (ceea ce duce la o creștere a ficatului), precum și în cavitățile corpului (pleurală, abdominală). Toate acestea determină apariția de noi simptome: creșterea dimensiunii abdomenului, indigestie, funcție renală etc.
Dispepsie. Dispepsia este un complex de simptome care se combină diverse semne digestie tulburată. Din cauza stagnării sângelui în ficat și a alimentării deficitare cu sânge a tractului digestiv, pacienții suferă de dureri abdominale, constipație, greață și flatulență.
Disfuncție urinară. Cu o scădere puternică a debitului cardiac, funcția rinichilor se înrăutățește. Acest lucru duce la o scădere a cantității de urină produsă. Se întâmplă adesea să se producă puțină urină în timpul zilei, iar noaptea, dimpotrivă, pacienții se ridică adesea pentru a merge la toaletă.
De  presiune, tulburări ale creierului. Simptomele neplăcute, scăderea calității vieții în ICC sunt adesea însoțite de depresie. Potrivit statisticilor, este depistat la 14-36% dintre pacienții internați într-un spital cu insuficiență cardiacă! Interesant, severitatea tulburări depresive direct proporțional cu severitatea plângerilor de oboseală și oboseală. În ICC severă și tulburări circulatorii severe la nivelul creierului, pacienții pot avea și dureri de cap, tulburări de memorie, chiar psihoză și confuzie.
presiune, tulburări ale creierului. Simptomele neplăcute, scăderea calității vieții în ICC sunt adesea însoțite de depresie. Potrivit statisticilor, este depistat la 14-36% dintre pacienții internați într-un spital cu insuficiență cardiacă! Interesant, severitatea tulburări depresive direct proporțional cu severitatea plângerilor de oboseală și oboseală. În ICC severă și tulburări circulatorii severe la nivelul creierului, pacienții pot avea și dureri de cap, tulburări de memorie, chiar psihoză și confuzie.
Clasificarea insuficienței cardiace cronice
La unii pacienți cu ICC, semnele bolii abia se observă: duc o viață normală și se plâng de dificultăți de respirație doar cu stres crescut. Alții nu sunt în măsură să ridice ceva mai greu decât o ceașcă, așa că sunt exprimate slăbiciuni, dificultăți de respirație și alte simptome. Unii pacienți au doar dificultăți de respirație din cauza tuturor semnelor de ICC, dar nu le permite să trăiască normal; altii au multe plangeri deodata, dar nu prea ii deranjeaza...
După cum se poate vedea din aceste exemple, insuficiența cardiacă cronică poate fi foarte curs diferit. Pentru a caracteriza cât mai exact starea fiecărui pacient cu ICC, medicii folosesc simultan două clasificări: pe etape și pe clase funcționale. Primul vorbește despre gravitatea obiectivă a situației, al doilea - despre bunăstarea subiectivă a pacientului. De regulă, cu cât stadiul bolii este mai „avansat” la o persoană, cu atât se simte mai rău. Dar uneori nu se întâmplă...
O notă foarte importantă: etapele se pot înrăutăți, uneori chiar și în ciuda tratamentului. Dezvoltarea inversă a bolii este imposibilă. În ceea ce privește clasele funcționale, acestea se pot schimba în ambele direcții.
Clasificarea pe etape:
În primul rând (eu) etapa. Pacientul are insuficiență cardiacă subiacentă. Duce o viață normală, nu se plânge de nimic și doar la sarcini mari poate avea semne de insuficiență circulatorie. Ei lipsesc în repaus.
EtapăIIDAR. Afectarea inimii este deja mai gravă, pacientul are primele semne ale unei tulburări hemodinamice (circulația). Este perturbat într-un cerc de circulație a sângelui - de regulă, într-unul mic, care se manifestă prin dificultăți de respirație.
EtapăIIB. Leziuni grave ale inimii, există o stagnare a sângelui în ambele cercuri ale circulației sanguine. La un pacient cu stadiul IIB, este foarte comun pentru întregul set de simptome posibile boli.
EtapăIII numit și final, terminal, distrofic. Pacientul are o funcționare a inimii foarte sever perturbată, iar acest lucru provoacă modificări ireversibile ale acestuia starea generala si starea de vitalitate organe importante A: creier, rinichi, plămâni și așa mai departe. De regulă, pacienții cu această etapă a bolii mor în curând.
Diagnosticul și tratamentul insuficienței cardiace cronice
Pentru a diagnostica ICC, medicii folosesc atât diagnosticul clinic (evaluează simptomele și starea unei persoane), cât și metode de laborator și instrumentale.
„Suspecte” în raport cu CHF sunt toate persoanele care au suferit un fel de acută boala cardiovasculara(infarct miocardic, complicat mai ales de edem pulmonar și alte tulburări grave). De asemenea, insuficiența cardiacă este căutată intenționat la pacienții cu boli pe termen lung ale inimii și vaselor de sânge: boală coronariană, miocardită etc.
Din  analizele de laborator efectuează analize generale și biochimice de sânge, analize de urină, studiul diurezei zilnice (uneori). Astfel de teste nu indică în mod direct CHF, dar modificările rezultatelor lor (de exemplu, o creștere a potasiului în sânge, apariția proteinelor în urină) indică indirect boala și/sau severitatea acesteia. În unele clinici, nivelul peptidei natriuretice este determinat în sânge. Acesta este un indicator special, ale cărui valori sunt strâns legate de diagnosticul ICC și de prognosticul acestuia, astfel încât testul pentru peptida natriuretică este foarte important.
analizele de laborator efectuează analize generale și biochimice de sânge, analize de urină, studiul diurezei zilnice (uneori). Astfel de teste nu indică în mod direct CHF, dar modificările rezultatelor lor (de exemplu, o creștere a potasiului în sânge, apariția proteinelor în urină) indică indirect boala și/sau severitatea acesteia. În unele clinici, nivelul peptidei natriuretice este determinat în sânge. Acesta este un indicator special, ale cărui valori sunt strâns legate de diagnosticul ICC și de prognosticul acestuia, astfel încât testul pentru peptida natriuretică este foarte important.
Dintre studiile instrumentale se efectuează următoarele.
- Toți pacienții fac electrocardiografie, ajută la „vederea” tulburărilor de conducere cardiacă, o cicatrice după un infarct, hipertrofia ventriculară și alte modificări patologice care ar putea duce la insuficiență cardiacă.
- Un studiu foarte valoros este ecocardiografia Doppler sau ecografia inimii. În timpul acesta procedura de diagnosticare medicul vede inima care lucrează a unei persoane pe ecranul monitorului, poate examina și măsura toate structurile acesteia, evaluează funcția miocardului, calculează indicatori importanți ai activității inimii, cum ar fi debitul cardiac, nivelul presiunii în artera pulmonara etc.
- Pentru a determina dacă există modificări congestive în plămâni, se face o radiografie toracică.
- Pentru a detecta acumularea de lichid în cavitate abdominalăși o creștere a ficatului, care apar în timpul stagnării în circulația sistemică, efectuează ecografie a organelor abdominale.
- Uneori recurg la alte metode de diagnostic: teste de stres, angiografie coronariană, metode radioizotopice, RMN cardiac etc.
Tratamentul insuficientei cardiace cronice
 Cu cât tratamentul cu ICC este început mai devreme, cu atât prognosticul pacientului este mai bun. Prin urmare, este în interesul fiecărui pacient cu insuficiență cardiacă cronică să ia medicamente în mod continuu și să urmeze toate recomandările medicului.
Cu cât tratamentul cu ICC este început mai devreme, cu atât prognosticul pacientului este mai bun. Prin urmare, este în interesul fiecărui pacient cu insuficiență cardiacă cronică să ia medicamente în mod continuu și să urmeze toate recomandările medicului.
Terapia pentru ICC constă în urma unei diete speciale, activitate fizică dozată și administrarea de medicamente. Uneori, conform indicațiilor, se realizează și interventie chirurgicala. Puteți citi mai multe despre toate tipurile de tratament pentru insuficiența cardiacă cronică în articolul corespunzător.
Dacă evoluția bolii se agravează (decompensarea CHF), o persoană este plasată într-un spital. Cu o stare stabilă a pacientului, terapia se efectuează în ambulatoriu, adică o persoană își controlează în mod independent tratamentul și îl conduce conform schemei prescrise. Cardioreabilitarea in sanatoriu joaca si ea un rol important in tratament. În timpul unui proiect special program de tratament se selectează cel mai bun regim de medicație pentru pacient, se efectuează exerciții de fizioterapie și exerciții fizice. Acest lucru stabilizează și îmbunătățește starea pacientului, îl ajută să se extindă abilităților fizice, încetinește dezvoltarea bolii, îmbunătățește prognosticul.
Mai multe articole pe acest subiect:
Aceasta este o afecțiune în care inima nu poate pompa suficient sânge, ceea ce duce la lipsă de oxigen și nutrienți în organe și țesuturi.
Cele mai evidente semne ale insuficienței cardiace sunt respirația scurtă și umflarea. Dificultățile de respirație apar din cauza stagnării sângelui în vasele pulmonare si cu o nevoie crescuta de oxigen. Edemul apare din cauza stagnării sângelui în patul venos.
CHF se dezvoltă treptat, deci există mai multe etape ale acestei boli. Exista principii diferiteîmpărțirea insuficienței cardiace în etape, una dintre cele mai convenabile și mai înțelese clasificări dezvoltate de New York Heart Association. Ea distinge patru clase funcționale de pacienți cu ICC:
I FC- pacientul nu se confruntă cu restricții în activitatea fizică. Exercițiile obișnuite nu provoacă slăbiciune (amețeală), palpitații, dificultăți de respirație sau dureri anginoase.
II FC- Limitarea moderată a activității fizice. Pacientul se simte confortabil în repaus, dar efectuarea unei activități fizice obișnuite provoacă slăbiciune (amețeală), palpitații, dificultăți de respirație sau dureri anginoase.
III FC- limitarea severă a activității fizice. Pacientul se simte confortabil doar în repaus, dar activitatea fizică mai mică decât de obicei duce la dezvoltarea slăbiciunii (amețeli), palpitații, dificultăți de respirație sau dureri anginoase.
IV FC- incapacitatea de a efectua orice sarcină fără apariția unui disconfort. Simptomele insuficienței cardiace sau sindromului anginos pot apărea în repaus. La efectuarea unei sarcini minime, disconfortul crește.
Ce este insuficienta cardiaca cronica?
Stat insuficienta cardiaca cronica apare atunci când inima încetează să furnizeze în mod adecvat țesuturile și organele cu sânge și, prin urmare, cu oxigen și substanțe nutritive.
De ce se întâmplă asta?
La insuficiență cronică mușchiul inimii (miocard) nu este capabil să dezvolte eforturile corespunzătoare pentru a expulza sângele din ventriculul stâng. Cauzele unei astfel de încălcări pot fi asociate cu deteriorarea miocardului în sine, aortei (artera principală care vine direct din inimă) și valvelor cardiace.
Miocardul este deteriorat boala coronariană inima, miocardită (inflamația mușchiului inimii), cardiomiopatii, boli sistemice ale țesutului conjunctiv. Există, de asemenea, leziuni toxice ale miocardului în caz de otrăvire cu otrăvuri, toxine și medicamente.
Leziunile aortei și arterelor apar în ateroscleroză, hipertensiune arteriala, Diabetși alte câteva boli.
Defectele cardiace neoperate (congenitale și dobândite) conduc, de asemenea, la insuficiență cardiacă.
Ce se întâmplă?
Circulația sângelui încetinită provoacă înfometarea cronică de oxigen a organelor și țesuturilor, ceea ce provoacă manifestare caracteristică insuficiență cardiacă - dificultăți de respirație la efort sau (în cazuri avansate) în repaus. O persoană se plânge de oboseală rapidă, vis urât, bătăi rapide ale inimii (tahicardie).
Lipsa de oxigen în cele mai îndepărtate părți ale corpului de inimă (degete, degete de la picioare, buze) duce la faptul că pielea de pe acestea capătă o nuanță gri-albăstruie (cianoză). Debitul cardiac insuficient duce nu numai la o scădere a volumului de sânge care intră în patul arterial, ci și la stagnarea sângelui în patul venos. Acest lucru duce la edem (în primul rând la picioare), precum și durere în hipocondrul drept, asociată cu revărsarea venelor hepatice.
În stadiul cel mai sever al insuficienței cardiace, toate simptomele de mai sus cresc.
Cianoza și dificultatea de respirație deranjează o persoană chiar și într-o stare de odihnă completă. El este obligat să cheltuiască poziţia aşezată toata ziua, pentru ca in pozitie culcat creste dispneea, ba chiar si somnul se poate face doar in pozitia asezat. Edemul se extinde în întregul corp inferior, lichidul se acumulează și în cavitățile corpului (abdominală, pleurală).
Diagnostic
Diagnosticul se face pe baza unei examinări efectuate de un cardiolog și a unor metode de examinare suplimentare, precum o electrocardiogramă în diferite variante: monitorizare ECG zilnică și un test pe bandă de alergare. Contractilitatea și dimensiunea inimii, cantitatea de sânge ejectată în aortă pot fi determinate folosind o ecocardiogramă. Este posibil să se efectueze cateterism cardiac (un tub subțire este introdus printr-o venă sau o arteră direct în inimă, această procedură vă permite să măsurați presiunea în camerele inimii și să identificați locul blocării vaselor de sânge).
Tratament
Insuficiența cardiacă este mult mai ușor de prevenit decât de vindecat.
Prevenirea sa include tratamentul hipertensiunii arteriale, prevenirea aterosclerozei, stil de viata sanatos viaţă, exercitii fizice, renuntarea la fumat si dieta.
Dacă insuficiența cardiacă se dezvoltă în continuare, medicul cardiolog prescrie tratamentul. Aceasta include de obicei diuretice (pentru a reduce volumul de sânge pompat), beta-blocante ultra-selective (pentru a reduce necesarul de oxigen al inimii), terapia metabolică și, desigur, tratamentul bolii de bază.
Insuficiența cardiacă cronică (ICC) este boala grava, care se exprimă prin incapacitatea inimii și a vaselor de sânge de a asigura o aprovizionare normală cu sânge organismului. Adesea devine „terminalul” bolilor de inimă, dar și alte boli pot duce la aceasta.
Conform statisticilor, ICC provoacă cel mai adesea spitalizarea și uneori moartea persoanelor în vârstă. Fără tratament, aproximativ jumătate dintre cei care se îmbolnăvesc mor în decurs de trei ani de la diagnosticare. Bărbații și femeile sunt la fel de predispuși la dezvoltarea insuficienței cardiace cronice, dar femeile se îmbolnăvesc mai târziu în menopauză.
Cauze și factori de risc
Cauza imediată a insuficienței cardiace cronice este o scădere a capacității inimii de a o umple cu sânge și de a o împinge în artere, adică de a reduce fracția de debit cardiac (FE). La un adult sănătos, EF în repaus este de la 4,5 până la 5 l / min. Cât de mult sânge este suficient pentru organism alimentatie buna oxigen.
Slăbirea funcțiilor inimii se dezvoltă cel mai adesea din cauza deteriorării mușchiului inimii (miocard) și a altor structuri ale inimii. Dar pentru a influența „motorul” corpul uman poate și factori care îi încalcă activitatea electrică.
1. Cauzele cardiace includ boli și afecțiuni care afectează miocardul, modifică structura organului sau îl împiedică să își îndeplinească funcția. Principalele sunt:
- infarct miocardic; boală cardiacă ischemică (CHD); inflamația mușchiului inimii și a membranelor acestuia. Deteriorarea țesutului cardiac prin necroză; cicatricile și cicatricile fac mușchiul inimii mai puțin elastic și incapabil să se contracte la întregul său potențial.
- Defecte cardiace reumatice și alte, leziuni. O schimbare în „arhitectura” organului duce la faptul că circulația normală a sângelui devine imposibilă.
- Cardiomiopatie - dilatată sau hipertrofică. În primul caz, camerele inimii se întind și își pierd tonusul, ceea ce se întâmplă mai des la bărbați și femei în vârstă, în al doilea, pereții lor devin din ce în ce mai groși. Mușchiul inimii devine mai puțin elastic și contractilitatea acestuia scade.
- Hipertensiunea arterială care apare la vârstnici. Fluctuațiile tensiunii arteriale împiedică inima să bată într-un ritm normal.
2. În al doilea rând, CHF se dezvoltă pe fondul unor condiții care cresc nevoia de țesuturi în oxigen și, prin urmare, necesită o creștere a debitului cardiac. Aceștia sunt numiți factori de risc non-cardiaci pentru ICC. În primul rând, este stresul, munca fizică grea, alcoolismul, fumatul și dependența de droguri, precum și:
- infecții bronhopulmonare complexe (bronșită, pneumonie), în care o persoană nu poate respira normal; embolie a arterelor plămânilor;
- boli glanda tiroida, diabet și obezitate;
- insuficiență renală cronică;
- anemie (anemie) care însoțește multe boli.
3. Insuficiența cardiacă cronică poate fi provocată prin luarea anumitor medicamente prescrise pentru o cură lungă. Lista lor este extinsă, cele mai comune sunt:
- Medicamente antiaritmice (excepție - Amiodarona).
- Medicamente antiinflamatoare nesteroidiene (AINS), cum ar fi paracetamol; hormoni glucocorticoizi.
- Antagonişti ai calciului (medicamente care scad tensiunea arterială); alte medicamente antihipertensive, de exemplu, reserpina.
- Antidepresive triciclice.
- Medicamente vasodilatatoare pentru vasodilatație - Diazoxide (Hyperstat), Hydralazine (Apressin). Sunt prescrise persoanelor în vârstă cu ateroscleroză.
Prin urmare, aceste medicamente nu trebuie luate mai mult decât este prescris de medic. Tratamentul pe termen lung este monitorizat prin teste și alte examinări și ajustat dacă este necesar.
Clasificarea și caracteristicile fluxului
În primul rând, insuficiența cardiacă cronică este clasificată în funcție de capacitatea inimii de a absorbi venos și de a ceda sistem vascular oxigenate sânge arterial. CHF poate fi sistolic (tip I) și diastolic (tip II).
- CHF sistolic este o astfel de încălcare a funcției mușchiului inimii atunci când nu poate expulza cantitatea necesară de sânge din sine în timpul contracției. În același timp, funcția ventriculului stâng poate fi păstrată (FE > 40%) sau afectată (FE< 40 %).
- ICC diastolică este o afecțiune în care inima își pierde capacitatea de a se umple cu sânge, dar își păstrează capacitatea de a se contracta în limitele normale pentru eliberarea sa.
Conform clasificării NYHA (New York Heart Association, 1964), insuficiența cardiacă cronică este împărțită în patru clase funcționale (FC). Clasificarea internă după Strazhesko și Vasilenko o împarte în trei etape: I - latentă; II (A și B) - desfășurate; III - terminal.
Clasificarea rusă nu este identică cu NYHA, deși coincide parțial cu aceasta. Spre deosebire de NYHA, ia în considerare nu numai simptomele, ci și gradul de tulburări circulatorii (hemodinamice) și metabolice, sensibilitatea la terapie și indicatorii suplimentari pentru diagnostic. Prin urmare, în medicina casnică, se obișnuiește să se indice atât FC în funcție de NYHA, cât și stadiul bolii.
| Clasificare după Strazhesko/Vasilenko | clasificare NYHA | |
|---|---|---|
| Etapa 1 / 1FC | Insuficiența circulatorie se face simțită numai cu efort fizic semnificativ. În repaus, simptomele dispar, circulația sângelui nu este perturbată. | Pacienți cu boli de inimă la care activitatea fizică de rutină nu provoacă dificultăți de respirație, slăbiciune, tahicardie. |
| Etapa 2 (general) | Insuficiență circulatorie severă, stagnare în cercurile mici și mari. Metabolismul este perturbat, funcțiile unor organe, simptomele apar nu numai în timpul efortului, ci și în repaus. | |
| Etapa 2A / 2FC | Insuficiență circulatorie moderată. Hemodinamica este perturbată fie într-un cerc mare, fie într-un cerc mic. ICC este ușor de corectat prin terapie. | Pacienți cu boli de inimă și restricție moderată de efort. La efectuarea activităților de rutină, apar dificultăți de respirație, tahicardie și slăbiciune. |
| Etapa 2B / 3FC | Simptomele de ICC (respirație scurtă, slăbiciune, tahicardie) apar în repaus. Hemodinamica este perturbată în ambele cercuri ale circulației sanguine: apar edem, ascită, raluri în plămâni. Tratamentul reduce simptomele CHF și congestia. | Pacienți cu boli de inimă și limitare severă a activității fizice. În repaus, nu există plângeri, dar cea mai mică sarcină face ca inima să „să bată”, respirația și pulsul să se accelereze. |
| Etapa 3 / 4FC | Tulburări circulatorii severe, modificări ireversibile ale parametrilor metabolici, în structura organelor și țesuturilor. Tratamentul este ineficient, insuficiența cardiacă intră în stadiul refractar, adică nu răspunde la medicamente. | Pacienții cu boli de inimă, la care cel mai mic efort duce la dificultăți de respirație, provoacă amețeli și tahicardie. Simptomele pot apărea în repaus. |
Particularitatea bolii este că insuficiența cardiacă cronică la vârstnici se dezvoltă lent și există riscul de a nu observa creșterea simptomelor în timp. Uneori, pacienții vârstnici cu formă latentă (FC 1 / stadiul 1) trec în FC 4 / stadiul 2-3 ani după diagnostic. stadiul III- Terminal.
Trebuie să vizitați un medic dacă simptomele cresc sau apar simptome noi (dureri în piept,; greață; tuse progresivă; ascita; umflarea gleznelor, picioarelor inferioare etc.). Fără tratament, pacientul poate dezvolta edem pulmonar, un atac de astm sau șoc cardiogen - o scădere bruscă a contractilității inimii.
Simptome
Când camerele inimii sunt întinse, aceasta nu se poate contracta corespunzător pentru a împinge sângele. Ca urmare, stagnează în circulația sistemică și „se revarsă împotriva curentului”, revenind în vasele plămânilor; apoi există stagnare într-un cerc mic, și se simte scurtarea respirației, umflare. Inima, primind și ejectând mai puțin sânge pe unitatea de timp, este forțată să bată mai des. Astfel, cele mai evidente simptome ale insuficienței cardiace sunt dificultăți de respirație, tahicardie și edem.
- Dificultăți de respirație,. În stadiile inițiale, nu există convulsii, iar respirația se accelerează doar cu exerciții active. În timp, respirația devine mai frecventă cu un efort din ce în ce mai mic, sau respirația scurtă apare în repaus și crește în decubit dorsal. Din cauza lipsei de aer, oamenii se trezesc noaptea si sunt nevoiti sa doarma asezati sau pe jumatate cu mai multe perne sub cap. Astmul cardiac îi îngrijorează și pe pacienții vârstnici pe timp de noapte: acestea sunt atacuri de dificultăți grave de respirație și de tuse fulgerătoare.
- Tahicardia (frecvența cardiacă crescută, frecvența cardiacă) la debutul bolii apare numai la suprasolicitare, iar mai târziu devine constantă sau pulsul se accelerează cu o activitate fizică redusă. Noaptea, respirația scurtă și palpitațiile > 120 bpm țin pacientul treaz. Ascultând pacientul, medicul poate vorbi despre „ritmul galopului” - bătăi ale inimii rapide, clare, caracteristice ICC.
- Edem. Semnele luminoase de diagnostic ale insuficienței cardiace congestive sunt umflarea gleznelor și picioarelor, la pacienții imobilizați la pat - în sacrum, în cazuri severe - pe șolduri, partea inferioară a spatelui. În timp, se dezvoltă ascita.
Membranele mucoase ale buzelor, vârful nasului și vârful degetelor devin albăstrui datorită circulație slabă: aceste zone încetează să fie complet alimentate cu sânge. Umflarea venelor jugulare, vizibilă la apăsarea abdomenului din dreapta, se datorează unei creșteri a presiunii venoase cu o încălcare a fluxului de sânge din inimă. Ficatul și splina cresc pe fondul stagnării în circulația sistemică, în timp ce ficatul este sensibil, țesuturile sale devin mai dense.

Diagnosticare
La prima programare, medicul va asculta inima, va măsura pulsul, va întreba pacientul cu ce era bolnav înainte și despre starea lui, despre ce medicamente ia. La vârstnici, anumite boli și afecțiuni pot imita insuficiența cardiacă, producând simptome similare insuficienței cardiace și necesită diagnostic diferențial.
- Amlodipina (un grup de antagoniști ai calciului utilizat pentru scăderea tensiunii arteriale) provoacă uneori umflarea picioarelor, care dispar după retragerea acesteia.
- Simptomele cirozei hepatice decompensate (ascita, mărirea organului, îngălbenirea pielii) sunt foarte asemănătoare cu semnele ICC.
- Respirația scurtă însoțește bolile pulmonare cu bronhospasm. Diferența sa față de respirația rapidă în ICC este că respirația devine grea, iar respirația șuierătoare se aude în plămâni.
Probabilitatea de insuficiență cardiacă cronică este mai mare dacă un bărbat sau o femeie în vârstă după 55 de ani are o creștere sistematică a tensiunii arteriale, un istoric de infarct miocardic; în prezența defectelor cardiace, angină pectorală, reumatism. La prima programare, medicul prescrie analize de sânge clinice și biochimice, analize de urină și măsurarea diurezei zilnice. De asemenea, sunt prescrise studii instrumentale:
- Electrocardiografie (ECG), dacă este posibil - monitorizare ECG Holter zilnic; fonocardiografie pentru determinarea zgomotelor și suflurilor inimii.
- Ecografia inimii (EchoCG).
- Radiografia toracică simplă și/sau angiografia coronariană, tomografie computerizata(CT) - studii ale inimii și vaselor de sânge cu contrast.
- Imagistica prin rezonanță magnetică (RMN). Acesta este cel mai precis mod de a determina starea țesuturilor miocardice, volumul inimii, grosimea pereților acesteia și alți parametri. Cu toate acestea, RMN-ul este o metodă de cercetare costisitoare, de aceea este folosită atunci când alte studii sunt insuficient informative sau pentru cei cărora le sunt contraindicate.
Gradul de insuficiență cardiacă cronică ajută și la diagnosticarea testelor de stres. Cel mai simplu dintre acestea este prescris persoanelor în vârstă - un test de mers de șase minute. Vi se va cere să mergeți în ritm rapid timp de șase minute de-a lungul unei secțiuni a coridorului spitalului, după care vă sunt măsurați pulsul, tensiunea arterială și parametrii cardiaci. Medicul notează distanța pe care o poți parcurge fără odihnă.
Tratament
Tratamentul ICC constă în normalizarea contractilității miocardice, a frecvenței cardiace și a tensiunii arteriale; eliminarea excesului de lichid din organism. Tratamentul medicamentos este întotdeauna combinat cu exerciții fizice moderate și dietă, limitând conținutul caloric al alimentelor, sării și lichidelor.
- inhibitori ai ECA. Acest grup medicamentele reduc riscul moarte subita, încetinește cursul ICC, atenuează simptomele bolii. Acestea includ Captopril, Enalapril, Quinapril, Lisinopril. Efectul terapiei se poate manifesta în primele 48 de ore.
- Glicozidele cardiace sunt standardul de aur în tratamentul ICC. Ele măresc contractilitatea mușchiului inimii, îmbunătățesc circulația sângelui, reduc sarcina asupra inimii, au un efect diuretic moderat și încetinesc pulsul. Grupul include Digoxin, Strofantin, Korglikon.
- Medicamentele antiaritmice precum Cordarone® (Amiodarone) scad tensiunea arterială, încetinesc ritmul cardiac, previn aritmiile și reduc riscul de moarte subită la persoanele diagnosticate cu ICC.
- Tratamentul insuficienței cardiace cronice include în mod necesar diuretice. Ele ameliorează umflarea, reducând sarcina asupra inimii și scăzând tensiunea arterială. Acestea sunt Lasix® (Furosemid); Diacarb®; Veroshpiron® (Spironolactonă); Diuver® (Torasemid), Triampur® (Triamteren) și altele.
- Anticoagulantele subțiază sângele și previn formarea cheagurilor de sânge. Acestea includ warfarină și medicamente pe bază de acid acetilsalicilic(aspirină).
De asemenea, cu diagnosticul de „insuficiență cardiacă cronică”, se prescrie terapia cu vitamine, o ședere lungă aer proaspat, Tratament balnear.
ICC este o boală care se caracterizează prin aprovizionarea slabă cu sânge a organelor umane în orice stare.
Este vorba despre cum
Acest lucru duce la faptul că organele și țesuturile încetează să primească oxigenul necesar pentru activitatea vieții cu drepturi depline în volumul adecvat.
Consecințele acestui lucru sunt triste: aprovizionarea deficitară cu sânge este una dintre principalele cauze ale multor boli.
Pe acest fond, dificultăți de respirație, slăbiciune și umflături apar imediat din cauza retenției de lichide în organism.
Dacă vorbim despre dezvoltarea insuficienței cardiace cronice, trebuie remarcat faptul că această boală se dezvoltă treptat.
CHF se dezvoltă din anumite motive.
Să vedem ce cauzează insuficiența cardiacă:
- Infarct miocardic, transferat recent.
- Tot felul de boli virale și bacteriene.
- Hipertensiune arterială constantă.
- Modificări patologice în structura țesuturilor cardiace din cauza bolilor inflamatorii.
- Tulburări metabolice în mușchiul inimii.
- Ritm neregulat al inimii.
- Starea patologică a mușchiului inimii, provocând o creștere a țesutului cicatricial conjunctiv la nivelul miocardului.
- Tot felul de insuficiență cardiacă.
- Inflamația valvelor cardiace.
- Inflamația membranei seroase a inimii, provocând strângerea inimii și a vaselor de sânge de către lichidul acumulat.
- Boli ale plămânilor și bronhiilor.
- Efectul constant al alcoolului asupra organismului.
- In varsta.
Insuficiență cardiacă cronică: simptome și diagnostic
Insuficiența cardiacă cronică se manifestă prin simptome care depind de gradul de afectare a mușchiului inimii.
Principalele simptome ale bolii pot fi numite:
- Dificultăți de respirație, care se manifestă puternic în decubit dorsal. Pacientul trebuie să doarmă, aproape pe jumătate așezat, punându-și mai multe perne sub cap.
- Tusea cu spută, în care pot fi detectate particule de sânge. În decubit dorsal, tusea devine pur și simplu insuportabilă.
- slăbiciune severă chiar și fără exerciții fizice. Corpul slăbește, deoarece oxigenul creierului este furnizat în cantități insuficiente.
- Umflare severă, mai ales seara. Lichidul nu este excretat din organism și se depune în țesuturile picioarelor, deci este necesară reglarea echilibrului hidric.
- Durere în abdomen din cauza umflăturii cavității abdominale.
- Insuficiență renală și hepatică.
- Piele albastră, în special degetele și buzele. Acest lucru se datorează faptului că sânge dezoxigenat circulă prost și nu saturează țesuturile cu oxigen.
- Tahicardie și aritmie.
 Diagnosticul de insuficiență cardiacă cronică este stabilit de medic pe baza plângerilor pacientului. Când boala este bine auscultată, tonuri slabe ale inimii, bătăile inimii se aud defecțiuni, zgomote și șuierături în plămâni.
Diagnosticul de insuficiență cardiacă cronică este stabilit de medic pe baza plângerilor pacientului. Când boala este bine auscultată, tonuri slabe ale inimii, bătăile inimii se aud defecțiuni, zgomote și șuierături în plămâni.
În timpul examinării, se efectuează o ecografie a inimii, care arată patologia, în urma căreia insuficiența cardiacă a început să se dezvolte. De asemenea, în timpul ecografiei, puteți privi funcția contractilă a miocardului.
De asemenea, numit teste de laborator, cu rezultatele lor slabe, o electrocardiogramă poate fi prescrisă pentru a determina boala coronariană, semnele de cardioscleroză postinfarct și ritmul cardiac. Cu abateri ECG grave, se poate efectua un ECG zilnic, măsurarea tensiunii arteriale, testul pe bandă de alergare, ergometria bicicletei. Acest lucru vă permite să identificați stadiul anginei pectorale și a ICC.
Radiografia este prescrisă pentru a determina hipertrofia miocardică. Tot în poză se poate observa și patologia plămânilor, care a apărut ca urmare a stazei venoase sau a edemului.
În prezența bolii arterelor coronariene, pacientul poate fi supus angiografiei coronariene pentru a determina nivelul de permeabilitate a arterelor venoase și poate prescrie tratament chirurgical. Dacă există suspiciunea de stagnare a sângelui în ficat și rinichi, se face o ecografie a acestor organe.
Boala necesită un diagnostic atent, care trebuie prescris de un medic.
Factori care pot duce la agravarea ICC:
- Dezvoltarea unei boli cardiace majore care nu este tratabilă.
- Dezvoltarea unor boli suplimentare ale sistemului cardiovascular.
- Dezvoltarea bolilor altor organe.
- Muncă fizică, alimentație proastă, deficit de vitamine, tensiune nervoasă constantă.
- Luarea anumitor medicamente.
Insuficiență cardiacă acută: simptome și tratament
 Insuficiența cardiacă acută este un sindrom în care Semne clinice bolile apar rapid și foarte luminos, ca urmare a deteriorării funcției sistolice a inimii.
Insuficiența cardiacă acută este un sindrom în care Semne clinice bolile apar rapid și foarte luminos, ca urmare a deteriorării funcției sistolice a inimii.
Toate aceste eșecuri în activitatea inimii duc la tulburări hemodinamice și modificări ireversibile ale circulației plămânilor.
Insuficiența cardiacă acută este o încălcare a inimii, care agravează debitul cardiac, crește presiunea în circulația pulmonară, există o microcirculație slabă a sângelui în țesuturi și stagnare.
aceasta stare patologică, care apare din cauza dezvoltării ICC pentru decompensarea acestuia, deși există cazuri de dezvoltare a patologiei fără boli de inimă.
DOS solicită imediat îngrijire medicală, deoarece este o afecțiune frecventă care reprezintă o amenințare pentru viața umană.
Insuficiența cardiacă acută este condiție critică pacient, ceea ce poate duce la stop cardiac. Dacă bănuiți un sindrom, ar trebui să sunați imediat ambulanță cu echipa de resuscitare cardiacă.
Simptomele insuficienței ventriculare drepte includ:
- Dificultăți de respirație în repaus. Apare ca urmare a bronhospasmului.
- Durere în spatele pieptului.
- Decolorarea albastră sau galbenă a pielii, în special a buzelor.
- Transpirație rece pe frunte.
- Proeminența și palparea venelor de la gât.
- Mărirea ficatului și durerea în zonă.
- Cardiopalmus.
- Umflarea picioarelor.
- Balonare.
Simptomele insuficienței ventriculare stângi includ următoarele:
- Dificultăți de respirație cu efect de sufocare.
- Bătăi rapide ale inimii și aritmie.
- Slăbiciune până la leșin.
- Paloarea pielii.
- Tuse cu formarea de spumă și impurități din sânge.
- Wheezing în plămâni.
Insuficiența cardiacă acută poate fi fatală, așa că este nevoie de ajutor medical. Nu trebuie să amânați și să așteptați până când atacul trece, trebuie să apelați urgent o ambulanță cu cardiologi. La sosire, medicii vor ajuta la restabilirea bătăilor inimii și a fluxului sanguin prin vasele deteriorate. Pentru aceasta, agenții trombolitici sunt injectați în venă.
La sosirea la spital, se poate efectua o operație de urgență pentru refacerea mușchiului inimii dacă a existat o ruptură.
Medicii ameliorează, de asemenea, un atac de astm, care a provocat insuficiență congestivă, eliminați tromboembolismul și efectuați terapia cu oxigen. Analgezicele narcotice sunt cel mai frecvent utilizate pentru a trata AHF. Și glicozidele și medicamentele cardiotonice ajută la normalizarea funcției contractile a miocardului.
Trebuie să știți că, pentru orice semn de AHF, ar trebui să apelați imediat o ambulanță. Trebuie reținut că, dacă există cea mai mică suspiciune de dezvoltare a AHF, trebuie să apelați imediat o ambulanță.
Formele și stadiile insuficienței cardiace și semnele acestora
Etapele insuficienței cardiace conform clasificării cardiologilor Strazhesko și Vasilenko sunt împărțite în funcție de dezvoltarea insuficienței cardiace.
 Etapa 1 - inițială. Apar primele semne de insuficiență cardiacă. Pacientul îngheață în mod constant, apar periodic extremități reci, partea inferioară a corpului se umflă (picioare, tibie). În prima perioadă, edemul este instabil, apare după-amiaza și dispare după o noapte lungă de odihnă. Există și prezența sentiment constant oboseală, oboseală, care se explică prin scăderea treptată a fluxului sanguin în piele și musculatură a scheletului. Chiar și cu mici activitate fizica pe corp (plimbări lungi, urcarea scărilor, curățarea camerei) apare dificultăți de respirație, este posibil un atac acut de tuse uscată, bătăile inimii se accelerează.
Etapa 1 - inițială. Apar primele semne de insuficiență cardiacă. Pacientul îngheață în mod constant, apar periodic extremități reci, partea inferioară a corpului se umflă (picioare, tibie). În prima perioadă, edemul este instabil, apare după-amiaza și dispare după o noapte lungă de odihnă. Există și prezența sentiment constant oboseală, oboseală, care se explică prin scăderea treptată a fluxului sanguin în piele și musculatură a scheletului. Chiar și cu mici activitate fizica pe corp (plimbări lungi, urcarea scărilor, curățarea camerei) apare dificultăți de respirație, este posibil un atac acut de tuse uscată, bătăile inimii se accelerează.
Etapa 2 (A) - apariția stagnării sângelui. Studiul relevă o încălcare a fluxului sanguin al unui mic sau cerc mare circulaţie. Crizele periodice de astm sau edem pulmonar încep să se manifeste. Acest lucru se datorează congestiei venoase în plămâni.
Simptome:
- Crize constante de tuse uscată.
- Sufocare.
- Un sentiment brusc de anxietate.
- Cardiopalmus.
Cu edem pulmonar, pacientul are o tuse cu spută, respirație zgomotoasă.
Etapa 2 (B) - progresează congestia venoasă. Tulburarea este deja prezentă în cele 2 cercuri principale de circulație.
Etapa 3 - o manifestare clară a prezenței insuficienței cardiace, modificări distrofice deja ireversibilă.
Simptome:
- Prezența constantă a dificultății de respirație.
- Imposibilitatea de a efectua chiar și o mică activitate fizică.
- Ciroza hepatică.
- Formarea edemului.
- Scăderea tensiunii arteriale.
Dacă nu apelați urgent la un specialist și nu începeți tratamentul, atunci mușchiul inimii se epuizează suficient de repede, ficatul, rinichii și creierul „sufăr”. Moarte posibilă.
New York Heart Association și-a dezvoltat clasificare functionalași a identificat următoarele etape ale insuficienței cardiace:
- Clasa de functii 1 - pacientul simte dificultăți numai în acele cazuri când activitatea sa fizică este activată nivel inalt. Nu există semne de boală de inimă, doar un aparat cu ultrasunete poate repara modificările.
- Clasa funcțională 2 - dificultăți de respirație și durere apar periodic la un nivel standard de activitate fizică.
- Clasa funcțională 3 – starea pacientului poate fi considerată pozitivă doar dacă respectă regimul pastel și limitează cât mai mult activitatea fizică.
- Clasa funcțională 4 - chiar și un set minim de mișcări poate provoca un atac, orice fel de încărcare este exclus.
Există insuficiență cardiacă ventriculară stângă și ventriculară dreaptă. De asemenea, dacă urmăriți modificările patologice ireversibile, puteți distinge între disfuncția ventriculară de tip sistolic și diastolic. În primul caz, cavitățile ventriculului stâng se extind vizibil, iar fluxul sanguin devine mai mic. În al doilea caz, organul afectat nu este capabil să se relaxeze complet și să proceseze volumul standard de sânge, ceea ce provoacă congestie în plămâni.
Este foarte important ca specialistul să diagnosticheze corect tipul de disfuncție ventriculară prin examinarea semnelor de insuficiență cardiacă. Cursul tratamentului arată, de asemenea, diferit, deoarece patologie fiziologică dintre formele de patologii de mai sus este radical diferită.
Regimul de tratament se întocmește numai după detectarea completă tablou clinic boli. Apariția și dezvoltarea patologiilor depind direct de vârsta pacientului, stadiul de dezvoltare a bolii. De asemenea, pacientul trebuie să prezinte istoricul medical. În acest caz, cardiologului va fi mai ușor să urmărească istoria dezvoltării bolii și prezența ei temporară aproximativă.
Etape de dezvoltare a patologiilor:
- Insuficiență cardiacă sistolică. Încălcarea intervalelor de timp de contracție a ventriculilor.
- insuficiență cardiacă diastolică. Încălcarea intervalelor de timp de relaxare a ventriculilor.
- Forma mixtă de încălcare. încălcat functionare normala atat sistola cat si diastola.
Complicațiile ICC și metodele de tratament
 Pot apărea complicații ale ICC dacă tratamentul bolii nu este început la timp.
Pot apărea complicații ale ICC dacă tratamentul bolii nu este început la timp.
ICC este adesea rezultatul multor boli organe interne si majoritatea bolilor de inima.
În insuficiența cardiacă cronică, inima nu pompează sânge în volumul necesar, ceea ce duce la o lipsă de nutrienți în organe.
Primele și evidente semne ale ICC sunt prezența edemului și dispneea. Edemul este rezultatul stagnării sângelui în vene. Respirația scurtă este un semn de stagnare a sângelui în vasele plămânilor.
În tratamentul ICC, pacientul trebuie să respecte dieta prescrisă. Acest sistem alimentar este de a limita sarea și apa. Produsele trebuie să fie alese nutritive și ușor de digerat. Acestea trebuie să conțină cantitatea necesară de proteine, vitamine și minerale. De asemenea, pacientul este obligat să-și monitorizeze greutatea și să efectueze sarcini dinamice pe grupuri diferite muşchii. Cantitatea și tipurile de încărcare în fiecare caz individual sunt determinate de medicul curant.
Medicamentele care sunt prescrise pentru CHF sunt grupurile principale, suplimentare și auxiliare. Medicamentele din grupul principal previn dezvoltarea bolii, deoarece protejează inima, organele interne și optimizează tensiunea arterială. Aceasta include inhibitori ai ECA, antagonişti ai receptorilor de angiotensină (Concor, Anaprilin), beta-blocante, diuretice (Amilorid, Furosemid) şi glucozide cardiace.
Este adesea recomandabil să se utilizeze metode electrofiziologice de terapie.
Aceste metode includ:
- Un implant artificial care creează un impuls electric pentru mușchii inimii.
- Implantarea cu trei camere a pulsului atriului drept și ventriculilor inimii. Acest lucru asigură contracția simultană a ventriculilor inimii de ambele părți.
- Implantarea unui cardioverter-defibrilator, un dispozitiv care nu numai că transmite un impuls electric către inimă, dar minimizează și riscurile de aritmie.
Când tratamentul medicamentos este ineficient și un atac de insuficiență cardiacă nu dispare, se recurge la intervenția chirurgicală.
feluri intervenție chirurgicală cu CHF:
- Bypass-ul coronarian se efectuează atunci când vasele sunt vizibil afectate de ateroscleroză.
- Corectia chirurgicala defecte valvulare - utilizate pentru stenoze severe sau număr insuficient de valve.
- Transplantul cardiac este cardinal, dar în unele cazuri metoda ceruta. În timpul unei astfel de operații, apar adesea următoarele dificultăți: respingere, lipsă de organe donatoare, deteriorarea canalelor de sânge ale inimii transplantate.
- Protecția inimii cu un cadru din plasă elastică. Datorită acestei metode, inima nu crește în dimensiune, iar pacientul se simte mai bine.
![]() De asemenea, poate fi folosit pentru a instala echipamente și dispozitive artificiale în corpul uman pentru a îmbunătăți circulația sângelui. Astfel de dispozitive metoda chirurgicala injectat în corpul pacientului. Prin acoperirea pielii se conectează la bateriile amplasate pe centura lui. Cu toate acestea, în timpul unei astfel de operațiuni este foarte posibil complicatii infectioase, tromboembolism și tromboză. Costul unor astfel de dispozitive este foarte mare, ceea ce împiedică și utilizarea lor.
De asemenea, poate fi folosit pentru a instala echipamente și dispozitive artificiale în corpul uman pentru a îmbunătăți circulația sângelui. Astfel de dispozitive metoda chirurgicala injectat în corpul pacientului. Prin acoperirea pielii se conectează la bateriile amplasate pe centura lui. Cu toate acestea, în timpul unei astfel de operațiuni este foarte posibil complicatii infectioase, tromboembolism și tromboză. Costul unor astfel de dispozitive este foarte mare, ceea ce împiedică și utilizarea lor.
Dacă boala nu este tratată la timp, pacientul se poate confrunta cu insuficiență miocardică acută, edem pulmonar, pneumonie frecventă și prelungită, sau chiar moarte subită cardiacă, infarct, accident vascular cerebral, tromboembolism. Acestea sunt cele mai frecvente complicații ale ICC.
Tratament în timp util - cea mai bună prevenire boli enumerate. Trebuie să vezi un medic la timp și să cedezi tratament medicamentos sau intervenție chirurgicală.
În absența tratamentului, prognosticul pentru pacient este dezamăgitor. Boala de inimă duce de obicei la complicații și deteriorarea acestui organ. Cu un tratament în timp util, prognosticul este reconfortant - boala începe să progreseze mai lent sau chiar se retrage complet.
Cu CHF, ar trebui să adere cu strictețe la un anumit stil de viață, și anume:
- Modul de muncă și odihnă, o cantitate suficientă de somn și timp pentru a merge în aer curat.
- Conformitate alimentație adecvată este garanția sănătății întregului organism. Nutriția ar trebui să fie fracționată - 5-6 mese mici. Cantitatea de sare trebuie redusă la minimum, limitați cantitatea de grăsime din dietă, excludeți alcoolul și produsele cu nicotină, mâncați mai multe fructe și legume de sezon, produse lactate.
- Respectați regimul de activitate fizică - conform prescripției medicului, ar trebui să vă implicați în exerciții de fizioterapie.
- Urmați toate recomandările medicului curant - acest lucru va ajuta la evitarea complicațiilor și la încetinirea progresiei patologiei.
Pentru ca un atac de insuficiență cardiacă să nu vă mai deranjeze, nu trebuie doar să mergeți în timp util la o ședință la medic, ci și să luați medicamente.


