19.11.2017
Video: boli cardiovasculare, programul „Să fim sănătoși. Boli de inima: simptome, tratament, lista afecțiunilor majore.
Bolile inimii și ale vaselor de sânge sunt tulburări ( modificări patologice) în funcționarea sistemului cardiovascular. Bolile inimii și ale vaselor de sânge sunt larg răspândite și sunt una dintre principalele cauze de deces prematur în țările dezvoltate ale lumii. Potrivit statisticilor, un număr disproporționat de bolnavi de inimă apare în țările cu industrie dezvoltată, în care alimentația populației diferă în mod tradițional. continut ridicat grăsimi saturate și sărace în legume.
La boli ale inimii și ale vaselor de sânge (boli a sistemului cardio-vascular) raporta:
- Încălcare ritm cardiacși conductivitate;
- defecte cardiace;
- infarct miocardic;
- ischemie cardiacă;
- angina pectorală;
- hipertensiune arterială și hipertensiune arterială simptomatică;
- Cardiopsihoneuroza;
- Boli non-coronare (miocardită, cardiomiopatie, distrofie miocardică);
- Infecție endocardită;
- pericardită;
- Insuficiență circulatorie.
Sănătatea inimii și a vaselor de sânge depinde de o serie de factori. Unele dintre ele pot fi controlate. Acești factori includ: alimentația, obiceiurile, stilul de viață și anume sportul. Altele sunt de necontrolat: acestea sunt diverse predispoziții, de exemplu, la niveluri ridicate de colesterol, care au un efect direct asupra bolilor cardiace și vasculare. Poluare mediu inconjurator, ocupația, alte boli, stresul cresc și riscul de boli cardiace și vasculare. Prevenirea bolilor inimii și vaselor de sânge este de a respecta stil de viata sanatos viaţă.
Factori care afectează starea și boala inimii și a vaselor de sânge
- Excesul de greutate crește riscul de boli cardiace și vasculare.
- Exercițiile regulate nu ajută doar la evitare greutate excesivași formarea de trombi primele etape dar imbunatateste si circulatia sangelui.
- Nivel inalt colesterolul din sânge crește riscul de tromboză și boli ale inimii și vaselor de sânge. În aproximativ unul din cinci sute de cazuri de inimă boli vasculare sunt ereditare.
- Consumul excesiv de alcool și tutun. Numai folosirea rar a unuia sau a două pahare de vin poate fi bună pentru inimă.
- Tulburările metabolice la pacienții diabetici reprezintă o sursă de stres suplimentar asupra inimii, precum și a ficatului și rinichilor, crescând riscul de boli cardiovasculare.
- Antioxidanții găsiți în legume proaspete(mai ales Culoare verde), fructele și fructele de pădure, ajută la curățarea pereților vaselor de sânge și la prevenirea bolilor inimii și ale vaselor de sânge.
- Stresul, munca grea sau sedentarismul cresc posibilitatea atacurilor de angină și a altor boli cardiovasculare.
- Monitorizarea regulată a presiunii va ajuta la avertizare posibile boli inimile.
- Carnea grasă și produsele lactate (smântână) conțin grăsime saturatăși crește nivelul de colesterol din sânge.
- Acid gras conținut de pește gras (somon, macrou, hering), ulei de pește, nucile (nuci, migdale), servesc ca profilaxie impotriva formarii cheagurilor de sange.
Complexitatea bolilor inimii și vaselor de sânge se manifestă prin faptul că aceste boli apar adesea fără manifestări vizibile.
Prevenirea bolilor inimii și vaselor de sânge
Formațiunile de pe pereții interiori ai arterelor așa-numitei „scări” se formează la vârsta de douăzeci până la treizeci de ani, în timp ce simptomele bolilor cardiace și vasculare în sine nu apar la această vârstă. Fumatul contribuie foarte mult la aceste procese distructive. În acest caz și la această vârstă în moduri mai bune prevenirea bolilor cardiace și vasculare, ateroscleroza sunt sport și dieta echilibrata alimente care sunt sărace în grăsimi saturate și bogate în fibre și vitamine antioxidante.
Schimbarea stilului de viață a afectat creșterea numărului de boli ale inimii și ale vaselor de sânge omul modern: scăderea mobilităţii şi imagine sedentară viaţă. Absența sarcinilor, și anume inactivitatea musculară, duce la slăbiciune fizică, o scădere a rezistenței, inerentă naturii. Câți kilometri pe zi poate parcurge un oraș obișnuit astăzi? La stația de metrou sau la parcarea propriei mașini. Și până unde putea să meargă înainte, când era necesar să vâneze hrană și alte chestiuni stringente? Bolile inimii și ale vaselor de sânge au devenit o problemă presantă a zilelor noastre. Scăderea activității fizice și lipsa stresului asupra mușchilor, iar inima este, de asemenea, un mușchi, excesul de alimente, în special bogat în grăsimi saturate, și calitatea nutriției, a dus la faptul că bolile cardiace și vasculare au devenit una dintre cele mai importante. probleme medicale importante ale secolului XXI.
Boli ale inimii și vaselor de sânge: grupe de risc
Adesea, bolile inimii și ale vaselor de sânge sunt moștenite. O persoană este expusă riscului dacă vreuna dintre rudele sale (părinți, frați sau surori) sub vârsta de 55 de ani a suferit un infarct. Pentru rudele directe, riscul crește de 10 ori față de persoanele care nu au probleme cardiace în familie.
Femei și bărbați în diferite vârste predispuse diferit la boli ale inimii și vaselor de sânge. LA vârsta reproductivă de ateroscleroză și atacuri de cord la femei protejează estrogenii, care susțin nivel scăzut colesterol în sânge. Dar în timpul menopauzei, femeile devin mai susceptibile la boli cardiovasculare decât bărbații. Ca măsură de protecție și de prevenire a accidentului vascular cerebral după menopauză, femeile ar trebui să mențină activitate fizica urmați ghidurile alimentare sănătoase și fond hormonal pentru a controla nivelul colesterolului din sânge.
Prevenirea accidentului vascular cerebral: cum să preveniți posibilele probleme ale bolilor cardiace și vasculare
Cele mai multe accidente vasculare cerebrale apar atunci când un cheag de sânge într-o arteră a creierului blochează fluxul de sânge. Un cheag de sânge se poate forma și în inimă și se poate scurge în artera cerebrală. O minoritate de accidente vasculare cerebrale se datorează rupturii vasului și hemoragiei la nivelul creierului.
Accidentul vascular cerebral al emisferei stângi a creierului se manifestă prin paralizie pe partea dreaptă și tulburări de vorbire. Accident vascular cerebral al emisferei drepte - paralizie pe partea stângă, pierderea memoriei și orientarea în spațiu.
Cele mai multe accidente vasculare cerebrale sunt cauzate de alte afecțiuni, inclusiv îngustarea arterelor, hipertensiune arterială și boli de inimă. Astfel, prevenirea accidentelor vasculare cerebrale include și prevenirea acestor boli.
Pentru a preveni accidentul vascular cerebral, ar trebui să acordați atenție următorilor factori de risc: boli ereditare, diabet, exces de greutate, fumat, consum regulat de alcool, lipsa exercitiilor fizice.
După un accident vascular cerebral, prevenirea accidentului vascular cerebral este de a menține vigoarea, perseverența și responsabilitatea. Nu ar trebui să te obosești, mergi la extreme. Trebuie să urmați un proiect special program individual reabilitare. Un anumit succes poate fi obținut cu ajutorul specialiștilor în tratament non-medicament.
Prevenirea accidentului vascular cerebral și a altor boli ale inimii și vaselor de sânge va ajuta la prevenirea posibile probleme.
Până sosește ambulanța. Semne ale unui accident vascular cerebral
Înghițire, vorbire, slăbiciune, confuzie, plictisitor brusc durere de cap, paralizie unilaterală, somnolență, urinare involuntară, uneori pierderea conștienței.
Dacă bănuiți că victima are un accident vascular cerebral, ar trebui să sunați imediat ambulanță. Dacă persoana este conștientă, trebuie așezată pe perne cu capul și umerii ușor ridicati. Capul trebuie întors în direcția leziunii (partea paralizată), permițând salivei să curgă liber din gură. Nu ar trebui să existe nicio constrângere de îmbrăcăminte pe gât, piept și talie.
Toate patologiile sistemului cardiovascular trebuie tratate după un diagnostic amănunțit sub îndrumarea unui medic, folosind atât medicamente metode chirurgicale. Pentru a naviga prin varietatea de boli ale inimii și vaselor de sânge, precum și pentru a înțelege când este necesar un apel imediat la echipa de ambulanță și când vă puteți descurca cu o vizită la medicul local, ar trebui să cunoașteți principalele simptomele acestor patologii.
Lista bolilor de inimă și simptomele acestora
Bolile cardiovasculare sunt clasificate în următoarele categorii:
Aritmie - modificări ale contracției ritmice și secvențiale a atriilor și ventriculilor;
Boala cardiacă ischemică - tulburări circulatorii și formarea țesutului cicatricial;
Miocardită, pericardită, endocardită - boli inflamatorii ale mușchiului inimii;
Boala cardiacă - leziuni congenitale și dobândite ale aparatului valvular al ventriculilor;
Insuficiența cardiovasculară este un grup de boli, care se bazează pe eșecul activității cardiace în ceea ce privește asigurarea circulației normale a sângelui.
Distonia vegetativ-vasculară este o încălcare a tonusului vascular.
Hipertensiunea arterială - o creștere sistematică tensiune arteriala.
Toate aceste boli ale inimii și vaselor de sânge au diverse motive dezvoltarea lor, simptomele, metodele de tratament și prognosticul recuperării.
Aritmie
In mod normal, inima isi contracta ritmic si constant atriile si ventriculii. Această activitate este strâns legată de funcționarea sistemului de conducere, care direcționează impulsurile către mușchiul inimii.
Cauzele aritmiei:
Modificări structurale în sistemul conducător;
Tulburări ale metabolismului electrolitic;
Modificări vegetative ale sistemului nervos central;
boli endocrine;
Efectele secundare ale medicamentelor;
Complicații cauzate de boala ischemică.
Diagnosticul aritmiei se realizează folosind o cardiogramă, tratamentul acestei patologii este destul de complicat, se efectuează ținând cont caracteristici individuale organism.
Tipuri de aritmii:
Asistola ventriculară - manifestată prin pâlpâirea și fluturarea ventriculilor, apare ca o complicație a bolilor de inimă, din cauza șocului electric, a supradozajului de glicozide, adrenalină, quindine (în tratamentul malariei).
Prognostic - dintr-o dată moarte clinică din cauza unei încetări sau a unei scăderi accentuate a debitului cardiac. Pentru a opri oprirea circulației sanguine, este necesar să începeți imediat resuscitarea cu ajutorul unui masaj cardiac extern și respiratie artificiala. Trebuie să sunați la echipa de ambulanță cardiologică.
Fibrilația atrială – se manifestă prin fibrilație atrială și flutter (250-300 cancer pe minut), contracția haotică și neritmică a ventriculilor. Apare ca simptom al bolii cardiace mitrale, tireotoxicoză, ateroscleroză, infarct miocardic, din cauza supradozajului de glicozide, intoxicații cu alcool.
Este posibil ca pacientul să nu simtă aritmie, confundându-l cu o bătăi rapide ale inimii. Prognosticul este apariția tromboembolismului.
Tahicardie paroxistică - se manifestă ca un debut brusc și cu sfârșit brusc de palpitații, contracții cardiace - 160-220 de bătăi pe minut. În plus, există transpirație abundentă, motilitate intestinală crescută, hipertermie ușoară, motilitate intestinală accelerată.
Dacă atacul durează câteva zile, acestor simptome li se alătură angina pectorală, slăbiciune, leșin și creșterea insuficienței cardiace. Ajutor cu tahicardia paroxistica - masaj zonal artera carotida, activare nerv vag prin apăsarea pe ochi și pe zonă plexul solar, precum și ținerea respirației, o întoarcere puternică a capului. Dacă aceste metode sunt ineficiente, atunci există o tahicardie ventriculară sau un infarct miocardic - este necesară asistență medicală imediată.
Tahicardie sinusala – manifestata prin frecventa ritmul sinusal mai mult de 90 de bătăi pe minut, apare cu o scădere bruscă a tensiunii arteriale, o creștere semnificativă a temperaturii, miocardită, anemie, miocardită. Pacientul experimentează o senzație de palpitații.
Ajutor - ținerea respirației, masaj plexul solar, arterele carotide, presiune asupra globilor oculari.
Bradicardie sinusală - se manifestă prin scăderea ritmului cardiac cu un ritm sinusal ritmic mai mic de 60 de bătăi pe minut. Apare cu infarctul miocardic, ca o consecință a unor boli infecțioase, efecte secundare medicamente.
Pacientul simte bătăile inimii, membrele îi devin reci, poate apărea leșin, poate apărea un atac de angină pectorală.
Extrasistolă – se manifestă prin contracții premature ale inimii, pe care pacientul le simte ca o inimă care se scufundă sau bătăile ei crescute. După aceea, în mod reflex, există dorința de a respira adânc.
Sistole frecvente necesită tratament, deoarece duc la fibrilație atrială și ventriculară.
Blocurile cardiace – se manifestă printr-o încetinire sau oprire completă a conducerii unui impuls electric prin sistemul de conducere al inimii. Ritmul cardiac al pacientului încetinește, leșină, din cauza faptului că creierul nu este suficient aprovizionat cu sânge, apar convulsii, insuficiența cardiacă este diagnosticată. Prognostic - cu blocaj intraventricular (transvers complet), este posibilă moartea subită.
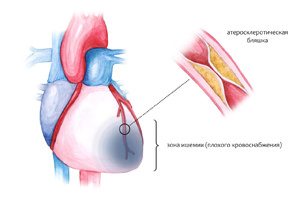
Cu această boală cardiacă severă, care se bazează pe o încălcare a alimentării cu sânge a mușchiului inimii, apare infarct miocardic, angina pectorală, cardioscleroză.
Infarct miocardic - tulburare acută alimentarea cu sânge a mușchiului inimii, ducând la necroza focală a miocardului. Din cauza necrozei unei părți a mușchiului inimii, contractilitatea inimii este afectată. Un atac de cord apare din cauza trombozei arterelor care alimentează inima cu sânge, blocării vaselor de sânge de către plăcile aterosclerotice.
Perioada acută a unui atac de cord este caracterizată de durere retrosternală foarte severă, a cărei intensitate nu este oprită de nitroglicerină. În plus, există dureri în stomac, un atac de astm, hipertermie, creșterea tensiunii arteriale, puls rapid. Prognostic - pacientul poate muri din cauza șocului cardiogen sau a insuficienței cardiace. Ajutor de urgențăînainte de sosirea ambulanţei – luând analgezice şi doze mari nitroglicerina.
Angina pectoris ("angina pectoris") - se manifestă ca durere bruscăîn spatele sternului din cauza aportului insuficient de sânge a miocardului. Principala cauză a anginei pectorale este ateroscleroza. artere coronare. Durerea în angina pectorală este paroxistică, are limite clare de apariție și remisiune, este aproape imediat oprită de nitroglicerină. Factorul precipitant este stresul sau efort fizic. Durerea compresivă și presantă apare în spatele sternului, iradiază spre gât, în maxilarul inferior, în mâna stângăși omoplat, poate fi similar cu arsurile la stomac.
În plus, există o creștere a tensiunii arteriale, apare transpirația, pielea devine palidă. Dacă angina pectorală de repaus este diagnosticată, aceste simptome sunt însoțite de sufocare, o senzație de lipsă acută de aer. Un atac de angină pectorală care durează mai mult de 30 de minute este o suspiciune de infarct miocardic. Primul ajutor - Nitroglicerină sub limbă de două ori cu o diferență de 2-3 minute, însoțită de luarea Corvalol sau Validol pentru a suprima durerile de cap, apoi ar trebui să apelați o ambulanță cardiologică.
Cardioscleroza - afectarea miocardului și a valvelor cardiace de către țesutul cicatricial rezultat din ateroscleroză, reumatism, miocardită. Simptomele sunt aritmii și tulburări de conducere. Prognosticul este formarea unui anevrism, formarea insuficienței cardiace cronice, defecte cardiace.
Miocardită, pericardită, endocardită
Acest grup de boli se caracterizează prin procese inflamatorii în țesuturile miocardice cauzate de microorganisme patogene. Completați-le Influență negativă reactii alergiceși procese autoimune formarea de anticorpi la nivelul țesuturilor corpului.
feluri boli inflamatorii inimi:
Forma infecto-alergică de miocardită – apare după boală infecțioasă sau în timpul acesteia. Simptome: stare generală de rău, tulburări de ritm cardiac, durere în zona inimii, dificultăți de respirație, dureri articulare, febră ușoară. După câteva zile, fenomenele de miocardită cresc și cresc. Insuficiență cardiacă formată: cianoză piele, umflarea picioarelor și a abdomenului, scurtarea severă a respirației, mărirea ficatului.
Miocardită reumatică, autoimună, cu radiații - distinge între acută și formele cronice, manifestat următoarele simptome intoxicaţie: oboseală rapidă, hipertermie, erupții cutanate, greață și vărsături. Dacă nu te prezinți la medic la timp, există o deformare a degetelor sub formă de bețișoare, precum și o deformare a unghiilor sub formă de ochelari de ceas convex.
Endocardita - inflamație a endocardului (mucoasa interioară a inimii), care acoperă aparatul valvular.
Pericardita - inflamație a membranei care acoperă inima (sac pericardic).
Astfel de manifestări necesită asistență medicală imediată, repaus la pat. Medicul cardiolog va prescrie medicamente antiinflamatoare (Ibuprofen, Diclofenac, Indometacin), glucocorticosteroizi (Prednisolon), diuretice și medicamente antiaritmice. Prognosticul dezvoltării carditei - vindecare completă cu tratament la timp.
Aceste boli includ leziuni ale aparatului valvular: stenoză (incapacitatea de a deschide complet valvele), insuficiență (incapacitatea de a închide complet valvele), o combinație de stenoză și insuficiență (boală cardiacă combinată). Dacă defectul cardiac nu este congenital, apare din cauza reumatismului, aterosclerozei, sifilisului, endocarditei septice și leziunilor cardiace.
Tipuri de defecte cardiace:
Înfrângere valva mitrala(stenoză și insuficiență) - determinată de ascultarea inimii de către un cardiolog, caracterizată prin apariția la pacienți a unui fard de obraz și a unei nuanțe strălucitoare a buzelor. În plus, sunt diagnosticate dificultăți de respirație, palpitații, umflarea extremităților, mărirea ficatului.
Deteriorarea valvei aortice (stenoză și insuficiență) - în stadiul 1 și 2 al defectului, nu există plângeri, în stadiul al 3-lea sunt diagnosticate angina pectorală, amețeli și claritate vizuală afectată. În a 4-a etapă, chiar și cea mai nesemnificativă încărcare duce la tulburări ale circulației cerebrale și cardiace: aritmie, dificultăți de respirație, astm cardiac.
Insuficiența valvei aortice - în stadiul 1 și 2 nu există plângeri, în stadiul 3 al defectului angina pectorală, pulsația arterelor capului, artera carotidă sunt diagnosticate, aorta abdominala, care este vizibil cu ochiul liber. La a 4-a etapă apar insuficiență cardiacă și aritmie pronunțată. La a 5-a etapă, simptomele bolii sunt și mai intense.
Defectul valvei tricuspide - poate fi diagnosticat prin pulsația venelor cervicale și a ficatului, creșterea acesteia, umflarea brațelor și picioarelor. Există o relație directă - cu cât pulsația venelor este mai puternică, cu atât insuficiența valvulară este mai pronunțată. Stenoza valvulară nu dă o pulsație pronunțată.
Insuficiență cardiovasculară
Acest nume general se referă la boli care au dus la faptul că inima nu este capabilă să răspundă la pomparea normală a sângelui. Insuficiența cardiovasculară este acută și cronică.
Tipuri de insuficiență cardiacă acută:
Astmul cardiac este o consecință a cardiosclerozei, hipertensiunii arteriale, infarctului miocardic, bolii cardiace aortice. Baza patologiei este stagnarea sângelui în plămâni, deoarece ventriculul stâng nu poate asigura un flux sanguin normal în circulația pulmonară.
În vasele plămânilor, sângele se acumulează, stagnează, fracțiunea sa lichidă transpiră în țesutul pulmonar. Ca urmare, pereții bronhiolelor se îngroașă, vasele lor se îngustează, iar aerul pătrunde mai rău în plămâni. Simptome vii ale astmului cardiac: tuse, numită „cordial”, respirație șuierătoare, dificultăți de respirație, frica de moarte, buzele și pielea albastre. Palpitațiile cardiace și hipertensiunea arterială completează imaginea de ansamblu.
Primul ajutor - dați pacientului o poziție semi-șezând, puneți nitroglicerină cu Corvalol sub limbă, oferiți băi fierbinți pentru picioare. Înainte de sosirea ambulanței, pentru a facilita munca inimii, puteți pune benzi de cauciuc pe coapse timp de 15-20 de minute, încercând să le apăsați nu pe artere, ci pe vene. Prognostic - în absența efectului procedurilor de resuscitare, apare edem pulmonar.
Edem pulmonar - incapacitatea de a naște la timp asistenta necesara cu astmul cardiac, duce la faptul că fracțiunea lichidă a sângelui transpiră nu numai în bronhii, ci și în alveole și se acumulează în ele. Aerul, care pătrunde totuși într-o cantitate mică în plămânii debordând lichid, bate acest lichid din veziculele pulmonare în spumă. Simptomele edemului pulmonar: sufocare dureroasă, spumă roz care iese din gură și nas, respirație gâfâind, bătăi rapide ale inimii. Un pacient emoționat are frică de moarte, este acoperit de o transpirație rece și lipicioasă. Tensiunea arterială crescută scade brusc pe măsură ce situația progresează.
Primul ajutor trebuie acordat rapid - pacientul este așezat înclinat, i se face o baie fierbinte pentru picioare, i se aplică garouri pe picioare, se pun 1-2 tablete de nitroglicerină sub limbă. Intravenos sau oral, se injectează în organism 2-4 ml de Lasix sau Furosemid. Pacientul are nevoie Aer proaspat, e uşurat până la maxim hainele strâmte, deschide geamurile. Înainte de a opri atacul de edem pulmonar, transportul la spital a unui astfel de pacient este imposibil.
Insuficiență ventriculară dreaptă - apare în timpul transfuziei incorecte de sânge și înlocuitori ai acestuia, boli pulmonare (astm, pneumonie, pneumotorax), precum și din cauza tromboembolismului artera pulmonara. Există o suprasolicitare a părților drepte ale inimii, există un spasm al circulației pulmonare. Stagnarea rezultată a sângelui slăbește funcționarea ventriculului drept. Simptome: dificultăți de respirație, scădere a tensiunii arteriale, cianoză a buzelor și a pielii feței, umflarea severă a venelor de la gât.
Tromboembolism - la simptomele de mai sus se unește durere puternicăîn spatele sternului, expectorație de sânge după tuse. Apare din cauza pătrunderii unui cheag de sânge în vasele arterei pulmonare. Prognostic - un cheag de sânge într-o arteră mare duce la moarte.
În această afecțiune, este necesară terapia trombolitică urgentă, introducerea tromboliticelor (Eufillin, Lasix, Strofantin) înainte de sosirea ambulanței. Pacientul în acest moment ar trebui să fie într-o poziție semișezând - semiculcat.
Colaps - apare o afecțiune cu o expansiune bruscă a vaselor de sânge și o scădere a volumului sângelui circulant. Cauzele colapsului: o supradoză de nitroglicerină, medicamente care scad tensiunea arterială, intoxicații, efectele anumitor infecții, distonie vegetativ-vasculară. Simptome - slăbiciune bruscă și amețeli, dificultăți de respirație, o scădere bruscă tensiunea arterială, golirea venelor, sete și frisoane. Pielea pacientului devine palidă și rece la atingere, poate apărea pierderea conștienței.
Ajutor înainte de sosire îngrijire de urgență„- Ridicați picioarele deasupra capului pentru a furniza sânge creierului, acoperiți corpul, oferiți cafea fierbinte și tare de băut pentru creșterea rapidă a tensiunii arteriale.

Adevărata cauză a hipertensiunii nu este pe deplin înțeleasă. Apariția sa este provocată de traume psihice, obezitate, tendință la alimente sărate și predispoziție ereditară.
Etapele hipertensiunii arteriale:
În prima etapă, presiunea crește la valori de 160-180 mm Hg. Artă. la 95-105 mm Hg. Artă. O creștere a presiunii este caracteristică schimbării climatului, stresului fizic sau emoțional, schimbării vremii, includerii mâncărurilor picante în dietă. Simptome suplimentare: dureri de cap, tinitus, insomnie, ameteli. În acest stadiu, nu există modificări ale inimii, afectarea funcției renale.
În a doua etapă, indicatorii de presiune cresc la 200 la 115 mm Hg. Artă. În timpul repausului, nu se încadrează la normal, rămânând oarecum ridicat. Există modificări ale ventriculului stâng (hipertrofie), o scădere a fluxului sanguin renal, modificări ale vaselor creierului.
În a treia etapă, presiunea crește la valori de 280-300 mm Hg. Artă. la 120-130 mm Hg. Artă. În această perioadă, accidente vasculare cerebrale, atacuri de angină, criza hipertensivă, infarct miocardic, edem pulmonar, leziuni retiniene.
Dacă în prima etapă hipertensiune este suficient să revizuiți stilul de viață și dieta, astfel încât indicatorii de presiune să revină la normal, apoi a doua și a treia etapă trebuie tratate preparate farmaceutice pe baza de prescriptie medicala.
Diagnosticul bolilor de inima
Conform statisticilor medicale, aproximativ 60% dintre decesele premature se datorează bolilor cardiovasculare. Studiu de diagnostic starea mușchiului inimii și funcționarea acestuia vor ajuta la stabilirea corectă a diagnosticului din timp și la începerea tratamentului.
Metode comune de diagnostic:
Electrocardiograma (ECG) - fixarea impulsurilor electrice emanate din corpul subiectului. Se efectuează cu ajutorul unui electrocardiograf care înregistrează impulsurile. Estima Rezultate ECG doar un specialist poate. Va putea depista aritmia, absenta sau scaderea conducerii, boala coronariana, infarctul miocardic.
Ecografia inimii este un studiu informativ care vă permite să evaluați sistemul cardiovascular într-un complex, să identificați semnele de ateroscleroză, să vedeți cheaguri de sânge și să evaluați fluxul sanguin.
Ecocardiograma - studiul este indicat pacienților care au avut un infarct. Va ajuta la detectarea defectelor cardiace, a anevrismelor aortice și ventriculare, a cheagurilor de sânge, a proceselor oncologice, la evaluarea caracteristicilor fluxului sanguin, a grosimii pereților mușchiului inimii și ai pericardului și la evaluarea activității valvelor cardiace.
Imagistica prin rezonanță magnetică - ajută la determinarea sursei de zgomot în inimă, zona necrozei miocardice, disfuncția vasculară.
Se efectuează scintografia cardiacă folosind mediu de contrast, care, după ce intră în fluxul sanguin, ajută la evaluarea caracteristicilor fluxului sanguin.
Cardiomonitoring conform Holter - observarea modificărilor zilnice în activitatea inimii și a vaselor de sânge folosind un dispozitiv mobil atașat la centura subiectului. Înregistrează cauza tulburărilor de ritm cardiac, dureri în piept.
Poti parcurge astfel de studii din proprie initiativa, dar doar un cardiolog specialist le poate interpreta rezultatele.
Prevenirea bolilor de inima

Principalii factori care provoacă apariția patologiilor cardiace:
Colesterol ridicat;
Stil de viata sedentar;
Fumatul și abuzul de alcool;
Creșterea zahărului din sânge;
Exces în alimentație de grăsimi animale refractare, sare;
suprasolicitare psiho-emoțională prelungită;
Tensiune arterială crescută;
Obezitatea.
Pentru a elimina riscul bolilor cardiace și vasculare, cardiologii sugerează să urmeze reguli simple în viața de zi cu zi:
Urmați principiile unei alimentații sănătoase, reduceți cantitatea de grăsimi din dietă și creșteți cantitatea de fibre;
Renunțați la fumat, nu abuzați de alcool;
Limitați timpul petrecut fără mișcare, angajați-vă mai des în educație fizică la aer curat;
Dormiți suficient, evitați stresul, tratați situațiile dificile cu umor;
Folosiți un minim de sare;
Refaceți rezervele de potasiu și magneziu din organism prin luarea unui complex de oligoelemente;
Cunoașteți cifrele optime pentru norma zahărului din sânge, tensiunea arterială, indicele de masă corporală și străduiți-vă pentru astfel de indicatori.
Dacă există condiții prealabile pentru dezvoltarea patologiilor inimii și vaselor de sânge, acestea trebuie tratate imediat, prevenind apariția complicațiilor.
Care medic tratează bolile de inimă?
Odată cu apariția dificultății de respirație, durerea retrosternală, apariția umflăturilor și a palpitațiilor frecvente, o creștere semnificativă și frecventă a tensiunii arteriale, trebuie verificată starea inimii și a vaselor de sânge. Pentru examinare şi tratament posibil ar trebui să contactați un cardiolog. Acest medic tratează bolile sistemului cardiovascular și efectuează reabilitarea ulterioară.
Poate fi necesară asistență dacă este necesară cateterizarea sau angioplastia chirurg vascular. Tratamentul aritmiilor se efectuează sub îndrumarea unui electrofiziolog. El va fi capabil să investigheze cuprinzător cauzele aritmiilor cardiace, să introducă un defibrilator și să elimine aritmia. Operațiune activată inima deschisa efectuat de un medic de specializare îngustă - un chirurg cardiac.
Ce boli cardiace dau handicap?

Abordarea privind numirea dizabilității în prezența cardiopatologiei s-a schimbat recent.
Acum este administrat în prezența unui complex de simptome:
O încălcare semnificativă persistentă a funcționării organelor și sistemelor, care apare din cauza boala de inimași consecințele acesteia.
Încălcarea capacității de a lucra, de a desfășura activități de autoservire și non-profesionale (capacitatea de a comunica, învăța, mișca, naviga în spațiu);
Necesitatea măsurilor de protecție socială.
Pentru numirea de handicap necesită o combinație a acestor caracteristici, un handicap semnificativ. O dată la 1-2 ani, se efectuează o reexaminare, deoarece starea de sănătate a pacienților cu inimă se poate schimba în bine.
Practic, pacienții cu următoarele boli pot aplica pentru invaliditate:
Starea după infarct miocardic;
3 grade hipertensiune arteriala cu afectarea organelor
defecte cardiace;
Insuficiență cardiacă severă.
Poate un ECG să nu arate boli de inimă?
O metodă obișnuită precum electrocardiograma este capabilă să arate activitatea țesuturilor inimii și să efectueze un studiu al ritmului acesteia.
ECG nu poate determina informativ
Defecte cardiace
Evaluează fluxul de sânge în valvele sale,
Determinați activitatea excesivă sau insuficientă a mușchiului inimii (un semn de infarct miocardic);
Determinați dacă există acumulare de lichid în pericard (sac cardiac);
Căutați semne de ateroscleroză în aortă.
Puteți bea alcool dacă aveți boli de inimă?
Nu, în cazul patologiilor cardiace, utilizarea chiar și a unor doze mici de alcool duce la următoarele consecințe:
Creșterea tensiunii arteriale;
Scăderea efectului medicamentelor care ameliorează hipertensiunea arterială;
Risc crescut de atac de cord la pacienții cu ischemie cardiacă;
Creșterea probabilității de colaps vascular;
Dezvoltarea accelerată a aterosclerozei datorită capacității alcoolului de a rezista ficatului în producerea de lipide benefice și pierderea proprietăți utile suprafața interioară a vaselor pentru a rezista atașării plăcilor;
Dezvoltarea cardiomiopatiei grase („alcoolice”), care duce la distrofie miocardică, subțierea pereților camerelor inimii și pierderea elasticității.
Atitudinea atentă la sănătatea dumneavoastră, examinarea în timp util, punerea în aplicare a recomandărilor medicului vă vor ajuta să evitați patologii grave sistemul cardiovascular și complicațiile lor fatale. Pentru a evita factorii de risc, ar trebui să respectați regulile unui stil de viață sănătos, să fiți atenți la dumneavoastră și la cei dragi.
Autorul articolului: Molchanov Sergey Nikolaevich, cardiolog, special pentru site-ul ayzdorov.ru

Bolile de inimă sunt printre cele mai frecvente în rândul populației adulte, în timp ce profesia și vârsta pacientului au jucat recent un rol mai puțin important decât înainte. Pentru a preveni dezvoltarea posibile complicații sub forma unui atac de cord și stop cardiac brusc, ar trebui să vă ascultați corpul și să monitorizați simptomele patologiilor cardiace.
Principalele patologii care pot afecta mușchiul inimii includ următoarele.

Pe lângă problemele legate de presiune, excesul de greutate, dependența de alcool și fumat, o tumoare poate deveni și un factor în dezvoltarea bolilor de inimă. Oncologia poate fi localizată în orice parte a mușchiului inimii, ceea ce poate provoca dezvoltarea mai multor patologii simultan.
Atenţie! Concepte precum angina pectorală, bradicardia, tahicardia și alte denumiri pentru boli de inimă sunt doar varietăți ale patologiilor descrise mai sus. Ele sunt diagnosticate numai cu ajutorul unui examen intern de către un cardiolog.
Motivele dezvoltării bolilor de inimă
Factorii enumerați pot deveni o sursă a dezvoltării bolilor de inimă, puteți, de asemenea, să vă familiarizați cu frecvența manifestării lor.
| Riscul de dezvoltare | Frecvența manifestării |
|---|---|
| Manifestări reumatice datorate virusurilor și bacteriilor | De multe ori |
| Pătrunderea în organism a streptococilor și gonococilor | De multe ori |
| Hepatită în organism | Rareori |
| Leziuni sifilitice | Rareori |
| Ateroscleroza | De multe ori |
| Fumatul și alcoolul | De multe ori |
| Boli oncologice | Rareori |
| Infecție prelungită a corpului | De multe ori |
| Stres constant și depresie | De multe ori |
| Probleme digestive | Rareori |
| Cantități mari de colesterol în sânge | De multe ori |
| Mananca multe alimente grase | Rareori |
| probleme congenitale | Rareori |
Atenţie! Mai mulți factori pot provoca dezvoltarea simultan, ceea ce poate complica semnificativ diagnosticul și tratamentul ulterior.
Puteți bănui că aveți probleme cu inima prin prezența următoarelor simptome:
- apariția dificultății de respirație și a lipsei de oxigen chiar și cu un efort fizic ușor;
- senzație constantă de slăbiciune și rezistență scăzută;
- apariția unei tuse uscată fără niciun motiv sub formă de boli respiratorii;
- accelerarea sau decelerația sistematică a ritmului cardiac și a respirației;
- o senzație de sufocare și constricție puternică în piept, de obicei ischemia se manifestă astfel;
- prezența durerilor surde în zonă cufărși ficat;
- umflarea extremităților inferioare, în special seara;
- dorinta inconstienta de a se ridica partea de sus trunchiul în poziție orizontală pentru a facilita procesul de respirație;
- probleme persistente de somn, inclusiv insomnie;
- dureri de spate, chiar și în repaus.

Atenţie! Simptomele nu sunt întotdeauna prezente în întregime și se pot manifesta mai întâi din când în când. Dar din cauza deteriorării și dezvoltare ulterioară simptomele bolii cardiace pot deveni permanente.
Tratamentul bolilor cardiace
În timpul examinării inițiale, medicul colectează o anamneză, ascultă toate plângerile, măsoară presiunea, pulsul, acordă atenție intensității respirației. Dacă în timpul unei examinări interne există suspiciuni de posibile probleme cardiace, pacientul este trimis pentru o cardiogramă. În plus, pot fi comandate teste fizice. Acestea se realizează cu ajutorul unei biciclete de fitness. În cazul problemelor cu vasele și conductivitatea arterelor, medicul va prescrie o examinare pentru conductivitatea acestora. Ecografia, radiografia sunt adesea prescrise. În acest caz, este imperativ să respectați o dietă și să luați medicamente adecvate. Sunt acceptate ținând cont de complexitatea afecțiunii.
Atenţie! În cazul în care un tratament medicamentos nu duce la rezultatul dorit, pacientul poate avea nevoie de o intervenție chirurgicală. Dacă există o problemă cu supapa sau cu pomparea sângelui, pot fi plasate un stimulator cardiac și o supapă artificială.
Tratamentul medical al bolilor de inimă
Antibiotice
Sunt prescrise în situațiile în care virușii și infecțiile au dat complicații inimii. Cursul terapiei în acest caz este de aproximativ 7-10 zile, în cazurile severe, este permisă o creștere a duratei tratamentului de până la două săptămâni. Alături de antibiotice, se iau medicamente pentru a reduce intoxicația și iritația tractului gastric.
Medicamente pentru tensiune arterială ridicată sau scăzută
Ei trebuie să stabilizeze rapid tensiunea arterială pentru a evita complicații precum accident vascular cerebral, atac de cord și stop cardiac. Sunt utilizate perioadă lungă de timpîn combinație cu alte medicamente. Perfect pentru aceste scopuri inhibitori ai ECA, diuretice și blocante ale canalelor de calciu.
Medicamente antiaterosclerotice
Efectul lor vizează scăderea colesterolului din sânge, precum și dizolvarea plăcilor de ateroscleroză. Poate fi folosit pentru o lungă perioadă de timp și un timp scurt, totul depinde de starea actuală a pacientului și de răspunsul acestuia la tratament. Este recomandabil să utilizați aceste medicamente în terapia combinată și, de asemenea, ar trebui să urmați o dietă cu un conținut minim de grăsimi.

Decongestionante
Pentru aceasta se folosesc diuretice, sau pur și simplu vorbind, diuretice. Medicamentul este utilizat exclusiv în scopul propus pentru o perioadă de timp strict definită. Acest lucru se datorează posibilității de scurgere rapidă a vitaminelor și a complexelor minerale utile din organism. Alături de diuretice, merită să luați vitaminele B, care vor întări semnificativ mușchiul inimii.
Preparate de zinc, magneziu și fier
Acestea includ complexe de vitamine care pot fi prescrise pacienților ca un complex combinat terapeutic sau utilizate pentru măsuri preventive. Complexele de vitamine trebuie luate în cure pentru a nu provoca hipervitaminizarea și hipermineralizarea organelor.
Atenţie! Toate medicamentele trebuie prescrise de un cardiolog numai după primirea tuturor testelor și a rezultatelor examinării. Acesta este singurul mod de a prescrie cele mai precise doze și de a opri boala.
Exemple de tratament medicamentos
enalapril
Poate fi folosit pentru boala cardiacă ischemică, angina pectorală, probleme de presiune. Pacientul este prescris în primele săptămâni de tratament nu mai mult de 5 mg de substanță, pentru a nu provoca efecte secundare si bradicardie. Treptat, doza crește la 20 mg. Dacă pacientul a fost deja diagnosticat cu un anumit grad de insuficiență cardiacă, i se prescriu 2,5 mg de medicament. Durata terapiei este strict individuală.
Clortiazidă
Medicamentul aparține clasei de diuretice. În funcție de starea pacientului, i se pot prescrie de la una până la patru comprimate. În acest caz, durata terapiei este complet individuală. Dacă pacientului i se prescrie clortiazidă ca tratament pe termen lung, aceasta trebuie luată de cel mult trei ori pe săptămână, respectând același interval între doze.
Linezolid
Medicamentul aparține clasei de antibiotice, este utilizat pentru procese inflamatorii pe inimă - cu boli ale endocardului și pericardului. Pentru a deveni real efect terapeutic pacientul trebuie să ia 0,6 g medicament de doua ori pe zi. În acest caz, tratamentul durează nu mai mult de patru săptămâni și nu mai puțin de două. Linezolid poate fi utilizat ca monoterapie sau terapie combinată.
Nadolol

Este necesar să se utilizeze medicamentul pentru hipertensiunea arterială și pentru problemele cu conducerea arterelor și a vaselor de sânge. Doza inițială a medicamentului este de 40 mg de substanță activă, cu hipertensiune arterială - 80 mg. Treptat, cantitatea de Nadolol crește la 240 mg, cu hipertensiune arterială până la 180 mg. Durata terapiei poate fi lungă și este determinată ținând cont de starea pacientului.
Askorutin
Un remediu medical pentru întărirea pereților vaselor de sânge și a inimii și pentru stabilirea alimentării cu sânge a acesteia. Pentru a obține un rezultat terapeutic real, pacientul trebuie să primească tratament în cantitate de 1-2 comprimate de trei ori pe zi. Terapia cu Ascorutin ar trebui să dureze între 21 și 30 de zile, după care va fi necesar să o anulați sau să prescrieți altul. medicament. Puteți lua remediul indiferent de masă.
Citropack
Ajută la creșterea tensiunii arteriale, pentru a evita apariția simptomelor de bradicardie. Utilizarea medicamentului este pe termen scurt, se utilizează cât mai mult posibil în 10 zile. Este recomandabil să întrerupeți administrarea Citropac în decurs de o săptămână dacă s-a obținut un rezultat terapeutic stabil. Medicamentul este produs într-o singură doză. Pentru a normaliza presiunea și a îmbunătăți circulația sângelui, pacientul trebuie să ia 3-4 comprimate în fiecare zi, la intervale regulate. Citropack se bea dupa sau inainte de masa, fara a mesteca.
Holestid
Medicamentul este prescris pentru a elimina plăcile aterosclerotice și pentru a reduce nivelul colesterolului. Mai întâi trebuie să luați Cholestide cinci grame, după două luni, dublați doza. Acest lucru trebuie făcut la fiecare două luni până când cantitatea de substanță activă ajunge la 30 g. După aceea, utilizarea Cholestide se încheie. Uneori, medicul poate crește doza de medicament în fiecare lună.
Tratamentul bolilor de inimă este un proces laborios care include dietă, medicamente și activitate fizică fezabilă. Dar o astfel de stare este mai ușor de prevenit prin observarea elementară măsuri preventive. Renunțarea la fumat, consumul de alcool complexe de vitamineși mâncat sănătos- asta te poate ajuta sa ramai sanatos multi ani.
Video - Simptome periculoase ale bolilor de inimă
Cardiologie
A-Z A B C D E F G I Y K L M N O P R S T U V Y Z Toate secțiunile boli ereditare Boli de ochi Bolile copilăriei Bolile bărbaților Boli venerice Bolile femeilor Boli de piele boli infecțioase Boli nervoase Boli reumatice Boli urologice Boli endocrine Boli imunitare Boli alergice Boli oncologice Boli ale venelor și ganglionilor limfatici Boli ale părului Boli ale dinților Boli ale sângelui Boli ale glandelor mamare Boli ale ODS și leziuni Boli ale organelor respiratorii Boli ale sistemului digestiv Boli cardiace și vasculare Boli ale intestinului gros Boli ale intestinului gros urechi, gât, nas Probleme narcologice Probleme mentale Tulburări de vorbire Probleme estetice Probleme estetice
Cardiologie- ramură a medicinei care studiază vitalul sistem important corpul uman - cardiovascular: caracteristici ale structurii și funcției inimii și a vaselor de sânge, cauze și mecanisme de patologie; dezvoltă și îmbunătățește metode de diagnosticare, prevenire și tratare a bolilor cardiovasculare. O atenție considerabilă în cardiologie este acordată reabilitării pacienților cu patologie cardiovasculară. Din păcate, bolile inimii și ale vaselor de sânge au o tendință din ce în ce mai mare de a afecta tinerii și reprezintă una dintre cele mai importante probleme ale asistenței medicale moderne.
Bolile cardiovasculare au o mulțime de precursori și majoritatea simptome precoce, dintre care multe pot fi ușor confundate cu semnele altor boli. Dacă simți sau observi cel puțin unul dintre simptomele enumerate mai jos, nu trebuie să intri în panică, dar nici nu trebuie să respingi semnele de avertizare - este important să mergi la medic la timp, deoarece bolile vasculare pot fi într-adevăr prevenite cu ajutorul ajutor pentru prevenirea adecvată.
Tuse
De obicei, tusea vorbește despre răceli și gripă, dar în cazul problemelor cardiace, expectorantele nu ajută. Merită mai ales alertată dacă apare o tuse uscată în poziție culcat.Slăbiciune și paloare
Tulburări funcționale sistem nervos- distragere a atenției oboseală, vis urât, anxietate, tremor la nivelul membrelor - semne frecvente nevroza cardiacă.
Paloarea se observă de obicei cu anemie, vasospasm, boli cardiace inflamatorii în reumatism, insuficiență valvulară aortică. În formele severe de insuficiență cardiacă pulmonară, culoarea buzelor, obrajilor, nasului, lobilor urechilor și membrelor se modifică, care vizual devin albastre.
Creșterea temperaturii
Procesele inflamatorii (miocardita, pericardita, endocardita) si infarctul miocardic sunt insotite de febra, uneori chiar febra.
Presiune
40.000 mor în fiecare an din cauza hemoragiei cerebrale în fundal presiune ridicata. În același timp, dacă respectați regulile de control al presiunii și nu provocați creșterea acesteia, atunci puteți evita nu numai să vă simțiți rău, ci și probleme mai grave.
O creștere susținută a tensiunii arteriale peste 140/90 este un factor serios de îngrijorare și suspiciune cu privire la riscul de boli cardiovasculare.
Pulsul prea rar (mai puțin de 50 de bătăi pe minut), frecvent (mai mult de 90-100 de bătăi pe minut) sau neregulat ar trebui să alerteze, astfel de abateri pot indica boala coronariană, încălcarea sistemului de conducere al inimii și reglarea activității cardiace.
umflare
Umflarea severă, mai ales spre sfârșitul zilei, poate apărea din cauza abundenței de alimente sărate, a problemelor renale, inclusiv a insuficienței cardiace. Acest lucru se întâmplă deoarece inima nu poate face față pompării sângelui, se acumulează în membrele inferioare provocând umflături.
Amețeli și rău de mișcare
Primele simptome ale unui accident vascular cerebral iminent pot fi amețeli frecvente, dar sunt și o manifestare a unei boli a urechii medii și a analizorului vizual.
Durerea de cap, în special pulsația și senzația de greață pot indica o creștere a tensiunii arteriale.Dispneea
Senzația de dispnee, scurtarea severă a respirației sunt simptome care pot indica angina pectorală și insuficiență cardiacă. Uneori există o variantă astmatică a infarctului miocardic, însoțită de o senzație de sufocare. Doar un specialist poate distinge boala pulmonară de dispneea cardiacă.
Greață și vărsături
Complicațiile vasculare sunt foarte ușor confundate cu gastrita sau cu exacerbarea unui ulcer, ale cărui simptome sunt greața și vărsăturile. Faptul este că partea inferioară a inimii este situată aproape de stomac, astfel încât simptomele pot fi înșelătoare și chiar seamănă cu toxiinfecțiile alimentare.
Durere asemănătoare osteocondrozei
Durerea dintre omoplați, în gât, brațul stâng, umăr, încheietura mâinii, chiar și la nivelul maxilarului poate fi un semn sigur nu numai al osteocondrozei sau miozitei, ci și al problemelor cardiace.
Un simptom al anginei pectorale poate fi apariția unor astfel de simptome după efort fizic sau tulburări emoționale. Dacă durerea apare chiar și în timpul repausului și după utilizarea medicamentelor cardiace speciale, un astfel de simptom poate indica un atac de cord care se apropie.Dureri în piept
Senzație de arsură și strângere, evidentă, plictisitoare, severă sau durere periodică, spasm - toate aceste senzații în piept - cel mai sigur. Cu spasm vasele coronare durerea este arzătoare și ascuțită, ceea ce este un semn al anginei pectorale, care apare adesea chiar și în repaus, de exemplu noaptea. Un atac de angina pectorală este un precursor al infarctului miocardic și al bolii coronariene (CHD).
Durerea severă prelungită în spatele sternului, care iradiază către brațul stâng, gât și spate, este caracteristică unui infarct miocardic în curs de dezvoltare. Durerea toracică în infarctul miocardic este extrem de severă, până la pierderea conștienței. Apropo, una dintre cele mai multe cauze comune infarct - ateroscleroza vaselor coronare.
Durere în piept, care iradiază spre partea din spate a capului, spate, poală- un simptom al unui anevrism sau disectie aortica.
Durerea surdă și ondulată în regiunea inimii, care nu se răspândește în alte zone ale corpului, pe fondul creșterii temperaturii, indică dezvoltarea pericarditei.
in orice caz durere ascuțităîn piept poate indica, de asemenea, alte boli, de exemplu, să fie un simptom nevralgie intercostală, zona zoster, sciatică la nivelul gâtului sau toracelui, pneumotorax spontan sau spasm esofagului.
Bătăi puternice ale inimii
O bătăi puternice ale inimii pot apărea cu creșterea activitate fizica, ca urmare a excitării emoționale a unei persoane sau din cauza supraalimentării. Dar o bătaie puternică a inimii este foarte adesea un precursor timpuriu al bolilor sistemului cardiovascular.
O bătaie puternică a inimii se manifestă ca o senzație de funcționare defectuoasă a inimii, se pare că inima aproape „ie iese” din piept sau îngheață. Convulsiile pot fi însoțite de slăbiciune, senzații neplăcuteîn regiunea inimii, leșin.
Astfel de simptome pot indica tahicardie, angină pectorală, insuficiență cardiacă, tulburări de alimentare cu sânge a organelor.
Dacă aveți cel puțin unul dintre aceste simptome, este important să consultați fără întârziere un medic și să fiți supus unor teste care vă vor dezvălui motiv adevărat afectiuni. Una dintre cele mai metode eficiente Tratamentul oricărei boli este diagnosticarea precoce și prevenirea în timp util.


