07.04.2018
DMJP asemănător unei fante la făt. Luarea anumitor medicamente și alcool în timpul sarcinii. Simptomele unui defect septal ventricular
Definiție
Defect septul interventricular- cardiopatie congenitală, în care există o comunicare patologică între ventriculul drept și ventriculul stâng al inimii.
Epidemiologie
Este detectată în 25-30% din cazuri de toate malformațiile cardiace congenitale, la fel de frecvente la bărbați și femei.
anatomie patologică
Defectele pot fi localizate deasupra sau sub creasta supraventriculară, în porțiunea membranoasă sau musculară a septului interventricular, cele mai frecvente defecte perimembranoase (75-80%). Defecte ale septului muscular sau trabecular sunt observate în 20% din toate defectele septului ventricular.
Aproximativ jumătate dintre defecte sunt de dimensiuni mici, dar pot varia de la 1 la 30 mm sau mai mult, au o formă diferită: rotundă, eliptică, cu marginile moi sau fibros schimbate. Cu un defect, sunt detectate și hipertrofia miocardică și dilatarea cavităților ambilor ventriculi, atrii, extinderea trunchiului LA, uneori semnificativă.
Tulburări hemodinamice
Tulburările funcționale depind în primul rând de dimensiunea deschiderii și de starea plămânului. pat vascular. Cu defecte mici (până la 10 mm), există un gradient de presiune semnificativ în VD și VS, iar în sistolă există un șunt arteriovenos nesemnificativ de sânge prin defect. Datorită rezistenței scăzute a sângelui în circulația pulmonară, presiunea în pancreas și LA fie crește ușor, fie rămâne normală. În diastolă, ca urmare a creșterii presiunii telediastolice în pancreas, o parte din sângele din cavitatea acestuia se poate întoarce în secțiunile stângi, provocând supraîncărcare de volum a atriului stâng și în special a ventriculului stâng.
Defectele moderate sau mari cauzează congestie pulmonară și supraîncărcare de volum VS, ceea ce poate duce la hipertensiune pulmonară.
Defectele mari ale septului interventricular nu creează un obstacol în calea scurgerii sângelui de la stânga la dreapta, ambii ventriculi funcționând ca o singură cameră de pompare cu două ieșiri, egalând presiunea în circulația sistemică și pulmonară. Cantitatea de șunt de sânge este invers proporțională cu raportul dintre rezistența vasculară pulmonară și cea sistemică. Dacă rezistența pulmonară generală este normală sau crescută, dar este mai mică de jumătate din rezistența în circulația sistemică, există un șunt mare de sânge, fluxul sanguin pulmonar este de 2 ori sau mai mare decât cel sistemic, există un creșterea presiunii în circulația pulmonară, volumul și supraîncărcarea sistolica a VS și RV, ceea ce determină dezvoltarea decompensării circulatorii severe.
La acești pacienți, dezvoltarea modificărilor structurale în plămâni, precum și hipertensiunea pulmonară secundară, este observată foarte devreme. Dacă rezistența pulmonară generală este jumătate sau mai mult din OPSS, atunci volumul descărcării scade.
Tabloul clinic
Tabloul clinic depinde de vârsta pacientului, de mărimea defectului, de mărimea rezistenței vasculare a plămânilor. Cu defecte mici, nu există manifestări clinice ale defectului, respirația scurtă în timpul efortului fizic este cel mai adesea prima manifestare a decompensării.
Cu defecte mari (>10 mm în diametru sau mai mult de jumătate din diametrul orificiului aortic), pacienții se plâng de dispnee de tip tahipnee cu participarea mușchilor accesorii, palpitații, durere în zona inimii, tuse persistentă, agravată de o modificare. în poziţia corpului.
La palpare cufăr determină adesea tremurul sistolic în al patrulea spațiu intercostal din stânga și în regiunea procesului xifoid.
Principalul semn clinic al defectului este un suflu holosistolic Roger caracteristic, asociat cu tonul I, auzit la al treilea sau al patrulea spațiu intercostal din stânga sternului, condus până la vârful inimii.
Diagnosticare
Cu mici defecte ECG în cadrul normei fiziologice. Pentru defecte mari, semne nespecifice hipertrofie combinată atât a ventriculilor, cât și a atriilor, modificări ale ST-T, fibrilație atrială, tulburări de conducere intraventriculară.
La radiografie cu mici defecte cardiace dimensiuni normale, cu mare - cardiomegalie, pattern pulmonar crescut din cauza debordării patului arterial. Cu hipertensiunea pulmonară severă, zonele bazale sunt întărite, iar modelul vascular al părților periferice ale plămânilor pare „sărăcit”. Arcul trunchiului pulmonar se umflă de-a lungul conturului stâng, cu fluoroscopie, se observă o creștere a pulsației sale.
Ecocardiografia cu cartografiere Doppler color vă permite să verificați diagnosticul - determinați direct dimensiunea și localizarea defectului, prezența și direcția scurgerii de sânge. Gradientul de presiune dintre ventriculul stâng și ventriculul drept poate fi evaluat folosind Doppler cu undă constantă. O ecocardiograma poate dezvălui:
O creștere a dimensiunii tuturor camerelor inimii;
Hiperkineza pereților ventriculului stâng;
Defect de sept ventricular vizibil (>10 mm);
Flux turbulent prin deflector de la stânga la dreapta (Fig.
În timpul cateterizării inimii drepte, se observă o creștere semnificativă a presiunii în pancreas și LA, precum și o creștere a saturației de oxigen din sânge, începând de la nivelul pancreasului și crescând în trunchiul pulmonar.
Angiocardiografia selectivă se efectuează de obicei la pacienții cu vârsta peste 40 de ani cu o planificare intervenție chirurgicală, metoda vă permite să judecați localizarea defectului, dimensiunea acestuia, precum și să excludeți patologia concomitentă.
Defectul septului ventricular
Mod B, poziție apicală cu patru camere
Pacienților cu simptome de IC sunt prescrise terapie medicamentoasă pentru a stabiliza starea înainte de corectarea chirurgicală.
Indicatiile absolute pentru interventie chirurgicala sunt situatie critica sau CH, care nu este supus terapie conservatoare, precum și suspiciunea de a dezvolta modificări ireversibile în vasele plămânilor.
Indicațiile relative pentru intervenția chirurgicală sunt un defect mare cu semne de vărsare semnificativă de sânge, frecvente afectiuni respiratorii rămas în urmă în dezvoltarea fizică.
Chirurgia este contraindicată dacă presiune sistolicăîn LA este egal cu șuntul sistemic și arteriovenos al sângelui este mai mic de 40% din volumul minute al circulației pulmonare și există șunt de la dreapta la stânga.
Închiderea spontană a defectului apare în 15-60% din cazuri. Observarea dispensară a pacienților este necesară din cauza posibilității diverselor complicații în viitor (afectarea sistemului de conducere al inimii, insuficiență a valvei tricuspide, fibrilație atrială). În general, rata de supraviețuire la 25 de ani pentru toți pacienții este de 87%, mortalitatea crescând odată cu dimensiunea defectului.
La pacienţii neoperaţi cu un mic defect izolat şi presiune normalăîn pancreas, prognosticul este favorabil, deși încă au Risc ridicat dezvoltarea endocarditei infecțioase. Cu defecte moderate și mari, există un risc mare de a dezvolta diverse complicații, inclusiv endocardită infecțioasă, insuficiență aortică, tulburări de ritm și conducere, disfuncție VS și moarte subită.
Defecte ale septului ventricular - Boli cardiace congenitale
Pagina 2 din 4
Definiție
Un defect de sept ventricular este o malformație cardiacă congenitală în care există o comunicare între camerele drept și stânga ale inimii la nivelul ventriculilor.
Un defect septal ventricular este detectat fie ca singura anomalie de dezvoltare (așa-numitul defect septal ventricular izolat), fie este o componentă obligatorie a unui complex mai complex de anomalii intracardiace (tetrada Fallot, origine vasculară din ventriculul drept, atrezie de unul). ale orificiilor atrioventriculare etc.).
Epidemiologie
Defectul septal ventricular este cel mai frecvent defect și reprezintă 9-25% din totalul CHD.
Anatomie și clasificare patologică
În funcție de locația defectului, există trei tipuri.
eu. Membranos- situat în partea superioară a septului interventricular imediat sub valva aortică și foița septală a valvei aortice. Adesea se închide spontan.
II. Muscular- situat in partea musculara a septului, la o distanta considerabila de valve si sistemul de conducere.
III. Supracrestal (defect septal ventricular al tractului de ieșire al pancreasului)- situat deasupra crestei supraventriculare (fasura musculara care separa cavitatea pancreasului de tractul de iesire al acestuia). Adesea însoțită de insuficiență aortică. Nu se închid spontan.
Încălcarea hemodinamicii în defectul septului ventricular este determinată de prezența comunicării între camera cu presiune ridicatași o cameră de joasă presiune. În condiții normale, presiunea în ventriculul drept în timpul sistolei este de 4-5 ori mai mică decât în ventriculul stâng. Prin urmare, prin defectul septului interventricular are loc o scurgere de sânge de la stânga la dreapta, în funcție de mai mulți factori. Principala este diferența de rezistență la ejecția sângelui din ventriculul stâng dintre circulația sistemică și rezistența exercitată de ejecția defectului propriu-zis, ventriculul drept și vasele circulației pulmonare.
Cu un mic defect, el însuși oferă o rezistență semnificativă la fluxul sanguin în timpul sistolei. Volumul de sânge șuntat prin el este mic. Datorită rezistenței scăzute a circulației pulmonare, presiunea în ventriculul drept și arterele pulmonare fie crește ușor, fie rămâne normală. Cu toate acestea, excesul de sânge care intră în circulația pulmonară prin defect revine în secțiunile din stânga, determinând supraîncărcarea lor de volum.
Cu defecte mari, hemodinamica se modifică. Dacă defectul nu rezistă ejecției de sânge, atunci în timpul sistolei vine din ventriculul stâng în cercul mic într-o cantitate mai mare decât în aortă, deoarece rezistența în cercul mic este de 4-5 ori mai mică decât în cercul mare. unu. Rezultatul acestei resetari este creștere bruscă presiunea in ventriculul drept si arterele pulmonare. Presiunea în circulația pulmonară cu defecte septale ventriculare mari devine adesea aceeași ca în cea mare. O crestere a presiunii in circulatia pulmonara se datoreaza a doi factori: I) un preaplin semnificativ de sange in circulatia pulmonara, i.e. o creștere a volumului de sânge care trebuie împins în ventriculul drept cu fiecare ciclu cardiac; 2) creșterea rezistenței vasele periferice plămânii.
Acești factori influențează apariția hipertensiunii pulmonare, dar rolul fiecăruia dintre ei este foarte individual. În cazurile în care hipertensiunea pulmonară este determinată în principal de prezența unui șunt mare, hemodinamica este stabilizată datorită mai multor factori. Deoarece volumul minut al circulației sistemice în condiții normale este relativ constant, în ciuda prezenței unui șunt, inima funcționează, întâmpinând suprasolicitari mari atât a secțiunii stângi, cât și a celei drepte. Părțile stângi ale inimii sunt supraîncărcate, pompând un volum de sânge care este de multe ori mai mare decât ar trebui; majoritatea din acest sânge este evacuat prin defect (supraîncărcare volumetrică și sistolica). La rândul său, ventriculul drept, primind acest volum de sânge și întinzându-se mult mai mult decât este necesar în timpul fiecărui ciclu (supraîncărcare volumetrică), dezvoltă o presiune de multe ori mai mare decât în mod normal pentru a împinge acest volum de sânge prin vasele plămânilor (supraîncărcare sistolica).
Astfel, la o scurgere mare de sânge de la stânga la dreapta se observă: o creștere semnificativă a presiunii în circulația pulmonară, suprasolicitari volumetrice și sistolice ale ventriculului stâng și drept. Caracteristic pentru defectele cu șunt mare de sânge și rezistență pulmonară scăzută este predominarea supraîncărcărilor părților stângi ale inimii. Alte modificări hemodinamice dacă sunt prezente defecte mari luate în considerare în dinamică.
Perioada de stabilizare nu poate dura mult timp cât sunt activate alte mecanisme de compensare. Principala este restructurarea vaselor plămânilor, lucrând la sarcină submaximală sau maximă sub presiune mare. Restructurarea începe cu o îngroșare a învelișului mijlociu al arterelor mici, o scădere a lumenului acestora până la obliterarea completă. În același timp, apare scleroza secțiunilor altor vase etc., adică are loc o reducere a patului vascular. Acest proces, în unele cazuri, se întinde pe mulți ani, iar uneori se dezvoltă atât de rapid încât ne face să ne gândim la modificările pulmonare care merg în paralel și indiferent de prezența unei scurgeri de sânge. Prognosticul modificărilor ulterioare este individual, dar hemodinamica se schimbă treptat. Reducerea patului vascular, fiziologic sau anatomic, duce la un rezultat - creșterea rezistenței vasculare pulmonare. Ventriculul drept începe să experimenteze o suprasolicitare sistolica mare și hipertrofie treptat. În același timp, volumul de sânge evacuat prin defectul din ventriculul stâng scade. Acest lucru se datorează faptului că rezistența integrală oferită de circulația pulmonară se apropie de rezistența cercului mare. Deversarea de sânge și, în consecință, supraîncărcarea de volum a departamentelor din stânga și din dreapta sunt reduse. Inima scade în dimensiune, presiunea din cercul mic devine egală cu presiunea din cel mare. Treptat, evacuarea sângelui prin defect este echilibrată, iar mai târziu, deoarece modificările rezistenței pulmonare sunt mai labile decât sistemice, în anumite situații o depășește, iar sângele este evacuat din ventriculul drept spre stânga (descărcare inversă sau încrucișată) . Hipoxemia arterială apare - mai întâi în timpul efortului, apoi în repaus. Această imagine este caracteristică sindromului Eisenmenger și poate fi observată cu existența pe termen lung a defectelor și, uneori, la începutul copilărie.
Pe măsură ce modificările vaselor pulmonare, caracteristice hipertensiunii pulmonare, cresc, supraîncărcările de volum ale ambilor ventriculi scad cu o creștere izolată graduală a supraîncărcării sistolice a ventriculului drept.
Trăsăturile caracteristice ale sindromului Eisenmenger și ale stărilor limită sunt absența completă a supraîncărcării ventriculului stâng, volumul său mic și hipertrofia pronunțată a ventriculului drept.
Este destul de clar că împărțirea defectelor în mari și mici este condiționată. Defectul este considerat mare dacă diametrul său este mai mare de 1 cm sau mai mult de jumătate din diametrul aortei. Se mai poate considera că presiunea în ventriculul drept, egală cu 1/3 din cea sistemică, indică un mic defect al septului interventricular, iar 2/3 sau mai mult. — cam mare.
Experiența pe termen lung a cardiologilor indică faptul că un defect de sept ventricular poate fi închis chirurgical numai cu modificări asociate cu șuntarea sângelui de la stânga la dreapta.
Dacă fluxul sanguin este echilibrat sau inversat, operația este riscantă. Prin urmare, evaluarea stării hemodinamice în fiecare caz specific necesită o abordare integrată (determinarea presiunii, rezistenței și volumului de descărcare).
Întrucât manifestările clinice, prognosticul și managementul pacienților cu defecte mari și mici sunt diferite, este mai indicat să se prezinte informații despre aceste defecte separat, deși anatomic, în ambele cazuri, sunt luate în considerare defecte izolate ale septului interventricular.
Această formă nosologică de defect se numește boala Tolochinov-Roger. Defectele au diametrul mai mic de 1 cm; raportul dintre fluxul sanguin pulmonar și sistemic este de 1,5-2:1, presiunea în circulația pulmonară este de 1/3 din cea sistemică. Frecvența de detectare a unor astfel de pacienți cu astfel de defecte ajunge la 25-40% din toți pacienții cu defecte ale septului interventricular. Principalul semn clinic al defectului este suflu sistolic grosier peste regiunea inimii. care poate fi reparat deja în prima săptămână de viață. Unii copii au simptome de oboseală ușoară și dificultăți de respirație la efort. Unii copii cu un istoric clinic „slab” au avut o imagine pronunțată a insuficienței cardiace, ceea ce indică o scădere a defectului. Copiii sunt bine dezvoltați. Există o „cocoașă de inimă” ușor pronunțată. Bataia apexului este moderat imbunatatita. Fara semne de decompensare presiunea arterială normal. La palparea toracelui se determină un tremur sistolic pronunțat de-a lungul marginii stângi a sternului, crescând spre marginea inferioară a sternului. La auscultare, zgomotele cardiace sunt normale, tonul II este adesea „acoperit” de suflu sistolic. Deasupra regiunii inimii la toți pacienții se determină un suflu sistolic aspru cu un sunet maxim în al treilea - al patrulea spațiu intercostal la marginea stângă a sternului, crescând spre procesul xifoid. Nu se efectuează pe vasele gâtului și pe spate.
În cele mai multe cazuri, în cadrul normei fiziologice. In stanga piept conduce poate fi celebrat semne moderate suprasolicitare ventriculară stângă.
Pe radiografie
Inima fie este normală ca mărime, fie există o ușoară creștere a atriului stâng și a ventriculilor. Artera pulmonară nu se umflă de obicei, deși talia inimii poate fi turtită. Modelul pulmonar nu este îmbunătățit.
defect de sept ventricular
Defectul septului ventricular (VSD) - defect din nastere inima, caracterizată prin prezența unui defect în septul muscular între ventriculii drept și stâng ai inimii. VSD este cea mai frecventă boală cardiacă congenitală la nou-născuți, reprezentând aproximativ 30-40% din toate malformațiile cardiace congenitale. Acest defect a fost descris pentru prima dată în 1874 de P. F. Tolochinov și în 1879 de H. L. Roger.
În funcție de împărțirea anatomică a septului interventricular în 3 părți (superior - membranos, sau membranos, mijlociu - muscular, inferior - trabecular), ele dau, de asemenea, nume defectelor septului interventricular. În aproximativ 85% din cazuri, VSD este situat în așa-numita parte membranoasă a acesteia, adică imediat sub cuspizii coronarieni și non-coronarii drepti ai valvei aortice (când este privit din ventriculul stâng al inimii) și în punctul de tranziție a cuspidului anterior al valvei tricuspide în cuspidul său septal (când este privit din lateralul ventriculului drept). În 2% din cazuri, defectul este localizat în partea musculară a septului și pot exista mai multe găuri patologice. O combinație de localizări musculare și alte VSD este destul de rară.
Dimensiunea defectelor septului ventricular poate varia de la 1 mm la 3,0 cm sau chiar mai mult. În funcție de dimensiune, se disting defecte mari, a căror dimensiune este similară sau mai mare decât diametrul aortei, defecte medii, având un diametru de ¼ până la ½ din diametrul aortei și defecte mici. Defectele părții membranoase, de regulă, au o formă rotundă sau ovală și ajung la 3 cm, defectele părții musculare a septului interventricular sunt cel mai adesea rotunde și mici.
Destul de des, în aproximativ 2/3 din cazuri, VSD poate fi combinată cu o altă anomalie concomitentă: un defect sept interatrial(20%), canal arterial permeabil (20%), coarctația aortei (12%), insuficiență congenitală valva mitrala(2%), stenoza aortei (5%) și artera pulmonară.

Reprezentare schematică a unui defect septal ventricular.
Cauzele VSD
S-a constatat că defecte ale septului ventricular apar în primele trei luni de sarcină. Septul interventricular al fătului este format din trei părțile constitutive, care în această perioadă trebuie comparate și conectate adecvat între ele. Încălcarea acestui proces duce la faptul că un defect rămâne în septul interventricular.
Mecanismul dezvoltării tulburărilor hemodinamice (mișcarea sângelui)
La un făt situat în uterul mamei, circulația sângelui se realizează în așa-numitul cerc placentar (circulația placentară) și are propriile sale caracteristici. Cu toate acestea, la scurt timp după naștere, nou-născutul stabilește un flux sanguin normal în circulația sistemică și pulmonară, care este însoțit de o diferență semnificativă între tensiunea arterială în ventriculul stâng (presiune mai mare) și dreapta (presiune mai scăzută). În același timp, VSD-ul existent duce la faptul că sângele din ventriculul stâng este pompat nu numai în aortă (unde ar trebui să curgă în mod normal), ci și prin VSD în ventriculul drept, ceea ce nu ar trebui să fie normal. Astfel, cu fiecare bătaie a inimii (sistolă) are loc o descărcare patologică de sânge din ventriculul stâng al inimii spre dreapta. Acest lucru duce la o creștere a încărcăturii pe ventriculul drept al inimii, deoarece efectuează munca suplimentară de a pompa un volum suplimentar de sânge înapoi la plămâni și inima stângă.
Volumul acestei descărcări patologice depinde de dimensiunea și locația VSD: în cazul unui defect mic, acesta din urmă practic nu afectează activitatea inimii. Pe partea opusă a defectului din peretele ventriculului drept și, în unele cazuri, pe valva tricuspidă, se poate dezvolta o îngroșare cicatricială, care este rezultatul unei reacții la vătămare de la o ejecție anormală a sângelui care curge prin defect.
În plus, din cauza descărcării patologice, un volum suplimentar de sânge care intră în vasele plămânilor (circulația pulmonară) duce la formarea hipertensiunii pulmonare (creșterea tensiunii arteriale în vasele circulației pulmonare). În timp, mecanismele compensatorii sunt activate în organism: există o creștere masa musculara ventriculii inimii, adaptarea treptată a vaselor plămânilor, care preiau mai întâi excesul de sânge care vine și apoi se schimbă patologic - se formează o îngroșare a pereților arterelor și arteriolelor, ceea ce le face mai puțin elastice. si mai dens. O creștere a tensiunii arteriale în ventriculul drept și arterele pulmonare are loc până când, în final, apare egalizarea presiunii în ventriculul drept și stânga în toate fazele ciclului cardiac, după care se oprește descărcarea patologică din ventriculul stâng al inimii spre dreapta. . Dacă, în timp, tensiunea arterială în ventriculul drept este mai mare decât în stânga, apare așa-numita „resetare inversă”, în care sânge dezoxigenat din ventriculul drept al inimii prin aceeași VSD intră în ventriculul stâng.
Simptome VSD
Momentul apariției primelor semne de VSD depinde de dimensiunea defectului în sine, precum și de amploarea și direcția descărcării patologice a sângelui.
Mici defecteîn părțile inferioare ale septului interventricular în marea majoritate a cazurilor nu au un impact semnificativ asupra dezvoltării copiilor. Acești copii se descurcă bine. Deja în primele zile după naștere apare un suflu cardiac cu un timbru aspru, zgâriitor, pe care medicul îl ascultă în sistolă (în timpul contractia inimii). Acest zgomot se aude mai bine în spațiul intercostal al patrulea-cincelea și nu este condus în alte locuri, intensitatea sa în poziția în picioare poate scădea. Deoarece acest zgomot este adesea singura manifestare a unui mic VSD care nu are un impact semnificativ asupra bunăstării și dezvoltării copilului, această situație este literatura medicala a fost numit „mult zgomot pentru nimic”.
În unele cazuri, în cel de-al treilea sau al patrulea spațiu intercostal de-a lungul marginii stângi a sternului, puteți simți un tremur în momentul contracției inimii - tremur sistolic sau „toc de pisică” sistolic.
La defecte mari secțiunea membranoasă (membranoasă) a septului interventricular, simptomele acestei boli cardiace congenitale, de regulă, nu apar imediat după nașterea copilului, ci după 12 luni. Părinții încep să observe dificultăți în hrănirea copilului: acesta dezvoltă dificultăți de respirație, este forțat să facă o pauză și să respire, din cauza cărora poate rămâne foame, apare anxietatea.
nascut cu greutate normală, astfel de copii încep să rămână în urmă în dezvoltarea lor fizică, ceea ce se explică prin malnutriție și o scădere a volumului de sânge circulant. cerc mare circulația sângelui (datorită descărcării patologice în ventriculul drept al inimii). Apar transpirație severă, paloare, marmorare a pielii, ușoară cianoză a secțiunilor finale ale brațelor și picioarelor (cianoză periferică).
Caracterizată prin respirație rapidă cu implicarea mușchilor respiratori auxiliari, tuse paroxistică care apare la schimbarea poziției corpului. Pneumoniile recurente (pneumonia) se dezvoltă și sunt dificil de tratat. În stânga sternului există o deformare a pieptului - se formează o cocoașă a inimii. Bătaia apexului se schimbă la partea stanga si jos. Tremurul sistolic se simte în al treilea sau al patrulea spațiu intercostal la marginea stângă a sternului. Auscultarea (ascultarea) inimii este determinată de un suflu sistolic aspru în al treilea sau al patrulea spațiu intercostal. La copiii dintr-o grupă de vârstă mai înaintată, principalele semne clinice ale defectului persistă, se plâng de durere în regiunea inimii și palpitații, copiii continuă să rămână în urmă în dezvoltarea lor fizică. Odată cu vârsta, bunăstarea și starea multor copii se îmbunătățesc.
Complicații ale VSD:
Regurgitare aortică observat în rândul pacienților cu VSD în aproximativ 5% din cazuri. Se dezvoltă dacă defectul este localizat în așa fel încât să provoace și căderea unuia dintre cuspizii valvei aortice, ceea ce duce la o combinație a acestui defect cu insuficiența valvei aortice, a cărei adăugare complică semnificativ evoluția bolii din cauza o creștere semnificativă a sarcinii pe ventriculul stâng al inimii. Printre manifestările clinice predomină dificultățile severe de respirație, uneori se dezvoltă insuficiență ventriculară stângă acută. În timpul auscultării inimii se aude nu numai suflu sistolic descris mai sus, ci și suflu diastolic (în faza de relaxare cardiacă) la marginea stângă a sternului.
Stenoza infundibulară observat în rândul pacienților cu VSD și în aproximativ 5% din cazuri. Se dezvoltă dacă defectul este localizat în partea posterioară a septului interventricular sub așa-numita foiță septală a valvei tricuspidă (tricuspidă) sub creasta supraventriculară, ceea ce face ca o cantitate mare de sânge să treacă prin defect și să traumatizeze supraventricularul. creasta, care în consecință crește în dimensiune și cicatrici. Ca urmare, are loc o îngustare a secțiunii infundibulare a ventriculului drept și formarea stenozei arterei pulmonare subvalvulare. Acest lucru duce la o scădere a descărcării patologice prin VSD din ventriculul stâng al inimii spre cel drept și descărcarea circulației pulmonare, cu toate acestea, există și o creștere bruscă a sarcinii pe ventriculul drept. Tensiunea arterială în ventriculul drept începe să crească semnificativ, ceea ce duce treptat la o descărcare patologică de sânge din ventriculul drept spre stânga. Cu stenoză infundibulară severă, pacientul dezvoltă cianoză (cianoză a pielii).
Endocardită infecțioasă (bacteriană).- afectarea endocardului (mucoasa interioară a inimii) și a valvelor cardiace cauzată de infecție (cel mai adesea bacteriană). La pacienții cu VSD, riscul de a dezvolta endocardită infecțioasă este de aproximativ 0,2% pe an. Apare de obicei la copiii mai mari și la adulți; mai des cu dimensiuni mici ale VSD, care este cauzată de leziuni endocardice la o viteză mare a jetului de șunt sanguin patologic. Endocardita poate fi provocată de proceduri dentare, leziuni cutanate purulente. Inflamația apare mai întâi în peretele ventriculului drept, situat pe partea opusă a defectului sau de-a lungul marginilor defectului în sine, iar apoi valvele aortice și tricuspide se răspândesc.
Hipertensiune pulmonara – tensiune arterială crescută sânge în vasele circulației pulmonare. În cazul acestei boli cardiace congenitale, se dezvoltă ca urmare a unui volum suplimentar de sânge care pătrunde în vasele plămânilor, datorită descărcării sale patologice prin VSD din ventriculul stâng al inimii spre dreapta. În timp, există o agravare a hipertensiunii pulmonare datorită dezvoltării mecanismelor compensatorii - formarea de îngroșare a pereților arterelor și arteriolelor.
sindromul Eisenmenger- localizarea subaortică a defectului septal ventricular în combinație cu modificări sclerotice în vasele pulmonare, extinderea trunchiului arterei pulmonare și o creștere a masei și dimensiunii musculare (hipertrofie) în principal a ventriculului drept al inimii.
Pneumonie recurentă- din cauza stagnării sângelui în circulaţia pulmonară.
Încălcări ritm cardiac.
Insuficienta cardiaca.
Tromboembolism- blocaje acute vas de sânge un tromb care s-a rupt din locul său de formare pe peretele inimii și a intrat în sângele circulant.
Diagnosticul instrumental al VSD
1. Electrocardiografie (ECG):În cazul unui VSD mic, este posibil să nu fie detectate modificări semnificative ale electrocardiogramei. Caracteristic tipic poziție normală axa electrică a inimii, totuși, în unele cazuri, se poate abate la stânga sau la dreapta. Dacă defectul este mare, se reflectă mai semnificativ în electrocardiografie. Cu o scurgere patologică pronunțată de sânge printr-un defect de la ventriculul stâng al inimii spre dreapta, fără hipertensiune pulmonară, electrocardiograma relevă semne de suprasolicitare și o creștere a masei musculare a ventriculului stâng. În cazul dezvoltării unei hipertensiuni pulmonare semnificative, apar simptome de supraîncărcare a ventriculului drept al inimii și a atriului drept. Tulburările de ritm cardiac sunt rare, de regulă, la pacienții adulți sub formă de extrasistolă, fibrilație atrială.
2. Fonocardiografie(înregistrarea vibrațiilor și a semnalelor sonore emise în timpul activității inimii și a vaselor de sânge) vă permite să fixați instrumental zgomotele patologice și zgomotele cardiace alterate cauzate de prezența VSD.
3. ecocardiografie(examinarea cu ultrasunete a inimii) permite nu numai detectarea unui semn direct al unui defect congenital - o întrerupere a semnalului de eco în septul interventricular, ci și determinarea cu exactitate a locației, numărul și dimensiunea defectelor, precum și determinarea prezenţă semne indirecte acest defect (o creștere a dimensiunii ventriculilor inimii și atriului stâng, o creștere a grosimii peretelui ventriculului drept și altele). Ecocardiografia Doppler relevă un alt semn direct de malformație - flux anormal de sânge prin VSD în sistolă. În plus, este posibil să se evalueze tensiunea arterială în artera pulmonară, amploarea și direcția descărcării patologice a sângelui.
4. Raze x la piept(inima și plămânii). Cu dimensiuni mici de VSD modificări patologice nedefinit. Cu o dimensiune semnificativă a defectului, cu o descărcare pronunțată de sânge din ventriculul stâng al inimii spre dreapta, o creștere a dimensiunii ventriculului stâng și atriului stâng, apoi a ventriculului drept și o creștere a modelului vascular ale plămânilor sunt determinate. Pe măsură ce se dezvoltă hipertensiunea pulmonară, se determină expansiunea rădăcinilor plămânilor și bombarea arcului arterei pulmonare.
5. Cateterismul cardiac se efectuează pentru măsurarea presiunii în artera pulmonară și în ventriculul drept, precum și pentru determinarea nivelului de saturație în oxigen din sânge. Mai mult grad înalt saturația de oxigen (oxigenarea) în ventriculul drept decât în atriul drept.
6. Angiocardiografie- introducerea unui agent de contrast în cavitatea inimii prin catetere speciale. Odată cu introducerea contrastului în ventriculul drept sau artera pulmonară, se observă contrastul repetat al acestora, care se explică prin revenirea contrastului la ventriculul drept cu scurgere patologică a sângelui din ventriculul stâng prin VSD după trecerea prin circulația pulmonară. Odată cu introducerea contrastului solubil în apă în ventriculul stâng, se determină fluxul de contrast de la ventriculul stâng al inimii spre dreapta prin VSD.
Tratamentul VSD
Cu un VSD mic, fără semne de hipertensiune pulmonară și insuficiență cardiacă, dezvoltare fizică normală, în speranța închiderii spontane a defectului, este posibil să se abțină de la intervenția chirurgicală.
La copiii timpurii vârsta preșcolară indicațiile pentru intervenția chirurgicală sunt progresia precoce a hipertensiunii pulmonare, insuficiența cardiacă persistentă, pneumonia recurentă, întârzierea marcată în dezvoltarea fizică și greutatea insuficientă.
Indicațiile pentru tratamentul chirurgical la adulți și copii cu vârsta peste 3 ani sunt: oboseală, frecvente infecții virale respiratorii acute care duc la dezvoltarea pneumoniei, insuficienței cardiace și tipice tablou clinic defect cu o scurgere patologică mai mare de 40%.
Intervenția chirurgicală se reduce la plastic VSD. Operația se efectuează cu ajutorul unui aparat inimă-plămân. Cu un diametru defect de până la 5 mm, se închide prin sutură cu suturi în formă de U. Cu un diametru defect mai mare de 5 mm, se inchide cu un plasture din material sintetic sau special prelucrat material biologic, care în scurt timp este acoperit cu țesuturile proprii.
În cazurile în care intervenția chirurgicală radicală deschisă nu este imediat posibilă din cauza riscului ridicat de intervenție chirurgicală prin bypass cardiopulmonar la copiii din primele luni de viață cu DVS mari, subponderali, insuficiență cardiacă severă care nu poate fi corectată cu medicamente, tratamentul chirurgical se efectuează în doua etape. În primul rând, o manșetă specială este aplicată arterei pulmonare deasupra valvelor sale, ceea ce crește rezistența la ejecție din ventriculul drept, ducând astfel la egalizarea tensiunii arteriale în ventriculii drept și stâng ai inimii, ceea ce ajută la reducerea volumului scurgeri patologice prin VSD. Câteva luni mai târziu, se efectuează a doua etapă: îndepărtarea manșetei aplicate anterior din artera pulmonară și închiderea VSD.
Prognosticul pentru VSD
Durata și calitatea vieții cu un defect septal ventricular depind de dimensiunea defectului, de starea vaselor de circulație pulmonară și de severitatea dezvoltării insuficienței cardiace.
Micile defecte ale septului ventricular nu afectează semnificativ speranța de viață a pacienților, dar până la 1-2% cresc riscul de apariție a endocarditei infecțioase. Dacă un mic defect este localizat în zona musculară a septului interventricular, se poate închide singur înainte de vârsta de 4 ani la 30-50% dintre astfel de pacienți.
În cazul unui defect de mărime medie, insuficiența cardiacă se dezvoltă deja în copilăria timpurie. În timp, starea se poate îmbunătăți, datorită unei scăderi a dimensiunii defectului, iar la 14% dintre astfel de pacienți se observă o închidere independentă a defectului. La o vârstă mai înaintată se dezvoltă hipertensiunea pulmonară.
În cazul unui VSD mare, prognosticul este grav. Acești copii deja vârstă fragedă se dezvoltă insuficiență cardiacă severă, apare adesea și reapare pneumonia. Aproximativ 10-15% dintre astfel de pacienți dezvoltă sindromul Eisenmenger. Majoritatea pacienților cu defecte septale ventriculare mari fără intervenție chirurgicală mor deja în copilărie sau adolescent din insuficiență cardiacă progresivă mai des în combinație cu pneumonie sau endocardită infecțioasă, tromboză pulmonară sau ruptura anevrismului său, embolism paradoxal în vasele creierului.
Speranța medie de viață a pacienților fără intervenție chirurgicală în cursul natural al VSD (fără tratament) este de aproximativ 23-27 de ani, iar la pacienții cu un mic defect - până la 60 de ani.
Chirurgul Kletkin M.E.
Adauga un comentariu
Defectul septal ventricular (VSD) este unul dintre defectele cardiace congenitale relativ frecvente. În același timp, există o gaură (defect) în sept între ventriculii drept și stâng ai inimii, prin care sângele îmbogățit cu oxigen curge din ventriculul stâng spre dreapta, unde se amestecă cu sângele sărac în oxigen.
Dimensiunea mică a defectului din septul interventricular poate să nu se manifeste în niciun fel la un copil. Cu un defect mai mare, amestecarea acestor două tipuri de sânge este mai pronunțată, care se manifestă prin cianoză a pielii, în special pe buze și vârful degetelor.
Din fericire, VSD este ușor de tratat. Micile defecte ale septului ventricular se pot vindeca de la sine sau nu pot provoca complicații. La marime mai mare defectul septal ventricular necesită corectare chirurgicală, iar uneori este necesară doar atunci când apar primele simptome ale acestei boli de inimă. Mulți pacienți cu VSD nu suferă în mod deosebit de complicații.
Manifestări ale VSD
Manifestările unui defect de sept ventricular apar adesea în primele zile, săptămâni sau luni după nașterea unui copil.
Semnele unui defect de sept ventricular includ:
- Albăstruire (cianoză) piele mai ales pe buze și vârfurile degetelor
- Pofta de mancare, dezvoltare generala slaba
- Dispneea
- Oboseală rapidă
- Umflarea picioarelor, picioarelor și abdomenului
- Cardiopalmus
Deși aceste caracteristici pot apărea în alte afecțiuni, ele pot fi asociate cu boli cardiace congenitale, în special VSD.
În unele cazuri, nu există semne de VSD la naștere. Și dacă defectul este destul de mic ca dimensiune, simptomele VSD pot apărea numai la sfârșitul copilăriei. Manifestările acestui defect cardiac pot fi diferite, în funcție de mărimea defectului din sept. Pentru prima dată, un medic poate suspecta un VSD în timpul auscultării inimii, când se aud murmurele inimii.
În unele cazuri, manifestările unui defect septal ventricular pot apărea numai la vârsta adultă, când apar deja semne de insuficiență cardiacă, cum ar fi dificultăți de respirație.
Când să vezi un medic
Ar trebui să consultați un medic dacă apare oricare dintre următoarele simptome:
- Oboseală în timp ce mănânci sau te joci
- Fără creștere în greutate
- Dificultăți de respirație în timp ce mănânci sau plângi
- Albăstruire a pielii, în special în jurul buzelor și unghiilor
- Dispneea
Ar trebui să sunați la un medic dacă aveți brusc:
- Dificultăți de respirație când vă efortați sau vă culcați
- Bătăi rapide sau neregulate ale inimii
- Oboseală sau slăbiciune
- Umflarea picioarelor, gleznelor și picioarelor
Cauzele VSD
Defectele cardiace în sine, inclusiv VSD, apar din cauza unei încălcări a dezvoltării inimii în stadiile incipiente ale formării fetale. Un rol important îl joacă extern factori de mediuși factori genetici.
Într-un defect de sept ventricular, există o deschidere între ventriculul drept și cel stâng. Mușchii ventriculului stâng sunt „mai puternici” decât cei ai ventriculului drept, astfel încât sângele îmbogățit cu oxigen din ventriculul stâng intră în ventriculul drept și se amestecă cu sângele sărăcit de oxigen acolo. Ca urmare, un volum mai mic de sânge oxigenat intră în țesuturi și organe, ceea ce duce la hipoxie cronică. Și supraîncărcarea cu un volum excesiv de sânge al ventriculului drept duce la extinderea acestuia, hipertrofia miocardului său cu dezvoltarea ulterioară a insuficienței cardiace ventriculare drepte. În viitor, poate apărea o afecțiune precum hipertensiunea pulmonară - o creștere a presiunii în circulația pulmonară. În timp, în plămâni apar modificări ireversibile - așa-numitele. sindromul Eisenmenger.
Factori de risc pentru VSD
Nu există o cauză exactă a unui VSD, ca majoritatea altor defecte cardiace congenitale, dar cercetătorii au identificat o serie de factori de risc cheie care pot duce la un ASD la un copil. Aceștia pot fi, de exemplu, factori genetici, așa că dacă tu sau cineva din familia ta aveți o boală cardiacă congenitală, ar trebui să urmați consiliere genetică pentru a determina riscul defectului la copilul dumneavoastră nenăscut.
Printre factorii de risc care joacă un rol în apariția VSD în timpul sarcinii, se disting următorii:
Rubeolă.
aceasta boala virala. Dacă o femeie a avut rubeolă în timpul sarcinii, mai ales într-un stadiu incipient, atunci există un risc de defecte cardiace congenitale, inclusiv VSD, precum și alte anomalii de dezvoltare la nou-născut.Luarea anumitor medicamente și alcool în timpul sarcinii.
Unele medicamente, mai ales dacă sunt luate întâlniri timpurii sarcina, atunci când depunerea principalelor organe ale fătului, precum și consumul de alcool, pot crește riscul de anomalii de dezvoltare, inclusiv VSD.Terapie inadecvată pentru diabetul zaharat.
Un nivel crescut de zahăr din sânge la o femeie însărcinată duce, la rândul său, la hiperglicemie la făt, care se reflectă în riscul apariției diferitelor anomalii de dezvoltare, inclusiv VSD.
Complicațiile VSD
Cu un VSD mic, este posibil ca o persoană să nu observe deloc probleme. Micile defecte ale septului ventricular se pot închide de la sine în timpul copilăriei.
Cu o dimensiune mai mare a acestei boli de inimă, pot apărea complicații care pun viața în pericol:
sindromul Eisenmenger.
În cazuri rare, hipertensiunea pulmonară poate duce la modificări ireversibile ale plămânilor. Această complicație, numită sindromul Eisenmenger, se dezvoltă de obicei după o perioadă lungă de timp doar la un număr mic de pacienți cu VSD.
Această complicație poate apărea atât în copilăria timpurie, cât și la o vârstă mai înaintată. La pacienții cu această complicație, majoritatea vine sângele de la ventriculul drept la stânga printr-un defect al septului, deoarece cu hipertrofia mușchilor ventriculului drept devine „mai puternic” decât cel stâng. Prin urmare, sângele sărac în oxigen ajunge la țesuturi și organe. Apare hipoxia cronică - o lipsă de oxigen în țesuturi. Eio se manifestă prin cianoză a pielii, în special în zona buzelor și falangelor unghiilor și, de asemenea, ceea ce este foarte important, prin modificări ireversibile ale plămânilor.
Alte complicații ale VSD
Alte complicații includ:
Insuficienta cardiaca.
Creșterea fluxului de sânge către inimă din cauza unui defect al septului ventricular poate duce, de asemenea, la insuficiență cardiacă, o afecțiune în care inima nu este capabilă să pompeze sângele în mod corespunzător.Endocardita.
Pacienții cu VSD prezintă un risc ridicat de dezvoltare infecţie stratul interior al inimii - endocardul.Accident vascular cerebral.
La pacienții cu un defect extins al septului interventricular, riscul de accident vascular cerebral este crescut, deoarece atunci când sângele trece prin acest defect, din cauza fluxului sanguin turbulent, se pot forma cheaguri de sânge care pot înfunda vasele creierului.Alte boli de inima.
Defectele septului ventricular pot duce, de asemenea, la aritmie cardiacă și patologie valvulară.
Defectul septului ventricular și sarcina
Majoritatea femeilor cu VSD, la care dimensiunea defectului este mică, pot avea o sarcină fără probleme. Cu toate acestea, dacă dimensiunea defectului septal ventricular este mare sau dacă femeia are complicații ale defectului, cum ar fi insuficiența cardiacă, aritmiile sau hipertensiunea pulmonară, atunci riscul de complicații în timpul sarcinii crește. Femeile cu sindromul Eisenmenger sunt sfătuite cu fermitate de către medici să se abțină de la sarcină, deoarece aceasta poate pune viața în pericol.
Femeile cu boli de inimă, inclusiv VSD, au un risc crescut de a avea un copil cu boală cardiacă congenitală. La femeile fără defect cardiac, riscul de a da naștere unui copil cu un defect congenital este de aproximativ 1%.
Pacienții cu boli de inimă, operate sau nu, sunt sfătuite să-și consulte medicul înainte de a decide să rămână însărcinate. În plus, înainte de a decide asupra sarcinii, ar trebui să încetați să luați anumite medicamente care pot fi factori de risc pentru VSD, așa că în acest caz, ar trebui să consultați și un medic.
Diagnosticul VSD
Un defect de sept ventricular poate fi suspectat în timpul examinărilor fizice regulate. De obicei, medicul află mai întâi despre posibilitatea unui VSD în timpul auscultării, când se aud murmurele inimii. În plus, VSD poate fi detectată și prin ecografie a inimii (ecocardiografie), care se efectuează din orice alt motiv.
Dacă medicul detectează suflu cardiac în timpul auscultării, sunt necesare metode speciale de cercetare pentru a clarifica tipul de boală cardiacă:
Ecocardiografie (ecografia inimii).
Este, de asemenea, non-invaziv și metoda sigura un studiu care vă permite să evaluați activitatea mușchiului inimii, starea acestuia, precum și conducerea inimii.Raze x la piept.
O radiografie toracică poate căuta inima mărită sau lichid suplimentar în plămâni. Acesta poate fi un semn de insuficiență cardiacă.Oximetria pulsului.
Această metodă de cercetare vă permite să determinați saturația sângelui cu oxigen. Pe vârful degetului este plasat un senzor special, care înregistrează nivelul de oxigen din sânge. Saturația scăzută de oxigen din sânge indică probleme cardiace.Cateterismul cardiac.
Aceasta este o metodă cu raze X, care constă în faptul că, cu ajutorul unui cateter subțire, care este introdus prin artera femurală, un agent de contrast special este injectat în fluxul sanguin, după care se iau o serie de raze X. . Acest lucru permite medicului să evalueze starea structurilor inimii. În plus, această metodă vă permite să determinați presiunea în camerele inimii, pe baza căreia puteți judeca indirect patologia inimii.Imagistica prin rezonanță magnetică (RMN).
RMN-ul este o metodă care vă permite să obțineți o structură stratificată a organelor și țesuturilor, fără radiații cu raze X. Aceasta este o metodă de diagnosticare costisitoare și este de obicei utilizată în cazurile în care ecocardiografia nu oferă un răspuns precis.
Tratament
Defectul septului ventricular nu necesită urgent tratament chirurgical(cu excepția cazului în care complicațiile sale prezintă riscul de a pune în pericol viața pacientului). Dacă un VSD a fost identificat la un copil, atunci medicul poate sugera mai întâi monitorizarea stării sale, deoarece adesea, defectul septului ventricular poate crește prea mult. În unele cazuri, când VSD-ul nu se închide singur, dar orificiul este suficient de mic, este posibil să nu interfereze cu viața normală a pacientului, caz în care corectarea chirurgicală poate să nu fie necesară. Dar cel mai adesea, VSD necesită tratament chirurgical.
Timp de petrecut corectie chirurgicala a acestei boli cardiace depinde de starea de sănătate a copilului și de prezența altor malformații cardiace congenitale.
Tratamentul medical al VSD
Trebuie remarcat imediat că niciun medicament nu duce la fuziunea unui defect septal atrial. Dar tratamentul conservator poate reduce manifestarea VSD, precum și riscul de complicații după intervenție chirurgicală. Printre medicamentele care pot fi utilizate la pacienții cu VSD, putem remarca:
Medicamente care reglează ritmul inimii.
Printre acestea se numără beta-blocantele (inderal, anaprilină) și digoxina.Medicamente care reduc coagularea sângelui.
Acesta este așa-numitul. anticoagulante, care, prin reducerea coagulării sângelui, reduc riscul unei astfel de complicații a VSD ca un accident vascular cerebral. Aceste medicamente includ, cel mai frecvent, warfarina și aspirina.
Tratamentul chirurgical al VSD
Mulți chirurgi cardiaci recomandă tratamentul chirurgical al VSD în copilărie pentru a preveni posibile complicații la maturitate. Atât la copii, cât și la adulți, tratamentul chirurgical constă în închiderea defectului prin aplicarea unui „plastic” care împiedică curgerea sângelui din partea stângă a inimii spre partea dreaptă. Pentru a face acest lucru, poate fi efectuată una dintre metodele de intervenție:
Cateterismul cardiac.
Aceasta este o metodă de tratament minim invazivă, care constă în introducerea unei sonde subțiri prin vena femurală sub control cu raze X, al cărei capăt este adus la locul defectului. În plus, prin el este instalat un plasture de plasă, care închide defectul din sept. După ceva timp, această plasă crește într-un țesut, iar defectul este complet închis. O astfel de intervenție are o serie de avantaje - o perioadă postoperatorie mai scurtă și o rată mai mică a complicațiilor. În plus, această metodă de tratament este mai ușor de tolerat de către pacient, deoarece este mai puțin traumatizantă. Printre complicațiile acestei metode de tratament pot fi identificate:
- sângerare, durere sau complicatii infectioase de la locul de inserare a cateterului.
- Lezarea unui vas de sânge (complicație rară)
- Reacție alergică la substanța radioopace care este utilizată în timpul cateterismului.
Chirurgie deschisă.
Acest tip tratament chirurgical defectele cardiace sunt efectuate sub anestezie generalași constă în incizia tradițională a toracelui, conectând pacientul la un aparat inimă-plămân. În acest caz, se face o incizie în inimă și se coase un plasture din material sintetic în septul interventricular. Dezavantajul acestei metode este o perioadă postoperatorie mai lungă și un risc mai mare de complicații.
Una dintre cele mai frecvente malformații cardiace congenitale diagnosticate la copiii sub trei ani este defectul septului ventricular. O boală similară este a doua cea mai frecventă boală găsită printre defectele mușchiului inimii. Este o deschidere în peretele dintre ventriculul stâng și cel drept. Din această cauză, sângele din jumătatea stângă a inimii intră în dreapta și revarsă circulația pulmonară. Apare ca un defect independent și în combinație cu alte defecte.
Caracteristicile bolii
Cu un defect septal ventricular (VSD), starea pacienților poate varia foarte mult - aceasta depinde direct de dimensiunea patologiei. Se ajunge la punctul în care pacienții cu o dimensiune a găurii de doi până la cinci milimetri nu simt defectul în niciun fel, iar boala continuă fără semne vizibile. Cu un defect de diametru mare (zece până la cincisprezece milimetri), este necesară o intervenție chirurgicală urgentă. Există cazuri în care septul este complet absent, dar o astfel de patologie este fatală și nu este operată.
Cu un defect septal ventricular în timpul contracției musculare, presiunea în partea dreaptă a inimii este mult mai mică decât în partea stângă. Există un amestec de sânge și o creștere a sarcinii pe vasele plămânilor. Un exces de sânge îmbogățit cu oxigen intră în circulația pulmonară, în timp ce cel mare nu îl primește. Acest lucru poate duce la scleroză vasculară pulmonară, insuficiență ventriculară dreaptă și hipertensiune pulmonară.
VSD se formează la făt în timpul dezvoltării fetale. În cazuri rare, un astfel de defect se dezvoltă în procesul vieții. Cu un mic defect, poate fi detectat la copii doar aleatoriu, conform rezultatelor ecocardiografiei. De obicei, se închide singur la vârsta de un an și uneori puțin mai târziu. Dar, în acest caz, copilul trebuie monitorizat în mod constant de către un medic pediatru pentru a preveni dezvoltarea bolii și trecerea acesteia la faza activă. Dacă copilul nu a pierdut defectul înainte de vârsta de trei ani, atunci tratamentul este posibil doar chirurgical.
Forme și tipuri
Cardiologii disting între mai multe forme de defect septal ventricular, în funcție de localizarea acestuia:
- partea inferioară a septului - patologie trabeculară (supracrestală);
- partea de mijloc este defecte musculare ale septului interventricular (boala Tolochinov-Roger);
- partea superioară, cele mai frecvente defecte sunt patologiile piremembranoase.
În prima formă a defectului, autoînchiderea este imposibilă. În cazul patologiei în partea mijlocie a mușchiului inimii, defectul se închide singur cu un diametru mic al orificiului. patologia piremembranoasă aproape întotdeauna crește de la sine.
Diferențele de dimensiune VSD sunt clasificate după cum urmează:
- mic. Practic invizibil, asimptomatic;
- mediu. Simptomele bolii încep să apară în primele luni de viață ale unui copil;
- mare. Sunt extrem de severe, ducând adesea la moarte.
Motivele apariției
Defectele septului ventricular apar sub influența a doi factori:
- genetic. Într-un număr mare de cazuri, VSD este moștenită de la părinți la copii. Dacă rudele apropiate din familie au avut o patologie similară, atunci apariția ei la descendenți nu este exclusă. Acest lucru se întâmplă din cauza modificărilor cromozomilor sau genelor. În esență, defectele cardiace sunt cauzate de mutații genetice;
- ecologice. Când este expus la un făt care se află în uter, factori adversi mediu inconjurator posibila dezvoltare a mutațiilor genice. Când o viitoare femeie în travaliu folosește droguri puternice, alcool, tutun și droguri, precum și o boală puternică. infecții virale riscul de dezvoltare a patologiei crește semnificativ.
Diagrama unui defect de sept ventricular
Simptomele unui defect septal ventricular
- Mici defecte ale septului ventricular nu provoacă simptome.
- Cu VSD moderată, pot apărea simptome necaracteristice defectelor cardiace. Slăbiciune, oboseală, întârziere în dezvoltarea fizică, tendință la pneumonie și infecții pulmonare.
- Defectele mari se manifestă sub formă de piele palidă, umflarea picioarelor, dureri în piept, dificultăți severe de respirație în timpul efortului. Astfel de simptome sunt mai caracteristice defectelor cardiace.
Examinarea cu ultrasunete (ecocardiografia) a mușchiului inimii permite cel mai precis diagnostic al VSD.
Diagnosticare
Medicii pot stabili un defect septal ventricular pe baza acestui tip de diagnostic:
- o analiză amănunțită a plângerilor pacientului sau ale părinților săi (apariția oboselii în timpul efortului fizic, paloarea pielii, durereîn regiunea inimii, dificultăți de respirație, slăbiciune);
- o analiză detaliată a anamnezei vieții și eredității (starea la naștere, operații și boli anterioare, prezența defectelor mușchiului cardiac la rude);
- examinare de către un medic, percuție și examinarea suflulor inimii;
- studiul datelor din testele de sânge și urină;
- analiza datelor de electrocardiogramă și ecocardiografie;
- vizualizarea rezultatelor examinării cu raze X;
- studii cardiace folosind cateterism, ventriculografie și angiografie. proceduri speciale, prin care se introduce un cateter în corp sau agenţi de contrast, permițând diverse metode vezi patologia;
- analiza datelor de terapie prin rezonanță magnetică.
Tratament
Metode terapeutice și medicinale
 Tratamentul conservator pentru un defect de sept ventricular este utilizat în principal ca pregătire pentru intervenție chirurgicală sau dacă gaura are un diametru mic și există speranța că se va închide de la sine. Pacientului i se prescriu medicamente diuretice, cardiotrofe și medicamente de sprijin inotrope. Dar tratamentul nechirurgical, de regulă, previne doar dezvoltarea complicațiilor, iar defectul în sine nu elimină.
Tratamentul conservator pentru un defect de sept ventricular este utilizat în principal ca pregătire pentru intervenție chirurgicală sau dacă gaura are un diametru mic și există speranța că se va închide de la sine. Pacientului i se prescriu medicamente diuretice, cardiotrofe și medicamente de sprijin inotrope. Dar tratamentul nechirurgical, de regulă, previne doar dezvoltarea complicațiilor, iar defectul în sine nu elimină.
Amintiți-vă ce să evitați activitate fizica Copilul are.Încearcă să-l faci să plângă și să împingi mai puțin. La urma urmei, astfel de acțiuni sunt și un fel de tensiune în organism. Asigurați-vă că bebelușul nu ridică obiecte grele.
Operațiune
Mod de bază Tratamentul VSD este o operație. Operațiunile sunt de urgență și sunt planificate. În caz de urgență, intervenția chirurgicală în corpul pacientului este efectuată pentru a preveni decesul fără pregătire prealabilă.
În cazul în care este prescrisă o operație planificată (de regulă, este efectuată în copilărie), pacientul este pregătit în prealabil pentru aceasta. Cardiologii îi monitorizează starea și efectuează un curs tratament conservator. Operația de închidere a unui defect de sept ventricular se efectuează în două moduri diferite:
- radical. O metodă în care un plasture din mucoasa inimii sau material artificial. În acest caz, pacientul trebuie conectat la o pompă de sânge artificială;
- paliativ. Cu o astfel de operație, defectul mușchiului inimii nu este eliminat, ci doar artera pulmonară se îngustează. Metoda ușurează viața pacientului și previne dezvoltarea complicațiilor. Este utilizat pentru pacienții cu intoleranță la intervenții radicale.
Mai detaliat despre ce este tehnologia eliminării minim invazive a unui defect de sept ventricular, următorul videoclip vă va spune:
Prevenirea bolilor
Nu există măsuri preventive pentru a preveni dezvoltarea VSD. Există doar recomandări pentru viitoarele mămici care vor ajuta la evitarea dezvoltării unui defect la făt sau la detectarea acestuia într-un stadiu incipient.
Dintre toate bolile a sistemului cardio-vascular defecte congenitale inimile reprezintă aproximativ 25%. Cel mai frecvent este defectul septului ventricular. Ce este această patologie?
Caracteristici ale tratamentului:
- În același timp, se realizează tratament medicamentos pentru a normaliza fluxul de sânge și pentru a reduce umflarea. Copiilor li se prescriu diuretice (furosemid). Doza este de 2-5 mg la 1 kg din greutatea copilului. Luați de 1-2 ori pe zi.
- Pentru a îmbunătăți activitatea mușchiului inimii și metabolismul în organism, se folosesc agenți cardiometabolici: Cardonat, Phosphaden etc. Digoxină, Strofantin sunt prescrise din glicozide cardiace.
- Dacă există edem pulmonar și bronhospasm, atunci prescrieți administrare intravenoasă Soluție de Eufillin.
De obicei, medicii întârzie timpul și oferă gaurii șansa să se închidă singură.
Chirurgie și prognostic

Medicul alege metoda de tratament în fiecare caz individual, în funcție de gradul de hipertensiune pulmonară. Există două tipuri de intervenții chirurgicale:
- Tratament endovascular.
- Chirurgie reconstructivă deschisă.
Prima opțiune este efectuată într-o sală de operație cu raze X. Închiderea se realizează folosind un ocluder sau spirale. Ocluderul este de obicei folosit pentru defecte musculare, iar spirala pentru perimembranoase. Dispozitivul este amplasat într-un tub subțire. Este mic și se pliază. În timpul operației, nu va exista nicio incizie în piept și puteți face fără un aparat inimă-plămân. Puncția se efectuează pe coapsă și se introduce ocluzia cu ajutorul unui cateter de-a lungul vaselor în cavitate.
Toate manipulările sunt efectuate în orice moment sub controlul echipamentelor adecvate. Dispozitivul este instalat astfel încât un disc să fie în ventriculul stâng, iar celălalt în dreapta. Ca urmare, gaura este complet închisă cu un plasture. Când dispozitivul este poziționat corect, cateterul este îndepărtat. Când ocluderul este deplasat, procesul de instalare se repetă. Durata operației este de aproximativ 2 ore. Șase luni mai târziu, dispozitivul este acoperit cu celulele proprii ale inimii.
Video util - Defect septal atrial la un copil:
Astfel de intervenție chirurgicală nu se efectuează atunci când valvele cardiace sunt aproape de defect, încălcare, alte patologii intracardiace.
Operația pe cord deschis se efectuează cu stop cardiac și necesită conectarea unui aparat inimă-plămân. Chirurgia reconstructivă se efectuează pentru VSD în combinație cu alte malformații. Aceasta este o opțiune mai traumatizantă care necesită pregătire și se efectuează sub anestezie generala. Prognosticul după o operație reușită este favorabil. Sângele dintre ventriculi nu se amestecă, circulația și hemodinamica sunt restabilite, presiunea intră artera pulmonara scade.
Defectul septului ventricular - una dintre anomaliile congenitale ale dezvoltării inimii, apare în stadiul de formare a organelor și sistemelor fătului în primele 8 săptămâni de sarcină. Incidența acestui defect variază în funcție de diverse surse de la 17 la 42% din toate modificările congenitale ale inimii la copii. Dependența de sexul copilului nu este urmărită.
Manifestată ca o singură tulburare structurală sau ca parte a tetradei Fallot (într-un grup de patru defecte).
Conform clasificării clinice, se referă la o patologie care duce la scurgerea sângelui din secțiunile din stânga spre dreapta.
Principalele motive
Cel mai cauza comuna Un defect de sept ventricular sau VSD este considerat a fi:
- boli infecțioase ( infecție respiratorie, rubeolă, parotită, moara de vant);
- toxicoza precoce a sarcinii;
- efecte secundare ale medicamentelor;
- dietele de foame ale mamei;
- lipsa de vitamine în dieta unei femei însărcinate;
- posibile modificări legate de vârstă în timpul sarcinii după 40 de ani;
- boli cronice ale viitoarei mame ( Diabet, );
- expunerea la radiații;
- mutații genetice (de la ¼ la ½ cazuri defect interventricular combinate cu alte modificări congenitale, boala Down, anomalii în dezvoltarea membrelor, rinichilor).
Tipuri de defecte în dezvoltarea septului
Între ventricule există un sept, format din 2/3 din țesut muscular și numai în secțiunea superioară - a membranei fibroase (membrană). În consecință, în funcție de locația găurii, se disting un defect muscular al septului interventricular și membranos. Localizarea este mai frecventă la joncțiunea acestor părți (deschidere perimembranoasă).
În stânga este un defect muscular, în dreapta este un membranos
Adaptarea la funcționarea în conditii neobisnuite, inima, împreună cu aparatul valvular, formează căi de intrare și ieșire pentru un nou canal.
Se formează un defect muscular în sept cu o frecvență de până la 20%, iar un defect perimembranos este de 4 ori mai frecvent. „Ferestrele” musculare se caracterizează printr-o dimensiune de până la 10 mm în diametru, iar în membrană apar găuri de până la 3 cm.
Localizarea orificiului este importantă în funcționarea fibrelor conductoare ale fasciculului atrioventricular (mănunchiul lui), care asigură transmiterea impulsurilor nervoase de la atrii la ventriculi. Există blocaje de diferite grade.
Cum o anomalie modifică circulația sângelui
Defectul septului interventricular al inimii este localizat în partea musculară, în sept sau în regiunea membranei. Orificiul ajunge de obicei de la 0,5 la 3 cm, poate lua o formă rotunjită sau aspectul unui gol. Pe fondul unor mici defecte (până la 10 mm), nu apar modificări semnificative. Dar cu găuri semnificative, fluxul sanguin normal are de suferit.
Când mușchiul inimii se contractă, sângele curge de la stânga la dreapta prin pasajul patologic, deoarece presiunea în ventriculul stâng este mai mare decât în cel drept. Dacă deschiderea este suficient de mare, mai mult sânge intră în ventriculul drept. Aceasta duce la hipertrofia peretelui său, apoi la extinderea arterei pulmonare, prin care sângele venos pătrunde în țesutul pulmonar. Presiunea în artera pulmonară crește, așadar, în vasele plămânilor. Ei spasmează în mod reflex pentru a nu „inunda” plămânii.
În etapa de relaxare, presiunea în ventriculul stâng este mai mică decât în cel drept, deoarece este mai bine golit, astfel încât sângele se reped în direcția opusă - de la dreapta la stânga. Ca urmare, ventriculul stâng primește sânge din atriul stâng și în plus din ventriculul drept. Overflow creează condiții pentru extinderea cavității cu hipertrofie ulterioară a peretelui ventriculului stâng.
Descărcarea constantă din ventriculul stâng și diluarea sângelui venos, sărăcit de oxigen duce la „foame” de oxigen a tuturor organelor și țesuturilor (hipoxie).
Încălcarea fluxului sanguin intracardiac normal în combinație cu un ritm perturbat creează condiții pentru tromboză și transferul embolilor către vasele creierului și plămânilor. Semne clinice bolile depind de dimensiunea defectului, durata bolii, rata de creștere a modificărilor hemodinamice și posibilitățile compensatorii.
Simptome de defecte minore
Defectele de până la 10 mm în diametru sunt considerate „mici” sau se obișnuiește să se concentreze asupra dimensiunilor individuale ale aortei dacă deschiderea anormală se deschide până la 1/3 din ieșirea aortică din ventriculul stâng. Cel mai adesea, acestea sunt anomalii musculare inferioare.
Copilul se naște la timp, dezvoltarea este normală. Dar încă din primele zile de viață, la un nou-născut se aude un zgomot dur pe toată suprafața inimii. Radiază în ambele direcții, se aude pe spate. Acest semn rămâne singurul pentru o lungă perioadă de timp. manifestare clinică viciu.
Mai rar, atunci când pune o mână pe peretele frontal al pieptului, bebelușul simte un tremur sau o vibrație. Simptomul este asociat cu trecerea sângelui printr-o deschidere interventriculară îngustă.

Marmurarea pielii de pe brațe, picioare, piept
La o vârstă mai înaintată la un copil cu poziție verticală și după activitate fizică, zgomotul scade. Acest lucru este asociat cu compresia aproape completă a defectului de către țesutul muscular.
Simptome de defecte medii și mari
„Mediu” se referă la defecte cu dimensiuni cuprinse între 10 și 20 mm, „mari” - mai mult de 20 mm. Nou-născuții se nasc cu o greutate suficientă. Unii oameni de știință cred că până la 45% dintre ei au deja semnele inițiale malnutriție (tendința la greutate mică).
Pe viitor, copilul progresează subponderal și atinge unul dintre gradele de distrofie (de la primul la al treilea). Acest lucru se datorează hipoxiei tisulare și malnutriției.
La bebeluși din primele zile, sunt dezvăluite următoarele semne:
- dificultate la supt laptele (bebeluşul iese adesea de la sân);
- apariția dificultății de respirație;
- piele palidă cu cianoză în jurul gurii, agravată de plâns, încordare;
- transpirație crescută.

Extremitățile sunt reci, este posibilă o nuanță marmorată a pielii
¼ dintre nou-născuți dezvoltă semne de insuficiență circulatorie, care poate duce la deces. Dezvoltare în continuare copilul se complică cu răceli frecvente, bronșite, pneumonii asociate cu o suprasolicitare a circulației pulmonare. Respirația este aproape constantă, agravată de hrănire, plâns. Din cauza ei, copilul nu se poate juca cu semenii.
Până la 3-4 ani:
- Copilul se plânge de durere în inimă, întreruperi.
- Sunt posibile sângerări nazale și leșin.
- Cianoza regiunii nazolabiale devine permanentă, se manifestă pe degete de la mâini și de la picioare.
- Falangele terminale ale degetelor de pe mâini devin mărite și plate (simptom de „copioare”).
- Îngrijorat de dificultăți de respirație în decubit dorsal (ortopnee).
- Tusea devine constantă.
- Copilul nu ia mult în greutate și rămâne în urmă în creștere.
La auscultare, în părțile inferioare ale plămânilor se aud zgomote aspre și umede. Ficatul mărit este palpabil. Edemul la nivelul picioarelor nu este tipic pentru copii.
Cum se manifestă VSD la vârsta adultă
În absența diagnosticului necesar, anomalia este detectată deja la vârsta adultă. Cel mai caracteristici se manifestă sub formă de insuficiență cardiacă dezvoltată: dificultăți de respirație în repaus, tuse umedă, aritmii, dureri la nivelul inimii.
Dacă la o femeie este detectat un defect cardiac în timpul sarcinii, atunci trebuie făcut un diagnostic urgent pentru a determina dimensiunea defectului. Cu un mic pasaj interventricular, nu sunt de așteptat probleme în timpul sarcinii. Nașterea are loc de la sine.
Dar cu un defect pronunțat, sarcina în timpul sarcinii contribuie la decompensarea stării femeii: apar insuficiență cardiacă, tulburări de ritm, edem și dificultăți de respirație.
Deficiența de oxigen matern afectează dezvoltarea fătului. Crește semnificativ riscul de a avea un copil cu boli congenitale. De asemenea, tratamentul în timpul sarcinii poate afecta negativ copilul nenăscut. Este necesar să se utilizeze medicamente cardiace puternice care acționează toxic asupra fătului.
În astfel de condiții, moștenirea malformațiilor crește. Prin urmare, unele femei cu sarcina VSD absolut contraindicat. Medicii recomandă planificarea sarcinii și a tratamentului în avans.
Metode de diagnosticare
Toți nou-născuții sunt examinați de un neonatolog pediatru care are o pregătire specială în boli congenitale și anomalii de dezvoltare. Semnele detectate la ascultarea inimii sunt indicații rezonabile de utilizare metode suplimentare. Copilul și mama sunt transferați la o clinică pentru copii sau la o instituție medicală specializată pentru examinare ulterioară și alegerea tratamentului.
- ECG arată o supraîncărcare a ventriculilor și atriului drept, dezvăluie un ritm perturbat, o modificare a conducerii sub forma unei blocări a fasciculului His.
- Fonocardiografia vă permite să înregistrați suflul cardiac din diferite puncte.
- Diagnosticul cu ultrasunete demonstrează vizual o creștere a cavităților inimii, descărcarea patologică a sângelui printr-o gaură din sept, îngroșarea peretelui mușchiului inimii și o modificare a vitezei fluxului sanguin. Asigurați-vă că verificați funcționarea aparatului valvular pentru diagnosticarea anomaliilor multiple de dezvoltare combinate.
- Dacă este necesar, o sondă este introdusă în atriul drept printr-un cateter în vena subclavie și se măsoară presiunea în camerele drepte și saturația de oxigen din sânge. VSD pronunțat se caracterizează printr-o creștere semnificativă a presiunii și a saturației de oxigen. Indică „furt” sânge arterialși hipoxie tisulară.
- Radiografia arată expansiunea umbrei inimii din cauza ambilor ventriculi, bombarea arcului arterei pulmonare, congestionareîn plămâni.
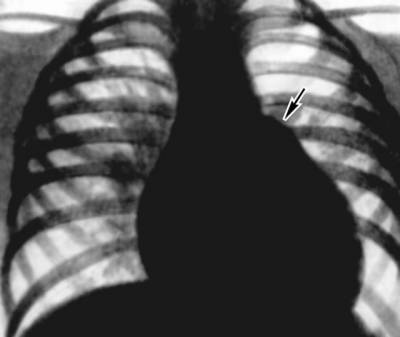
Imaginea unei inimi dilatate uniform
Ce complicații pot apărea
Defectele septale ventriculare mici se desfășoară fără probleme. Se pot închide chiar și singuri în copilărie. Complicațiile apar cu un defect mare, lipsa tratamentului în timp util. Ele provoacă situații care pun viața în pericol.
modificări ireversibile în țesut pulmonar sau sindromul Eisenmenger apare atât în copilărie cât și la vârsta adultă. Cu această patologie, se stabilește o descărcare constantă de sânge din ventriculul drept spre stânga, care nu este compensată nici în timpul contracției sistolice a inimii, deoarece ventriculul drept devine mai puternic decât cel stâng. Din punct de vedere clinic, se detectează o deficiență pronunțată de oxigen a țesuturilor și organelor: cianoză a pielii, dificultăți de respirație, afectarea structurii falangelor terminale ale degetelor, congestie în plămâni.
Insuficienta cardiaca apare după stadiul de hipertrofie a stratului muscular al ventriculilor din cauza lipsei rezervelor de energie, o încălcare a aprovizionării cu surse potențiale de energie. Inima își pierde capacitatea de a pompa sânge. Prin urmare, se formează semne atât ale insuficienței ventriculare stângi, cât și ale ventriculului drept.
Datorită posibilității crescute de intrare în cavitatea inimii a embolilor din focare purulente cronice și acute (amigdalita, dinții cariați, tromboflebită), crește semnificativ riscul de inflamație infecțioasă a stratului interior al inimii (endocardită septică).
Cheaguri de sânge în vasele de sânge ale creierului provoacă blocarea fluxului sanguin. Acest lucru duce la accident vascular cerebral la o vârstă fragedă.
Metode de tratament
Tactica de tratare a unui defect septal ventricular este selectată ținând cont de dimensiunea găurii, de vârsta pacientului și de dezvoltarea mecanismelor compensatorii. Dacă nu există o amenințare imediată la adresa vieții, atunci problema intervenției chirurgicale de urgență nu se pune. Dimensiunile mici fie nu provoacă deloc disconfort pacientului, fie sunt bine tolerate cu câteva recomandări privind regimul (evitați orice suprasolicitare, condiții stresante, infecție).
Copilul este observat de chirurgi cardiaci până la vârsta de 4-5 ani
Medicamente
Nu există medicamente care să determine vindecarea defectului. Tratamentul medicamentos ajută la susținerea forței contracțiilor inimii, furnizează energie mușchiului, reduce deficiența de oxigen și crește rezistența țesuturilor la acesta (Inderal, Anaprilin, Digoxin).
În plus, trebuie să fim atenți la creșterea trombozei, prin urmare, sunt utilizați agenți care reduc coagularea sângelui (Aspirina, Warfarina).
Îmbunătățesc nutriția miocardică datorită orotatului de potasiu, inozinei, pananginului, vitaminelor B cu acid folic.
Vitaminele C, A, E, Essentiale, medicamentele care conțin seleniu sunt folosite ca antioxidanți.
Toate medicamentele sunt prescrise numai de un medic. Nu trebuie să schimbați singur doza sau remediul.
Ce operațiuni se aplică
De fapt, intervenția chirurgicală constă în sutura cu o dimensiune mică a marginilor defectului și aplicarea unui „plastic” care blochează comunicarea anormală dintre ventriculi.
Astfel de metoda mai putin traumatizanta, deoarece cateterizarea cavității ventriculare sub control cu raze X cu instalarea unui plasture plasture prin sonda, este bine tolerată de către pacienți. LA perioada postoperatorie plasa incolteste cu propriile tesuturi si se fixeaza.
Intervenție chirurgicală pe inima deschisa efectuat sub anestezie generală cu ajutorul unui aparat inimă-plămân. Inima este deschisă, un „plastic” din material sintetic este cusut pe sept.
Prognoza
Micile defecte se închid de la sine la 25-60% dintre copiii cu vârsta sub cinci ani. Pentru dimensiuni medii, această cifră este mult mai mică (10%). Închiderea este asigurată de țesătura supapei adiacente. În timpul creșterii inimii, efectul unui mic defect asupra circulației sanguine scade.
Cu toate acestea, pentru defecte mari, prognosticul nu este atât de încurajator. Fără o intervenție chirurgicală în timp util, până la un an, 1/10 pacienți mor, la vârsta adultă durata medie viata nu depaseste patruzeci de ani.


