19.01.2018
Boli ale inimii și ale vaselor de sânge. Tratamentul bolilor sistemului cardiovascular cu remedii și metode populare
Cordial- boli vasculare, conform statisticilor, se află în mod constant pe primul loc printre bolile și cauzele comune mortalitate ridicată populatie. În consecință, cel mai solicitat tratament este tratamentul bolilor cardiovasculare. Experții atribuie acest fapt schimbării stilului de viață uman din ultimul secol și jumătate. În opinia lor, principala cauză a defecțiunilor sistemului cardiac este sarcina insuficientă asupra corpului uman și a tuturor sistemelor sale biologice.
Clasificarea bolilor cardiovasculare
Se bazează pe localizarea deteriorării elementului sistemului. Pe această bază, distingeți:
- Boli de inimă;
- Leziuni ale arterelor și venelor.
O altă clasificare menționează originea bolilor și locurile manifestărilor lor ca caracteristică principală.
- Defecte congenitale ale inimii și ale vaselor mari, așa-numitele defecte cardiace.
- Boli care se bazează pe procesul inflamator. Cel mai adesea se dezvoltă ca complicații după suferință boli infecțioase- angină, gripă. Această categorie include: miocardita, endocardita, pericardita și altele.
- Boli care afectează vasele de sânge. Pe baza tipului de vase afectate, se disting bolile așa-numitului pat venos și bolile arterelor. Leziunile venelor se manifestă sub formă de flebită și tromboflebită. În patul arterial apar stadiile inițiale ale aterosclerozei și hipertensiune.
Ateroscleroza artere coronare duce la dezvoltarea bolilor coronariene. IHD se poate dezvolta la un infarct miocardic formidabil sau la cardioscleroză. Manifestările cardiosclerozei sunt diverse aritmii și insuficiență cardiacă.
Există o mulțime de boli cardiovasculare în manifestările lor. Dar au asemănări în simptome, complicații majore și consecințe probabile. Prin urmare, medicii oferă câteva motive generale pentru tratamentul majorității bolilor și prevenirea acestora.
Tratamentul competent începe cu un diagnostic profesional.
Diagnosticul bolilor cardiovasculare
Diagnosticul trebuie făcut de un cardiolog. În primul rând, el ascultă plângerile pacientului și analizează simptomele. Dar, deoarece majoritatea bolilor acestui sistem sunt similare în principalele lor simptome, o examinare cu ajutorul unor specialiști dispozitive medicale. Ar putea fi:
- Monitorizare ECG zilnică;
- ecocardiografie;
- Diagnosticul miocardiopatiilor;
- Monitorizarea tensiune arterialaîn timpul zilei;
- Markeri genetici ai bolilor cardiovasculare.
Numai după o analiză cuprinzătoare a datelor obținute cu privire la starea pacientului, se face o concluzie despre diagnosticul principal.
Terapia este de obicei prescrisă ca una complexă și include mai multe grupuri principale de activități.
Folosit pentru tratarea bolilor preparate medicale, care au un efect direcționat asupra activității diferitelor elemente a sistemului cardio-vascular. Ele sunt combinate în grupuri:
- Medicamente care afectează activitatea funcțională a mușchiului inimii - medicamente antiaritmice, cardiotonice și β-blocante;
- Medicamente care afectează tonusul pereților vaselor de sânge - vasodilatatoare, blocante ganglionare, simpatolitice, α-blocante, vasodilatatoare de diferite direcții și altele;
- Medicamente care stimulează alimentarea cu sânge a țesuturilor creierului;
- Medicamente care afectează metabolismul apă-sare;
- Medicamente anti-sclerotice;
- Mijloace care îmbunătățesc proprietățile reologice ale sângelui.
Inafara de medicamente asigurați-vă că prescrieți preparate cu vitamine.
Pe baza analizei stării de sănătate și a dinamicii principalelor procese din țesuturile afectate, medicii dezvoltă o farmacoterapie rațională individuală pentru bolile cardiovasculare.
Condițiile severe ale zonelor afectate ale inimii sau ale vaselor de sânge servesc ca bază pentru decizia intervenției chirurgicale. Cardiomedicina modernă a acumulat suficientă experiență de succes îngrijire chirurgicală chiar si situatii dificile.
Terapia cu exerciții pentru bolile cardiovasculare este arătată tuturor, deoarece oferă o sarcină dozată, întărește rezistența generală a corpului.
O componentă integrală a procesului de terapie fără exacerbare este Tratament spa oferind un sprijin semnificativ pacientului.
Pentru orice boală, un regim echilibrat și supravegherea medicală sistematică sunt importante. Pacientului i se prescrie o schimbare a stilului de viață, în special a sistemului de nutriție. Dieta pentru boli cardiovasculare are ca scop curățarea sângelui de excesul de colesterol, îmbunătățirea pereților vaselor de sânge, afectarea vâscozității sângelui și, de asemenea, reducerea greutății corporale optime. Acest lucru se realizează prin reducerea cantității de alimente grase, bogate în calorii, cancerigene și creșterea volumului de legume, cereale și fructe în alimentația de zi cu zi.
Cu organizarea adecvată a terapiei, regimului, activitate fizica, sistemele de nutriție, un pacient cu o boală cardiovasculară diagnosticată poate duce o viață personală, socială și profesională destul de activă.
Generațiile viitoare vor numi cu siguranță secolul nostru epoca bolilor sistemului cardiovascular. În ceea ce privește prevalența, acestea sunt comparabile doar cu diabetul și oncologia. Boli cardiovasculare- un grup destul de mare de boli, constând din:
- boli cardiace congenitale sau dobândite (defecte ale mușchiului inimii și ventriculilor);
- ateroscleroza, care poate duce la boli coronariene;
- boală de inimă reumatică (afectarea mușchilor inimii);
- miocardită, pericardită, endocardită;
- hipertensiune;
- boli ale acelor vase care furnizează sânge la creier;
- boli ale acelor vase care furnizează sânge la nivelul membrelor (tromboflebită, flebită, varice);
- tromboza venelor adânci la nivelul picioarelor;
- embolie pulmonară.
Dacă nu sunt tratate, aceste boli duc la accidente vasculare cerebrale și atacuri de cord.
Motivele boala cardiovasculara:
- imagine sedentară viață (încărcare insuficientă asupra mușchiului inimii);
- malnutriție, care duce la blocarea vaselor de sânge cu depozite de grăsime;
- suprasolicitare neuro-emoțională, care implică o creștere a nivelului de adrenalină și a tensiunii arteriale.
factori de risc servi:
- Diabet;
- greutate excesiva sau obezitate;
- consumul excesiv de alcool și fumatul.
Ateroscleroza(tulburări ale metabolismului lipidic) provoacă o afecțiune în care inima nu poate face față sarcinii, deoarece arterele coronare sunt afectate, adică apare ischemia. Semnele acestei boli sunt: crize de angină pectorală, dificultăți de respirație, dureri de inimă, umflături. Dacă nu sunt tratate, unele părți ale mușchiului inimii mor, se dezvoltă necroză și cardioscleroză și există riscul unui atac de cord.
După infectarea cu bacterii streptococice, începe amigdalita sau amigdalita, care poate provoca un atac reumatic. Ca urmare, mușchiul și valvele cardiace sunt deteriorate și există riscul de a dezvolta boli de inimă reumatismale. Această boală este cea mai frecventă la copiii și adolescenții care trăiesc în familii defavorizate.
Angina, gripa, bolile fungice duc la un risc de îmbolnăvire miocardită, pericardită, distrofie miocardică sau endocardita. Cardiograma pacientului se modifică, apar murmururi în inimă, arterele coronare sunt afectate. La hipertensiune sunt afectate toate vasele: artere, vene, capilare (presiunea crește imediat în toate).
Abateri în partea sistemului cardiovascular care furnizează sânge la creier, factorul de risc cel mai adesea este ateroscleroza (depunerile de colesterol). Lipoproteinele de joasă densitate se depun pe pereți și formează plăci. Dacă sunt prezente depozite de calciu, plăcile devin progresiv mai dense și se îngustează sau închid lumenul. În timp, acestea se dezintegrează, transformându-se în embolii care înfundă vasele de sânge, inclusiv cele care furnizează sânge la creier.
Un factor de risc suplimentar poate fi osteocondroza, care se deformează discuri intervertebraleîn timp ce constrînge arterele. Defect nutrienți duce la moartea neuronilor.
Simptome de deteriorare a acestor vase: iritabilitate, slăbiciune, înrăutățirea somnului. În absența tratamentului, iritabilitatea este înlocuită cu apatie. Cel mai adesea, bolile sistemului cardiovascular de acest tip se găsesc la persoanele cu hipertensiune arterială, supraponderali și diabet. Fumatul și consumul excesiv de alcool sunt factori suplimentari.
Nu mai puțin periculos ateroscleroza picioarelor. Primul său simptom este durerea la extremitățile inferioare la mers. În timp, se dezvoltă claudicația intermitentă, disconfortul se simte chiar și în repaus. Uneori există o senzație de strângere sau convulsii. Părul cade pe picioare, se formează zone înnegrite ale pielii și se formează ulcere, ceea ce indică blocarea venelor. Dacă este lăsat netratat, procesul se termină cu necroză.
Tromboflebita(tromboza inflamatorie) se caracterizează prin formarea de cheaguri de sânge în venele mari ale picioarelor și pelvisului. Factorii de risc sunt tulburările metabolice, unele boli hepatice, leziunile, edemul și inactivitatea. Simptome de tromboză: greutate în picioare, febră, umflare.
embolie pulmonară Un blocaj în arterele care furnizează sânge la plămâni se numește emboli (cheaguri de sânge). Dacă embolul pătrunde în plămâni, se dezvoltă insuficiență cardiacă, care poate duce chiar la moarte. Dacă embolia este mică, părți separate ale plămânilor mor și se dezvoltă pleurezia.
Boala cardiovasculară apare uneori fără simptome. În astfel de cazuri, primul lor semn poate fi un accident vascular cerebral sau un atac de cord.
Simptome și diagnostic
La ateroscleroza natura simptomelor depinde de localizarea arterelor deteriorate:
- dacă partea din sistemul cardiovascular care furnizează sânge creierului este afectată, atunci membrele superioare și inferioare ale pacientului se amorțeau, mușchii faciali se scufundă, vorbirea devine neclară, adică apar simptome. atac ischemic care, în lipsa asistenței calificate, poate duce la un accident vascular cerebral;
- dacă arterele sunt artere în apropierea inimii, atunci simptomele pot indica angina pectorală;
- dacă arterele picioarelor sunt lezate, apar durere și claudicație intermitentă.
 Dacă o persoană are tromboză venoasă profundă situată pe picioare, atunci picioarele se umflă, există o senzație de căldură. La mers, apare durerea, pielea devine cianotică. Principal Pericol această boală - un cheag de sânge se poate desprinde și ajunge în inimă sau plămâni. Acolo se blochează cel mai adesea, ceea ce provoacă pacientului durere ascuțită, dificultăți de respirație și hemoptizie. Această condiție poate duce la moarte. Pentru diagnosticare, testele garou (pansamente elastice) sunt folosite pentru a determina umplerea venelor.
Dacă o persoană are tromboză venoasă profundă situată pe picioare, atunci picioarele se umflă, există o senzație de căldură. La mers, apare durerea, pielea devine cianotică. Principal Pericol această boală - un cheag de sânge se poate desprinde și ajunge în inimă sau plămâni. Acolo se blochează cel mai adesea, ceea ce provoacă pacientului durere ascuțită, dificultăți de respirație și hemoptizie. Această condiție poate duce la moarte. Pentru diagnosticare, testele garou (pansamente elastice) sunt folosite pentru a determina umplerea venelor.
Bolile sistemului cardiovascular, care se numesc tromboflebite localizate pe suprafața venelor, se caracterizează prin durere ușoară și roșeață a pielii. În plus, pielea devine fierbinte la atingere și, de asemenea, temperatura corpului poate crește. Uneori, piciorul rănit se umflă, se formează foci. Pentru diagnostic, se utilizează ecografie, reovasografie sau ecografie.
Prezența bolii reumatice a inimii este evidențiată prin dificultăți de respirație, insuficiențe ale ritmului cardiac, oboseală generală și durere la nivelul inimii. Medicul efectuează o examinare pentru a identifica umflarea picioarelor și un abdomen mărit. Pacienții se plâng cel mai adesea de dificultăți de respirație și durere la inimă. Apoi un general și analiza biochimică sânge, EKG.
Dacă o persoană are infarct, apoi apar dureri în piept, extinzându-se la umărul și brațul stâng, maxilarul inferior sau înapoi. O persoană nu are suficient aer, este amețită, este acoperită de transpirație rece, fața devine palidă, apare adesea leșinul. La diagnosticare, este prescris un ECG sau o ecografie, analiza generala sânge.
Caracteristica principală accident vascular cerebral- slăbiciune a unei părți a feței, a unui braț și a piciorului. Conștiința pacientului este confuză, vorbirea devine dificilă, vederea se deteriorează, mersul se modifică, coordonarea este pierdută, îl doare capul, poate leșina. Folosit în diagnosticare scanare CTși funcția lombară.
Tratamentul bolilor cardiovasculare
Ateroscleroza este o boală care se dezvoltă lent, al cărei început nu este aproape niciodată surprins. Determinând metodele de tratament, medicul încearcă de obicei să elimine doi factori principali de risc: tulburările metabolice și eliminarea stresului psihic excesiv din viața pacientului. Pentru aceasta, sunt prescrise medicamente care scad nivelul colesterolului, îmbunătățesc compoziția sângelui și întăresc pereții vaselor de sânge.
Este important să treci la o dietă echilibrată, mișcare gimnastică terapeuticăși asigurarea unui timp suficient pentru odihnă.
Dacă pe pereții vaselor se găsesc plăci care interferează cu circulația normală a sângelui, acestea sunt îndepărtate chirurgical.
Bolile cardiovasculare care apar ca urmare a formării emboliilor sunt tratate cu medicamente care reduc coagularea sângelui sub formă de tablete sau injecții. În cazuri avansate, se injectează în venă o substanță care poate dizolva embolul. Uneori se folosește și un filtru cava (care este introdus și într-o venă), care împiedică deplasarea embolului către plămâni și inimă. În plus, medicii prescriu uneori ciorapi compresivi pentru a evita complicațiile.
Tromboflebita în cele mai multe cazuri este tratată în ambulatoriu cu ajutorul metode conservatoare. În primul rând, sunt prescrise medicamente antiinflamatoare nesteroidiene și diluanți ai sângelui. Metodele chirurgicale sunt utilizate dacă nu este posibilă ameliorarea inflamației cu ajutorul medicamentelor. Durata tratamentului este individuală. Până când inflamația este îndepărtată, medicul poate prescrie purtarea unui bandaj, bandaj elastic sau colanti medicali (ciorapi). După îndepărtarea inflamației, kinetoterapie poate fi prescrisă în paralel cu medicamente.
Boala de inimă reumatică este întotdeauna tratată într-un spital cu antibiotice și alte mijloace care elimină inflamația. Cu o formă activă de reumatism, se prescrie penicilină sau eritromicină. Cu o formă latentă, medicamentele antiinflamatoare nesteroidiene și aspirina sau analogii săi sunt suficiente. Aspirina continuă după externarea din spital. Boli cardiovasculare care se dezvoltă ca urmare a anginei sau a altor boli tractului respirator sunt tratate în principal cu penicilină.
 Pentru tratamentul unui atac de cord, pacientul trebuie plasat la terapie intensivă. Terapia constă în analgezice și medicamente care dizolvă sângele și medicamente care reduc tensiune arteriala. După externare, începe reabilitarea - este prescrisă o dietă specială, este necesar să se oprească consumul de alcool și fumat.
Pentru tratamentul unui atac de cord, pacientul trebuie plasat la terapie intensivă. Terapia constă în analgezice și medicamente care dizolvă sângele și medicamente care reduc tensiune arteriala. După externare, începe reabilitarea - este prescrisă o dietă specială, este necesar să se oprească consumul de alcool și fumat.
Tratamentul accidentului vascular cerebral începe chiar înainte de sosirea medicilor. Pacientul trebuie să fie întins pe pat, să ofere acces aer proaspat, măsurați presiunea, ajutați la vărsături. Această boală necesită spitalizare imediată timp de cel puțin două săptămâni. În funcție de severitatea bolii, se folosesc tablete, injecții sau trombolize. Scopul principal este dizolvarea cheagului care a provocat accidentul vascular cerebral. Dacă tensiunea arterială ridicată este cauza accidentului vascular cerebral, primul pas este să o scădeți.
După un accident vascular cerebral, la pacienți, memoria este cel mai adesea redusă, vorbirea este tulburată, mișcările brațelor și picioarelor sunt limitate, prin urmare, este necesară o perioadă destul de lungă de reabilitare. Rudele ar trebui să oblige pacientul să elimine factorii de risc care contribuie la dezvoltarea unui accident vascular cerebral recurent: ar trebui să se miște mai mult, să renunțe la fumatul activ și pasiv și la consumul de alcool. Pentru a restabili vorbirea, cel mai adesea este implicat un logoped.
Aproape toate bolile cardiovasculare pot fi prevenite urmând câteva reguli simple:
- a sustine greutate normală corp;
- dezvoltați o dietă fără grăsimi animale, sare și zahăr;
- efectuați în mod regulat exerciții fizice simple;
- abține-te de la fumat;
- tratați angina și gripa în timp util.
Informații suplimentare
Nu toți oamenii știu cum au fost tratați pentru o anumită boală. La întrebarea ce pastile au luat cândva pentru gastrită, pielonefrită sau durere de dinți, mulți răspund ceva de genul: „Ei bine, sunt rotunde, verzi”... Poate că nici nu-și amintesc numele!
Pacienții cardiaci sunt un grup de pacienți care, de regulă, își amintesc clar cu ce medicamente sunt tratați. Mai mult, de obicei, ei cunosc nu numai numele, ci și dozele de medicamente. Ideea este că tratament medicamentos solicitate de acesti pacienti. Majoritatea bolilor asociate cu afectarea inimii nu se recuperează complet, ele sunt controlate doar prin medicamente și stil de viață, atingând maximum bunastare si prognostic favorabil.
Tratamentul bolilor cardiovasculare (BCV) este o întreprindere destul de complexă, de succesul căreia sunt responsabili atât medicul, cât și pacientul. Despre cum sunt tratate aceste boli vom vorbi mai jos.
Ai probleme cu inima? Treceți un control pentru prezența bolilor cardiovasculare în sanatoriul "Barvikha"! Sondajul va dura minim. De asemenea, invităm și pacienții cu boli de inimă existente programe de reabilitare cardiacă. Pentru întrebări și pentru a face o programare, sunați la 8 925 642 52 86.
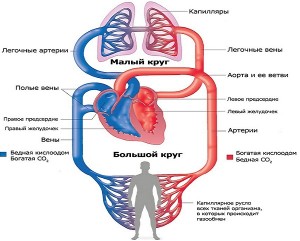
Structura sistemului cardiovascular
Cordial- sistem vascular constă din două „unități” structurale principale: aceasta este inima însăși, a cărei funcție principală este de a asigura mișcarea sângelui prin vase și vasele care transportă sângele prin corp și oferă oportunitatea oxigenului și nutrienților să fie primit de fiecare celulă a corpului.
Inima umană este formată din patru camere (două atrii, doi ventricule), care, datorită sistemului de conducere, se contractă ritmic și într-o anumită ordine. Supapele sunt situate între camere, vase mari curg în sau din fiecare cameră a inimii. Ordinea de contracție a camerelor inimii și funcția de delimitare a valvelor asigură un flux sanguin intracardiac eficient și capacitatea inimii de a funcționa ca o pompă puternică, distilând sânge în tot corpul.
Vasele sunt împărțite în trei tipuri principale: artere (care transportă sângele din inimă), venele (transportă sângele către inimă) și capilare (oferă microcirculația în țesuturi). Vasele variază ca mărime. Cea mai mare dintre ele - aorta - la gură are un diametru de 3,0-3,5 cm, iar lumenul celor mai mici capilare are doar câțiva micrometri în diametru. (Apropo, fapt interesant: dacă ar fi posibil să se extragă toate capilarele din corpul unei persoane și să le întindă într-un „fir”, acest fir ar putea înfășura globul de 2,5 ori).
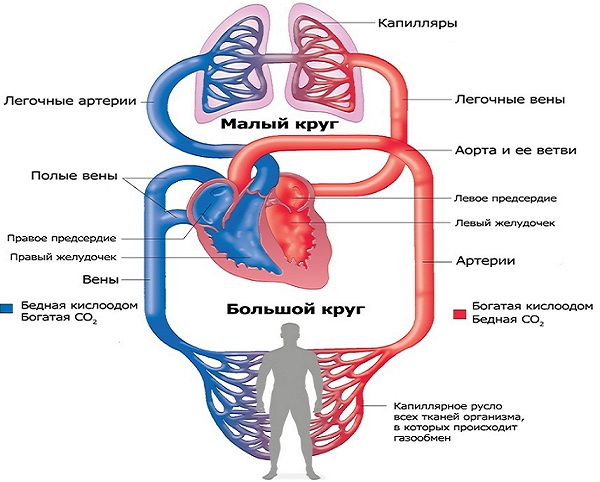 Sângele se deplasează prin corp într-o direcție strict definită. Vena cavă se varsă în atriul drept și poartă sânge venos din majoritatea organelor corpului. Acest sânge aproape nu conține oxigen, dar este suprasaturat cu dioxid de carbon și alte produse metabolice.
Sângele se deplasează prin corp într-o direcție strict definită. Vena cavă se varsă în atriul drept și poartă sânge venos din majoritatea organelor corpului. Acest sânge aproape nu conține oxigen, dar este suprasaturat cu dioxid de carbon și alte produse metabolice.
Se deplasează în ventriculul drept și apoi este ejectat din acesta în artera pulmonară. Se ramifică și trece în capilarele pulmonare. În plămâni, acest sânge scapă de dioxidul de carbon și metaboliții volatili, este saturat cu oxigen și devine arterial.
Apoi este colectat în venele pulmonare mărite (cea mai mare dintre ele - patru) și se toarnă în atriul stâng. După aceea, intră în ventriculul stâng și este ejectat în aortă, de unde merge, transportând oxigen, către aproape toate organele. Arterele care se ramifică din acesta se rup în capilare, se adună în vene și, în final, formează vena cavă superioară și inferioară, care, așa cum am menționat deja, merg în atriul drept.
Deci există un proces continuu de circulație a sângelui, care curge în două cercuri. cerc mareîncepe din ventriculul stâng și se termină cu atriul drept, „misiunea” sa este de a satura organele și țesuturile cu oxigen și de a colecta produse metabolice din acestea. Cel mic începe cu ventriculul drept și se termină cu atriul stâng, este conceput pentru a curăța sângele de produse metabolice, inclusiv dioxid de carbon, și a-l satura cu oxigen, adică semnificația sa este de a pregăti sângele pentru recirculare ulterioară.
Boli ale sistemului cardiovascular
În orice parte a sistemului cardiovascular, pot apărea tulburări care duc la bolile acestuia și chiar și defectele altor organe pot avea un efect negativ asupra inimii și vaselor de sânge.
Cele mai frecvente sunt următoarele boli:
- angină pectorală
- infarct miocardic
- Insuficienta cardiaca
- Miocardită
- Aritmii
- hipertensiune arteriala
- Endocardita
- Defecte cardiace etc.
Ele se bazează pe diferite mecanisme patologice:
- Încălcarea circulației coronariene - o scădere a fluxului sanguin către miocard, care provoacă lipsa de oxigen a acestuia și modificări ireversibile ale mușchiului inimii;
- Tulburări ale „permeabilității” valvelor, în urma cărora fie fluxul de sânge prin ele este dificil, fie încetează să-și îndeplinească funcția de delimitare;
- Încălcări ritm cardiac;
- Incapacitatea inimii de a pompa complet sânge prin corp etc.
Diverse combinații de cauze, factori de risc și mecanisme patologice, abundență forme diferite boli de inima, caracteristici boli concomitente- toate acestea determină necesitatea unei abordări individuale a tratamentului inimii. Pentru terapie, se poate folosi un număr mare de medicamente, care sunt prescrise pacienților în anumite combinații.
Cum să tratezi bolile cardiovasculare? Medicamente de bază
 Pentru terapie medicamentoasă sunt utilizate următoarele grupe de medicamente:
Pentru terapie medicamentoasă sunt utilizate următoarele grupe de medicamente:
Nitrați. Medicamentele din acest grup sunt prescrise pentru a se extinde vasele coronareși reduce ischemia miocardică. Ele sunt utilizate în principal pentru angina pectorală. Mai mult, nitrații au acțiune rapidă (sub formă de tablete, spray-uri, de exemplu, nitroglicerină, nitrospray, nitromint) și cu acțiune prelungită (diferiți forme de dozare pe bază de izosorbid mono- şi dinitrat). Un efect secundar comun al nitraților este durere de capîn plus, pe fondul aportului lor, tensiunea arterială poate scădea.
Agenți antiplachetari. Acest grup important de medicamente este utilizat în bolile coronariene. Sunt numiți pentru toți forme de boală coronariană, cu defecte, după intervenție chirurgicală pe cord, dacă operația a fost efectuată din cauza bolii coronariene. Ele previn agregarea trombocitelor, adică împiedică formarea cheagurilor de sânge. Cel mai adesea în cardiologie se folosesc medicamente pe bază de aspirină în doză mică, uneori se utilizează și ticlopidina.
Cel mai frecvent efect secundar al aspirinei este gastropatia indusă de medicamente. Pentru a proteja stomacul, pacienților li se oferă agenți antiplachetari cu acoperire enterică.
Anticoagulante. Ele reduc coagularea sângelui, adică au o capacitate anticoagulantă. Anticoagulantele sunt fie directe (heparină, fraxiparină, enoxaparină) fie indirecte (warfarină). Se folosesc ca în bolile acute (infarct miocardic, angină instabilă, toate formele fibrilatie atriala), și în alte situații (de exemplu, după implantarea unei valve cardiace artificiale). În prezent, se distinge un grup de așa-numitele noi anticoagulante orale, care includ dabigatran, rivaroxaban, apixaban.
Beta-blocante. Medicamentele din acest grup blochează receptorii beta-adrenergici ai inimii și vaselor de sânge, datorită cărora apar unele efecte clinice benefice. Ritmul cardiac scade, cererea miocardică de oxigen scade, iar tensiunea arterială scade. Beta-blocantele sunt cu acțiune scurtă (atenolol, tartrat de metoprolol) și cu acțiune prelungită (succinat de metoprolol, bisoprolol, nebivolol, betaxolol), neselective (propranolol) și selective (bisoprolol). Aceste medicamente sunt utilizate pentru angina pectorală, atac de cord, hipertensiune arterială etc. Beta-blocantele sunt contraindicate în anumite boli respiratorii ( astm bronsic, BPOC), deoarece cresc obstrucția bronșică.
Blocante ale canalelor de calciu. Acestea includ un grup de medicamente destul de eterogene (verapamil, nifedipină, amlodipină). Unele dintre ele sunt utilizate pentru aritmii (de exemplu, verapamilul este utilizat pentru tahicardia supraventriculară), unele sunt utilizate în principal în lupta împotriva hipertensiunii arteriale (inclusiv hipertensiunea pulmonară).
Diuretice. Diureticele sau medicamentele diuretice sunt împărțite în mai multe subgrupe în funcție de mecanismul de acțiune. Acestea includ furosemid, torasemid, hipotiazidă, indapamidă, veroshpiron și alți agenți. Ele sunt utilizate pentru edem pulmonar, insuficiență cardiacă congestivă, hipertensiune arterială și alte afecțiuni, sunt prescrise pentru a elimina lichidul din organism. Luarea multor diuretice amenință să provoace tulburări electrolitice deci aceste medicamente sunt prescrise cu prudență.
inhibitori ai ECA. Sunt utilizate în tratamentul bolii coronariene, insuficienței cardiace cronice, hipertensiunii arteriale. De asemenea, utilizarea lor este indicată pentru infarctul miocardic și insuficiența cardiacă, acestea fiind recomandate pentru a reduce remodelarea inimii (adică pentru a preveni apariția modificărilor structurale ireversibile ale acesteia). Medicamentele sunt contraindicate în stenoza arterei renale.
Blocante ale receptorilor de angiotensinăII(valsartan, telmisartan) - Acestea sunt medicamente legate de grupul anterior. De asemenea, ajută la scăderea tensiunii arteriale. Uneori sunt utilizate la pacienții cu efecte secundare la inhibitorii ECA.
medicamente hipolipemiante. Principalele medicamente hipolipemiante utilizate astăzi sunt statinele (atorvastatina, rosuvastatina, simvastatina) și fibrații (fenofibratul). Ele ajută la reducerea nivelului sanguin al colesterolului și al fracțiunilor acestuia – principalii „vinovați” ai aterosclerozei, care duc la boli de inimă. Luarea acestor medicamente nu dă un efect clinic tangibil (adică pacientul nu simte o îmbunătățire clară a stării sale), dar îmbunătățesc prognosticul bolii și ajută la prelungirea vieții pacienților.
Medicamente antiaritmice. Acest grup mare include multe mijloace diferite, unite în cinci clase. Sunt utilizate pentru diferite aritmii cardiace, fie singure, fie în combinație între ele. Medicamentele din grupele de mai sus, de exemplu, beta-blocantele și antagoniștii de calciu, au o anumită activitate antiaritmică.
glicozide cardiace. Sunt prescrise pentru insuficiență circulatorie, uneori - pentru boli cardiovasculare acute, însoțite de o mică eliberare de sânge de către inimă. Glicozidele cresc puterea și eficiența contracțiilor inimii.
Alte tratamente pentru boli cardiovasculare
Pe lângă medicamentele în tratamentul bolilor cardiovasculare loc grozav luați alte mijloace și metode de tratament. Dieta, kinetoterapie, exercițiile de kinetoterapie sunt de mare importanță.
Când tratament complex cu utilizarea tuturor măsurilor de mai sus nu pot îmbunătăți starea pacientului, recurg la intervenții chirurgicale. Mod operațional poate trata tulburările circulației coronariene (chirurgie stentarea, operatie de bypass), defecte valvulare ( implantarea valvei artificiale, valvuloplastie etc.), aritmii cardiace ( ablația cu radiofrecvență) etc.
 După operație, tratament boli acute inimi ( infarct miocardic, angină instabilă), precum și în bolile cronice ale sistemului cardiovascular ( boală cardiacă ischemică, insuficienta cardiaca cronica) Pacienții sunt sfătuiți să efectueze reabilitare cardiacă. Reabilitarea pentru boli de inimă este un program special de două sau trei săptămâni tratament de reabilitareîn modurile de crutare, de crutare-antrenament sau de antrenament.
După operație, tratament boli acute inimi ( infarct miocardic, angină instabilă), precum și în bolile cronice ale sistemului cardiovascular ( boală cardiacă ischemică, insuficienta cardiaca cronica) Pacienții sunt sfătuiți să efectueze reabilitare cardiacă. Reabilitarea pentru boli de inimă este un program special de două sau trei săptămâni tratament de reabilitareîn modurile de crutare, de crutare-antrenament sau de antrenament.
Cu ajutorul ei, este posibil să obțineți cea mai bună bunăstare posibilă a unei persoane, creșteți-i abilităților fizice, schimbări obiective pozitive în stat. Reabilitarea competentă prelungește viața unei persoane și îmbunătățește calitatea acesteia.
Remedii populare în tratamentul bolilor cardiovasculare
Există un strat extins de pacienți care, pentru orice boală, încearcă să recurgă la metode Medicină alternativă. Unii oameni practică tratament homeopat boli ale sistemului cardiovascular, alții predică practici meditative. Alții cred că mierea, mugurii de păducel sau de pin în bolile inimii și ale vaselor de sânge sunt cei mai buni cele mai bune remedii. Adepții practicilor alternative se referă adesea la faptul că metodele lor au fost folosite de mii de ani și că „vârsta” lor este, într-o oarecare măsură, o măsură a calității de neegalat.
Cu toate acestea, trebuie înțeles că, în primul rând, oamenii erau tratați cu ierburi, produse apicole și alte „resurse naturale” în primul rând pentru că nu aveau acces la utilizarea unor mijloace eficiente și eficiente. mijloace moderne, pe care medicina oficială o folosește acum. În al doilea rând, rezultatele utilizării vechilor metode nu sunt în mod clar cele mai bune. Efectul multor remedii „naturale” este foarte slab, unele dintre ele sunt în general inutile, iar unele sunt complet dăunătoare.
Desigur, printre diversele metode netradiționale nu există unele fără speranță. Unele dintre ele pot fi aplicate în practică (citiți mai multe despre asta în articolele „ Tratament alternativ al anginei pectorale», « Tratament alternativ al IHD», « Tratament alternativ al atacului de cord"). Dar ca înlocuitor pentru medicamente, operații, dietă, exerciții fizice și calea cea buna nu vor trăi niciodată.
Vrei să-ți examinezi sistemul cardiovascular? Un program complet și rapid de diagnosticare al sanatoriului Barvikha vă va ajuta să aflați despre problemele dumneavoastră de sănătate. Cardiologi cu experiență, cel mai bun echipament de diagnostic, un laborator bine echipat vă vor permite să determinați prezența și severitatea bolilor de inimă în cel mai scurt timp posibil.
Sau poate ai fost deja diagnosticat și vrei să-ți îmbunătățești starea de bine? În acest caz, sanatoriul te invită la cardioreabilitare. Un program personalizat de reabilitare te va ajuta să te simți mult mai bine, să devii mai activ, să scapi de obiceiurile proaste, să normalizezi greutatea și să dobândești cunoștințe neprețuite despre cum să-ți planifici corect stilul de viață.
Pune întrebări și înscrie-te pentru diagnosticare sau reabilitare cardioîn sanatoriul „Barvikha” puteți suna la 8 925 642 52 86.
Bolile cardiovasculare ocupă primul loc în ceea ce privește morbiditatea și mortalitatea în aproape toate țările lumii. Această conducere tristă se datorează mai multor factori, inclusiv alimentația proastă, ecologia proastă, imagine greșită viaţă. Nu e de mirare că multe tulburări cardiovasculare sunt numite boli ale civilizației.
Sistemul nostru cardiovascular este reprezentat de inimă și vasele de sânge. Sună ca o tautologie primitivă, dar este adevărat.
Inima omului include
- Patru camere sau cavități - atria dreaptă și stângă, ventricule
- Sistemul de conducere care asigură ritmul și succesiunea normală a bătăilor inimii
- Membrana interioară care căptușește interiorul cavității inimii este endocardul.
- Valve ale inimii care separă camerele inimii și împiedică refluxul sângelui
- Strat mijlociu, muscular - miocard
- Membrană exterioară, sac cardiac - pericard
- Arterele cardiace (coronare) care alimentează țesuturile inimii.

Sistemul vascular este reprezentat de două cercuri de circulație a sângelui - mare și mic. Cercul cel mare oferă organe și țesuturi sânge arterial cu oxigen și iau dioxid de carbon.
Sistemul vascular include artere și vene de calibru mare sau mediu, artere și vene mici (arteriole și venule), precum și cele mai mici vase - capilare.
În capilare are loc schimbul de gaze între sânge și țesuturi, iar sângele arterial se transformă în sânge venos.
Oricare dintre legăturile de mai sus ale sistemului cardiovascular poate fi afectată. Cel mai adesea, următoarele mecanisme patologice stau la baza bolilor cardiace și vasculare:
- Malformații congenitale
- Procese inflamatorii
- Infecții - bacteriene, virale, fungice
- Modificări ale tonusului vascular
- Tulburări metabolice generale care duc la modificarea echilibrului acizilor, alcalinelor, electroliților
- Modificări ale coagularii sângelui
- Blocarea lumenului vascular.
În majoritatea situațiilor clinice, există o combinație de unul sau mai multe mecanisme patologice.
Boli
O clasificare convenabilă și acceptabilă a bolilor cardiovasculare nu a fost încă adoptată. Aparent, acest lucru se datorează varietății de cauze și manifestări ale acestor boli.
ICD ( clasificare internationala boli) este greoaie și dezvoltată mai mult pentru statistică decât pentru rezolvarea problemelor practice.
Nu are sens să enumerați complet toate bolile - sunt prea multe și majoritatea sunt rare. Dar unele încălcări merită menționate:

Ischemia este o încălcare a alimentării cu sânge a unui anumit organ și modificări patologice în acesta care s-au dezvoltat din acest motiv. În centrul IHD se află dificultatea circulației sângelui prin arterele coronare din cauza blocării acestora de către plăcile aterosclerotice și cheaguri de sânge. IHD se manifestă prin angina pectorală. Cu ischemie prelungită, mușchiul inimii moare - se dezvoltă infarctul miocardic.

Semnul principal este creșterea tensiunii arteriale peste 140/90 mm. rt. Artă. Valoarea presiunii arteriale depinde în mare măsură de starea tonusului vascular arterial, de volumul sângelui circulant și de activitatea inimii. Aceste funcții sunt reglementate de anumite structuri ale creierului, organe Sistemul endocrin. Hipertensiunea arterială se dezvoltă atunci când această reglare este perturbată și, la rândul său, în timp duce la modificări ireversibile ale diferitelor organe.
.

Această condiție poate fi pe deplin atribuită atât bolilor neurologice, cât și bolilor cardiovasculare. Creierul este afectat, dar cauza este o încălcare a circulației sângelui prin vasele cerebrale (creierului). Această încălcare se poate manifesta în două moduri, în legătură cu care se disting accidentul vascular cerebral hemoragic și ischemic.
La accident vascular cerebral ischemic vasul este înfundat cu o placă aterosclerotică, după care se dezvoltă ischemia în partea corespunzătoare a creierului. La infarct hemoragic din cauza unei încălcări a integrității vasului de sânge, sângele este turnat în creier.
Tulburări ale ritmului cardiac (aritmii).

Pentru ca hemodinamica să fie asigurată la nivelul corespunzător, inima trebuie să se contracte cu o anumită secvență și frecvență - mai întâi, atriile expulzează sângele în ventriculi, iar din ventriculi pătrunde în vase mari - aorta și artera pulmonară. Acest lucru se realizează prin trecerea normală a unui impuls nervos prin sistemul de conducere al inimii.
O serie de factori patologici duc la blocarea impulsului sau la formarea de impulsuri extraordinare anormale care împiedică contractilitatea miocardică normală. Aceasta este esența aritmiilor, iar unele dintre ele sunt periculoase nu numai pentru sănătate, ci și pentru viață.

Ele pot fi congenitale și dobândite. In aceste conditii, predominant aparatul valvular are de suferit. Deși unii defecte congenitale pe lângă afectarea valvulară, acestea se manifestă prin neînchiderea septurilor dintre atrii, ventriculi, precum și mesaje anormale între aortă și artera pulmonară.
Deteriorarea supapei poate lua forma insuficienței, atunci când foilele supapei nu se închid complet și stenoza - îngustarea deschiderii supapei. În toate aceste cazuri, circulația sângelui în toate sistemele corpului este perturbată.

Acest termen se referă la un complex de modificări negative ale inimii cu reumatism. Această boală apare cu afectarea majorității organelor și structurilor anatomice. Dar articulațiile și inima suferă cel mai mult. În cazul bolii reumatismale de inimă, împreună cu defecte valvulare, se dezvoltă inflamația miocardului - miocardită.
Cu miocardită modificări inflamatoriiîn mușchiul inimii duc la inhibarea contractilității acestuia. Aceasta se manifestă prin scăderea funcției de pompare a inimii și dezvoltarea insuficienței cardiace. În unele cazuri, situația este agravată de adăugarea de pericardită - inflamație a pericardului.
Pericardul este reprezentat de două membrane, între care se află un spațiu în formă de fante. În cazul pericarditei, lichidul se acumulează în acest spațiu, ceea ce agravează și mai mult tulburările circulatorii existente.
Tromboembolismul arterei pulmonare (TELA).

în vene extremitati mai joase, unele procese inflamatorii și staza sângelui duc la tromboză. În timp, cheagurile de sânge rezultate se pot desprinde. În acest caz, trombul acționează ca un embol - o formațiune patologică care înfundă lumenul vascular.
Prin vena cavă inferioară, un tromb embol este trimis în atriul drept, în ventriculul drept și de acolo în artera pulmonară, ale cărei ramuri se ramifică în țesut pulmonar.
De remarcat că artera pulmonară este o denumire incorectă, un tribut adus tradiției când toate vasele care părăseau inima se numeau artere. De fapt, este o venă, deoarece sângele venos curge prin ea.
Ocluzia completă prin embolie a trunchiului principal artera pulmonara- 100% moarte instantanee. Blocarea ramurilor sale este extrem de dificilă și este, de asemenea, însoțită de tulburări circulatorii și respiratorii grave.

Aceasta este o patologie cardiacă, dar cu implicarea țesutului pulmonar. Edemul pulmonar se dezvoltă din cauza insuficienței cardiace, mai precis, o scădere a contractilității ventriculului stâng.
Insuficiența cardiacă ventriculară stângă duce la stagnarea sângelui în circulația mică, pulmonară. În același timp, presiunea în vasele cercului mic crește atât de mult încât plasma sanguină transpira în lumenul alveolelor pulmonare.
Această efuziune lichidă face spumă atunci când inspiri - uneori iese spumă din gură. La fel ca PE, edemul pulmonar este o afecțiune extrem de periculoasă care necesită măsuri urgente pentru eliminarea acestuia.
.

Un conținut crescut de colesterol cu densitate scăzută și foarte scăzută duce la depunerea acestuia pe pereții arterelor sub formă de plăci aterosclerotice. Aceste plăci blochează lumenul vascular. În acest caz, fluxul sanguin este perturbat și ischemia se dezvoltă în zonele anatomice corespunzătoare.

niste procese patologice, inclusiv ischemia și inflamația, sunt complicate de moartea fibrelor miocardice individuale. Zonele moarte ale miocardului sunt înlocuite cu țesut conjunctiv - sunt sclerozate. Acest lucru duce la o scădere a contractilității miocardice.
Ultimele două afecțiuni, ateroscleroza și cardioscleroza, nu sunt boli independente. Acestea sunt sindroame (complexe de modificări negative, simptome) care însoțesc alte boli ale inimii și ale vaselor de sânge. Aceste boli pot fi, de asemenea, combinate și se agravează reciproc.
De exemplu, ateroscleroza arterelor coronare este principala cauză a bolii coronariene. Ischemia miocardică poate duce la un atac de cord. Un atac de cord este adesea complicat de aritmii și edem pulmonar. Combinație de diferite tulburări cardiovasculare formează adesea un cerc vicios închis. Rupând acest cerc, ieșirea din impas este posibilă numai cu ajutorul unui tratament complex în timp util.
Enciclopedie mișcări terapeutice la diverse boli Oleg Igorevici Astașenko
Cele mai frecvente boli ale sistemului cardiovascular
Destul de des, medicii remediază acest lucru stare patologică, în care există o încălcare a frecvenței, ritmului sau secvenței bătăilor inimii. Acestea sunt aritmii care fac parte dintr-un grup mare și foarte greu de diagnosticat de boli cardiace.
Aritmiile se pot prezenta ca tahicardie(frecvență cardiacă crescută până la 100 de bătăi pe minut), bradicardie(ritm cardiac lent la 40 de bătăi pe minut), extrasistole(contracții premature), fibrilatie atriala(dezorganizarea activității ritmice) etc.
Aritmia poate fi rezultatul unor boli ale mușchiului inimii, nevroze, malformații ereditare, intoxicație cu alcool și nicotină, etc. Majoritatea aritmiilor pot fi tratate dacă cauza de bază a bolii este eliminată.
Ateroscleroza
Ateroscleroza este boala cronica caracterizată prin deteriorarea pereților vaselor de sânge. Boala se bazează pe tulburări ale metabolismului proteinelor și grăsimilor (în primul rând metabolismul colesterolului). Ateroscleroza se manifesta prin faptul ca peretele vascular este impregnat cu proteine si lipide, urmata de dezvoltarea unor modificari reactive in jurul acestor depozite.
aceasta boala cronica arterelor, ducând treptat la îngustarea lumenului lor. Ca urmare, fluxul de sânge prin arteră devine dificil. Aceasta înseamnă că fluxul de sânge prin artera unui organ care lucrează intens devine insuficient atunci când apare ateroscleroza în acesta, ceea ce limitează semnificativ funcționalitatea organului.
Practic, ateroscleroza se observă la persoanele supuse unui stres frecvent și prelungit. Contribuie la dezvoltarea aterosclerozei și diabetului zaharat, obezității, gutei, colelitiazași unele trăsături ale caracterului unei persoane (anxietate, suspiciune, timiditate etc.). Dar uneori predispoziția la apariția aterosclerozei poate fi și ereditară.
În zonele peretelui arterial afectate de ateroscleroză, acumulări de colesterol se găsesc întotdeauna împreună cu celulele țesutului cicatricial. LA corpul uman colesterolul face parte din compușii proteici care pătrund ușor în peretele vasului. Factorul care accelerează evoluția bolii este creșterea concentrației de colesterol în serul sanguin.
Este în general acceptat că ateroscleroza este asemănătoare unei propoziții - ireversibilă și inevitabilă. Cu toate acestea, acesta nu este cazul. Ateroscleroza este capabilă să sufere o dezvoltare inversă! În acest caz, colesterolul părăsește arterele, este absorbit, iar zonele deteriorate din peretele vascular se vindecă. Uneori, vasele deteriorate sunt complet restaurate. Prin urmare, după „a primit un diagnostic”, nu trebuie să renunți, trebuie să acționezi. Dar, desigur, să acționeze corect și cu atenție, ținând cont de faptul că măsura trebuie respectată în tratament.
Modificările peretelui vascular apar ca urmare a tulburărilor de funcționare a mecanismelor complexe nervoase, hormonale și a altor mecanisme biochimice care controlează activitatea sistemului cardiovascular uman. Defalcarea acestor mecanisme de reglementare are loc sub sarcini naturale, dar insuportabile pentru ele. Încălcare operatie normala funcția de reglare nervoasă apare în primul rând sub influența factorilor mediu inconjurator: ritm intens de viață, zgomot, unele condiții specifice de lucru etc. Supratensiune sistem nervosînsoțită invariabil de o activitate excesivă a inimii și a sistemului vascular.
În plus, factorii care contribuie la apariția și dezvoltarea aterosclerozei și, în consecință, a bolii coronariene sunt, după cum sa menționat deja, un stil de viață sedentar, excesul de nutriție cu cantitate mare grăsimi și carbohidrați, încălcarea echilibrului de vitamine și microelemente al alimentelor, fumatul, excesul de greutate. Plenitudinea, printre altele, generează o creștere a concentrației de grăsimi în sânge și ficat, ceea ce îngreunează deja resorbția depozitelor (placi) aterosclerotice și, dimpotrivă, contribuie la acumularea acestora.
Foarte des ateroscleroza se dezvoltă în arterele coronare ale inimii. Boala cauzată de scleroza coronariană este considerată independentă și se numește boală coronariană. Boala se dezvoltă lent, uneori de zeci de ani. Se caracterizează printr-un curs ondulat: perioadele de exacerbare a bolii sunt urmate de perioade de calm - remisie.
Nu este greu de înțeles că încălcarea aprovizionării cu sânge devine din ce în ce mai gravă, iar fluxul de sânge către inimă este insuficient, nu este dificil: există disconfort pe tot corpul, dureri de cap, dureri de inimă, de picioare.
Dar nici în acest caz, nu totul este atât de sumbru, deoarece sistemul vascular are un mare potențial pentru restabilirea alimentării normale cu sânge, perturbat de ateroscleroză și de complicațiile acesteia. De exemplu, dacă este necesar, sunt deschise căi giratorii de alimentare cu sânge a organului, vasele învecinate, „curate” sunt conectate la lucru. Desigur, o astfel de transformare pat vascular ia timp. Pentru a accelera procesul, veți avea nevoie de o nutriție specială cu cantitate crescută vitamine, în special vitamina E.
Flebeurism
Varicele este o boală a venelor, se dezvoltă treptat, fiind afectate în principal venele subcutanate. Dezvoltare varice venele din picioare contribuie la dificultatea scurgerii sângelui din cauza blocării (trombozei) venei de către un cheag de sânge ca urmare a șederii prelungite pe picioare. Extremitățile inferioare sunt cel mai frecvent afectate. În acest caz, venele dilatate sunt translucide sau se umflă sub piele sub formă de vene varicoase sinuoase. În procesul de dezvoltare a bolii, pe piele în zonele afectate apar pete maro închis și maro. Malnutriția cutanată poate duce în cele din urmă la apariția ulcerelor trofice.
Varicele sunt mai frecvente în rândul femeilor și există mai multe motive pentru aceasta. Femeile sunt mai predispuse decât bărbații să fie supraponderali, ceea ce este periculos pentru sănătate. În special, greutatea suplimentară este cea care pune presiune pe picioare, iar acest lucru slăbește peretele venos. Multe femei trebuie să petreacă toată ziua în picioare, deoarece acest lucru este cerut de ei activitate profesională. Profesorii, frizerii și vânzătorii sunt tot timpul la muncă. Ei, ca nimeni altcineva, riscă ca venele din picioare să nu reziste la greu activitate fizica. În plus, în dorința lor de a arăta „sută la sută”, sau, după cum spun americanii, un milion de dolari, femeile uită adesea de sănătate și se gândesc doar la frumusețea exterioară.
Varicele trec prin șapte etape în dezvoltarea lor.
Primul stagiu. In aceasta perioada semne externe nu, dar greutatea din picioare mă îngrijorează.
A doua faza. Apar coroane mici, plase. În această perioadă, crampele nocturne ale mușchilor gambei pot deranja.
A treia etapă. Simptomelor stadiilor anterioare li se alătură modificări vizibile - vene dilatate.
Etapa a patra. Există umflături pe picioare care nu dispar după odihnă.
Etapa a cincea. Tibiele capătă o nuanță maro închis, apare dermatita.
a șasea etapă. Varice foarte avansate. Se caracterizează prin ulcere care se vindecă în timp.
a șaptea etapă. Dezvoltarea ulcerelor persistente (trofice), de obicei la nivelul picioarelor inferioare.
Exista boli periculoase cauzate de varice și distrugerea pereților vase de sânge din cauza altor boli.
Tromboflebita- inflamatia peretelui venei cu formarea unui tromb care ii astupa lumenul. Tromboflebita poate apărea atunci când este deteriorată peretele vascular, inflamația sa, cu o încetinire a fluxului sanguin, cu modificarea compoziției sale. Cea mai frecventă este tromboflebita atât a venelor profunde, cât și a celor superficiale ale extremităților inferioare. Adesea, tromboflebita este o complicație după naștere, diverse operații, boli infecțioase. Semne inițiale tromboflebită - dureri de rupere și tragere în mușchii gambei, durere la strângerea acestor mușchi cu mâinile, umflare, în special cu afectarea venelor profunde. Tromboflebita venelor superficiale se caracterizează prin sigilii dureroase cu roșeață a pielii de-a lungul venelor. Distrugerea purulentă a unui cheag de sânge și răspândirea infecției prin fluxul sanguin se numește tromboflebită septică. poate curs cronic tromboflebită cu exacerbări periodice.
Embolie- transferul cu fluxul sanguin al așa-numitelor embolii - particule care se pot bloca în lumenul vaselor de sânge și provoacă blocarea acestora. Tulburările circulatorii sunt agravate de spasmul vascular reflex și tromboza secundară.
Tromboză- procesul de formare a unui cheag de sânge, care duce la dificultăți sau la oprirea completă a fluxului sanguin. Un tromb este un cheag de sânge care se formează în viață în vasele de sânge. Dezvoltarea trombozei este facilitată de deteriorarea peretelui vascular, încetinirea fluxului sanguin, coagulabilitatea crescută și vâscozitatea sângelui.
Ulcer varicos – ulcer trofic, un ulcer cutanat, care se formează, de regulă, pe piciorul inferior cu varice grav neglijate. Ulcerul varicos se formează din cauza edemului,
numită stagnare a sângelui și distrugerea în continuare a țesuturilor afectate.
Diabet- provoacă distrugerea nu numai a pereților venosi, ci și a pereților arteriali, este periculos cu edem sever, care poate provoca cangrenă.
Vene varicoase pe stadii târzii Este tratată numai chirurgical, așa că este atât de important să ne angajăm în prevenirea acestei boli. Cu cât vei observa mai devreme vene varicoase și vei începe să lupți cu ea, cu atât mai eficientă va fi această luptă. Amintiți-vă că șansele dvs. de a face vene varicoase cresc dacă ruda dvs., cum ar fi mama sau bunica, suferă de această boală. Boala varicoasa este ereditar în 60-85% din cazuri. Dacă te încadrezi în acest grup de risc, atunci prevenirea trebuie începută fără a aștepta să apară primele simptome.
Pentru a nu rata debutul bolii, trebuie să monitorizați cu atenție starea picioarelor. În caz contrar, riscăm să pierdem momentul în care încă se poate preveni dezvoltarea bolii, pentru a evita intervenție chirurgicală sau tratament pe termen lung. Pentru a face acest lucru, trebuie să știți bine care sunt semnele stadiului inițial al bolii și care sunt factorii de risc care pot provoca această boală în noi, rudele și prietenii noștri.
Principalele semne ale stadiului inițial al bolii:
durere la nivelul picioarelor;
senzație de căldură și arsură în picioare de-a lungul venelor;
greutate în picioare;
umflarea picioarelor seara;
crampe nocturne la picioare;
vene dilatate;
întunecarea și îngroșarea pielii picioarelor;
ulcere trofice.
Cauzele varicelor:
încălțăminte tocuri(4–5 cm și mai sus);
blugi foarte stramti, colanti stramti, curele stramte;
poză lungă „picior la picior”;
de lungă durată;
supraponderal;
băi fierbinți, saune, băi;
supraîncălzire la soare;
leziuni ale picioarelor;
antrenament de forță, sarcini grele;
creșterea dozei de hormoni, contraceptive;
lung (ore) stând la desktop, computer.
Hipertensiune
Una dintre cele mai frecvente boli ale sistemului cardiovascular uman este hipertensiunea arterială. Afectează persoanele la vârsta cea mai activă, duce la scăderea nivelului de viață, contribuie la apariția infarctului miocardic și a accidentului vascular cerebral (hemoragie cerebrală), afectarea rinichilor și a ochilor.
Datorită faptului că, în multe cazuri, etapele inițiale ale hipertensiunii arteriale sunt asimptomatice și, de asemenea, datorită dezvoltării complicațiilor severe, hipertensiune arteriala numit „ucigașul tăcut”. Hipertensiunea arterială este periculoasă și insidioasă. În această etapă, boala trece cel mai adesea neobservată, iar faptul că o persoană este bolnavă se află cel mai adesea întâmplător, în timpul unui examen medical.
Hipertensiunea este denumită regula celor trei jumătăți. Din numărul total de pacienți cu GB, doar jumătate știu despre asta. Dintre cei care știu, doar jumătate dintre pacienți sunt tratați. Și din nou, jumătate este tratată corect. Există o modalitate de a corecta acest model ciudat - educația cetățenilor.
Prima clasificare a hipertensiunii îi aparține doctor german Folgard. Într-o serie de lucrări din 1913 până în 1920, a început să subdivizeze boala pe baza aspect persoană.
hipertensiune arterială roșie- în momentul presiunii crescute, fața și corpul se înroșesc, adesea cu pete, ceea ce se explică prin extinderea capilarelor pielii.
Hipertensiune palid- apare un spasm al vaselor mici, pielea fetei si a extremitatilor devine palida, devine rece la atingere.
Până la sfârșitul anilor 30, G. F. Lang nu numai că a dezvoltat o definiție a hipertensiunii, dar a și încercat să facă distincția între variantele acesteia.
Aceasta a evidențiat:
benignă(încet progresiv);
malign tipuri de hipertensiune (rapid progresivă).
La încet(benignă) progresia bolii trece prin 3 etape, care se disting prin gradul de stabilitate a creșterii tensiunii arteriale, precum și prin prezența și severitatea modificări patologiceîn alte organe.
Hipertensiune arterială malignăîncepe adesea de la o vârstă fragedă și chiar copilărie. De regulă, are un caracter endocrin și este foarte dificil. Se caracterizează prin valori constante ale tensiunii arteriale ridicate, simptome de encefalopatie hipertensivă (dureri de cap severe, vărsături, umflarea mamelonului). nervul opticși leziuni severe ale vaselor fundului de ochi, paralizie tranzitorie, convulsii, comă), decompensare a activității cardiace, progresivă insuficiență renală. În prezent, hipertensiunea malignă este rară.
Principalele motive pentru dezvoltarea hipertensiunii arteriale sunt obișnuite și există mai multe dintre ele.
Primul este ereditatea. S-a stabilit că hipertensiunea arterială în familiile în care cele mai apropiate rude suferă de hipertensiune arterială se dezvoltă de câteva ori mai des decât la membrii altor familii. La părinții cu hipertensiune, copiii au șanse de 3,5 ori mai mari să sufere de această boală. Și pentru a întârzia acest moment neatractiv, trebuie să începi să-ți monitorizezi tensiunea arterială cu 10 ani mai devreme decât colegii tăi, să faci un control medical și să urmezi recomandările medicilor.
Trebuie subliniat că nu hipertensiunea în sine poate fi moștenită genetic, ci doar o predispoziție la aceasta, caracteristicile metabolismului anumitor substanțe (în special, grăsimi și carbohidrați) și reacții neuropsihice. Cu toate acestea, implementarea predispoziției genetice se datorează în mare măsură influențelor externe: condiții de viață, nutriție, factori adversi.
Al doilea motiv- un stil de viață sedentar (canapea - scaun - scaun - mașină) și o alimentație precară (mic dejun - cafea, țigară; prânz - cafea, prăjituri, sandviș; cina - o mulțime de toate deodată plus alcool) și, prin urmare, supraponderal.
La aproape 50% dintre pacienții cu hipertensiune arterială, creșterea tensiunii arteriale se datorează supraponderalității. Hipertensiunea arterială apare de aproximativ 6 până la 8 ori mai des la persoanele supraponderale. S-a stabilit că odată cu scăderea greutății corporale cu 1 kg la astfel de pacienți, tensiunea arterială sistolică (superioară) scade cu 1-3 mm Hg. Art., iar diastolică (inferioară) - cu 1-2 mm Hg. Artă.
Al treilea motiv hipertensiunea arterială este fumatul, alcoolul, alimentele grase și sărate. Excesul de sare din alimente crește riscul de îmbolnăvire de 10 ori. Și toate împreună crește cantitatea de lipide și colesterol răuîn sânge și declanșează mecanismul aterosclerozei vasculare. Lumenul arterelor se îngustează din cauza depunerilor „calcaroase” de pe pereți, iar tensiunea arterială crește, ceea ce duce la rândul său la uzura rapidă a mușchiului inimii.
Fumatul este unul dintre factorii principali în dezvoltarea majorității bolilor sistemului cardiovascular - hipertensiune arterială, boli coronariene, ateroscleroză.
Când fumezi 20 sau mai multe țigări pe zi, riscul de apariție a bolilor sistemului cardiovascular crește de 3 ori comparativ cu nefumătorii. Fumatul crește riscul moarte subitași apariția aritmiilor.
Și, în sfârșit Al patrulea Stresul rămâne un factor provocator pentru dezvoltarea hipertensiunii. Cu situații de stres frecvente, oboseală prelungită, stres psihic excesiv, are loc o schimbare a proceselor metabolice din creier. Are loc o foame relativă de oxigen celule nervoase rezultând dezvoltarea primei etape a hipertensiunii arteriale.
Dacă efecte nocive De exemplu, emoțiile negative acționează frecvent și pentru o lungă perioadă de timp, capacitățile compensatorii și adaptative ale corpului sunt epuizate, iar capacitatea de a face față în mod independent abaterilor emergente scade. În plus, alte dispozitive de protecție sunt epuizate, tonusul unei rețele uriașe de vase de sânge crește în mod constant, fluxul sanguin renal este perturbat, activitatea aparatului endocrin se modifică și cantitatea de substanțe care măresc tonusul vascular crește în organism. Apare hipertensiune arterială.
În plus, există un anumit tip psihologic de personalitate în care riscul de patologie cardiovasculară crește de câteva ori. Acești oameni se străduiesc să avanseze, să obțină o poziție înaltă în societate, se caracterizează printr-o activitate constantă conștientă și intensă. După ce și-au atins scopul, trec imediat la unul nou, astfel încât starea de tensiune internă nu dispare niciodată. Întotdeauna nu au suficient timp, deoarece după fiecare sarcină finalizată, se stabilește imediat una nouă, mai serioasă, care adesea necesită nu mai puțin. tensiune nervoasa decât precedentul.
Ischemie cardiacă
Ischemia este o boală asociată cu acută sau disfuncție cronică mușchiul inimii datorită scăderii aportului miocardului cu sânge arterial și, în consecință, cu oxigen. Arterele afectate de ateroscleroză nu pot asigura alimentarea normală cu sânge a inimii, ceea ce duce la modificări grave ale mușchiului inimii.
Ischemia se poate manifesta sub formă angina pectorală, aritmie, insuficiență cardiacă. În cazurile cele mai severe, cu ischemie severă și prelungită, din cauza lipsei de nutriție și oxigen, are loc moartea și distrugerea (necroza) unei secțiuni a mușchiului inimii, adică. infarct miocardic. in orice caz boala ischemica inima poate fi asimptomatică destul de mult timp, iar persoana se simte destul de sănătoasă.
Factorii de risc pentru boala coronariană, cum ar fi ateroscleroza, sunt: continut crescut colesterol în sânge, în mare parte asociat cu consumul de calorii, colesterol ridicat și saturate acizi grași alimente; supraponderal; hipodinamie; fumat; hipertensiune; stres emoțional. Frecvența bolii crește odată cu vârsta, atingând un maxim după 50 de ani, dar în prezent există o anumită tendință spre „întinerirea” acestei boli, iar bărbații se îmbolnăvesc mai des decât femeile.
Prevenirea ischemiei se reduce în principal la eliminarea factorilor de risc care contribuie la dezvoltarea aterosclerozei. Diagnosticul precoce al acestei boli este extrem de important. Măsurile terapeutice în timp util și schimbările stilului de viață încetinesc semnificativ progresia bolii, susțin mecanismele compensatorii ale inimii. Acest lucru reduce semnificativ riscul de a dezvolta consecințele ischemiei - angină severă și infarct miocardic.
angină pectorală
Semnul principal al anginei pectorale este durerea paroxistică bruscă în piept, care este de obicei localizată în spatele părții superioare sau mijlocii a sternului (sau ușor în stânga acestuia) și iradiază către omoplatul stâng, umărul, antebrațul, mai rar. până la gât, maxilarul inferior și chiar la partea de sus burtă. Uneori, un atac de angină pectorală este însoțit de slăbiciune, întunecare a ochilor, dificultăți de respirație, aritmii; adesea însoțită de o teamă de moarte. Cauza imediată a durerii sunt produse metabolice specifice formate în miocard în timpul lipsei de oxigen și care activează. receptorii durerii. De regulă, angina pectorală se dezvoltă pe fondul aterosclerozei, când lumenul vaselor coronare scade, își pierd capacitatea de a se extinde și crește sensibilitatea la diferite influențe vasoconstrictoare.
Un atac de angină pectorală semnalează întotdeauna că o parte a mușchiului inimii este lipsită de oxigen. Dacă înfometarea de oxigen persistă o perioadă lungă de timp, pot apărea modificări ireversibile în miocard - moartea celulelor, adică infarctul miocardic. Prin urmare, dacă apar dureri de inimă, trebuie luate imediat toate măsurile pentru a ameliora atacul cât mai rapid și complet posibil. Cea mai simplă și mai sigură modalitate de a opri un atac de angină este de a opri orice încărcătură și de a lua nitroglicerină sau analogii săi.
infarct miocardic
Infarct miocardic - acut boala cardiovasculara caracterizată prin moarte (necroză) structurile celulareîntr-una sau mai multe zone ale mușchiului inimii ca urmare a unei încălcări a circulației coronariene.
În ultimul secol, a existat o creștere foarte rapidă a incidenței și mortalității prin infarct miocardic. La fel ca boala coronariană, un atac de cord este uneori numit „ flagelul civilizației”, dar acest lucru nu este în întregime adevărat. Totul este despre încălcarea regulilor stil de viata sanatos viata si in obiceiuri proaste, care sunt produse în mare parte datorită aceleiași civilizații.
Factorii de risc pentru infarctul miocardic sunt aceiași ca și în cazul aterosclerozei, bolilor coronariene și anginei pectorale: încordare nervoasă, emoții negative, exces de grăsimi animale în alimentație și insuficiente. activitate fizica(hipodinamie).
simptom principal infarct acut miocardul crește rapid, foarte durere puternicăîn spatele sternului, neeliminat după încetarea activității fizice și aportul de nitroglicerină. În unele cazuri, durerea poate fi practic absentă sau foarte ușoară. Durerea este adesea însoțită slăbiciune generală, greață, frică de moarte, adesea există încălcări ale ritmului cardiac. Durata atacului de durere este de la 20-30 de minute la câteva ore.
Infarct miocardic - boala periculoasa punând în pericol viața pacientului. Tratamentul în fiecare caz necesită o abordare individuală în funcție de starea pacientului și de caracteristicile evoluției bolii.
Insuficienta cardiaca
Insuficiența cardiacă este considerată a fi o boală cardiacă independentă, dar acest lucru nu este în întregime adevărat. Mai degrabă, este o afecțiune în care funcția de pompare a inimii este afectată și nu poate face față sarcinii care i se pune, neputând asigura circulația normală a sângelui.
Cauza insuficienței cardiace poate fi o slăbire a contractilității mușchiului cardiac însuși din cauza procese inflamatoriiîn miocard sau cardiopatie ischemică. Pe de altă parte, supraîncărcarea poate fi și cauza insuficienței cardiace.
Una dintre cele mai simptome caracteristice insuficiența cardiacă este scurtarea respirației, care apare uneori chiar și în repaus. O alta simptom important- edem - zone de țesut „înmuiate” cu exces de apă. În plus, poate exista o creștere a frecvenței cardiace, obosealăși o mare slăbiciune.
Atenţie! Starea de insuficiență cardiacă cronică este o amenințare directă viata umana! La cea mai mică suspiciune de dezvoltare a acestei boli, ar trebui să contactați imediat un cardiolog!
Tratamentul insuficienței cardiace ar trebui să vizeze eliminarea cauzei de bază care a cauzat funcționarea defectuoasă a inimii.
Din cartea Atlas de masaj profesional autor Vitali Alexandrovici EpifanovBoli ale sistemului cardiovascular Indicatii: tulburari functionale (neurogene) ale sistemului cardiovascular (nevroze cardiace); distrofie miocardică cu simptome de insuficiență circulatorie gradul I-II; malformatii reumatice valve cardiace fără
Din cartea Alge care vindecă autor Vladimir NikishinBOLI ALE SISTEMULUI CARDIOVASCULAR Ateroscleroza Ateroscleroza este cea mai frecventă boală cronică a arterelor cu formarea de multiple focare de depozite de colesterol în pereții vaselor de sânge. Printre cauzele de deces la nivel mondial, această boală
Din cartea Suntem tratați cu lipitori autor Nina Anatolyevna BashkirtsevaBoala cardiovasculară Boala cardiovasculară este o foarte patologii grave, care nu numai că afectează semnificativ calitatea vieții, dar poate duce și la foarte consecințe grave. Prin urmare, nu neglijați niciodată tratamentul pe care îl aveți
Din cartea Peroxid de hidrogen - Medicina naturala autor Olga AfanasyevaBoli cardiovasculare Ateroscleroza Ateroscleroza, sau întărirea pereților arterelor, reduce semnificativ eficiența circulației sângelui. În același timp, pereții înșiși își pierd elasticitatea, ceea ce duce la formarea de cheaguri de sânge și alte modificări negative.
Din cartea Encyclopedia of Healing Tea de W. WeiXinBoli ale sistemului cardiovascular Hipertensiune arterială Rețeta nr. 1 Ceai verde 3 Flori cu pătate de arum 1 Rădăcină de lemn dulce 1 Rețetă nr. 2 Ceai verde 3 Frunze de mesteacăn alb 1 Rădăcină de lemn dulce 1 Rețeta nr. 3 Ceai verde 3 Flori de păducel înțepător 1 Rădăcină
Din cartea Enciclopedia mișcărilor terapeutice pentru diverse boli autor Oleg Igorevici AstașenkoCele mai frecvente boli ale sistemului cardiovascular Aritmia Destul de des, medicii înregistrează o afecțiune patologică în care există o încălcare a frecvenței, ritmului sau secvenței bătăilor inimii. Acestea sunt aritmiile incluse în
Din cartea Sănătatea pe aripile unei albine autor Natalia Mihailovna SuhininaBoli ale sistemului cardiovascular Mierea intareste si hraneste muschiul inimii datorita glucozei si fructozei pe care le contine, ii confera putere in toate bolile de inima, cu exceptia defectelor organice. Nu ar trebui să bea ceai fierbinte cu multa miere, ca sa nu
Din cartea Tratamentul cu suc. Caracteristici benefice si cel mai bun retete populare autor Galina Anatolyevna GalperinaBoli ale sistemului cardiovascular Reteta 1 Suc din cenusa de munte - 200 ml Miere - 30 g Se adauga miere in suc, se amesteca totul bine si se iau cate 2 linguri de 3 ori pe zi cu 30 de minute inainte de masa.Remediul este eficient pentru hipertensiune arteriala.Reteta 2 Suc din aronia –
Din cartea Vodka, moonshine, tincturi de alcool în tratamentul organismului autor Yu. N. NikolaevBoli ale sistemului cardiovascular Ateroscleroza Ateroscleroza este o boală cronică a arterelor, care se exprimă în etanșarea și îngroșarea pereților acestora. De regulă, boala se dezvoltă ca urmare a depunerii de substanțe grase în căptușeala interioară a arterelor,
Din cartea Healing Soda autor Nikolai Illarionovici DanikovBoli ale sistemului cardiovascular
Din cartea Healing Hydrogen Peroxide autor Nikolai Ivanovici DannikovBoli ale sistemului cardiovascular Boala coronariană (boala arterelor coronare) Termenul „boală coronariană” include un grup de sindroame clinice care decurg din incapacitatea arterelor coronare de a furniza sânge la
Din cartea Puterea vindecătoare a răsadurilor vii autor Daria Iurievna NilovaBOLI ALE SISTEMULUI CARDIOVASCULAR Hipertensiunea Hipertensiunea arterială este o boală cronică, al cărei simptom principal este o creștere periodică sau constantă a tensiunii arteriale. Motivele această boală numeroase. Se poate dezvolta hipertensiune arterială
Din cartea lui Mumiyo. medicina naturista autor Yuri ConstantinovBoli ale sistemului cardiovascular și ale sistemului sanguin Bolile sistemului cardiovascular au apărut acum în întreaga lume pe primul loc. Poate că acest lucru se datorează creșterii speranței de viață, poate cu o schimbare a stilului de viață și o scădere a activității fizice.
Din cartea Cum să fii tratat cu ceai: verde, negru, pe bază de plante, exotic autor Olga Vladimirovna RomanovaBoli ale sistemului cardiovascular Hipotensiunea arterială - tensiune arterială scăzută. Cel mai adesea, se dezvoltă sub influența infecțiilor acute și cronice, intoxicații, alergii și stres psiho-emoțional. Principalele simptome ale bolii sunt letargia,
Din cartea Un om sănătos în casa ta autor Elena Iurievna ZigalovaBolile cardiovasculare Cea mai frecventă cauză de deces în rândul bărbaților este boala cardiovasculară. Se numesc „Killer No. 1”. Aproape la fel de mulți bărbați mor din cauza lor în țările dezvoltate ca de cancer, gripă, pneumonie, SIDA
Din cartea Vindecarea cerealelor. La preț accesibil Miracle Body Doctor autor Elena Iurievna SmirnovaBoli ale sistemului cardiovascular Corpul nostru este un sistem foarte complex în care fiecare organ are rolul său specific. Sistemul circulator, care constă din inimă, vase de sânge, vase limfaticeși noduri, efectuează recepția


